Гипоксическое ишемическое повреждение головного мозга у взрослых на МРТ
Добавил пользователь Alex Обновлено: 22.01.2026
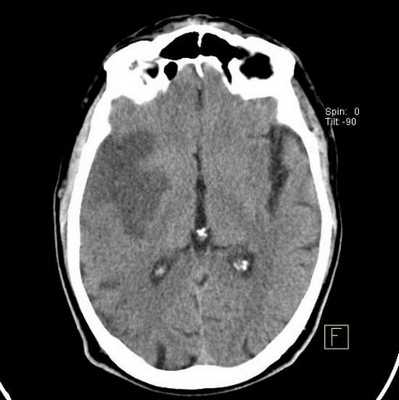
Артериальная гипертензия, атеросклероз, сахарный диабет - широко распространенные болезни. Один из органов, подверженных повреждениям при указанных патологиях - головной мозг. Нейроны чувствительны к концентрации кислорода, переносимого кровью. В случае длительного недостатка данного вещества клетки перестают выполнять функцию и гибнут.
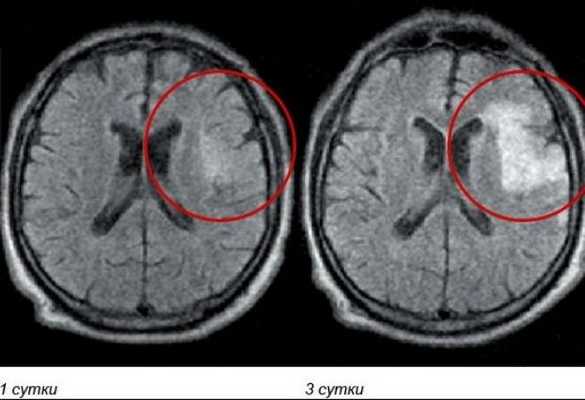
Красным выделен участок ишемии мозга в динамике на МРТ
Острое нарушение мозгового кровообращения (инсульт), требует немедленного лечения. Такое состояние является осложнением других заболеваний. Выделяют различные варианты: ишемический, геморрагический и смешанный (встречается редко). Инсульт - не самостоятельное заболевание, а осложнение какой-либо патологии. Основными причинами могут быть:
- тромбоз;
- атеросклероз;
- разрыв сосуда;
- вазоспазм;
- сдавление сосуда извне;
- эмболия;
- васкулиты;
- аневризма и т.д.
При закупорке сосуда выделяют несколько стадий, зависящих от темпа формирования и стойкости симптомов:
- транзиторная ишемическая атака (ТИА);
- острая гипертоническая энцефалопатия;
- преходящее нарушение мозгового кровообращения;
- малый инсульт;
- стойкое нарушение мозгового кровообращения.
Признаки ТИА проходят в течение суток, но при отсутствии лечения со временем пациент перенесет инсульт с необратимыми изменениями. Врач порекомендует выполнить МРТ головного мозга для раннего выявления патологии и профилактики тяжелых осложнений.
Магнитно-резонансная томография - современный метод визуализации мягких тканей организма. МРТ показывает ишемию головного мозга. Предпочтительной является томография с контрастированием для точной визуализации тканей, в том числе опухолей. Исследование головы покажет локализацию очагов нарушения кровообращения, поможет врачу различить острый и хронический процессы, определить тактику лечения.
Стадии и признаки ишемии головного мозга
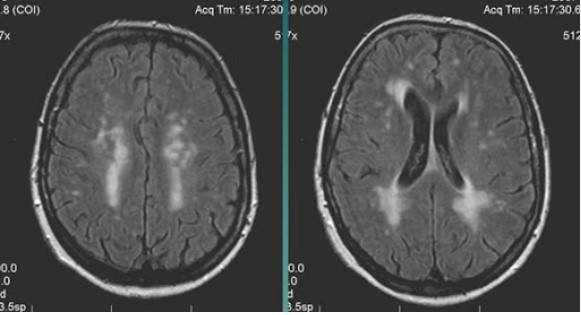
МР-снимок показывает дистрофические изменения белого вещества вокруг желудочков мозга, характерные для хронической ишемии (лейкоареоз)
Хроническая ишемия головного мозга - прогрессирующее состояние, имеющее стадийность развития. Причиной с высокой долей вероятности могут быть атеросклеротические изменения артерий, гипертония и колебания глюкозы крови.
На первой стадии болезни пациент жалуется на эмоциональную лабильность, снижение концентрации внимания, затруднение запоминания и другие когнитивные изменения. Появляются неспецифические неврологические симптомы:
- нарушения походки;
- головокружение;
- различие в реакции зрачков и др.
На второй стадии в клинической картине усиливаются неврологические проявления:
- мышечная слабость;
- нарушение координации движений;
- развитие признаков поражения черепных нервов;
- изменение чувствительности и др.
За прогрессированием когнитивных расстройств следует уменьшение выраженности жалоб.
Со временем мозговой кровоток ухудшается. На третьей стадии на первый план выступает неврологический дефицит:
- страдает тазовая функция (нарушения определяют по работе мочевого пузыря, прямой кишки и половых органов );
- трудно сохранить равновесие;
- может появиться тремор и др.
Усиливаются когнитивные расстройства, пациенту трудно обслуживать себя самостоятельно.
Ишемический инсульт (МР-сканирование)
Очаги ишемии головного мозга на МРТ
Кровоснабжают головной мозг сосуды, образующие в основании черепа в норме замкнутый Виллизиев круг. Далее последние распространяются широкой сетью, делят орган на ограниченные зоны (бассейны). Такое строение обеспечивает поступление кислорода и глюкозы компенсаторно даже при закупорке какого-либо сосуда.
Нарушение кровотока в артериальном бассейне или незамкнутом Виллизиевом круге может сопровождаться формированием обширного участка ишемии. Зона повреждения на МРТ головы будет неправильной формы с нечеткими границами из-за отека. Поражение артерий мелкого калибра выглядит как лакунарный инфаркт (округлая локализованная область изменений).
При продвинутой стадии дисциркуляторной энцефалопатии острое нарушение мозгового кровообращения иногда протекает бессимптомно. Признаки инсульта выявляют только на МР-сканировании. Изменения видны на нативных снимках, контрастирование показано при подозрении на опухоль, вызвавшую ишемию, или энцефалит.
Что делать, если МРТ показывает хроническую ишемию?
Если при расшифровке результатов сканирования головы обнаруживают наличие ишемической болезни мозга, рекомендуют обратиться к неврологу. Может потребоваться консультация терапевта, кардиолога. Чтобы замедлить прогрессирование ишемического поражения, необходимо добиться целевых цифр артериального давления, глюкозы крови и показателей холестерина. Врачи оценят метаболические изменения, подберут лечение, позволяющее компенсировать хронические заболевания.
Хроническая ишемия головного мозга - симптомы и лечение
Что такое хроническая ишемия головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пахтусовой Натальи Александровны, невролога со стажем в 33 года.
Над статьей доктора Пахтусовой Натальи Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
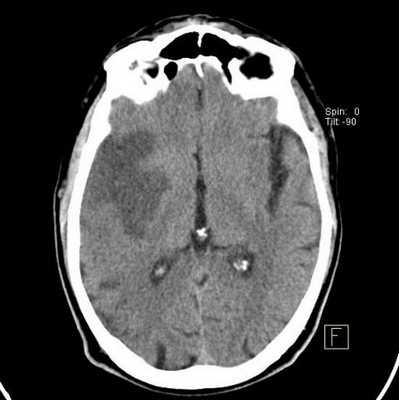
Определение болезни. Причины заболевания
Хроническая ишемия головного мозга — это медленно прогрессирующее поражение головного мозга, вызванное хронической недостаточностью мозгового кровообращения. Проявляется комплексом когнитивных, эмоциональных и двигательных нарушений. В отечественной литературе для обозначения хронической ишемии головного мозга используется термин "дисциркуляторная энцефалопатия", который удачно отражает патогенез заболевания и включён в отечественную классификацию сосудистых заболеваний головного мозга [5] . На последней стадии заболевание развивается в сосудистую деменцию.
В Международной классификации болезней (МКБ-10) термину "дисциркуляторная энцефалопатия" соответствует синдром хронической ишемии головного мозга. Этот термин является патофизиологическим, отсутствует в "Неврологическом приложении к МКБ-10" и практически не используется в международной клинической литературе.
Достоверных данных о числе больных хронической ишемией мозга нет, что связано диагностическими трудностями. Указываются такие цифры: не менее 700 человек на 100 000 населения. С учётом увеличения продолжительности жизни и старения населения, а также улучшения диагностируемости, количество этих пациентов будет расти. Болезнь встречается у людей старшего возраста — после 60 лет.
Причины хронической ишемии мозга разнообразны, возможно их сочетание:
- (повышенное артериальное давление). (появление бляшек и возможная закупорка) сосудов головного мозга.
- Венозные дисфункции головного мозга: нарушение тонуса вен (при черепно-мозговых травмах, гипертонии, заболеваниях эндокринной системы, алкогольном и наркотическом опьянении), механическое нарушение оттока крови (застойные венозные дисфункции). .
- Нарушения сердечного ритма, хроническая сердечная недостаточность, ишемическая болезнь сердца, приобретенные пороки сердца. (пониженное артериальное давление).
- Церебральный амилоидоз (отложение в стенке мозговых сосудов белка амилоида).
- Васкулиты (воспаление стенки сосудов).
- Наследственные ангиопатии: телеангиэктазии (образование выпячиваний и аневризм в недостаточно прочных сосудах), болезнь Виллебранда (эпизодические спонтанные кровотечения).
- Наследственная дисплазия соединительной ткани, которая приводит к изменениям артерий мозга и сердца.
- Нарушения свертывающей системы крови.
- Гипергомоцистеинемия (высокий уровень гомоцистеина, который увеличивает риск развития заболеваний периферических артерий).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронической ишемии головного мозга
Для хронической ишемии мозга характерно постепенное развитие симптомов, неуклонно прогрессирующее течение, длительный латентный период на начальных этапах болезни, а также комбинация когнитивных (умственных), аффективных (эмоциональных) и двигательных нарушений.
Когнитивные нарушения определяют тяжесть и прогноз заболевания, коррелируют с объёмом пораженной мозговой ткани [6] .
- 1 стадия — активные жалобы на снижение работоспособности, ослабление памяти, утомляемость, тревогу, депрессию, неустойчивость и замедленность при ходьбе, головокружения.
- 2 стадия — снижение критики к своему состоянию и нарастание когнитивных нарушений. На изменения в состоянии здоровья пациента обращают внимания близкие люди, но сам пациент утверждает, что с ним всё в порядке. Прогрессируют нарушения памяти, проблемы при планировании и решении задач, человеку становится трудно пользоваться сложными бытовыми приборами, возрастает социальная изоляция, речь становится беднее, усугубляются двигательные нарушения. Если на первой стадии трудоспособность и независимость в быту сохранны, то уже на второй стадии пациент нетрудоспособен и частично зависим в быту.
- 3 стадия (деменция) — когнитивные нарушения выраженные, пациент не способен распознавать лица или предметы, пользоваться простыми бытовыми приборами (зубная щётка), возникают проблемы с одеванием, человек полностью зависим в быту от посторонней помощи.
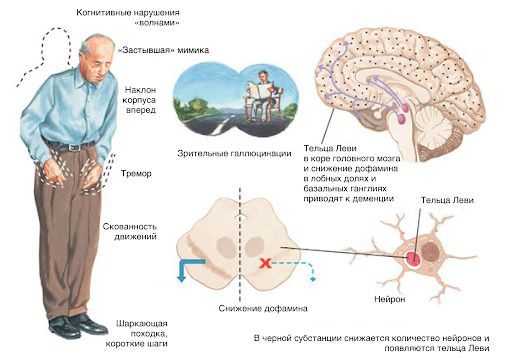
Двигательные нарушения: затруднения в начале движения, при поворотах, шаркающая походка, застывание во время ходьбы, частые падения, трудно стоять или сидеть без поддержки, повернуться в постели.
Аффективные (эмоциональные) нарушения: депрессия, тревога, беспокойство, расстройства сна, нарушения поведения, апатия, галлюцинации, эйфория, возбуждение, агрессия.
Патогенез хронической ишемии головного мозга
Хроническая ишемия мозга в основном развивается по двум причинам:
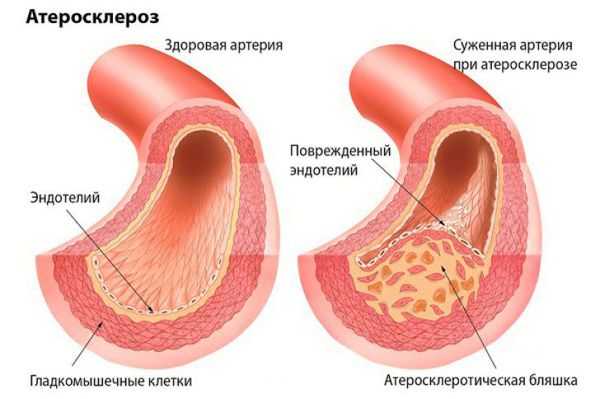
Атеросклероз крупных сосудов мозга. Атеросклеротические бляшки откладываются внутри сосуда, это приводит к сужению сосуда и ухудшению кровоснабжения головного мозга. Кроме того, от атеросклеротической бляшки могут отрываться небольшие фрагменты и закупоривать мелкие сосуды головного мозга.
Нарушение кровобращения в мелких сосудах головного мозга (церебральная микроангиопатия). Основная причина поражения мелких артерий головного мозга - повышенное артериальное давление. Артериальная гипертензия вызывает склероз сосудистой стенки (в стенке сосудов откладываются различные патологические вещества (например амилоиды и липиды), что ведет к утолщению сосудов, изменению их тонуса и реактивности, разрушению сосудистой стенки. Это приводит к ухудшению кровоснабжения головного мозга. В коре головного мозга и в белом веществе образуются множественные небольшие кровоизлияния, участки ишемии, разрушается миелиновая оболочка нервных волокон (демиелинизация), что в конечном итоге приводит к гибели нервных клеток и нарушению работы головного мозга [18] [2] .
Из-за особенностей кровоснабжения головного мозга подкорковое и перивентрикулярное (расположенное вокруг желудочков головного мозга) белое вещество (белое вещество головного мозга - это отростки нервных клеток или нервные волокна) страдает в большей степени, чем серое вещество (сами нервные клетки). Повреждение проводящих путей приводит к нарушению связей между корой и подкорковыми структурами, что определяет основные симптомы.
Классификация и стадии развития хронической ишемии головного мозга
Существует несколько классификаций дисциркуляторной энцефалопатии.
На основании этиологических (причинных) факторов условно выделяют пять клинико-патогенетических типов [3] :
- Микроваскулярный (микроангиопатический): заболевание развивается из-за артериальной гипертензии, церебральной амилоидной ангиопатии и церебральных васкулитов.
- Макроваскулярный (атеросклеротический): развивается из-за стенозирующего атеросклероза магистральных артерий головы, аномалий крупных сосудов, воспаления крупных сосудов.
- Кардиальный: причина развития — заболевания сердца: аритмии, ишемическая болезнь сердца.
- Венозный: развивается из-за нарушения венозного кровообращения и застоя венозной крови.
- Смешанный: причина болезни — в комбинации цереброваскулярных и нейродегенеративных заболеванй, например, болезни Альцгеймера, болезнь телец Леви и других.
Существует классификация, которая выделяет четыре основные клинические формы:
- Гипертоническая дисциркуляторная энцефалопатия
- Субкортикальная артериосклеротическая энцефалопатия (САЭ).
- Гипертоническая мультиинфарктная энцефалопатия.
- Атеросклеротическая дисциркуляторная энцефалопатия.
- Хроническая сосудистая вертебрально-базилярная недостаточность.
- Смешанные формы.
В зависимости от степени выраженности когнитивных нарушений выделяют три стадии заболевания:
- 1 стадия — лёгкие когнитивные нарушения, частичная трудоспособность и бытовая независимость;
- 2 стадия — умеренные когнитивные нарушения, утрата работоспособности и частичная зависимость в быту;
- 3 стадия — выраженные когнитивные нарушеняй (деменция), полная зависимость в быту.
Осложнения хронической ишемии головного мозга
К осложнениям хронической ишемии мозга можно отнести:
- Острое нарушение мозгового кровообращения (ишемический или геморрагическоий инсульт). Факторы риска: выраженный атеросклеротический стеноз магистральных артерий головы и шеи, неконтролируемая артериальная гипертензия, сахарный диабет в сочетании с церебральной микроангиопатией [20] .
- Деменция. Позднее обращение к врачу и отсутствие адекватной терапии сопутствующих заболеваний приводит к неизбежному развитию сосудистой деменции, которую можно рассматривать как осложнение и как неблагоприятный исход хронической ишемии мозга [2] .
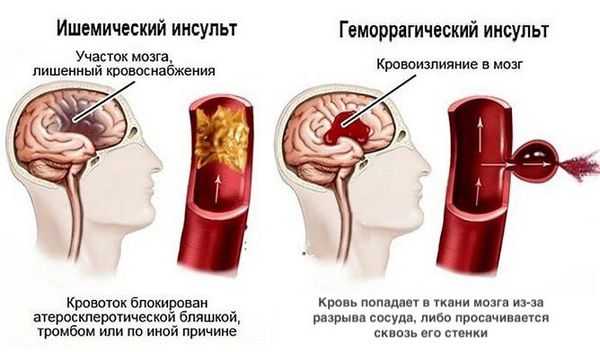
Диагностика хронической ишемии головного мозга
Диагноз хронической ишемии мозга часто является диагнозом исключения (то есть диагнозом, который ставится после исключения всех остальных причин) [6] . Особенно трудна диагностика на ранних стадиях, когда симптомы болезни достаточно неспецифичны и могут маскироваться под депрессией и невротическими расстройствами. Поэтому диагностика всегда комплексная, включает в себя подробный анамнез, различные лабораторные и клинические методы диагностики, консультацию врачей других специальностей и нейропсихологическую диагностику.
Подробный анамнез включает беседу с родственниками или ближайшим окружением больного для выяснения факторов риска, наличия сопутствующих заболеваний, характера прогрессирования болезни.
Исследование неврологического статуса : врач невролог во время осмотра пациента проверяет силу в мышцах, чувствительность на разных участках кожи, рефлексы (при помощи неврологического молоточка), точность движений, устойчивость при стоянии и ходьбе. На основании осмотра врач определяет зоны поражения мозга (топическая диагностика) .
Нейровизуализационные методы: КТ, МРТ головного мозга, МР-ангиография (артерии и вены головного мозга ), при необходимости рентгеноконтрастная церебральная ангиография. Нейровизуализация позволяет исключить другие заболевания (опухоль, гидроцефалию) и подтвердить сосудистый характер нарушений. Предпочтительнее МРТ головного мозга, на которой выявляются характерные для хронической ишемии мозга изменения:
- лейкоареоз — изменение белого вещества вокруг желудочков головного мозга (на рисунке 1, белое свечение вокруг желудочков);
- лекоэнцефалопатия — поражение белого вещества головного мозга (на рисунке 1 и 3, светлые участки в подкорковом веществе);
- малые инфаркты, ишемические инсульты (рисунок 3);
- множественные микрокровоизлияния (рисунок 2 — темные участки);
- атрофия коры головного мозга.
Существует зависимость между типом и выраженностью морфологических изменений мозгового вещества и стадией заболевания [4] [6] .
Нейропсихологическое обследование позволяет выявить степень выраженности и характер когнитивных и эмоциональных нарушений, определить сохранные функции, на которые можно опереться в последующей нейрокоррекционной работе. Обследование проводится нейропсихологом при помощи специальных заданий: тестов на внимание, память, речь, мышление, двигательную координацию.
УЗИ сосудов шеи и головного мозга позволяет выявить признаки гипертонической ангиопатии: утолщение и неровная внутренняя поверхность сосудов, деформация, изгибы, извитости, снижение скорости кровотока, а также признаки атеросклероза: количество атеросклеротических бляшек, процент стеноза сосудов, степень опасности бляшки (может ли бляшка или её фрагмент оторваться и закупорить сосуд).
ЭКГ, холтеровское мониторирование и суточный мониторинг АД необходимы для определения степени тяжести сердечно-сосудистого заболевания как основного причинного фактора хронической ишемии мозга [4] .
Консультация врачей других специальностей (терапевта, эндокринолога, гастроэнтеролога, нефролога, диетолога) необходимы для своевременного выявления и лечения сопутствующего заболевания.
Общеклинический анализ крови, исследование липидного, углеводного обмена, показателей функции почек (креатинин, мочевина) и печени (билирубин, трансаминазы) необходимы для выявления и коррекции метаболических нарушений.
Лечение хронической ишемии головного мозга
Лечение заболевания должно быть комплексным и включать меры по предупреждению дальнейшего повреждение мозга, улучшению, стабилизации когнитивных нарушений и коррекции симптомов.
- Адекватная гипотензивная терапия. Важно избегать чрезмерного снижения артериального давления.
- Коррекция гиперлипидемии. Статины (препараты для понижения уровня холестерина в крови) замедляют развитие атеросклероза крупных артерий, снижают вязкость крови, положительно влияют на эндотелий (внутреннюю выстилку сосудов), препятствуют воспалению сосудистой стенки и отложению амилоида [11] .
- Лечение сахарного диабета — постоянный прием гипогликемических препаратов.
- Длительный прием антиагрегантов — препаратов, улучшающие текучесть крови (аспирин, дабигатран, ривароксабан) у пациентов с выраженным атеросклерозом артерий головы и сосудистыми очагами на МРТ .
- При высоком уровне гомоцистеина необходима фолиевая кислот и витамины В6, В12.
- Церебролизин эффективен при лечении сосудистой деменции у пациентов с легкими и умеренными когнитивными нарушениями [10] .
- Ингибиторы холинэстеразы (донепезил, галантамин) при сосудистой и смешанной деменции способны в некоторой степени улучшить когнитивные функции. Эффективность мемантина пока не доказана [15] .
- Ницерголин эффективен у пациентов с легкими и умеренными когнитивными нарушениями [16] .
Эффективность "вазоактивных средств" (винпоцетин, гинкго билоба) не доказана, возможен эффект "обкрадывания" (ухудшение кровотока в зоне ишемии), также неэффективны антиоксиданты (альфа-липоевая кислота) при лечении когнитивных нарушений [8] [12] .
Физические упражнения положительно влияют на когнитивные функции у пациентов с лёгкими когнитивными нарушениями и деменцией [17] .
Большое значение имеют мероприятия, направленные на поддержание и улучшение качества жизни пациента. С этой целью проводится эрготерапия — метод поддержания и восстановления бытовой повседневной активности для обеспечения полноценной жизни пациента. В рамках эрготерапии пациенты занимаются различными повседневными видами деятельности: личная гигиена, приём пищи, одевание, выполнение домашних обязанностей, забота о других людях, игры.

Прогноз. Профилактика
Хроническая ишемия мозга является прогрессирующим заболеванием, этиологически и клинически полиморфным. Прогноз заболевания будет зависеть от наличия сопутствующей патологии, степени её компенсации, эффективности проводимого лечения, стадии, на которой пациент обратился к врачу. На стадии лёгких когнитивных нарушений прогноз достаточно благоприятный, можно на какое-то время затормозить болезнь и предотвратить наступление деменции. На стадии умеренных когнитивных нарушений стабилизировать и улучшить состояние значительно труднее, на стадии деменции — невозможно.
Профилактика хронической ишемии мозга заключается в своевременном выявлении факторов риска цереброваскулярной патологии, своевременное и адекватное лечение сопутствующей патологии (артериальной гипертензии, сахарного диабета, сердечно-сосудистых заболевания), соблюдение диеты, систематическая адекватная физическая нагрузка, отказ от вредных привычек, овладение стратегиями борьбы со стрессом.
Различают первичную и вторичную профилактику. Первичная профилактика проводится у пациентов, которые имеют различные сосудистые факторы риска (артериальная гипертензия, сахарный диабет, гиперхолестеринемия) до развития симптомов заболевания. Меры по первичной профилактике хронической ишемии мозга совпадают с мерами, направленными на профилактику инсульта:
- контроль за артериальным давлением; иногда повышение артериального давления субъективно не ощущается (т.е. артериальное давление может быть повышенным, а человека ничего не беспокоит);
- контроль за сердечным ритмом (нарушения ритма сердца — частая причина хронической ишемии мозга и инсультов);
- контроль за уровнем сахара и холестерина в крови;
- контроль за весом;
- рациональное питание — полезна средиземноморская диета: оливковое масло, много овощей, фруктов, бобовых, круп, орехов, умеренное количество рыбы, морепродуктов, молочных продуктов, птицы, яиц, мало красного мяса и сладостей [14] ;
- отказ от вредных привычек;
- регулярная физическая нагрузка;
- управление стрессом: важно научиться правильно реагировать на стресс, чтобы стресс не приносил вреда здоровью [7] .
Вторичная профилактика направлена на предупреждение дальнейшего повреждение головного мозга у пациентов с симптомами хронической ишемии мозга. Она заключается в адекватной терапии заболеваний, которые привели к цереброваскулярным нарушениям [4] .
Очаги в головном мозге на МРТ
Токсоплазмоз на МРТ головного мозга
Магнитно-резонансная томография является безболезненным и информативным способом исследования головного мозга. Послойное МР-сканирование позволяет детально рассмотреть все участки органа, оценить их структуру. С помощью определенных последовательностей можно подробно изучить белое и серое вещество, сосуды, желудочковую систему.
МРТ считают эффективным методом выявления очаговых поражений мозга. К таковым относят ограниченные участки с нарушенной структурой внутри вещества органа. Подобные изменения часто сопровождаются масс-эффектом, отеком, деформацией окружающих областей. Очаги в головном мозге на МРТ выглядят как зоны изменения МР-сигнала. По специфическим признакам, локализации, размерам и степени влияния на окружающие структуры рентгенолог может сделать предположения о характере патологии. Пользуясь перечисленными сведениями, врач ставит диагноз, составляет для пациента прогноз и подбирает лечение.
Очаги на МРТ головного мозга: что значит?
Результатом магнитно-резонансной томографии является серия послойных снимков исследуемой области. На изображениях здоровые ткани выглядят как чередующиеся светлые и темные участки, что зависит от концентрации в них жидкости и применяемой импульсной последовательности. По срезам врач-рентгенолог оценивает:
- развитость и положение отдельных структур;
- соответствие интенсивности МР-сигнала норме;
- состояние извилин и борозд;
- размеры и строение желудочковой системы и подпаутинного пространства;
- параметры слуховых проходов, глазниц, придаточных синусов;
- структуру сосудистого русла;
- строение черепных нервов и церебральных оболочек;
- наличие признаков патологии (очаговые изменения, отек, воспаление, повреждения стенок артерий и вен).
Липома четверохолмной цистерны на МРТ (обведена кругом)
МРТ назначают, если у пациента наблюдаются неврологические отклонения, обусловленные поражением мозговой ткани. Симптомами могут быть:
- головные боли;
- нарушения координации движений;
- дисфункции органов слуха или зрения;
- нарушения концентрации внимания;
- расстройства памяти;
- проблемы со сном;
- психоэмоциональные расстройства;
- парезы/параличи конечностей и/или мышц лица;
- чувствительные нарушения;
- судороги и пр.
Магнитно-резонансная томография головы позволяет врачу точно определить локализацию очаговых изменений и выяснить природу плохого самочувствия у пациента. В ДЦ «Магнит» на вооружении специалистов новейшие аппараты для МР-сканирования, которые позволяют с высокой достоверностью провести исследование.
Виды очагов на МРТ головы
Цвет получаемого изображения нормальных мозговых структур и патологических изменений зависит от используемой программы. При сканировании в ангиорежиме, в том числе с применением контраста, на снимках появляется разветвленная сеть артерий и вен. Очаговые изменения бывают нескольких типов, по их характеристикам врач может предположить природу фокусов.
При патологии мозгового вещества нарушаются свойства пораженных фокусов, что проявляется резким изменением МР-сигнала по сравнению со здоровыми областями. Применение определенных последовательностей (диффузионно-взвешенных, FLAIR и пр.) или контрастирования позволяет более четко визуализировать локальные изменения. То есть, если рентгенолог видит на результатах МРТ единичный очаг, для более подробного его изучения будут применены разные режимы сканирования либо контрастирование.
При сравнении изменений со здоровыми участками мозга выделяют гипер-, гипо- и изоинтенсивные зоны (соответственно яркие, темные и такие же по своему цвету, как рядом расположенные структуры).
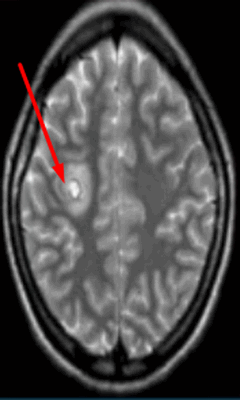
Абсцесс головного мозга на МРТ (указан стрелкой)
Гиперинтенсивные очаги
Выявление гиперинтенсивных, т.е. ярко выделяющихся на МР-сканах, очагов заставляет специалиста подозревать опухоль головного мозга, в том числе метастатического происхождения, гематому (в определенный момент от начала кровоизлияния), ишемию, отек, патологии сосудов (каверномы, артерио-венозные мальформации и пр.), абсцессы, обменные нарушения и т.п.
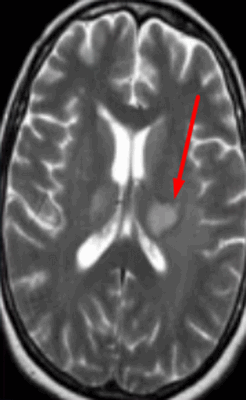
Опухоль головного мозга на МРТ (указана стрелкой)
Субкортикальные очаги
Поражение белого вещества головного мозга обычно характеризуют, как изменения подкорковых структур. Выявленные при МРТ субкортикальные очаги говорят о локализации повреждения сразу под корой. Если обнаруживают множественные юкстакортикальные зоны поражения, есть смысл подозревать демиелинизирующий процесс (например, рассеянный склероз). При указанной патологии деструктивные изменения происходят в различных участках белого вещества, в том числе прямо под корой головного мозга. Перивентрикулярные и лакунарные очаги обычно выявляют при ишемических процессах.
Очаги глиоза
При повреждении мозговой ткани включаются компенсаторные механизмы. Разрушенные клетки замещаются структурами глии. Последняя обеспечивает передачу нервных импульсов и участвует в метаболических процессах. За счет описываемых структур мозг восстанавливается после травм.
Выявление глиозных очагов указывает на предшествующее разрушение церебрального вещества вследствие:
- родовой травмы;
- гипоксических процессов;
- наследственных патологий;
- гипертонии;
- эпилепсии;
- энцефалита;
- интоксикации организма;
- склеротических изменений и др.
По количеству и размерам измененных участков можно судить о масштабах повреждения мозга. Динамическое наблюдение позволяет оценить скорость прогрессирования патологии. Однако изучая зоны глиоза нельзя точно установить причину разрушения нервных клеток.
Очаги демиелинизации
Некоторые заболевания нервной системы сопровождаются повреждением глиальной оболочки длинных отростков нейронов. В результате патологических изменений нарушается проведение импульсов. Подобное состояние сопровождается неврологической симптоматикой различной степени интенсивности. Демиелинизация нервных волокон может быть вызвана:
- мультифокальной лейкоэнцефалопатией;
- рассеянным склерозом;
- диссимулирующим энцефаломиелитом;
- болезнью Марбурга, Девика и многими другими.
Обычно очаги демиелинизации выглядят как множественные мелкие участки гиперинтенсивного МР-сигнала, расположенные в одном или нескольких отделах головного мозга. По степени их распространенности, давности и одновременности возникновения врач судит о масштабах развития заболевания.
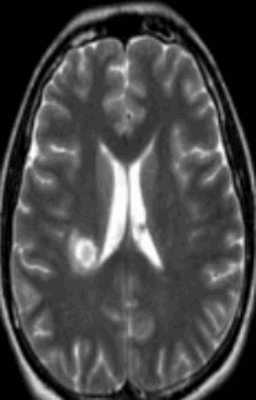
Очаг демиелинизации на МРТ
Очаг сосудистого генеза
Недостаточность мозгового кровообращения являются причиной ишемии церебрального вещества, что ведет к изменению структуры и потере функций последнего. Ранняя диагностика сосудистых патологий способна предотвратить инсульт. Очаговые изменения дисциркуляторного происхождения обнаруживают у большинства пациентов старше 50 лет. В последующем такие зоны могут стать причиной дистрофических процессов в мозговой ткани.
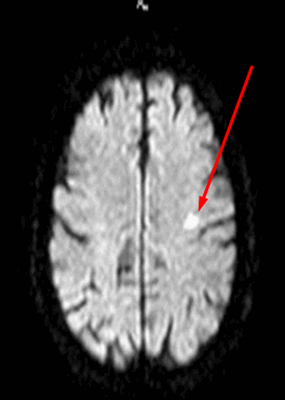
Лакунарный инфаркт головного мозга на МРТ (указан стрелкой)
Заподозрить нарушения церебрального кровообращения можно по очаговым изменениям периваскулярных пространств Вирхова-Робина. Последние представляет собой небольшие полости вокруг мозговых сосудов, заполненные жидкостью, через которые осуществляется трофика тканей и иммунорегулирующие процессы (гематоэнцефалический барьер). Появление гиперинтенсивного МР-сигнала указывает на расширение периваскулярных пространств, поскольку в норме они не видны.
Иногда при МРТ мозга обнаруживаются множественные очаги в лобной доле или в глубоких отделах полушарий, что может указывать на поражение церебральных сосудов. Ситуацию часто проясняет МР-сканирование в ангиорежиме.
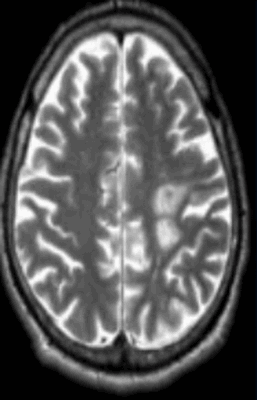
Очаги ишемии на МРТ
Очаги ишемии
Нарушения мозгового кровообращения приводят к кислородному голоданию тканей, что может спровоцировать их некроз (инфаркт). Ишемические очаги при Т2 взвешенных последовательностях выглядят как зоны с умеренно гиперинтенсивным сигналом неправильной формы. На более поздних сроках при проведении в Т2 ВИ или FLAIR режиме МРТ единичный очаг приобретает вид светлого пятна, что указывает на усугубление деструктивных процессов.
Что означают белые и черные пятна на снимках МРТ?
Зоны измененного МР-сигнала могут означать:
- ишемию тканей;
- отек;
- некроз;
- гнойное расплавление;
- опухолевую трансформацию;
- метастатическое поражение;
- глиоз;
- демиелинизацию;
- дегенерацию и др.
Врач-рентгенолог описывает интенсивность сигнала, размеры и локализацию очага. С учетом полученных сведений, жалоб пациента и данных предыдущих обследований специалист может предположить природу патологических изменений.
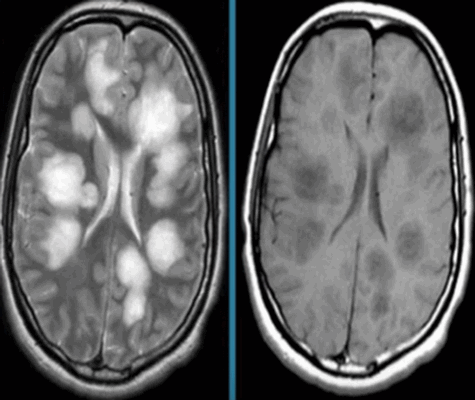
Острый рассеянный энцефаломиелит на МРТ
Причины возникновения очагов на МРТ головного мозга
Если при МРТ головного мозга выявлены очаги, их расценивают как симптомы патологии органа. Зоны гипер- или гипоинтенсивного МР-сигнала свидетельствуют о нарушении структуры определенного участка церебрального вещества. Очаговые изменения могут быть единичными или множественными, крупными, мелкими, диффузными и т.п.. Подобное наблюдается при:
- ;
- ангиопатии; ;
- хронической недостаточности мозгового кровообращения;
- рассеянном склерозе или иных демиелинизирующих заболеваниях; , Пика, Паркинсона и т.п.;
- энцефаломиелите и других заболеваниях.
Очаговые изменения могут быть результатом некроза, гнойных процессов, ишемии, воспаления тканей, разрушения нервных волокон и т.п. Фокальная патология на МР-сканах почти всегда свидетельствует о развитии серьезного заболевания, а в некоторых случаях указывает на опасность для жизни больного.
Инсульт на МРТ головного мозга
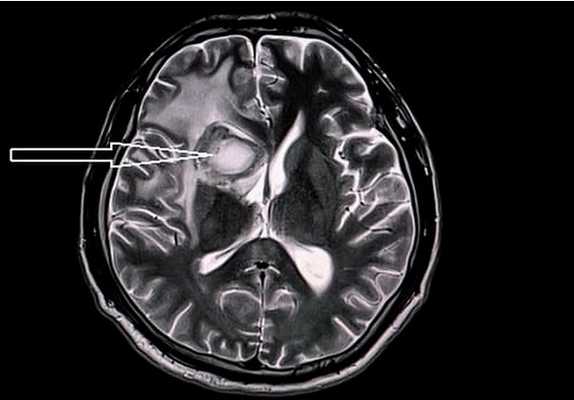
Диагностика заболеваний центральной нервной системы (ЦНС) с помощью магнитно-резонансной томографии позволяет выявлять и дифференцировать патологические процессы на ранних этапах развития.
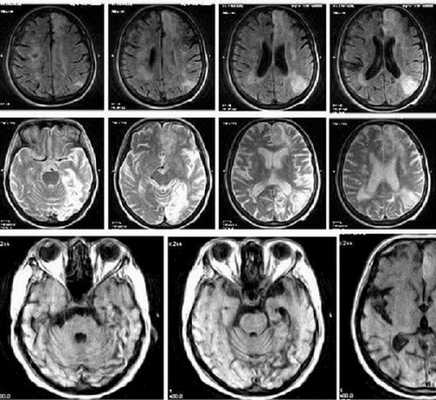
Серия снимков МРТ при подозрении на инсульт
Для визуализации состояния церебрального вещества и сосудов головного мозга используют индукционное поле. Под действием направленного электромагнитного импульса атомы водорода в молекулах воды меняют положение, возвращаясь затем на место. Резонанс заряженных частиц фиксируют при помощи чувствительных датчиков и обрабатывают посредством сложных программных алгоритмов.
Диагностика инсультов с использованием МРТ является эффективным способом определения патологических изменений состояния внутричерепных сосудов и оценки последствий нарушения мозгового кровообращения. Магнитно-резонансную томографию головы назначают для уточнения диагноза при недостаточной информативности проводимого обследования и в случае первичного обращения к специалисту. Направление на процедуру может дать невропатолог, нейрохирург, онколог, травматолог.
Что такое инсульт?
Острое нарушение мозгового кровообращения (ОНМК) раньше называли апоплексией, что в переводе с греческого языка означает «паралич». Заболевание относят к тяжелым цереброваскулярным патологиям, сопровождающимся высокой летальностью. 70-80% пациентов, перенесших инсульт, становятся инвалидами.
Клиническая картина представлена очаговыми и общемозговыми неврологическими симптомами. Первыми признаками заболевания являются:
слабость, возможен обморок;
резкое возбуждение или сонливость на начальном этапе;
сильная головная боль;
головокружение, потеря ориентации в пространстве и времени;
потливость, учащение сердцебиения, сухость во рту и другие вегетативные нарушения.
На фоне развития общемозговых симптомов возникают очаговые неврологические явления, характер которых зависит от локализации поврежденного сосуда. При нарушении кровоснабжения в затылочной зоне и области мозжечка наблюдают усиливающуюся мышечную слабость верхних и нижних конечностей, шаткость походки, парестезию рук и ног.
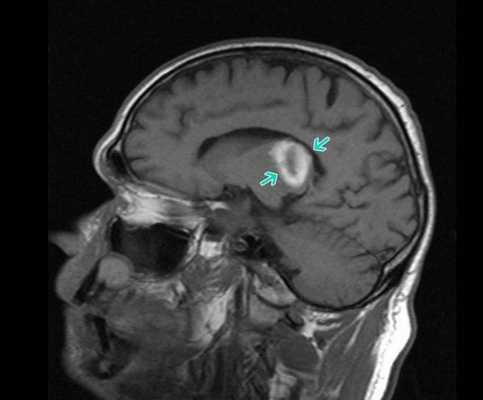
Очаг ишемии и некроза головного мозга (показан стрелками) на МРТ
Повреждения вертебрально-базилярного круга приводят к головокружениям, потере равновесия, возможна рвота. Ухудшается зрение, страдают мышцы глаза с пораженной стороны, снижается чувствительность половины тела.
Пациент не может повторить простую фразу, не отвечает на вопросы. При попытке улыбнуться один угол рта остается опущенным, кончик языка смещается в сторону поражения.
В зависимости от патогенеза заболевания различают четыре основных вида инсульта:
острая гипертоническая энцефалопатия.
В развитии ишемического инсульта значительную роль играют патологии магистральных сосудов. Инфаркт головного мозга возникает при стенозе или тромбозе брахиоцефальных и внутричерепных (интракраниальных) артерий. Недостаток кислорода и питательных веществ вызывает некроз церебральных клеток, что приводит к развитию неврологических нарушений. Причинами выраженной гипоксии служат атеросклероз, эмболии, резкое снижение артериального давления (АД). В диагностике ишемического инсульта используют МРТ, КТ головного мозга, другие методы инструментальных исследований. Прогноз во многом зависит от возможности дифференцировать заболевание на ранних стадиях.
Геморрагический инсульт возникает при внутримозговом кровоизлиянии, которое приводит к гибели нервных клеток. Заболевание развивается на фоне гипертонической болезни, вызывающей спазмы и параличи внутричерепных артерий. Стенки сосудов становятся проницаемы для плазмы и форменных элементов, утрачивают тонус и пассивно расширяются при повышении АД.
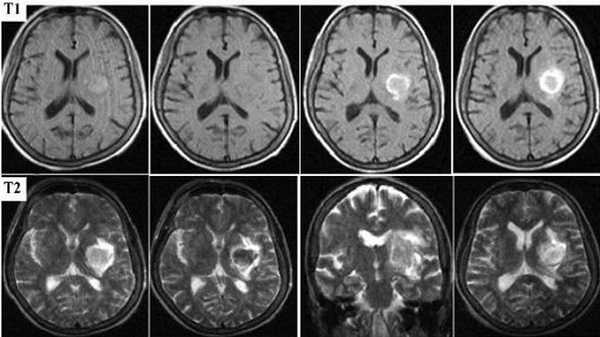
Картина развития ишемического инсульта на МРТ (Т1- и Т2-взвешенные изображения)
Субарахноидальное кровоизлияние возникает при разрыве аневризмы, артериовенозных мальформациях, злокачественных заболеваниях или по причине черепно-мозговой травмы. Неврологические симптомы появляются при компрессии церебрального вещества вследствие образования гематом в зоне мягкой паутинной оболочки.
Острая гипертоническая энцефалопатия развивается на фоне стойкой артериальной гипертензии. Длительное повышение АД приводит к прогрессирующему поражению тканей головного мозга. В случае неэффективного лечения гипертоническая энцефалопатия заканчивается ишемическим или геморрагическим инсультом, отеком церебральных структур, возможен летальный исход. Опасность состояния заключается в отсутствии выраженной клинической картины.
МРТ диагностика позволяет своевременно выявить инсульт и назначить результативное лечение. Объем и характер врачебной помощи зависят от стадии заболевания. Различают следующие периоды развития патологического процесса:
период отдаленных последствий.
Сроки восстановления зависят от локализации и размера очага некроза, возраста пациента, эффективности лечебных процедур и других факторов.
МРТ после инсульта, можно ли делать?
Магнитно-резонансная томография не оказывает негативного воздействия на здоровье пациента. При подозрении на развитие некроза ткани головного мозга сканирование поможет определить характер и интенсивность патологического процесса.
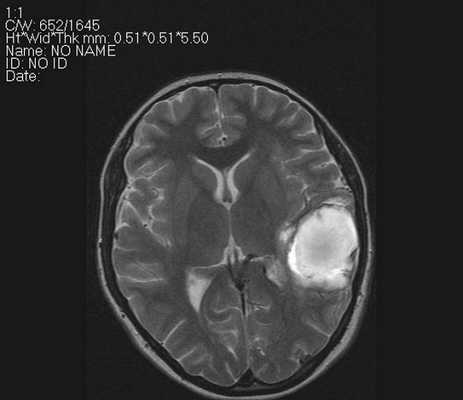
Признаки острого нарушения мозгового кровообращения на МРТ
Заболевание необходимо дифференцировать от поражений церебральных структур, вызванных:
приступом эпилепсии и пр.
МРТ при инсульте головного мозга отличается высокой результативностью в период восстановления. В остром периоде сканирование используют при подозрении на ишемическое поражение, характеризующееся дезориентацией пациента без потери сознания и отсутствием выраженной головной боли. МРТ позволяет уточнить локализацию патологического очага, детально изучить поврежденные участки мозга.
Что показывает МРТ после инсульта?
Томограммы визуализируют состояние внутричерепных сосудов, белого и серого церебрального вещества, коры головного мозга. Патогенез заболевания определяет, что показывает МРТ при инсульте того или иного типа.
В результате сканирования врач получает фотографии тонких срезов сканируемой зоны, толщина слоя составляет от 1 мм. Послойные снимки показывают изучаемый участок в трех взаимно перпендикулярных проекциях (боковой, центральной, поперечной). При необходимости уточнения расположения церебральных структур и определения взаимодействия патологического очага и здоровой ткани выстраивают 3D-модель головного мозга.
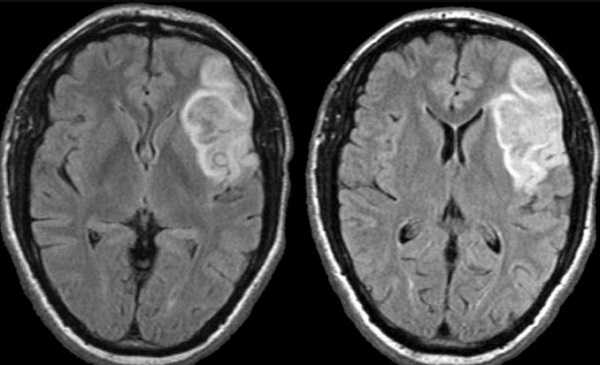
Внутримозговое кровоизлияние на МРТ
В остром периоде магнитно-резонансная томография помогает выявить причины инсульта. На основании томограмм врач оценивает характер кровоснабжения головного мозга, состояние стенок, тонус, просвет внутричерепных артерий.
При развитии очага некроза определяют расположение, размеры, степень поражения церебрального вещества.
МРТ после инсульта назначают в реабилитационном периоде. Обследование помогает контролировать процессы восстановления поврежденных участков, своевременно диагностировать развитие отдаленных последствий.
Признаки инсульта на МРТ
С помощью магнитно-резонансной томографии острое нарушение мозгового кровообращения можно определить после появления первых клинических симптомов.
Инсульт на МРТ головного мозга имеет следующие характерные признаки:
тромбоз, эмболия, аневризма кровеносного сосуда;
отек головного мозга;
некроз церебрального вещества (гиперинтенсивный очаг на Т2-взвешенных изображениях);
смещение пораженных мозговых структур в сторону здоровой ткани;
формирование колликвационных кист.
В острейшем периоде (первые 6 часов) проводят диффузно-взвешенную (ДВ) МРТ. Полученные снимки отражают патологические изменения мозгового вещества через 5 минут после появления признаков инсульта. ДВ-изображения помогают определить область поражения, показывают отек тканей вокруг очага, смещение церебральных структур.
Острый период (1-7 день) характеризуется появлением четко ограниченных светлых участков на МРТ в Т2-взвешенном режиме. На Т1 ВИ очаги некроза имеют гипоинтенсивный сигнал.
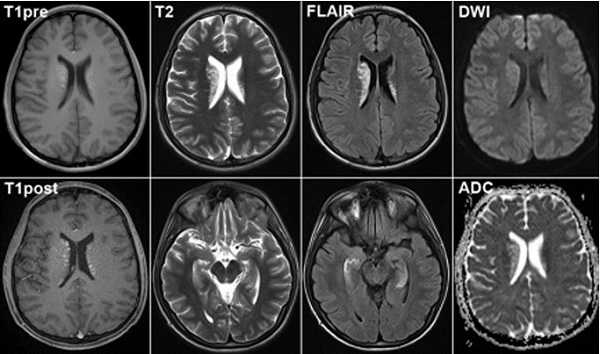
Головной мозг на МРТ при разных режимах сканирования
В течение следующих двух недель зона отека на снимках уменьшается, область поражения видна отчетливо. Для раннего реабилитационного периода характерно появление кисты, сформированной на месте некротизированной ткани. Позднее наблюдается образование альтернативных нейронных связей, которые позволяют восстановить утраченные функции головного мозга.
Дифференциальные признаки инсульта на МРТ позволяют уточнить характер заболевания в первые часы, когда возможны применение тромболизиса и регенерация участков, пострадавших от ишемии.
Диагностика инсультов на МРТ
Картина МР-сканирования при ОНМК зависит от вида процесса. Различный патогенез приводит к появлению на снимках МРТ дополнительных признаков инсульта. Большей информативностью магнитно-резонансная томография обладает в отношении инфаркта головного мозга, диагностика которого может представлять трудности ввиду отсутствия на ранней стадии выраженной клинической картины.
Ишемический инсульт
Для заболевания характерно появление очагов некроза, вызванного нарушением кровоснабжения определенного участка мозга. В острой стадии наблюдается утолщение извилин коры головного мозга, стирается граница между серым и белым веществом. В период восстановления зону инфаркта определяют как участок кистозного или глиозного перерождения.
Для лакунарного инсульта, представляющего разновидность ишемии, характерно появление небольших (до 20 мм) очагов и кровоизлияний в области глубинных структур головного мозга. Причиной служит тромбоз мелкой внутричерепной артерии, вызвавший образование кисты (лакуны).

Интракраниальное кровоизлияние на МРТ (стрелка указывает на гематому)
Геморрагический инсульт
Кровоизлияния слабо определяются на магнитно-резонансных томограммах. При геморрагическом инсульте на МРТ гематомы представлены очерченными очагами с усилением сигнала (Т1-взвешенный режим).
Паренхиматозное кровоизлияние отличается скоплением крови непосредственно в ткани головного мозга. Перифокальный отек выглядит как участок пониженной плотности, имеющий округлую форму.
Субарахноидальные кровоизлияния
Очаги некроза возникают под паутинной оболочкой головного мозга. На МРТ картина субарахноидального кровоизлияния похожа на изменения, характерные для геморрагического инсульта. Снимки визуализируют зону поражения и позволяют определить причину заболевания.
Внутримозговое кровоизлияние требует проведения контрольных сканирований. При увеличении гематомы возможно усиление компрессии окружающих структур и распространение перифокального отека.
Острая гипертоническая энцефалопатия
МРТ головного мозга показывает характерное для инсульта повышение сигнала на Т2 ВИ, локализованного преимущественно в области теменно-затылочных отделов, моста, мозжечка. На ДВ-изображениях отсутствуют признаки диффузии.
В зависимости от картины МРТ, сделанной после инсульта, определяют, какой характер, ишемический или геморрагический, имеет патологический процесс. Информация о причинах развития заболевания необходима для выбора наиболее результативного метода лечения.
Как выглядит инсульт на фотоснимках МРТ головного мозга?
Монохромные изображения позволяют выявить измененные участки, которые отличаются по цвету от здоровых тканей. Очаги ишемии и кровоизлияния имеют четкие границы, позволяя уточнить степень поражения мозговых структур.
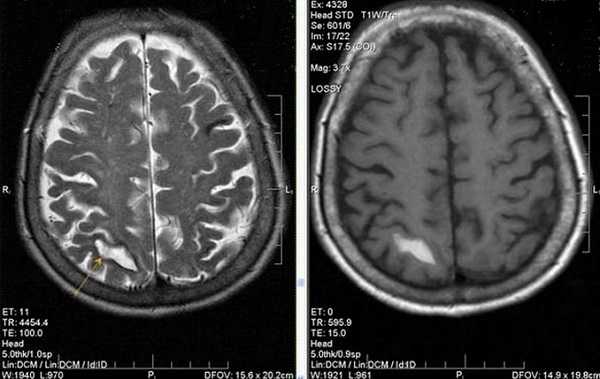
Инфаркт головного мозга на МРТ
Томограммы визуализируют патологии внутричерепных кровеносных сосудов, помогая в определении причин развития ОНМК. Для повышения информативности используют контрастное магнитно-резонансное сканирование.
Нужно ли делать МРТ при инсульте, решает врач с учетом клинической картины заболевания. Метод обладает высокой эффективностью. Но так как продолжительность сеанса составляет от 15 до 30 минут, пациентам в тяжелом состоянии проводят альтернативное КТ-исследование.
Ишемия головного мозга на МРТ
Все клиники сети ЦМРТ оснащены современным высокоточным оборудованием. МРТ и другие виды диагностики проводят опытные и квалифицированные специалисты.
Консультация специалиста после диагностики со скидкой 50%.

Ишемия мозга — ухудшение снабжения кровью мозговых тканей острой или хронической формы, приводящее к смерти отдельных нейронов и нарушению функционирования органа. Часто появляется на фоне атеросклеротических изменений сосудистого русла и артериальной гипертензии. Для проведения диагностики следует обратиться к неврологу.
Рассказывает специалист ЦМРТ
Дата публикации: 10 Ноября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Что такое ишемия головного мозга
Нейроном требуется непрерывный приток крови для своевременного поступления кислорода и питательных веществ. Эти клетки не могут автономно поддерживать свой метаболизм, поэтому даже кратковременная гипоксия приводит к неблагоприятным последствиям. Ишемия головного мозга — это нарушение притока крови к тканям (острое или хроническое). Острое расстройство кровообращения тканей называют ишемическим инсультом. Он обусловлен нарушением проходимости сосуда на фоне тромбоза, спазма или другого фактора.
Хронической ишемией мозговых тканей называют медленно развивающуюся дисфункцию церебральных структур, обусловленную повреждением нейронов на фоне гипоксии. Неврологи относят к этой группе заболеваний разные формы энцефалопатии. Хроническая ишемия мозга является этиологическим фактором развития деменции, вторичного паркинсонизма и эпилепсии.
Симптомы
Проявления церебральной ишемии зависят от ее клинической формы, области возникновения и тяжести течения. В случае инсульта у пациента появляются выраженные неврологические проявления, включая нарушение движений и расстройство речи. При хроническом процессе больные жалуются на нарушение памяти, снижение интеллекта и парезы.
Ишемическая болезнь мозга вызывает:
- психоэмоциональные нарушения
- ухудшение способности к обучению
- снижение концентрации внимания
- эмоциональную лабильность
- трудности с планированием и выполнением простых действий
На поздних стадиях ишемии головного мозга оявляются выраженные неврологические расстройства и осложнения, включая изменение походки и недержание мочи. Лечение ишемии головного мозга зависит от стадии заболевания и состояние пациента.
Стадии развития
Неврологии выделяют следующие этапы прогрессирования ишемии:
Первая стадия. Появляются малозаметные двигательные нарушения, включая ухудшение координации. Пациент жалуется на тревогу, слабость и снижение настроения.
Вторая стадия. Усиливаются неврологические расстройства с появлением псевдобульбарного синдрома, атаксии и других нарушений. Усиливаются психоэмоциональные симптомы.
Третья стадия. Возникают признаки вторичного паркинсонизма. Этот этап развития болезни также характеризуется выраженными когнитивными нарушениями, недержанием мочи и трудностями с поддержанием равновесия во время ходьбы. Усиливается деформация личности.
Определить стадию заболеванию сможет только невролог по результатам осмотра, консультации и применения инструментальных исследований.
Показывает ли МРТ ишемию мозга
Этот высокотехнологичный способ визуализации тканей дает специалисту возможность получить детальные изображения разных отделов органа и обнаружить очаги ишемических изменений. Такое безопасное исследование, не основанное на использовании рентгеновских лучей, эффективнее других методов сканирования при хронической патологии (ХИГМ).
Ишемия головного мозга на МРТ проявляется отеками, расширением ликворных пространств, понижением дифференцировки между серым и белым веществом и другими «маркерами». С помощью этого метода врач достоверно отличает такое заболевание от патологических процессов со схожими клиническими признаками. Сканирование позволяет вовремя провести лечебные мероприятия.
Какая МРТ покажет ишемию мозга?
Специалисты выбирают подходящий способ диагностического поиска с учетом симптомов и результатов других обследований. Это может быть магнитно-резонансная томография головного мозга и его сосудов с контрастированием. Острая или хроническая форма патологии на МРТ хорошо визуализируется. Дополнительно назначают МР-ангиографию для получения подробных визуальных данных, отображающих состояние сосудистого русла органа. Используют оборудование закрытого типа.
Пациентка М. 36 лет
Проблема: жалобы на часто возникающее головокружение, потерю ориентации, слабость в руках
Читайте также:
