Синдром эритродермии - синонимы, авторы, клиника
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема - это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема - сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема - это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье - относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) - одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела - представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга - самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом - на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона - острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье - остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины - от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца - основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
- Генерализованная эритродермия с практически тотальным поражением кожных покровов. Первичным элементом является шелушащаяся сливная ярко-красная отёчная эритема.
- Гиперергическая эритродермия, первоначально образующая единичные очаги воспалительного патологического процесса, сопровождающиеся зудом и чувством жжения кожи, имеющие тенденцию к постоянному распространению и нарушению общего состояния организма.
- Нагнаивающаяся эритродермия - переходная форма между пустулёзным псориазом Цумбуша и истинной эритродермией, характеризующаяся присоединением пустулёзных высыпаний, образованием нагноившихся участков кожи и слизистых.
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
- анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Comp.
Псориатическая эритродермия
Псориатическая эритродермия - самая тяжёлая, опасная для жизни пациента разновидность псориаза, характеризующаяся остротой и распространенностью процесса, требующая немедленного медицинского вмешательства. Проявляется хаотичным высыпанием псориатических пятен, которые образуют очаги, напоминающие ожог. Постепенно появляются бляшки, крупнопластинчатое шелушение, зуд, болезненность кожи. Диагностируют клинически, с учётом анамнеза и наличия симптоматической триады (стеариновое пятно, терминальная плёнка, точечное кровотечение). Иногда подключают гистологию. Лечение осуществляется в стационаре, предусматривает детоксикацию, цитостатики, ретиноиды, гормоны и физиотерапию.
Общие сведения
Псориатическая эритродермия (эритродермический псориаз) - хронический эксфолиативный дерматит, характеризующийся вторичной генерализацией процесса или кожными проявлениями системного заболевания в результате утраты защитных функций кожи. В 52% случаев патологическому процессу предшествует кожная патология. Чаще всего в эритродермию трансформируется пустулёзный псориаз. В 20% случаев предшественника установить не удаётся, такие формы называют идиопатическими. В 4% псориатическая эритродермия возникает на фоне перенесённых инфекций и заболеваний иммунного генеза, 24% составляют лекарственные провокации.
Псориатическая эритродермия встречается редко, отмечается только у 1-2% пациентов, страдающих псориазом. Чаще болеют мужчины старше 50 лет любой расы, заболевание дебютирует в любое время года, обостряется осенью и зимой, эндемичностью не обладает. Тяжесть процесса и острота течения требуют госпитализации из-за интоксикации, представляющей опасность для жизни больных. Актуальность проблемы связана с данными о том, что псориатическая эритродермия обладает тенденцией к трансформации в грибовидный микоз или синдром Сезари, а так же с тем, что патологический процесс существенно нарушает качество жизни пациентов.
Причины псориатической эритродермии
Точные причины развития патологического процесса неизвестны. В наши дни псориатическую эритродермию рассматривают как гетерогенную патологию, возникающую в результате воздействия генетических, иммунных и средовых триггеров. Иногда выявляется наследственная предрасположенность (при наличии семейных случаев псориаза). Эритродермия может возникать на фоне вульгарного лишая или неизмененной кожи, она развивается у страдающих спонгиотическими дерматитами, чесоткой, фотодерматитами и лекарственной гиперчувствительностью. Провоцирующими моментами являются стрессы, вредные привычки, бесконтрольный приём лекарств, резкая отмена гормонов или цитостатиков, ослабление иммунитета (в том числе при ВИЧ-инфекции), аутоинтоксикация, травмирование кожных покровов, гиперинсоляция.
Механизм развития псориатической эритродермии обусловлен патогенезом основного патологического процесса. По сути, это - реактивный врожденный иммунный цитокиновый ответ кожи на воздействие патологического антигена. Иммунные нарушения сводятся к снижению количества Т-лимфоцитов с диспропорцией в сторону увеличения Т-хелперов и уменьшения Т-цитотоксических лимфоцитов, сдерживающих иммунную реакцию. На гуморальном уровне наблюдается дисглобулинемия, происходит активизация хемокинов - белков плазмы с плейотропной активностью, что в сочетании с утратой защитных функций кожи приводит к возникновению острого воспаления и распространению патологического процесса по всей поверхности кожи.
Псориатическая эритродермическая эритема, трансформирующаяся в папулу или бляшку, формируется из-за нарушения питания дермы и спазма региональной артериолы. Кожа в области первичного элемента теряет барьерную функцию, становится уязвимой для проникновения вглубь любого патогенного начала. Возникает хроническое воспаление с аутоиммунным конфликтом, который поддерживает воспаление и запускает усиленную пролиферацию клеток (в районе эритемы интенсивность деления увеличивается в 200 раз). Питание этой области дермы нарушено, новые клетки погибают так же быстро, как и появляются.
Визуально просматривается образование нового гиперемированного пятна, бляшки. При этом замыкается очередной «порочный круг» псориаза, являющийся основой хронического течения патологического процесса: спазм сосуда в сочетании с нарушением барьерной функции приводит к проникновению в кожу антигенов, развитию воспаления, аутоиммунной реакции и активной пролиферации; часть клеток гибнет, часть образует эритему и бляшки, после чего всё повторяется. Патологический процесс истощает надпочечники, которые участвуют в выработке противовоспалительных гормонов.
Классификация псориатической эритродермии
В современной дерматологии принято различать первичную (проявляется спонтанно, на фоне полного здоровья) и вторичную (развивается на фоне уже имеющейся патологии) эритродермию и три основных разновидности патологического процесса:
Симптомы псориатической эритродермии
Генерализация псориатического процесса в подавляющем большинстве случаев происходит вторично, на фоне длительно существующего заболевания-предшественника. В начальной стадии псориатическая эритродермия визуально проявляется алой эритемой. Острое начало сопровождается обострением основной патологией, значительным повышением температуры тела и нарушением общего состояния пациента. Требует госпитализации. В процесс вовлекаются лимфатические узлы, начинается выпадение волос и расслоение ногтей, присоединяется гипергидроз, появляются ознобы.
Очаги гиперемии напоминают ожог, распространяются по всей поверхности кожи, на их поверхности возникают новые бляшки, которые начинают шелушиться. Чешуйки отслаиваются крупными пластинами, поверхность под ними иногда кровоточит из-за подкожного расположения артериол, участвующих в образовании первичных элементов. Отмечаются сухость и болезненность кожи, присоединяется зуд. Отсутствие защитных функций дермы делает пациента, страдающего псориатической эритродермией, мишенью для любой инфекции.
При генерализованной форме, возникающей исподволь, как результат периферического роста первичных элементов, отдельные пятна сливаются, вначале образуя крупные диффузные участки с мелким шелушением, а затем поражая весь кожный покров. В них неразличимы папулы и бляшки, кожа напряжена, инфильтрирована, похожа на панцирь. Волосы и ногти в процесс не вовлекаются. При развитии эритродермии в качестве продолжения пустулёзного псориаза к другим проявлениям присоединяется высыпание пустул.
Гнойные буллы подсыхают с образованием корочек, исчезают и появляются вновь. Сыпь распространяется на слизистые полости рта и язык. Общее состояние при этом может резко ухудшаться, что обуславливает необходимость госпитализации. Все формы патологического процесса осложняются сердечной недостаточностью, отёками, инфекционными заболеваниями, расстройствами терморегуляции и белковой недостаточностью. Часто развивается псориатический артрит. Псориатическая эритродермия может стать причиной инвалидности или летального исхода.
Диагностика и лечение псориатической эритродермии
Клинический диагноз ставит дерматолог на основании симптомов, анамнеза заболевания и наличия диагностической триады (стеариновое пятно, терминальная плёнка, кровотечение по типу капель росы), в сомнительных случаях используют результаты гистологии. Псориатическую эритродермию дифференцируют с лимфопролиферативными процессами, токсикодермией, чесоткой, сухой экземой, сухим эпидермитом, злокачественными новообразованиями, боррелиозом, дерматомикозами, буллёзными дерматитами, красным плоским лишаём, нейродермитом и лишаём Жибера.
Симптоматическое лечение псориатической эритродермии неэффективно, поскольку патологический процесс представляет совокупность системных проблем в сочетании с инфекционной составляющей. В последнее время получил распространение метод ФРМ - физиологической регуляционной медицины, представляющий собой комплексную программу терапии псориатической эритродермии, рассчитанную на 21 день стационарного лечения. В оптимальном варианте пациенту предоставляется отдельная палата со специальным микроклиматом, если таковой нет, требуется регулярное кварцевание, поддержание определённой влажности и температуры в помещении.
Курс лечения включает детоксикацию, антиоксидантную и противопаразитарную терапию, коррекцию работы надпочечников, витаминотерапию и назначение микроэлементов (селен, цинк, кремний). Программа также предусматривает гидратацию организма, иммуномодуляцию, лечение кортикостероидами с последующей терапией чужеродным белком, ПУВА-терапию псориаза, АУФОК-терапию (переливание собственной квантово фотомодифицированной крови), плазмаферез, гемосорбцию, лимфоцитаферез и коррекцию профиля питания. При необходимости подключают наружную терапию смягчающими средствами и охлаждающими перевязками.
Профилактика псориатической эритродермии заключается в регулярных профилактических осмотрах, диспансеризации, проведении курсов поддерживающей терапии и соблюдении диеты. При своевременной диагностике и лечении прогноз обычно благоприятный, при отсутствии терапии возможны разнообразные осложнения и даже летальный исход.
Синдром эритродермии - синонимы, авторы, клиника
Ключевые слова: Эритродермия - псориаз - лимфома - атопический дерматит - болезнь Девержи - экзема - тигазон - метотрексат - дезинтоксикация - кортикостероиды - антимедиаторные препараты - фототерапия - гормонополихимиотерапия.
В статье преставлены методы лечения эритродермий различной этиологии - псориатической, экзематозной, атопической эритродермии Хилла, болезни Девержи, а также эритродермий, возникающих при разных вариантах грибовидного микоза.
Key words: Eryhthroderma - psoriasis - lymphoma - atopic dermatitis - Devergie disease - eczema - tigason - methotrexate - disintoxication - corticosteroids - antimediatory agents - phototherapy - hormonal polychemotherapy.
The paper provides treatments for erythroderma of various etiology (psoriatic, eczematous, atopic, Hill's erythrodermas, Devergie disease, as well as those occurring in various types of mycosis fungoidea).
М.М. Резникова, заведующая мужским кожным отделением городской
клинической кожно-венерологической больницы № 14 им. В.Г. Короленко
M.M.Reznikova, Head, Male Skin Department, V.G.Korolenko State Clinical Dermatovenereological Hospital No. 14
Э ритродермией называют универсальное воспалительное поражение кожного покрова. Такое состояние может возникать при тяжелом течении многих дерматозов: псориаза, экземы, токсидермии, атопического дерматита, болезни Девержи, лимфом. Эритродермия любой этиологии приводит к развитию тяжелой интоксикации. Больные жалуются на болезненность и жжение кожи, зуд, чувство напряженности всего кожного покрова. Возникают тяжелые системные симптомы: недомогание, слабость, ознобы, лихорадка. Эритродермии представляют значительные сложности для врача в плане диагностики и в еще большей степени в отношении терапии. Для установления диагноза при эритродермии очень важны данные анамнеза, детальный анализ клинической картины поражения кожи, высыпных элементов. Необходимо лабораторное обследование для установления степени активности процесса и тяжести эндогенной интоксикации. Часто бывает нужна диагностическая биопсия кожи. Наличие эритродермии при таких заболеваниях, как псориаз, атопический дерматит, болезнь Девержи, делает прогноз дальнейшего течения заболевания у данных больных неблагоприятным - при очередном обострении, как правило, вновь развивается универсальное поражение кожи. Развитию эритродермии способствуют различные пищевые и лекарственные интоксикации и очень часто неадекватные методы лечения, в том числе витаминотерапия в остром периоде заболевания, некоторые антибиотики, кардиологические средства и т. д.
Для нашего отделения особенно актуальна проблема псориатической эритродермии. Больные псориатической эритродермией составляют около 11% от всех поступающих больных псориазом. Мы начинаем лечение с дезинтоксикационной терапии. Проводятся внутривенные капельные вливания гемодеза по 200 - 400 мл, 5% раствора глюкозы, реополиглюкина - всего по 7 - 10 инфузий. Активно снимает интоксикацию 30% раствор тиосульфата натрия - 10 мл внутривенно по 10 вливаний на курс. При выраженном токсидермическом компоненте, часто сопровождающем псориатическую эритродермию, назначаем на короткое время глюкокортикоиды внутримышечно, чаще дексаметазон по 4 - 8 мг 1 раз в день, 3 - 5 инъекций.
После снятия выраженной интоксикации и островоспалительных явлений мы переходим к следующему этапу лечения эритродермии. Больным старше 18 лет с нормальными биохимическими показателями сыворотки крови, без признаков катаракты можно назначать общую фотохимиотерапию 4 раза в неделю, всего 20 - 25 сеансов. При хорошей переносимости мы наблюдаем постепенное разрешение диффузного псориатического инфильтрата, гиперемии кожи, сменяющейся буровато-коричневой пигментацией. При проведении PUVA-терапии можно обходиться без наружнего лечения, этот метод удобен для амбулаторного долечивания. Сочетание PUVA-терапии с эссенциале позволяет сократить количество сеансов PUVA до 14, при этом достигается полное разрешение дерматоза. Эссенциале начинаем вводить внутривенно по 5 мл за один день до начала фотохимиотерапии, на курс 20 вливаний, одновременно назначаем эссенциале внутрь по 2 капсулы 3 раза в день в течение месяца. Активно происходит разрешение эритродермии при применении метода Re-PUVA (тигазон в сочетании с PUVA-терапией). Использование одного тигазона не позволяет добиться полного разрешения псориатической эритродермии; мы назначаем 75 - 50 мг тигазона в сутки за 2 нед до начала фотохимиотерапии. После присоединения PUVA-терапии суточную дозу тигазона уменьшаем на S дозы. Re-PUVA позволяет уменьшить курсовую дозу тигазона и количество сеансов PUVA-терапии.
Из других методов лечения псориатической эритродермии мы используем метотрексат. Его мы обычно назначаем больным среднего и пожилого возраста, не страдающим хроническими воспалительными заболеваниями. Эффективна и хорошо переносится щадящая методика проф. Вайнштейна: метотрексат назначаем внутрь по 5 мг на прием через 12 ч в три приема, перерыв в лечении 5 дней. Обычно мы проводим 5 - 7 таких туров с последующим поддерживающим лечением очень малыми дозами метотрексата. Можно проводить 5-дневную терапию - метотрексат по 2,5 мг в два приема через 12 ч в течение 5 дней с последующим 3-дневным перерывом, таких туров проводится около 5.
Банальная терапия, применяемая нами при вульгарном псориазе, обычно не дает разрешения псориатической эритродермии. Наружно при псориатической эритродермии применяем 0,5% или 1% салициловую мазь, вазелин или крем Унны с добавлением фторированных кортикостероидных мазей (синалар, флуцинар, лоринден А, фторокорт, дипросалик или белосалик).
Эритродермии, возникающие при экземе или токсидермии, мы лечим однотипно: прежде всего проводится дезинтоксикационная терапия (гемодез внутривенно капельно, 30% раствор тиосульфата натрия внутривенно), десенсибилизирующая терапия - дексаметазон 8 - 4 мг внутримышечно 1 раз в день до 5 инъекций, препараты кальция внутримышечно или внутривенно, гистаминовые H1-блокаторы быстрого действия - клемастин, лоратадин. Назначается строгая гипоаллергенная диета.
Местное лечение: при экзематозной эритродермии - малоконцентрированные противовоспалительные пасты, например 2% борно-нафталановая паста, цинковая паста с добавлением стероидных мазей (преднизолоновая мазь, локоид, элоком). Пасты назначаем на несколько дней, до стихания островоспалительного процесса - уменьшения гиперемии, отечности, прекращения везикуляции и мокнутия (с этой целью поверх пасты накладываем примочки с 2% раствором борной кислоты, 0,05% раствором хлоргексидина). Затем пользуемся пастами пополам с кремом Унны или 0,5% дексаметазоновым кремом.
При токсидермии мы используем индифферентные наружные перпараты: кремы или масляную болтушку.
Лечение атопической эритродермии Хилла целесообразно начинать с проведения дезинтоксикационной терапии. Одновременно назначаем два антимедиаторных препарата - кетотифен по 1 мг 2 раза в день на 1 - 1,5 мес и антигистаминный препарат быстрого действия (клемастин, лоратодин) на 7 - 10 дней. По стихании островоспалительных проявлений и снятии интоксикации возможно назначение курса гистаглобулина по следующей схеме - в разовой дозе от 0,5 до 2 мл подкожно 2 раза в неделю, всего 6 инъекций.
При выраженной инфильтрации и лихенизации кожи можно назначать селективную фототерапию или PUVA-терапию. Наружно назначаем кремы, на очень инфильтрированные участки кожи - противовоспалительные пасты (нафталановые, дегтярные, пасты АСД) пополам с кремом.
Болезнь Девержи часто протекает по типу эритродермии. Заболевание крайне трудно поддается лечению. Лучший эффект мы получили при применении роаккутана и ретинола пальмитата.
Перед началом лечения больные проходят осмотр у терапевта, невропатолога, им проводят биохимическое исследование сыворотки крови (b-липопротеиды, триглицериды). При отсутствии противопоказаний мы назначаем роаккутан в суточной дозе 40 мг на 1 - 1,5 мес, затем 20 мг в сутки на 1 - 1,5 мес. В последующем рекомендуем прием роаккутана по 20 мг через день в течение месяца, наружно - 0,5% или 1% салициловый вазелин или крем. Аналогично роаккутану действует при болезни Девержи ретинолола пальмитат. Этот препарат мы назначаем в суточной дозе 200 000 ЕД (в капсулах или растворе) на 1 - 2 мес. При достижении улучшения суточная дозу уменьшаем до 100 000 ЕД на 1 - 2 мес, после чего назначем прием препарата через день. В целом лечение длится не более 4 мес.
В наше отделение госпитализируют больных с лимфомами низкой степени злокачественности. В основном это эпидермотропные Т-лимфомы: грибовидный микоз и его варианты.
Часть этих больных страдали классической формой грибовидного микоза (Алибера - Базена) в I (эритродермической) стадии, часть - эритродермической формой грибовидного микоза (Бенье - Аллопо).
При I стадии грибовидного микоза хороший эффект дает монохимиотерапия отечественным противоопухолевым препаратом проспидином. Проспидин назначаем по 100 мг внутримышечно ежедневно, на курс 3 г. На начальных стадиях лимфом проспидин высокоэффективен. Также при I стадии грибовидного микоза, если при гистологическом исследовании патологический инфильтрат выявляется в верхней части дермы, мы применяем фотохимиотерапию 3 раза в неделю в течение 2 - 3 мес или метод Re-PUVA. При лечении эритродермической формы грибовидного микоза мы применяем гормонополихимиотерапию по методике СОР, чаще в непрерывном варианте: циклофосфан по 200 мг внутримышечно или внутривенно, всего 30 инъекций; винкристин из расчета 1,4 мг на 1 м2 внутривенно 1 раз в неделю, всего 4-5 вливаний (циклофосфан и винкристин в один день не применяют); преднизолон 30 мг внутрь ежедневно.
Наряду с цитостатическими препаратами мы назначаем отечественный препарат лейкинферон - комплекс цитокинов I фазы иммунного ответа. Препарат назначаем по 10 000 МЕ внутримышечно 2 раза в неделю, всего 10 инъекций, заканчиваем его курс за 1 - 2 дня до окончания химиотерапии. Лейкинферон значительно облегчает переносимость лечения, удлиняет клинико-лабораторную ремиссию.
Гормонополихимиотерапия проводится через 2 мес.
Таковы наши методы лечения эритродермий различной этиологии.
Рекомендуемая литература по данной проблеме может быть получена в редакции “Русского медицинского журнала”.
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Московский научно-практический центр дерматовенерологии и косметологии, филиал «Клиника им. В.Г. Короленко» Департамента здравоохранения Москвы, Москва, Россия, 119071
Клиническое наблюдение синдрома Нетертона в динамике
Журнал: Клиническая дерматология и венерология. 2015;14(6): 62‑65
Представлен случай редко встречающегося синдрома Нетертона в динамике клинического наблюдения.
Генетические заболевания, по данным ВОЗ, встречаются примерно у 5% людей. Наиболее распространенные из них — генерализованные кератозы. На основании клинической картины, типа наследования, результатов морфологического и биохимического исследований, выделяют группу самостоятельных ихтиозных заболеваний, 5 из которых L. Brocq отнес к тяжелым гетерогенным клиническим формам. Это вульгарный и Х-сцепленный рецессивный ихтиозы, врожденные не буллезная и буллезная ихтиозиформные эритродермии и ламеллярный ихтиоз. Приближаются к ним синдромы, одной из составляющих которых являются ихтиозиформные изменения кожи — Нетертона, Рефсума, Шегрена—Ларссона, Руда, Попова и другие. Они приводят к снижению или потере трудоспособности, а в тяжелых случаях даже к летальному исходу [1—4].
Описанный в 1958 г. E. Netherton синдром клинически проявляется врожденной ихтиозиформной эритродермией, атопией и «бамбуковой» дистрофией волос (trichorrhexis invaginata et pili torti), выявляемой при световой микроскопии. Синдром Нетертона (СН) — это тяжелое заболевание, наследуемое по аутосомно-рецессивному типу с вариабельной экспрессивностью, обычно встречается у лиц женского пола с частотой 1:50 000-200 000 населения [1—3, 5].
В основе СН лежат мутации гена SPINK5, который кодирует белок LEKTI, ингибирующий сериновые протеазы эпидермиса. Из-за дефицита этого белка наступает избыточная десквамация рогового слоя эпидермиса, что выражается эритематозно-сквамозным процессом [6]. У новорожденного отмечаются выраженная эритродермия и значительная отечность кожи. В дальнейшем появляются белые, тонкие и крупные чешуйки различной величины и очертаний, морфологические дефекты остистых волос — узловатый и инвагинирующий трихорексис, перекрученные волосы, изменение толщины волос.
Патогномоничным симптомом СН являются «бамбуковые» волосы, образующиеся за счет поперечных разрывов волос и вколачивания проксимального отрезка в дистальный.
Лечение СН симптоматическое. Новорожденные часто нуждаются в интенсивном лечении, включающем антибиотики, кератолитические, глюкокортикостероидные препараты, ароматические ретиноиды, витамины А, Е, противоаллергические средства [2, 5, 7, 8].
Клинически СН характеризуют генерализованное шелушение (мелко- и крупнопластинчатое) на фоне эритемы, напоминающее «псориазиформный ихтиоз» или фигурные эритематозно-сквамозные высыпания типа линейного огибающего ихтиоза Comel. Этот генодерматоз примерно у 18% детей начинается как врожденная ихтиозиформная эритродермия и в дальнейшем приобретает черты СН с неблагоприятным прогнозом [2, 6—9]. Заболевание проявляется с рождения или в первые дни жизни. При этом ребенок иногда находится в «коллоидной» пленке [5, 8]. В части случаев ихтиозиформная эритродермия сохраняется на всю жизнь, но чаще она трансформируется в линейный огибающий ихтиоз Comel с предпочтительной локализацией на туловище и конечностях.
Проявления атопии вариабельны, но в большинстве случаев — по типу атопического дерматита [4, 7, 10, 11]. У отдельных больных возможно отставание в физическом и психическом развитии [4, 5, 12].

Рис. 1. Бамбукообразные дистрофические изменения волос.
Процесс на коже характеризовался ихтиозиформной эритродермией, чрезмерной сухостью, инфильтрацией в периорбитальных и периоральной областях, промежности, мацерацией и трещинами в перианальной области. На коже головы на фоне диффузного поредения волос с их выраженной дистрофией были выявлены серозно-геморрагические корки, волосы обломаны на разных уровнях, имели бамбукообразный вид.
В процессе клинико-лабораторного обследования и консультации смежных специалистов выявлены сопутствующие болезни: гепатолиенальный синдром, реактивный панкреатит, деформация желчного пузыря, холестаз, хронический пиелонефрит в стадии ремиссии, дисбактериоз кишечника.
В течение первых 6 лет (2001—2007) заболевание протекало особенно тяжело: девочку госпитализировали в детское дерматовенерологическое отделение от 2 до 5 раз в год с последующим проведением поддерживающей терапии амбулаторно. На фоне проводимого лечения отмечалась выраженная положительная динамика кожного процесса, уменьшилась интенсивность воспаления, и уже с 7-летнего возраста больная лечилась стационарно 1—2 раза в год (рис. 2).
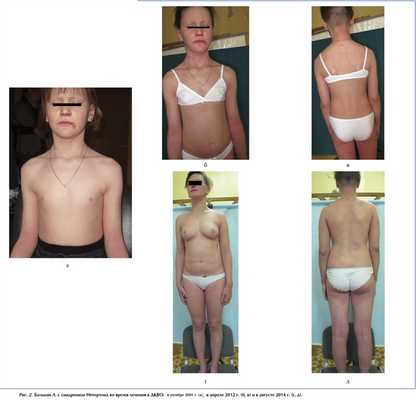
Рис. 2. Больная Л. с синдромом Нетертона во время лечения в ДКВО: в октябре 2001 г. (а), в апреле 2012 г. (б, в) и в августе 2014 г. (г, д)
В 2004—2005 гг. в РДКБ больной была проведена пластика мочеточников. Осенью 2007 г. она перенесла пневмонию. Находилась на диспансерном учете у нефролога и гастроэнтеролога.
При последней госпитализации в 2014 г. (после 2-летнего перерыва) в клиническом анализе крови, общем анализе мочи патологических изменений не обнаружили.
Биохимический анализ крови: холестерин 6,1 ммоль/л (в норме 3,72—6,5 ммоль/л), общий белок 74,0 г/л (67—87 г/л), щелочная фосфатаза 113,8 МЕ/л (100—800 МЕ/л), глюкоза 4,4 ммоль/л (4,2—6,4 ммоль/л), аспартатаминотрансфераза 26,6 ЕД/л (0—37 ЕД/л), аланинаминотрансфераза 29,0 ЕД/л (0—41 ЕД/л), билирубин общий 24,8 мкмоль/л (0—21,0 мкмоль/л), прямой билирубин 6,2 мкмоль/л (в норме не более 3,4 мкмоль/л), мочевина 5,54 ммоль/л (1,7—8,3 ммоль/л).
Анализ кала на кишечную группу отрицательный. Яйца гельминтов в кале и энтеробиоз в соскобе не выявлены. ЭКГ: ритм синусовый; нормальное положение ЭОС. ЛОР-патологии не выявлено. По заключению эндокринолога патологии не обнаружено.
В разное время в стационаре больной проводили комплексное лечение, включающее последовательно назначаемые антигистаминные, дезинтоксикационные, десенсибилизирующие, ферментные, гепатопротекторные препараты, пробиотики и наружную терапию: окись цинка, цинктерал, кетотифен, супрастин, фенкарол, тавегил, ретинола ацетат, токоферола ацетат, биотин, пиридоксин, гипосульфит натрия, энтеросгель, мезим форте, дифлюкан, цефазолин. Наружно — дерматологические компрессы, топикрем, Д-пантенол, 2% нафталановая паста, 1% раствор метиленового синего, 2% крем с мочевиной, 0,25% салициловый крем, гидрокортизоновая мазь, солкосерил, клотримазол.
Благодаря адекватному стационарному и амбулаторному ведению больной в течение 13 лет достигнут значительный терапевтический эффект, близкий к клинической ремиссии. В настоящее время сохраняется малозаметная эритема и сухость кожи, незначительное шелушение, рост волос восстановился (кроме области затылка).
Интерес представленного случая обусловлен крайне редкой встречаемостью СН в дерматологической практике, ассоциацией дерматоза с сопутствующей полипатологией, а также динамикой клинических проявлений заболевания на протяжении нескольких лет наблюдения.
ЭРИТРОДЕРМИЯ
ЭРИТРОДЕРМИЯ мед.
Эритродермия — общий термин, относящийся ко многим поражениям кожи (в т.ч. эритродерма — вариант Т-клеточной лимфомы); характерно генерализованное покраснение кожи с выраженным крупнопластинчатым шелушением. Частота — 1 % всех госпитализаций по поводу кожных заболеваний, болеют чаще мужчины (2:1) старше 40 лет. Этиология и факторы риска
• Токсикодермии
• Лимфомы
• Контактный дерматит
• Атонический дерматит
• Рак толстой кишки
• Грибковые заболевания
• ВИЧ-инфекция
• Ихтиозоформные дерматозы
• Лейкоз
• Плоский лишай
• Рак лёгких
• Миелома
• Листовидная пузырчатка
• Фотодерматиты
• Лишай красный волосяной
• Псориаз
• Пиодермия
• Синдром Райтера
• Чесотка
• Себорейный дерматит
• Синдром Сезарй
• Болезнь Лайла
• Застойный дерматит
• СКВ
• Токсический эпидермальный некролиз.
Генетические аспекты. К настоящему времени идентифицировано 2 наследуемые формы (173200, ЭД, pityriasis rubra pilaris; 270300, р, врождённый эксфолиативный кератоз).
Клиническая картина
• В начальных стадиях
• При остром начале или развитии заболевания на фоне экссудативного дерматита — истончение эпидермиса, эритема, экссудация с последующим образованием корочек
• Обострение сопутствующего заболевания, затем мелкопластинчатое генерализованное шелушение с незначительной эритемой и лихенификацией кожных покровов
• При отсутствии сопутствующего заболевания — преимущественное поражение кожи туловища, промежности и головы, затем — генерализация поражений.
• В последующем
• Сильный зуд, ощущение утолщения кожи, сухость слизистых оболочек, дистрофия ногтей, облысение
• Недомогание, тахикардия, озноб, повышение температуры тела
• Лимфаденопатия
• Увеличение печени, увеличение селезёнки (при наличии сопутствующей лимфомы или лейкоза)
• Гинекомастия
• Стеаторея.
Методы исследования
• Анализ крови: умеренный лейкоцитоз, эозинофилия, микро- и макроцитарная анемия, увеличение СОЭ, гипоальбуминемия, электролитные нарушения
• Биопсия кожи, лимфатических узлов и костного мозга для выявления сопутствующего заболевания. Дифференциальный диагноз. Острые дерматозы, например контактный дерматит и токсидермии.
Лечение:
Тактика ведения
• Отмена препаратов, вызывающих обострение кожного процесса
Лечение
сопутствующих заболеваний, антибиотики или противогрибковые средства — при суперинфекции
• При невыясненной этиологии — симптоматическая терапия; возможно спонтанное излечение.
Лекарственная терапия
• Глюкокортикоиды, например преднизолон 40 мг/сут внутрь, при отсутствии эффекта дозу увеличивают на 20 мг/сут каждые 3-4 дня (не более 100 мг/сут). В дальнейшем дозу снижают до поддерживающей
• Глюкокортикоиды местно — при локализованных поражениях
• Глюкокортикоиды следует применять с осторожностью при эксфолиативном дерматите, вызванном атоническим или себорейным дерматитом
• Противопоказания — эксфолиативный дерматит при псориазе.
• Антигистаминные средства — для снятия зуда.
• При эритродермии вследствие псориаза — метотрексат, этретинат, фототерапия и другие специфические методы лечения.
• При эритродермии, вызванной грибовидным микозом, -фотохимиотерапия.
• При эритродермии, обусловленной красным волосяным лишаем, — изотретиноин.
Осложнения
• Бактериальная, грибковая суперинфекция
• Дегидратация, электролитные нарушения
• Сердечная недостаточность. Прогноз у пациентов с идиопатическим эксфолиативным дерматитом — неблагоприятный.
Читайте также:
