Гипоспадия у мальчика - клиника, диагностика
Добавил пользователь Alex Обновлено: 21.01.2026
Гипоспадия-аномалия анатомического строения полового члена у мальчика, при которой отверстие мочеиспускательного канала может, как находиться на своём нормальном месте («гипоспадия без гипоспадии»), так и быть смещено вниз, вплоть до нахождения вообще не на головке, а снизу на теле полового члена, на мошонке или в промежности. Сам половой член при этом может быть анатомически недоразвитым, изогнутым, маленьким, тонким или приросшим к мошонке.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Q54 | Гипоспадия | 58.45 | Устранение гипоспадии, выпрямление полового члена |
| Q54.0 | Гипоспадия головки полового члена | ||
| Q54.1 | Гипоспадия полового члена | ||
| Q54.2 | Гипоспадия члено-мошоночная | ||
| Q54.3 | Гипоспадия промежностная | ||
| Q54.4 | Врожденное искривление полового члена | ||
| Q54.8 | Другая гипоспадия | ||
| Q54.9 | Гипоспадия неуточненная | ||
Дата разработки/пересмотра протокола:2016 год.
Пользователи протокола:ВОП,хирурги,урологи, андрологи.
Категория пациентов:дети до 16 лет.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
Гипоспадии, как правило, классифицируются на основе анатомического расположения проксимально смещенного отверстия мочеиспускательного канала:
· дистальный-передняя гипоспадия (расположенный на головке или дистальному валу полового члена и наиболее распространенный тип гипоспадии);
· промежуточное среднего (генитальный);
· проксимальный-задней (penoscrotal, мошонки, промежности).
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ [1,2,8,14]
Диагностические критерии:
Жалобы:
· искривление полового члена;
· смещение наружного отверстия уретры на нижнюю поверхность члена, мошонку или промежность;
· затрудненное мочеиспускание.
Анамнез:
· генетическая предрасположенность;
· экологические факторы;
· расстройства эндокринной системы могут быть обнаружены в редких случаях;
· возраст матери и младенец с низкой массой тела при рождении имеют более высокий риск развития гипоспадии;
· использование гормональных контрацептивов во время беременности;
· экстракорпоральное оплодотворение;
Физикальное обследование:
· атипичное расположение наружное отверстие уретры;
· искривление полового члена;
· крайняя плоть в виде «капюшона»;
· мочеиспускание производится в сидячем положении.
Лабораторные исследования: нет.
Инструментальные исследования:
· УЗИ органов мошонки - определяется недоразвитие мошонки;
· Уретроцистография - определение проксимального отдела уретры.
Диагностический алгоритм [1,2,8,14]
Алгоритм диагностики гипоспадии у детей
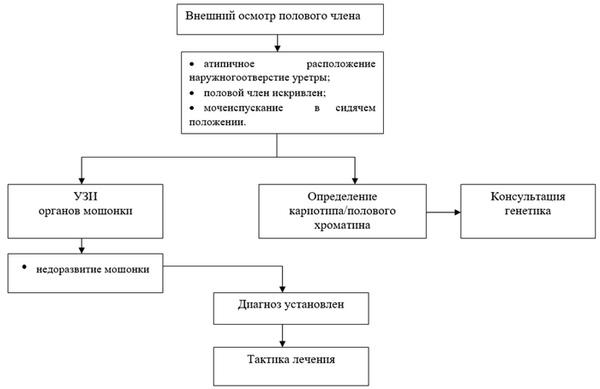
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ [1,2,8,14]
Диагностические критерии: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий: нет.
Перечень дополнительных диагностических мероприятий: нет.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ложный гермафродитизм | гипоспадия у мужчин уже сама по себе является ложным мужским гермафродитизмом, то есть состоянием, когда наружные половые органы мужчины (мальчика) напоминают женские. Особенно это выражено при мошоночной и промежностной гипоспадии. | определение кариотипа (или полового хроматина) | · несовпадение генитального и гонадального пола (кариотип 46, ХY). |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ [1,2,8,14]
Тактика лечения [3,4,5,6]: нет.
Немедикаментозное лечение: нет.
Медикаментозное лечение: нет.
Алгоритм действий при неотложных ситуациях: нет.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация эндокринолога - при подозрении на нарушение половых гормонов;
· консультация генетика - при тяжелых формах гипоспадии (мошоночная, промежностная).
Профилактические мероприятия: нет.
Мониторинг состояния пациента: нет.
Индикаторы эффективности лечения: нет.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ [1,2,8,14]
Тактика лечения [3,4,5,6]: При хирургическом лечении гипоспадии операция проводится для восстановления типичного отверстия уретры и устранения сопутствующих нарушений (искривление полового члена). Оптимальным возрастом для операции является от 6 до 15 месяцев, лучшим для выполнения операции является возраст 6 месяцев, а при необходимости повторной операции она может быть выполнена после полного заживления раны через 6 месяцев, то есть в возрасте 1 года. Операции должны быть завершены до поступления ребенка в школу, то есть к 6-7 годам. Возраст пациента старше 10-13 лет значительно ухудшает результаты лечения гипоспадии. Необходимо определить функциональные и эстетические показания к оперативному лечению при гипоспадии.
Хирургическое вмешательство:
Оперативное лечение при промежностной и мошоночной формах гипоспадии проводится в два этапа:
1 этап - выпрямление полового члена;
2 этап - пластика мочеиспускательного канала.
При венечной и стволовой формах - одномоментная пластика уретры с выпрямление полового члена
Виды оперативного вмешательства:
· выпрямление полового члена;
· операция Снодграсса (Snodgrass);
· способ Magpi (Duckett 1981 г);
· метод уретропластики при мегаломеатусе без использования препуция (MIP) (Duckett - Keating 1989 г.);
· перемещение уретры с гранулопластикой и пластикой препуция при дистальных формах гипоспадии (Keramidas, Soutis, 1995 г.);
· способ уретропластики типа Mathieu (1932 г.);
· способ уретропластики типа Tiersch-Duplay (1874 г.);
· способ уретропластики по методу Hodgson III-play;
· устранение гипоспадии букальным лоскутом.
Показания к оперативному лечению:
· проксимальное расположение мочеиспускательного канала;
· вентральное отклонение струи мочи;
· стеноз устья мочеиспускательного канала;
· искривление полового члена.
Немедикаментозное лечение:
· диета №15;
· постельный режим в послеоперационном периоде.
· обработка послеоперационной раны.
Показания для консультации специалистов:
· консультация анестезиолога - для проведения анестезиологического пособия.
Показания для перевода в отделение интенсивной терапии и реанимации: нет.
Индикаторы эффективности:
· восстановление целостности уретры;
· нормализация акта мочеиспускания.
Дальнейшее ведение:
· контроль за состоянием послеоперационной раны в течение 8 дней после операции;
· контроль за ростом полового члена до полового созревания.
· наблюдение у уролога, андролога до полового созревания.
· ограничение физической нагрузки в течение 2-х месяцев.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [1,2,9,10,11]
Показания для плановой госпитализации: наличие гипоспадии.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
Информация
Сокращения, испульзуемые в протоколе
| УЗИ | ультразвуковое исследование |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| БАК УД | биохимический анализ крови уровень доказательности |
Список разработчиков протокола с указанием квалификационных данных:
1)Кабдолдин Кайрат Нуртуганович, кандидат медицинских наук, детский врач уролог высшей категории, врач отделения реконструктивно-пластической урологии АО «Научный центр урологии имени академика Б. У. Джарбусынова», член ОО «Казахстанская ассоциация урологов»;
2) Айнакулов Ардак Жаксылыкович, кандидат медицинских наук, врач детский уролог высшей категории, старший ординатор почечного отдела и трансплантологии КФ «UniversityMedicalCenter» «Национальный научный центр материнства и детства»;
3) Майлыбаев Бахытжан Муратович, доктор медицинских наук, профессор, КФ «UniversityMedicalCenter» «Национальный научный центр материнства и детства»;
4) Аскаров Мейрамбек Сатыбалдиевич, доктор медицинских наук, РГП на ПХВ «Карагандинский государственный медицинский университет» врач детский уролог, заведующий кафедрой детской хирургии и урологии;
5) Иманбердиев Жандос Жолдасович, врач детский уролог КФ «UniversityMedicalCenter» «Национальный научный центр материнства и детства»;
6) Абдимажитов Бахытжан Хабитович, врач детский уролог КФ «UniversityMedicalCenter» «Национальный научный центр материнства и детства»;
7) Жарасов Даулет Аманаевич, врач детский уролог КФ «UniversityMedicalCenter» «Национальный научный центр материнства и детства»;
8) Тулеутаева Райхан Есенжановна, кандидат медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей», заведующая кафедрой фармакологии и доказательной медицины, член «Ассоциации врачей терапевтического профиля».
Указание на отсутствие конфликта интересов:нет.
Список рецензентов:
Сенгирбаев Даурен Исакович - кандидат медицинских наук, профессор модуля урологии Каз НМУ им. С.Д.Асфендиярова.
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Гипоспадия - симптомы и лечение
Что такое гипоспадия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнашова Юрия Анатольевича, уролога со стажем в 10 лет.
Над статьей доктора Игнашова Юрия Анатольевича работали литературный редактор Юлия Липовская , научный редактор Александр Комаров и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Гипоспадия — это врождённый порок развития мочеиспускательного канала (уретры) у мальчиков, при котором наружное отверстие уретры располагается не на верхушке полового члена, а на его нижней поверхности, в области мошонки или в промежности.
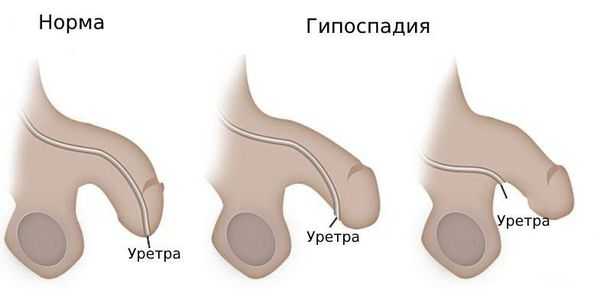
Сопутствующие аномалии при гипоспадии
Гипоспадия почти всегда сочетается с искривлением полового члена в большей или меньшей степени. При мошоночной, промежностной и члено-мошоночной гипоспадии необходимо оценивать состояние свободной стволовой части полового члена по вентральной (нижней) его поверхности: если она недоразвита, то головка члена будет подтянута к мошонке или промежности.
Часто гипоспадия члена сочетается с другой врождённой аномалией — крипторхизмом (неопущением яичка в мошонку), а также с пороками сердца, внутренних органов, аномалиями конечностей, скелета и др.
Распространённость
Это самая распространённая аномалия мочеполовых органов у детей мужского пола. По данным статистики, один случай гипоспадии приходится на 200-300 новорождённых мальчиков и один на 200 взрослых мужчин [1] .
Причины и факторы развития гипоспадии
Так как гипоспадия является врождённой аномалией, причина заключается в отклонениях развития плода во внутриутробном периоде.
Наиболее существенные факторы риска, которые могут остановить нормальное развитие мочеиспускательного канала и полового члена зародыша:
- Гормональная терапия в ходе беременности.
- Влияние эндокринных дизрапторов — веществ почвы, воды, воздуха, пищевых продуктов и некоторых промышленных изделий, которые при поступлении в организм оказывают гормоноподобные эффекты [14] :
- нарушают функции яичников матери;
- вызывают гиперплазию (патологическое разрастание) надпочечников матери;
- вызывают эндогормональные сдвиги в организме.
- Попытка вызвать аборт приёмом женских половых гормонов в большом количестве.
- Экстракорпоральное оплодотворение (ЭКО) [14] .
Влияние гормональной теории на развитие гипоспадии подтверждают проведённые опыты: животным вводили большие дозы эстрогенов, и это приводило к развитию гипоспадии у мужского плода либо гермофродитизма у женского ( наличие мужских и женских половых признаков и репродуктивных органов) [13] .
Некоторые исследователи считают, что причиной гипоспадии у плода может быть инфицирование матери токсоплазмозом во время беременности, особенно в первом триместре [12] .
Кроме того, существуют и другие факторы, которые также могут влиять на развитие гипоспадии у плода:
- употребление женщиной во время беременности алкоголя;
- применение нерекомендуемых лекарственных препаратов; ;
- трудности, связанные с течением беременности: угрозы выкидыша, многоплодная беременность, зачатие с использованием вспомогательных репродуктивных технологий.
- генетические заболевания, наличие наследственных болезней у близких родственников, рождение детей с аномалиями в предыдущие беременности;
- неблагоприятная экологическая обстановка и хронический стресс [1][2] .
Надо отметить, что эти факторы в целом неблагоприятно влияют на течение беременности и могут вызвать и другие аномалии развития и осложнения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гипоспадии
Главным симптомом гипоспадии является выделение мочи не из типичного места (верхушки полового члена), а из области на его нижней поверхности, области мошонки или промежности. Половой член искривлён, скорость мочеиспускания и направление струи мочи могут быть изменены.
Гипоспадия у детей:
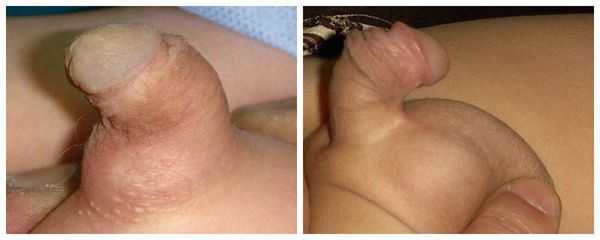
Из-за искривления полового члена возможен дискомфорт при сексуальной активности: трудности с достижением эрекции и введением эрегированного члена во влагалище при половом акте.
В зависимости от формы гипоспадии симптоматика может отличаться. При головчатой форме мочеиспускательный канал открывается чуть ниже типичного места, но выше венечной борозды. При этом крайняя плоть видоизменена, имеется лёгкое искривление полового члена.
Венечная форма гипоспадии характеризуется выходом наружного отверстия уретры в области венечной борозды, пенис при этом искривлён, а крайняя плоть похожа на капюшон. При мочеиспускании струя идёт под углом по отношению к половому члену.
При стволовой форме гипоспадии наружное отверстие уретры, соответственно, находится в области ствола полового члена, пенис искривлён, струя мочи выходит под прямым углом. Для совершения акта мочеиспускания необходимо прижимать пенис к животу.
При мошоночно-промежностной форме гипоспадии наружное отверстие уретры открывается в области мошонки или в промежности рядом с анусом, при этом отмечается выраженное искривление полового члена.
При "гипоспадии без гипоспадии" наружное отверстие уретры находится в физиологически правильном месте, но половой член искривлён, уменьшен в размере и его внутреннее анатомическое строение отличается от нормального [3] .
Патогенез гипоспадии
С позиции внутриутробного развития мочеиспускательного канала и полового члена причиной гипоспадии является нарушение роста и развития зародышевых участков будущих органов и тканей, а именно остановка замыкания уретральной борозды.
У мужского и женского плода будущая уретра развивается из разных зародышевых структур, поэтому у женского пола гипоспадии не встречается. Заболевание, которое иногда описывают как женская гипоспадия, необходимо трактовать как дефект уретро-вагинальной перегородки, вследствие чего мочеполовой синус остаётся неразделённым.
Классификация и стадии развития гипоспадии
В Международной классификации болезней (МКБ-10) гипоспадия кодируется как Q54.
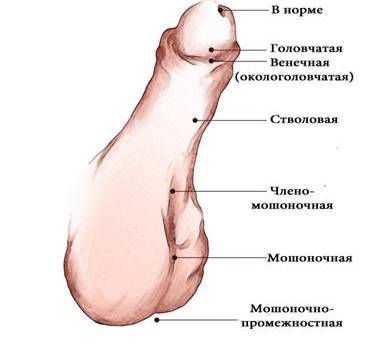
Формы гипоспадии по степени смещения наружного отверстия уретры [1] :
- Гипоспадия головки — наружное отверстие уретры находится на нижней поверхности головки.
- Гипоспадия члена — может быть окологоловчатой, дистальной, средней и проксимальной трети полового члена.
- Мошоночная — наружное отверстие открывается в области мошонки (бывает дистальной, срединной, проксимальной).
- Промежностная — наружное отверстие находится в области промежности.
- "Гипоспадия без гипоспадии" — особый вариант гипоспадии, при котором уретра недоразвита по длине, а кавернозные тела, которые отвечают за эрекцию, не соответствуют уретре, остановившейся в развитии. Наружное отверстие уретры располагается на обычном месте и мочеиспускание не нарушено, однако имеется искривление полового члена.
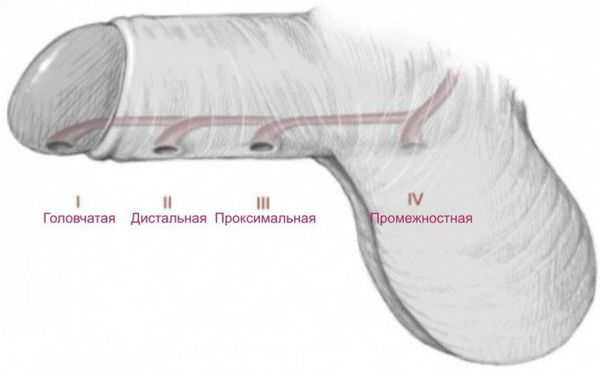
Виды гипоспадии по наличию искривления:
- С резким искривлением головки.
- Без искривления головки.
Виды гипоспадии по наличию сужения наружного отверстия уретры:
- С сужением наружного отверстия уретры.
- Без сужения наружного отверстия уретры.
Осложнения гипоспадии
Опасна ли гипоспадия
Гипоспадия не является жизнеугрожающим заболеванием, но приводит к существенному ухудшению качества жизни. Это связано с изменением характера акта мочеиспускания: меняется направление струи и скорости мочеиспускания, может появиться мацерация (раздражение) кожи около наружного отверстия уретры.
Как правило, возникают проблемы в половой сфере, так как половой член искривлён и эрекция крайне затруднена. Возможны трудности с зачатием ребёнка по причине более низкой зоны открытия уретры и увеличенного пути для проникновения сперматозоидов в шейку матки. Всё это приводит к выраженным психическим нарушениям, депрессии.
В исключительных случаях, когда мочеиспускание затруднено из-за сужения уретры, ухудшается выделение мочи, что приводит к её скоплению в мочевом пузыре (остаточная моча), двустороннему уретерогидронефрозу и хронической почечной недостаточности [5] .
Диагностика гипоспадии
Выявление гипоспадии не вызывает затруднений. Обычно диагноз устанавливается в роддоме после осмотра новорождённого. При осмотре необходимо обратить внимание на строение полового члена, мошонки и промежности. Убедиться в отсутствии крипторхизма, паховой грыжи и других отклонений.
Для уточнения диагноза и выявления других аномалий (например, пузырно-мочеточникового рефлюкса ) [15] целесообразно выполнить УЗИ мочеполовой системы и рентгеноконтрастное исследования мочевых путей [3] .
Лечение гипоспадии
Способ лечения только хирургический. Предпочтительно проводить операцию в раннем детском возрасте (до 5-6 лет). Стоит отметить, что лечение в центрах с большим объёмом оперативной активности сопровождалось достоверно более низким процентом осложнений [14] .
Лечение гипоспадии должно решать три основных задачи:
- Выпрямление полового члена и создание запаса кожи для последующей пластики уретры.
- Пластика мочеиспускательного канала и сохранение эффекта выпрямления полового члена.
- Лечение сопутствующих аномалий: крипторхизма и др. [1]
В каком возрасте лучше лечить гипоспадию
Лечение лучше начинать в раннем возрасте (1-2 года), чтобы к 7-8 годам закончилось выпрямление полового члена и можно было выполнить пластику уретры. В раннем возрасте эрекция не столь выражена, что предупреждает расхождение раны в послеоперационном периоде.
Операция при головчатой и окологоловчатой гипоспадии
При головчатой и окологоловчатой гипоспадии без искривления головки главным показанием к операции является сужение наружного отверстия уретры. Такое сужение иногда может приводить к тяжёлым последствиям: атонии (отсутствию тонуса) мочевого пузыря с появлением остаточной мочи и гидронефрозу. Поэтому рассечение наружного отверстия уретры необходимо предпринимать как можно раньше, желательно в первые месяцы жизни ребёнка.
В более позднем возрасте, когда уже образовалась рубцовая ткань около суженного отверстия уретры, простого рассечения может быть недостаточно. В таких случаях приходится проводить пластику: наружное отверстие уретры окаймляют круговым разрезом, выделяют из рубцов на 0,5 см, рассекают и вшивают в кожную рану по типу губовидного свища [6] .
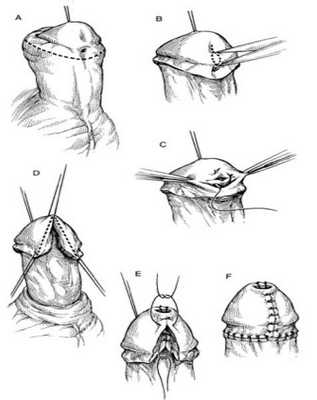
Операции при других формах гипоспадии
Все остальные формы гипоспадии требуют предварительного выпрямления полового члена. В настоящее время дистензия (расширение) уретры без предварительного выпрямления не применяется. Используемые методы выпрямления полового члена обеспечивают равномерное распределение кожи в пределах стволовой части члена и создание запаса кожи в зоне предстоящей пластики уретры, а формирование лоскутов под головкой и на мошонке позволяет использовать кожу из зон, где имеется её излишек (крайняя плоть, мошонка).
Оперативное лечение проводится под общей анестезией. Использование местного обезболивания не целесообразно, так как оно не позволяет тщательно удалить рубцовые ткани, которые иногда проникают в кавернозные тела.
В послеоперационном периоде применяют антибиотики широкого спектра действия, противовоспалительные и успокаивающие средства. В качестве шовного материала используется синтетическая нить, имеющая очень малое сечение (0,1 мм и менее). Отведение мочи осуществляется посредством катетеризации мочевого пузыря уретральным катетером на срок 4-5 дней и более по мере необходимости.
Пластика мочеиспускательного канала
В настоящее время возможно выполнение несколько видов пластики мочеиспускательного канала:
- туннелизация и формирование соединительнотканной уретры;
- дистензионные (расширяющие) методы;
- пластика уретры из местных тканей;
- пластика уретры с применением свободных а утотрансплантатов (собственных тканей пациента) и г омотрансплантатов (тканей донора): кожи, слизистых оболочек мочевого пузыря, аппендикса, лоскута слизистой из ротовой полости и др.
Активно используется туннелизация, как метод формирования соединительнотканной уретры на дренажной трубке. Вокруг дренажа развивается нежная соединительнотканная муфта, которая впоследствии эпителизируется и почти не имеет тенденции к сужению. Однако такой протез должен находиться в тканях не менее 6 месяцев. Основные требования, которые должны строго соблюдаться при пластике уретры:
- сохранение у вновь созданной уретры способности к росту и растяжению;
- создание канала с устойчивым просветом, который не имеет тенденции к сужению.
Уретра, сформированная из свободного аутотрансплантата (кожи, слизистых оболочек, фасции, аппендикса) в значительной степени теряет растяжимость и эластичность, отстаёт в росте по сравнению с нормальными тканями, из-за чего требуется систематическое бужирование (механическое разделение рубцовой ткани).
Идеальным материалом для пластики мочеиспускательного канала, как по свойствам, так и по расположению, является срединный лоскут кожи полового члена по вентральной (нижней) поверхности от головки до наружного отверстия уретры с окаймлением последнего. Минимальное выделение боковых краёв лоскута и хорошее питание на всех этапах операции позволяют сохранить основные биологические свойства кожи срединного лоскута — растяжимость, эластичность и способность к росту. Последнее качество имеет решающее значение, если пластика производится в детском возрасте.
При дефиците кожи в дистальной и средней третях полового члена необходимо использовать запас кожи, заложенный в сдвоенных листках крайней плоти. Если дефицит кожи обнаруживается по всей длине висячего отдела полового члена и наружное отверстие уретры расположено не ниже члено-мошоночного угла, более целесообразно использовать кожу мошонки.
Имеющийся комплекс оперативных приёмов позволяет осуществить пластику мочеиспускательного канала при всех формах гипоспадии. Мочеиспускательный канал создаётся всегда однотипным методом. К вариациям приходится прибегать только при решении второй задачи — при ликвидации дефекта над созданным каналом.
Пластика свободным аутотрансплантатом из кожи мочеточника, кровеносных сосудов, фасции, аппендикса, слизистой оболочки мочевого пузыря не получила широкого распространения ввиду тяжёлых осложнений, связанных с временным нарушением питания трансплантата, омертвением и секвестрацией ( отторжением омертвевшего участка) , свищами, сужениями, остановкой роста, потерей растяжимости и эластичности. Даже в случае успеха требуется систематическое бужирование.
Лечение "гипоспадии без гипоспадии"
Лечение врождённого недоразвития уретры представляет трудную задачу, так как проходит стадию искусственной гипоспадии, когда наружное отверстие уретры, ранее расположенное на обычном месте, после её пересечения перемещается на мошонку или даже на промежность.
Второе обстоятельство, которое резко затрудняет лечение, — отсутствие кавернозного тела уретры на значительном протяжении. Поэтому соединение тонкостенных отрезков после выпрямления члена связано с большими трудностями. Хирургическое лечение при резком искривлении полового члена, как и при гипоспадии, состоит из двух этапов — выпрямления полового члена, сопровождающегося рассечение уретры, и последующего соединения отрезков уретры [7] [8] .
Осложнения после операции
Чем позже проводится лечение, тем выше вероятность осложнений после операции. Сразу после операции часто возникают отёки и небольшие кровянистые выделения. Инфекции встречаются редко. К отдалённым последствиям можно отнести уретрокожные свищи (патологическое соединение уретры с кожей), они встречаются гораздо реже, когда операция проводится в один этап. Другие осложнения включают стриктуру уретры (сужение мочеиспускательного канала) , дивертикул уретры (выпячивание стенки мочеиспускательного канала) и эректильную дисфункцию [15] .
Наблюдение при гипоспадии после операции
После операции потребуется несколько раз посетить хирурга. Затем рекомендуется наблюдаться у детского уролога после приучения к туалету и в период полового созревания, чтобы проверить заживление и возможные осложнения [16] .
Прогноз. Профилактика
Прогноз, как правило, благоприятный, если операция была успешно выполнена в детском возрасте. У детей мужского пола, перенёсших операцию по поводу гипоспадии, несколько повышена частота неудовлетворённости размером полового члена, но по сексуальному поведению они не отличаются от изначально здоровых [9] .
Профилактика гипоспадии должна заключаться в устранении всех причин, которые могут вызвать резкие колебания гормонов в крови женщины во время беременности. Также необходимо исключить общие факторы риска патологического течения беременности. Особенно если женщина уже рожала детей с врождёнными аномалиями.
Гипоспадия
Гипоспадия - порок развития мочеполовой системы у мужчин, характеризующийся проксимальным смещением наружного отверстия уретры на основание головки пениса, в область венечной борозды, ствола полового члена, мошонки, промежности. Гипоспадия сопровождается искривлением пениса, нарушением мочеиспускания, раздражением кожи промежности мочой, психологическим дискомфортом, нарушением половой функции. Диагностика гипоспадии включает визуальный осмотр, проведение УЗИ мошонки и полового члена, уретроскопии, уретрографии, урофлоуметрии. Коррекция гипоспадии проводится хирургическим путем с помощью уретропластики.
МКБ-10

Общие сведения
Гипоспадия - врожденная аномалия развития полового члена и мочеиспускательного канала, сопровождающаяся дистопией меатуса на вентральную поверхность полового члена. Гипоспадия относится к числу наиболее частых пороков развития нижних мочевых путей у мужчин, уступающих по частоте только меатостенозу и фимозу. В детской урологии гипоспадия встречается с частотой 1 случай на 500-400 новорожденных мальчиков, составляя 1-4 % среди всей урологической патологии. В отличие от мужской гипоспадии, женская гипоспадия считается чрезвычайно редкой патологией, находящейся на стыке урологии и гинекологии. В рамках настоящего обзора будут рассмотрены различные формы гипоспадии у мальчиков.

Причины гипоспадии
Известно, что формирование гипоспадии обусловлено нарушением эмбриогенеза на 7-14 неделе беременности, а именно отклонением нормального протекания процессов дифференциации зачаткового эпителия и замыкания уретрального желоба. Среди факторов, вызывающих такие нарушения называются эндокринные расстройства у беременной, воздействие на плод алкоголя, токсических лекарственных и химических веществ, ранние токсикозы беременности и др.
Согласно проведенным исследованиям, наиболее частое формирование гипоспадии наблюдается у детей, зачатых методом ЭКО, поскольку такая беременность чаще протекает с осложнениями. Нередко гипоспадия является компонентом хромосомных заболеваний (синдрома Эдвардса, синдрома Патау, синдрома «кошачьего крика»). Семейные случаи гипоспадии встречаются в 10-20% случаев.
С учетом степени недоразвития мочеиспускательного канала различают следующие формы гипоспадии:
- головчатую - наружное отверстие уретры открывается на основании головки полового члена;
- венечную - наружное отверстие уретры открывается в области венечной борозды;
- стволовую - наружное отверстие уретры открывается на стволе полового члена;
- мошоночную - наружное отверстие уретры открывается на мошонке;
- промежностную - наружное отверстие уретры открывается в области промежности.
Кроме названных форм, встречается так называемая «гипоспадия без гипоспадии» (гипоспадия по типу хорды), при которой имеется деформация кавернозных тел полового члена при правильном расположении наружного отверстия уретры.
Головчатая и венечная формы относятся к передней гипоспадии; стволовая - к средней; мошоночная и промежностная - к задней. Различные формы гипоспадии могут сочетаться с искривлением полового члена (вентральным, латеральным, дорсальным, ротационным) и обструктивным типом мочеиспускания.
Симптомы
- Головчатая форма гипоспадии встречается в 75% случаев и является самой легкой и наиболее частой формой порока. Наружное отверстие уретры расположено низко, обычно сужено (меатостеноз), что затрудняет мочеиспускание. Может отмечаться искривление полового члена, усиливающееся с началом половой жизни
- Венечная форма гипоспадии сопровождается нарушением мочеиспускания и выраженным искривлением полового члена. Моча выделяется тонкой струйкой, с усилиями; ребенок постоянно мочится себе на ноги, что заставляет его во время мочеиспускания приподнимать пенис вверх.
- Стволовая форма гипоспадии может иметь несколько вариантов, поскольку меатус может быть расположен на разных уровнях задней поверхности полового члена. Мочеиспускание по мужскому типу (стоя) сильно затруднено: дети вынуждены мочиться сидя или подтягивая половой член вверх, к животу. Значительно выражена деформация полового члена, отмечается болезненность эрекций. Половая жизнь при данной форме гипоспадии возможна, однако, если наружное отверстие уретры расположено ближе к основанию пениса, то при эякуляции сперма не попадает во влагалище.
- Мошоночная форма гипоспадии является наиболее тяжелым проявлением патологии. Наружное отверстие уретры открывается на мошонке, расщепляя ее на 2 части. Половой член резко недоразвит и искривлен, напоминает гипертрофированный клитор; мошонка похожа по виду на большие половые губы. При рождении мальчики с данной формой гипоспадии могут быть приняты за девочек с адреногенитальным синдромом (врожденной гиперплазии надпочечников). Мочеиспускание при мошоночной форме гипоспадии может осуществляться только сидя; вследствие недоразвития и деформации пениса половая жизнь становится невозможной. Раздражение кожи мошонки мочой вызывает покраснение и воспаление.
- Промежностная форма гипоспадии характеризуется расположением меатуса позади мошонки. У больных определяется малый половой член, расщепление мошонки, что нередко затрудняет определение половой принадлежности ребенка. Промежностная и мошоночная формы гипоспадии чаще, чем другие, сочетаются с крипторхизмом, паховой грыжей, водянкой оболочек яичка.
- При гипоспадии по типу хорды имеет место короткая недоразвитая уретра, взывающая искривление полового члена книзу. Меатус при этом расположен правильно. При эрекции пенис выгибается в форме лука, что сопровождается болезненностью, затрудняет или делает невозможным половой акт.
- Женская гипоспадия характеризуется влагалищной эктопией наружного отверстия уретры и сопровождается рецидивирующими инфекциями мочевыводящих путей (уретритами и циститами), вульвитами и вульвовагинитами, нередко - признаками гермафродитизма и псевдогермафродитизма.
Внимательный осмотр новорожденного неонатологом позволяет диагностировать гипоспадию практически сразу после рождения. Для правильного определения пола новорожденным с аномалиями половых органов необходимо проведение УЗИ органов малого таза, в некоторых случаях - определение кариотипа. Поскольку гипоспадия может сопровождать более 100 генетических синдромов, ребенку необходима консультация генетика.
Дальнейшее обследование и наблюдение ребенка с гипоспадией осуществляется детскими урологами, детскими эндокринологами, детскими гинекологами. При осмотре пациента с гипоспадией обращается внимание на расположение наружного отверстия уретры, его размер и форму; выясняется характер и степень нарушения мочеиспускания, наличие искривления полового члена при эрекции, особенности полового акта.
Так как гипоспадия часто сочетается с другими пороками развития мочевыводящей системы (пузырно-мочеточниковым рефлюксом, гидронефрозом и др.), детям показано УЗИ почек и УЗИ мочевого пузыря. При обследовании ребенка с гипоспадией может потребоваться проведение специальных исследований: уретроскопии, уретрографии, урофлоуметрии, МРТ органов малого таза.
Лечение гипоспадии представляет сложную задачу урологии и пластической хирургии, преследующую цели восстановления функциональной полноценности полового члена и устранения косметического дефекта. При этом предпочтение отдается ранним срокам оперативного вмешательства (1-3 года.). В настоящее время используется большое количество одноэтапных и поэтапных хирургических методик коррекции гипоспадии.
При незначительной дистопии меатуса с меатостенозом можно ограничиться выполнением меатотомии; в других случаях показано проведение пластики уретры с использованием местных лоскутов и свободных трансплантатов. Основными этапами операции при гипоспадии служат коррекция искривления полового члена, воссоздание отсутствующего отдела уретры (уретропластика) и нормально расположенного меатуса (меатопластика). При крипторхизме одновременно выполняется низведение яичка в мошонку.
В послеоперационном периоде отведение мочи проводится посредством катетеризации мочевого пузыря или наложения цистостомы в течение 7-14 дней. При необходимости после удаления катетера проводится бужирование уретры.
Прогноз
Хирургическое лечение гипоспадии позволяет достичь хороших функциональных и косметических результатов в 75%-95% случаев. Ранняя коррекция гипоспадии обеспечивает восстановление нормального характера мочеиспускания, полноценное развитие полового члена, исключение травмирования психики ребенка.
Осложнениями оперативной коррекции гипоспадии могут служить стриктуры уретры, дивертикул мочеиспускательного канала, свищ уретры, потеря чувствительности головки пениса. Осложнения чаще возникают при проксимальных формах гипоспадии (мошоночной, промежностной).
Дети, перенесшие оперативную коррекцию гипоспадии, наблюдаются детским урологом до завершения роста полового члена. В это время у детей и подростков необходимо следить за характером мочеиспускания, формой струи мочи и эрекцией.
Гипоспадия - врожденный порок развития наружных половых органов мальчиков, характеризующийся отсутствием дистальной части уретры и соответственно дистопией меатуса (П.П. Продеус, О.В. Староверов, г. Москва, 2003 г.).
Протокол "Гипоспадия"
Код по МКБ 10:Q54
Q54.0 Гипоспадия головки полового члена (корональная, гландулярная)
Q54.1 Гипоспадия полового члена
Q54.2 Гипоспадия члено-мошоночная
Q54.3 Гипоспадия промежностная
Q54.4 Врожденное искривление полового члена
Q54.8 Другая гипоспадия
6. Гипоспадия без гипоспадии.
Диагностика
Диагностические критерии
Жалобы и анамнез: болен с рождения, искривление полового члена и смещение наружного отверстия уретры на нижнюю поверхность члена, мошонку или промежность, затрудненное мочеиспускание.
Физикальное обследование: наружное отверстие уретры смещено, половой член искривлен, мочеиспускание в сидячем положении.
Инструментальные исследования:
1. УЗИ почек: для исключения врожденных сочетанных поражений почек и мочевых путей.
2. Цистоуретрография - для исключения врожденного пузырно-мочеточникого рефлюкса и патологий уретры.
3. При неясности диагноза - в/венная урография.
Показания для консультации специалистов: ЛОР-врача, стоматолога.
Минимум обследования при направлении в стационар:
3. Проба Зимницкого.
4. Креатинин, общий белок, трансаминазы, тимоловая проба и билирубин крови.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Определение сахара крови.
4. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
5. Общий анализ мочи.
6. Посев мочи с отбором колоний.
7. Анализ мочи по Аддису-Каковскому.
8. Анализ мочи по Зимницкому.
9. УЗИ органов брюшной полости.
Дополнительные диагностические мероприятия:
2. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы).
3. В/венная урография.
Признак
Гипоспадия
Ложный гермафродитизм
Дети грудного и старшего возраста
Искривлен с рождения
Затрудненное мочеиспускание, сидячее положение при мочеиспускании
Мочеиспускание свободное, безболезненное
Присутствует не всегда
Гинекомастия, недоразвитие вторичных половых признаков
После гормонального лечения проходят
Лечение
Тактика лечения
Цели лечения: восстановление анатомических структур полового члена.
Оперативное лечение - при тяжелых формах (промежностная и мошоночная) гипоспадии в два этапа. 1 этап - выпрямление полового члена, 2 этап - пластика мочеиспускательного канала.
При венечной и стволовой формах - одномоментная пластика уретры с выпрямлением полового члена.
Немедикаментозное лечение: диета №15, постельный режим в послеоперационном периоде.
Медикаментозное лечение:
1. Антибактерильная терапия с учетом этиологического фактора (аминогликозиды, цефалоспорины - 7 суток).
2. Обезболивающие средства - трамадол, кеторол.
3. Перевязки - марля, перчатки, перекись водорода, спирт, раствор йод-повидона, уретральные катетеры.
Профилактические мероприятия:
- санация очагов инфекций;
- вакцинация против гепатита В.
Дальнейшее ведение: контроль за состоянием послеоперационной раны, контроль за ростом полового члена.
Основные медикаменты:
1. Уретральные катетеры
2. Трамадол, кеторол
3. Цеф - 3 или грамоцеф
4. Спирт, перчатки
5. Раствор йод-повидона
6. Бриллиантовая зелень
8. Перекись водорода
Индикаторы эффективности лечения:
- восстановление целостности уретры;
- нормализация акта мочеиспускания.
Показания для госпитализации: плановая, поэтапная операция - пластика уретры с выпрямлением полового члена.
Гипоспадия — не приговор!
Гипоспадия - распространенное заболевание, и за последние 40 лет количество новорожденных мальчиков с такой патологией только увеличивается. О причинах развития гипоспадии, а также о том, чем хирурги НИИ неотложной детской хирургии и травматологии могут помочь таким пациентам, рассказал хирург, уролог-андролог НИИ неотложной детской хирургии и травматологии, к.м.н. Никита Валерьевич Демин.
- Как часто встречается диагноз «гипосподия»?
Это самый частый порок развития мочеиспускательного канала у мальчиков. За последние несколько десятилетий отмечается увеличение числа детей с такой патологией. На сегодняшний день диагноз «гипоспадия» ставится одному из двухсот новорожденных. Ежегодно в НИИ НДХиТ выполняется более 250 операций при диагнозе «гипоспадия», 1 - 3 операции каждый день.
- В чем причины развития патологии?
Причин множество, начиная с наследственных, генетических. Свою роль могут сыграть и эндокринологические факторы, и влияние внешней среды, когда вредные вещества копятся в организме матери и внутриутробно блокируют тестостерон, который выделяется яичками плода. Негативно повлиять на становление половой системы ребенка могут гормональные препараты, которые беременная женщина принимала при угрозе выкидыша.
- Чем грозит заболевание, если его не лечить?
Нередко гипоспадия сопровождается сужением наружного отверстия мочеиспускательного канала, затрудняющем процесс мочеиспускания. Если не лечить такие формы заболевания, нарушение оттока мочи может спровоцировать различные патологии почек.
Ребенок с тяжелой формой патологии будет испытывать психологические трудности, когда выяснит, как отличается от сверстников. Во взрослом возрасте у пациента с гипоспадией, скорее всего, будет нарушена репродуктивная функция из-за недостаточной длины (5 - 6 см) полового органа, сложности с половым актом в результате искривления, сложности с естественным зачатием и т.д.
- Какие методы лечения гипоспадии существуют?
Это врожденная патология и единственный способ коррекции — хирургический. Показанием к операции является любая форма гипоспадии.
Цель операции: воссоздать половой орган в виде, максимально приближенном к нормальному. В ходе реконструктивно-пластической операции хирург заново формирует уретру и проводит полную реконструкцию полового органа.
Методика проведения операции зависит от того, какая форма гипоспадии диагностирована в конкретном случае и сколько раз ребенок был ранее оперирован. На сегодняшний день существует более 300 методик коррекции этого порока.
При дистальных формах гипоспадии, как правило, проводится одноэтапная операция по методике ТIР (Snodgrass), позволяющая воссоздать недостающий отдел уретры из местных тканей. Около 80% урологов в мире при дистальных формах гипоспадии применяют именно эту методику. Также используются одноэтапные операции, предложенные Mathieu, Hodgson, Duplay.
При проксимальных формах гипоспадии применяются как одноэтапные методики, так и двухэтапные, в зависимости от того, где была расположена уретра и какой пластический материал требуется для формирования ее заново.
При формировании уретры в качестве пластического материала может использоваться свободный трансплантат крайней плоти, так называемый «капюшон». Если «запаса» этого материала не хватает, используется слизистая внутренней поверхности щеки или другие трансплантанты. Как правило, на таких операциях работают две бригады хирургов, одна выполняет забор, другая готовит донорское место. Длятся подобные операции 4 - 5 часов, они очень трудоемкие. Подробнее о лечении гипоспадии читайте здесь.
Это врожденная патология и единственный способ коррекции - хирургический.
- Расскажите о самых современных методиках, которые применяются в Институте?
Методика Bracka, о которой я уже начал говорить, когда в качестве трансплантата используется слизистая щеки или кожа крайней плоти. Слизистая щеки обладает очень хорошей регенераторной способностью, а поверхности слизистой одной или двух щек достаточно, даже если ребенку уже были сделано несколько неудачных операций. Но, безусловно, чем старше ребенок, тем сложнее найти достаточное количество материала.
- Когда лучше проводить такие операции?
Оптимальный возраст для проведения подобной операции - от 6 до 18 месяцев жизни, при условии, что ребенок доношенный. Если нет, то эти сроки немного сдвигаются. Как правило, операцию стараются сделать, пока мальчик не пошел в детский сад или ясли, то есть до 3 лет. Тогда он не запомнит ни саму болезнь, ни операцию, ни послеоперационный период. В более старшем возрасте дети могут помнить о болезни и нахождении в больнице, а это все-таки довольно сильный стресс. К тому же, если ребенок старше 3 лет, трансплантанта может оказаться недостаточно, более трудно протекает и послеоперационный период.
- Как скоро пациента выпишут после операции?
От 7 до 9 дней ребенок находится в больнице, окончательное заживление проходит за полгода. После операции назначаются специальные мази, которыми обрабатывают место операции. То, что все благополучно, видно уже после того, как мы снимаем повязку и происходит процесс самостоятельного мочеиспускания.
- Какая диагностика предшествует операции?
Диагностика — это осмотр уролога. Кроме того, проводится УЗИ почек и мочевого пузыря в качестве скрининга. Гипоспадия - проблема из сферы мочеполовой системы и нередко сопровождается патологией почек: гидронефрозом, мегауретером, пузырно-мочеточниковым рефлюксом. Если мы видим расширение чашечно-лоханочной системы на УЗИ, то можем заподозрить какую-то патологию верхних или нижних мочевых путей. В таком случае сначала мы лечим почки, мочеточники, мочевой пузырь, а потом уже делаем коррекцию гипоспадии.
- Какой инструментарий необходим для проведения подобных операций?
В ходе операций мы пользуемся специальными микрохирургическими инструментами, например, сверхтонкими ножницами маленького диаметра с очень острыми кончиками, которые позволяют буквально раскроить орган, разобрать его на составные части, а потом заново собрать.
Также важен современный шовный материал, мы применяем ПДС 7/0, где нить тоньше волоса. Важно оптическое увеличение: микроскоп или специальные очки с увеличением в 3 - 4 раза.
Реконструктивно-пластическая микрохирургия — это хирургия «хендмейд», а потому она так требовательна к рукам хирурга. Успех операций всегда зависит от опыта, аккуратности и точности движений. Это очень тонкая, ювелирная работа. Уретра, которую мы реконструируем, создается буквально по миллиметру.
- Часто к вам приезжают пациенты из регионов?
Да. К нам приезжают не только из ЦФО, но и из Челябинска, Мурманска, Архангельска, Чечни, Ингушетии. Многие едут в Москву, чтобы выполнить такую операцию на более высоком профессиональном уровне и добиться в итоге лучшего косметического и функционального результата. Большое количество пациентов, обратившихся к нам, ранее были прооперированы неудачно 3, 5 и даже 12 раз. Провести реконструкцию после такого количества неудачных операций очень сложно, но возможно. Мы беремся за такие случаи.
- После операций дети с гипоспадией становятся такими же, как все?
Да, внешне такие дети ничем от сверстников не отличаются даже при самых сложных формах гипоспадии. Половой орган прооперированного ребенка выглядит и функционирует, как нормальный. В результате даже врач-уролог может не заметить при осмотре, что ребенку была сделана сложнейшая операция.
Услуги проекта по информированию граждан, как и медицинская помощь пациентам в больнице предоставляются бесплатно.
Источник: информационный проект
«Москва — столица здоровья»
Читайте также:
- Этические кодексы. Документы регулирующие клинические исследования
- УЗИ, ЭхоКГ при тотальном аномальном дренаже легочных вен у плода
- Профилирование экспрессии генов для прогноза рака молочной железы
- Гипоталамо-гипофизарная система, надпочечники при гинекологической операции
- Пример повторного инфаркта миокарда. ЭКГ при повторном инфаркте миокарда
