Глаукома - симптомы, причины, лечение и профилактика заболевания
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Группу заболеваний глаз, при которых поражается зрительный нерв и наблюдается повышение внутриглазного давления, специалисты объединяют под одним названием — «глаукома». Болезнь может быть вызвана разными причинами и носить острый или вялотекущий характер. Все ее формы одинаково опасны и могут приводить к полной потере зрения.
Глаукома является причиной слепоты примерно в 15 случаях из 100 у взрослых, и в 10 из 100 — у детей. Чаще заболевание поражает орган зрения после 40 лет, однако нередки юношеские и младенческие формы, причем мальчики страдают ей чаще, чем девочки.
Название глаукома образовано от древнегреческих слов γλαυκός — «светло-синий, голубой» и ομα — «опухоль». Такое имя она получила потому, что на поздних стадиях роговица пораженного глаза из-за отека и скопления жидкости иногда приобретает мутно-голубоватый оттенок.
Что происходит
Основным признаком глаукомы глаза является повышение внутриглазного давления. Этот патологический процесс приводит к необратимым последствиям: атрофии зрительного нерва и, как следствие, слепоте.
В норме, уровень внутриглазного давления — офтальмотонуса — составляет около 15,5 мм рт. ст. Оно может колебаться в течение дня (утром выше, чем вечером, в положении лежа на спине выше, чем стоя), однако в здоровом состоянии не превышает 22 мм рт. ст. Внутриглазное давление также зависит от количества потребляемой жидкости, эмоционального состояния, физической нагрузки. Однако изменения эти временные и без труда регулируются естественным путем.
Уровень давления зависит от способности дренажных структур глаза — трабекулы и шлеммова канала — регулировать поступление и отток жидкости. Как только выработка жидкости начинает преобладать над отведением, или отведение становится невозможным, внутриглазное давление повышается. Из-за отека страдает кровоснабжение глаза и некоторые другие процессы. Зрительный нерв начинает атрофироваться, сигналы, которые он должен был передавать в головной мозг, перестают поступать к вышележащим отделам нервной системы. Чем дольше длится это состояние, тем серьезнее и необратимее могут быть последствия.
Причины глаукомы
Причины возникновения глаукомы многочисленны. Среди них:
1. Генетическая предрасположенность.
Частота проявления глаукомы новорожденных составляет примерно 1 случай на 20 000, причем у 10-15% заболевших в семье диагностировалось это же заболевание. Зачастую причиной недуга в этом случае становятся наследственные факторы.
2. Тератогенные факторы.
Этот комплекс причин также характерен для глаукомы новорожденных. К глаукоме у младенца могут привести инфекционные заболевания матери во время беременности, воздействие на нее ионизирующего излучения, злоупотребление табаком или алкогольными напитками.
3. Системные заболевания.
Больные с сосудистыми патологиями, эндокринными (например, сахарный диабет), обменными заболеваниями, болезнями щитовидной железы более склонны к появлению глаукомы, чем их здоровые ровесники.
4. Оптические нейропатии — поражения зрительного нерва.
5. Травмы, ушибы глаз, осложнения после хирургических вмешательств.
6. Увеиты и другие, особенно часто рецидивирующие, воспалительные заболевания глаз.
7. Осложнения недолеченной катаракты.
8. Опухолевые, дистрофические, дегенеративные заболевания глаз.
Кроме того, к факторам риска появления глаукомы относятся:
- Пожилой (более 65 лет) возраст. высокой степени.
- Гипертония.
- Местное или системное лечение с применением гормональных препаратов (глюкокортикоидов).
В норме внутриглазное давление держится на уровне 10-20 мм рт. ст. При нарушении циркуляции жидкости показатели начинают расти. Сужается поле зрения, отмирают волокна зрительного нерва вплоть до атрофии, нарушается кровообращение в структурах глаза.
По статистике, начальная стадия глаукомы диагностируется чаще у женщин, в силу анатомической особенности строения глаза, эскимосов и людей восточных народностей. Это значит, что национальный фактор имеет значение. Также заболевание могут спровоцировать артериальная гипертензия, сахарный диабет, патологии сердечно-сосудистой системы, нарушение внутриглазного давления, механическая травма глаза, астигматизм, близорукость и дальнозоркость.
Глаукому и подразделяют на открытоугольную, закрытоугольную.
Открытоугольная форма встречается чаще - у 80-90% людей с повышенным ВГД (внутриглазное давление). Специфика этой формы в том, что угол передней камеры (УПК) не перекрывается радужкой. УПК остается открытым. Но, система дренирования начинает работать с перебоями, провоцируя постепенное повышение давления внутри глаза. При закрытоугольной форме радужка перекрывает УПК. Система дренирования дает сбой. В глазу повышается давление. Пациента беспокоят другие сопутствующие симптомы: резкая внезапная головная боль, пелена перед глазами, затуманивание зрения.
Стадии
Различают 4 стадии развития глаукомы:
- Первая, ранняя. Дефекты поля зрения — незначительные. Выпадают лишь небольшие центральные участки. У человека периодически возникают темные пятна перед глазами, но на них не всегда обращается внимание.
- Вторая стадия. Существенно сужается поле зрения, ухудшается периферическое зрение. Человек еще видит, но только предметы вблизи.
- Третья стадия. Появляется завеса, темные точки перед глазами. Больному кажется, что он смотрит через длинную узкую трубку. Врачи такое зрение именуют тоннельным.
- Четвертая, терминальная стадия, когда наступает полная слепота, не поддающаяся лечению медикаментами и хирургией.
Симптомы глаукомы
Симптоматика хронической и острой форм заболевания различна.
Так, для хронической глаукомы характерны:
- Стертость, невыраженность симптомов.
- Постепенное ухудшение периферического зрения (на более поздних стадиях — туннельное зрение).
- Нарушения восприятия света, сумеречная слепота.
- Появление ореолов, световых или радужных кругов вокруг источников света;
- Затуманивание зрения.
- Иногда — головные боли, дискомфорт в области глаз.
Острая форма характеризуется:
- Резкой, внезапной болью в пораженном глазу.
- Головной болью со стороны поражения.
- Гиперемией белка глаза.
- Отеком роговицы.
- Отсутствием реакции зрачка на свет.
- Внезапным появлением ореолов при рассматривании предметов.
При приступе глаукомы хорошо просматривается сетка в виде расширенных красных сосудов на фоне белка глаза.
При открытоугольной форме, которая чаще встречается у пожилых людей, внутриглазное давление повышено постоянно, ведь стенки шлеммова канала неизбежно стареют. Но на раннем этапе пациенты даже и не подозревают, что у них существует болезнь. Лишь со временем начинают испытывать ощущение радужных кругов при взгляде на световой источник и легкое затуманивание зрения. Опасность открытоугольной глаукомы - дистрофические изменения в тканях каналов. В этом случае перекрывается основное русло оттока внутриглазной жидкости, ухудшается кровоснабжение мозга и глаза, снижаются зрительные функции.
Усугубляет первичную открытоугольную глаукому шейный остеохондроз, повышенное артериальное давление и склероз сосудов, не имеющих отношения к черепному кровоснабжению.
Диагностика и лечение глаукомы
Нередко глаукома выявляется случайно при плановом осмотре офтальмологом, ведь на ранней стадии протекает бессимптомно. Хотя известны несколько факторов, явно указывающих на то, что нужно немедленно посетить врача:
- Боли в глазах.
- Резкая головная боль в одной половине головы.
- Затуманивание зрения.
- Покраснения глаз.
- Появление радужных ореолов по окружности источника света.
- Утрата периферического зрения.
- Ухудшение видимости при слабом освещении.
Важный метод исследования - тонометрия. Проводится бесконтактным либо контактным способом. Специалист измеряет внутриглазное давление, делает заключение о том, как именно и насколько изменяется уровень давления при влиянии на роговицу.
Лечение такого серьезного заболевания должно проводиться только под контролем офтальмолога. После сбора анамнеза, для подтверждения диагноза врач проведет специальное обследование: изучит состояние диска зрительного нерва и глазного дна, измерит давление в камерах глаз, исследует остроту, способность к рефракции и поля зрения. Кроме того, он назначит необходимые дополнительные исследования: ультразвук, томографию, гониоскопию (анализ работы и состояния дренажного аппарата), пахиметрию (измерение толщины хрусталика и роговицы) и др.
Если диагноз подтвержден, врач определит, как лечить глаукому, и подберет комплекс необходимых мероприятий. В зависимости от стадии заболевания это могут быть:
- Меcтные лекарственные средства — глазные капли, которые наладят работу дренажной системы и снизят внутриглазное давление.
- Лазерная коррекция — трабекулопластика. С ее помощью также можно снизить давление внутри глаз.
- Хирургическое вмешательство, направленное на восстановление оттока скапливающейся жидкости.
- Некоторые физиотерапевтические методы.
Капли для лечения глаукомы
Сегодня антиглаукоматозные средства, альфа-антагонисты и простагландины пришли на замену устаревшим бета-блокаторам. Они отлично понижают внутриглазное давление. Другая группа компонентов - ингибиторы карбоангидразы также снижают давление. Дополнительно нормализуют нарушенное кровоснабжение заднего отдела глазного яблока. Эти препараты помогают нормализовать АД даже при закрытоугольной осложненной глаукоме. Раньше этот вид заболевания считался неотложным, т.е. могла помочь только операция. Но сегодня такая форма болезни вполне поддается медикаментозной терапии на начальном этапе. Хотя если заболевание врожденное, то единственно верный вариант терапии - хирургическое вмешательство.
Эти капли (антиглаукоматозные средства) широко применяются в офтальмологии. Они способствуют нормализации внутриглазного давления, предотвращают прогрессирование болезни. Однако они искусственно поддерживают баланс жидкости в глазу и не могут повлиять на ее циркуляцию в лучшую сторону. Возобновить естественную систему оттока жидкости в полном объеме им не под силу. Важно понимать, что повреждение зрительного нерва при глаукоме - необратимый процесс.
Медикаменты назначаются длительными курсами. Если от них отказаться на какое-то время, то заболевание может начать прогрессировать вновь. Также некоторые капли имеют противопоказания. Значит, применять их нужно только после согласования с офтальмологом, на основании проведенных исследований и результатов анализов.
Лазерная коррекция
Лазер - передовой оперативный метод лечения глаукомы. Хирург делает несколько небольших отверстий в роговой оболочке, управляя лазерными лучами. Результатом становится снижение давления, свободная циркуляция водянистой влаги.
Процедура назначается под местной анестезией и после того, как пациент сдаст анализ крови и мочи, сделает электрокардиограмму.
Хирургия
Многие пациенты боятся операции, считая ее безнадежной или что после нее зрение может упасть полностью. Это не так, риск утраты зрения выше, если не проводить хирургическое вмешательство. Несмотря на то, что производители выпускают вполне эффективные лекарственные средства - они лишь искусственно поддерживают баланс жидкости в глазу и не могут восстановить его полностью.
Операция позволяет кардинально решить вопрос на долгие годы, отказаться от лечения медикаментами, нормализовать баланс внутриглазной жидкости в передней камере глаза. Главное, что хирургия устраняет причину патологии.
Операция при глаукоме назначается тогда, когда лечение медикаментами становится бессильным, не приводит к снижению внутриглазного давления.
Острый приступ глаукомы, когда нужна экстренная помощь
Группу риска составляют люди с диагнозом - хроническая прогрессирующая глаукома. Приступ может возникнуть в любой момент на фоне переохлаждения, усиленных физических нагрузок, длительной работе с наклоном головы, стресса. Признаки, когда нужно вызывать скорую помощь, проводить неотложные меры:
- Покалывание в сердце, брадикардия.
- Слабость.
- Тошнота и рвота.
- Резкая боль в глазу с отдачей в голову.
Нормализовать кровообращение в глазу, восстановить питание сетчатки и зрительного нерва, снизить внутриглазное давление важно в первые часы после начала приступа. Иначе резкий спад внутриглазного давления может вызвать слепоту - необратимую потерю зрения.
Осложнения
При глаукоме нельзя исключать осложнения даже после успешного проведения хирургического вмешательства. Самые опасные последствия операции:
- Вторичное повышение внутриглазного давления.
- Слепота.
В первые дни после операции пациент должен четко соблюдать все указания врача. Использовать мазевые повязки для защиты глаз, не тереть их, не оказывать механического давления, не напрягать за просмотром телевизора. Также на первое время стоит отказаться от посещения сауны, усиленных физических нагрузок.
Прогноз
Правильно подобранная терапия вероятней всего приведет к благоприятному прогнозу, без хирургического вмешательства.
Диагноз - глаукома заставляет пациентов ежегодно проходить курсовое лечение, иначе заболевание может начать прогрессировать. Важно понимать, что хроническое заболевание зрения трудно поддается лечению. Даже после проведения операции и нормализации баланса внутриглазной жидкости, могут быть рецидивы. Бездействие или принятие не своевременных мер лечения неизбежно ведут к полной потере зрительных функций.
Профилактика глаукомы
Единственным способом предупредить развитие глаукомы являются регулярные осмотры у офтальмолога. Коварство болезни в том, что начальные стадии его могут проходить практически бессимптомно: пациенты часто списывают изменения в работе зрительного аппарата на усталость, длительную работу за компьютером и другие причины. И только при диспансеризации или подборе оптики выясняется, что дискомфорт, который испытывает человек — не банальное переутомление.
Открытоугольная глаукома
Открытоугольная глаукома - это хроническая патология глаз со склонностью к прогрессированию, характеризующаяся повышением внутриглазного давления и поражением зрительного нерва. Клиническая симптоматика представлена снижением остроты зрения и аккомодации, болезненными ощущениями. Основными диагностическими мероприятиями служат тонометрия, гониоскопия, оптическая когерентная томография, периметрия и офтальмоскопия. Составляющими комплексного лечения открытоугольной глаукомы являются методы лазерной хирургии, оперативные вмешательства (синусотрабекулоэктомия, склерэктомия) и консервативная терапия.
Общие сведения
Причины
Открытоугольная глаукома относится ряду заболеваний, имеющих генетическую предрасположенность с полигенными механизмами передачи. Данная патология имеет множество предпосылок, но пусковой этиологический фактор ПОУГ не установлен. Ключевое значение в развитии открытоугольной глаукомы играет функциональная блокада склеральной пазухи. К ПОУГ приводят такие особенности анатомии глазного яблока, как низкая степень дифференциации или патология крепления склеральной шпоры и цилиарной мышцы, уменьшение угла наклона Шлеммова канала. Данные изменения прогрессируют с возрастом пациента.
Было установлено, что длительный прием глюкокортикоидов, снижая проницаемость трабекулярной сети, угнетает отток водянистой влаги. Следствием является повреждение диска зрительного нерва под воздействием высокого ВГД. Важным звеном в патогенезе ПОУГ является нарушение механизмов регуляции кровообращения в области диска зрительного нерва. Склонность к развитию ПОУГ возрастает у пациентов с атеросклерозом, гипертонической болезнью, сахарным диабетом, миопией, а также патологическими состояниями, сопровождающимися нарушением метаболизма.
Симптомы открытоугольной глаукомы
С клинической точки зрения выделяют такие формы открытоугольной глаукомы, как простая первичная открытоугольная глаукома, псевдоэксфолиативная открытоугольная глаукома, пигментная глаукома и глаукома нормального давления.
Простая первичная открытоугольня глаукома приводит к поражению обоих глаз. На ранних этапах развития патология характеризуется бессимптомным течением. Далее присоединяются такие субъективные симптомы, как круги радуги при фиксации взгляда на прямые лучи света, снижение аккомодации, туман и мерцание перед глазами. При превышении толерантных значений ВГД пациенты предъявляют жалобы на головную боль с иррадиацией в глаза и надбровные дуги.
Псевдоэксфолиативная форма открытоугольной глаукомы характерна для пациентов, у которых в анамнезе наблюдается эксфолиативный синдром. При данной патологии происходит отложение тонкого слоя амилоидоподобного вещества в области структур переднего полюса глазного яблока. Псевдоэксфолиативная глаукома является причиной поражения глаз в разной степени. Патогномоничными симптомами болезни являются изменение контура зрачка, депигментация центральной части радужки, факодонез (дрожь хрусталика при движениях глаз). Характерны более высокие значения ВГД, чем при других формах заболевания, и прогредиентность течения.
Пигментная глаукома развивается в результате занесения током жидкости пигмента радужки в зону роговично-склеральной перегородки. Нарушение циркуляции водянистой влаги является предпосылкой к повышению давления.
Глаукома нормального давления наблюдается после 35 лет. Поражение обоих глаз происходит в разной степени. Классическая клиника глаукомы развивается при нормальных значениях ВГД и открытом угле передней камеры. Триггером выступает артериальная гипертензия на фоне спазма крупных сосудов.
Диагностика
Ключевое значение в диагностике заболевания играет измерение внутриглазного давления при помощи таких методик, как тонометрия, эластотонометрия и суточная тонометрия, которая позволяет фиксировать изменения ВГД на протяжении дня. Также необходимо обследовать структуры глазного дна, поле зрения и угол передней камеры глаза.
Метод гониоскопии позволяет визуализировать открытый угол передней камеры глаза, средней ширины, усиленную пигментацию, повышение плотности и развитие склерозивных изменений в области роговично-склеральной трабекулы. Методом периметрии определяется сужение полей зрения. Причиной выступает появление парацентральных скотом, скотомы Бьерума и увеличение диаметра слепого пятна. Сужение развивается с носовой половины и на терминальных этапах заболевания возникает полная слепота.
При проведении офтальмоскопии наблюдается бледность и расширение границ сосудистой воронки диска зрительного нерва. Прогрессирование патологии приводит к атрофии второй пары черепных нервов и сосудистых сплетений глазного яблока с последующим развитием кольца препапилярной атрофии. Более детально оценить степень патологического процесса в области данных структур можно при помощи оптической когерентной томографии и лазерной сканирующей офтальмоскопии. Дифференциальный диагноз ПОУГ следует проводить с сенильной катарактой.
Лечение открытоугольной глаукомы
Первым этапом в этиотропном лечении открытоугольной глаукомы является гипотензивная терапия. Для этого назначают препараты для улучшения оттока внутриглазной жидкости группы простагландинов (латанопрост, травопрост) и М-холиномиметиков (пилокарпина гидрохлорид). С целью уменьшения продукции внутриглазной жидкости эффективно назначение адреноблокаторов (тимолол, проксодолол), ингибиторов карбоангидразы (диакарб), альфа-2-агонистов (бримонидин). Способствуют снижению ВГД осмотические диуретики (маннитол). В качестве нейропротекторной терапии используют витаминные препараты и флавоноиды (альфа-токоферол, гамма-аминомаслянная кислота), блокаторы каналов кальция (нифедипин) и неферментные антиоксиданты (этилметилгидроксипиридина сукцинат).
Лазерные методы лечение имеют ограниченные показания при открытоугольной глаукоме. Лазерная иридэктомия показана при наличии узкого роговично-склерального угла. Лазерная трабекулопластика применяется только при низкой эффективности консервативной терапии. Оперативное вмешательство при открытоугольной глаукоме заключается в проведении синустрабекулоэктомии, которая относится к числу непроникающих фильтрующих операций.
На протяжении первых 10 дней после оперативного вмешательства следует отказаться от употребления соленой и маринованной пищи, а также алкогольных напитков. Пациентам необходимо избегать попадания воды в область оперативного вмешательства, нельзя тереть глаз. В данный период рекомендовано спать на противоположном по отношению к операционной ране боку и ограничить физическую активность. По окончании реабилитационного периода необходимо 2 раза в год проходить осмотр у врача-офтальмолога.
Прогноз и профилактика
Современные методы офтальмологии не могут обеспечить полного выздоровления пациентов с глаукомой, но лечение является необходимым, т. к. данная патология характеризуется прогрессирующим течением и на терминальных стадиях заболевания приводит к необратимой потере зрения. Прогноз при глаукоме на ранних стадиях благоприятен для жизни и работоспособности. Основанием для установления группы инвалидности является резкое снижение остроты зрения.
Профилактика ПОУГ сводится к регулярному осмотру у офтальмолога пациентов после 40 лет, а также всех лиц, входящих в зону риска. Все пациенты с установленным диагнозом «глаукома» должны находиться на диспансерном учете и посещать офтальмолога 1 раз в 2-3 месяца.
Вторичная глаукома
Вторичная глаукома - это заболевание, при котором повышение внутриглазного давления и поражение зрительного нерва возникает на фоне основной патологии органа зрения. Проявляется прогрессирующим снижением остроты зрения, болевым синдромом, спазмом аккомодации. Постановка диагноза основывается на результатах гониоскопии, тонометрии, тонографии, визометрии, офтальмоскопии, биомикроскопии и периметрии. Терапевтическая тактика определяется этиологией заболевания и может включать гипотензивную терапию, хирургическое вмешательство, лазерную коагуляцию сетчатой оболочки.
Вторичная глаукома - одно из наиболее опасных заболеваний в офтальмологии. В структуре всех глазных патологий данная форма глаукомы занимает от 0,8 до 22%. В среднем у одного-двух больных из ста она становится причиной госпитализации. Болезнь относится к числу инвалидизирующих, т. к. в 28% приводит к необратимой потере зрительных функций. В 20-45% длительное повышение ВГД ведет к тяжелому поражению зрительного нерва и требует осуществления энуклеации глазного яблока. В половине случаев диагностируют увеальную форму заболевания. У лиц мужского и женского пола встречается с одинаковой частотой. Географических особенностей эпидемиологии не наблюдается.
Причины вторичной глаукомы
Повышение ВГД при данной форме глаукомы связано с рядом патогенентически разнородных факторов. Доказано, что патология является полиэтиологичной. Основные причины развития включают:
- Воспалительные процессы. Наиболее распространенные причины болезни - рецидивирующий эписклерит, склерит и увеит. При данных патологических процессах поражается дренажная система глаза, что влечет за собой повышение ВГД.
- Хронический кератит. Повышение ВГД напрямую связано как с воспалением роговой оболочки, так и с вторичным формированием бельма, передних синехий и тяжелыми дегенеративно-дистрофическими изменениями роговицы. Помимо органических предпосылок к развитию вторичной глаукомы, постоянное раздражение оболочки ведет к рефлекторному гипертонусу.
- Эктопия хрусталика. Клинические проявления развиваются при вывихе хрусталика в ПКГ или стекловидное тело, что обусловлено нарушением внутриглазной гидродинамики.
- Катаракта. Глаукоматозные изменения характерны только для незрелой возрастной, травматической или старческой перезрелой формы катаракты. ВГД при этом возрастает из-за сопутствующего хрусталикового блока и сужения передней камеры.
- Тромбоз центральной вены сетчатки. Из-за того, что тромбоз ЦВТ приводит к ишемии, возникает неоваскуляризация радужки, которая в дальнейшем распространяется на область передней камеры.
- Травматические повреждения. Причиной выступает контузия глаза или рана, при которой наблюдается врастание эпителия по ходу зрительного канала. При ожоговой природе патологии повышение ВГД - следствие гиперпродукции водянистой влаги.
- Дегенеративные изменения. Триггером выступают дистрофические изменения в зоне УПК, при которых затрудняется отток внутриглазной жидкости.
- Патологические новообразования внутриглазной локализации. ВГД повышается из-за наличия объемного образования в полости глазного яблока. Из злокачественных патологий наиболее распространенны ретинобластома и меланома глаза.
Патогенез
В основе развития вторичной глаукомы лежит нарушение гидродинамики внутриглазной жидкости, в частности, ее оттока. К этому приводит механическое блокирование угла передней камеры (УПК), вызванное отеком трабекулярной сети. В 20% случаев ключевая роль в механизме развития отводится патологической гиперсекреции, что ведет к накоплению большого объема экссудата. Повышение проницаемости стенки сосудов венозного русла и спазм артериол дополнительно стимулируют развитие глазной гипертензии как одного из проявлений болезни. При эктопии хрусталика возникает компрессия роговой оболочки к УПК и трабекуле. При вторичном повреждении стекловидного тела, помимо возникновения зрачкового блока, возможна его обтурация массами межтрабекулярных щелей.
При длительном течении заболевания в области дренажной системы глаза на смену функциональным изменениям приходит формирование органических преград на пути оттока. Прогрессирующее образование гониосинехий, организация экссудата в зоне трабекул и усиление ангиогенеза ведет к нарастанию клинических проявлений зрительной дисфункции. При неопластическом происхождении патологии степень нарастания клинических проявлений определяется скоростью роста новообразования в полости орбиты. При кровотечении в полость стекловидного тела или переднюю камеру повышение ВГД коррелирует с объемом кровоизлияния. Давление снижается по мере рассасывания крови, однако из-за организации сгустков и обтурации трабекулярной сети может быстро нарастать после периода мнимого благополучия.
Классификация
Заболевание имеет исключительно приобретенное происхождение. С клинической точки зрения выделяют одно- и двухстороннюю форму. По этиологии вторичную глаукому классифицируют на:
- Увеальную поствоспалительную. Возникает из-за продолжительного течения воспалительных процессов или наличия поствоспалительных изменений.
- Факогенную. Развивается из-за травматических повреждений хрусталика или является осложнением катаракты.
- Сосудистую. Этиология этой формы напрямую связана с тромбозом или стойким повышением давления в эписклеральных венах глазного яблока.
- Травматическую. В основе формирования глаукомы лежат повреждения органа зрения, вызванные действием термических, химических или ионизирующих факторов.
- Дегенеративную. Дегенеративно-дистрофические изменения приводят к развитию заболевания у больных увеопатиями, аномалией Фукса и иридокорнеальным эндотелиальным синдромом.
- Неопластическую. Возникновению этого варианта патологии предшествует появление доброкачественных и злокачественных новообразований глазного яблока, которые ведут к повышению офтальмотонуса.
Симптомы вторичной глаукомы
Клинические проявления зависят от особенностей течения основной патологии. В большинстве случае поражается только один глаз. При двухсторонней форме изменения развиваются несимметрично. Длительное время симптоматика заболевания отсутствует, за исключением случаев, когда возникновение патологии обусловлено травмой или послеоперационными осложнениями. При увеальной форме пациенты чаще ощущают повышение офтальмотонуса в вечернее время. Наблюдается быстрое, прогрессирующее снижение остроты зрения. Зачастую в течение 1 года наступает полная потеря зрительных функций.
Если заболевание развивается на фоне эктопии хрусталика или катаракты, пациенты предъявляют жалобы на резкую боль в области глазницы, снижение зрения, покраснение переднего отдела глазного яблока. Патология может сопровождаться тошнотой, рвотой, головокружением. Отличительный симптом - дрожание хрусталика при движениях глазных яблок (факодонез). Особенность глаукомы у больных с онкологическими новообразованиями - в медленном нарастании клинических проявлений. Общие симптомы для всех форм - появление радужных кругов перед глазами при взгляде на источник света, затуманивание зрения, головная боль с иррадиацией в надбровные дуги. Часто нарушается аккомодационная способность, в которой превалирует спазм аккомодации. При выполнении зрительной работы быстро развиваются астенопические жалобы.
Наиболее тяжелое осложнение вторичной глаукомы - слепота. Пациенты с данной патологией подвержены высокому риску атрофии зрительного нерва. При сосудистой форме и раневом генезе заболевания распространены кровоизлияния в стекловидное тело и гифема. Возможен рубеоз радужки и неоваскуляризация роговицы. Увеальная глаукома часто осложняется воспалительными и инфекционными заболеваниями (кератит, конъюнктивит, блефарит). Из-за быстрого повышения офтальмотонуса при контузии глаза в практической офтальмологии широко встречаются субконъюнктивальные кровотечения (гипосфагма). При разрывах капсулы хрусталика у пациентов с факолитической формой возникает пластический иридоциклит.
Для постановки диагноза вторичной глаукомы необходимо тщательно собрать анамнез с целью выявления первопричины повышения давления внутри глазного яблока. Наружный осмотр неинформативен, что часто приводит к несвоевременной диагностике. Специфический комплекс офтальмологического обследования включает:
- Гониоскопию. Исследование позволяет изучить состояние передней камеры глазного яблока, выявить морфологические предпосылки к нарушению оттока ВГЖ, а именно, сниженные объема камеры, закрытие УПК, патологии строения роговично-склеральной трабекулы.
- Бесконтактную тонометрию глаза. Выявляется превышение внутриглазным давлением толерантных значений (более 20-22 мм. рт. ст.). Для большей информативности изменений внутриглазного давления в течение дня используют суточную тонометрию.
- УЗИ глаза. Цель ультразвукового исследования - выявить органические изменения, которые потенцируют повышение офтальмотонуса. Дает возможность выявить злокачественные новообразования, признаки эктопии хрусталика.
- Офтальмоскопию. Осмотр глазного дна информативен для визуализации атрофических изменений диска зрительного нерва, вторичного поражение внутренней оболочки, которые возникают при длительном повышении офтальмотонуса.
- Биомикроскопию глаза. Проводится детальный осмотр передней поверхности глазного яблока для выявления язв и бельма роговой оболочки.
- Электронную тонографию глаза. Для вторичной глаукомы характерен инвертированный тип кривой повышения давления с типичным вечерним подъемом. Тонография глазного яблока позволяет измерить объем ВГЖ и рассчитать коэффициент ее оттока.
- Визометрию. У пациентов диагностируют прогрессирующую зрительную дисфункцию. При дополнительном проведении рефрактометрии чаще определяется миопический тип клинической рефракции.
- Периметрию. Определяется сужение полей зрения по концентрическому типу.
Лечение вторичной глаукомы
Цель этиотропной терапии - устранить основное заболевание. При контузионной природе заболевания терапевтическая тактика базируется на назначении анальгетиков, седативных и десенсибилизирующих средств. В комплексном лечении патологии используется:
- Гипотензивная терапия. Применяется при диагностике повышенного ВГД, вызванного гиперсекрецией водянистой влаги. Для достижения толерантных значений внутриглазного давления используют лекарственные средства из группы М-холиномиметиков, адреноблокаторов, ингибиторов карбоангидразы, альфа-2-агонистов и простагландинов.
- Хирургическое вмешательство. При развитии патологии из-за бомбажа роговой оболочки и уменьшения объема передней камеры показана трепанация роговицы. Возникновение зрачкового блока из-за эктопии требует экстракции хрусталика. Если заболевание сопровождается стойким расширением зрачка, на роговую оболочку накладывают кисетный шов. При сужении роговично-склерального угла применяется иридэктомия.
- Лазерная коагуляция сетчатки. Методика лечения используется только при стойком повышении давления в сосудах эписклеры. Доказана эффективность применения тотальной лазерной коагуляции сетчатки при первых признаках стаза крови в передних цилиарных артериях и водоворотных венах.
Прогноз для жизни и трудоспособности при своевременной диагностике и лечении благоприятный. Особенность вторичной глаукомы в том, что при адекватной терапии можно восстановить зрительные функции. Специфические методы профилактики отсутствуют. В основе неспецифических превентивных мер лежит контроль показателей внутриглазного давления. Регулярно измерять ВГД рекомендовано пациентам, которым в течение года проводились оперативные вмешательства на глазном яблоке, имеющим травматические повреждения или отягощенный офтальмологический анамнез (глазная мигрень, катаракта, кровоизлияния в переднюю камеру).
Глаукома
Глаукома - хроническая патология глаз, характеризующаяся повышением внутриглазного давления, развитием оптической нейропатии и нарушениями зрительной функции. Клинически глаукома проявляется сужением полей зрения, болью, резью и ощущением тяжести в глазах, затуманиванием зрения, ухудшением сумеречного зрения, в тяжелых случаях слепотой. Диагностика глаукомы включает в себя периметрию, тонометрию и тонографию, гониоскопию, оптическую когерентную томографию, лазерную ретинотомографию. Лечение глаукомы требует использования антиглаукомных капель, применения методов лазерной хирургии (иридотомии (иридэктомии) и трабекулопластики) или проведения антиглаукоматозных операций (трабекулэктомии, склерэктомии, иридэктомии, иридоциклоретракции и др.).
МКБ-10
Глаукома - одно из самых грозных заболеваний глаз, приводящих к потере зрения. Согласно имеющимся данным, глаукомой страдают около 3 % населения, а у 15% незрячих людей во всем в мире глаукома послужила причиной слепоты. В группе риска по развитию глаукомы находятся люди старше 40 лет, однако в офтальмологии встречаются такие формы заболевания, как юношеская и врожденная глаукома. Частота заболевания значительно увеличивается с возрастом: так, врожденная глаукома диагностируется у 1 из 10-20 тыс. новорожденных; в группе 40-45-летних людей - в 0,1% случаев; у 50-60-летних - в 1,5% наблюдений; после 75 лет - более чем в 3% случаев.
Под глаукомой понимают хроническое заболевание глаз, протекающее с периодическим или постоянным повышением ВГД (внутриглазного давления), расстройствами оттока ВГЖ (внутриглазной жидкости), трофическими нарушениями в сетчатке и зрительном нерве, что сопровождается развитием дефектов поля зрения и краевой экскавации ДЗН (диска зрительного нерва). Понятием «глаукома» сегодня объединяют около 60 различных заболеваний, имеющих перечисленные особенности.
Изучение механизмов развития глаукомы позволяет говорить о мультифакторном характере заболевания и роли порогового эффекта в ее возникновении. То есть для возникновения глаукомы необходимо наличие ряда факторов, которые в сумме вызывают заболевание.
Патогенетический механизм глаукомы связан с нарушением оттока внутриглазной жидкости, играющей ключевую роль в обмене веществ всех структур глаза и поддержании нормального уровня ВГД. В норме вырабатываемая ресничным (цилиарным) телом водянистая влага скапливается в задней камере глаза - щелевидном пространстве, расположенным позади радужки. 85-95% ВГЖ через зрачок перетекает в переднюю камеру глаза - пространство между радужкой и роговицей. Отток внутриглазной жидкости обеспечивается особой дренажной системой глаза, расположенной в углу передней камеры и образованной трабекулой и шлеммовым каналом (венозным синусом склеры). Через эти структуры ВГЖ оттекает в склеральные вены. Незначительная часть водянистой влаги (5-15%) оттекает дополнительным увеосклеральным путем, просачиваясь через ресничное тело и склеру в венозные коллекторы сосудистой оболочки.
Развитие врожденной глаукомы обычно связано с аномалиями глаз у плода (дисгенезом угла передней камеры), травмами, опухолями глаз. Предрасположенность к развитию приобретенной глаукомы имеется у людей с отягощенной наследственностью по данному заболеванию, лиц, страдающих атеросклерозом и сахарным диабетом, артериальной гипертонией, шейным остеохондрозом. Кроме этого, вторичная глаукома может развиваться вследствие других заболеваний глаз: дальнозоркости, окклюзии центральной вены сетчатки, катаракты, склерита, кератита, увеита, иридоциклита, прогрессирующей атрофии радужки, гемофтальма, ранений и ожогов глаз, опухолей, хирургических вмешательств на глазах.
По происхождению различают первичную глаукому, как самостоятельную патологию передней камеры глаза, дренажной системы и ДЗН, и вторичную глаукому, являющуюся осложнением экстра- и интраокулярных нарушений.
В соответствии с механизмом, лежащим в основе повышения ВГД, выделяют закрытоугольную и открытоугольную первичную глаукому:
- при закрытоугольной глаукоме имеет место внутренний блок в дренажной системе глаза;
- при открытоугольной форме - угол передней камеры открыт, однако отток ВГЖ нарушен.
В зависимости от уровня ВГД глаукома может протекать в нормотензивном варианте (с тонометрическим давлением до 25 мм рт. ст.) или гипертензивном варианте с умеренным повышением тонометрического давления (26- 32 мм рт. ст.) либо высоким тонометрическим давлением ( 33 мм рт. ст. и выше).
По течению глаукома может быть стабилизированной (при отсутствии отрицательной динамики в течение 6 месяцев) и нестабилизированной (при тенденции к изменениям поля зрения и ДЗН при повторных обследованиях).
По выраженности глаукомного процесса различают 4 стадии:
- I (начальная стадия глаукомы) - определяются парацентральные скотомы, имеется расширение оптического диска, экскавация ДЗН не доходит до его края.
- II (стадия развитой глаукомы) - поле зрения изменено в парцентральном отделе, сужено в нижне- и/или верхневисочном сегменте на 10° и более; экскавация ДЗН носит краевой характер.
- III (стадия далеко зашедшей глаукомы) - отмечается концентрическое сужение границ поля зрения, выявляется наличие краевой субтотальной экскавации ДЗН.
- IV (терминальная стадия глаукомы) - имеет место полная утрата центрального зрения либо сохранность светоощущения. Состояние ДЗН характеризуется тотальной экскавацией, деструкцией нейроретинального пояска и сдвигом сосудистого пучка.
В зависимости от возраста возникновения выделяют глаукому врожденную (у детей до 3-х лет), инфантильную (у детей от 3-х до 10-ти лет), ювенильную (у лиц в возрасте от 11-ти до 35-ти лет) и глаукому взрослых (у лиц старше 35-ти лет). Кроме врожденной глаукомы, все остальные формы являются приобретенными.
Клиническое течение открытоугольной глаукомы, как правило, бессимптомное. Сужение поля зрения развивается постепенно, иногда прогрессирует в течение нескольких лет, поэтому нередко пациенты случайно обнаруживают, что видят только одним глазом. Иногда предъявляются жалобы на затуманивание взгляда, наличие радужных кругов перед глазами, головную боль и ломоту в надбровной области, снижение зрения в темноте. При открытой глаукоме обычно поражаются оба глаза.
В течении закрытоугольной формы заболевания выделяют фазу преглаукомы, острого приступа глаукомы и хронической глаукомы.
Преглаукома характеризуется отсутствием симптоматики и определяется при офтальмологическом обследовании, когда выявляется узкий или закрытый угол передней камеры глаза. При преглаукоме больные могут видеть радужные круги на свету, ощущать зрительный дискомфорт, кратковременную потерю зрения.
Острый приступ закрытоугольной глаукомы обусловлен полным закрытием угла передней камеры глаза. ВГД может достигать при этом 80 мм . рт. ст. и выше. Приступ может провоцироваться нервным напряжением, переутомлением, медикаментозным расширением зрачка, длительным пребыванием в темноте, долгой работой со склоненной головой. При приступе глаукомы появляется резкая боль в глазу, внезапное падение зрения вплоть до светоощущения, гиперемия глаз, потускнение роговицы, расширение зрачка, который приобретает зеленоватый оттенок. Именно поэтому типичному признаку заболевание получило свое название: «glaucoma» переводится с греческого как «зеленая вода». Приступ глаукомы может протекать с тошнотой и рвотой, головокружением, болями в сердце, под лопаткой, в животе. На ощупь глаз приобретает каменистую плотность.
Острый приступ закрытоугольной глаукомы является неотложным состоянием и требует скорейшего, в течение нескольких ближайших часов, снижения ВГД медикаментозным или хирургическим путем. В противном случае больному может грозить полная необратимая потеря зрения.
Со временем глаукома принимает хроническое течение и характеризуется прогрессирующим увеличение ВГД, рецидивирующими подострыми приступами, нарастанием блокады угла передней камеры глаза. Исходом хронической глаукомы служит глаукомная атрофия зрительного нерва и потеря зрительной функции.
Диагностика глаукомы
Раннее выявление глаукомы имеет важное прогностическое значение, определяющее эффективность лечения и состояние зрительной функции. Ведущее значение в диагностике глаукомы играет определение ВГД, детальное изучение глазного дна и ДЗН, исследование поля зрения, обследование угла передней камеры глаза.
Основными методами измерения внутриглазного давления служит тонометрия, эластотонометрия, суточная тонометрия, отражающая колебания ВГД в течение суток. Показатели внутриглазной гидродинамики определяются с помощью электронной тонографии глаза.
Неотъемлемой частью обследования при глаукоме является периметрия - определение границ поля зрения с помощью различных методик - изоптопериметрии, кампиметрии, компьютерной периметрии и др. Периметрия позволяет выявить даже начальные изменения полей зрения, которые не замечаются самим пациентом.
С помощью гониоскопии при глаукоме офтальмолог имеет возможность оценить строение угла передней камеры глаза и состояние трабекулы, через которую происходит отток ВГЖ. Информативные данные помогает получить УЗИ глаза.
Состояние ДЗН является важнейшим критерием оценки стадии глаукомы. Поэтому в комплекс офтальмологического обследования включается проведение офтальмоскопии - процедуры осмотра глазного дна. Для глаукомы характерно углубление и расширение сосудистой воронки (экскавации) ДЗН. В стадии далеко зашедшей глаукомы отмечается краевая экскавация и изменение цвета диска зрительного нерва.
Более точный качественный и количественный анализ структурных изменений ДЗН и сетчатки проводится с помощью лазерной сканирующей офтальмоскопии, лазерной поляриметрии, оптической когерентной томографии или гейдельбергской лазерной ретинотомографии.
Лечение глаукомы
Существует три основных подхода к лечению глаукомы: консервативный (медикаментозный), хирургический и лазерный. Выбор лечебной тактики определяется типом глаукомы. Задачами медикаментозного лечения глаукомы служат снижение ВГД, улучшение кровоснабжения внутриглазного отдела зрительного нерва, нормализация метаболизма в тканях глаза. Антиглаукомные капли по своему действию делятся на три большие группы:
- Препараты, улучшающие отток ВГЖ: миотики (пилокарпин, карбахол); симпатомиметики (дипивефрин); простагландины F2 альфа - латанопрост, травопрост).
- Средства, ингибирующие продукцию ВГЖ: селективные и неселективные ß-адреноблокаторы (бетаксолол, бетаксолол, тимолол и др.); a- и β-адреноблокаторы (проксодолол).
- Препараты комбинированного действия.
При развитии острого приступа закрытоугольной глаукомы требуется незамедлительное снижение ВГД. Купирование острого приступа глаукомы начинают с инстилляции миотика - 1% р-ра пилокарпина по схеме и р-ра тимолола, назначения диуретиков (диакарба, фуросемида). Одновременно с лекарственной терапией проводят отвлекающие мероприятия - постановку банок, горчичников, пиявок на височную область (гирудотерапию), горячие ножные ванны. Для снятия развившегося блока и восстановления оттока ВГЖ необходимо проведение лазерной иридэктомии (иридотомии) или базальной иридэктомии хирургическим методом.
Методы лазерной хирургии глаукомы довольно многочисленны. Они различаются типом используемого лазера (аргонового, неодимового, диодного и др.), способом воздействия (коагуляция, деструкция), объектом воздействия (радужка, трабекула), показаниями к проведению и т. д. В лазерной хирургии глаукомы широкое распространение получили лазерная иридотомия и иридэктомия, лазерная иридопластика, лазерная трабекулопластика, лазерная гониопунктура. При тяжелых степенях глаукомы может выполняться лазерная циклокоагуляция.
Не потеряли своей актуальности в офтальмологии и антиглаукоматозные операции. Среди фистулизирующих (проникающих) операций при глаукоме, наиболее распространены трабекулэктомия и трабекулотомия. К нефистулизирующим вмешательствам относят непроникающую глубокую склерэктомию. На нормализацию циркуляции ВГЖ направлены такие операции, как иридоциклоретракция, иридэктомия и др. С целью снижения продукции ВГЖ при глаукоме проводится циклокриокоагуляция.
Прогноз и профилактика глаукомы
Необходимо понимать, что полностью излечиться от глаукомы невозможно, однако данное заболевание можно держать под контролем. На ранней стадии заболевания, когда еще не произошли необратимые изменения, могут быть достигнуты удовлетворительные функциональные результаты лечения глаукомы. Бесконтрольное течение глаукомы приводит к необратимой потере зрения.
Профилактика глаукомы заключается в регулярных осмотрах окулистом лиц групп риска - с отягощенным соматическим и офтальмологическим фоном, наследственностью, старше 40 лет. Пациенты, страдающие глаукомой, должны находиться на диспансерном учете у офтальмолога, регулярно каждые 2-3 месяца посещать специалиста, пожизненно получать рекомендуемое лечение.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Глаукома: причины появления, симптомы, диагностика и способы лечения.
Определение
Глаукома - это не одно заболевание, а целая группа серьезных заболеваний органа зрения со схожими признаками:
- повышением внутриглазного давления (может быть постоянным или эпизодическим);
- поражением и последующей атрофией зрительного нерва;
- снижением остроты зрения, нарушением зрительных функций.
Циркуляция жидкости поддерживает внутриглазное давление на постоянном уровне, а нарушение ее функции влечет за собой его рост.
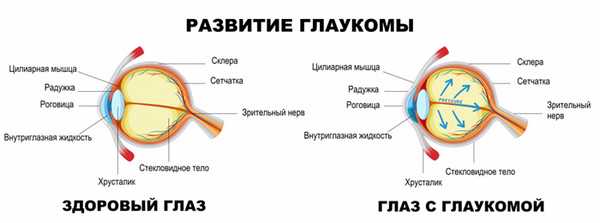
Различают две основных формы глаукомы, имеющие свои особенности:
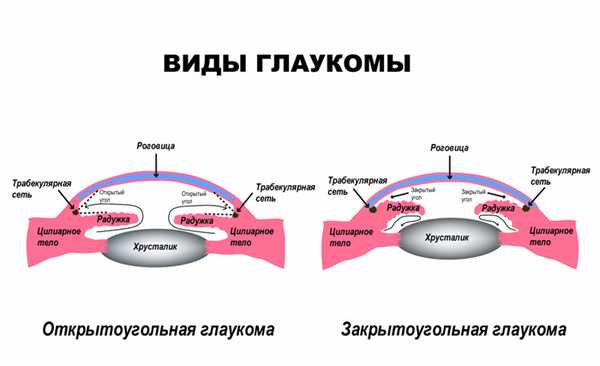
Открытоугольная - встречается в 90% случаев и характеризуется открытым (широким) радужно-роговичным углом, но с расстройством его функционирования.
Закрытоугольная - встречается редко, преимущественно у людей, страдающих дальнозоркостью после 35 лет.
Врожденная глаукома диагностируется у новорожденных и годовалых детей, а ее развитие связано с врожденной патологией глаза, затрудняющей отток жидкости. Часто этот вид глаукомы становится следствием перенесенных внутриутробных инфекций (краснухи, свинки, токсоплазмоза). Кроме того, на развитие болезни могут повлиять внешние факторы, например, радиоактивное излучение, отравление беременной женщины химическими веществами и т.д.
Все виды глаукомы развиваются при нарушении циркуляции жидкости в глазу. Но при открытоугольной глаукоме угол, по которому идет отток внутриглазной жидкости, не перекрывается. Основная проблема возникает в дренажной системе глаза, которая, становясь менее проходимой, постепенно перестает пропускать внутриглазную жидкость. Закрытоугольная форма, как правило, протекает остро - нарастание внутриглазного давления происходит резко и внезапно.
К факторам риска развития приобретенной глаукомы относят:
- возраст старше пятидесяти лет;
- периодически повышающееся внутриглазное давление;
- высокая степень близорукости после 40-50 лет;
- высокая степень дальнозоркости (особенно женщины после 50 лет);
- низкое артериальное давление;
- травмы глаз, воспалительные заболевания глаз (увеиты, иридоциклиты и др.), операции на глазах;
- хронические болезни глаз;
- сахарный диабет, ожирение;
- дисфункции гормональной и нервной систем;
- заболевания сердечно-сосудистой системы;
- хронический стресс;
- наследственная предрасположенность;
- длительный прием определенных лекарственных препаратов (гормональных препаратов, антигистаминных средств, антидепрессантов и т.д.).
Согласно данным ВОЗ, глаукома является ведущей патологией зрительного аппарата, приводящая к потере зрения.
В России количество заболевших оценивается примерно в миллион человек. При этом глаукома - вторая по распространенности причина слепоты, она уступает лишь катаракте.
Классификация заболевания
По происхождению:
- первичная глаукома, при которой изменения циркуляции внутриглазной жидкости возникают первично, а симптомы формируются вторично;
- вторичная глаукома развивается на фоне иной глазной патологии или соматических заболеваний. Всегда имеются органические причины, которые нарушают внутриглазное давление.
- гипертензивная глаукома - при повышенном уровне внутриглазного давления;
- нормотензивная глаукома - плохо изученный тип глазной патологии, при которой повреждение зрительного нерва возникает, когда внутриглазное давление находится в норме.
- стабилизированная глаукома — при продолжительном наблюдении за больным (не менее 6 месяцев) не обнаруживаются ухудшения в состоянии поля зрения и диска зрительного нерва;
- нестабилизированная глаукома — ухудшения в состоянии поля зрения и диска зрительного нерва регистрируют при повторных исследованиях. Оценивая динамику глаукоматозного процесса, принимают во внимание также уровень внутриглазного давления и его соответствие «целевому» значению.
Стадия I (начальная) — нет видимых изменений. Пациент, как правило, не предъявляет жалоб. Выявляют заболевание на этой стадии обычно на профилактическом визите у офтальмолога.
Стадия II (развитая) — именно на этой стадии чаще всего выявляется глаукома, когда поражены уже более 60% волокон зрительного нерва. Уровень внутриглазного давления более высокий. Наблюдается существенное (более 10%) сужение поля зрения с носовой стороны.
Стадия III (далеко зашедшая) — характеризуется выраженными изменениями зрительного нерва, сужением полей зрения, которое составляет менее 15% от точки фиксации, экскавацией (углублениями различной формы и размера) диска зрительного нерва.
Стадия IV (терминальная) — полная потеря остроты и поля зрения или сохранение светоощущения с неправильной проекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе. Экскавация тотальная. Врач констатирует полную атрофию зрительного нерва. Отмечаются очень высокие цифры внутриглазного давления.
По возрасту пациента:
- врожденная глаукома (до 3 лет);
- инфантильная глаукома (от 3 до 10 лет);
- ювенильная глаукома (от 11 до 35 лет);
- глаукома взрослых (старше 35 лет).
Основные симптомы заболевания:
- появление так называемых радужных кругов вокруг источников света;
- затуманивание и концентрическое (от периферии к центру) сужение бокового зрения;
- спорадически возникающие головные боли;
- боль в глазу;
- резкое снижение остроты зрения за очень короткий период времени;
- периодически возникающее чувство рези, болезненности и тяжести в области пораженного глаза;
- уменьшение поля зрения;
- снижение зрения в сумерках и ночью;
- влажность глаз;
- гиперемия глазного яблока.
При закрытоугольной форме отмечается резкое повышение внутриглазного давления, что приводит к развитию характерных симптомов: острой боли в пораженном глазу, мигрени, гиперемии глазного яблока, отечности глаз, снижению зрения вплоть до полной его утраты, зрачок расширяется и не реагирует на свет. Иногда возникает оптический феномен - при взгляде на источник света пациент видит вокруг него ореол (светящееся кольцо).
Признаками наступившего приступа глаукомы являются:
- неспровоцированная острая боль в глазу;
- радужные круги и катастрофическое снижение остроты зрения у пораженного глаза;
- головная боль в лобной и височной областях со стороны больного глаза;
- внезапные позывы тошноты и рвота;
- брадикардия.
Для раннего выявления патологических процессов измеряют внутриглазное давление, исследуют глазное дно и диск зрительного нерва, проводят исследование поля зрения для выявления дефектов центрального и периферического зрения. Тонометрия проводится во время первичной диагностики неоднократно, при дальнейшем наблюдении - при каждом контрольном осмотре офтальмолога.
С целью диагностики глаукомы может быть назначено комплексное обследование:
- исследование поля зрения (при помощи компьютерного периметра);
- измерение рефракции (способности оптической системы глаза преломлять световые лучи);
- измерение внутриглазного давления;
- ультразвуковые исследования;
- определение глубины передней камеры глаза и толщины хрусталика (так как зачастую причиной высокого давления является смещение или увеличение хрусталика);
- определение толщины роговицы;
- биомикроскопические исследования
- с помощью гониоскопии оценивается строение угла передней камеры, через который осуществляется отток жидкости из глаза.
- ювенильной открытоугольной глаукомы (синдрома Ригера);
Исследование мутаций в гене CYP1B1. Тип наследования. Аутосомно-доминантный. Гены, ответственные за развитие заболевания. .
Читайте также:
- Диагностика хронического миелолейкоза
- Дифференциальный диагноз при нарушениях памяти. Диагностика при нарушениях памяти.
- Алкилирующие средства в онкогинекологии
- Энтерококки (Enterococcus spp.) как причина раневых инфекций. Факторы патогенности
- Транспорт кислорода в растворенном виде. Вытеснение кислорода
