Гранулематозный хейлит у ребенка (синдром Мелькерсона-Розенталя)
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Синдром периодической лихорадки, афтозного стоматита, фарингита и шейного лимфаденита (PFAPA синдром, синдром Маршалла, Periodic Fever, Aphthous Stomatitis, Pharyngitis, Adenitis) — сложное генетическое заболевание и один из наиболее распространенных синдромов периодической лихорадки.
Обычно проявляется в детстве, характеризуется периодическими лихорадками с регулярными интервалами от двух до восьми недель (в среднем 4 недели) и стереотипными клиническими признаками фарингита, афтозного стоматита и шейного лимфаденита. Между эпизодами какие-либо симптомы отсутствуют. Со временем приступы становятся менее тяжелыми, менее частыми и менее продолжительными. У большинства пациентов приступы прекращаются к 10 годам.
Клиническая картина
Периодическая лихорадка — отличительный признак синдрома Маршалла. Начинается внезапно, часто сопровождается ознобом. Температура колеблется от 38,5 до 41 ºC в течение 2-7 дней, а затем резко падает до нормы. До лихорадки у ребенка могут проявляться раздражительность, перепады настроения, он может жаловаться на недомогание, боль в горле, во рту появляются афтозные язвы.
Афтозный стоматит — язвы обычно располагаются на внутренней стороне губ или слизистой оболочки щек, возникают примерно у 40-80% пациентов.
Фарингит (иногда с экссудатом — жидким содержимым в миндалинах, реже с язвами на миндалинах) встречается у 65-100% пациентов.
Шейная лимфаденопатия (увеличение лимфоузлов) сопровождает лихорадку у 60-100% пациентов. Шейные лимфоузлы могут быть болезненными при пальпации.
Во взрослом возрасте эпизоды редко имеют одинаковый интервал между приступами, а при самом приступе редко диагностируется фарингит, при этом чаще возникают боль в груди, головная боль, артралгии (боль в суставах), миалгии (боль в мышцах), глазные симптомы и сыпь.
Диагностика
Диагностических лабораторных тестов для установления PFAPA синдрома не существует. Диагноз в первую очередь ставится на основании истории болезни и результатов осмотра.
В посеве из горла (бактериологическое исследование) может выявляться бета-гемолитический стрептококк группы А (БГСА), но на лечение пенициллинами данные пациенты не отвечают. Это позволяет сделать вывод, что они являются носителями БГСА, то есть имеющиеся симптомы не являются проявлением БГСА-тонзиллофарингита.
В острый период в анализах крови выявляется умеренный лейкоцитоз (13,6 ± 4,5 x 10 9 /л), повышение скорости оседания эритроцитов (СОЭ) и С-реактивного белка (СРБ), нейтропения. Все показатели нормализуются в межприступный период.
PFAPA синдром — это диагноз исключения. В первую очередь исключаются другие причины рецидивирующей лихорадки: инфекция, воспалительные заболевания кишечника, лихорадка при лимфоме Ходжкина, циклическая нейтропения и другие.
Для диагностики имеют значения следующие критерии:
- Более трех задокументированных стереотипных эпизодов лихорадки, возникающих через регулярные промежутки времени. Для отдельных пациентов интервалы между приступами почти идентичны в пределах от двух до восьми недель. Каждый эпизод обычно длится от 2 до 7 дней. Важно, что симптомы каждого эпизода практически идентичны.
- Во время обострения у пациентов часто наблюдается фарингит, шейная лимфаденопатия или афтозный стоматит.
- Нормальные параметры роста и развития у детей.
- Разрешение симптомов в течение нескольких часов после лечения преднизолоном в виде однократной дозы или двух доз с интервалом от 12 до 48 часов.
Лечение синдрома Маршалла
Учитывая благоприятное естественное течение, лечение необязательно.
Клинический опыт показывает, что жаропонижающие средства, такие как ацетаминофен (парацетамол) и нестероидные противовоспалительные препараты (ибупрофен), неэффективны в борьбе с другими симптомами PFAPA, кроме лихорадки.
Для лечения в острый период назначаются глюкокортикоиды (преднизолон) в дозировке 1-2 мг/кг (максимальная дозировка 60 мг). Основным недостатком такой терапии является возможное сокращение интервала между приступами. Это происходит у 19-50% пациентов. После прекращения терапии глюкокортикоидами частота эпизодов возвращается к исходному уровню.
У некоторых пациентов в качестве профилактики в межприступный период могут применяться циметидин или колхицин.
Тонзиллэктомия также является вариантом лечения для пациентов, которые не реагируют или не переносят медикаментозное лечение (глюкокортикоиды с профилактической терапией или без нее), или у которых тяжесть эпизодов сильно снижает качество жизни. Риски хирургического вмешательства и доброкачественный долгосрочный характер PFAPA всегда следует принимать во внимание при решении о тонзиллэктомии. У большинства пациентов с PFAPA после тонзиллэктомии сохраняется афтозный стоматит, при этом другие симптомы, включая лихорадку, полностью регрессируют.
Как происходит лечение синдрома Маршалла в клинике Рассвет?
Диагностикой и лечением PFAPA синдрома должен заниматься специалист, хорошо знакомый с данным заболеванием. В клинике Рассвет любой педиатр может провести полноценную дифференциальную диагностику для исключения других причин лихорадки. Только после этого врач назначит диагностическую пробу с глюкокортикоидами, подберет оптимальный вариант лечения и профилактики. После установления диагноза пациенту нет необходимости проводить лабораторные исследования при каждом обострении.
В клинике Рассвет оториноларингологи не назначают антибактериальную терапию при БГСА-носительстве, если у пациента есть подозрение на PFAPA синдром. Тонзиллэктомия не предлагается пациентам с легким течением, так как в возрасте до 10 лет миндалины вносят важный вклад в работу иммунной системы. Удаление миндалин рекомендуется только в случаях неэффективности других методов лечения.
Хейлит Манганотти
Хейлит Манганотти - это облигатный предрак красной каймы губы. Заболевание протекает с образованием одной или нескольких безболезненных эрозий неправильной формы с неровными краями. Эрозивная поверхность покрыта кровянистыми корочками, при попытке удаления которых возникает кровоточивость. Диагностика хейлита Манганотти базируется на основании жалоб пациента, данных анамнеза, результатов физикального осмотра и лабораторных методов исследования. При выявлении облигатного предрака показаны санация и коррекция гигиенического состояния полости рта. Местно назначают кератопластики, при отсутствии положительной динамики патологический очаг подлежит хирургическому иссечению.
МКБ-10

Общие сведения
Хейлит Манганотти - предраковое поражение красной каймы губы, обладающее высокой потенцией к озлокачествлению. Впервые заболевание было описано в 1933 году итальянским дерматологом Манганотти, в честь которого и получило свое название. Среди общего числа заболеваний СОПР распространенность хейлита Манганотти составляет 0,6%, тогда как частота диагностирования облигатного предрака красной каймы губ у работников цветной металлургии, имеющих контакт с химическими веществами, достигает 16%.
Хейлит Манганотти выявляют преимущественно у людей старшей возрастной категории. Основную группу пациентов составляют курящие мужчины старше 50 лет. При хейлите Манганотти эрозия чаще локализуется на боковом участке нижней губы. Необходимость в проведении дополнительного обследования для подтверждения диагноза возникает у 53% пациентов.
Причины
Весомая роль в этиопатогенезе хейлита Манганотти отводится воздействию физических, механических и биологических причин:
- Физические. Ультрафиолетовое излучение (гиперинсоляция) снижает сопротивляемость организма. Лучевая терапия вызывает дегенеративные изменения красной каймы губ и слизистой полости рта, что в дальнейшем создает благоприятный фон для развития заболевания.
- Травматические. Существуют высокие риски возникновения хейлита Манганотти вследствие хронической травмы (при прикусывании или в случае повреждения красной каймы острыми стенками разрушенных кариозных зубов).
- Инфекционные. Многие пациенты связывают возникновение заболевания и топографию язв с рецидивами герпетической инфекции - Herpes labialis.
Предрасполагающими факторами в развитии хейлита Манганотти являются трофические возрастные изменения тканей нижней губы, курение, несанированная ротовая полость, нарушение функционирования органов системы пищеварения, гиповитаминоз.
Патанатомия
Микроскопически при хейлите Манганотти на красной кайме губы выявляют участок поражения с отсутствием эпителия в центре и сохранением эпителиального слоя по периферии. В эпителии на границе с окружающими тканями определяют признаки акантоза. В строму врастают длинные тяжи, состоящие из клеток шиповатого слоя.
Также в глубоких слоях (базальном и шиповатом) по периферии зоны поражения наблюдается дискомплексация клеток. При хейлите Манганотти в подлежащей соединительной ткани обнаруживают воспалительные инфильтраты - скопления лимфоцитов, макрофагов и плазматических клеток. В окружающих тканях выявляют признаки паракератоза.
Симптомы хейлита Манганотти
Основным элементом поражения при хейлите Манганотти является эрозия. Локализуется патологический очаг преимущественно на боковом участке красной каймы нижней губы. Все начинается с катарального хейлита, для которого характерно возникновение локальной гиперемии. В течение небольшого отрезка времени на месте покраснения образуется эрозивная поверхность. При клиническом осмотре эрозия у пациентов с хейлитом Манганотти поверхностная, неправильной формы, безболезненная, с красным гладким основанием и неровными краями.
Кровоточивости в случае травмирования при приеме пищи нет. Признаки перифокального воспаления при хейлите Манганотти отсутствуют или выражены незначительно. На дне участка поражения обнаруживают корочки красного или бледно-розового цвета, при удалении которых эрозия кровоточит. Регионарные лимфоузлы не пальпируются. При малигнизации хейлита Манганотти уплотняется дно эрозии, на поверхности образуются полипозные выросты, незначительное травмирование которых вызывает выраженную кровоточивость.
Диагностика хейлита Манганотти включает сбор жалоб, составление анамнеза заболевания, физикальное обследование, цитологию мазка с пораженной поверхности, гистологическое исследование. Как правило, при хейлите Манганотти пациенты жалуются на первичное или периодическое появление на губе одной, реже нескольких безболезненных эрозий.
- Осмотр. При осмотре врач-стоматолог обнаруживает на красной кайме губы очаг поражения, располагающийся в пределах эпителия. Очаг красный, неправильной формы с неровными краями диаметром до 1 см. Дно покрыто серозными или кровянистыми корочками, при отрыве которых эрозия кровоточит. Регионарного лимфаденита при хейлите Манганотти не диагностируют.
- Цитологическое исследование мазка. Проводят с целью исключения возможной малигнизации эрозивной поверхности. Выявление раковых клеток подтверждает озлокачествление хейлита Манганотти.
- Биопсия с гистологией. В ходе исследования материала, полученного в ходе оперативного вмешательства, при хейлите Манганотти определяют признаки акантоза эпителия по периферии эрозии, дефект эпителия в центре. В подлежащей строме обнаруживают скопления лимфоцитов, плазматических клеток. В окружающих тканях присутствуют явления паракератоза.
К клинической стоматологии хейлит Манганотти дифференцируют с пузырчаткой, многоформной экссудативной эритемой, деструктивными формами лейкоплакии и красного плоского лишая, герпетической инфекцией. Обследование проводит стоматолог-терапевт. При неэффективности консервативной терапии пациента направляют на консультацию к хирургу-стоматологу с целью последующего иссечения участка поражения.
Лечение хейлита Манганотти
Лечение хейлита Манганотти направлено на устранение травмирующих факторов, эпителизацию эрозии, предотвращение последующих рецидивов. На период терапии хейлита Манганотти пациентам запрещают инсоляцию, курение, употребление пряных, острых, горячих продуктов. Лечение включает:
- Стоматологическое лечение. Местно пациентам с хейлитом Манганотти проводят удаление зубных отложений, лечение кариеса и его осложнений.
- Фармакотерапия. Витамины группы А назначают для перорального приема, а также в виде аппликаций на пораженный участок. Для повышения иммунного статуса, ускорения восстановительных процессов показаны поливитаминные комплексы, в состав которых входят тиамин, рибофлавин, никотиновая кислота. В случае инфицирования язвенной поверхности используют мази на основе антибактериальных препаратов.
- Хирургическое лечение. При отсутствии положительной динамики консервативной терапии хейлита Манганотти участок поражения удаляют в пределах здоровых тканей хирургическим путем. Оперативный метод лечения заболевания является наиболее эффективным.
Прогноз и профилактика
При раннем обращении пациентов с хейлитом Манганотти прогноз благоприятный. Несвоевременная диагностика заболевания приводит к малигнизации эрозивной поверхности. Профилактика заключается в регулярном прохождении профосмотров лицами, имеющими профессиональные вредности (контакт с производственной химией, излучением), отказ от курения, регулярную санацию полости рта.
Атопический хейлит
Хейлит (cheilitis ) - доброкачественное воспалительное заболевание губ. Различают две группы хейлитов: собственно хейлиты и симптоматические хейлиты.
Группа собственно хейлитов объединяет самостоятельные заболевания губ различной этиологии. К ним относятся эксфолиативный хейлит, гландулярный хейлит, метеорологический и актинический контактный хейлиты. Во вторую группу - симптоматических хейлитов - входят поражения губ, являющиеся симптомом заболеваний слизистой оболочки рта, кожи, общесоматических заболеваний. Группа симптоматических хейлитов включает атопический хейлит, экзематозный хейлит, макрохейлит при синдроме Мелькерсона-Розенталя.
Атопический хейлит (cheilitis atopicalis) является одним из симптомов атопического дерматита или нейродермита, но нередко бывает единственным их проявлением.
Заболевание чаще встречается у детей и подростков обоего пола в возрасте от 7 до 17 лет.
Что провоцирует / Причины Атонического хейлита:
В этиологии атопического хейлита важная роль принадлежит генетическим факторам, которые обусло вл и ва ют предрас положе н н ость к так называемой атонической аллергии. Аллергенами могут быть лекарства, пищевые продукты, цветочная и бытовая пыль, микроорганизмы, косметические средства и др.
Симптомы Атонического хейлита:
При атопическом хейлите поражается красная кайма губ с вовлечением в патологический процесс прилегающих участков кожи, причем в области углов рта поражение наиболее интенсивное. Поражение губ начинается с зуда и появления эритемы с четкими границами. Возникает слабовыраженная отечность красной каймы и кожи губ, а впоследствии их лихенизация. Красная кайма губ инфильтрируется, шелушится мелкими чешуйками. Инфильтрация и сухость губ со временем приводит к образованию трещин и борозд. Процесс никогда не переходит на слизистую оболочку рта. Изменения губ часто сочетаются с сухостью, шелушением кожи лица.
Больные атопическим хейлитом предъявляют жалобы на зуд, жжение, шелушение красной каймы губ.
Атопический хейлит протекает длительно, обострения возникают преимущественно в осеннезимний период, летом обычно наступает ремиссия.
Диагностика Атонического хейлита:
При проведении дифференциальной диагностики атопического хейлита следует учитывать имеющиеся в большинстве случаев сопутствующие кожные поражения. Типичные высыпания обнаруживаются на коже лица, локтевых сгибов, подколенных впадин, реже на коже туловища.
Атопический хейлит нужно дифференцировать от клинически сходных с ним:
- актинического хейлита,
- аллергического хейлита,
- эксфолиативного хейлита,
- стрептококковой заеды,
- красной волчанки губ.
Лечение Атонического хейлита:
Внутрь назначают также витамины группы В (В2, В6, В,2). Местно применяют кортикостероидные мази (0,5 % преднизолоновую, «Лоринден», «Флуцинар» и др.), которые необходимо наносить на пораженную поверхность 4-5 раз в день. При низком эффекте от консервативной терапии и упорном течении заболевания используют пограничные лучи Букки. Из пищевого рациона следует исключить вещества, способные вызвать сенсибилизацию организма (икру, шоколад, кофе, клубнику, цитрусовые и др.), острую, соленую, пряную пищу, алкоголь; резко ограничить потребление углеводов.
К каким докторам следует обращаться если у Вас Атопический хейлит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Атонического хейлита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Хейлит у детей

Болезни губ (хейлит) - воспаление красной каймы, СО и кожи губ. Под этим термином объединяют самостоятельные заболевания губ разной этиологии, а также их поражения как симптом других заболеваний СОПР, кожи, нарушения обмена [1,2].
Соотношение кодов МКБ-10 и МКБ-9
Дата разработки протокола: 2016 год.
Пользователи протокола: ВОП, педиатры, стоматологи.
Категория пациентов: дети.
Шкала уровня доказательности:
Классификация
I. Эксфолиативный хейлит (экссудативная, сухая форма).
II. Гландулярный хейлит (первичный простой грандулярный хейлит, гнойный грандулярный хейлит.
III. Хронические рецидивирующие трещины губы (стрептоокковые трещины средней части губ), заеды (стрептококковая, микотическая, вследствие аллергической реакции на материалы зубных протезов, нарушения архитектоники).
IV. Экзематозный хейлит (поражения губ при общей экземе, контактный экзематозный хейлит, микробная экзема губ).
V. Абразивный преканцерозный хейлит Манганотти.
VI. Макрохейлит Мелькерсона-Розенталя.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы и анамнеза;
Эксфолиативный хейлит
Экссудативная форма:
· отек губы;
· болезненность губ при смыкании, разговоре, при приеме пищи.
Сухая форма:
· сухость губ;
· жжение;
· наличие чешуек.
Анамнез:
· нарушения психоэмоциональной сферы;
· семейная предрасположенность;
· вредные привычки (облизывание, кусание губ).
Актинический хейлит
Экссудативная форма:
· покраснение;
· припухлость губы;
· образование пузырьков, трещин, корок.
Сухая форма:
· косметический дефект;
· образование чешуек;
· чувство дискомфорта.
Анамнез:
· процесс возникает и обостряется в весенне-летний период;
· возможно сочетание с солнечной экземой лица.
Метеорологический хейлит
· припухлость губы;
· покраснение губы;
· образование чешуек;
· чувство дискомфорта.
Анамнез:
· сочетание с повышенной сухостью кожи (себорея, нейродермит, ихтиоз и др.).
Хроническая трещина губы
· трещина на губе;
· болезненность губ;
· кровоточивость при приеме пищи, разговоре.
Анамнез:
· гиповитаминозы (недостаточность ретинола и витаминов группы В);
· индивидуальное строение губы;
· хроническая травма губы.
Атопический хейлит
· зуд губы;
· покраснение губы;
· отек губы и прилегающих участков кожи лица.
Анамнез:
· генетические факторы, обусловливающие склонность к развитию атопической аллергии. Чаще всего встречается у детей и подростков в возрасте 7 — 17 лет.
Физикальное обследование.
Эксфолиативный хейлит:
Экссудативная форма характеризуется появлением на красной кайме губ обилием чешуек и корок серовато-желтого и желтовато-коричневого цвета, которые покрывают пластом красную кайму губы от угла до угла рта, начиная от линии Клейна до середины красной каймы губ. Иногда корки достигают значительных размеров и свисают с губы в виде фартука. Полоска красной каймы губ, прилежащая к коже, а также углы рта остаются непораженными. После снятия корок обнажается ярко-красная гладкая, не кровоточащая поверхность без образования эрозий. Слизистая оболочка губ в зоне линии Клейна слегка гиперемирована и отечна.
Сухая форма характеризуется поражением исключительно красной каймы губ, имеет вид ленты, тянущейся от угла до угла и от линии Клейна до середины красной каймы губ. В зоне поражения образуются сухие полупрозрачные чешуйки серого или серовато-коричневого цвета, плотно прикрепленные центром к красной кайме и несколько отстающие по краям. Чешуйки довольно легко снимаются, и под ними обнажается застойно — красная поверхность, но без образования эрозий. Процесс никогда не переходит с красной каймы на кожу, углы рта не поражаются. Слизистая оболочка губ в зоне линии Клейна иногда немного гиперемирована.
Актинический хейлит:
Сухая форма:
· красная кайма становится сухой;
· ярко-красного цвета;
· покрывается серебристо-белыми чешуйками.
Экссудативная форма:
· на фоне отечной, ярко-красной каймы появляются пузырьки, которые быстро вскрываются, образуя эрозии, корки и трещины.
Метеорологический хейлит:
· красная кайма губ застойно гиперемированая, инфильтрированая;, сухая, покрыта мелкими чешуйками.
Хроническая трещина губы:
· на красной кайме губы, как нижней, так и верхней, возникает одиночная, разной глубины, линейная трещина. Чаще она локализуется в средней части, иногда в углах рта. Может распространяться на слизистую оболочку губы, но никогда не переходит на кожу. Впервые возникшая трещина покрыта кровянистой корочкой, окружена гиперемированной красной каймой. Часто трещины рецидивируют на одном и том же месте, края уплотняются, огрубевают и могут ороговевать.
Атопический хейлит:
· эритема и незначительный отек красной каймы губ с одновременным воспалением прилегающих участков кожи лица и обязательным поражением углов рта, с инфильтрацией, сухостью и образованием трещин. После стихания острых воспалительных явлений появляются шелушение, лихенизация губ, сочетающиеся с сухостью и шелушением кожи лица.
Лабораторные исследования:
· гистологическое исследование: акантоз, «пустые» клетки в шиповатом слое, пара- и гиперкератоз, уменьшение содержания гликогена в базальном слое, увеличение содержания РНК в базальном слое и уменьшение ее количества в шиповатом слое, круглоклеточная инфильтрация. Базальный слой не поврежден.
Инструментальные исследования: нет.
Лечение хейлита у детей и методы профилактики
Группа заболеваний губ, которые проявляются в изменении их цвета, появлении трещин и ярко-красной окантовке в местах смыкания - называется хейлит.
У детей лечения и его длительность напрямую зависит от причины развития и симптомов.
Такие заболевания у детей появляются чаще всего из-за нарушения физиологического состояния губ и неправильного дыхания.
Слизистая оболочка приспособлена к теплой и влажной среде, однако бывает подвержена высушиванию, влиянию низких температур, действию солнечных лучей, из-за чего появляются симптомы воспаления.
Существует два типа хейлита, которые зависят от причины его возникновения:
- Первичный - возникает как самостоятельное заболевание. Появление красной каймы и поражение слизистой оболочки говорит о каких-то нарушениях в организме или о нeблагоприятном воздействии окружающей среды. Может возникнуть из-за холодного шквального ветра, активности солнечных лучей, дефиците витаминов группы В, влияния аллергенов, грибковой инфекции, травмы, воздействия химических раздражителей.
- Вторичный - появляется как следствие других заболеваний. Проявление хейлита может быть признаком таких заболеваний, как: экзема, дерматит, псориаз, туберкулёз, сифилис, лишай (красный плоский).
Виды хейлитов
- Гландулярный - воспаляются малые слюнные железы губ. Зачастую появляется при врожденных аномалиях формирования слюнных желез, как наследственный фактор, повреждениях.
- Метеорологический - появляется при воздействии ультрафиолетовых лучей, пониженных температурных режимов или возросшей влажности.
- Эксфолиативный - проявляется в шелушении губ, в результате дефицита витаминов группы В, никотиновой или аскорбиновой кислоты, нарушений в деятельности эндокринной и нервной систем.
- Травматический - возникает вследствие термической, механической или химической травмы губ с дальнейшим их инфицированием.
- Контактный аллергический - активируется при воздействии на слизистую химических веществ.
- Экзематозный - возникает на фоне экземы, в результате которой воспаляются наружные слои кожи.
К общим симптомам можно отнести:
- трещины на губах, шелушение;
- образование заед в уголках рта;
- красную кайму губ;
- возникновение пузырьков, серых либо желтых корочек.
Симптомы различны и находятся в прямой зависимости от причины поражения губ.
Обычно признаки заболевания помогают узнать вид хейлита:
- Гландулярный - сопровождается появлением гнойников, красноты слизистой губ, трещин, мутных выделений при надавливании, с изменениями полноты и формы губ.
- Метеорологический - на начальном этапе выражен шелушением, зудом, жжением, сухостью кожи губ с последующим отягощением и образованием эрозии.
- Эксфолиативный - выражается в появлении трещин в уголках губ, зуда и покраснения слизистой оболочки.
- Травматический - боль, натянутость, отек, ограниченность движений.
- Аллергический - выраженная отёчность с изменением цвета каймы. Болезнь сопровождает шелушение, возникновение пузырьков небольших размеров, жжение, зуд и сухость.
- Экзематозный - сопровождает покраснение губ, жжение, зуд, отек каждой из губ, патологические изменения кожи.
Осложнения
Существует ряд осложнений, которые могут возникнуть при несвоевременном лечении хейлита. Такие последствия включают в себя:
- усугубление болезненных симптомов;
- переход патологии в хроническую форму;
- образование дефектов речи в результате нездорового состояния губ;
- нарушение режима питания (болевые ощущения могут проявляться особенно остро во время процессов приёма пищи).
Чтобы не допустить этих последствий, необходимо посещать доктора при первых симптомах заболевания. Специалист сможет выявить причину возникновения хейлита и предложить эффективный курс лечения для быстрейшего выздоровления ребёнка.
Родителям необходимо своевременно обращаться к доктору при появлении первых симптомов поражения поверхности губ, соблюдать выполнение всех прописанных стоматологом процедур для облегчения течения и улучшения состояния поражённых участков, следовать правилам приёма лекарственных средств по назначению врача, обеспечивать соблюдение специальной диеты, способствовать гармонизации психоэмоционального состояния ребёнка.
Врач лечит хейлит у детей с учётом некоторых моментов:
- причины развития заболевания;
- разновидности хейлита;
- степени выраженности и активности симптомов.
Установленная терапия даёт возможность не только вылечить характерные проявления заболевания у ребёнка, но и устранить их причину.
Назначенное лечение может включать в себя:
- терапию масляными компрессами и мазями местно;
- противовоспалительные препараты;
- исключение раздражающих условий, включая контакт в аллергенами;
- использование гормональных мазей;
- курсовое лечение антибиотиками, анти-микотикотиками;
- витаминотерапию.
- Лечение гландулярной формы проводят антибактериальными мазями (гидрокортизоновая, преднизолоновая, нафталанная и др.) и гормональными средствами.
- При терапии метеорологической формы - эффективен прием витаминов В-группы. Локально применяют: защитные мази с эритромицином, крема препятствующие проникновению ультрафиолета, препараты со стероидным компонентом, противогрибковые медикаменты.
- Эксфолиативный вид - лечится приемом транквилизаторов, антидепрессивных средств или нейролептиков. Для локального действия показана лучевая терапия, борно-вазелиновая мазь, масло шиповника, Ретинол.
- Травматический хейлит лечится антибиотиками, противовоспалительными средствами и антисептиками.
- Терапия аллергического хейлита основана на устранении всяческого контактирования с раздражителем. Последующая терапия заключается в приема антигистаминов.
- Экзематозный хейлит. В лечении применяют стероидные мази. При наступлении стойкого облегчения, специалист может посоветовать такие мази, как нафталановую, борно-дегтярную или серно-дегтярную.
Профилактика
Хейлит может возникнуть из-за причин как внутреннего характера, так и внешних факторов.
Таким образом, профилактика заболевания у детей состоит из комплекса защитных мер.
Уберечь ребёнка от появления хейлита поможет:
- укрепление иммунной системы;
- участие в повышении психического и эмоционального настроя;
- применение гигиенической помады, в качестве защитного фактора от воздействия лучей солнца и порывистого ветра;
- нивелирование контакта с возможными раздражителями в виде аллергенов.
Если начинают возникать заеды в уголках рта, следует на время убрать из рациона острые, кислые и соленые блюда, раздражающие оболочки слизитых и кожные покровы.
В ежедневное меню надо ввести некислые фрукты и овощи, и богатые железом и рибофлавином продукты (говядину, печень, молочное, арахис, миндаль, капусту, картофель, и др.).
Лечение хейлита у ребёнка напрямую зависит от причины развития и симптомов заболевания. Следует своевременно обращаться к врачу при возникновении первых признаков заболевания, а в дальнейшем придерживаться выполнения показанных процедур для того, чтобы облегчить симптомы, а также следовать всем правилам приёма фармацевтических средств, назначенных специалистом.
Видео на тему
Хейлит (актинический, гландулярный, эксфолиативный, аллергический, атопический, экзематозный, метеорологический, ангулярный и кандидозный ) - причины, лечение, народные средства
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Первичный хейлит возникает как самостоятельное заболевание.
Вторичный хейлит проявляется в качестве симптома другого заболевания:
Хейлит: симптомы, профилактика и лечение
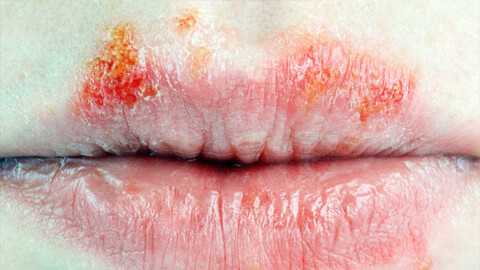
Хейлит - процесс воспаления красной каймы, слизистой оболочки и кожи губ, изредка поражающий кожные покровы лица. С медицинской точки зрения хейлит - обобщенное определение достаточно обширного количества заболеваний кожи губ. Поэтому хейлит, как диагноз, врачи не ставят.
Причины развития хейлита
К основным причинам возникновения заболевания относятся:
- Дерматозы - представляются самой распространенной причиной хейлита. Заболевания кожи, такие как псориаз, красная волчанка, сифилис, туберкулез, лишай, также часто провоцируют воспаление красной каймы губ.
- Болезни щитовидной железы.
- Аллергия на различного рода внешние факторы, профессиональная деятельность.
- Негативные погодные условия.
- Наследственная предрасположенность.
- Снижение иммунитета, заболевания ЖКТ.
Симптомы хейлита
К основным симптомам хейлита относятся:
- сухость и шелушение губ;
- появление трещин в уголках рта;
- отечность и воспаление красной каймы губ;
- чувство жжения, болезненные ощущения при разговоре и приеме пищи;
- возможно образование пузырьков, прозрачных или желтых чешуек на губах.
Виды хейлита
Все разновидности хейлитов делятся на две группы:
- симптоматические (хейлит, как проявление основного заболевания);
- истинные (как самостоятельная болезнь).
Виды симптоматического хейлита и их клинические проявления
- Экзематозный - развивается на фоне экземы, характеризуется покраснением, отечностью, жжением и патологическими изменениями кожи губ. При отсутствии лечения переходит в хроническую форму.
- Макрохейлит - эта форма хейлита считается составной частью синдрома Мелькерссона-Россолимо-Розенталя. Наблюдается сильный зуд и отекает не только губа, но и другие части лица.
- Атопический - предпосылкой к развитию воспаления есть предрасположенность к аллергии на лекарственные препараты, продукты питания. Проявляется шелушением, покраснением, зудом кожи губ, образованием трещинок в уголках рта.
Виды истинных хейлитов
К истинным хейлитам относятся:
- Контактный - проявляется как результат реакции организма на контакт с раздражителем: косметическими средствами (определяется в основном у женщин), вредной привычкой держать во рту ручку, карандаш, профессиональной деятельностью (музыканты из-за длительного использования мундштука духового инструмента) Характеризуется покраснением, зудом, чувством жжения, отечностью губ.
- Актинический - предполагает развитие воспалительного процесса в результате особой чувствительности к природным явлениям: солнечным лучам, ветру, морозу, радиации. Проявляется мелкими пузырьками или эрозией, отечностью красной каймы. Такой хейлит называют еще метеорологическим.
- Эксфолиативный - встречается преимущественно у женщин. Развитие патологии происходит на фоне депрессии, тревоги, различных расстройствах нервной системы. Основные симптомы - сухость, сильное, продолжительное шелушение каймы губ. Эксфолиативный хейлит имеет две формы: сухую и экссудативную. При экссудативном воспалении образуются корки, вызывающие болезненные ощущения у пациента.
- Гландулярный - возникает на фоне гипертрофии малых слюнных желез. Это явление может быть врожденным (проявляется после полового созревания) или приобретенным в результате хронического воспаления. Риск пострадать от гландулярного хейлита есть у людей с пародонтозом, многочисленными кариозными полостями, после перенесенной красной волчанки, лейкоплакии. Характеризуется сначала повышенной сухостью, не исчезающей при использовании гигиенических средств. Позже - наличием трещин из-за постоянного воздействия слюны на красную кайму губ. 20-30% пациентов с гландулярным хейлитом заболевают плоскоклеточным раком. Необходимо ответственно подходить к лечению этого заболевания, вовремя обращаться за квалифицированной помощью к врачам - возможно потребуется оперативное вмешательство.
Лечение хейлита
Это заболевание нуждается в специальном лечении, зависящем от причины, вида и степени воспалительного процесса. Основные методы лечения хейлита:
- местное обрабатывание поверхности кожи губ дезинфицирующими растворами, мазями, витаминными масляными растворами;
- физиотерапевтические методы: излучение Букки, ультразвук, лазеротерапия;
- курс витаминотерапии;
- полоскание ротовой полости отварами лечебных трав.
При необходимости, для устранения причин заболевания, могут привлекаться узкие специалисты: дерматолог, аллерголог, инфекционист.
Профилактика хейлита
Избавляйтесь от вредной привычки облизывать губы, соблюдайте гигиену полости рта, пользуйтесь защитной и лечебной косметикой, употребляйте достаточное количество витаминов, своевременно производите санацию ротовой полости. Эти простые профилактические меры могут предотвратить неприятное заболевание под названием хейлит.
Аллергический хейлит
Заболевание, развивающееся у аллергиков при контакте с аллергеном и поражающее поверхность губ. Типичными проявлениями этой разновидности хейлита является ощущение зуда и жжения на губах, сухость и значительный дискомфорт. Губы начинают сохнуть и шелушиться, а чешуйки отмершего эпителия - отслаиваться.
Основная причина возникновения этого заболевания - повышенная чувствительность пациента к внешним раздражителям, в частности, к аллергенам. Аллергический, или, как его еще называют, контактный хейлит может развиваться постепенно.
Всё зависит от личной восприимчивости пациента к аллергенам, а он может развиваться на протяжении нескольких недель, месяцев и даже годами. Продолжительность этого процесса бывает обусловлена особенностями работы эндокринной системы, а также степени проявления у него аллергических реакций.
Данное заболевание практически не появляется у детей. По статистике, большинство пациентов с аллергическим хейлитом - это женщины старше двадцати лет.
Причины возникновения болезни
В большинстве случаев аллергический хейлит вызывается контактными аллергическими раздражителями. Среди самых распространенных аллергенов, которые вызывают хейлит - губная помада. Опасна не помада сама по себе, а содержащиеся в ней вещества - родамин, эозин и другие. В числе провоцирующих факторов также присутствуют некачественные зубные импланты, протезы из пластика.
Аллергические проявления могут появляться после контакта с цитрусовыми, а также у пациентов, имеющих привычку грызть карандаши или ручки. Свойственно заболевание и тем, чья работа связана с игрой на духовых инструментах или с опасным химическим производством.
Симптомы заболевания
Болезнь проявляет себя гиперемией и отёчностью губ, а также ощущением зуда и жжения, сопровождаемое образованием эритемы. На пораженных участках губ возникают и лопаются небольшие болезненные пузырьки. Если болезнетворный процесс затягивается, со временем на их месте на губах образуются небольшие рубцы и шрамы. Сухость губ со временем только увеличивается.
Воспаление практически никогда не выходит за пределы красной каймы вокруг губ. В редких случаях оно может распространяться на прилегающую кожу. Иногда воспалительный процесс перемещается на слизистую оболочку полости рта. Такой форме аллергического хейлита свойственна гиперемия (значительное покраснение тканей), появление заметной отёчности тканей, а при попытке произвести пальпацию возникают болевые ощущения.
Диагностика и лечение

Диагностика заболевания проводится врачом-стоматологом совместно с аллергологом. Для определения аллергена необходимо провести аллергопробы.
Во время постановки диагноза важно отличить аллергический хейлит и атопический, а также исключить эксфолиативный и актинический хейлиты. Лечение данного заболевания включает в себя обязательное устранение раздражителя или аллергена, вызвавшего его.
Применяется системная (общая) и топическая (местная) медикаментозная терапия. Под общей терапией подразумевается использование медикаментов, принимаемых внутрь. Для облегчения симптомов аллергии используется курс антигистаминных препаратов. Если случай достаточно сложный, может быть показано применение кортикостероидов. Помимо этого, могут быть назначены препараты кальция.
В местное лечение аллергического хейлита входит применение разнообразных смягчающих масел, мазей и бальзамов на основе облепихи, витамина Е и другие. Чтобы избежать повторного появления патологии, необходимо сдать анализы на аллергопробу, чтобы в дальнейшем устранить любые контакты с аллергеном. Желательно также пересмотреть свой рацион и внимательно отнестись к выбору косметики.
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
Читайте также:
- Шум в ушах при гнойном воспалении среднего уха
- Двухрядная реконструкция вращательной манжеты плечевого сустава (методика SutureBridge) при полном разрыве
- Синдром Гельмгольца-Харрингтона (Helmholz-Harrington)
- Иммунная терапия. Иммуномодулирующая терапия. Иммуностимулирующая терапия. Типы иммуностимулирующей терапии. Применение иммуномодуляторов
- Редкие новообразования дыхательных путей на КТ
