Холангиографиия после удаления желчного пузыря и при опухоли.
Добавил пользователь Morpheus Обновлено: 22.01.2026
Холедохолитиаз - одна из форм проявления желчнокаменной болезни, при которой конкременты обнаруживаются не в желчном пузыре, а в желчных протоках. Чаще всего - в холедохе, общем желчном протоке.
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Причинами образования камней в желчевыводящих путях могут быть:
- Стеноз терминального (конечного) отдела холедоха.
- Проникновение из двенадцатиперстной кишки некоторых гельминтов (аскариды, кошачья двуустка).
- Выработка желчи с особо высокими литогенными свойствами в некоторых географических регионах (т.н. дальневосточный холедохолитиаз). Механизм образования такой желчи пока неизвестен. В этих случаях холедохолитиаз считается первичным.
- Иногда камни в желчных протоках выявляют спустя некоторое время (несколько месяцев, иногда несколько лет) после холецистэктомии,проведенной ранее. Это могут быть как не обнаруженные до операции и при ее выполнении камни («резидуальные» или «забытые»), так и вновь образованные («рецидивирующий» холедохолитиаз), которые сформировались в желчных протоках уже после хирургического вмешательства из-за нарушений обмена веществ, застоя желчи или наличия инфекции.
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток. Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Лабораторная диагностика.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Инструментальная диагностика.
Ультразвуковое исследование органов брюшной полости (УЗИ) - наиболее доступный метод обследования желчных путей, по сути скриннинг-метод. Чувствительность его на предмет выявления расширения общего желчного протока составляет до 90%. Однако, не всегда специалисту ультразвуковой диагностики удается осмотреть терминальный отдел холедоха (зону слияния общего желчного и панкреатического протоков, и их впадения в двенадцатиперстную кишку), т. е. очень важный для постановки правильного диагноза отдел. Осмотру может мешать газ или жидкость (даже в небольшом количестве), находящиеся в кишке.
Поэтому во многих случаях приходится прибегать к дополнительным методам:
- Эндоскопическое УЗИ (эндосонография). Осмотр проводится специальным эндосонографическим датчиком через просвет желудка и двенадцатиперстной кишки. При таком осмотре эффективность правильной диагностики повышается до 85-100%.
- MPT-холангиография. Точность данного метода исследования составляет до 97%. При выполнении МРТ- холангиографии получают изображение желчного пузыря и пузырного протока, сегментарных, долевых желчных протоков, общего печеночного протока, холедоха и панкреатического протока. Появляется возможность точной визуализации камней в просвете протоков, их сужения или расширения. К большим преимуществам МРТ-холангиографии относится ее неинвазивность и отсутствие необходимости в использовании контрастных веществ.
Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
- ЭРХПГ - стандартный способ диагностики холедохолитиаза, в руках опытного врача-эндоскописта эффективен в 90 - 95% случаев. Однако этот метод сопряжён с возможным развитием серьезных осложнений: гиперамилаземии, холангита, панкреатита, забрюшинной перфорации двенадцатиперстной кишки, кровотечения. Поэтому его использование должно быть обоснованным.
- Чрескожную чреспеченочную холангиографию применяют у больных с обтурационной желтухой при невозможности выполнения ретроградной панкреатохолангиографии. При этом под контролем УЗИ или рентгеновской установки через кожу пунктируют расширенный проток правой или левой доли печени. После эвакуации желчи в просвет желчного хода вводят контрастное вещество и выполняют серию снимков. Это позволяет получить четкое изображение желчных путей, определить причину механической желтухи и уровень препятствия.
К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
- Компьютерная томография (КТ) брюшной полости используется при подозрении на сдавление желчных протоков извне, или наличия новообразования в их просвете.
- Видеодуоденоскопия - эндоскопическое исследование, при котором используется специальный эндоскоп с боковой оптикой, позволяющий хорошо осмотреть область большого дуоденального сосочка или «фатерова сосочка» (место впадения желчных протоков в двенадцатиперстную кишку). Это очень важное исследование, поскольку иногда причиной холедохолитиаза является патология именно фатерова сосочка (воспаление, рубцовая стриктура, опухоль, или вклиненный конкремент).
Основные проявления холедохолитиаза
Приступ желчной колики.
Конкременты в гепатикохоледохе травмируют его стенку. Повреждение слизистой происходит особенно легко в наиболее узкой части - в области большого дуоденального сосочка. Поэтому главный и самый яркий симптом печеночной колики - это боль. Ощущение боли при холедохолитиазе практически не отличается от колики при холецистолитиазе. Характерна иррадиация её в спину или поясницу. Боль может приобретать опоясывающий характер в том случае, если перекрытие конкрементом произошло в области фатерова сосочка, расположенного в 12-перстой кишке. В таком случае происходит нарушение оттока и желчи, и панкреатического сока, в результате страдает поджелудочная железа.
Механическая (подпеченочная) желтуха.
Когда камни обтурируют проток, то в желчевыводящих путях повышается давление, последние расширяются, но закупорка камнем мешает поступлению желчи в кишечную трубку, появляется так называемый ахоличный стул (осветление кала) и темная моча (цвета пива).
Таким образом, развивается механическая желтуха. Затруднение оттока желчи по желчевыводящим путям приводит к тому, что в крови появляется билирубин - желчный пигмент, которым насыщаются ткани больного человека. Кожа человека, его склеры, слизистые оболочки приобретают желтую окраску.
Однако полная закупорка и постоянная желтуха при холедохолитиазе бывают не так часто. В то же время любое препятствие оттоку желчи создает благоприятные условия для развития инфекции и воспалительного процесса в протоках. Возникает холангит, который легко развивается на фоне повреждений слизистой оболочки. Вследствие многократной травмы и воспаления могут сформироваться сужения просвета протока на его протяжении и в области большого дуоденального сосочка - стенозирующие холангит и папиллит. Распространение воспалительного процесса вверх, в сторону печени, может привести к тяжелому осложнению: холангиогенному абсцессу печени. Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда - при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.
1. Холангит. Как говорилось ранее, при наличии камней в желчных протоках инфекция имеет условия для своего развития, это приводит к воспалению - холангиту. При возникновении этого осложнения появляется высокая температура с ознобами и проливными потами, сильные боли в правом подреберье, тошнота, рвота. выраженная общая слабость. Опасность данного осложнения связана с тем, что на фоне развивающейся инфекции нарушается функция печени. Кроме того, если лечение не проводить своевременно, существует опасность формирования абсцесса печени, как говорилось выше, а в дальнейшем - развития общего сепсиса и печеночной недостаточности.
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется. Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
3. Острый панкреатит. Общий желчный проток и проток поджелудочной железы у людей в 70% случаев сливаются в одно русло и вместе впадают в 12-перстную кишку. Когда этот общий канал перекрывается камнем (обычно это случается в месте выхода в 12-перстную кишку), то и желчь, и ферменты поджелудочной железы теряют возможность выделяться в кишечник. Происходит повышение давления в желчных и поджелудочных протоках, что приводит к тяжелому осложнению - острому панкреатиту. Острое воспаление поджелудочной железы - очень тяжелое заболевание, часто смертельное. Требуется немедленное хирургическое лечение для того, чтобы устранить это препятствие, а также проведение других лечебных мероприятий.
Камни в желчных протоках - операция
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.
В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Холангиография
Холангиография — обследование желчных путей под рентгеном или МРТ с помощью контрастирования специальным веществом. Фактически холангиография «рисует» картину выведения желчи в данный конкретный период времени и показывает внутренние препятствия для нормального функционирования системы — камни, опухоль, рубцовое сужение. Холангиография — процесс обследования, а зафиксированная рентгеном картинка — холангиограмма.
Показания
Желчь синтезируется клетками печени и по внутрипеченочным протокам собирается в желчном пузыре, лежащим на нижней поверхности печени. Через некоторое время после еды желчь из пузыря подается в двенадцатиперстную кишку, где она взаимодействует с полупереваренной пищей, расщепляя её компоненты на составные части. Желчный пузырь и двенадцатиперстная кишка соединены общим желчным протоком, куда чуть выше кишки впадает проток поджелудочной железы.
При холангиографии контрастное для рентгена вещество окрашивает внепеченочные протоки, показывая их структуру и проходимость, фиксируя места сужения и причину сужения. Поэтому к холангиографии прибегают в случаях:
- Желтухи неинфекционной природы, когда из-за механического препятствия нормальному току желчи желчные кислоты попадают не в кишку, а всасываются в кровь, что возможно при закупорке главного желчного протока — холедоха камнем, сдавлении его рубцами, а также блокировке опухолью дуоденального сосочка — места впадения протока в двенадцатиперстную кишку.
- Рака поджелудочной железы, когда необходимо восстановить проходимость сдавленного раковым конгломератом холедоха специальным дренажом или стентом, чтобы улучшилось состояние, регрессировала механическая желтуха и больного подготовили к плановой операции.
- Воспаления поджелудочной железы с частыми обострениями для поиска причины хронизации патологии.
- Наличия патологических гнойных ходов — свищей между поджелудочной и двенадцатиперстной, сформировавшихся после тяжелого панкреатита.
После установления точной причины патологии желчевыведения, холангиография из диагностического мероприятия может стать лечебной процедурой, ликвидирующей это патологическое препятствие.
Виды холангиографии
Контрастное вещество в желчь может попасть двумя путями — непосредственно смешиваясь с желчью в протоке или после внутривенного введения первоначально попадая в печеночный кровоток, а оттуда выделяясь с желчью.
Непосредственное смешивание контраста с желчью возможно несколькими способами:
- ретроградная или, по-русски, противоточная холангиография (РХПГ, ЭРХПГ) сегодня «золотой стандарт» обследования при патологии желчевыведения, осуществляется при одновременной эндоскопии двенадцатиперстной кишки и рентгеновском обследовании;
- чреспеченочная холангиография предполагает введение контраста в крупный желчный проток при пункции через брюшную стенку, процедура не свободна от непосредственных осложнений, поэтому предпочтительно проводить её перед операцией;
- чрескожная холангиография выполняется при лапароскопии, и контрастное вещество сначала иглой вводят в желчный пузырь, манипуляция чревата последующим истечением желчи по сформированному толстой иглой ходу;
- фистулохолангиография возможна при наличии свищей, потому что контрастируется свищевой ход и далее прослеживается выделение препарата соединённым с ним протоком.
Выделение контраста при введении его в кровеносную систему осуществляется:
- при внутривенной холангиографии, сегодня признанной не сильно результативной т точной манипуляцией, вследствие чего от неё отказались в пользу более точного обследования;
- магнитно-резонансная холангиография исключает прокол пузыря и желчных путей, гарантируя высокое качество обследования и 90% точность диагностики, но при крошечных камушках уступает эффективности ЭРХПГ, да и довольно дорогая процедура, требующая специального оборудования.
По времени выполнения холангиография подразделяется на следующие виды:
- предоперационную, чаще всего выполняется именно ЭРХПГ, реже — чрескожная-чреспеченочная диагностическая манипуляция;
- интраоперационную — во время хирургического вмешательства путём введения катетера в проток;
- послеоперационную, как правило используемую для контроля результата оперативного вмешательства, когда подача контраста осуществляется через ранее установленный дренажный катетер.
Безусловное лидерство принадлежит ЭРХПГ, сочетающей высокую чувствительность и такую же точность диагностики, возможность детального эндоскопического осмотра верхних отделов желудочно-кишечного тракта и выполнения лечебной процедуры сразу же после выявления причины патологии.
Подготовка к ЭРХПГ
Эндоскопическая ретроградная холангиопанкреатография не проводится амбулаторно в поликлинике, необходима кратковременная госпитализация пациента, поскольку требуется предварительная медикаментозная подготовка к процедуре. Вмешательство требует хорошей анестезии или даже наркотизации, а после манипуляции осуществляется мониторинг состояния и своевременное выявление осложнений, если таковые случились.

Накануне процедуры пациенту даются успокоительные средства, позитивно действующие на центральную и периферическую нервную систему, и расслабляющие мышечные слои желудочно-кишечного тракта спазмолитические препараты. Очень выраженная перистальтика кишечника купируется введением лекарственных средств. Перед введением гастроскопа обезболивается глотка, но также возможно выполнение диагностической манипуляции под наркозом, что облегчает переносимость пациентом и повышает возможности визуализации патологии.
Что касается личной подготовки пациента, то он должен отказаться от еды как минимум за 12 часов.
Методика ЭРХПГ
Совмещение эндоскопии с рентгеновским обследованием оптимально во всех отношениях: максимально возможная диагностика и доступность для осмотра «укромных уголков» при фиксации всего процесса выявления патологии на рентгеновском снимке и диске, что позволит последующее консультирование привлечёнными специалистами не в слепую, а по видео.
Первым этапом выполняется последовательная эндоскопия пищевода, желудка, двенадцатиперстной кишки. Далее по специальному каналу эндоскопа вводится катетер, кончик которого направляется в общий желчный проток, куда и подается контрастное вещество. Расположение контраста в анатомической зоне снимается на рентгеновскую пленку, а процесс движения эндоскопической аппаратуры фиксируется на видео. При обнаружении какого-либо новообразования внутри кишки или протока щипчиками берётся кусочек ткани — биопсия, если камень блокирует проток — тоже щипчиками крошится и удаляется. При сужении протока устанавливается стент или дренажный катетер.
Осложнения
ЭРХПГ сопряжена с внедрением внутрь, то есть инвазивная процедура, плюс используется инородное для организма контрастного вещества. Самое частое, но по факту очень редкое осложнение — воспалительные изменения нежной ткани поджелудочной железы — в среднем у трёх на сотню пациентов. Проявляется клинически панкреатитом — боль в животе, втрое повышение специфического фермента крови — амилазы. Как правило, осложнение развивается уже на первые сутки, за пару дней купируется. В нашей клинике разработана методика снижения и профилактики этого вида осложнений ЭРХПГ.
Вдвое реже возникает кровотечение из места манипуляции, когда при рассечении дуоденального сосочка повреждается сосуд у пациента с нарушениями свёртывания крови, что нередко возникает при длительной или выраженной желтухе.
Разрыв протока возможен у одного-двух пациентов из сотни, что обусловлено рыхлостью тканей при сниженной из-за рубцов растяжимости. Осложнение успешно лечится при своевременном выявлении.
И самое банальное и частое — аллергическая реакция на контрастное вещество. Причём неоднократное обследование с использованием контраста не гарантирует её отсутствие в последующем, аллергия возникает по принципу: вчера не было, а сегодня возникла.
Холангиографию в «Евроонко» проводят опытные врачи-специалисты на современном оборудовании. Узнайте больше, свяжитесь с нами.
Операции при раке желчного пузыря
Насколько эффективно хирургическое лечение рака желчного пузыря? Можно ли при этой злокачественной опухоли проводить лапароскопические операции? Какие виды хирургических вмешательств выполняются? Каковы прогнозы? Стоит ли ехать на лечение за границу? Где можно прооперироваться в России?
Рак желчного пузыря — довольно редкая злокачественная опухоль. По распространенности она занимает шестое место среди опухолей желудочно-кишечного тракта. В США ежегодно диагностируются 4000-5000 новых случаев. Данный тип рака — один из самых коварных и смертоносных:
- Только у 20% пациентов рак желчного пузыря диагностируют на ранней стадии. У 80% опухоль на момент постановки диагноза успела распространиться за пределы желчного пузыря. У половины пациентов имеются метастазы в лимфатических узлах.
- Лишь в 10% случаев опухоль резектабельна, то есть её можно удалить.
- Желчный пузырь прилегает непосредственно к печени. Это способствует быстрому прорастанию опухоли в печеночную ткань.
- Хирургическое вмешательство — единственный метод лечения, который может дать реальный шанс на стойкую ремиссию.
- Стандартная операция при раке желчного пузыря — расширенная холецистэктомия. Хирург, который её выполняет, должен иметь большой опыт.
- Пятилетняя выживаемость при раке желчного пузыря составляет 5-10%.
Несмотря на то, что рак желчного пузыря встречается относительно редко, врачи «Евроонко» имеют большой опыт в его диагностике и лечении. Мы знаем, как помочь даже в запущенных случаях.
Диагностическая лапароскопия при раке желчного пузыря
Нередко при подозрении на злокачественную опухоль желчного пузыря прибегают к диагностической лапароскопии. Цель такого вмешательства — не удалить опухоль, а осмотреть её более детально, оценить стадию рака и распространение на соседние структуры.
Диагностическая лапароскопия помогает врачу разобраться, резектабельна ли опухоль, и оптимально спланировать предстоящую операцию.
Тактика лечения в случаях, когда изначально не было подозрения на рак
Иногда раковые клетки в желчном пузыре обнаруживают уже после операции, в ходе биопсии. Изначально выполняют холецистэктомию — удаление желчного пузыря — по поводу холецистита, желчнокаменной болезни.
Простая холецистэктомия предусматривает удаление только желчного пузыря, без соседних структур. Дальнейшая тактика будет различной, в зависимости от того, какой результат получен из лаборатории:
- В желчном пузыре не обнаружены раковые клетки. В таком случае считается, что первоначальный диагноз подтвержден, лечение закончено.
- В желчном пузыре обнаружена опухоль, но она не распространяется до мышечного слоя органа. Диагностируют рак желчного пузыря на ранних стадиях. Опухоль удалена, повторной операции не требуется.
- В желчном пузыре обнаружена опухоль, которая проросла в мышечный слой. Есть риск того, что раковые клетки распространились в соседние органы. Требуется повторная операция — радикальная резекция печени.

Тактика лечения в случаях, когда диагностирован рак, или имеется подозрение на него
Лапароскопия имеет ряд преимуществ перед открытой операцией. Она сопровождается меньшей травматизацией тканей и кровопотерей, пациент быстрее восстанавливается и возвращается к привычным делам, в послеоперационном периоде не беспокоят такие сильные боли, не остается большого заметного рубца.
Но при раке желчного пузыря, который успел прорасти в соседние органы, лапароскопия зачастую не дает возможности полноценно осмотреть все соседние структуры. В итоге часть опухоли может быть не замечена и оставлена во время операции, что резко ухудшит прогноз. Если у пациента изначально диагностирован рак, прибегают к открытой операции.
Стандартная хирургическая тактика предусматривает удаление желчного пузыря, прилежащей к нему части печени и лимфатических узлов единым блоком. При большой опухоли удаляют правую долю печени и воротную вену.
Иногда приходится удалять связки, которые соединяют печень с кишечником, поджелудочную железу, двенадцатиперстную кишку и другие органы, если они поражены раком.
После радикального удаления опухоли проводят курс адъювантной химиотерапии, чтобы уничтожить раковые клетки, которые могли остаться в организме.
Какие методы лечения используют в комбинации с операцией?
Если предстоит удаление большого объема ткани печени, перед операцией можно провести химиоэмболизацию. В сосуды, питающие опухоль, вводят специальные частицы — эмболы, несущие на себе химиопрепарат. Эмболы перекрывают приток крови, а химиопрепарат уничтожает раковые клетки. Таким образом, размеры опухоли уменьшаются, и часть печени удается сохранить.
Иногда провести полноценную операцию не позволяет застой желчи. В таких случаях проводят дренирование, эндоскопическое или чрескожное.
В «Евроонко» проводится комплексное лечение рака желчного пузыря и других онкологических заболеваний на любых стадиях. Даже если опухоль вылечить нельзя — можно продлить жизнь пациента, избавить от мучительных симптомов, подарить недели и месяцы активного общения с близкими.
Рак желчных протоков
Рак желчных протоков, или холангиокарцинома — редкая разновидность злокачественных опухолей. С ней сложно бороться, потому что она часто диагностируется на поздних стадиях, находится в «неудобных» местах, откуда ее очень трудно удалить хирургически.
Сеть желчных протоков в виде дерева находится по всей печени, постепенно они объединяются в сегментарные протоки, потом в два долевых, а те образуют общий печеночный проток. Соединяясь с протоком желчного пузыря, последний переходит в общий желчный проток, который называется холедохом. Злокачественная опухоль может возникнуть в любой части этого «дерева».
Типы рака желчных протоков
Рак желчных протоков классифицируют в зависимости от того, в каком месте находится злокачественная опухоль, и какое гистологическое строение она имеет (из каких типов клеток состоит).
Гистологические типы
Чаще всего злокачественная опухоль развивается из клеток, выстилающих желчные протоки. Такие опухоли называются аденокарциномами. Их диагностируют в 90-95% случаев. Намного реже встречаются другие гистологические типы:
- плоскоклеточный рак;
- лимфомы — опухоли из лимфоидной ткани;
- саркомы — опухоли из соединительной ткани.
В печени часто встречаются метастатические опухоли. Они состоят из клеток, характерных для других типов рака (так как первичная опухоль находится в другом органе), и лечебная тактика будет отличаться от той, что показана при гепатоцеллюлярном раке (раке печени) или холангиокарциноме. Поэтому важно проводить дифференциальную диагностику. Врачи в «Евроонко» установят точный диагноз и назначат оптимальное лечение.
Классификация в зависимости от места локализации
Желчные протоки бывают двух типов: одни находятся внутри печени, другие за её пределами. В зависимости от того, в каких из них возникла злокачественная опухоль, выделяют внутрипеченочные и внепеченочные холангиокарциномы.
В свою очередь, рак внепеченочных желчных протоков делится на две разновидности:
- Проксимальные (гилюсные) холангиокарциномы расположены ближе к печени, до образования общего желчного протока. Это наиболее распространенная локализация — она встречается примерно в 60% случаев.
- Дистальные холангиокарциномы (представленные раком холедоха) встречаются в 20% случаев. Они находятся ближе к двенадцатиперстной кишке. Зачастую до операции бывает сложно разобраться, где именно находится такая опухоль: в желчных протоках или головке поджелудочной железы.
На злокачественные опухоли внутрипеченочных желчных протоков приходится около 20% случаев. Такой тип рака бывает сложно отличить от новообразований печени — гепатоцеллюлярной карциномы.
Причины развития заболевания
Злокачественные опухоли развиваются в результате мутаций, которые возникают в клетках. Назвать точную причину этих мутаций в каждом конкретном случае невозможно. Существуют факторы риска — условия, которые повышают вероятность развития заболевания. Например, известно, что мужчины болеют чаще, чем женщины, а средний возраст людей, у которых диагностирую рак желчных протоков — 65 лет.
Воспаление
Первичный склерозирующий холангит — редкое заболевание, при котором в желчных путях развивается воспаление и происходит процесс рубцевания. Его причины неизвестны, но доказано, что он повышает риск рака. Злокачественные опухоли развиваются у 5-10% людей, страдающих первичным склерозирующим холангитом.
Аномалии развития желчных протоков
У некоторых людей с рождения имеются выпячивания на стенке общего желчного протока — кисты холедоха. Иногда их симптомы возникают в раннем детстве, а в некоторых случаях заболевание многие годы себя не проявляет. В 30% случаев оно приводит к раку.
Синдром Кароли — редкая наследственная патология, при которой происходит расширение внутрипеченочных желчных протоков, и в них могут развиваться злокачественные опухоли.
Паразитарные заболевания

Риск рака желчных протоков повышается при некоторых хронических паразитарных заболеваниях. Например, одним из факторов риска является описторхоз — патология, вызванная плоскими червями рода Opisthorchis. Возбудитель распространен на территории Юго-Восточной Азии, а также в России, Украине, Казахстане. Заражение происходит при употреблении в пищу зараженной рыбы.
Другие факторы риска
Вероятность развития рака желчных путей повышают следующие факторы:
- Желчнокаменная болезнь. Камни раздражают слизистую оболочку желчных протоков, вызывают воспаление, в результате которого может пройти злокачественное перерождение.
- Хронические вирусные гепатиты B и C.
- Цирроз. При этой патологии нормальная ткань печени погибает и замещается рубцовой. Цирроз может развиваться в результате вирусных гепатитов или чрезмерного употребления алкоголя.
- Хронический язвенный колит. У таких людей несколько повышена вероятность развития рака желчных протоков, так как в 10% случаев при неспецифическом язвенном колите также обнаруживается первичный склерозирующий холангит.
В качестве потенциальных факторов риска заболевания рассматривают неалкогольную жировую болезнь печени, чрезмерное употребление алкоголя, лишни вес, сахарный диабет, курение, хронический панкреатит, воздействие радона, асбеста, диоксинов.
Симптомы онкопатологии желчевыводящих протоков
На ранних стадиях зачастую опухоль не проявляется какими-либо признаками. Обычно симптомы возникают, когда нарушается отток желчи. Кроме того, клиническая картина зависит от локализации злокачественной опухоли. При раке внутрипеченочных желчных протоков симптомы развиваются намного позже, зачастую когда опухоль успевает сильно распространиться в организме.
Основные проявления рака желчных протоков:
- Механическая желтуха — состояние, при котором нарушается отток желчи, в кровь поступает токсичный продукт распада гемоглобина — билирубин, и из-за этого кожа и слизистые оболочки окрашиваются в желтый цвет.
- Кожный зуд также возникает из-за повышения уровня билирубина в крови.
- Темная моча и светлый стул — эти симптомы возникают из-за того, что желчь не может попасть в кишечник, и организм пытается снизить уровень билирубина в крови, выводя его через почки.
- Боль в животе — локализуется в верхней части справа.
- Снижение аппетита.
- Потеря веса без видимой причины.
- Повышение температуры тела.
- Тошнота и рвота.
Рак желчных путей — довольно редкое заболевание. Если вас беспокоят симптомы из данного списка, это еще не говорит о том, что у вас злокачественная опухоль. Чаще всего такие проявления свидетельствуют о других заболеваниях печени, желчного пузыря и поджелудочной железы. Тем не менее, в каждом случае нужно исключать онкологические патологии. Посетите врача и пройдите обследование.
Стадии патологии
Как и все злокачественных опухоли, рак в желчных протоках классифицируют по стадиям в соответствии с общепринятой международной системой TNM. Категория T обозначает размеры и распространение первичной опухоли, N — вовлечение в процесс регионарных лимфатических узлов, M — наличие отдаленных метастазов.
В упрощенном виде стадии можно описать следующим образом:
- Стадия I: опухоль находится в пределах желчного протока и не распространяется на соседние ткани.
- Стадии II-III: раковые клетки распространяются в окружающие ткани, регионарные лимфоузлы.
- Стадия IV: имеются отдаленные метастазы.
Классификации по стадиям для отдельных локализаций рака (внутрипеченочных, внепеченочных желчных протоков) имеют свои особенности.

Кроме того, злокачественные опухоли желчных протоков делят на резектабельные и нерезектабельные. Первые можно полностью удалить хирургическим путем, вторые успели слишком сильно распространиться или находятся в труднодоступном месте.
Пути метастазирования
Так как симптомы длительное время отсутствуют, зачастую злокачественные новообразования желчных протоков диагностируют на поздних стадиях, когда опухоль успевает прорасти в окружающие ткани, распространиться в лимфатические узлы, дать отдаленные метастазы. Чаще всего такие опухоли метастазируют в легкие, кости, распространяются по поверхности брюшины — тонкой пленки из соединительной ткани, которая выстилает брюшную полость и покрывает внутренние органы.
Методы диагностики
На данный момент нет скрининговых тестов, с помощью которых можно было бы массово обследовать людей и выявлять злокачественные опухоли желчных путей на ранних стадиях. Чаще всего диагноз устанавливают после того, как пациент обращается к врачу с жалобами, а опухоль успевает прорасти в окружающие ткани, распространиться в лимфатические узлы и дать отдаленные метастазы.
Ультразвуковое обследование
УЗИ — наиболее доступный и простой метод диагностики, с помощью которого можно обнаружить злокачественные новообразования в органах брюшной полости. При подозрении на опухоль желчных протоков могут быть выполнены два разных вида ультразвуковой диагностики:
- Трансабдоминальное УЗИ — процедура, хорошо знакомая многим людям. Исследование проводят специальным датчиком через стенку живота.
- ЭндоУЗИ — процедура, которую выполняют во время эндоскопии. Миниатюрный ультразвуковой датчик находится на конце эндоскопа, который врач вводит в двенадцатиперстную кишку. Это помогает подвести датчик максимально близко к опухоли и лучше оценить ее положение, размеры, степень распространения в соседние ткани.
Холангиография
Холангиография — рентгенографическое исследование, во время которого желчные пути заполняют специальным контрастным раствором, в результате чего их контуры становятся хорошо видны на снимках. Этот метод диагностики применяют, чтобы обнаружить заблокированные опухолью протоки и определиться с тактикой лечения.
Применяют два вида холангиографии:
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Врач вводит эндоскоп в двенадцатиперстную кишку, затем заводит в желчный проток тонкий катетер и вводит контрастный раствор.
- Чрескожная чреспеченочная холангиография — более инвазивная процедура, её проводят, когда нет возможности выполнить ЭРХПГ. Желчные протоки прокрашивают с помощью специальной иглы, введенной через кожу.
Во время холангиографии можно установить стент, провести биопсию.
Биопсия
Самый надежный способ диагностировать злокачественную опухоль — получить ее фрагмент и изучить под микроскопом. Если в образце ткани обнаружены опухолевые клетки, можно практически со стопроцентной вероятностью диагностировать злокачественные новообразования. Для этого проводят биопсию. Она может быть выполнена разными способами: во время холангиографии или с помощью специальной иглы, которую вводят в опухоль под контролем ультразвука или компьютерной томографии.

Томография
Компьютерная томография и МРТ, в том числе с применением контрастирования, помогают лучше оценить размеры, расположение и степень распространения опухоли, разобраться, возможно ли хирургическое вмешательство, отличить доброкачественные новообразования от злокачественных.
Диагностическая лапароскопия
Диагностическая лапароскопия — хирургическое вмешательство, во время которого в стенке живота делают прокол и вводят через него специальный инструмент с видеокамерой — лапароскоп. С помощью него хирург осматривает брюшную полость. При необходимости через дополнительные проколы можно ввести другие инструменты.
Лапароскопия дает возможность оценить стадию рака желчных протоков, спланировать тактику хирургического лечения, провести биопсию, обнаружить поражение брюшины — канцероматоз.
Лечение
Лечебная тактика при раке желчных протоков зависит от размеров, расположения, стадии опухоли, сохранности функции печени, общего состояния и сопутствующих заболеваний пациента.
Хирургические методы
Хирургическое удаление опухоли — единственный метод лечения, который дает возможность полностью избавиться от рака. Проведение радикального хирургического вмешательства возможно лишь в случаях, когда опухоль диагностирована на ранней стадии и имеет небольшие размеры. К сожалению, такие ситуации встречаются относительно редко.
Вид операции определяется локализацией очага:
- При новообразованиях внутрипеченочных протоков показана обширная (удаление целой доли) или экономная резекция печени. При этом оставшаяся часть органа продолжает выполнять свои функции.
- При новообразованиях внепеченочных протоков, включая опухоли холедоха, удаляют пораженную часть протоков, а также часть печени, желчный пузырь, лимфатические узлы, часть поджелудочной железы и двенадцатиперстной кишки. Такие операции зачастую очень сложны и грозят серьезными осложнениями. Их должны выполнять хирурги, которые специализируются на таких вмешательствах и имеют опыт их проведения.
- Если обнаружен один небольшой узел, но функция печени сильно нарушена, например, из-за цирроза, показана трансплантация. Проблема в том, что зачастую сложно найти донора.
Паллиативные операции
Если радикальное вмешательство невозможно, и у пациента имеется механическая желтуха, проводят паллиативные операции: наружное и наружно-внутреннее дренирование, установку стентов в желчные протоки. Врачи «Евроонко» обладают большим опытом проведения таких вмешательств.
Радиотерапия
Лучевая терапия может быть назначена до или после хирургического лечения, чтобы уменьшить размеры опухоли, предотвратить рецидив. На поздних стадиях ее применяют самостоятельно с целью паллиативного лечения и для борьбы с симптомами. Чаще всего применяют облучение из внешнего источника. Такая процедура напоминает рентгенографию, но во время нее используют более мощное излучение.
В некоторых случаях применяется внутрибилиарная брахитерапия: в желчные пути вводят на короткое время зонд, который служит источником излучения.
Химиотерапия
Химиопрепараты, как и лучевую терапию, назначают до и после хирургического лечения, самостоятельно на поздних стадиях, а также ими дополняют трансплантацию печени. Применяется как системная химиотерапия, так и специальные процедуры:
- Внутриартериальная химиотерапия — введение растворов препаратов в печеночную артерию. Так как в общий кровоток попадает лишь небольшая часть химиопрепарата, можно применять более высокие дозы без риска серьезных побочных эффектов.
- Химиоэмболизация — процедура, во время которой в сосуд, питающий опухоль, помимо химиопрепаратов, вводят микроскопические эмболизирующие частицы. Они перекрывают просвет мелких сосудов и нарушают приток к опухолевой ткани кислорода, питательных веществ.

Химиолучевое лечение
В некоторых случаях химиотерапию сочетают с лучевой терапией. За счет этого достигается более эффективное уничтожение раковых клеток, но химиолучевая терапия несет более высокие риски побочных эффектов.
Прогноз выживаемости
Средняя пятилетняя выживаемость среди всех пациентов, у которых был диагностирован рак желчных протоков, составляет 8%. Такой низкий показатель связан с тем, что зачастую опухоли диагностируют на поздних стадиях, многие из них имеют «неудобное» расположение, и из-за этого их сложно удалить.
Прогноз пятилетней выживаемости на разных стадиях:
- Если опухоль находится в пределах желчных протоков и не распространяется глубже: 24%.
- Если опухоль проросла в окружающие ткани или распространилась в регионарные лимфатические узлы: 6%.
- Если имеются отдаленные метастазы: 1%.
Прогноз при опухолях желчных протоках не самый благоприятный. С такими типами рака очень сложно бороться. Но это не означает, что нужно опускать руки. В «Евроонко» применяются наиболее современные методы лечения. Мы всегда знаем, чем можно помочь, и для нас нет безнадежных больных.
Профилактика
На многие факторы риска заболевания, такие как возраст, врожденные патологии, аномалии желчных протоков, повлиять нельзя. Тем не менее, существуют некоторые способы снизить риски:
МРТ холангиография что показывает
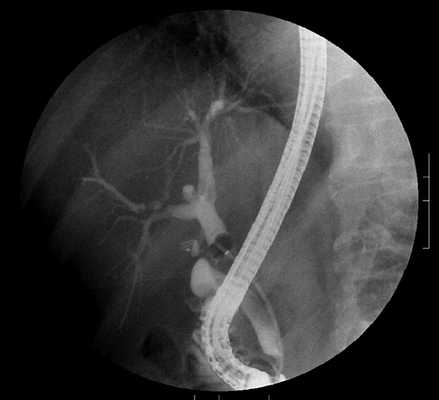
Детальное изучение гепатобилиарной системы с помощью магнитно-резонансной томографии необходимо для уточнения диагноза, когда другие методы обследования не принесли результата. МР-сканирование является информативным и безопасным способом визуализации внутренних органов и структур.
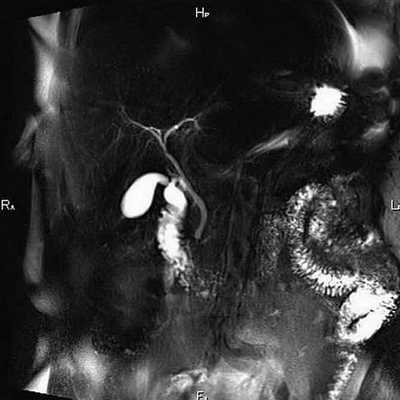
Томограмма желчевыводящих протоков
МРТ холангиография позволяет оценить состояние желчного пузыря и протоков без использования инвазивных мер. Исключением является сканирование с контрастным усилением, когда пациенту внутривенно вводят препарат на основе растворимых солей (хелатов) гадолиния. Вещество отличается низкой токсичностью, гипоаллергенностью и выводится из организма естественным путем.
Холангиография при МРТ, что это?
Магнитно-резонансная томография позволяет изучить состояние анатомических структур, имеющих сложное строение и расположенных в труднодоступных местах.
Желчевыводящие протоки представляют собой трубчатые образования, которые проходят как внутри печени, так и вне органа. Патологические изменения отводящих путей оказывают негативное влияние на работу желудочно-кишечного тракта. Печеночный и пузырный каналы объединяются в холедох, который, в свою очередь, сливается с панкреатическим протоком и открывается в просвет двенадцатиперстной кишки.
Сканирование желчевыводящих путей с помощью методов лучевой диагностики носит название холангиографии. Процедура предполагает детальное изучение элементов билиарной системы, оценку проходимости протоков, состояние стенок и сфинктеров.
Исследование основано на применении индукционного поля, под действием которого атомы водорода в диполях воды совершают колебательные движения. В физике явление получило название магнитного резонанса. Перемещение заряженных частиц фиксируют с помощью чувствительных датчиков. Полученный сигнал обрабатывают с применением сложных алгоритмов и преобразуют в серию монохромных изображений тонких срезов изучаемой зоны.
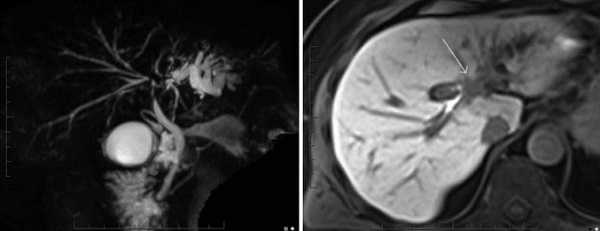
Опухоль Клацкина на снимках МР-холангиографии
На экран компьютера транслируют послойные фото, визуализирующие патологические изменения сканируемых структур. Для оценки кровоснабжения зоны интереса и в случае подозрения на развитие онкологического процесса назначают контрастную МРТ холангиографию, визуализирующую кровеносные сосуды и новообразования небольшого (от 3 мм) размера.
Пациента направляют на сканирование при наличии следующих симптомов:
- боли в правом подреберье;
- тошнота, рвота;
- желтушность склер и кожных покровов;
- моча темно-желтого цвета, светлый кал;
- зуд кожи.
При длительном холестазе (нарушении отведения желчи) возникают признаки гиповитаминоза:
- снижение веса;
- ломкость волос, ногтей, костей;
- снижение зрения;
- кровотечения и пр.
Названные симптомы являются следствием нарушения всасывания питательных веществ в кишечнике.
При увеличении печени в размерах пациент отмечает усиление боли, при осмотре под ребром справа пальпируется нижний край органа.
МРТ холангиография необходима при наличии отклонений показателей биохимического анализа крови от нормальных, что говорит о патологических изменениях гепатобилиарной системы. Метод дает возможность оценить функциональность протоков, определить состояние расположенных рядом структур, выявить причины нарушения проходимости желчевыводящих путей.
МРТ холангиография - подготовка
Результативность диагностических мероприятий при заболеваниях печени и желчного пузыря зависит от соблюдения пациентом рекомендаций специалиста.
Подготовка к МРТ холангиографии при заболеваниях, сопровождающихся застоем желчи, начинается с соблюдения специальной безуглеводной диеты. За 2-3 дня до процедуры из рациона исключают продукты, способствующие повышению газообразования в кишечнике:
- молоко;
- бобовые;
- сырые овощи;
- капусту в любом виде;
- фрукты.
Пациенту рекомендуют избегать употребления жареной, жирной, острой, соленой пищи. Запрещены алкогольные и газированные напитки, продукты, способные вызвать раздражение слизистой оболочки ЖКТ.
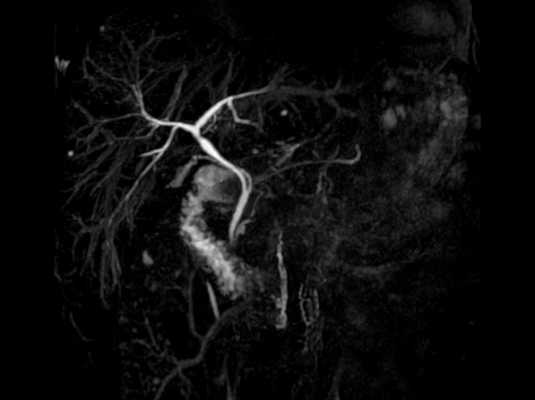
МР-холангиография с контрастом
При необходимости перед сканированием лечащий врач может назначить желчегонные препараты, сорбенты, спазмолитики.
Перед обследованием следует сообщить специалисту о возможных противопоказаниях к МРТ:
- наличии татуировок, выполненных ферромагнитными красками;
- вживленном электронном устройстве медицинского назначения;
- грудных имплантатах (у женщин) с магнитными направляющими, эндопротезе;
- металлических хирургических приспособлениях.
В случае имеющихся ограничений к проведению МР-холангиографии врач подберет альтернативный вид инструментального исследования желчевыводящих путей.
Пациенты, страдающие клаустрофобией, могут обсудить с доктором возможность приема седативных препаратов.
Сканирование проводят натощак, через 4-6 часов после приема пищи. При МРТ с контрастным усилением следует легко перекусить за час до исследования.
Кормящие женщины должны приготовить молоко или смесь для ребенка. Прикладывать малыша к груди можно через 6-12 часов после внутривенного введения раствора гадолиния.
Перед процедурой пациент снимает украшения, пирсинг, аксессуары из металла. Можно переодеться в удобный комплект, принесенный с собой.
Холангиография при МРТ, как проводится?
Для магнитно-резонансной томографии используют аппарат, состоящий из передвижного стола и широкого тоннеля. Внутри трубы расположен генератор внешнего индукционного поля, которое будет воздействовать на зону интереса.
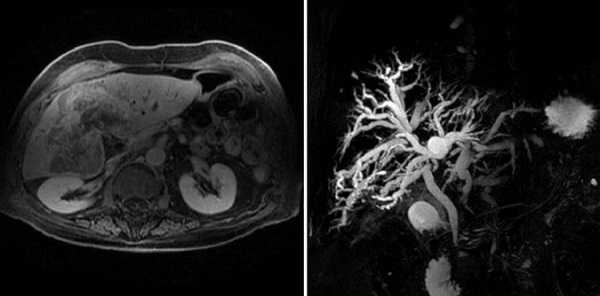
Холангиокарцинома на снимках МРТ
Пациент ложится на стол лицом вверх, конечности и тело фиксируют при помощи валиков и креплений. Мера позволяет обеспечить неподвижность обследуемого во время процедуры, что способствует повышению качества послойных фотографий. Для детального изучения печени и желчевыводящей системы используют градиентные и радиочастотные катушки, которые устанавливают в зоне интереса.
Защиту от шума работающего томографа обеспечивают специальные наушники. Медицинский персонал во время сканирования находится в соседнем кабинете, наблюдая за процедурой через прозрачную перегородку. Связь с больным поддерживают через переговорное устройство.
Стол с пациентом перемещается в трубу томографа, детекторы фиксируют реакцию тканей и транслируют информацию на монитор компьютера. Сканирование проводят в сагиттальной, фронтальной и аксиальной проекциях. На основании послойных изображений врач может реконструировать 3D-модель гепатобилиарной системы.
МРТ холангиография подразумевает использование контрастного усиления. В этом случае после серии нативных снимков врач приостанавливает сканирование, пациенту вводят раствор гадолиния. Инъекцию осуществляют с помощью катетера, установленного в вену и соединенного с автоматическим устройством. Болюсное усиление обеспечивает подачу контрастного раствора с постоянной скоростью. Препарат заполняет сосудистое русло в рассматриваемой области, после чего сканирование возобновляют.
Результаты МРТ пациент получает на руки через 15-20 минут.
Что информативнее: РХПГ или МР-холангиография?
Исследование желчевыводящих протоков с помощью магнитно-резонансной томографии является высокоточным и эффективным методом диагностики заболеваний билиарной системы. МРТ холангиография что показывает? С помощью процедуры выявляют:
- перегибы в желчном пузыре;
- цирроз, гепатит;
- дискинезию желчевыводящих путей;
- стеноз протоков, нарушение проходимости;
- желчнокаменную болезнь;
- аномалии развития гепатобилиарной системы;
- новообразования в печени, поджелудочной железе, желчном пузыре;
- травматические повреждения;
- сосудистые заболевания.
Метод отличается высокой информативностью. Томограммы визуализируют состояние печеночного, пузырного, панкреатического протоков, отражают состояние окружающих тканей и кровеносных сосудов. Преимуществом МР-холангиографии является безопасность и отсутствие ионизирующей лучевой нагрузки.

Камни в желчном пузыре на снимке ретроградной холангиопанкреатографии
РХПГ является альтернативным видом диагностики заболеваний желчевыводящих путей. Ретроградная холангиопанкреатография сочетает эндоскопические методы и лучевую диагностику. В результате сканирования видны конкременты, размер которых не превышает 1 мм. РХПГ позволяет оценить степень сужения желчного протока. В этом заключается преимущество данного метода перед магнитно-резонансной томографией. В остальных случаях врачи рекомендуют использовать МР-холангиографию.
Читайте также:
