Идиопатический мегаколон. Дифференциация мегаколона у детей
Добавил пользователь Morpheus Обновлено: 28.01.2026
Болезнь Гиршпрунга (HSCR, аганглиоз толстой кишки, врожденный мегаколон) — это врожденный порок развития нижнего отдела пищеварительного тракта, при котором отсутствуют интрамуральные нервные сплетения, что приводит к стойкому нарушению функции кишечника. Впервые патология была выявлена в 1887 году ученым Г. Гиршпрунгом. После изучения строения стенки кишечника у мальчиков, которые умерли от хронического запора, ученым были идентифицированы аганглионарные участки кишечника и увеличение полости толстой кишки. Врожденный мегаколон диагностируется у детей с раннего возраста. Если в патологический процесс вовлечен небольшой участок кишечника, болезнь Гиршпрунга выявляют в более поздние периоды. Частота данного заболевания составляет приблизительно 1 случай на 5000 новорожденных. Идиопатический мегаколон у мальчиков встречается в 4 раза чаще, чем у девочек.
Содержание:
Причины возникновения болезни Гиршпрунга
Болезнь Гиршпрунга — это врожденная патология, возникновение которой обусловлено нарушением нормального эмбриогенеза. Причины появления аганглиоза толстой кишки достаточно не изучены. Доказана наследственная предрасположенность к врожденному мегаколону: при наличии эпизода заболевания у одного из родственников, риск возникновения патологии у ребенка существенно увеличивается.
Иннервация кишечника — одна из самых сложных регулирующих систем в организме человека. Правая и левая стороны нижнего отдела пищеварительного тракта иннервируются из разных «источников». Кроме того, отдельные зоны кишечника имеют неодинаковое распределение нервных волокон. Внутриорганная составляющая нервной сетки представлена подслизистыми ганглиями, которые связанные с «внешними регуляторами». В мышечном и подсерозном слоях тоже расположены некоторые нервные волокна, но они имеют меньшее значение.
Какова функция внутристеночных интрамуральных ганглиев? Они обеспечивают нормальные перистальтические движения пищеварительного тракта, что способствует прохождению химуса по кишечнику.
Закладка интрамуральных нервных сплетений осуществляется на 5-12 неделе внутриутробного развития плода. Нарушение данного процесса приводит к уменьшению количества ганглиев в стенке кишечника (гипоганглиоз) или полному их отсутствию (аганглиоз) на определенном участке пищеварительного тракта. Пораженный сегмент частично или полностью теряет способность к перистальтическим движениям, просвет органа сужается. В приводном (проксимальном) сегменте накапливается все содержимое кишечника (каловые массы, газы), что приводит к растяжению стенки органа и формированию мегаколона. Данный патологический процесс способствует развитию хронической кишечной непроходимости и синдрому каловой интоксикации.
Виды болезни Гиршпрунга
Размеры аганглионарного участка при болезни Гиршпрунга могут колебаться от нескольких сантиметров до метра и более. От этого зависит тяжесть состояния ребенка и особенность клинической картины заболевания.
Анатомическая классификация врожденного аганглиоза кишечника:
- Прямокишечная форма. Участок аганглиоза охватывает всю прямую кишку или ее часть (промежностную, ампулярную или надампулярную).
- Ректосигмоидальная форма. Не иннервируемая зона распространяется на дистальную часть сигмовидной кишки или охватывает ее полностью.
- Субтотальная форма. В патологический процесс втягивается восходящая кишка и часть поперечной ободочной кишки (левая половина кишечника).
- Тотальная форма. Отсутствие интрамуральных нервных волокон наблюдается на протяжении всего кишечника.
Клиническая классификация болезни Гиршпрунга:
- Стадия компенсации (прямокишечная форма). У ребенка наблюдаются умеренные симптомы интоксикации и неполной кишечной непроходимости, проблема решается с помощью клизмы.
- Стадия субкомпенсации (ректосигмоидальная и субтотальная формы). Проведение очистительной клизмы безрезультатное, иногда состояние ребенка улучшает высокая очистительная или сифонная клизма. Нарастают симптомы интоксикации, присоединяются признаки нарушения обмена веществ.
- Стадия декомпенсации(все виды аганглиоза, кроме прямокишечного). Происходит прогрессирование патологического процесса, что может перерасти в острую кишечную непроходимость.
Симптомы болезни Гиршпрунга
Ранним признаком болезни Гиршпрунга является задержка отхождения мекония, что в норме происходит в первые 24 часа. По мере кормления ребенка и заполнения кишечника, симптоматика врожденного аганглиоза нарастает. В первый месяц жизни у новорожденного с болезнью Гиршпрунга выявляют:
- наличие припухлости при пальпации живота;
- рвота;
- вздутие живота;
- запор;
- ухудшение аппетита.
Для детей от 1 месяца до 1 года характерные такие признаки аганглиоза кишечника:
- постоянный запор;
- метеоризм;
- ребенок плохо набирает вес;
- рвота;
- асимметрическая форма живота.
После года присоединяются следующие симптомы:
- прогрессирующий запор, который может чередоваться с поносом (неблагоприятный прогностический признак);
- каловые массы выходят тонкими сегментами;
- резкий неприятный запах каловых масс;
- неполное опорожнение кишечника.
К поздним симптомам болезни Гиршпрунга относятся частичная гетерохромия (неодинаковое окрашивание радужки глаз), анемия, гипотрофия, деформация скелета по рахитоподобному типу, каловая интоксикация организма (снижение аппетита, общая слабость, вялая реакция ребенка на внешние раздражители, повышение температуры, диспепсические расстройства).
Диагностика болезни Гиршпрунга
Диагностика болезни Гиршпрунга включает в себя:
- сбор анамнеза и жалоб (у детей старшего возраста);
- физикальный осмотр ребенка, при котором врач выявляет асимметрию и вздутие живота, а на поздних стадиях аганглиоза - гипотрофию ребенка, деформацию скелета, гетерохромию;
- пальцевое исследование прямой кишки, с помощью которого можно выявить прямокишечную форму аганглиоза;
- проведение дополнительных методов исследования.
Для верификации диагноза аганглиоза используются такие инструментальные методы исследования:
- Ирригография - рентгенологический метод диагностики, при котором в прямую кишку вводится рентгеноконтрастное вещество (сульфат бария). После заполнения кишечника данным раствором делаются снимки. Ирригография позволяет выявить уровень нарушения проходимости кишечника, расширенную проксимальную и суженную дистальную петли кишечника, нарушение пневматизации кишки.
- УЗИ органов брюшной полости (в частности, кишечника) позволяет визуализировать каловые камни, повышенную пневматизацию в проксимальной петле кишечника.
- Колоноскопия - эндоскопическое исследование толстой кишки, которое позволяет визуализировать пораженные участки кишечника, выполнить биопсию для дальнейшего гистологического исследования биологического материала.
- Биопсия - это «золотой стандарт» диагностики болезни Гиршпрунга. С помощью гистологического исследования идентифицируют отсутствие интрамуральных нервных ганглиев, что является подтверждением диагноза врожденного аганглиоза кишечника.
Методы лечения болезни Гиршпрунга
Консервативное лечение детей с болезнью Гиршпрунга направлено на ликвидацию симптомов заболевания и восстановление проходимости кишечника. Для этого используются:
- Очистительные и сифонные клизмы с физиологическим раствором. Данная манипуляция только временно эвакуирует содержимое кишечника и улучшает состояние больного.
- Массаж живота частично улучшает прохождение химуса по кишечнику.
- Медикаментозное лечение, которое включает в себя пероральный прием вазелинового масла, обезболивающих препаратов, пробиотиков.
Применение консервативного подхода к пациенту с болезнью Гиршпрунга устраняет симптомы патологии, но не излечивает ребенка. Единственным радикальным методом лечения является оперативное удаление аганглионарного участка. Для этого используются одномоментные и двухмоментные операции.
В клинической практике чаще используются двухмоментные операции. После удаления (резекции) пораженной зоны на переднюю брюшную стенку выводится колостома, через которую некоторое время осуществляется дефекация. Второй этап операции предусматривает создание анастомоза между двумя отрезками кишечника и закрытие колостомы. В новых условиях пищеварения в укороченном кишечнике у пациентов часто возникают послеоперационные расстройства: запоры, диарея, метеоризм. Нормализации работы кишечника способствуют:
- соблюдение диеты с большим содержанием клетчатки;
- лечебная физкультура;
- физиотерапия (иглорефлексотерапия);
- массаж живота.
Сегодня широко используется лапароскопический оперативный доступ. Он позволяет сократить пребывание ребенка в стационаре и ускорить восстановление организма после операции.
Последствия болезни Гиршпрунга
Осложнения болезни Гиршпрунга возникают при отсутствии адекватного лечения. Нарушение эвакуации кишечного содержимого приводит к таким последствиям:
Долихоколон
Долихоколон — это аномальное удлинение толстого кишечника. Проявляется стойкими длительными запорами, ощущением неполного опорожнения после дефекации, нелокализованной абдоминальной болью, метеоризмом. Диагностируется с помощью ирригоскопии, колоноскопии, обзорной рентгенографии брюшной полости, гистологического анализа биоптата и АХЭ-теста. Для терапии используют препараты, увеличивающие объем кишечного содержимого, осмотические и контактные слабительные, прокинетики, спазмолитики и пеногасители. Хирургическое лечение предполагает выполнение сегментарной или субтотальной резекции ободочной кишки, колэктомии или деторсии.
МКБ-10
Общие сведения
Долихоколон — наиболее распространенный порок развития толстого кишечника, выявляемый более чем у трети новорожденных. Аномальное удлинение различных отделов толстой кишки диагностируется у половины пациентов, которые длительно страдают запорами. Поскольку в развитых странах хронические задержки стула выявляются у 30-40% трудоспособного населения, распространенность клинически выраженных форм долихоколона предположительно может достигать 15-20%. С учетом существования бессимптомных форм удлинения кишечника этот показатель может быть еще выше. Определенные сложности в диагностике состояния связаны с тем, что на сегодняшний день четко не определены критерии нормальных размеров толстой кишки.
Причины долихоколона
Традиционно долихоколон считается врожденным пороком толстой кишки. Аномалия, вероятно, имеет дизонтогенетическое, а не наследственное происхождение. Скорее всего, критическое воздействие на эмбриогенез происходит на 8, 13, 16 и 20-й неделях внутриутробного периода, когда формирующаяся толстая кишка наиболее чувствительна к тератогенным воздействиям. Возможными повреждающими факторами являются:
- Инфекционные заболевания. Нормальное развитие толстой кишки может нарушиться под влиянием патогенных микроорганизмов, попавших в организм плода от матери. Наибольшим тератогенным эффектом обладают токсоплазмы, бледные трепонемы, возбудители краснухи, герпетической и цитомегаловирусной инфекции.
- Токсические вещества. Дизонтогенез пищеварительных органов чаще наблюдается у детей, рожденных матерями, которые во время гестации курили, употребляли алкоголь и наркотические вещества. Формирование долихоколона также может произойти под влиянием производственных ядов — солей лития, свинца и ртути.
- Ионизирующая радиация. Получение тератогенной дозы облучения возможно при нарушении правил техники безопасности на объектах ядерной энергетики и в научно-исследовательских радиологических лабораториях. В спорадических случаях критическое радиационное облучение получают беременные сотрудницы отделений лучевой терапии.
Ряд авторов допускают возможность приобретенных форм долихоколона. По мнению некоторых специалистов в сфере современной проктологии, удлинение отдельных частей или всего толстого кишечника отмечается у пациентов, которые ведут малоподвижный образ жизни, являются вегетарианцами или веганами, злоупотребляют клизмами. В качестве предпосылок к заболеванию рассматриваются дисбактериоз, дискинезия желчевыводящих путей и варикозное расширение кишечных вен.
Патогенез
Механизм развития долихоколона окончательно не установлен. Предположительно при врожденных формах аномалии влияние тератогенных факторов в сенситивные периоды формирования нижних отделов ЖКТ приводит к избыточному росту одной или нескольких частей кишки. Поскольку при этом структура мышечного слоя является нормальной, кишка не расширяется. Формирование приобретенного долихоколона связано с переполнением толстого кишечника каловыми массами из-за ухудшения моторики его стенки, нарушения процессов всасывания и поступления большого количества клетчатки.
Классификация
Систематизация форм долихоколона производится с учетом анатомических и клинических критериев. В зависимости от преимущественно пораженного отдела кишки различают такие варианты, как тотальный, субтотальный, левосторонний, правосторонний, долихотрансверзум и долихосигма. При выборе оптимальной тактики ведения пациента учитывают клиническую форму заболевания:
- Бессимптомный долихоколон. Выявляется случайно во время планового обследования по поводу другой абдоминальной патологии. Специального лечения не требует. Необходима первичная профилактика запоров.
- Долихоколон с нарушенным транзитом. Основной клинический вариант патологии. В большинстве случаев для устранения запора достаточно проведения консервативной терапии слабительными препаратами и прокинетиками.
- Осложненный долихоколон. Тяжелый вариант болезни с возникновением заворота, инвагинации или узлообразования. Рекомендовано срочное выполнение хирургического вмешательства для деторсии или резекции кишки.
Симптомы долихоколона
В случае незначительного удлинения толстого кишечника заболевание длительное время может протекать латентно. Первым и основным признаком долихоколона является задержка стула более 3 дней. Наблюдается изменение внешнего вида каловых масс. Пациентов может беспокоить чувство неполного опорожнения кишечника или ощущение препятствия в прямой кишке. В запущенных случаях больные применяют различные мануальные приемы, которые облегчают выделение кала.
Запоры могут сопровождаться болевыми ощущениями без четкой локализации, вздутием живота и затруднением отхождения газов. При пальпации обнаруживается местная болезненность в районе пупка и в левой половине живота. Общее состояние пациентов не нарушено, при длительном течении болезни могут возникать симптомы астении. Для осложненного течения долихоколона типична асимметрия передней брюшной стенки, недостаточное участие живота в дыхательных движениях, нарушения общего состояния, изменение характера локальных симптомов.
Осложнения
Наиболее часто долихоколон приводит к обтурационной кишечной непроходимости вследствие закупорки перерастянутой кишки твердыми каловыми массами. У пациентов наблюдаются резкие разлитые боли в животе, острая задержка стула и газов. При несвоевременной диагностике этого осложнения формируется ишемия участка кишечной стенки. Также у больных может возникать инвагинация (внедрение участка одной кишки в другую), что сопровождается интенсивным болевым синдромом вплоть до развития болевого шока.
Грозным осложнением долихоколона является заворот сигмовидной кишки, который характеризуется смертностью до 15% даже при оказании медицинской помощи. При некрозе кишки показатель летальности может достигать 46%. При продолжительном течении болезни у пациентов отмечается нарушение процессов переваривания и всасывания питательных веществ, влекущее за собой значительную потерю массы тела. Также возможно специфическое осложнение заболевания — утрата рефлекса дефекации, которое требует длительного лечения.
Диагностика
О возможном наличии долихоколона свидетельствуют анамнестические сведения о хронических запорах, которые не объясняются другой функциональной или органической патологией. При обследовании пациента применяется комплексный подход с использованием методов лабораторно-инструментальной диагностики. Наиболее информативными для подтверждения диагноза долихоколона являются:
- Рентгенография толстого кишечника. Проведение ирригоскопии после перорального введения контрастного вещества с барием — «золотой» стандарт в диагностике долихоколона. Метод позволяет обнаружить удлиненную ободочную кишку, выявляет значительное замедление пассажа рентгеноконтрастного вещества по кишечнику.
- Эндоскопическое исследование.Колоноскопия необходима для оценки длины и ширины различных участков толстой кишки. Во время эндоскопии врач обращает внимание на тонус кишечной стенки, количество и выраженность гаустр. Иногда при долихоколоне определяется контактная кровоточивость слизистой оболочки.
- Обзорная рентгенография брюшной полости. Для исключения осложнений долихоколона (признаков кишечной непроходимости, заворота или инвагинации удлиненной кишки) выполняются обзорные снимки живота. При неосложненном течении метод может быть недостаточно информативным.
- Биопсия стенки кишечника. Проведение биопсии патологически измененной стенки кишки с последующим гистологическим анализом применяется для дифференциального диагноза с врожденными аномалиями кишечной иннервации. В случае долихоколона строение стенки толстой кишки и подслизистых ганглиев не изменено.
При отсутствии осложнений показатели общего и биохимического анализа крови без отклонений от нормы. Для исключения симптомов мальабсорбции назначается копрограмма. В качестве современного метода визуализации кишечника может использоваться виртуальная компьютерная колонография, которая позволяет определить размеры кишки без ее заполнения бариевой взвесью.
Дифференциальную диагностику долихоколона в первую очередь необходимо проводить с болезнью Гиршпрунга. Основной диагностический критерий — результат теста на активность фермента ацетилхолинэстеразы в участке толстокишечной слизистой. При идиопатическом удлинении кишки результат АХЭ-пробы отрицательный. Также учитываются данные аноректальной манометрии и морфологического анализа биоптатов. Кроме осмотра проктолога пациенту может потребоваться консультация гастроэнтеролога.
Лечение долихоколона
Выбор терапевтической тактики осуществляется с учетом клинической формы заболевания. Пациентам с бессимптомным вариантом долихоколона рекомендована первичная профилактика запора — регулярная двигательная активность, употребление хорошо сбалансированной пищи и достаточного количества воды, отказ от подавления позывов к дефекации. При нарушении транзита каловых масс показана медикаментозная терапия, изменение стиля жизни и питания, отмена препаратов, провоцирующих запор. Для восстановления эвакуаторной функции толстого кишечника применяются:
- Средства для увеличения объема кала. За счет активного связывания жидкости растительными и микрокристаллическими препаратами кишечное содержимое размягчается. Слизистые компоненты медикаментов абсорбируют токсины, предотвращая их всасывание. Увеличенный объем мягких каловых масс активирует кишечную перистальтику, что упрощает и ускоряет опорожнение кишечника.
- Осмотические слабительные средства. С помощью солевых препаратов, неусваиваемых углеводов (пребиотиков) и производных полиэтиленгликоля удается повысить осмотическое давление в просвете кишки, стимулировать процессы гидратации. При поступлении жидкости из плазмы происходит размягчение кишечного содержимого, что в сочетании с увеличением объема каловых масс вызывает дефекацию.
- Прокинетики. Для усиления моторики толстого кишечника используют фитопрепараты, серотонинергические средства и миотропные регуляторы сократительной активности гладкомышечных волокон. Послабляющий эффект прокинетических препаратов связан с нейрогуморальными воздействиями. Усиление перистальтики кишечной стенки позволяет ускорить продвижение каловых масс по удлиненной кишке.
При упорных запорах оправдано дополнение терапии приемом пищевых волокон, контактными слабительными в виде свечей и клизм. Пациентам с выраженным болевым синдромом показаны селективные спазмолитики, ненаркотические анальгетики. Для уменьшения вздутия применяют пеногасители. Медикаментозное лечение долихоколона сочетают с физиотерапевтическими методиками — иглорефлексотерапией, лазеротерапией и электростимуляцией кишечника.
При терапевтически резистентных формах заболевания со значительным ухудшением качества жизни больным рекомендованы оперативные методы — субтотальная резекция толстого кишечника, колэктомия с созданием илеоректального анастомоза. Хирургическое лечение осложненных форм долихоколона проводится по принципам оперирования больных со странгуляционной кишечной непроходимостью. При завороте кишки с сохранением жизнеспособности кишечной стенки выполняется эндоскопическая или лапаротомическая деторсия, при стойком нарушении кровоснабжения — резекция.
Прогноз и профилактика
При значительном удлинении кишечника и наличии стойких запоров исход долихоколона относительно неблагоприятный, поскольку в таких случаях требуется оперативное удаление части ободочной кишки. Ввиду преимущественно врожденного характера патологии специфическая профилактика не разработана. Для предупреждения приобретенного варианта заболевания нужно соблюдать рацион питания (включить достаточное количество свежих овощей и фруктов, растительной клетчатки), следить за своевременностью дефекации, укреплять мышцы брюшного пресса с помощью физических упражнений.
2. Этиопатогенез, классификация, клиника, диагностика и лечение хронического толстокишечного стаза, обусловленного аномалиями развития и фиксации ободочной кишки. Методические рекомендации / Иванов А.И. - 1997.
3. Хирургическое лечение больных с хроническим колостазом на фоне долихоколон. Автореферат диссертации / Джавадов Э.А. - 2011.
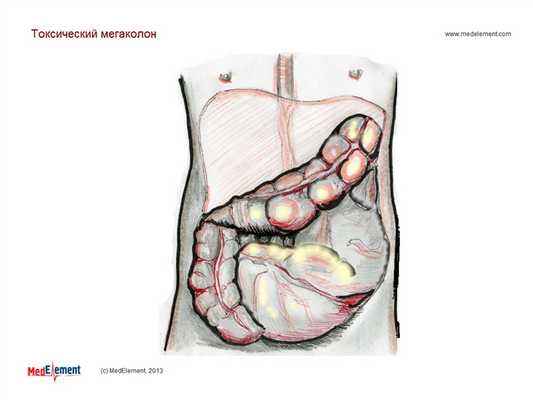
Мегаколон, не классифицированный в других рубриках (K59.3)
Мегаколон - состояние, характеризующееся увеличением (значительным расширением, а иногда и удлинением) толстой кишки без признаков механического препятствия.
Более академическое определение (Sheth SG, LaMont JT, 1998) рассматривает ТМ как "потенциально смертельное осложнение острого колита, определяемое как общее или сегментарное необструктивное расширение толстого кишечника не менее 6 см в диаметре в присутствии признаков системной интоксикации".
Примечание
В данную подрубрику включены следующие клинические понятия:
- дилатация толстой кишки;
- токсический мегаколон.
Из данной подрубрики исключены:
- "Мегаколон при болезни Шагаса" - K93.1* (B57.3+);
- "Болезнь Гиршпрунга" - Q43.1;
- "Паралитический илеус" - K56.0.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Этиология и патогенез
Токсический мегаколон (ТМ) является осложнением воспалительных и/или инфекционных заболеваний толстой кишки.
Воспалительные заболевания кишечника: язвенный колит, болезнь Крона.
Инфекционные агенты, связанные с развитием ТМ: Clostridium difficile, Salmonella, Shigella, Campylobacter, Yersinia, Entamoeba histolytica, Cryptosporidium.
Цитомегаловирус часто ассоциируется с ТМ у пациентов с ВИЧ или СПИДом. Однако пациенты с язвенным колитом (НЯК НЯК - неспецифический язвенный колит
) или болезнью Крона также восприимчивы к цитомегаловирусной инфекции с последующим развитием ТМ.
TM может являться следствием ишемического колита, обструктивного рака толстой кишки, дивертикулита и заворота кишок.
У больных с имеющимся "базовым колитом" TM может быть вызван следующими причинами:
- нарушения электролитного баланса, в том числе гипокалиемия и гипомагниемия;
- прекращение приёма 5-аминосалицилатов или кортикостероидов;
- применение наркотиков или использование антихолинергических средств, которые замедляют моторику толстой кишки.
Имеются описания редких случаев развития ТМ у пациентов с:
- ротавирусной инфекцией;
- инвазивным аспергиллезом;
- радиационным колитом;
- ишемическим колитом;
- неспецифическим колитом, развившимся на фоне химиотерапии;
- коллагеновым колитом;
- синдромом Бехчета (как крайне редкое осложнение).
Эпидемиология
Возраст: любой возраст
Признак распространенности: Редко
Соотношение полов(м/ж): 1
Распространенность. Общую распространенность токсического мегаколона (TM) определить достаточно сложно в связи с полиэтиологичностью заболевания.
В группе пациентов с неспецифическими колитами она составляет от 1% до 5%.
Распространенность колеблется от 0,4% до 3% у пациентов с клостридиальным или иным колитом (кроме неспецифических).
Традиционно TM считался осложнением в первую очередь неспецифического язвенного колита (НЯК), но не болезни Крона (БК). Однако в настоящее время признано, что частота его возникновения при БК сравнима с таковой при НЯК и составляет от 2% до 4%. Отдельные исследователи продолжают аргументированно настаивать на более высокой распространенности ТМ у пациентов с НЯК (10%) по сравнению с пациентами с БК (2,3%).
Заболеваемость TM, как осложнения НЯК и БК, постепенно уменьшается, в результате ранней диагностики тяжелых обострений и улучшения лечения, однако количество случаев ТМ, связанного с иными причинами (инфекции, применение антибактериальной терапии), возрастает.
Пациенты с неспецифическими колитами подвергаются наибольшему риску развития ТМ в начале заболеваний (первые 3-5 лет) или клиника ТМ манифестирует одномоментно с НЯК или БК.
Пол. Нет различий.
Раса. Нет различий.
Факторы и группы риска
- пациенты с неспецифическим колитом (БК, НЯК, коллагеновый колит, токсический колит, радиационный колит, неопределенный колит, ишемический колит);
- лекарственный анамнез, например, массивная антибактериальная терапия, химиотерапия, отказ или изменение лекарственной терапии неспецифических колитов;
- инфекционные заболевания;
- СПИД .
Клиническая картина
Клинические критерии диагностики
высокая лихорадка, значительная тахикардия, обезвоживание, изменение психического статуса, артериальная гипотензия, вздутие живота, боль в животе, спазмы в животе
Cимптомы, течение
Пациенты с токсическим мегаколоном (TM), как правило, имеют признаки и симптомы острого колита, которые не поддаются лечению.
Пациенты, возможно, уже имеют диагноз воспалительного заболевания кишечника или колита, вызванного иной причиной, хотя у некоторых пациентов, TM может быть первым признаком развития воспалительных заболеваний кишечника.
Тщательный сбор анамнеза может выявить также недавнее путешествие, применение антибиотиков, химиотерапии или иммуносупрессоров.
На фоне имеющегося неспецифического колита в анамнезе также можно выявить диарею (иногда с примесью крови) в течение недели. Уменьшение диареи, как правило, предшествует развитию ТМ.
Диагностические критерии ТМ (Jalan et al, 1969) включают в себя любые 3 из представленных ниже 4-х главных клинических и лабораторных признаков:
- лихорадка > 38,6 о C;
- тахикардия > 120 ударов в минуту;
- лейкоцитоз (WBC)> 10,5 × 10 9 / л (10500 / мкл);
- анемия.
Другие данные физикального исследования:
2. Боль в животе описывается чаще всего как диффузная или спастическая локальная и может уменьшаться после дефекации.
3. Живот может быть болезненным при пальпации (очагово либо диффузно). Боль может быть менее выраженной у пациентов, принимающих высокие дозы кортикостероидов. Локальная боль, сохраняющаяся или нарастающая, может свидетельствовать о надвигающейся перфорации Перфорация - возникновение сквозного дефекта в стенке полого органа.
кишечника. Симптомы раздражения брюшины и "доскообразный живот" свидетельствуют о перитоните Перитонит - воспаление брюшины.
.
Диагноз подтверждается визуализацией расширенной толстой кишки:
- расширение должно составлять более 6-6,5 см для ректосигмовидной области (общепринятый критерий ТМ - увеличение более 6 см);
- средний диаметр восходящего отдела толстой кишки у пациентов с ТМ должен быть увеличен от 8,8 см до 9,2 см (общепринятый критерий ТМ - увеличение более 8 см);
- возможно расширение слепой кишки до 12 см в диаметре.
Оценка диаметра сопровождается большими трудностями, поэтому для измерения должны быть использованы несколько проекций и участков замера толстого кишечника (особенно при сегментарном расширении).
3. УЗИ. Определены 5 признаков, которые могут быть ассоциированы с ТМ, однако не выяснена до конца их чувствительность и специфичность, что делает метод диагностики ТМ с помощью УЗИ скорее исследовательским, не умаляя его перспектив в будущем.
4. Компьютерная томография. Метод не является обязательным и показан пациентам с неясным диагнозом, с предполагаемым осложненным течением (перфорация, формирование абсцесса) или пациентам с перенесенными операциями на брюшной полости.
Лабораторная диагностика
Лабораторные критерии диагностики:
- анемия (может маскироваться гемоконцентрацией, возникающей вследствие обезвоживания);
- лейкоцитоз более 10,5х10 9 , хотя пациенты со СПИД могут демонстрировать нейтропению.
Дополнительно должны быть исследованы:
- гемокультура (для диагностики сепсиса);
- кал (фекальные нейтрофилы, клостридиальный токсин, амёбы, ПЦР на цитомегаловирус, скрытая кровь);
- специфические биохимические маркеры НЯК и БК при неустановленном ранее диагнозе.
Дифференциальный диагноз
Необходимо дифференцировать внутри диагноза "токсический мегаколон" (ТМ) этиологически значимую патологию (см. раздел "Этиология и патогенез"). Этиотропная терапия является одним из ключевых факторов успеха.
3. Механическая непроходимость (включая копростаз). В анамнезе могут отмечаться как гиперперистальтика, так и запоры. Выраженная интоксикация на ранних стадиях отсутствует. При ректальном обследовании могут определяться каловые массы и выпадение прямой кишки. При рентгенологическом исследовании выявляется типичный знак в форме фасоли или птичьего клюва.
4. Болезнь Гиршпрунга. Младенческий или младший детский возраст. Вздутие живота, как правило, не сопровождается болью.
При ректальном исследовании отмечаются гипертонус сфинктера и каловые массы, извлечение которых может снять клиническую картину. Рентгенологическое исслдеование и биопсия подтверждают диагноз.
Примечание. Обезвоживание, анемия, электролитный дисбаланс являются не осложнениями, а клиническими критериями заболевания.
Лечение
Цели лечения токсического мегаколона (ТМ):
1. Снижение компрессии кишечной стенки, чтобы предотвратить перфорацию.
2. Коррекция нарушений водно-электролитного баланса.
3. Лечение интоксикации и провоцирующих заболеваний.
Общие принципы
1. Все пациенты с установленным диагнозом ТМ должны быть подвергнуты немедленной интенсивной терапии.
3. Инфузионная терапия должна быть дополнена специфическим лечением при выявлении причины ТМ (системные ГКС - для НЯК и БК, ванкомицин - для клостридиального колита и т.д.).
4. Стандартно, вне зависимости от этиологии процесса, пациентам с ТМ проводится антибактериальная терапия препаратами широкого спектра действия.
5. Введение ранее назначенных любых средств, негативно влияющих на моторику кишечника (антидиарейные препараты, антихолиэстеразные препараты, опиоиды и пр.), должно быть прекращено.
6. Должна проводиться профилактика против возникновения острых (стрессовых) язв желудка и тромбоза глубоких вен.
Немедикаментозные методы
1. Декомпрессия желудочно-кишечного тракта (назогастральный зонд). В связи с тем, что при лежачем неподвижном положении пациента газы имеют тенденцию скапливаться в определенных отделах кишечника, следует изменять положение тела пациента (выполнение множественных поворотов на оба бока, выполняемых в течение 10 -15 минут каждые 2-3 часа). Возможно также придание пациенту колено-локтевого положения.
2. Питание:
- прием пищи запрещен;
- по показаниям может проводиться парентеральное питание.
Медикаментозная терапия
2. Гемотрансфузии проводятся по абсолютным показаниям (Hb менее 80 г/л). Возможно планируемую гемотрансфузию следует зарезервировать для оперативного вмешательства.
3. Антибактериальная терапия (АБТ). Пациентам с тяжелым ТМ АБТ назначается эмпирически препаратами широкого спектра действия.
Рекомендуемые препараты: метронидазол + гентамицин, ампициллин, пиперациллин-тазобактам (при аллергии на пенициллины возможно использование ципрофлоксацина).
При доказанной клостридиальной инфекции возможно дополнительное применение ванкомицина (через назогастральный зонд).
Длительность АБТ составляет 7-10 дней, для ванкомицина - 10-14 дней.
Предполагаемые дозы для взрослых:
- метронидазол: 15 мг/кг внутривенно в виде разовой дозы, а затем 7,5 мг/кг каждые 6 часов, максимальная разовая доза - 1 г;
- пиперациллин-тазобактам: 3,375 г внутривенно каждые 6 часов;
- ципрофлоксацин 400 мг внутривенно каждые 12 часов.
4. Системные ГКС должны быть использованы для пациентов с неспецифическими неинфекционными колитами. Если пациент уже получал системные ГКС, дозы должны быть увеличены.
Препаратами выбора являются гидрокортизон или метилпреднизолон, вводимые внутривенно:
- гидрокортизона сукцинат натрия - 100 мг внутривенно каждые 6-8 часов;
- метилпреднизолона натрия сукцинат - 12-15 мг внутривенно каждые 6 часов в начале.
Боле высокие дозы, которые могут потребоваться для некоторых пациентов, следует применять после консультаций со специалистами.
Хирургические методы
1. Показания для срочного оперативного вмешательства:
- перфорация кишечника;
- массивное кровотечение (гемотрансфузия более 6-8 доз эритроцитарной массы);
- нарастание интоксикации и прогрессирование дилатации толстой кишки;
- неэффективность терапии в течение 24-48 часов (по мнению некоторых авторов до 72 часов).
3. Другие методы оперативного вмешательства не получили столь широкого распространения и должны применяться при соответствующих показаниях.
«САЙТ НАХОДИТСЯ НА РЕКОНСТРУКЦИИ ПРИНОСИМ СВОИ ИЗВИНЕНИЯ ЗА ВРЕМЕННЫЕ НЕУДОБСТВА»
Под идиопатическим мегаколон понимают хроническое расширение толстой кишки, не связанное с болезнью Гиршпрунга и для которого не удается выявить четкий этиологический фактор. Причиной остро развивающегося мегаколон может быть механическое препятствие (опухоль, стриктура кишки воспалительной или ишемической природы), синдром псевдо-обструкции или тяжелое воспаление (токсический мегаколон как осложнение язвенного или псевдомембранозного колита). Хроническое расширение толстой кишки может быть обусловлено органическим поражением центральной нервной системы, в том числе спинальными травмами, а также рядом эндокринологических расстройств. Кроме того, хронический мегаколон наблюдается при болезни Гиршпрунга у взрослых, аноректальных пороках развития (атрезии, стеноз) и некоторых инфекционных процессах (болезнь Чагаса). Диагноз идиопатического мегаколон устанавливается путем исключения как кишечных, так и внекишечных известных причин расширения толстой кишки.
Распространенность идиопатического мегаколон неизвестна, но в целом это достаточно редкое состояние. Однако, предполагается, что умеренные формы этого расстройства зачастую остаются нераспознанными и могут составлять до 11% пациентов с рефрактерными к лечению запорами.
Общепринятой классификации идиопатического мегаколон не существует. В англоязычной литературе обычно описывается 3 вида мегаколон в зависимости от локализации патологически расширенного отдела:
- Idiopathic megacolon - расширение ободочной кишки или ее отдела;
- Idiopathic megarectum - расширение прямой кишки;
- Idiopathic megabowel - расширение всей толстой кишки, т.е. сочетание мегаколон с мегаректум.
Согласно классификации мегаколон у взрослых, предложенной Г.И.Воробьевым (1982), выделяется 3 анатомические формы идиопатического мегаколон:
- мегаректум;
- мегаколон;
- долихомегаколон.
Для большинства пациентов с идиопатическим мегаколон характерен длительный анамнез запоров. В случае идиопатического расширения дистальных отделов толстой кишки (изолированный мегаректум или в сочетании с мегасигмой) симптомы обычно наблюдаются с раннего детства. При этом очень характерно сочетание запоров с каломазанием, в отличие от болезни Гиршпрунга, при которой запоры также отмечаются с детства, но каломазания не бывает. У пациентов с идиопатическим мегаколон при нормальном размере прямой кишки обычно удается выявить склонность к запорам в детстве и юности, однако, манифестация симптоматики чаще приходится на более поздний возраст.
У части больных с течением времени запоры сменяются неустойчивым стулом и поносами в сочетании с прогрессирующим вздутием живота, похуданием, приступами затрудненного отхождения газов. Такое "острое" ухудшение состояния подчас и служит поводом для обращения к врачу. Другой причиной острого развития симптоматики может быть осложненное течение идиопатического мегаколон - заворот кишки, чаще всего сигмовидной. При этом характерно появление острой боли в животе, обычно первоначально схваткообразной, в сочетании со вздутием живота и прекращением отхождения газов и кишечного содержимого. При возникновении таких симптомов пациенту не стоит ждать неделю пока "все само пройдет", необходимо сразу же обращаться за медицинской помощью. Промедление может привести к развитию дальнейших жизненно опасных осложнений. В ГНЦК при своевременном обращении в большинстве случаев удается эндоскопически с помощью колоноскопа выполнить декомпрессию и деторсию кишки, избежав таким образом необходимости экстренной операции.
Диагностическая программа при идиопатическом мегаколон преследует две цели:
- выявление мегаколон и его осложнений, определение протяженности поражения;
- исключение известных кишечных и внекишечных причин его возникновения.
Для этого необходим целый комплекс диагностических мероприятий, включающий лабораторные, рентгенологические, патофизиологические и морфологические методы исследования. В значительной части случаев только использование всего набора тестов позволяет провести дифференциальную диагностику с другими возможными причинами развития мегаколон и выработать соответствующую лечебную тактику.
В отличие от болезни Гиршпрунга, при идиопатическом мегаколон расширение кишки не является следствием наличия дистально расположенной зоны функционального препятствия. Соответственно нет причин ожидать обязательного прогрессирования расширения кишки и клинической симптоматики. Поэтому в большинстве случаев лечение идиопатического мегаколон консервативное. К сожалению терапевтических методов, позволяющих добиться нормализации диаметра и функционального состояния кишки, не существует. Даже при успешном купировании симптоматики ширина просвета кишки существенно не меняется. Целью лечения, таким образом, является подбор эффективного и удобного для пациента способа опорожнения кишечника и облегчение симптомов абдоминального дискомфорта, нарушения дефекации, каломазания. Обычно это регулярные клизмы объемом 200 - 500 мл в сочетании с теми или иными слабительными.
Если лечение эффективно, его следует продолжать пока сохраняется эффект или не исчерпаны все терапевтические возможности. Идиопатический мегаколон - доброкачественное состояние и сам по себе непосредственной угрозы для здоровья и жизни пациента не представляет. К сожалению, надежд добиться с помощью хирургии "отличного" результата и полной нормализации моторно-эвакуаторной функции кишки не слишком много. Более того, сама операция связана с риском потенциально опасных для здоровья осложнений, как в ближайшем периоде, так и в отдаленном. Частота спаечной кишечной непроходимости у пациентов, оперированных по поводу хронических запоров, при длительном наблюдении достигает 50%. А череда послеоперационных осложнений или безуспешность предпринятых вмешательств могут привести к необходимости формирования постоянной стомы. Поэтому поводом для оперативного лечения чаще всего служат осложнения (рецидивирующие завороты кишки, образование каловых камней и каловых завалов с нарушением кишечной проходимости), а также высокий риск их развития. В остальном же лучше придерживаться консервативной тактики.
Но если все-таки избежать хирургического лечения не удается, то помимо надежной профилактики осложнений, желательно добиться и приемлемого функционального результата. В ГНЦК накоплен значительный опыт лечения пациентов с идиопатическим мегаколон. На основании этого опыта разработана тактика выбора способа и объема оперативного вмешательства в зависимости от локализации и протяженности мегаколон, функционального состояния нерасширенных отделов ободочной кишки. Она позволяет добиться хороших функциональных результатов в 80-90% случаев. В случае идиопатического мегаректум используется оригинальная органосохраняющая методика продольной проктопластики, позволяющая улучшить резервуарную и эвакуаторную функцию прямой кишки и снизить риск послеоперационной мочеполовой дисфункции.
Мегаколон кишечника
Мегаколон - это патология, которая характеризуется увеличением толстой кишки или какой-то ее части. При этом не только расширяется просвет кишки, но и утолщаются ее стенки, увеличивается длина. Заболевание может быть врожденным или приобретенным. Сопровождается частыми запорами, интоксикацией, воспалением слизистой, сильным метеоризмом и видимым увеличением живота.
Разновидности
Основная классификация заболевания учитывает время его появления. Различают врожденный или приобретенный мегаколон. Когда во время внутриутробного развития ребенка нарушается формирование кишечника, развивается врожденный мегаколон. Часто он диагностируется при болезни Гиршпрунга. Она характеризуется тем, что при рождении у ребенка отсутствуют нервные сплетения на стенках толстой кишки или ее части. В этом месте нарушается перистальтика кишечника, поэтому проход каловых масс затруднен. Кроме этого, врожденный мегаколон может развиться при наличии органического препятствия в нижнем отделе прямой кишки, например, ее стеноза или атрезии. В результате этого толстая кишка увеличивается в размерах. Если же изменениям подвергается сигмовидная кишка, обычно она удлиняется, это долихосигма.
Развиться эта патология может также у взрослых людей. Причин приобретенного мегаколона много, примерно треть из них идиопатические, то есть неопределенные. Кроме того, по этиологии развития заболевания различают токсический мегаколон, травматический, психогенный и эндокринный. Развиться патология может из-за травм, механических препятствий в кишечнике, поражения нервов, воспалительных процессов или интоксикаций.
Различают несколько разновидностей мегаколона также по локализации патологии. Чаще всего увеличивается сигмовидная кишка - мегасигма, если же изменения касаются ободочной кишки, ставят диагноз мегадолихоколон. Кроме того, часто обнаруживается ректальная форма патологии, когда поражается прямая кишка в области промежности. Изменения могут затронуть часть кишечника, иногда они сегментарные, то есть между расширенными участками располагается кишка нормального размера.
Особенно тяжелые случаи наблюдаются при тотальной форме мегаколона, когда увеличению подвергается вся толстая и прямая кишки.
Причины
Развивается мегаколон кишечника чаще всего из-за отсутствия перистальтики кишки вследствие нарушения иннервации или наличия механических препятствий. Затруднение прохода каловых масс и их накопление приводит к расширению участка кишки, который расположен выше пораженного места. Кроме увеличения размера в этой части кишки активируется работа гладких мышц для продвижения содержимого кишечника. Со временем они артрофируются, гибнут и заменяются соединительной тканью. Из-за этого развивается атония кишечника, при которой сильно замедляется эвакуация его содержимого. В результате наблюдаются длительные запоры - иногда до 30 суток.
Появляется такое состояние по разным причинам. Врожденный мегаколон чаще всего развивается из-за нарушения формирования нейронов. В результате наблюдается дефицит рецепторов в кишечнике и прекращается его иннервация. Это приводит к замедлению или полному прекращению продвижения каловых масс. Развивается мегаколон также при генетической предрасположенности из-за эндокринных заболеваний, нарушений белкового обмена, опухолей. Кроме того, иногда причиной врожденной формы заболевания может стать стеноз прямой кишки или артезия заднего прохода. Причем при аномалиях анального отверстия чаще поражается левая половина толстой кишки. При этом ставят диагноз «функциональный мегаколон».
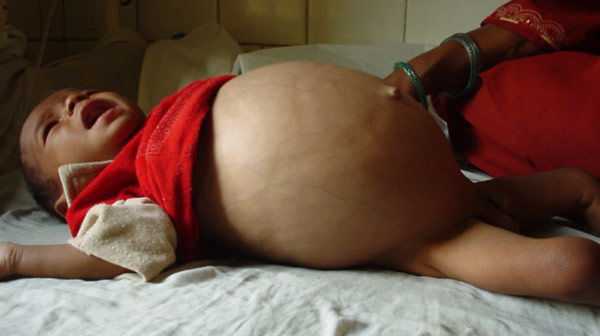
Одной из форм заболевания является врожденный мегаколон
Приобретенная форма заболевания часто имеет неопределенные причины. Обычно такой мегаколон развивается при длительных запорах. Они возникают часто при серьезных неврологических нарушениях, сопровождающихся длительной неподвижностью больного. Причиной могут стать также психологические нарушения, например, тяжелые неврозы, шизофрения или депрессия. Длительные запоры могут возникнуть из-за неправильного питания, при тяжелом физическом труде, воспалительных заболеваниях органов желудочно-кишечного тракта. Если не удается точно определить причины развития патологии, говорят о идиопатическом мегаколоне.
Исследования ученых смогли выявить факторы, которые предшествовали развитию заболевания. К причинам мегаколона сейчас относят:
- амилоидоз кишечника;
- системная склеродермия;
- гипотиреоз;
- травмы кишки;
- опухолевые образования;
- болезнь Паркинсона;
- инфекционные заболевания;
- коллагеноз;
- токсическое воздействие некоторых лекарственных препаратов, например, наркотических анальгетиков;
- интоксикация;
- длительные запоры.
Распространенной формой заболевания является также токсический мегаколон. Эта патология развивается как последствие тяжелого течения неспецифического язвенного колита или инфекционных заболеваний кишечника. Причиной его могут стать также дивертикулез, опухоли толстой кишки, заворот кишок, ишемический колит.
Симптомы
Течение мегаколона может быть хроническим, острым, а также тяжелым - декомпенсированным. Его проявления зависят от причины появления и формы заболевания. Симптомы заболевания у детей явно выражены. Это отсутствие стула с первых дней жизни. Опорожнение кишечника происходит только после применения газоотводной трубки или клизмы. Каловые массы имеют примеси слизи, крови. У ребенка наблюдается сильный метеоризм, живот увеличивается в размерах. Быстро развиваются симптомы интоксикации. Поэтому появляется рвота, часто с примесями желчи.
У взрослых людей признаки заболевания почти такие же: запор, метеоризм, увеличение размеров живота. Отсутствие опорожнения кишечника длится неделями, поэтому развивается каловая интоксикация. Она сопровождается постоянной тошнотой, частой рвотой. Длительные запоры приводят к дряблости и атрофии мышц брюшной полости. Происходит истончение стенок живота, его выпячивание. Образуется так называемый «лягушачий» живот. Сквозь его стенки можно увидеть раздутые петли кишечника. Часто при повышенном газообразовании видно также движение воздуха.
Увеличение живота приводит к поднятию диафрагмы, что негативно сказывается на функциях дыхания. Из-за этого уменьшается объем легких, а грудная клетка увеличивается. Иногда также смещаются остальные внутренние органы. В результате этого развиваются такие симптомы:
- одышка;
- бледность кожи, цианоз;
- тахикардия;
- нарушение ритма сердца;
- частые бронхиты и тяжелые воспаления легких.

Кроме увеличения живота основными симптомами мегаколона являются запоры, боли и метеоризм
Внимание: мегаколон кишечника - это тяжелое, почти неизлечимое заболевание. Оно всегда приводит к появлению серьезных осложнений.
Самое легкое из них - это выраженный дисбактериоз. Он вызывает развитие воспалительных процессов, стенки кишечника поражаются язвами и эрозиями. В результате сильно нарушается работа всего кишечника, могут развиться парадоксальные поносы. Из-за отсутствия всасывания питательных веществ через стенки кишечника развивается сильное истощение организма, часто появляется анемия.
Более серьезным последствием мегаколона является непроходимость кишечника. Она сопровождается сильной рвотой, часто с примесями каловых масс, появляются острые боли в животе. В тяжелых случаях возможно прободение стенок кишечника с развитием калового перитонита.
Предварительный диагноз врач может поставить по внешним симптомам, но все равно назначается обследование. Необходимо провести анализ крови, кала на дисбактериоз и кровь, биопсию. При осмотре показателем этой патологии является увеличение живота, а после надавливания пальцами на стенку брюшины на ней остаются следы.
Для дифференциации патологии с опухолями, дивертикулезом или колитом проводится рентгенография. Она поможет выявить увеличенные участки кишечника и поднятие диафрагмы. При рентгеноконтрастной ирригоскопии точно определяется участок кишки, подверженный изменениями. Для осмотра стенок кишечника и проведения биопсии назначают ректороманоскопию или колоноскопию. Биопсия помогает разграничить обычный мегаколон с болезнью Гиршпрунга. А дифференциация врожденной и приобретенной его формы возможна при проведении аноректальной манометрии.
Только после подтверждения диагноза может быть назначено правильное лечение мегаколона. Выбор его методов зависит от формы заболевания и степени его тяжести. При хроническом течении возможно проведение консервативного лечения. Оно возможно только в том случае, если не наблюдается серьезных органических изменений или механических препятствий для прохождения каловых масс. Необходимо использовать комплексный подход, лечение должно не только улучшать проходимость кишечника, но также устранять причину запоров, нормализовать пищеварение и всасывание питательных веществ, снимать воспаление и восстанавливать микрофлору.
Для этого применяются такие методы:
- медикаментозная терапия;
- особая диета;
- очистительные клизмы;
- массаж;
- лечебная гимнастика;
- физиопроцедуры, например, электростимуляция кишечника.
Лечение назначается только после обследования и определения типа патологии
Лекарственные препараты
Медикаментозная терапия - это основной метод лечения неосложненных форм мегаколона, не сопровождающихся органическими изменениями. В остальных случаях она применяется только в качестве вспомогательного лечения. Все препараты принимаются только по назначению врача.
Из лекарств чаще всего применяются средства для устранения запоров. Это могут быть препараты, содержащие пищевые волокна, например, Мукофальк или Ирмалакс. Они должны сочетаться с приемом большого количества жидкости и физической активностью. Действовать такие средства начинают не сразу, поэтому часто применяются дополнительно другие средства. Это могут быть стимулирующие слабительные - Сенна, препараты алоэ, препараты дефинилметана, например Бисакодил, лекарства на основе полиэтиленгликоля, например, Макрогол. Обязательно совместно со слабительными применять клизмы объемом до 500 мл. Частота их использования и состав определяются врачом индивидуально.
Дополнительно облегчить опорожнение кишечника могут желчегонные средства - Аллохол, Хофитол, Фламин. Иногда применяются мягчительные средства, например, глицерол или вазелиновое масло. При болях рекомендуется принимать спазмолитики, например, Дюспаталин, Мебеверин. А препараты на основе симетикона помогут устранить повышенное газообразование и симптомы метеоризма. Назначаются также прокинетики, которые улучшают перистальтику кишечника и облегчают прохождение каловых масс. Чаще всего это Тегасерод или Цисаприд.
Для облегчения переваривания пищи необходимо принимать ферменты. Это могут быть Фестал, Панкреатин, Мезим Форте, Креон. Кроме того, назначаются пробиотики для нормализации кишечной микрофлоры. Это Бифидумбактерин, Бификол и другие. Иногда может потребоваться назначение антибиотиков.
Диета
Питание при мегаколоне очень важно для улучшения состояния больного. Чаще всего назначают диету с высоким содержанием пищевых волокон, которые способствуют более быстрому опорожнению кишечника. В рацион включаются отруби, сырые овощи, яблоки, чернослив, морская капуста, цельнозерновой хлеб. При этом необходимо увеличить употребление жидкости - не менее 2 литров.
Для улучшения работы кишечника нужно есть больше кисломолочных продуктов, рассыпчатых каш, морской капусты, растительного масла. Кроме того, рацион больного должен быть богат протеином. Нужно исключить из диеты кофе, какао, шоколад, творог, рис и все продукты, способствующие повышенному газообразованию.
Хирургическое лечение
При органическом мегаколоне, болезни Гиршпрунга и в тяжелых случаях течения заболевания помочь больному может только операция. Обычно выполняется резекция пораженного участка толстой кишки. Иногда требуется также устранение механических препятствий: свищей, спаек, опухолей.
Профилактика
Мегаколон кишечника излечить довольно сложно. Даже при проведении хирургической операции остаются серьезные осложнения, которые потом сопровождают больного всю жизнь. Поэтому лучше предотвратить появление патологии.
Для этого очень важно соблюдать правила, которые помогут избежать появления запоров. Главное - правильно питаться.
Рацион должен быть богат свежими овощами и фруктами, пищевыми волокнами, кисломолочными продуктами. Нужно избавиться от вредных привычек, стараться не употреблять алкоголь и фаст-фуд. Важно также избегать стрессов и малоподвижного образа жизни. А для предотвращения органических поражений кишечника проходить регулярный осмотр у врача.
Выводы
Мегаколон кишечника - это довольно редкое тяжелое заболевание. В большинстве случаев для излечения необходимо хирургическое вмешательство. Лечение его сложное и длительное, но все равно часто остаются серьезные осложнения. Поэтому важно избегать появления запоров и правильно питаться. А при появлении первых симптомов нарушения работы кишечника обращаться к врачу.
Читайте также:
- Эндофтальмиты, отслойки сетчатки при 25G витрэктомии. Профилактика
- Диагностика болезни тяжелых цепей альфа
- Клиника алкогольного инсульта. Пример алкогольного инсульта
- Эффективность глубинно-ориентированной психотерапии детей и подростков
- Отклонение электрической оси вправо. Значение узловатости комплекса QRS.
