История электрокардиографии. Развитие ЭКГ
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Благодаря голландскому профессору Утрехтского университета Виллему Эйнтховену регистрация электрических потенциалов сердца получила широкое практическое применение. На основе струнного гальванометра, изобретенного Д. Швейггером, Эйнтховен создал электрокардиограф. В приборе электрический ток от электродов на поверхности тела проходил через кварцевую нить, которая находилась в поле электромагнита. При взаимодействии проходящего по ней тока с полем, нить вибрировала. Тень от нити фокусировалась оптической системой и передавалась на светочувствительный экран. Устройство было громоздким, весило 270 кг и требовало обслуживания пятью сотрудниками. Тем не менее, данное изобретение произвело революцию в области медицинских знаний, дало возможность получать подробную информацию о состоянии сердца.
Вклад Виллема Эйнтховена в историю развития ЭКГ огромен. Ему принадлежит идея крепления электродов на руки и ноги. Ученый ввел понятие стандартных отведений от конечностей (I, II, III). Эти изобретения используются и сегодня в медицинской практике. Труды Эйнтховена оценены по достоинству. В 1924 году ему присудили Нобелевскую премию.В двадцатых годах прошедшего столетия благодаря трудам Гольдбергера появились усиленные отведения: aVR, aVL, aVF. При регистрации одна из конечностей служит электродом. Метод ЭКГ не прекращал развиваться. Вильсон предложил грудные отведения. При таком способе регистрации точка на поверхности грудной клетки служит одним из электродов, а другой - объединенный электрод от конечностей.
Стандартные, усиленные и грудные отведения активно используются в современной медицине. В случаях аномального расположения сердца, нарушений ритма в работе сердца применяются дополнительные отведения:
- Правые грудные (симметричны к левым);
- Высокие грудные (выше стандартных на одно межреберье);
- V7 - V9 (продолжение основных)
- Пищеводное отведение. Располагается в пищеводе. Используется для регистрации электрической активности предсердий;
- Отведения по Нэбу: D (спианальное), A (переднее), I (нижнее);
- Системы отведений Франка и Лиана не используются в современной практике.
Современная электрокардиография
Каждая клетка миокарда напоминает электрический генератор. При прохождении волны возбуждения он разряжается и заряжается. ЭКГ отображает процесс распространения электрического импульса в сердце. В норме электрические импульсы генерируются в синоатриальном узле - небольшой группе клеток предсердий. Отсюда и название нормального ритма - синусовый.
Обычная скорость движения бумаги при регистрации ЭКГ 25 мм/сек. Для детальной записи скорость увеличивают до 50 - 100 мм/сек. При длительной записи скорость 2,5 - 10 мм/сек. Мониторы ЭКГ старых моделей вели запись на магнитофонную кассету. Сейчас электрокардиографы регистрируют данные на особую дискету или электронную память. Затем специальная компьютерная программа обрабатывает информацию и диагностирует патологии, частоту сокращений и другие показатели.
Электрокардиорафия - ценный инструмент диагностики. Позволяет получить данные о ритме сердца, регулярности сокращений, их частоте. Следует отметить, что стандартная процедура ЭКГ не служит средством диагностики опухолей сердца, пороков, не регистрирует шумы сердца, не отражает гемодинамику. Для исследования данных отклонений необходимо проведение суточного мониторирования, нагрузочных проб. Процедура без сомнений является действенным и доступным методом диагностики, позволяет обнаружить различные заболевания сердца на ранней стадии, зафиксировать отклонения и назначить своевременное лечение.
Электрокардиография: описание метода, показания к применению, норма показаний.
Основным методом диагностики в кардиологии является электрокардиография (ЭКГ). При работе сердца возникают электрические импульсы. Их регистрация дает возможность выявить патологии, нарушения в работе сердечной мышцы и сердечно-сосудистой системы на различных стадиях: от нарушений процесса кровоснабжения до выявления расположения инфаркта миокарда.
ЭКГ является одной из самых безопасных и доступных методик. Применяется как при плановых медицинских осмотрах, так и для диагностики патологий и вторичных изменений в сердце при заболеваниях других систем и органов. Подходит для обследования детей, беременных женщин, пациентов в тяжелом состоянии.
Применение:
Процедура электрокардиографии дает возможность выявить различные заболевания сердечно-сосудистой системы. ЭКГ применяется для получения следующих данных:
- Определение источника, оценка частоты, диагностика нарушений сердечного ритма, уточнение вида аритмии;
- Выявление ишемии (недостаточное кровоснабжение сердца);
- Подтверждение наличия инфаркта, его оценка, локализация;
- Определение состояния сердечной мышцы;
- Выявление гипертрофии желудочков.
Диагностический потенциал метода не имеет аналогов. Совместно с другими необходимыми обследованиями позволяет в короткие сроки поставить точный диагноз, подобрать эффективное лечение, в том числе оперативное.
Показания
Электрокардиография может назначаться врачом или проводиться по инициативе пациента. Следует обратиться к специалисту при наличии следующих симптомов:
- Головокружение, обмороки, одышка;
- Не однократно возникающая внезапная слабость;
- Не связанное с физическими нагрузками и эмоциональным состоянием учащенное сердцебиение;
- Наличие болей в области груди.
Регулярно проходить процедуру ЭКГ рекомендуется:
- людям, возраст которых более 40-45 лет;
- тем, кто перенес острое инфекционное заболевание;
- людям, которые подвержены таким факторам риска, как употребление алкоголя и курение.
Прямые показания:
- Диагностированные случаи или подозрения на аритмию, гипертонию, инфаркт, ишемию, инсульт и другие заболевания сердечно-сосудистой системы;
- Нарушение обмена веществ;
- Нарушения функций щитовидной железы;
- Сахарный диабет;
- Хронические заболевания дыхательной системы;
- Подготовка к госпитализации, операции.
Во время беременности процедуру необходимо проходить при постановке на учет, а также при наличии неблагоприятных симптомов (обмороки, головокружение, скачки давления, боли в груди).
Противопоказания
Процедура не имеет противопоказаний и ограничений. Исследование могут проходить дети, беременные и кормящие женщины. Кроме того проводится обследование плода (КТГ). ЭКГ не рекомендуется людям с деформацией грудной клетки, воспалительными заболеваниями кожи грудного отдела. Им назначают трансэзофагеальное обследование.
Подготовка
Особой подготовки к прохождению электрокардиографии не требуется. Перед началом процедуры необходимо восстановить дыхание, расслабиться 10-15 минут.
Как проводится ЭКГ
Безболезненное обследование не вызывает неприятных ощущений, длится около 10 минут.Пациент находится в положении лежа на удобной кушетке. Специалист закрепляет необходимое количество электродов на руках, ногах, груди. Специальный прибор электрокардиограф регистрирует показания. В режиме реального времени данные выводятся на монитор компьютера. Прибор распечатывает электрокардиограмму на особой ленте. Электрокардиограмма отображает работу сердца в виде кривой линии. Эта линия не хаотична, имеет определенные интервалы, зубцы, сегменты, которые в свою очередь показывают определенные этапы работы сердца. Запись состоит из 12 кривых. Шесть из них получены с грудных электродов (грудные отведения V1, V2, V3, V4, V5, V6), а остальные - с электродов, прикрепленных к рукам и ногам (три стандартных - I, II, III, три усиленных - aVL, aVR, aVF).
Результаты
Врач проводит анализ полученных данных, выявляет нарушения. В течение 10-15 минут пациенту выдают заключение, при необходимости назначают дополнительную диагностику.
Норма показаний
Частота сердцебиения (ЧСС): 60-80 уд/мин, ритм: синусовый, электрическая ось сердца (ЭОС): 30-70 градусов. Во время беременности этот показатель может меняться и значение 70-90 градусов не является отклонением.
Многие современные клиники имеют возможность проводить ЭКГ на дому, что крайне важно при необходимости срочного обследования людей, имеющих заболевания сердечно-сосудистой системы.
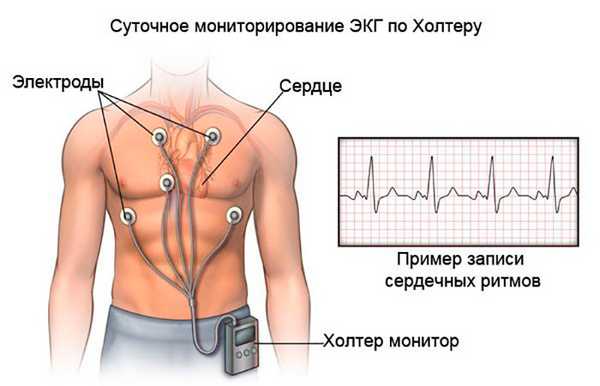
В некоторых случаях стандартной процедуры ЭКГ бывает не достаточно для записи моментов приступа аритмии, болей в сердце, так как исследование длится не долго. Тогда пациенту назначают холтеровское мониторирование ЭКГ. Небольшой прибор располагают на теле, и он от 1 до 3 дней ведет запись, в то время как человек занимается привычными делами. Данный вид обследования дает более точную и полную информацию о работе сердечной мышцы в различных условиях: при физических и эмоциональных нагрузках, в спокойном состоянии, во время сна.
Пройти обследование можно в любой больнице, поликлинике, медицинском центре.
История развития электрокардиографии
Современная электрокардиография
История электрокардиографов: каким был аппарат ЭКГ и каким он стал сегодня?
Если обратить внимание на статистические данные, можно проследить, как с каждым годом увеличивается количество пациентов с сердечно-сосудистыми заболеваниями. Электрокардиография в настоящее время становится одним из самых важных и актуальных методов диагностики.
С помощью аппарата ЭКГ удается своевременно обнаруживать возможные патологические процессы или нарушения в работе сердца, а также определять тактику дальнейшей терапии.

Именно поэтому огромную роль играют современные электрокардиографы, которые сегодня отличаются новыми дополнительными возможностями и расширенным функционалом. Такими они стали сейчас, но раньше они представляли собой сложное оборудование больших размеров, с которым были невозможными выезды к пациентам на дом.
Считается, что кардиология - новое направление, ведь зародилось оно в XX веке. Медики начали вести статистику сердечно-сосудистых заболеваний еще только с 1924 года. Этим, как известно, занялась впервые Американская Сердечная Ассоциация.
Интерес к диагностике и лечению данных заболеваний вырос после появления в рационе людей таких вредных продуктов, как маргарин и гидрогенизированные растительные жиры.

Чем сильнее возрастал спрос на эти продукты, тем больше увеличивалось число пациентов с сердечно-сосудистыми заболеваниями. За этот период времени электрокардиографы успели пережить множество этапов эволюции.
Виллем Эйнтховен и его метод электрокардиографии
Около столетия назад лауреат Нобелевской премии по физиологии и медицине, Виллем Эйнтховен, ставший основоположником электрокардиографии, впервые обратил внимание на особенности работы сердечной мышцы.
Его заинтересовала ее способность производить особые электрические поля, из-за которых по телу распространяются гальванические токи. В то время был создан прибор, позволяющий их регистрировать.

Идея Виллема Эйнтховена остается актуальной и в наши дни при проведении исследований работы сердца.
Появление первого серийного кардиографа
В 1911 году Cambridge Scientific Instrument Company выпускает первые серийные кардиографы, позволяющие вести запись посредством проекционного оптического регистратора на специальной светочувствительной ленте. Ванны с солевыми растворами выполняли функцию электродов для 3 отведений.

Размер электрокардиографа в то время был настолько большим, что специалисты с трудом могли передвигать его с места на место. Речи о возможности транспортировки на дальние расстояния, о выездах к пациентам на дом даже и не было.
Появление дополнительных отведений
Специалисты понимали, что необходимо повысить эргономику электрокардиографа, уменьшить его габариты, сделать его портативным, увеличить точность снятия показаний, так как это позволит поднять и сам уровень диагностики на совершенно новый уровень.
Вильсон и Гольдерберг в 1942 году решили, что необходимо использовать еще 3 отведения, если недостаточно стандартных. Тогда была изменена конструкция аппарата ЭКГ, которая и сейчас считается наиболее правильной.
Первые переносные электрокардиографы
В 50-е годы прошлого века электрокардиограф впервые оснащается ламповым усилителем. Также специалисты предлагают использовать выносные накладные электроды, малогабаритный регистратор на рулонной бумаге.

Данные изменения существенно повлияли на размеры и вес аппарата, что со временем позволило ему стать портативным. Хотя в те дни электрокардиограф все еще мог весить больше 10 кг.
Первая портативная конструкция кардиографа
Американский биофизик Норман Джеффри Холтер создает электрокардиограф с портативной конструкцией в 1959 году. Механическая система такого аппарата была расположена внутри чемодана, причем общий вес составлял всего лишь 2 кг. Первая модель портативного кардиографа с таким весом произвела настоящий фурор, и имя Холтера вошло в историю.

Новый тип электрокардиографа отличался повышенной эргономикой. Теперь запись показаний стала возможной не только в клинике, но и за ее пределами. Медики давно ждали появления такого оборудования.
В 60-70 годы идея американского ученого была развита дальше. Теперь стали использоваться полупроводниковые элементы. В тот период удалось уменьшить конструкцию электрокардиографа до размера энциклопедии.
Такое устройство работало на основе батарейного питания, было полностью защищено от ударов при транспортировке за счет прочного корпуса.
Электрокардиографы сегодня
С каждым десятилетием габариты электрокардиографа уменьшались. Вскоре стали появляться многоканальные аппараты ЭКГ с минимальным весом и расширенным функционалом.
Система электрокардиографа стала автоматизированной, что позволяет проводить анализ кардиограмм значительно быстрее. Многие производители стали оснащать свои аппараты ЭКГ встроенным термопринтером и специальным интерфейсом для передачи результатов на ПК.

Благодаря новым дополнительным возможностям значительно повысилась эргономика, а также уровень диагностики. В настоящее время электрокардиографы не вызывают трудностей при транспортировке, поэтому теперь врач может проводить диагностику в любом месте.
Электрокардиографы будущего
Технологии стремительно развиваются, и на рынке уже начали появляться инновационные аппараты ЭКГ карманного формата. Если верить прогнозам, очень скоро электрокардиограф уменьшится до размеров айфона и станет еще более доступным.

Пациенты смогут самостоятельно отслеживать изменения в работе сердца и выявлять подозрительные отклонения от нормы, что позволит своевременно обнаруживать патологии и приступать к лечению.
Электрокардиография - теория и практика

Электрокардиография (ЭКГ) входит обязательной частью в алгоритм диагностики патологии сердечно-сосудистой системы, головного мозга (в том числе инсульта). Также дает функциональную характеристику работы сердца, его возможностей и запаса прочности.
Методика проста, досконально изучена и доступна в любом медицинском учреждении. Но мало записать ЭКГ, ее еще нужно правильно расшифровать. Здесь от врача требуется опыт и внимательность.
Техническое обоснование методики
ЭКГ основана на регистрации электрических потенциалов, которые возникают в сердечной мышце при ее ритмичных сокращениях. Человеческое ухо слышит это как стук сердца.
Для регистрации электрических импульсов, генерируемых сердечной мышцей, применяется прибор электрокардиограф. Аппараты разные, обладают разными возможностями. Аппаратура на цифровых технологиях помогает представить информацию, полученную во время ЭКГ в удобном виде, и даже сразу предлагает вероятный диагноз
Результат ЭКГ представляет собой особый график, который бывает сложно правильно интерпретировать. Но если расшифровку сделать профессионально, то можно составить мнение не только о функции сердца, но и процессах, происходящих во всем организме.
Одна лишь запись кардиограммы не позволяет сделать однозначные выводы о состоянии пациента. Поэтому ЭКГ дополняет комплекс обследования неврологического больного. Ее данные синхронизируются с другими инструментальными методиками.
Регистрировать электрические импульсы сердца научились после того, как были изобретены специальные усилители микротоков.
Попытки улавливать потенциалы мышц сердца (миокарда) в процессе сокращения и расслабления, предпринимались с XIX века.

Теоретическое обоснование методики
Сердце - мышечный орган. Его сокращение и расслабление сопровождаются изменениями электрических потенциалов внутри кардиомиоцитов и в межклеточном пространстве.
Изоэлектрические потенциалы сердца изменяются в зависимости от его состояния. Их регистрацию применяют в клинической практике с диагностической целью для выявления патологии сердечной мышцы. Как функционального (отмечается при вегетососудистой дистонии), так и органического (инфаркт, кардиосклероз), характера.
Откуда берется микроимпульс
Электрические импульсы возникают в сердечной мышце вследствие того, что ее клетки (кардиомиоциты), постоянно обмениваются с внеклеточной средой ионами натрия, калия, хлора и кальция. На определенном этапе возникает критическая разница потенциалов между внутренностью клетки и внешним пространством, что и приводит к возникновению короткого электроимпульса.
Каждая отдельная мышечная клетка, мышечное волокно и, соответственно, сердце в целом, являются источниками тока. Их электродвижущую силу можно измерить, поместив электрод непосредственно на мышцу, или недалеко от нее.
Упрощенно, сердце представляет собой электрический диполь. Два разноименных полюса его соединяются силовыми невидимыми линиями, в совокупности образующими электромагнитное поле вокруг органа.
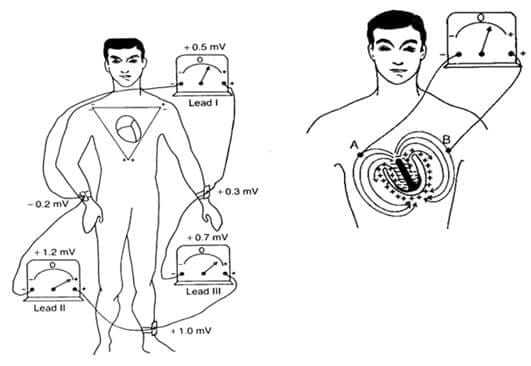
Чтоб полно оценить электродвижущую силу, создаваемую диполем, необходимо помещать электроды для регистрации импульсов в разных областях этого поля.
Сердце, по сути, идентично источнику электрического поля, элементу питания с положительным и отрицательным полюсом. Между которыми ритмически проходит разряд, сопровождающийся сокращением мышцы.
Поэтому результат ЭКГ будет формироваться направлением силовых линий диполя и осью, на которой располагается электрод.
Что записывает электрокардиограф
Миокард состоит из мышечных клеток и волокон, в каждом имеется свое направление движения импульса, разряда. Направления движения импульса в отдельных таких элементах различаются. Поэтому на ЭКГ мы регистрируем суммарный потенциал кардиомиоцитов в конкретный момент времени. В результате отслеживаем вектор движения электроимпульса сердца.
В момент возбуждения мышцы сердца происходит сложное движение этого вектора в трех плоскостях пространства. По направлению от начальной точки сокращения (в норме - правое предсердие), через желудочки и до конечной - межжелудочковой перегородки.
Наглядно в графическом виде, движение этого вектора представляется при регистрации ЭКГ в одном из отведений, о которых расскажем ниже.
Эйнтховен предложил классические три отведения от конечностей. С их помощью оценивается движение вектора импульса сердца в плоскости, перпендикулярной земле (фронтальной). Для практической медицины эти данные имеют первоочередное значение.
Устанавливаемые прямо на грудную клетку электроды (по Вильсону), регистрируют путь импульса в горизонтальной плоскости. То есть, параллельной земле. Их данные предоставляют больше данных о характеристиках желудочков.
График ЭКГ
Результирующий импульс, вектор, улавливается и выводится в визуальном виде электрокардиографом.
В зависимости от типа прибора - на дисплей или бумагу. Результат при этом имеет сложной кривой линии с направленными вверх и вниз зубцами. На рисунке это P, Q, R, S, T. Зубец U бывает непостоянным и регистрируется у отдельных людей.
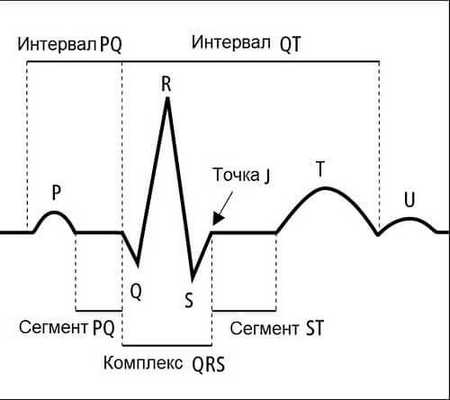
Высота и глубина зубцов на электрокардиограмме определяется не только силой генерирующих их импульсов, но и удаленностью электрода от их источника. С удалением от источника тока, электрод воспринимает импульсы как более слабые. На расстоянии свыше 12 см, эта зависимость прослеживается нечетко.
Отведения записи ЭКГ
В специализированных учреждениях еще применяют чреспищеводные электроды и два, помещаемые на спину. В рутинной клинической практике их не используют.
Впервые зарегистрировать биоэлектрические импульсы сердца с помощью двух электродов, удаленных от него, удалось в 1887 году голландцу Виллему Эйнтховену.
Затем добавили грудные монополярные электроды (предложил американец Вильсон). И самыми последними, исторически, стали применять усиленные отведения (по Гольдбергеру). Эти методики мы рассмотрим ниже.
Сейчас сложился стандарт, что кардиограмма снимается в 12 поверхностных отведениях. Датчики крепятся по одному на конечности и шесть прямо на кожу грудной клетки:
- первое стандартное отведение - электрод красного цвета к правому запястью (I);
- второе стандартное отведение - желтый датчик на левое запястье (II);
- третье стандартное отведение - датчик с зеленой окраской на левую лодыжку (III);
- и шесть униполярных грудных электродов, крепящихся непосредственно над областью сердца.
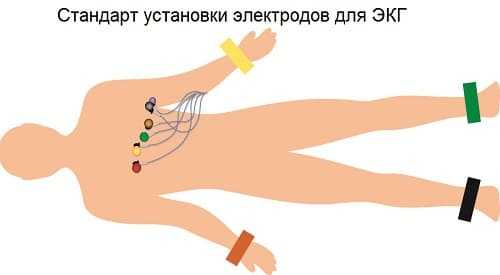
К лодыжке справа крепится заземляющий электрод черного цвета.
С рук и ног записываются 3 отведения (рука правая, левая и левая лодыжка), еще 3 с усилением (по Гольдбергеру). В сумме с 6 электродами с грудной клетки (по Вильсону) и получается 12 отведений. Это минимальный объем регистрации ЭКГ.
Путь вектора по треугольнику Эйнтховена
При регистрации стандартных биполярных отведений, между активными электродами (красный, желтый, зеленый), проводится воображаемая линия. Ее называют осью отведения.
Три оси отведений образуют собой треугольник, который носит имя Эйнтховена. Из точки локализации сердца, к сторонам треугольника проводят перпендикуляры. Места пересечений этих высот теугольника делят оси на положительную и отрицательную части.
Соответственно, электродвижущая сила отдельных участков сердечной мышцыпроецируется на положительную на или отрицательную часть оси. От этого зависит направление зубца на электрокардиограмме.
В качестве положительных регистрируются зубцы P, R, T, а в качестве отрицательных - Q, S, в отдельных отведениях - P и T. Названия зубцам дал сам Эйнтховен в 1895 году.
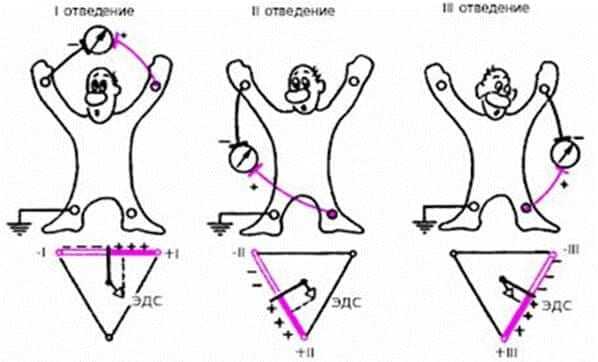
Для упрощения анализа электрокардиограммы и отслеживания вектора электродвижущей силы (ЭДС) сердечной мышцы, допускается смещение воображаемых осей биполярных отведений так, чтобы они проходили через центр сердца.
В итоге получаем систему координат с тремя осями, углы между которыми равны 60°. Так, как и в классическом треугольнике Эйнтховена.
Такое смещение не изменяет результата ЭКГ, так как полученные оси параллельны исходным. Следовательно, проекции вектора электродвижущей силы на них аналогичны.
На ленте ЭКГ или экране аппарата, стандартные отведения обозначаются просто римскими цифрами: I (первое), II (второе) и III (третье).
Усиленные отведения
ЭКГ от трех стандартных отведений от конечностей, дополняется тремя усиленными отведениями. Методику предложил в 1942 году американский кардиолог Гольдбергер.
Роль положительного, активного полюса, отводится одному из электродов стандартного отведения, а отрицательный полюс формируется за счет соединения двух других.
График ЭКГ, записанный по методу Гольдбергера, маркируется не так, как стандартные по Эйнтховену. Здесь применяются английские буквы:
- первая буква - «a» - augmentet - «дополненный, усиленный»;
- вторая - «V» - voltage - «напряжение»;
- третья буква обозначает, какая конечность играет роль положительного полюса: r - right - правая рука, l - left - левая рука, f - foot - левая нога.
Часть оси при униполярном отведении, идущая от центра сердца к «активной» конечности, считается положительной. Та ее часть, которая продолжается за центром сердца - отрицательная.

Частично, оси усиленных отведений совпадают с осями стандартных.
Так, кривая, полученная в отведении aVl, похожа на кривую первого отведения. График aVr является практически зеркальным отражением перевернутого второго отведения. В свою очередь, aVf похожа и на второе, и на третье отведение.
Грудные электроды
В 1934 году, еще до Гольдбергера, Вильсоном была разработана система униполярных отведений. Используется она и поныне. Применяется шесть активных электродов, каждый помещается на строго установленную точку грудной клетки. Роль «массы», отрицательных электродов, играют три стандартные, с конечностей. Они объединяются между собой, дополняются сопротивлением. Их общий потенциал приблизительно равен 0,2 mV и, таким образом, приближается к нулевой отметке.
В настоящее время шесть грудных отведений по Вильсону используются при электрокардиографии всегда. Обозначаются латинской литерой V и цифрой от 1 до 6.
Для записи каждого грудного отведения предусмотрено стандартное место:
- V1 - первый электрод помещается сразу справа от грудины, на уровне четвертого межреберья.
- V2 - устанавливается аналогично в том же межреберье, но на этот раз сразу слева от грудины.
- V3 - теоретически, точка установки расположена по окологрудинной линии в четвертом межреберье. На практике же, это место определяется как расположенное между вторым и четвертым электродами.
- V4 - электрод устанавливается в пятом межреберном промежутке, по линии, проведенной через середину левой ключицы.
- V5 - электрод находится в том же межреберье. Но на его пересечении с линией, проведенной вертикально через передний край подмышечной впадины.
- V6 - располагается в пятом межреберном промежутке по средней подмышечной линии.

Грудные отведения существенно дополняют ЭКГ, снятую со стандартных и усиленных отведений. Потому что они дают информацию о перемещении ЭОС в горизонтальной плоскости. А от конечностей получаем движение вектора в плоскости фронтальной.
Шесть осей
В 1943 году Бейли попробовал совместить оси стандартных и усиленных отведений. В результате чего вместо трехосевой, Эйнтховенской, получилась система координат с шестью осями. Считается, что так лучшим образом отражается перемещение электрической оси сердца во фронтальной плоскости в процессе сердечного цикла.
В системе Бейли все шесть осей проходят через воображаемую середину сердца. По расположению относительно электрода с «+» или «-» знаком, оси делятся, в свою очередь, на положительную и отрицательную части.
Следует помнить о том, что электрокардиографическая кривая в каждом отведении отражает лишь проекцию ЭДС сердца на одну из шести осей. Врачам нужно установить положение электрической оси сердца на фронтальной плоскости в отдельный момент времени. Поэтому необходимо сопоставлять данные сразу всех шести кривых.
Система Бейли позволила ввести такой диагностический критерий, как положение электрической оси сердца (ЭОС).
Величину отклонения ЭОС во время сокращения и расслабления оценивают в градусах. За нулевую отметку (0°) принимается воображаемая линия, проходящая между центром сердца и положительным электродом первого стандартного отведения.
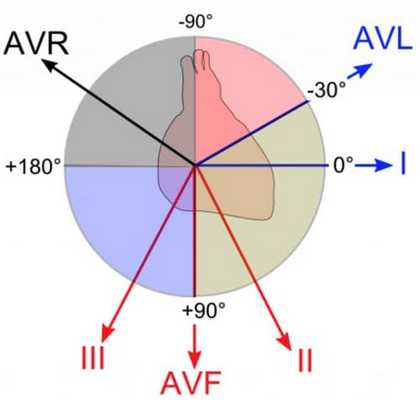
Таким образом, положительные электроды других стандартных и усиленных отведений имеют следующее расположение:
- отведение II +60°;
- усиленное aVf +90°;
- третье стандартное +120°;
- усиленное aVl -30°;
- усиленное aVr -150°.
Оси aVl и стандартного II, aVf и первого отведения, aVr и III стандартного отведения взаимоперпендикулярны.
Проходит она по-разному в зависимости от анатомического расположение органа: вертикально у астеников, горизонтально у гиперстеников.
Если анатомическая локализация сердца и электрическая его ось не совпадают, это важный диагностический критерий патологии.
Читайте также:
- Рентгеновский снимок с переломом правой ключицы: описание, заключение
- Чинга (моноартрит сустава пальца)
- Степень анозогнозии пациентов при поступлении. Мотивы обращения наркоманов в клинику
- Отравления народными лекарствами в США
- Техника тенодеза бицепса при дегенеративном повреждении верхних отделов суставной губы плечевого сустава (SLAP)
