История хирургии слуховых косточек
Добавил пользователь Алексей Ф. Обновлено: 09.01.2026
ЛОР-болезни:
Популярные разделы сайта:
Сроки операций при пороке развития уха. Возраст детей для операции на ухе при врожденной аномалии
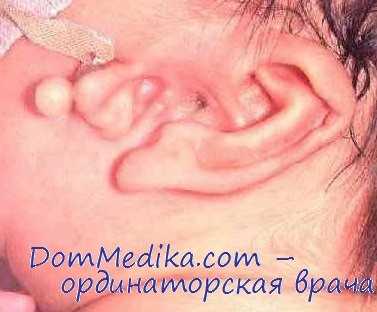
В настоящее время достаточно четко установлены показания и противопоказания к хирургическому лечению врожденных уродств органа слуха. Большинство авторов, рекомендуя операции, учитывают наличие одностороннего или двустороннего дефекта развития.
Считается оправданным раннее хирургическое вмешательство при двустороннем пороке развития наружного и среднего уха с наличием выраженной тугоухости. Так, J. Miodonsky, И. И. Щербатов, J. Pelerin, J. Delannay, F. Sojas, H. F. Schuknecht рекомендуют проводить оперативное лечепие в возрасте 2—3 лет.
В то же время в последние годы большинство отечественных и зарубежпых отохирургов, учитывая трудности клинико-аудиологического и рентгенологического обследования, а также сложность техники выполнения операции и послеоперационного лечения, придерживаются более поздних сроков вмешательства [Лапченко С. П., Тарасов Д. И. и др., Гукович В. А., Балясинская Г. Л., Ombredanne M., Paulsen К., Pulec J. L., Freedman H. M.].
Так, С. Н. Лапченко и И. Л. Кручинина с соавт. на основании личного практического многолетнего опыта и анализа данных литературы утверждают, что наиболее подходящим для оперативной коррекции органа слуха при его врожденной неполноценности развития является возраст детей 4—5 лет. Мы в своей деятельности придерживаемся аналогичных сроков операций. Считаем, что более поздпие сроки мало оправданы, так как имеющийся дефект слухоречевого и психосоматического развития поздпее с возрастом ребенка труднее поддается исправлению.
Кроме того, слухоулучшение в указанный период часто позволяет в дальнейшем подготовить таких детей к посещению обычных общеобразовательных школ. В настоящее время имеющиеся в практической детской аудиологии способы исследования дают возможность достаточно убедительно получить достоверные данные о функции слухового аппарата именно у детей 4—5-летнего возраста.
Последние в общем характеризуются различной степенью тугоухости по типу нарушения звукопроведения через воздух и сохранности функции звуковоспринимающего аппарата. Нарушение звукопроведения варьирует в зависимости от формы порока в пределах 40—60 дБ, кривая костной проводимости располагается в зоне речевых частот на уровне 10—15 дБ при костно-воздушном интервале 30—45 дБ.
Наиболее сложным является вопрос о сроках хирургического вмешательства при одностороннем пороке развития наружного и среднего уха. Некоторые отохирурги считают нецелесообразным вообще слухоулучшающее вмешательство при данной патологии. Свое мнение они обосновывают наличием у части больных осложнений при операциях, в частности, возникновением хронических гнойных средних отитов, вторичных стриктур паружного слухового прохода и т. п., а главным образом достаточно хорошим слухом на другое ухо, развитой речью и нормальным психосоматическим развитием ребенка. У таких больных, по мнению этих авторов, рекомендуется проводить косметические вмешательства на наружном ухе, а в дальпейшем в зависимости от желаний уже взрослого больного — слухоулучшающий этап операции.
Все же большинство оториноларингологов, особенно специалистов по детской хирургии, придерживаются другого взгляда на сроки лечения врожденных уродств органа слуха. Целесообразным считается устранение хирургическим путем одностороннего дефекта развития уха при хорошем слухе на другое ухо в возрасте не старше 10— 14 лет.
Н. Wullstein подчеркивает, что своевременное вмешательство на втором ухе значительно расширяет слуховые возможности, создает бинауральный слух и придает психоаудиологическую уверенность в таком возрасте, когда развивающийся организм получает из внешней среды очень интенсивную информацию. Указанного мнения придерживаются и многие отечественные оториноларингологи, занимающиеся данной проблемой.
Тимпанопластика
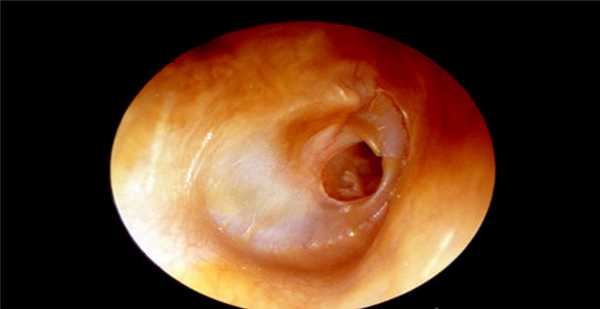
Тимпанопластика - это хирургическое вмешательство, заключающееся в санации полости среднего уха и в восстановлении естественного положения находящихся здесь косточек (молоточка, наковальни и стремечка). Завершается данная операция мирингопластикой, то есть реконструкцией барабанной перепонки.
Реконструктивные операции при хронических гнойных средних отитах, предусматривающие санацию уха и улучшение слуха, получили название тимпанопластики. Их начали внедрять в клиническую практику в 50—60-х годах XX века, и в настоящее время они нашли широкое применение при самых различных видах деструкции звукопроводящего аппарата среднего уха, часто без сочетания с санирующим вмешательством. Термин «тимпанопластика» стал означать лишь реконструктивный тип операции вне связи с санирующей, поэтому для обозначения одномоментного выполнения хирургической санации и реконструкции указывают оба вида вмешательств: «санирующая операция (реоперация) с тимпанопластикой (первичной, повторной) ».
При этом характер и объём производимых мероприятий напрямую зависят от степени поражения звукопроводящей системы. На практике принято выделять четыре основные группы патологических форм.
- К первой относят сухие перфорации барабанной перепонки при достаточной подвижности цепи слуховых косточек и лабиринтных окон, когда речь идёт, по сути, о пластическом закрытии имеющегося дефекта в барабанной перепонке (мирингопластике).
2. Вторая группа - воспалительные процессы, локализующиеся в среднем ухе. Цепь косточек здесь не нарушена, и более-менее цел трансформационный механизм. Сюда входят различные по своей тяжести отиты (как эпи- и мезотимпаниты), неосложнённые либо в сочетании с холестеатомой (опухолевидным образованием), грануляциями и т. д.
3. Гнойные отиты, сопровождающиеся нарушением системы трансформационного механизма по типу перерыва в цепи косточек и т. п. - это третья группа.
4. Четвёртая - сухой адгезивный процесс (срастание двух соприкасающихся поверхностей) в барабанной полости в результате перенесенного отита.
По предложению Вульштейна (Wullstein, 1968 г. ) выделяют пять типов тимпанопластики:
- трансмеатальная пластика (устранение дефекта барабанной перепонки), выполняемая через наружный слуховой проход;
- аттико-антротомия с формированием при помощи свободного трансплантата большой тимпанальной системы щадящим отношением к цепи слуховых косточек и сохранившейся функционально годной части барабанной перепонки;
- радикальная операция с использованием кожного лоскута в отсутствии барабанной перепонки, а также молоточка и наковальни при интактном стремечке (создание упрощённой тимпанальной системы) ;
- радикальное вмешательство, производимое при аналогичных дефектах в среднем ухе, что и в предыдущем случае, но уже в отсутствии ножек стремечка, когда в роли трансплантата выступает сохранившаяся основная, натянутая часть барабанной перепонки, обрамлённая костным кольцом, или свободный лоскут, которые приживляют к промонториуму непосредственно у края открытого овального окна;
- радикальная операция и фенестрация на горизонтальном полукружном канале при иммобилизации стремечка на фоне резидуального или отосклеротического процесса.
Существует и другая, более поздняя классификация тимпанопластики, разработанная Мирко Тосу (Mirko Tos, 1993 г. ), согласно ей тимпанопластику I типа (мирингопластику) назначают при интактной цепи слуховых косточек, II тип тимпанопластики представляет собой оссикулопластику при нарушенной цепи слуховых косточек и сохранённом стремени, III тип операций предполагает введение колумеллы между рукояткой молоточка или трансплантатом барабанной перепонки и основанием стремени, IV тип - это экранирование окна улитки при подвижном основании стремени (соответствует тимпанопластике IV типа по Вульштейну) и V А тип - фенестрация латерального полукружного канала при отсутствии всех слуховых косточек и фиксации основания стремени, такая операция включает в себя экранирование окна улитки и в принципе соответствует тимпанопластике V типа по Вульштейну. Тимпанопластика V В типа по Мирко Тосу сопровождается удалением фиксированного основания стремени и введением жировой ткани в нишу окна преддверия.
Показания и противопоказания
Тимпанопластика показана большинству больных хроническим гнойным средним отитом. Однако в настоящее время некоторые хирурги предпочитают производить тимпанопластику на «сухом» ухе, т. е, либо после проведенного санирующего (консервативного или хирургического) лечения, либо после спонтанной ликвидации воспалительного процесса. Другие хирурги выполняют тимпанопластику более широко, часто сочетая ее с санирующей операцией.
Различают клинико-морфологические и функциональные показания к тимпанопластике.
В основе клинико-морфологических показаний лежит степень патологоанатомических разрушений и интенсивность воспалительных изменений. Хирург может попытаться осуществить тимпанопластику почти в каждом случае хронического среднего отита, за исключением тех случаев, когда она противопоказана. Намного труднее сохранить сформированную систему звукопроведения.
Противопоказания могут быть безусловными и условными.
- К безусловным относят любые внутричерепные осложнения, холестеатому барабанной полости, полную облитерацию слуховой трубы и общие тяжелые заболевания.
- Условными можно считать «эпидермизацию» барабанной полости, непроходимость слуховой трубы, иммобильность окон лабиринта, глухоту, заболевания верхних дыхательных путей, аллергические заболевания и др.
Вопрос о тимпанопластике на единственном слышащем ухе решают очень осторожно и индивидуально. Если объем минимален (например, только мирингопластика или инкудопластика), то хирург может выполнить операцию. Однако если при реконструкции требуется удаление рубцовой ткани из ниши окон лабиринта или если дефект барабанной перепонки большой и колюмелла устанавливается между основанием стремени и трансплантатом, когда трудно рассчитать наиболее рациональную длину колюмеллы, то от операции следует отказаться.
Для планирования этапности тимпанопластики удобно разделить все формы перфоративных средних отитов на «сухие» и экссудативные (гнойные и негнойные). Негнойные экссудативные формы можно расценивать как гнойные в стадии длительной ремиссии, но клинически протекающие с преобладающим поражением слизистой оболочки. В зависимости от характера выделений и состояния слизистой
оболочки они могут быть серозными и мукозными (секреторными). В свою очередь среди гнойных форм можно условно выделить формы с преобладанием поражения костной ткани (кариозные, грануляционные) или слизистой оболочки (гиперпластические, секреторные) и с образованием холестеатомы.
Такая классификация удобна для определения этапности тимпанопластики и подготовки уха к ней. Перед тимпанопластикой во всех случаях полезно провести курс общеукрепляющей терапии и обязательно санацию верхних дыхательных путей с восстановлением носового дыхания. Наличие «сухого» уха определяет возможность выполнения тимпанопластики без особой подготовки, если нет противопоказаний. При гнойных отитах необходимо провести 1—2-недельный курс предварительной интенсивной консервативной терапии. При заметной тенденции к выздоровлению целесообразно курс консервативной терапии продолжить далее с тем, чтобы через 3— 6 мес произвести тимпанопластику на «сухом» ухе без расширенного вмешательства. В других случаях после 1—2-недельной терапии следует приступить к санирующей операции, во время которой хирург решает вопрос о возможности и этапности тимпанопластики.
Тимпанопластика на этапе санирующей операции возможна в следующих случаях:
1) при сохранении малоизмененной слизистой оболочки на медиальной стенке барабанной полости в пределах не менее 1/3, главным образом в области устья слуховой трубы, окон лабиринта и промонториальной стенки;
2) при хорошей проходимости слуховой трубы;
3) при отсутствии холестеатомы в барабанной полости;
4) при отсутствии костной облитерации окна улитки.
Холестеатома
Санирующие операции среднего уха выполняются при хроническом воспалении среднего уха (хроническом гнойном среднем отите); они проводятся с целью избавления больного от хронического очага инфекции и предупреждения развития тяжелых и опасных для жизни ушных (отогенных) осложнений (как менингит, абсцесс мозга, арахноидит и др.) и с целью предупреждения вторичного кохлеарного неврита (нейросенсорной тугоухости), развивающегося вследствие проникновения во внутреннее ухо токсических продуктов воспаления среднего уха. В последние десятилетия санирующие операции стали выполнять и с целью «подготовки» среднего уха (первый этап) к слухоулучшающей операции (второй этап).
Разработано много методик санирующих операций, отличающихся между собою как хирургическим подходом (через заушный или внутриушной разрез), так и объемом удаляемой кости. Разнообразие методик операций позволяет выбрать наиболее подходящую для конкретного больного в зависимости от особенностей воспалительных изменений, степени слуховых нарушений, состояния слуховой трубы, общего состояния больного и т. д. Следует иметь в виду, что чем длительнее течение хронического среднего отита (например, несколько десятилетий), тем больше объем операции и тем меньше шансов на полное избавление больного от выделений из уха и на возможность проведения слухоулучшающей операции.
Основным показанием для санирующей операции являются непрекращающиеся выделения из уха или временно прекращающиеся под влиянием лечения. Они могут быть обильными и скудными; гнойными, слизистыми или слизисто-гнойными, реже водянистыми. Иногда выделения прекращаются, но при протиранин уха ваткой, навернутой на зонд или спичку, удаляется зловонная корочка или просто эта ватка имеет неприятный запах. Это указывает на то, что при кажущемся отсутствии выделений воспаление продолжается, но выделения настолько небольшие, что успевают высохнуть, превращаясь в корочку. Другим показанием для санирующей операции служит тупая боль в ухе, головокружение и тугоухость. Следует отметить, что в некоторых случаях, как, например, при небольшой перфорации барабанной перепонки, при ее локализации в верхнем отделе перепонки, при сохранении слуховых косточек, слух может быть нормальным. Однако это не означает, что санирующая операция не нужна. Нередко при почти нормальном слухе развивается холестеатома, которая всегда представляет угрозу для здоровья, а потому подлежит полному удалению при операции. Иногда во время санирующей операции у таких больных удается сохранить слух. Если же откладывать операцию на отдаленное время, то холестеатома может настолько разрушить структуры среднего уха и ухудшить слух, что выполнить слухоулучшающую операцию уже не удается.
Санирующая радикальная операция заключается в создании общей костной полости с гладкими стенками, сообщающейся со слуховым проходом. Иными словами, формируется единая полость среднего уха, как бы широко открытая в слуховой проход. При операции удаляются все «поражённые» элементы среднего уха, включая изменённые слуховые косточки, даже если они частично разрушены воспалительным процессом. Обычно радикальная операция выполняется заушным путем.
При небольших разрушениях элементов среднего уха, как, например, в начальной стадии развития эпитимпанита, можно ограничиться небольшой операцией, называемой аттикотомией. Ее выполняют через наружный слуховой проход. При этой операции удаляют небольшой участок костной ткани и формируют небольшую полость. Как правило, после такой операции можно в дальнейшем произвести и слухоулучшающую операцию.
Существует еще одна операция, называемая раздельной аттикоантротомией, которая включает элементы радикальной операции и аттикотомии. Она проводится обычно при хронических гнойных мезотимпанитах, когда воспалительным изменениям в основном подвергаются слизистая оболочка среднего уха и нет холестеатомы. Одновременно проводят и слухоулучшающий этап операции (тимпанопластику). При этой операции, как и при аттикотомии, используют операционный микроскоп.
Помимо указанных основных 3 видов санирующих операций существует множество модификаций.
Успех операции во многом зависит от общего состояния больного и от выполнения необходимого режима после операции.
Перед операцией выясняют: нет ли противопоказаний к операции или какой-либо патологии в других органах, которая может повлиять на исход операции. Прежде всего не должно быть кариозных зубов и гнойного синусита. При необходимости зубы должны быть санированы. Лечению подлежит патология глотки (хронический тонзиллит), носа и около носовых пазух. Инфекция в носу и глотке может способствовать вялому послеоперационному заживлению.
Весьма существенное место занимает подготовка уха к операции, которую проводят как в поликлинике, так и в стационаре. В поликлинике проводят местное лечение (капли), иногда по показаниям смазывают мазью или инсуфлируют порошок; иногда проводят инъекции витаминов и т. д. Перед операцией в стационаре тщательно осматривают ухо под микроскопом, промывают, очищают слуховой проход от корочек и, иногда, назначают инъекции препаратов или таблетированные лекарства.
Накануне операции больной должен принять душ, так как после операции он будет лишен этого удовольствия в среднем на 7-10 дней; очистить кишечник, принять на ночь таблетку успокаивающего или снотворного препарата. В день операции с утра не следует принимать пищу и жидкости. Волосы около уха должны быть коротко подстрижены и на 2—3 см выбриты. Операция продолжается обычно 1—3 часа в положении лежа на спине; проводится она обычно под местной анестезией или под общим обезболиванием (вид обезболивания определятся индивидуально). Операцию, как правило, больные переносят легко и безболезненно.
Послеоперационный режим как в стационаре, так и после выписки назначается отохирургом индивидуально в зависимости от характера и особенностей операции. Обычно уже на другой день больным разрешают вставать. Ограничение ходьбы, резких движений длится 3—7 дней. Более свободный режим с прогулками по коридору, а в летнее время — на больничном дворе обычно назначают после полной перевязки, т. е. после полного извлечения из уха всех тампонов. В период пребывания в стационаре больному назначают лечение, направленное на ускорение заживления послеоперационной полости, и проводят ежедневные перевязки. Часто назначают физиотерапевтические процедуры. Лечение в стационаре продолжается от 3 до 7 дней; при вялом заживлении этот срок иногда удлиняется. Перевязки заключаются в смене тампонов в первые 7-10 дней, удалении раневого отделяемого и введении в ухо лекарственных препаратов.
При выписке из стационара отохирург в эпикризе отмечает характер операции, рекомендуемый послеоперационный режим и указывает при необходимости медикаментозное лечение, которое проводится в поликлинике по месту жительства. С учетом особенностей операции и заживления в справке отмечают также примерный срок домашнего режима с правом продления больничного листа. Обычно он продолжается 1—2 недели после выписки.
В течение первых 6 месяцев необходимо избегать инфицирования уха. Не следует переохлаждаться, купаться в открытых бассейнах, а при пользовании ванной или душем, особенно при мытье головы, следует плотно закрывать слуховой проход ватой, смоченной стерильным вазелином.
Обычно выделения из уха прекращаются через 4 недели, почему больной в течение этого срока наблюдается врачом, который очищает ухо. Иногда выделения продолжаются более длительный срок; в этом случае сам больной может по указанию врача смазать мазью или закапать лекарства. При резкой смене погоды, изменении атмосферного давления может возникать в течение многих лет тупая боль в оперированном ухе. В этом случае следует помассировать кожу впереди козелка в заушной области.
По мере необходимости врач назначает частые или редкие посещения к нему; в первые 6 месяцев обычно больной должен осматриваться врачом 1 раз в месяц, а затем реже — 1 раз в 2—3 месяца до 1 года после операции. Весь этот период следует избегать не только переохлаждения, но и контакта с больными гриппом и простудными заболеваниями. При остром воспалении дыхательных путей и при гриппе следует обратиться к врачу.
Большое значение как до операции, так и после нее имеют общеукрепляющие процедуры, направленные на повышение защитных сил, улучшение общего кровообращения и обогащение кислородом. Правильное чередование труда и отдыха, регулярные занятия физической культурой и пребывание на свежем воздухе способствуют закаливанию организма.
В комплекс физических упражнений целесообразно включить такие, которые усиливают объем дыхания. Полезен бег или быстрая ходьба, облегченный физический труд, глубокое дыхание, повороты и вращения головы и шеи.
Питание должно быть полноценным, разнообразным с включением белковых продуктов (молока, творога, нежареного мяса) и витаминизированной пищи (овощи, фрукты, соки). Ни в коем случае нельзя употреблять спиртные напитки, включая и пиво, так как они усиливают секрецию слизи и выделения из уха. Во всяком случае этот запрет категориченв течение двух лет, даже при хорошем заживлении.
Соблюдение перечисленных рекомендаций, своевременные посещения врача способствуют надежному заживлению и полному избавлению больного от выделений из уха. Для тех больных, которым назначается вторая — слухоулучшающая операция, соблюдение отмеченных правил увеличивает шансы на ее эффективность.
Санирующая операция на ухе
Санирующая операция (существует много названий в зависимости от распространенности хронического среднего отита: аттикотомия, аттикоантротомия, антромастоидотомия, аттикоантромастоидотомия, радикальная операция) заключается в очищении всех пространств среднего уха, заполненных патологической тканью (холестеатома, грануляции, измененная слизистая оболочка), то есть ликвидируется очаг хронической инфекции в ухе. Для доступа ко всем заинтересованным зонам требуется частичное изменение анатомии за счет удаления стенки слухового прохода, измененных элементов цепи слуховых косточек, барабанной перепонки, части сосцевидного отростка. Такая операция завершается обычно восстановлением анатомии, приближенной к нормальной, в том числе тимпанопластикой (т.е. восстановлением барабанной перепокни). Восстановление осуществляется аутотканями пациента (хрящ ушной раковины, фасция височной мышцы, костная стружка).
Цели операции:
— ликвидировать очаг инфекции в полостях среднего уха (санация);
— закрыть перфорацию барабанной перепонки;
— восстановить нормальную анатомию и работу барабанной перепонки и среднего уха;
— избавить пациента от обострений хронического гнойного среднего отита.
Особенности
Успех операции во многом зависит от правильной предоперационной подготовки и выполнения необходимых рекомендаций, соблюдение особенного режима после операции как во время пребывания в стационаре, так и дома.
Среднее ухо представляет собой ряд воздухоносных полостей, сообщающихся между собой, а также через слуховую трубу с носоглоткой, и следовательно, с окружающей средой. Поэтому велик риск легкой инфицируемости полостей среднего уха при наличии острой или хронической инфекции в полости носа или носоглотки.
Сравнительно слабое кровоснабжение барабанной полости, барабанной перепонки, слухового прохода делает эту область неблагоприятной для приживления пересаженных для реконструкции тканей (трансплантатов) и, как следствие, повторного развития перфораций. Потому важно правильно подготовиться к операции и соблюдать послеоперационный режим.
Важно помнить, что санирующая операция, как правило, проводится у пациентов с хроническим средним отитом, осложненным холестеатомным процессом, и всегда, даже при идеально сделанной операции, существует риск повторного развития холестеатомы.
Как подготовиться?
— для нормального функционирования реконструированной барабанной полости и уменьшения риска развития рецидива хронического отита необходимо свободное носовое дыхание, отсутствие очагов инфекции в области носа, его придаточных пазух, носоглотке, глотке. При наличии выраженного искривления перегородки носа, хронического риносинусита или хронического тонзиллита с частыми обострениями, которые существенно влияют на состояние здоровья, необходимо в первую очередь вылечить (обычно хирургическим путем) данные проблемы прежде, чем делать операцию на ухе. Однако, если риск развития осложнений хронического отита велик (менингит, внутричерепные осложнения и т.д.), то в первую очередь выполняется санирующая операция.
— любая операция — это стресс для человеческого организма, потому важно привести в порядок имеющиеся хронические заболевания: нормализовать артериальное давление при гипертонической болезни, уровень сахара крови при сахарном диабете и т.д.
— необходимо сдать анализы по списку за 2-4 недели до запланированного хирургического вмешательства;
— спланировать жизнь таким образом, чтобы период восстановления прошел гладко (см. Раздел послеоперационных рекомендаций).
Следует отметить, что предпочтительно проводить санирующую операцию в плановом порядке не ранее, чем через 3 месяца после последнего обострения хронического среднего отита. Чем меньше явления воспаления, тем легче проходит операция. Однако, нередко при ХГСО с холестеатомой стихания обострения добиться не удается. В этом случае назначается консервативная терапия в виде ушных капель до момента хирургического лечения, а операция не откладывается на долгий срок.
Как выполняется операция?
В день операции с утра нельзя принимать пищу и воду.
Хирургическое вмешательство проводится в день поступления или на следующий день после госпитализации в стационар, как правило, под наркозом (общей анестезией), реже — под местной анестезией. Способ анестезии обговаривается заранее и обусловлен наличием сопутствующей патологии (гипертоническая болезнь, ИБС, сахарный диабет, бронхиальная астма и т.д.), планируемым объемом, длительностью операции, а также пожеланиями пациента.
Доступ к среднему уху выбирается индивидуально в зависимости от анатомических особенностей и распространенности воспалительного процесса. Возможно вмешательство через слуховой проход (разрез внутри уха) и заушно (разрез в заушной области).
Небольшие операции как правило проводятся под местной анестезией через слуховой прохода, большие - под наркозом заушным доступом.
Санирующая операция заключается в очищении всех пространств, заполненных патологической тканью (холестеатома, грануляции, измененная слизистая оболочка). Чтобы тщательно очистить и осмотреть все отделы среднего уха, а потом восстановить анатомию среднего уха и постараться улучшить слух, во время операции частично или полностью может быть удалена стенка слухового прохода, измененные элементы цепи слуховых косточек, барабанной перепонки, части сосцевидного отростка.
Операция завершается восстановлением анатомии, приближенной к нормальной, в том числе тимпанопластикой. Восстановление осуществляется аутотканями пациента (хрящ ушной раковины, фасция височной мышцы, костная стружка), которые забираются в процессе. Так удаленная часть сосцевидного отростка замещается аутокостной стружкой и аутокостными чипсами, часть стенки слухового прохода восстанавливается с помощью фрагментов аутокости и аутохряща. Восстановление барабанной перепонки происходит с помощью аутотканей (хрящ, фасция височной мышцы, кожа). Для восстановления цепи слуховых косточек используются как аутоткани (смоделированные протезы из хряща, кости), так и специальные титановые протезы.
Следует оговориться, что первоочередной целью санирующей операции является удаление очага воспаления. Хирург старается улучшить или вернуть слух, но не всегда это возможно. В ряде случаев из-за выраженного воспаления, большого объема проводимой пластики. Иногда это может быть связано с тем, что слуховые косточки становятся неподвижными, в ухе сформировались грубые рубцы и/или пострадал слуховой нерв из-за особенностей и длительности воспалительного процесса в ухе.
Операция длится от 1,5 до 3 часов в положении больного лежа на спине с повернутой набок головой.
По окончании операции в наружный слуховой проход устанавливаются тампоны из полимерного материала на срок до 3-4 недель, на разрезы накладываются швы.
Общее состояние, болевые и другие ощущения после операции зависят от объема хирургического вмешательства и степени разрушений в полостях среднего уха. Кратковременно в течение нескольких часов после операции может кружиться голова, что связано с изменением в подвижности цепи слуховых косточек, давлением на мембраны внутреннего уха и в связи с тем, что операция проводится на голодный желудок, а также из-за вводимых пациенту специальных препаратов, чтобы уменьшить стресс и беспокойство. Потому сразу после операции необходимо соблюдение постельного режима. Иногда лечащий врач оговаривает сроки постельного режима и может рекомендовать находиться в горизонтальном положении 1-2 суток. Это может быть связано с особенностями операции. Лежать после операции рекомендуется на неоперированном ухе. Можно осторожно поворачивать голову, резкие повороты головы недопустимы.
При разрушении части внутреннего уха (полукружных каналов, улитки) головокружение после операции может быть выраженным.
Сразу после операции может беспокоить асимметрия лица, которая связана с анестезией. После прекращения действия анестезии симметрия лица восстанавливается.
Последствия и осложнения санирующей операции
В раннем послеоперационном периоде возможны головокружения и неустойчивость при ходьбе (2-3%). Данные симптомы обратимы. При разрушении структур внутреннего уха (фистула полукружного канала, разрушение улитки) симптомы могут сохранятся на протяжение нескольких месяцев, постепенно стихая.
Учитывая, что в зоне операции всегда находится нерв, отвечающий за вкусовые ощущения с одной стороны языка, то возможно нарушение его чувствительности в связи с его отеком. Это проявляется изменением или потерей вкуса на половине языка, соответствующей стороне операции. Частота такого симптома 1-2%.
В редких случаях у пациентов наблюдается ухудшение слуха оперируемого уха, появляется шум в нем, что связано с реакцией слухового нерва (вероятность 2-3%). При разрушении костных границ с внутренним ухом (фистула лабиринта, фистула улитки) возрастает риск развития глухоты после операции.
В 0,5% возможно развитие паралича мимических мышц той половины лица, которая соответствует стороне операции. Это связано с отеком ствола лицевого нерва, который проходит в тесном костном канале. Еще реже паралич связан с травмой этого нерва во время операции. В большинстве случаев данная ситуация обратима, и симптомы проходят на протяжение нескольких дней-недель, реже - месяцев.
В единичных случаях возможна аллергическая реакция на шовный материал, которая проявляется длительным заживлением с повышенной продукцией отделяемого из уха или из заушной области.
При возникновении любых симптомов и осложнений специальное лечение назначается незамедлительно.
Послеоперационный период
После операции пациент находится в стационаре от 1 до 7 дней в зависимости от своего самочувствия, общего состояния и объема хирургического вмешательства.
В послеоперационном периоде может потребоваться обезболивание в течение нескольких дней, обычно не больше 3-5 дней.
После операции, выполненной заушным доступом, заинтересованное ухо может быть оттопыренным, что связано с послеоперационным отеком. Обычно через неделю данное явление проходит.
Послеоперационный период после операции можно подразделить на ближайший (первые 1,5-3 месяца) и отдаленный.
Сроки восстановления после санирующей операции дольше, чем после обычной тимпанопластики. В первую очередь это связано с необходимостью приживления большого объема реконструированных тканей.
Ближайший послеоперационный период (первые 1,5 — 3 месяца после операции) связан с приживлением реконструированных тканей, аутотрансплантатов и реакцией среднего уха в ответ на операцию. В этом периоде наблюдается отечность и покраснение тканей среднего уха (внутри уха), а также появление раневого отделяемого из уха. Далее происходят процессы прорастания сосудами трансплантатов, срастания транасплантатов друг с другом и окружающими тканями, рассасывания кровяных сгустков, образование более или менее выраженной рубцовой ткани, нарастание новой кожи на пластический материал (как правило, стенку слухового прохода).
Отделяемое из уха после операции - это нормально. Часть отделяемого впитывают в себя тампоны, которые устанавливаются на длительный срок, и не меняются за этот период. Специальный материал, из которого они сделаны, хорошо впитывает раневое отделяемое, а также позволяет равномерно распределяться антибактериальным каплям, которые необходимо закапывать в ухо все время нахождения там тампонов. Тампоны держат пластический материал, не давая ему сместиться и выпасть из уха. Удаляются они через 3-4 недели, амбулаторно. Процедура, как правило, не болезненна.
После удаления тампонов выделения из уха могут беспокоить до тех пор, пока вся операционная область не заживет, восстановленная барабанная перепонка и стенки наружного слухового прохода не покроются кожей. Выделения обычно слизистые или серозные, их выделяют участки, покрытые грануляционной тканью, своеобразной «подложкой» для будущей кожи. Это является вариантом нормы после больших хирургических вмешательств и может длится несколько месяцев с постепенным стиханием. Часто такая ситуация бывает при запущенном ХГСО, в том числе с холестеатомой.
Швы с ушной раковины или из заушной области удаляются, как правило, не ранее, чем через 5-7 дней после операции.
В отдаленном послеоперационном периоде (спустя 3 месяца после операции) прижившийся пластический материал частично рубцуется, частично истончается и приобретает эластичность.
Задачи пациента сводятся к выполнению рекомендаций врача, соблюдению необходимых правил, которые сводятся к уменьшению возможности инфицирования уже прооперированного уха, в предупреждении механических нагрузок на вновь образованные структуры среднего уха, максимально быстрому восстановлению и минимизации посещения врача в послеоперационном периоде:
- Нельзя сморкаться и чихать, плотно зажав рот и нос. При сморкании развивается повышенное давление в среднем ухе, что может привести к смещению и отслойке трансплантата, кроме того, сильное сморкание способствует попаданию отделяемого из носоглотки в среднее ухо. При непроизвольном чихании или сморкании необходимо открывать рот.
- Категорически противопоказано употребление спиртных напитков, т.к. они раздражают слизистые оболочки, способствуют их набуханию, стимулируют работу слизистых желез, что приводит к усилению выделений из уха.
- В течение 1-го месяца противопоказаны физические нагрузки (занятия спортом, интенсивная работа по дому и проч.), так как пластический материал может сместиться и привести к нежелательным последствиям.
- Следует избегать попадания воды в ухо до разрешения врача, в среднем этот период занимает от 3 месяцев. Оперированное ухо необходимо закрывать во время приема водных процедур. Самый просто способ - использование обычной ваты: одним шариком плотно закрывается слуховой проход, второй смачивается вазелиновым или любым растительным маслом и устанавливается вторым слоем (сверху). Возможно применение не пропускающих воду берушей, подобранных индивидуально.
- Необходимо беречь себя от развития ОРЗ/ОРВИ, потому что воспалительные явления в полости носа, носоглотки и глотки неблагоприятно влияют на работу слуховой трубы и, следовательно, на процесс заживления в среднем ухе.
- Перелеты на самолете рекомендуется ограничить на 3-6 месяцев. Это связано с тем, что в условиях измененной анатомии заживающий пластический материал не обладает достаточной подвижностью, а механизмы защиты среднего и внутреннего уха от резких перепадов давления не восстановились, или не сформировались, что может привести к баротравме, смещению пластического материала или повторному формированию дефектов в барабанной перепонке.
После выписки
Первый визит после операции необходим через 3-4 недели для удаления тампонов, снятия швов (если есть), осмотра послеоперационной зоны. Последующие визиты обговариваются индивидуально с лечащим врачом в зависимости от состояния послеоперационной области.
Когда ждать результата (закрытия перфорации, прекращение выделений из уха)
Как было указано выше, восстановленные структуры среднего уха пересаженными трансплантатами претерпевают ряд сложных изменений в процессе своего приживления. Этот процесс продолжается в течение 6-12 месяцев и, как следствие, возможны различные исходы.
Оценить вероятность приживления пересаженного материала удается в большинстве случаев уже через 1-1,5 месяца. Однако, результат будет не окончательным. Так в восстановленной барабанной перепонке на протяжение периода наблюдения могут образовываться дефекты, и, наоборот, незакрывшийся до конца дефект - еще не значит, что будет повторная операция. Незажившие участки в ухе могут давать отделяемое, которое может доставлять беспокойство и дискомфорт пациенту. Повторимся, длительные выделения из уха после санирующей операции большого объема на фоне выраженного хронического воспаления могут беспокоить несколько месяцев с постепенным стиханием по мере заживления. Специальными манипуляциями и методиками амбулаторно врач помогает восстановиться оперированному уху максимально быстро.
Когда ждать результата (улучшение слуха)?
Улучшение слуха после операции наступает не сразу. Иногда из-за нахождения тампонов в ухе слух может быть хуже, и после их удаления становится лучше. Часто это неокончательный уровень. И слух улучшается на протяжение 6 месяцев. Это связано с постепенным заживлением пластического материала, протезов, восстановлением воздушности в барабанной полости.
В ряде случаев из-за выраженного воспаления, большого объема проводимой пластики, неподвижности слуховых косточек, формирования грубых рубцов в барабанной полости или плохого состояния слухового нерва улучшить слух невозможно.
Аудиологическое исследование проводится не ранее, чем через 3-6 месяцев после операции в плановом порядке, амбулаторно.
В некоторых случаях хирургическое лечение ХГСО состоит из нескольких этапов с продолжительными промежутками между ними (от 6 мес до 12 мес). Это бывает в случае незаживления перфорации барабанной перепонки, ухудшения слуха, связанного со смещением протеза, отсутствия улучшения слуха за счет неподвижных слуховых косточек, рецидива холестеатомы. Иногда мы первым этапом проводим санацию полостей среднего уха, восстанавливаем барабанную перепонку и анатомию барабанной полости, а вторым этапом делаем слухоулучшающую операцию.
Если плановое хирургическое лечение невозможно провести из-за наличия сопутствующих проблем со здоровьем, или при отсутствии желания пациента, то необходимо регулярно (не реже 1-2 раз в год) наблюдаться у лор-врача (для осмотра, профессионального туалета уха, своевременного назначения правильной консервативной терапии).
Пациенты, которым проведено хирургическое лечение по поводу ХГСО, должны наблюдаться у лор-врача 1 раз в год на протяжение 5 лет после операции.
Специалистами отдела микрохирургии уха ГБУЗ НИКИО им. Л.И. Свержевского используются как инновационные, так и классические методы обследования и лечения пациентов с патологиями уха.
Операция тимпанопластика уха — что нужно знать
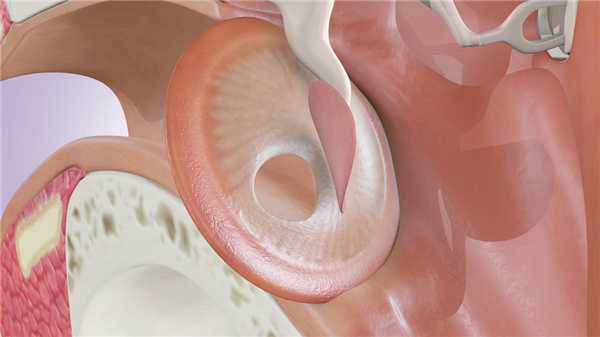
Тимпанопластика — это операция, которая включает в себя санирование среднего уха, восстановление всех его структур и целостности барабанной перепонки (мирингопластика). Хирургическое вмешательство проводят по показаниям и после комплексной подготовки пациента. В Сибирском Окружном Медицинском Центре ФМБА России можно записаться на прием к отоларингологу, пройти обследование и лечение выявленных заболеваний. Возможности медицинского центра позволяют проводить успешное восстановление поврежденной барабанной перепонки с помощью собственных тканей пациента или современных имплантов.
Виды операции
Специалисты могут использовать различные виды тимпанопластики, в зависимости от поставленного диагноза, характера повреждения органа слуха, общего состояния здоровья пациента. Операцию проводят с помощью микроскопа. Он обеспечивает многократное увеличение тканей среднего уха, предупреждает появление осложнений в раннем и позднем послеоперационном периоде.
Операция 1 типа (мирингопластика)
Тимпанопластика 1 типа или мирингопластика предполагает реконструкцию барабанной перепонки. Операцию проводят в том случае, если у пациента не вовлечены в патологический процесс слуховые косточки. Также возможно проведение мирингопластики через внешний слуховой проход в качестве заключительного этапа хирургического вмешательства.
Операция 2 типа (большая тимпaнaльная полость)
Тимпанопластика уха 2 типа предполагает восстановление слуховых косточек, но в случае сохранения стремечка и наковальни. Хирургическое вмешательство проводят при повреждении слухового молоточка, если нарушена последовательность цепи слуховых косточек, но при этом сохранены функции стремечка и наковальни. При использовании этого вида тимпанопластики хирург сокращает размер тимпанальной полости.
Операция 3 типа (малая тимпaнaльная полость)
При повреждении наковальни и молоточка без возможности их реконструкции специалисты проводят тимпанопластику 3 типа. Ее второе название — малая тимпанальная полость. В основе оперативного вмешательства лежит удаление молоточка и наковальни. В тимпанальной полости, которая уменьшается в размере, хирург оставляет только стремечко.
Операция 4 типа (редуцированная тимпaнaльная полость)
Операция 4 типа или редуцированная тимпальная полость проводится в том случае, если у пациента отсутствуют все косточки среднего уха за исключением стремечка. Оно прикрывает овальное окно в области преддверия улитки. С помощью кожного лоскута или фрагментов барабанной перепонки врач создает новую тимпанальную полость. Сюда открываются окно улитки и слуховая труба.
Операция 5 типа (фенестрация)
Фенестрация или операция 5 типа может проводиться при сохранении подвижности вторичной барабанной перепонки, которую закрывает круглое окно улитки. При этом у пациента стремечко остается неподвижным. Во время хирургического вмешательства врач формирует овальное окно, сообщающееся с жидкостью, которая находится в области улиточного лабиринта. Эту полость прикрывают барабанной перепонкой. Ее функцию будет выполнять кожный лоскут или имплант.
Показания и противопоказания
Тимпанопластику проводят при наличии следующих показаний:
Перед проведением операции и выбором подходящего вида тимпанопластики врач назначает обследование, которое позволяет оценить общее состояние органа слуха пациента и выявить возможные противопоказания.
К ним относят следующие ограничения:
Некоторые противопоказания к тимпанопластике относятся к относительным. После назначенного лечения пациенту может быть проведена операция по восстановлению целостности барабанной перепонки.
Подготовка к операции
Подготовка к операции включает проведение консервативной терапии. Специалисты назначают сосудосуживающие препараты, лекарственные средства с противовоспалительным и антибактериальным действиями. Подобное лечение является частью профессиональной санации или очистки органа слуха от возбудителей инфекционного процесса. Качественная подготовка к хирургическому вмешательству предупреждает появление осложнений тимпанопластики. Также санация ускоряет заживление тканей, сокращает риск воспаления и появление болевого синдрома. Во время подготовки к операции удается повысить проходимость слуховой трубы.
Пациенту назначают комплексное обследование. Оно включает следующие процедуры: лабораторные анализы крови и мочи, определение инфекционных заболеваний (вирусные гепатиты, сифилис и ВИЧ), консультации профильных специалистов, проведение ЭКГ.
Примерно за неделю до тимпанопластики уха пациенту отменяют препараты, которые могут вызывать разжижение крови, кровотечения и провоцировать другие осложнения.
Обезболивание
Операцию проводят под местным обезболиванием. В область наружного слухового прохода врач вводит анестетик. Через некоторое время возникает обезболивающий эффект, который позволяет с высоким комфортом для пациента провести хирургическое вмешательство. Больной находится в сознании на протяжении всей операции.
Ход операции
Ход тимпанопластики зависит от выбранного типа хирургического вмешательства. Она продолжается в среднем около 60 минут. В ходе хирургического вмешательства врач восстанавливает проходимость барабанной перепонки, слуховые косточки, что в будущем приведет к заметному улучшению слуха. На завершающем этапе оперативного лечения в рану вставляют дренажную трубку, через которую будет выделяться жидкость в раннем восстановительном периоде. Пациент находится в стационаре от одного до нескольких дней.
Продолжительность госпитализации зависит от выбранного типа тимпанопластики. За состоянием пациента следят квалифицированные специалисты. Они контролируют процесс восстановления, назначают лекарственные препараты, предупреждающие осложнения, которые могут возникать после тимпанопластики уха.
Реабилитация после операции
Восстановление после тимпанопластики происходит постепенно в течение месяца. На протяжении этого периода должны быть ограничены интенсивные физические нагрузки. Также не рекомендуется кашлять и чихать, сморкаться. Пациенту запрещено посещать водоемы, бассейны, принимать ванну из-за риска попадания воды в рану и появления осложнений.
Выделения из уха после тимпанопластики обычно минимальные. Если они усиливаются, необходимо обратиться к лечащему ЛОР-врачу. Ограничения после тимпанопластики также включают запрет на посещение шумных общественных мероприятий, авиаперелеты.
Антибиотики во время реабилитации после тимпанопластики предупреждают инфекционные осложнения. Пациенту рекомендуется регулярно посещать ЛОР-врача. Слух после тимпанопластики восстанавливается постепенно. Специалист будет полностью контролировать этот процесс, назначая диагностические исследования и периодические профилактические осмотры.
Осложнения после тимпанопластики
При высокой квалификации хирурга операция проходит успешно. Ее легко переносят пациенты. Выполняя рекомендации лечащего врача, можно избежать неблагоприятных последствий для здоровья.
После операции тимпанопластики возможно появление следующих осложнений:
В большинстве случаев хирургическая реконструкция барабанной перепонки и слуховых косточек проходит без неблагоприятных последствий для здоровья пациентов. Вы можете задать интересующие вопросы специалистам СОМЦ ФМБА России и получить медицинскую помощь в полном объеме.
Часто задаваемые вопросы
После погружения на глубину во время купания месяц назад возникла перфорация барабанной перепонки. Требуется ли мне операция?
Решение о необходимости проведения тимпанопластики принимает врач после осмотра и профессиональной диагностики. Небольшие перфорации обычно закрываются самостоятельно. Но если они сохраняются в течение 2-х месяцев и более, то требуется оперативное лечение.
Какие существуют варианты закрытия дефекта барабанной перепонки кроме использования кожного лоскута за ухом?
Реконструкцию барабанной перепонки можно проводить не только с помощью собственных тканей пациента, но и путем использования искусственного импланта. Специалисты могут применять амнион куриного яйца и другие материалы.
Стоимость тимпанопластики включает применение титановых протезов?
Нет. Решение о необходимости использования титановых протезов во время хирургического лечения принимают индивидуально для конкретного пациента. Цена такого импланта начинается от 20 000 руб.
Может ли искривленная перегородка носа ухудшать процесс приживления импланта после тимпанопластики?
Искривление носовой перегородки может вызывать осложнения на фоне ухудшения носового дыхания. Это нарушение способно провоцировать присоединение вторичной инфекции и обострения уже имеющихся хронических заболеваний. Перед хирургическим вмешательством врач восстанавливает свободное носовое дыхание с помощью современных методик и проводит санацию носоглотки, глотки, полости рта и носа.
После тимпанопластики требуется ли соблюдение постельного режима?
Возможно назначение постельного режима в течение нескольких суток после тимпанопластики, если пациент чувствует головокружение, испытывает дискомфорт. Этот вопрос решает лечащий врач.
Что делать с желанием чихнуть после тимпанопластики?
Чихать, высмаркиваться после тимпанопластики не рекомендуется. Если этого не удается избежать, то во время чихания необходимо открывать рот, предупреждая создание избыточного давления в области среднего уха.
Через сколько недель восстанавливается слух после тимпанопластики?
Сказать точно, когда восстановится слух после тимпанопластики, достаточно сложно. Обычно это занимает от 6 месяцев до 1 года.
Сохраняется ли риск отторжения трансплантата?
Да, такой риск сохраняется. Трансплантат может отторгаться через несколько недель после хирургического вмешательства.
Когда разрешается употреблять алкоголь после операции?
Алкогольные напитки нельзя употреблять в течение 1-1,5 месяцев после хирургического вмешательства.
Возможно ли ухудшение слуха после тимпанопластики?
Тимпанопластика приводит к улучшению слуха не сразу, а в течение нескольких месяцев, но в послеоперационном периоде возможно даже ухудшение ситуации. Это связано с тем, что трансплантат на месте дефекта барабанной перепонки начинает набухать и временно утрачивает свою эластичность. Но по мере восстановления тканей и приживления импланта слух улучшается.
Читайте также:
