Изменения и заболевания эмали зубов
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Эмаль— это внешняя защитная оболочка коронки зуба. Она является самой твёрдой тканью нашего организма и выполняет в основном защитную функцию. Эмаль на 97% состоит из неорганических веществ (главным образом кристаллов апатитов). На органические вещества и воду приходится лишь 3% ее состава. Толщина слоя эмали в различных участках колеблется от 0.01 до 3.5 мм. К сожалению, эмаль не обладает способностью к регенерации, поэтому при нарушении целостности, ее восстановление возможно лишь искусственным образом.
Заболевания эмали
К наиболее частым заболеваниям зубной эмали можно отнести патологическую стираемость, клиновидный дефект, трещины, недоразвитие или гипоплазию эмали и др. Рассмотрим некоторые из них.
Патологическая стираемость - процесс повышенной стираемости эмали жевательной или режущей поверхности зубов, приводящий к уменьшению высоты и анатомической формы коронки зуба. Причинами таких изменений могут быть неправильный прикус, рабочая перегрузка одних зубов вследствие утраты других, неправильная конструкция протезов, бытовые и профессиональные вредные воздействия. Повышенная стираемость также может возникать при нарушении состава и прочности эмали вследствие эндокринных расстройств, например, при заболеваниях щитовидной железы, паращитовидных желез, гипофиза.
Различают три степени стирания:
- незначительное истирание эмали бугров и режущего края;
- обнажение дентина, вследствие истирания эмали на буграх и режущем крае;
- истирание эмали и дентина до уровня полости зуба.
Основу лечения при патологической стираемости составляют ортопедические мероприятия: восстановление прикуса, грамотное изготовление протезов и др. В отсутствие устарнения причины повышенной стираемости косметическое лечение не дает продолжительных результатов.
Клиновидный дефект - это повреждение эмали клиновидной формы, которое, как правило, располагается в пришеечной области зуба, чаще встречается у лиц среднего и пожилого возраста. На ранних стадиях развития клиновидные дефекты выглядят как поверхностные ссадины, трещины или щели, которые можно рассмотреть только через лупу. Затем они расширяются и принимают форму клина. При этом дефект сохраняет ровные края и твердое дно.
Существует несколько теорий возникновения клиновидного дефекта. Наиболее популярной является механическая теория, согласно которой повреждение эмали связано с микроизгибами зуба в области шейки под воздействием механической нагрузки. Как правило, клиновидные дефекты возникают у людей с неправильным прикусом. В такой ситуации негармоничное смыкание зубов обуславливает неравномерную механическую нагрузку на зубы: одни зубы перерабатывают, а другие не выполняют своей функции. В итоге происходит растрескивание и последующее вылущивание эмали с образованием дефекта V-образной формы.
Лечение клиновидных дефектов можно разделить на ортопедические мероприятия для нормализации прикуса и профилактики дальнейшего прогрессирования заболевания, и лечение существующего дефекта эмали. Для восстановления эмали используют аппликации различных препаратов (лаков, мазей, реминерализирующих растворов и т.п.), пломбирование различными материалами (стеклоиономерными, компомерными, жидкотекучими или универсальными композитами), установку виниров и другие методы.
Профилактика
Профилактикой заболеваний эмали являются ортопедические мероприятия (исправление прикуса), грамотная гигиена полости рта и сбалансированное питание с достаточным содержfнием в пище кальция и витамина Д.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Деминерализация эмали зубов - симптомы и лечение
Что такое деминерализация эмали зубов? Причины возникновения, диагностику и методы лечения разберем в статье доктора Панькиной Светланы Юрьевны, стоматолога со стажем в 7 лет.
Над статьей доктора Панькиной Светланы Юрьевны работали литературный редактор Юлия Липовская , научный редактор Пётр Козлов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Деминерализация эмали зубов ( tooth demineralization) — это разрушение зубной эмали из-за утраты минералов (в первую очередь кальция), от которых зависит её целостность и прочность. Можно сказать, что это начальная стадия кариеса . При этом состоянии эмаль утрачивает блеск, на ней появляются белые пятна.
Деминерализация считается одним из самых распространённых нарушений в стоматологии.
![Деминерализация и здоровая эмаль [13]](https://probolezny.ru/media/bolezny/demineralizaciya-emali-zubov/demineralizaciya-i-zdorovaya-emal-13_s.jpg)
Причины возникновения деминерализации эмали зубов
Факторы, которые предрасполагают к деминерализации эмали и развитию кариеса:
- Географический. Климатические условия и наличие различных минеральных веществ в почве и воде влияют как на организм в целом, так и на зубы. Например, в США заболеваемость кариесом составляет 99 %, а в Нигерии — всего 2 %. Это связано с количеством фтора в питьевой воде: ч ем больше фтора, тем выше стойкость людей к кариесу. Однако избыток фтора может привести к другому патологическому процессу — флюорозу, при котором зубы меняют цвет и на них появляются дефекты [1] .
- Профессиональный. Деминерализация зубов чаще возникает у людей, работающих в кондитерских цехах, на производстве кислот и щелочей, а также у людей, чья работа связана с повышенным стрессом [1] .
- Возрастной. Установлено, что деминерализация эмали и кариес чаще развиваются в возрасте от 2 до 40 лет. Скорее всего, это связано с тем, что после 2 лет ребёнок обычно ест больше углеводной пищи, если при этом в организме недостаточно фтора и не проводится нормальная гигиена, состояние полости рта будет ухудшаться. В 12 - 14 лет на зубы влияет гормональная перестройка организма. В возрасте 20 - 40 лет состояние полости рта во многом зависит от телесных заболеваний (например, расстройств ЖКТ), а после 40 лет активность всех функций организма снижается [11] .
- Половой. Женщины чаще страдают кариозными поражениями. Это может быть связано с более частым употреблением сладкого. Также в период беременности и лактации женщины передают ребёнку много витаминов и микроэлементов, поэтому прочность зубов может снижаться. Токсикоз, нарушение углеводного обмена, заболевания желудочно-кишечного тракта и щитовидной железы повышают риск д еминерализации эмали и образования кариеса.
Общие факторы риска:
- Генетическая предрасположенность.
- Несбалансированное питание и питьевая вода с низким содержанием минеральных веществ.
- Соматические заболевания. Больше всего на состояние полости рта влияют хронические патологии органов пищеварения. Например, гастрит, язвенная болезнь желудка и 12-перстной кишки, гепатит, панкреатит и другие болезни ЖКТ сопровождаются дефицитом витаминов, минеральных веществ, белков, углеводов и нарушением иммунной регуляции, что приводит к развитию различных заболеваний полости рта. Также могут повлиять другие патологии:
- При заболеваниях центральной нервной системы (детском церебральном параличе, эпилепсии и др.) повышается риск кариеса зубов из-за плохой гигиены полости рта.
- При патологиях системы кровообращения больные всех возрастов чаще страдают от кариеса и потери зубов [12] .
- Стрессы и экстремальные факторы: превышение скорости, невесомость, перегрузка организма, травмы, работа в высокогорьях.
Местные факторы риска:
- Плохая гигиена полости рта.
- Изменение свойств и состава слюны . Слюна очищает зубы и дёсны от прилипших частиц пищи и зубного налёта, тем самым снижает количество и активность бактерий. Если слюны выделяется меньше или меняются её свойства, риск деминерализации и кариеса увеличивается.
- Вредные привычки : курение , употребление алкоголя и большого количества сладкого [1][5][8][11][12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы деминерализации эмали зубов
Выявить первые признаки деминерализации достаточно трудно, особенно при обильных зубных отложениях ( налёте и камнях ). Вымывание минеральных компонентов, как правило, происходит незаметно.
Деминерализация эмали развивается постепенно: сначала структура эмали становится шероховатой и утрачивает естественный блеск, затем появляется меловидное пятно. Оно выглядит так, будто по зубу провели белым мелом.
![Меловидные пятна на эмали [14]](https://probolezny.ru/media/bolezny/demineralizaciya-emali-zubov/melovidnye-pyatna-na-emali-14_s.jpg)
Эмаль зуба становится более пористой, поэтому быстрее изменяет цвет (желтеет и темнеет) под воздействием неблагоприятных факторов. Также повышается чувствительность зубов на раздражители — сладкое и холодное.
При появлении первых подозрительных признаков нужно сразу записаться на приём к стоматологу. Если откладывать лечение, начнётся кариозный процесс и твёрдые ткани будут разрушаться [5] [8] [9] .
Патогенез деминерализации эмали зубов
Через несколько минут после еды на зубах появляется плёнка — пелликула, которая состоит из компонентов слюны. В этой плёнке ещё нет бактерий, разрушающих зуб. Патологический процесс начинается через несколько суток. Через 48 часов на пелликуле скапливается большое количество микроорганизмов. На 4 - 9 день на зубной эмали формируется зрелая бляшка — отложение, состоящее из микроорганизмов и продуктов их жизнедеятельности.
Микроорганизмы зубной бляшки усваивают сахариды, которые поступают с углеводной пищей, и вырабатывают кислоты. Эти кислоты растворяют кальций и разрушают поверхность эмали. Главную роль играет воздействие на твёрдые ткани зуба молочной кислоты.
Из-за повышенной проницаемости эмали под её поверхностью появляется очаг поражения (меловидное пятно) — признак деминерализации. В дальнейшем образуется кариозная полость [2] .

Классификация и стадии развития деминерализации эмали зубов
По характеру течения выделяют медленнотекущую и быстротекущую деминерализацию.
Стадии деминерализации:
- начальная;
- развившаяся;
- стадия дефекта.
Если на начальной стадии медленнотекущая и быстротекущая деминерализация проявляются одинаково — в виде белого пятна размером 1 - 3 мм — то на развившейся стадии появляются отличительные признаки:
- Для медленнотекущей деминерализации характерны однородные изменения поверхности эмали. При зондировании ( « прощупывании » зуба стоматологическим зондом) отмечается шероховатость эмали, но её поверхность ещё плотная.
- Быстротекущая форма на второй стадии более активна. Очаги деминерализации теряют чёткие границы. Поверхность эмали становится шероховатой, тусклой, как будто матовой. Зонд легко погружается в участок деминерализации. Эмаль утрачивает плотность, соскабливается стоматологическим экскаватором. При окрашивании очага специальными средствами интенсивность окрашивания увеличивается, так как эмаль становится более пористой. Быстротекущая деминерализация переходит в стадию дефекта, поэтому задача врача-стоматолога остановить процесс на раннем этапе [5][6][8] .
Осложнения деминерализации эмали зубов
Деминерализации зубов может привести к образованию среднего и глубокого кариеса.
Средний кариес затрагивает эмаль и поверхностный слой дентина. При зондировании отмечается болезненность в области эмалево-дентинного соединения. Температурные раздражители вызывают боль, но она быстро проходит после устранения раздражающего фактора.
При глубоком кариесе поражение твёрдых тканей зуба обширнее. Патология затрагивает глубокие слои дентина. При зондировании отмечается болезненность по дну кариозной полости. Температурные раздражители вызывают резкую, сильную боль, но после устранения раздражающего фактора она быстро проходит.
Если не вылечить кариес, развивается пульпит (воспаление сосудисто-нервного пучка зуба). В дальнейшем может развиться периодонтит (воспаление ткани между костной стенкой лунки и корнем зуба), что может привести к удалению зуба.

Ещё о дним осложнением деминерализации является эрозия тканей зуба . Она выглядит как овальный или округлый дефект эмали. Дно эрозии как правило гладкое, не тусклое и твёрдое. Дальнейшее углубление и распространение границ эрозии приводит к потере всей эмали и части дентина. При этом отмечается повышенная чувствительность дентина. Причиной возникновения эрозии является воздействие кислот на твёрдые ткани зуба. В отличие от кариозных поражений, эрозия не связана с бактериями полости рта [4] [5] [6] [8] .
![Эрозия тканей зуба [15]](https://probolezny.ru/media/bolezny/demineralizaciya-emali-zubov/eroziya-tkanyay-zuba-15_s.jpg)
Диагностика деминерализации эмали зубов
Диагностика начинается с опроса пациента, который включает сбор жалоб, анамнеза жизни и заболевания.
Сбор жалоб и анамнеза
На приёме врач сначала подробно расспросит, что беспокоит пациента. При деминерализации жалобы обычно связаны с появлением на зубах белых, жёлтых или тёмных пятен. Если пациент жалуется на боль, врач может спросить:
- где возникает боль;
- боль постоянная или появляется в ответ на раздражители;
- как долго она длится;
- какова интенсивность и характер боли: ноющая, рвущая или пульсирующая;
- в какое время суток возникает, беспокоит ли ночью;
- отдаёт ли в другие зоны, если да, то в какие;
- что помогает облегчить боль.
Чтобы установить связь заболевания с внешними факторами, условиями жизни или перенесёнными болезнями, врач собирает анамнез (историю) жизни. Уточняется:
- место рождения;
- материально-бытовые условия в детстве: где и в каких условиях рос и развивался, характер вскармливания и т. д.;
- трудовой анамнез: условия труда и профессиональные вредности в прошлом и по настоящее время;
- бытовые условия в настоящий момент;
- рацион питания;
- вредные привычки: курение, употребление алкоголя и др.;
- перенесённые ранее заболевания, травмы и операции;
- заболеваемость близких родственников;
- аллергический статус.
Сбор анамнеза заболевания. Врач уточняет:
- когда, где и при каких обстоятельствах возникло заболевание;
- с чем пациент его связывает;
- как болезнь начиналась — остро или постепенно;
- какими были первые симптомы;
- как болезнь развивалась от момента первых проявлений до настоящего времени;
- проводилось ли ранее какое-либо обследование и лечение, сколько длилось и каковы его результаты.
Все собранные сведения часто имеют решающее значение в постановке диагноза. Далее врач проводит обследование. В диагностике деминерализации эмали можно выделить основные и дополнительные методы.
Основные методы диагностики
- Осмотр . Чтобы провести осмотр, сначала врач высушивает эмаль струёй воздуха. При деминерализации на эмали видно чёткое матовое пятно белого цвета или пигментированный коричневатый очаг с шероховатой поверхностью.
- Зондирование . Здоровая эмаль при обследовании плотная и гладкая, текстура поражённой эмали шероховатая. Обычно зондирование при деминерализации безболезненно, боль возникает только при среднем и глубоком кариесе, а также при других некариозных патологиях.

- Термометрия . Это обследова ние позволяет определить реакцию зуба на тепло или холод. Термометрия может проводиться с помощью воды (холодной или тёплой) либо воздуха. При деминерализации поражение не доходит до дентина, поэтому обычно температурные раздражители не вызывают сильной боли, но при повышенной чувствительности боль может быть резкой.
Дополнительные методы диагностики
- Люминесцентный метод . Здоровая эмаль под действием ультрафиолетовых лучей даёт голубое свечение, а очаг деминерализации остаётся тёмным.
![Люминесцентный метод [13]](https://probolezny.ru/media/bolezny/demineralizaciya-emali-zubov/lyuminescentnyy-metod-13_s.jpg)
- Лазерная диагностика. Этот метод основан на том, что здоровая и поражённая эмаль по-разному отражают световые лучи. При деминерализации прибор издаёт звуковой сигнал и на экране появляются значения, отличные от нормы. Высокие показания прибора свидетельствуют о глубине поражения.
- Витальное окрашивание. На эмаль зуба наносится кариес-детектор — специальный краситель, который окрашивает очаги деминерализации. При других патологиях цвет эмали не меняется. Чем сильнее окрашивается пятно, тем интенсивнее процесс деминерализации.
![Витальное окрашивание [16]](https://probolezny.ru/media/bolezny/demineralizaciya-emali-zubov/vitalnoe-okrashivanie-16_s.jpg)
Дифференциальная диагностика
Дополнительные методы исследования нужны в тех случаях, когда есть сомнения в диагнозе и врачу нужно исключить другие патологии, т. е. провести дифференциальную диагностику.
Дифференциальную диагностику деминерализации тканей зуба проводят с начальными стадиями флюороза и гипоплазии эмали:
- При флюорозе , в отличие от деминерализации, поражаются несколько или все поверхности зубов, нет повышенной чувствительности на термические раздражители, поражение стабильно, (т. е. болезнь не прогрессирует), при зондировании поверхность поражения гладкая, а не шероховатая.
- Отличительные признаки гипоплазии : затронуты все или несколько зубов. Признаки поражения обычно находятся на вестибулярной (со стороны губ) поверхности резцов и клыков, буграх моляров и премоляров, что несвойственно для деминерализации. Поражение стабильно. При зондировании поверхность гладкая, блестящая, полированная [3][5][7][10] .
Лечение деминерализации эмали зубов
Лечение деминерализации эмали в большинстве ситуаций не требует применения бормашины. Чаще проводят р еминерализацию, г лубокое фторирование или л ечение по технологии Icon.
1. Реминерализация. Метод подразумевает наполнение эмали зуба минеральными компонентами. В основе реминерализирующих гелей — фосфор и кальций, которые обеспечивают прочность эмали.
Перед процедурой нужно провести профессиональную гигиену полости рта, т. е. удалить зубной камень и налёт. Затем эмаль высушивают тёплым воздухом и н а зубы наносят реминерализирующий гель на 15-20 минут. Обычно требуется 10-20 процедур. После каждой процедуры в течение двух часов нельзя есть и чистить зубы.
Преимущества реминерализующей терапии:
- защищает зубы от кариеса;
- устраняет гиперчувствительность зубов.
2. Глубокое фторирование. Это обработка твёрдых тканей зуба специальным фторсодержащим раствором. Перед процедурой также нужно провести профессиональную гигиену полости рта. Затем высушить эмаль тёплым воздухом и нанести на поверхность зубов препараты, содержащие фтор, гидроксид меди и кальций. Чтобы закрепить результат, врач может порекомендовать использовать фторсодержащие пасты. Хороший эффект появляется после 3-5 процедур.
Преимущества глубокого фторирования:
- участки деминерализации и микротрещины заполняются, эмаль становится плотнее;
- создаётся защитный барьер между бактериями полости рта и эмалью , который защищает зуб от разрушений и снижает риск развития кариеса;
- полученный результат сохраняется примерно на год, после этого нужно будет повторить курс.
3. Лечение по технологии Icon . Это современный безболезненный метод лечения деминерализации и раннего кариеса без бормашины, который даёт хороший результат. Суть метода в том, что поражённые участки заполняются специальным веществом, которое благодаря капиллярному эффекту проникает в пористую эмаль, делает её плотнее, а также уничтожает кариозные образования и препятствует размножению патогенных бактерий.
Этапы лечения по технологии Icon.
- На поражённый зуб устанавливается изоляционная система типа коффердам, которая защищает зубы от влаги и позволяет врачу лучше видеть зону поражения.
- Наносится первый компонент — гель соляной кислоты (Icon-Etch), который открывает поры эмали. Его выдерживают 2 минуты, затем в течение 30 секунд смывают водой.
- Обработанная область продувается сухим воздухом.
- На 30 секунд наносится второй компонент — этанол (Icon-Dry), который удаляет остатки жидкости.
- Наносится третий компонент — текучая смола (Icon-Infiltrant). Её нужно выдержать 3 минуты. Затем остатки смолы аккуратно сдувают и материал «засвечивают» на протяжении 40 секунд, чтобы он затвердел.
- Излишки смолы удаляются полировочными штрипсами и флоссами, затем снимается коффердам [4][6][7][8] .
4. Пломбирование. При деминерализации проводится редко, обычно только на стадии тёмного пятна, когда реминерализирующая терапия не помогает. В этом случае световая пломба считается наиболее эффективной, поскольку помогает защитить зуб от влияния внешних факторов и остановить развитие кариеса, а также вернуть эстетику зуба.
Этапы пломбирования световым композиционным материалом:
- Поверхность зуба очищается от налёта, подбирается цвет пломбы, например с помощью специальной шкалы Вита. В выборе цвета должны участвовать врач, ассистент и пациент. Желательно это делать при естественном освещении, лучше всего в первой половине дня, зуб при этом должен быть влажным.
- Если есть показания (например, гиперчувствительность), делается анестезия.
- Устанавливается коффердам.
- Очаг поражения препарируется, т. е. удаляются мёртвые ткани зуба.
- Выполняется кондиционирование (обработка кислотой) и адгезивный протокол — обработка поверхностей зуба спиртовым раствором и нанесение адгезива, который создаёт сцепление тканей зуба с пломбой.
- Послойно наносится световой композиционный материал, пломба шлифуется и полируется.
Прогноз. Профилактика
Прогноз деминерализации эмали зубов благоприятный, если своевременно её пролечить, в противном развивается кариес и другие осложнения [4] [6] [7] .
Гипоплазия зубов - симптомы и лечение
Что такое гипоплазия зубов? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дьяченко Татьяны Анатольевны, детского стоматолога со стажем в 10 лет.
Над статьей доктора Дьяченко Татьяны Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Елена Страндстрем и шеф-редактор Лада Родчанина

Гипоплазия — это порок развития твёрдых тканей одного или целой группы зубов [13] . Бывает врождённым и приобретённым. Развивается тогда, когда формируются зачатки молочных или постоянных зубов. Не является кариозным поражением.
Сопровождается гипоплазия неоднородным цветом эмали, её истончением и изменением рельефа — углублениями различной формы и величины (от точек до бороздок и ямок). При прорезывании зубы сразу отличаются: на их поверхности присутствуют белые, жёлтые или коричневые пятна.

Иначе такое поражение зубов называют наследственной гипоплазией, аплазией, дисплазией или коричневой дистрофией эмали, а поражённые зубы — рифлёными или гипсовыми [1] .
Статистика
Гипоплазия — самое распространённое некариозное поражение твёрдых тканей зуба — эмали и дентина. Она встречается у 50 % детей с хроническими нарушениями обмена веществ, возникшими до или после рождения [10] .

Как показало стоматологическое обследование населения России 1999 года, распространённость некариозных поражений среди детей 12 лет составляет 43,5 %. При этом на долю системной гипоплазии эмали приходится 36,7 % [1] .
Самой распространённой формой болезни является системная гипоплазия — поражение всех зубов постоянного или молочного прикуса. Она составляет 90,6% всех видов гипоплазии [1] . Чаще дефект затрагивает режущие края или бугры зубов. В трёх из пяти случаев развивается у детей до 9-ти месяцев жизни.
В зарубежной литературе гипоплазию моляров и резцов (боковых и передних зубов) называют Molar Incisor Hipomineralisation (MIH) [1] . Эта форма болезни распространена во всём мире [18] . Рост её заболеваемости MIH может объясняться стрессами, ухудшением общего состояния организма, негативным влиянием окружающей среды и пищи [17] .

Причины и факторы риска
Развитие гипоплазии связывают с нарушениями обмена веществ в момент формирования зачатков зубов. Этому способствуют внешние и внутренние негативные факторы, которые воздействуют на организм будущей мамы или её уже родившегося ребёнка.
К внутриутробным факторам относятся:
- резус-конфликт (несовместимость отрицательного резус-фактора матери и положительного резус-фактора ребёнка);
- токсикоз и другие нарушения в организме беременной; , токсоплазмоз во время беременности;
- приём тетрациклина беременной (или ребёнком) [5] .
Внутренние факторы, связанные с заболеваниями ребёнка:
- синдром Дауна, ДЦП и другие поражения центральной нервной системы (они являются и причиной гипоплазии, и сопутствующими патологиями) [4] ;
- рахит или инфекционные заболевания у ребёнка ( корь , скарлатина );
- гипо- и авитоминоз;
- изменение минерального и белкового обмена при диспепсии (нарушении пищеварения) и заболеваниях эндокринных желёз (чаще щитовидной железы) [3] ;
- проникновение инфекции из воспалительного очага молочного зуба в зачаток постоянного.
Внешние факторы:
- недоношенность, низкая масса тела новорождённого [16] ;
- искусственное вскармливание ребёнка ;
- местное воздействие на зачаток зуба, например родовая травма ;
- травма челюстей и зачатка в момент формирования зуба.
Если патологические факторы воздействовали на плод — развивается гипоплазия молочных зубов. Если это произошло в раннем детстве — страдают уже зачатки постоянных зубов.
Симптомы гипоплазии зубов
То, как проявит себя гипоплазия, зависит от тяжести причинного фактора:
- при слабо выраженных нарушениях метаболизма образуются только меловидные (белые) пятна;
- при тяжёлых заболеваниях возникают серьёзные нарушения, вплоть до частичного или полного отсутствия эмали.

Чаще пациента с гипоплазией беспокоит неэстетичный вид зубов, особенно когда поражается передняя группа. Это может привести к комплексу неполноценности и психоэмоциональным травмам. Дети перестают улыбаться, прикрывают зубы руками при разговоре, чувствуют себя некомфортно в обществе.
Из-за хрупкости и неполноценности тканей зубов у ребёнка быстро развивается кариес , выпадают пломбы.
При отсутствии эмали часто возникает боль после контакта со сладкой, холодной, горячей пищей и другими внешними раздражителями. При тяжёлых, более серьёзных формах гипоплазии появляются проблемы с пережёвыванием еды [12] .
Серьёзные нарушения развития могут также вызвать изменения в формировании дентина, пульпы и внутренних тканей зуба [4] [13] . Гипоплазию дентина можно выявить только во время гистологического исследования зуба. При нарушении развития пульпы наблюдается дегенерация нервных элементов.
Иногда болезнь сочетается с гипоплазией челюстей. Клинически данное состояние проявляется в виде искривлённого подбородка с асимметрией лица. У больного образуется неправильный прикус.
Проявление таких гипопластических дефектов напрямую связано с возрастом ребёнка, в котором он перенёс болезнь или столкнулся с другой причиной гипоплазии.
Патогенез гипоплазии зубов
Образование эмали — процесс, от которого зависит красота и здоровье зуба. Он начинается на этапе формирования зачатка, т. е. до прорезывания. В нём участвует множество клеток. Одни из них — амелобласты. Это клетки, которые строят эмаль из эмалевых призм, как стену из кирпичиков.
Один амелобласт в норме формирует одну эмалевую призму, из которых состоит внешняя ткань уже прорезавшегося зуба. После прорезывания амелобласты запрограммированно разрушаются. Без них зубная эмаль теряет способность восстанавливаться [14] .

После образования тканей эмаль проходит три стадии минерализации. Первые две стадии обычно заканчиваются до прорезывания, последняя (третья) — в первый год после прорезывания. Если эмаль зачатка не минерализовалась, то по консистенции она становится похожей на хрящ [14] .
Исходя из особенностей процесса образования зачатка и минерализации эмали, выделяют две гипотезы патогенеза болезни:
- Первая гипотеза связана с изменениями в амелобластах. Из-за нарушения формирования белковой матрицы такие клетки полностью гибнут ещё во время формирования зачатка [12] . Это и приводит к гипоплазии эмали. Но иногда нарушения возникают не только на уровне амелобластов, но и одонтобластов. В таком случае развивается гипоплазия дентина [3] .
- Вторая гипотеза связана с ослаблением процесса минерализации структурных тканей эмали [13] .
Классификация и стадии развития гипоплазии зубов
В зависимости от поражённой группы зубов выделяют две формы гипоплазии:
- Гипоплазия молочных (временных) зубов . Развивается во время внутриутробной жизни плода. Возникает из-за нарушений в организме беременной женщины (например, токсикоза), токсоплазмоза, краснухи, системных заболеваний или родовой травмы.
- Гипоплазия постоянных зубов . Встречается чаще гипоплазии молочных зубов [3] . В 60 % случаев развивается в первые 9 месяцев жизни ребёнка [10] . Возникает у детей, перенёсших такие заболевания, как рахит, гипопаратиреоз, токсическую диспепсию, алиментарную дистрофию, врождённый сифилис, болезни пищеварительного тракта или эндокринные нарушения.
По количеству поражённых зубов заболевание бывает двух форм:
- Местная гипоплазия — нарушено развитие тканей одного или двух зубов. Причиной такой гипоплазии может стать медикаментозное или инструментальное воздействие на зачаток постоянного зуба, а также длительная инфекция у корней молочного зуба [11] .
- Системная гипоплазия — поражено больше двух зубов. Чаще наблюдается на одной группе зубов, которые формировались в одно время, т. е. симметрично. При длительном влиянии неблагоприятных факторов поражаются все зубы в полости рта.

По клинической картине выделяют пять форм гипоплазии:
- Пятнистая форма . Сопровождается появлением пятен белого, жёлтого или коричневого цвета. Границы чёткие, поверхность гладкая и блестящая. Форма, размер и расположение пятен чаще симметрично.
- Эрозивная форма . Эмаль сильно истончена. Дефекты, как правило, округлой, чашеобразной формы, одного размера. Расположены симметрично на одноименных зубах.
- Бороздчатая форма . Отличается бороздчатыми, линейными углубления на поверхности зуба или зубов. Располагаются вдоль режущего края.
- Смешанная форма . Включает в себя признаки всех вышеуказанных форм.
- Аплазия — отсутствие эмали на определённом участке зуба. Наиболее серьёзное проявление гипоплазии [10] .

Отдельно рассматривают формы системной гипоплазии, которые затрагивают дентин:
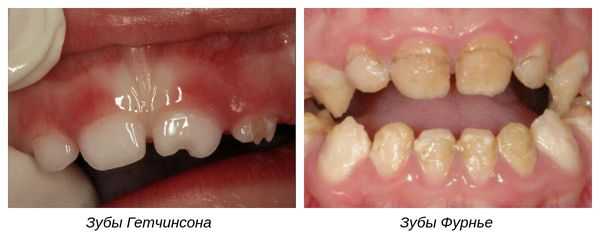
- Зубы Гетчинсона — аномалия, при которой коронки центральных верхних резцов имеют отвёрткообразную форму с полулунными вырезками по режущим краям [9] .
- Зубы Фурнье — зубы бочковидной формы без полулунной вырезки, шейки которых больше режущих краёв.
- Зубы Пфлюгера — аномалия первых моляров (жевательных зубов). Возникает в результате сифилитической инфекции [7] . Зубы имеют конусовидную форму, их бугры недоразвиты, шейки больше жевательной поверхности.
Гипоплазия как результат медикаментозных поражений:

Осложнения гипоплазии зубов
Структура гипоплазированного зуба отличается тонкими, неполноценными тканями. Он слабее и беззащитнее перед микробами по сравнению со здоровыми зубами. Поэтому пациенты с гипоплазией предрасположены к развитию кариеса и его осложнений, особенно при некачественной гигиене полости рта.
Кариес возникает после образования дефектов под влиянием бактериальной инфекции [3] . Если дефекты затрагивают дентин, в дальнейшем может развиться:
- — воспаление нервно-сосудистого пучка зуба; — воспаление связочного аппарата и околоверхушечных тканей зуба.
При системной гипоплазии, особенно на буграх и режущих поверхностях, зубы быстро и сильно стираются. В результате снижается высота прикуса.

У некоторых пациентов с гипоплазией как осложнение появляется дополнительный симптом — повышенная чувствительность зубов [10] .
Диагностика гипоплазии зубов
Для постановки диагноза доктор опрашивает пациента, проводит общий осмотр и осмотр полости рта.
Опрос пациента . Врач узнаёт о перенесённых и сопутствующих заболеваниях пациента. Уточняет, какие неблагоприятные факторы могли повлиять на состояние зубов. Место проживания, работы и профессиональные вредности матери также имеют значение.
Чтобы исключить влияние лекарств на образование дефектов, доктор выясняет, какие препараты принимает или принимал пациент, а также его мать во время беременности. Также важно узнать, когда образовались пятна, сколы, ямки и эрозии. При гипоплазии указанные дефекты видны сразу после прорезывания зубов, а не через некоторое время, как при кариесе [8] .
Осмотр пациента . Доктор обращает внимание на состояние волос, кожи и ногтей, прощупывает щитовидную железу. Это нужно, чтобы выявить фоновые заболевания, которые могли стать причиной развития гипоплазии.
Осмотр полости рта . Врач проводит зондирование, обращая внимание на цвет, структуру и рельеф поверхности зубов. Чтобы отличить эти пятна от начального кариеса, выполняет окрашивание пятна 2 % водным раствором метиленового синего. Гипоплазия, в отличие от кариеса, не окрашивается. Перед диагностическим тестом зуб нужно очистить и высушить.

Дифференциальная диагностика . Важно отличить гипоплазию от других болезней:
- Кариес в стадии пятна возникает после прорезывания, в то время как гипоплазия формируется до появления или прорезывания зуба. Кариозные дефекты чаще располагаются в фиссурах — естественных углублениях зуба, тогда как гипоплазия обычно локализуется на поверхности зубов со стороны щёк или губ. При кариесе во время зондирования часто обнаруживается шероховатость эмали, её целостность нарушена [13] . При гипоплазии углубления и ямки имеют гладкую поверхность. возникает у людей, которые живут на территории с повышенным уровнем фтора. С возрастом флюороз может исчезнуть, однако чаще, как и гипоплазия, остаётся на всю жизнь [10] . Многие исследователи рассматривают флюороз как гипоплазию специфического происхождения [13] .
- Кислотный некроз эмали сопровождается жалобами на ощущение вязкости во рту — оскомину. Встречается у людей, работающих с химическими кислотами. В отличие от гипоплазии развивается после прорезывания зубов под влиянием внешних негативных факторов.

Лечение гипоплазии зубов
Характер и вид лечения зависят от степени гипоплазии.
При единичных белых пятнах на 1-2 зубах и отсутствии эстетических жалоб лечебные мероприятия не проводятся. Как правило, в этом случае поражены жевательные зубы.
Когда гипоплазия расположена на центральных зубах, дефекты эмали видны при разговоре и улыбке, вызывают у пациента психологический дискомфорт. В таком случае даже слабовыраженные формы гипоплазии требуют лечения, например с помощью пломбирования поражённых зубов композитным материалом.
Пациентам с системной гипоплазией и серьёзными поражениями зубов чаще показано обследование и лечение не только у стоматологов, но и у эндокринолога, терапевта, гинеколога или инфекциониста. Всё зависит от выявленного фонового заболевания [8] .
При выраженных пороках развития требуется помощь стоматолога-ортопеда. Доктор восстановит форму и функцию зуба с помощью вкладки, винира, люменира или коронки.

В качестве лечебно-профилактических процедур рекомендуется пройти интенсивные курсы реминерализирующей терапии, особенно при пятнистой форме гипоплазии. Реминерализация снижает повышенную чувствительность, укрепляет ткани зубов, делает их более устойчивыми к кариесу.
Реминерализация включает в себя:
- Глубокое фторирование зубов . Назначаются фторсодержащие гели и пасты, но только после дифференциальной диагностики с флюорозом.
- Кальцинирование зубов . Применяются пасты и гели с активным кальцием.
Иногда длительная реминерализация помогает уменьшить размеры пятен. Но полностью устранить дефекты не получится, так как эмаль зуба не способна самовосстанавливаться.
В завершении лечения стоматолог обучает пациента правильной гигиене полости рта, чтобы предотвратить развитие осложнений гипоплазии.
Нарушения в тканях зуба при развившейся гипоплазии необратимы: без лечения дефекты эмали остаются на всю жизнь [12] . Размер, форма и цвет пятнистой гипоплазии со временем не увеличиваются, если не осложняется кариесом. Для предотвращения осложнений нужно тщательно следить за гигиеной полости рта, чистить зубы правильно и регулярно.
Заболевания твердых тканей зуба
Заболевания твердых тканей зуба - патологический процесс, сопровождающийся деминерализацией и разрушением эмали, дентина, цемента. При кариесе пациенты жалуются на гиперестезию. В отличие от пульпита, самопроизвольной боли нет, повышенная чувствительность проходит сразу после устранения причинного фактора. При некариозных поражениях развивается локальная или диффузная деструкция тканей. С целью диагностики заболеваний твердых тканей зуба проводят сбор жалоб, физикальный осмотр, рентгенографию, ЭОД. Лечение заболеваний твердых тканей зуба направлено на реминерализацию эмали и дентина, восстановление анатомической формы и утраченных функций зубов.
Общие сведения
Заболевания твердых тканей зуба - нарушение структуры эмали, дентина, цемента кариозного или некариозного происхождения. На сегодняшний день распространенность кариеса достигает высоких цифр. По данным статистики, у 90% людей во время профилактического осмотра выявляют скрытые кариозные полости. Чаще поражения обнаруживают на зубах верхней челюсти (за исключением моляров). В большинстве случаев встречается фиссуральный и апроксимальный кариес, реже - пришеечный, циркулярный. Крайне редко диагностируют кариозные поражения вестибулярной или оральной поверхности. Среди всех заболеваний твердых тканей зуба в детском возрасте выявляют преимущественно кариес и такие врожденные некариозные патологии, как гипоплазия, флюороз, наследственные аномалии развития. Если у молодых людей частота диагностирования клиновидных дефектов и гиперестезии зубов составляет не больше 5%, то с возрастом наблюдается явный прирост приобретенных некариозных заболеваний твердых тканей зуба, к 60 годам повышенную стираемость и клиновидные дефекты обнаруживают у каждого второго пациента.
Причины и классификация
Кариозные заболевания твердых тканей зуба возникают при неудовлетворительном уровне гигиены. Налет, скапливающийся в пришеечной области и в интерпроксимальных промежутках, содержит большое количество микроорганизмов, под воздействием которых происходит вымывание минеральных веществ из эмали и дентина с последующим расплавлением органического матрикса. Весомая роль в развитии кариозных заболеваний твердых тканей зуба отводится качественному и количественному составу слюны. При гипосаливации нарушаются процессы естественного очищения зубов, вследствие чего вероятность кариозного процесса существенно возрастает. К общим предрасполагающим факторам, способствующим возникновению кариозных заболеваний твердых тканей зуба, относят неправильное питание (чрезмерное употребление рафинированных углеводов), дефицит микро- и макроэлементов, патологии эндокринной системы, проживание в местности с низким уровнем фтора в питьевой воде.
Врожденные некариозные заболевания твердых тканей зуба проявляются при нарушении фолликулярного развития. Перенесенные беременной женщиной инфекционные заболевания, болезни органов ЖКТ - все это может привести к прорезыванию у ребенка зубов с признаками гипоплазии. Флюорозные поражения бывают не только врожденными, но и приобретенными. Возникают при поступлении в организм повышенного количества ионов фтора. Наследственные заболевания твердых тканей зуба развиваются в результате изменения структуры генов, кодирующих формирование эмали и дентина. Выполнение горизонтальных движений во время чистки может привести к появлению клиновидных дефектов. Эрозия и некроз эмали появляются при гиперфункции щитовидной железы. Кислотный некроз также может становиться следствием нейрогенных заболеваний, интоксикации организма. Артикуляционная перегрузка отдельной группы зубов при дефектах зубного ряда приводит к повышенному стиранию режущих краев. Признаки патологической стираемости нередко обнаруживают при сниженном содержании в крови паратгормона.
Всего различают две группы заболеваний твердых тканей зуба:
1. Кариозные поражения. Основная причина - воздействие на ткани зуба кислотообразующих и протеолитических микроорганизмов.
2. Некариозные дефекты. К этой категории относят врожденные и приобретенные поражения, развивающиеся на фоне общесоматической патологии, вследствие профессиональных вредностей, при окклюзионной перегрузке зубов.
Симптомы заболеваний твердых тканей зуба
На начальной стадии заболеваний твердых тканей зуба кариозного происхождения выявляют участок деминерализации эмали в виде матового или пигментированного пятна. При зондировании в участке поражения эмаль гладкая. Жалобы отсутствуют. Только после окрашивания зоны деминерализации пациенты указывают на появление точечной пигментации, которую невозможно удалить с помощью обычной чистки. Дефект эмали формируется при поверхностном кариесе. Поражение в пределах плащевого и припульпарного дентина выявляют при среднем и глубоком кариесе соответственно. При глубокой кариозной полости высоки риски перфорации пульповой камеры и развития пульпита. Дефект, заполненный детритом, с подрытыми мягкими стенками и дном свидетельствует об остром течении кариозных заболеваний твердых тканей зуба. В этом случае пациенты жалуются на кратковременную чувствительность при употреблении сладких продуктов, холодных напитков. После устранения провоцирующего фактора болезненность исчезает. Пигментированные плотные стенки кариозной полости обнаруживают при хронизации заболеваний твердых тканей зуба, жалобы на гиперестезию возникают редко.
При гипоплазии - врожденном заболевании твердых тканей зуба - со щечной стороны фронтальной группы зубов и на буграх моляров появляются пятна белого или желтого цвета. В ходе осмотра эмаль гладкая. При флюорозе на поверхности зубов возникают светло-желтые или коричневые точки, штрихи, пятна. Также флюорозные поражения могут сопровождаться деструкцией эмали. При наследственных заболеваниях твердых тканей зуба происходит раннее прогрессирующее разрушение эмали и дентина. Клиновидный дефект представляет собой участок в пришеечной зоне клиновидной формы с основанием, обращенным к десне. Эмаль плотная, блестящая. При эрозии - приобретенном некариозном заболевании твердых тканей зуба - на щечных поверхностях резцов образуются дефекты овальной формы. Характерным признаком кислотного некроза являются темные пятна, в центральной части которых во время зондирования удается выявить размягченные ткани.
Диагностика заболеваний твердых тканей зуба
Диагностика заболеваний твердых тканей зуба сводится к анализу жалоб, данных, полученных в ходе физикального осмотра, результатов дополнительных методов исследования. При кариозном поражении эмаль шероховатая, определяется утрата блеска. У пациентов со средним кариесом при зондировании дна полости болезненности не возникает. Препарирование эмалево-дентинной границы болезненное. При глубоком кариозном поражении наблюдается равномерная болезненность по всему дну. При нанесении метиленового синего деминерализированная зона окрашивается. При неосложненных кариозных заболеваниях твердых тканей зуба на рентгенограмме периапикальные изменения отсутствуют. Значения ЭОД в пределах от 2-12 мкА, что подтверждает витальность пульпы.
При некариозных заболеваниях твердых тканей зуба эмаль гладкая, плотная, утраты блеска не наблюдается. При нанесении метиленового синего некариозные поражения не окрашиваются. ЭОД в пределах нормы, снижение показателей возможно при наследственных патологиях, приобретенном дисколорите. У пациентов с некариозными заболеваниями твердых тканей зуба (за исключением несовершенного дентиногенеза) патологические периапикальные изменения отсутствуют. Кариозные заболевания твердых тканей зуба дифференцируют с пульпитом, периодонтитом, а также с некариозными поражениями. Пациента обследует стоматолог-терапевт.
Лечение заболеваний твердых тканей зуба
На начальной стадии заболеваний твердых тканей зуба кариозного происхождения показана реминерализирующая терапия. Если участки поражения меловидного цвета, после нанесения аппликаций кальций- и фторсодержащих препаратов возможна регрессия патологического процесса. Пигментированные пятна подлежат сошлифовыванию с последующем восстановлением зуба стеклоиономерными или композитными материалами. При среднем и глубоком кариесе проводят препарирование полости. Для удаления некротически измененных размягченных тканей врач-стоматолог использует экскаватор или микромотор. С целью антисептической обработки в стоматологии применяют растворы на основании хлоргексидина биглюконата. При глубоком кариозном поражении на дно отпрепарированной полости ставят лечебную и изолирующую прокладки. Коронковую часть зуба восстанавливают с помощью светоотверждаемых композиционных материалов.
Реминерализирующая терапия показана также пациентам с некариозными заболеваниями твердых тканей зуба. Флюорозные пятна сошлифовывают, после чего проводят прямой или непрямой виниринг. Внутрь назначают кальцийсодержащие препараты. Основным методом лечения наследственных заболеваний является протезирование. Выбор мероприятий, направленных на устранение клиновидных дефектов, зависит от симптоматики. При отсутствии жалоб дефект не устраняют. В случае гиперестезии целостность пришеечного участка восстанавливают путем реставрирования. Прогноз при заболеваниях твердых тканей зуба благоприятный. При своевременном обращении пациентов в клинику, квалифицированном лечении удается устранить гиперестезию, эстетический дефект, предотвратить развитие осложнений.
Гипоплазия эмали
Гипоплазия эмали - недостаточное развитие поверхностного слоя (эмали) молочных или постоянных зубов. Крайне выраженной формой гипоплазии эмали является аплазия - ее полное отсутствие. Проявляется изменением формы и внешнего вида зубов, наличием белесых или депигментированных участков, бороздок, углублений, при аплазии - болевыми ощущениями на различные раздражители. Наиболее часто гипоплазия эмали ведет к развитию глубокого кариеса, пульпита, формированию неправильного прикуса.
Гипоплазия эмали - это врожденный порок недоразвития зуба или его тканей связанный с нарушения обмена веществ у плода. Аплазия эмали является крайним выражением гипоплазии и проявляется полным отсутствием эмалевого покрытия или же отсутствием зуба.
Причины развития
Возникают гипоплазии эмали из-за серьезных нарушений обмена веществ в организме плода. И основной причиной является либо патология закладок клеток зародыша, либо неблагоприятные факторы, негативно влияющие на плод.
Не вполне корректно утверждение о том, что гипоплазия эмали возникает только из-за нарушения минерального обмена и участки гипоплазии - это ни что иное, как зона деминерализации. Если бы это было основной причиной гипоплазий эмали, то патология не была столь широко распространена. На сегодняшний день заболеваемость постоянно растет, так как вредные факторы начинают действовать на зачатки зубов еще задолго до формирования и рождения плода. Выводы о том, что токсикозы и инфекционные заболевания у беременной приводят к аномалиям развития плода, вполне обоснованны. Исследования подтверждают, что аплазии эмали и другие аномалии зубов чаще встречаются у детей, чьи матери перенесли во время беременности ОРВИ, краснуху, токсоплазмоз. Или же если часть беременности протекала с серьезными токсикозами. Недоразвитие эмали наблюдается у недоношенных детей и у детей, получивших травмы во время родов. Предрасполагающими факторами являются энцефалопатии, атопические дерматиты, рахит и другие нарушения обмена кальция.
Гипоплазия эмали в той или иной степени обнаруживается практически у половины детей дошкольного и младшего школьного возраста. При этом она носит системный характер и чаще наблюдаются поражение нескольких зубов. Гипоплазия эмали с глубокими изменениями диагностируют у 40% клинически здоровых детей.
Гипоплазия эмали диагностируется на молочных и на постоянных зубах, при этом чаще она встречается именно на постоянных зубах, что ведет к увеличению риска заболеваний зубов в старшем возрасте. Нарушения эмалевого покрытия молочных зубов связаны с патологиями, протекающими в организме женщины во время беременности. Тогда как гипоплазия эмали постоянных зубов обусловлена нарушениями процессов обмена веществ в организме ребенка, которые развиваются, начиная с 5-6 месяца жизни. А поскольку заболевания в период первого года жизни встречаются гораздо чаще, чем серьезные патологии во время беременности, то соответственно гипоплазия эмали постоянных зубов превалирует, что является серьезной проблемой.
Локализация и групповая принадлежность зубов при гипоплазии эмали зависит от того, в каком возрастном периоде ребенок перенес заболевание, которое и стало главным патогенетическим звеном. Так, заболевания, перенесенные в первые месяцы жизни, приводят к гипоплазии эмали режущего края центральных резцов и бугров шестых зубов. Это связано с формированием данных зубов на 5-6 месяце жизни ребенка.
Если же заболевания вызывают глубокие изменения в обмене веществ ребенка или продолжается в течение длительного времени, то участки гипоплазии эмали наблюдаются по всей длине коронки и на поверхности зуба. Неровная структура эмали указывает на длительность и волнообразность заболеваний, перенесенных в период формирования зубов. Тяжесть перенесенных заболеваний сказывается и на глубине изменений эмали. Так, незначительные патологии могут проявляться лишь меловидными пятнами, а тяжелые заболевания могут вызвать недоразвитие эмали вплоть до ее аплазии.
При местной гипоплазии эмали поражаются только часть зубов. Обычно ее возникновение связано с локализованными нарушениями обмена веществ вблизи зачатков постоянных зубов. Воспалительные процессы в области верхушки корней молочных зубов способствуют возникновению местной гипоплазии эмали. Такой вид гипоплазии чаще встречается на малых коренных зубах, потом как их зачатки расположены между корнями молочных моляров.
Клинические проявления
Системная гипоплазия
В зависимости от тяжести, системная гипоплазия эмали может проявляться изменением цвета эмали, ее недоразвитием или же полным отсутствием.
Изменение цвета эмали проявляется в виде симметричных белых пятен различных форм, которые расположены на одноименных зубах. Меловые пятна обнаруживаются на вестибулярной поверхности и не сопровождаются неприятными или болезненными ощущениями. Диагностическим признаком является то, что наружный слой эмали на пораженном участке гладкий, блестящий и не изменяет цвет при взаимодействии с красителями. На протяжении жизни пятно не изменят ни цвет, ни форму.
Более тяжелые проявления гипоплазии чаще не заметны при обычном осмотре. Волнистая, точечная и бороздчатая эмаль проявляется после высушивания поверхности. При тщательном осмотре стоматологу становятся заметны чередования небольших валиков и углублений с неизмененной эмалью. Чаще эта форма гипоплазии проявляется в виде точечных углублений в эмали, которые располагаются на разном уровне. В первое время эти участки имеют нормальный цвет, но по мере дальнейшего роста зуба эти участки постепенно пигментируются. В некоторых случаях гипоплазия эмали проявляется в виде одиночной гиперпигментированной полосы на коронке зуба. Иногда эта бороздка довольно глубока и происходит заметное уменьшение размера коронки зуба в виде перехвата, такую форму гипоплазии называют бороздчатой. Очень редко наблюдается лестничная гипоплазия, когда на коронке зубов формируется несколько бороздок. Но характерным является то, что даже при тяжелых формах таких гипоплазий эмали, ее целостность не нарушена.
Реже других изменений встречается аплазия эмали на определенном участке. При этом болевой синдром формируется при контакте с раздражителем и проходит после его устранения. Клинически данная патология проявляется отсутствием эмали на части коронки зуба, но чаще на дне чашеобразного углубления, либо в бороздке, охватывающей коронку зуба. Часто при аплазии эмали имеется и недоразвитие дентина. Это проявляется изменениями формы зубов, характерной для данной группы.
Изменения формы зубов при гипоплазиях эмали
- Зубы Гетчинсона. При данной патологии верхние центральные резцы имеют отверткообразную или бочкообразную форму. Их размер у шейки несколько больше, чем у режущей поверхности и имеется полулунная выемка у режущего края. Ранее полагалось, что данный симптом наблюдается только при врожденном сифилисе, однако позже установили, что аномалия возникает и при иных причинах.
- Зубы Пфлюгера. При данном симптоме поражены первые моляры, размер коронки у щеки больше, чем у жевательной поверхности. Бугры недоразвиты, что придает зубам схожесть с конусом.
- Зубы Фурнье. Клинически выглядят так же, как и при симптоме Гетчисона, но без полулунной выемки.
Местная гипоплазия эмали.
Такие гипоплазии возникают на постоянных зубах из-за вовлечения в воспалительный процесс зачатков зубов или вследствие механической травмы развивающего зачатка. Клинически этот тип гипоплазий проявляется в виде белых или желтовато-коричневых пятен, а чаще в виде точечных углублений по всей поверхности. В некоторых случаях эмаль коронки зуба полностью или частично отсутствует.
Гипоплазии эмали зубов приводят к тому, что микробы более агрессивно воздействуют на дентин, беспрепятственно проникая в него и вызывая глубокий кариес. Вторым серьезным осложнением является поражение других тканей зуба - цемента, дентина и пульпы, так как гипоплазии эмали редко протекают изолированно. У многих детей впоследствии формируется неправильный прикус.
Лечение
Тактика лечения зависит от степени выраженности гипоплазии, так при одиночных пятнах и неглубоких поражениях эмали этиотропное лечение не проводится. Проводят профилактику кариеса и уделяют больше внимания уходу за полостью рта. Иногда, если пятна расположены на вестибулярной поверхности зубов, то они становятся косметическим дефектом, так как хорошо видны во время разговора. Для их устранения проводят пломбирование композиционными материалами. Если присутствуют изменения эмали в виде точечных углублений и перехватов, то тоже устраняют с помощью пломбирования.
Ярко-выраженные дефекты эмали и дентина являются показанием для ортопедического лечения с установкой металлокерамических коронок. Профилактикой гипоплазии эмали является гармоничное развитие ребенка, для того чтобы не допустить серьезных заболеваний в период формирования иммунитета.
Читайте также:
