К вопросу о панкреатите
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Поджелудочная железа - орган пищеварительной системы, вырабатывающий пищеварительные ферменты и гормоны, регулирующие белковый, углеводный и жировой обмен. Она расположена в нижнем отделе брюшной полости, за желудком, возле двенадцатиперстной кишки, на уровне І-ІІ поясничных позвонков. Длина органа до 22 см, вес - 70-80 г. Она покрыта тонкой соединительной капсулой, основное вещество под ней разделено на сегменты, между ними есть соединительные тяжи с выводными протоками, сосудами, нервами. Для вывода произведенных пищеварительных ферментов и других веществ имеет главный и добавочный проток.
Если нормальное функционирование поджелудочной железы нарушается, в ней развивается воспалительный процесс. Группа заболеваний, для которых характерно воспаление в тканях этого органа, нарушение его работы называется панкреатитом. Воспаление поджелудочной железы - опасное заболевание, сопровождающееся сильной болью, нарушением работы пищеварительной и эндокринной системы. Если человек своевременно не получает медицинской помощи, возможно развитие осложнений, вплоть до летального исхода.
Как лечить воспаление поджелудочной железы
Обнаружив у себя симптомы заболевания поджелудочной железы, обращайтесь к врачу. Он выявит причины заболевания и назначит медикаментозное лечение, диету. Если воспалительный процесс вызван закупоркой выводных протоков, для спасения жизни пациента может потребоваться срочное оперативное вмешательство.
Пациентов с острой формой панкреатита госпитализируют в стационар, где врачи постоянно контролируют их состояние, изменение показателей в общем и биохимическом анализах крови, анализах мочи.
Чтобы организм человека победил заболевание, недостаточно медикаментозного лечения. Для успешного выздоровления, или снятия приступов при хроническом течении заболевания нужен холод, голод и покой. Пациенту полезен постельный режим. В первые три дня рекомендуется полный отказ от пищи, питательные вещества вводятся внутривенно. Для снятия болевых симптомов на живот кладется холодный компресс.
Причины заболевания
Воспалительные процессы в поджелудочной железе могут возникать:
- из-за злоупотребления спиртными напитками - наиболее распространенная причина заболевания у мужчин;
- после травм живота, операций, когда были повреждены ткани или протоки этого органа;
- из-за неправильного питания - воспаление может развиваться, если в рационе человека преобладает фаст-фуд, жирные, острые, копченые, жареные блюда;
- при желчнокаменной болезни - у женщин она развивается в 3-5 раз чаще, чем у мужчин, и желчные конкременты могут закупоривать протоки, из-за чего нарушается отток пищеварительных ферментов и они начинают переваривать ткани железы;
- из-за нарушенного обмена веществ при ожирении, сахарной диабете, во время беременности или после родов;
- из-за длительного приема антибиотиков, кортикостероидов, гормональных препаратов;
- из-за генетической предрасположенности - у некоторых мужчин, а чаще у женщин, поджелудочная железа вырабатывает более густой секрет, он медленней выводится по протокам, и даже однократное злоупотребление спиртными напитками, жирной, жареной пищей может спровоцировать приступ панкреатита;
- после отравлений - пищевых, алкогольных, при работе с лаками, красками и вдыхании их паров, другими отравляющими веществами.
Формы панкреатита
При первом приступе врач ставит диагноз острый панкреатит. При соблюдении диеты, других врачебных назначений, приеме медикаментов, воспаление может пройти без последствий. Если человек ответственно относится к своему здоровью, правильно питается, отказывается от алкоголя, курения, следит за весом, приступ может не повторяться.
Но при систематических нарушениях, поджелудочная железа работает с повышенной нагрузкой, ее состояние ухудшается и заболевание переходит в хроническую форму. Если повторный приступ возникает менее чем через 6 месяцев после первого, ставится диагноз острый рецидивирующий панкреатит. Если приступы повторяются больше, чем 6 месяцев, диагноз - хронический панкреатит. Он имеет две фазы: обострение и ремиссия. При соблюдении диеты, применении поддерживающей терапии, ремиссия длится годами, не возникает острых приступов.
Симптомы воспаления поджелудочной железы
При остром и хроническом панкреатите появляются разные симптомы.
Острая форма
При остром приступе пациент ощущает сильную боль в подреберье. В зависимости от расположения и размера очага воспаления она может быть правосторонней, левосторонней или опоясывающей.
Другие признаки, указывающие на воспалительный процесс в поджелудочной железе:
- отрыжка с тухлым запахом, икота;
- непреходящая тошнота, неоднократная рвота;
- жидкий стул несколько раз в сутки или запор;
- повышение температуры;
- ощущение сухости во рту;
- перепады артериального давления;
- усиленное потоотделение;
- нездоровый цвет кожи, возможно появление коричневых пятен, синяков над пупком или на спине в области поясницы.
Большинство из этих признаков, кроме острой боли, наблюдаются и при алкогольной интоксикации. Болезнь у мужчин не всегда своевременно диагностируется - болевые симптомы пациенты некоторое время снимают обезболивающими препаратами и надеются на улучшение самочувствия, когда пройдет похмелье. Это может быть опасно для жизни. Если после употребления больших доз алкоголя возникает боль в пояснице, подреберье, проверьте поджелудочную железу.
Хроническая форма
Зная, как болит поджелудочная железа, можно не пропустить первые признаки развития хронического воспалительного процесса. Своевременное обращение к врачу поможет избежать осложнений, инфицирования, гормональных нарушений в организме.
Признаки боли в поджелудочной железе:
- тупая ноющая;
- ощущается в верхней части живота;
- может отдавать в грудную клетку, поясницу, нижнюю часть живота;
- усиливается после употребления спиртных напитков, жареной, копченой, острой, жирной пищи, маринадов, приступ может спровоцировать чашка кофе, выкуренная натощак сигарета;
- усиливается после стресса.
Сложно поставить диагноз только по характеру болевых симптомов. При панкреатите появляются другие признаки нарушений в работе организма. Обратитесь к врачу, если вы часто ощущаете ноющую боль в области спины или живота, кожа приобретала желтоватый оттенок, пропал аппетит, снижается вес. Аналогичные признаки у женщин могут наблюдаться во время беременности, и ошибочно принимаются за проявления токсикоза. Чтобы не пропустить опасное заболевание, с первых недель беременности женщинам нужно регулярно посещать женскую консультацию, сдавать анализы крови и мочи.
Если не лечить хронический панкреатит, воспаление может распространяться на другие органы пищеварительной системы, нарушается работа эндокринной системы, что увеличивает риск развития сахарного диабета, онкологических заболеваний.
Лечение
Панкреатит - это группа заболеваний, при которых развиваются воспалительные процессы в поджелудочной железе. Чтобы эффективно лечить его, врач должен определить характер и локализацию воспаления, причину, вызвавшую приступ. После оказания первой помощи и снятия острых болевых ощущений проводится обследование.
Диагностика
Чтобы подтвердить диагноз и оценить состояние пациента, гастроэнтеролог использует лабораторные и инструментальные методы диагностики:
- общий и биохимический анализ крови - выявляют признаки и показывает количественные характеристики воспаления, определяют уровень билирубина, ферментов;
- анализ мочи - показывает уровень ферментов;
- анализ кала на паразитов - назначается по при подозрении, что протоки поджелудочной железы закупорены паразитами;
- УЗИ - показывает размер железы, уплотнения, фиброзные участки;
- рентгенография (если есть возможность, назначается более информационное обследование эндоскопическая ретроградная холангиопанкреатография) - назначается для обнаружения камней или других тел, закупоривающих протоки;
- зондирование - характеризует внешнесекреторную функцию железы;
- МРТ или КТ - выявляют некроз тканей, границы пораженных областей.
Особенности терапии
При остром приступе пациента госпитализируют в стационар, где проводят детоксикацию, очистку кишечника, брюшины.
Для снятия острых болей применяют спазмолитические и болеутоляющие препараты, на живот кладется холодный компресс. Ограничивают двигательную активность. Чтобы снизить секрецию гормонов при снижении проходимости протоков или их закупорке, назначают Платифиллин или Атропин. Для предотвращения инфицирования и снятия воспаления применяют антибиотики. В первые дни показан полный отказ от пищи, питательные вещества вводятся внутривенно. Через 3-5 дней в рацион вводят жидкие каши, одновременно с приемом ферментов: Панкреатина, Мезим-Форте. Чтобы избавить пациента от тошноты, назначается Мотилиум или Церукал.
Профилактика новых обострений
Чтобы избежать новых обострений панкреатита, нужно правильно питаться, отказаться от алкоголя, сигарет, избегать стрессов. Есть нужно небольшими порциями 5-6 раз в день. Исключите из рациона жареные, жирные, копченые продукты, пряности, маринады. Отваривайте, запекайте или готовьте блюда на пару. Откажитесь от кофе, сладких газированных напитков. Регулярно принимайте назначенные врачом препараты, поддерживающие работу поджелудочной железы.
Хронический панкреатит
Хронический панкреатит развивается в течение нескольких лет и характеризуется сменой периодов обострения и затихания болезни. Очень часто симптомы болезни выражены незначительно или вообще отсутствуют.
- Легкое течение: обострения происходят редко (1-2 раза в год), непродолжительны, боли выражены не значительно, легко купируются, снижение массы тела не происходит, внешнесекреторная функция железы не нарушена.
- Средней тяжести: обострения 3-4 раза в год, протекают длительно с выраженным болевым синдромом, в анализе кала - повышение жиров, мышечных волокон, белка, масса тела может снижаться, внешнесекреторная функция железы может быть снижена.
- Тяжелое течение: частые и длительные обострения (более 5 раз в год) с сильным болевым синдромом. Масса тела резко снижена вплоть до истощения, причиной которого служат панкреатические поносы. Присоединяются осложнения - сахарный диабет, стеноз двенадцатиперстной кишки в следствие увеличенной головки поджелудочной железы.

Опоясывающие боли при воспалительном процессе всей железы
Внешнесекреторная недостаточность поджелудочной железы характеризуется нарушением процессов пищеварения, избыточным ростом бактерий в тонкой кишке. В результате этого у пациентов возникают поносы, стеаторея, метеоризм, потеря аппетита и др.
Внутрисекреторная недостаточность поджелудочной железы возникает примерно у трети больных, она связана с нарушением функции островков Лангерганса, которые вырабатывают инсулин и глюкагон, участвующих в регуляции обмена углеводов.
- Клиническая картина.
- Лабораторная диагностика.
- Инструментальная диагностика:
- рентгенография;
- ультразвуковое исследование;
- компьютерная томография;
- эндоскопическая ультрасонография;
- панкреатохолангиография; ; .
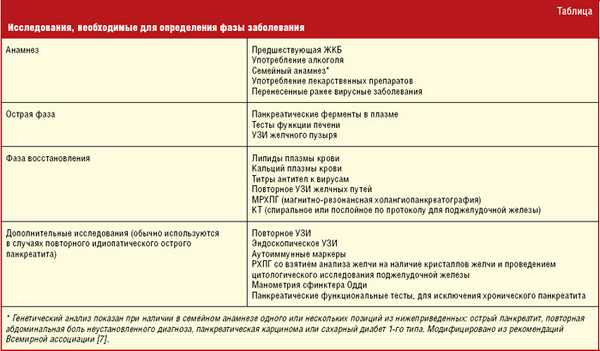
Исследования, необходимые для определения фазы панкреатита*
- Предшествующая желчекаменная болезнь
- Употребление алкоголя
- Семейный анамнез*
- Употребление лекарственных препаратов
- Перенесенные ранее вирусные заболевания
Острая фаза
- Панкреатические ферменты в плазме
- Тесты функции печени
- УЗИ желчного пузыря
Фаза восстановления
- Липиды плазмы крови
- Кальций плазмы крови
- Титры антител к вирусам
- Повторное УЗИ желчных путей
- МРХПГ (магнитно-резонансная холангиопанкреатография)
- КТ (спиральное или послойное по протоколу для поджелудочной железы)
Дополнительные исследования
(обычно используются в случаях повторного идиопатического острого панкреатита)
- ПовторноеУЗИ
- Эндоскопическое УЗИ
- Аутоиммунные маркеры
- РХПГ со взятием анализа желчи на наличие кристаллов желчи и проведением цитологического исследования поджелудочной железы
- Панкреатические функциональные тесты, для исключения хронического панкреатита
* Генетический анализ показан при наличии в семейном анамнезе одного или нескольких позиций из нижеприведенных: острый панкреатит, повторная абдоминальная боль неустановленного диагноза, панкреатическая карцинома пли сахарный диабет 1-го типа. Модифицировано из рекомендаций Всемирной ассоциации [7].
Основная роль в лечение хронического панкреатита - соблюдение строгой диеты. При выраженных обострениях на 3-5 дней полностью исключают питание. Растворы белков, плазму, электролиты вводят парентерально.
Через 3-5 дней разрешают перейти к нормальному питанию. Прием пищи делится на 4-6 раз, порции ограничиваются. Пища должна быть измельченной, с большим содержанием легкоперевариваемых белков, таких как яичный белок, нежирные сорта мяса и рыбы. Ограничивают потребление кислых продуктов и жиров. Пациенту строго запрещается употребление алкоголя, острой пищи, газированных напитков, консервов.
При обострении хронического панкреатита необходимо в первую очередь снять боль и диспепсический синдром.
- Для купирования болевого синдрома применяют анальгетики (анальгин, баралгин и др.), спазмолитики (папаверин, но-шпа, дротаверин и др.).
- Антигистаминные средства (димедрол, cупрастин и др.) применяют для подавления деятельности поджелудочной железы.
- Ингибиторы протонной помпы (омепразол, лансопразол, рабепразол и др.) назначают для уменьшения секреции поджелудочной железы и желудочной секреции. нейтрализуют соляную кислоту, обеспечивая тем самым функциональный покой поджелудочной железы.
- Прокинетики (домперидон, церукал и др.) назначают при недостаточности сфинктера Одди, нарушениях моторики ЖКТ.
- Ферментные препараты (мезим-форте, креон, панкреатин и др.) необходимы для компенсации недостаточной функции поджелудочной железы, как правило, они назначаются пожизненно.
Профилактика хронического панкреатита главным образом состоит из соблюдения диеты отказа от алкоголя. Также грамотно подобранная врачом лекарственная терапия может существенно снизить число обострений хронического панкреатита.
| Наименование блюд | Выход, г | Белки, г | Жиры, г | Углеводы, г | |
| 1-й завтрак | Омлет белковый паровой | 75 | 6,0 | 2,4 | 1,6 |
| Каша рисовая молочная протертая без сахара | 220 | 6,3 | 7,3 | 36,4 | |
| Чай | 200 | - | - | - | |
| 2-й завтрак | Творог свежий нежирный | 100 | 16,7 | 9,0 | 2,0 |
| Обед | Суп из сборных овощей вегетарианский протертый | 250 | 1,2 | 3,8 | 7,6 |
| 1/2 порции без сметаны и капусты | 110 | 18,9 | 8,8 | 7,2 | |
| Котлеты мясные паровые | 150 | 2,2 | 3,8 | 12,1 | |
| Морковное пюре | 200 | 0,1 | - | 23,8 | |
| Компот из свежих протертых яблок без сахара | / | / | / | / | |
| Полдник | Омлет белковый паровой | 75 | 6,0 | 2,4 | 1,6 |
| Отвар шиповника | 200 | - | - | - | |
| Ужин | Кнели рыбные отварные без масла | 100 | 15,4 | 2,6 | 4,8 |
| Пюре картофельное | 175 | 3,8 | 5,0 | 26,5 | |
| Каша овсяная молочная протертая без сахара | 250 | 8,3 | 9,9 | 30,3 | |
| Чай | 200 | - | - | - | |
| На ночь | Кефир | 200 | 5,0 | 6,3 | 8,1 |
| На весь день | Сухари белые | 50 | - | 2,4 | 96,6 |
| Сахар | 15 | - | - | 14,8 | |
| Итого | / | 106,1 | 64,7 | 228,0 | |
| Энергетическая ценность = 2411 ккал | |||||
* Л.В. Винокурова, Е.А. Дубцова, Т.В. Попова. Функциональная недостаточность поджелудочной железы при хроническом панкреатите: ферментозаместительная терапия, лечебное питание // Лечащий Врач. 2012. №2.
Примерное однодневное меню диеты при хроническом панкреатите (5п, без механического щажения)*
| Наименование блюд | Выход, г | Белки, г | Жиры, г | Углеводы, г | |
| 1-й завтрак | Омлет белковый паровой | 75 | 6,0 | 2,4 | 1,6 |
| Каша гречневая молочная без сахара | 200 | 9,1 | 5,0 | 36,4 | |
| Чай | 200 | - | - | - | |
| 2-й завтрак | Творог свежеприготовленный | 100 | 18,0 | 0,6 | 1,8 |
| Кефир | 200 | 5,0 | 6,3 | 8,1 | |
| Яблоко свежее без кожуры | 100 | 0,3 | 0,3 | 8,6 | |
| Обед | Суп овощной вегетарианский протертый, 1/2 порции | 250 | 3,1 | 4,5 | 20,1 |
| Куры отварные | 100 | 20,5 | 7,9 | 0,5 | |
| Рис отварной или морковь протертая | 150 | 3,8/2,2 | 4,1/3,8 | 38,6/12,1 | |
| Кисель из фруктового сока без сахара | 200 | 0,2 | - | 13,6 | |
| Полдник | Отвар шиповника | 200 | - | - | - |
| Сухари из дневной нормы хлеба | 25 | - | - | - | |
| Ужин | Рыба отварная | 100 | 19,2 | 0,7 | - |
| Картофель отварной | 150 | 3,1 | 5,6 | 25,2 | |
| Каша овсяная молочная без сахара | 250 | 8,3 | 9,8 | 30,3 | |
| Чай | 200 | - | - | - | |
| На ночь | Кефир с растительным маслом | 200 | 5,0 | 20,7 | 7,3 |
| На весь день | Хлеб пшеничный | 200 | 16,2 | 2,4 | 96,6 |
| Сахар | 30 | - | - | 29,8 | |
| Итого | / | 117,3 | 70,3 | 288,7 | |
| Энергетическая ценность = 2656,7 ккал | |||||
Примерное однодневное меню диеты при хроническом панкреатите (5п для больных с запорами)*
Салат из отварных моркови и тыквы, треска отварная, творожная масса, чай
Салат из отварной свеклы, сок овощной, сухарики из белково-отрубного пшеничного хлеба
Салат из свежих овощей, суп свекольный вегетарианский, гуляш из отварного мяса, картофельное пюре, компот из чернослива
Яблоко запеченное, отвар пшеничных отрубей, сухарики из белково-отрубного пшеничного хлеба
Язык отварной, овощи тушеные на молоке, мясной паштет, чай
На весь день
Хлеб белково-отрубной пшеничный — 300 г, масло сливочное — 20 г, сахар — 30 г
* Л.В. Винокурова, Е.А. Дубцова, Т.В. Попова. Функциональная недостаточность поджелудочной железы при хроническом панкреатите: ферментозаместительная терапия, лечебное питание // Лечащий Врач. 2012. № 2.
Врачи относят хронический панкреатит к рубрике K86.1, алкогольный хронический панкреатит к рубрике К86.0 в Международной классификации болезней МКБ-10.
Щербаков П.Л. К вопросу о панкреатите // Лечащий Врач. Гастроэнтерология. 2011. № 7.
Заболевания поджелудочной железы являются одними из наиболее распространенных поражений органов пищеварения. Среди больных преобладают женщины. Это, по-видимому, связано с более высокой частотой встречаемости у них желчно-каменной болезни (ЖКБ) и нарушений жирового обмена. Значительную часть больных составляют пожилые и престарелые лица, однако в последнее время поражения поджелудочной железы все чаще встречаются и у детей различного возраста. В настоящее время существуют различные рекомендации и стандарты, посвященные ведению больных с панкреатитом. Наиболее известными являются критерии Атланты 1992 г. [1] и консенсунс, принятый в 1999 г. в Сантрони [2], с пересмотром в 2003 г.
Среди воспалительных заболеваний поджелудочной железы различают острый и хронический панкреатит. Причины поражения поджелудочной железы многообразны. В частности, к ним относятся: обструкция панкреатического протока, воздействие лекарственных препаратов или токсическое отравление различными веществами, метаболические нарушения как самой поджелудочной железы, так и других органов и систем, инфекционные и паразитарные заболевания, сосудистые нарушения и травмы.
Острый панкреатит является полиэтиологическим заболеванием. В основе острых панкреатитов лежит ферментативное поражение поджелудочной железы, носящее автокаталитический характер. Выделяют две группы причин заболевания. К первой относятся факторы, вызывающие затруднение оттока панкреатического сока по протокам поджелудочной железы и приводящие вследствие этого к острому повышению давления в них, с развитием гипертензионно-протоковой формы острого панкреатита. Вторую группу составляют факторы, приводящие к первичному поражению ацинозных клеток с развитием первично-ацинарной формы заболевания.
Острое поражение поджелудочной железы может возникать при приеме различных лекарственных препаратов, таких как метилдопа, 5-аминосалицилаты, азатиоприн, циметидин, фуросемид, метронидазол, тетрациклины, при переполнении паренхимы поджелудочной железы рентгеноконтрастными препаратами во время проведения инструментальных эндоскопических исследований. Кроме того, причинами развития острого панкреатита как у взрослых, так и у детей могут явиться метаболические нарушения, в частности гипертриглицеридемия — гиперлипидемия I, IV или V типа.
Из инфекционных заболеваний наиболее частой причиной развития панкреатитов являются: вирусные заболевания (цитомегалия, герпес, гепатиты А, В, С), бактериальные (микобактериоз, лептоспироз), грибковые поражения (криптококки, кандида), а также паразитарные инвазии (аскариды, закупоривающие просвет выводного протока поджелудочной железы, или пневмоцистоз).
Хронический панкреатит представляет собой длительно текущее, как правило, прогрессирующее воспалительное заболевание поджелудочной железы. При этом развивается очаговая или диффузная деструкция ткани железы с постепенным замещением ее соединительной тканью. Основными этиологическими факторами развития хронического панкреатита являются те же, что и для острого панкреатита, которые непосредственно повреждают ацинозные элементы или способствуют повышению давления в панкреатических протоках, однако действующие более длительно и менее интенсивно.
В соответствии с Атлантскими критериями правильный диагноз острого панкреатита должен быть установлен у всех пациентов в течение 48 часов после поступления (уровень рекомендации C). Этиология острого панкреатита должна быть определена, по крайней мере, в 80% случаев и не больше чем в 20% должна быть классифицирована как идиопатическая (уровень рекомендации B) [3].
Если причину развития заболевания установить не удается, следует говорить об идиопатическом хроническом панкреатите.
По данным большинства исследований, причиной приблизительно в половине случаев острого панкреатита является ЖКБ, 20-25% связаны со злоупотреблением алкоголем. В группу «идиопатического» относят больных, у которых не выявлено никакой очевидной причины развития этого состояния [4]. Диагноз идиопатического панкреатита не может быть установлен без прицельного поиска желчных камней. Как минимум, дважды необходимо провести ультразвуковые исследования. После одного отрицательного ультразвукового исследования самый чувствительный диагностический тест на наличие желчных камней — это повторное УЗИ, которое выявляет конкременты, которые, возможно, были пропущены [5]. Появление эндоскопического УЗИ (EUS) и магнитно-резонансной холангиопанкреатографии (MRCP) расширило диапазон тестов, доступных для установления причины острого панкреатита. В таких ситуациях EUS может обнаружить микролитиаз в желчном пузыре или общем желчном протоке, а MRCP выявить большинство камней в протоке, а также аномалии самих протоков, таких, например, как раздвоение поджелудочной железы. EUS также точен и более безопасен, чем эндоскопическая ретроградная холангиопанкреатография (ERCP), для обнаружения камней общего желчного протока. Исследование желчи может быть единственным способом идентификации пациентов с повторным острым панкреатитом из-за микролитиаза. Протоковая манометрия (используемая для идентификации дисфункции сфинктера Одди) может иметь существенный риск в плане обострения острого панкреатита и должна выполняться только в специализированных отделениях. Необходим осторожный отбор пациентов для проведения манометрии [6]. Для определения природы развития панкреатита необходимо проводить исследования на содержание и уровень липидов плазмы и концентрацию кальция в крови. Ранние и реконвалесцентные титры антител к вирусам (эпидемического паротита, Коксаки B4 и других) могут также идентифицировать возможную причину острого панкреатита, хотя никакой специфической терапии при этом не назначается. Необходимо учитывать возможность существования сопутствующего новообразования или хронического панкреатита и соответствующим образом обследовать больного.
Исследования, необходимые для определения этиологических факторов, вызвавших острый панкреатит, в зависимости от стадии течения болезни, а также анамнестические данные, позволяющие исключить другие причины развития острого панкреатита, представлены в таблице.
Длительные нарушения функции поджелудочной железы могут приводить к развитию хронических изменений, проявляющихся в виде хронического кальцифицирующего панкреатита, хронического воспалительного панкреатита или хронического обструктивного панкреатита.
Врожденные нарушения деятельности поджелудочной железы, которые в дальнейшем могут проявиться развитием воспалительной реакции, связаны с аутосомно-доминантными аномалиями гена или хромосомы 7G, ассоциированными с раком головки поджелудочной железы.
Нарушение деятельности поджелудочной железы, не сопровождающееся, как правило, воспалительной реакцией, однако имеющее определенную клиническую симптоматику, получило название панкреатической недостаточности.
Различают первичную и вторичную панкреатические недостаточности. Первичная панкреатическая недостаточность развивается вследствие воздействия так называемых немодифицируемых факторов, на которые человек (сам пациент или врач) воздействовать и влиять не может. К ним относятся такие заболевания, как кистозный фиброз поджелудочной железы, врожденное нарушение проходимости панкреатического протока, синдром Shwachman, изолированный дефицит липазы, изолированная недостаточность трипсина, наследственный рецидивирующий панкреатит.
В клинической практике чаще встречается вторичная или относительная недостаточность поджелудочной железы (панкреатопатия), вызываемая, как правило, приемом необычной пищи, ее избыточным количеством или временными расстройствами функционирования поджелудочной железы. Вторичная недостаточность может сопровождать различные воспалительные заболевания верхнего отдела пищеварительного тракта (ВОПТ).
Клиническими проявлениями панкреатической недостаточности являются признаки нарушения деятельности поджелудочной железы — боль в животе, изменение аппетита (уменьшение или полное исчезновение), тошнота, урчание в животе, метеоризм и флатуленция, стеаторея. Интенсивность и выраженность этих признаков зависит от степени поражения поджелудочной железы.
Диагностика вторичной панкреатической недостаточности нередко может представлять значительные трудности из-за нечеткости клинических симптомов, незначительных изменений при инструментальных методах исследования. Поэтому для правильной диагностики и своевременного назначения адекватного лечения врач должен использовать весь арсенал средств, находящийся в его распоряжении. При панкреатической недостаточности боли локализуются в эпигастрии, левом подреберье или бывают опоясывающими, иррадиируют в левое подреберье, под левую лопатку, в спину. Боли могут быть приступообразными и постоянными, они усиливаются после переедания, употребления жирной, острой и жареной пищи, алкоголя. Тепло усиливает боли, применение холода несколько уменьшает. Боли с трудом купируются лекарственными препаратами. Боли несколько ослабевают при вынужденных положениях больного — коленно-локтевом, сидя, согнувшись вперед, лежа на боку с притянутыми к груди коленями. Болевой синдром сопровождается симптомами кишечной диспепсии и нарушениями стула, при этом больные жалуются на вздутия и урчание в животе, могут быть запоры и поносы. Стул при поносах обильный, жидкий, пенистый, светло-желтого цвета из-за большого количества жира. Характерны также признаки желудочной диспепсии — тошнота и рвота, которая не приносит облегчения.
При недостаточности поджелудочной железы применяются различные лекарственные средства, содержащие ферменты. Традиционно для этого используется панкреатин — препарат, приготовленный из поджелудочной железы животных [8]. Однако в условиях интенсивного кислотообразования в желудке наступала его частичная инактивация, и препарат не оказывал ожидаемого лечебного эффекта. В дальнейшем, с развитием фармацевтической промышленности, знаний о механизме процессов пищеварения, появились новые формы препаратов, содержащих панкреатин в виде таблеток, драже, гранул с защитной оболочкой и микросфер, помещенных в капсулу. В настоящее время ферментные препараты, используемые в клинической практике, должны отвечать определенным требованиям: 1) нетоксичность; 2) хорошая переносимость; 3) отсутствие существенных побочных реакций; 4) оптимум действия в интервале рН 5-7; 5) устойчивость к действию соляной кислоты, пепсинов и других протеаз; 6) содержание достаточного количества активных пищеварительных ферментов; 7) иметь длительный срок хранения [9].
В зависимости от фазы развития патологического процесса можно выделить четыре формы острого панкреатита: острый интерстициальный, соответствующий фазе отека (серозного, геморрагического, серозно-геморрагического), острый некротический, выражающий фазу образования некроза (с геморрагическим компонентом или без него); инфильтративно-некротический и гнойно-некротический, соответствующий фазе расплавления и секвестрации некротических очагов.
Для облегчения выбора тактики лечения, объема инфузионной терапии и правильной интерпретации формы панкреатита выделяют легкую, среднюю и тяжелую степени интоксикации.
Легкая степень (встречающаяся обычно при серозном отеке поджелудочной железы) характеризуется удовлетворительным общим состоянием больного, умеренными болями в эпигастрии, тошнотой, однократной рвотой, отсутствием симптомов раздражения брюшины, неизмененным цветом кожных покровов, частотой пульса в пределах 88-90 ударов в минуту, нормальным или слегка повышенным артериальным давлением (АД), высокими цифрами уроамилазы, небольшой активностью трипсина и липазы, сохраненным или слегка сниженным объема циркулирующей крови (ОЦК) (дефицит 7-15%), умеренным лейкоцитозом, субфебрильной температурой.
Средняя степень интоксикации (наблюдается при мелкоочаговом некрозе железы) проявляется упорными болями в эпигастрии, которые не исчезают при применении спазмолитиков и анальгетиков, бледностью и цианотичностью кожных покровов, повторными рвотами, напряжением мышц в эпигастральной области, частотой пульса до 100-110 уд./мин, падением АД ниже исходного уровня, повышением периферического и снижением центрального венозного давления (ЦВД), высокими цифрами уроамилазы, ранней высокой активностью трипсина и липазы, снижением уровня Са и повышенным содержанием сиаловых кислот, уменьшением ОЦК (дефицит 16-35%), снижением диуреза, подъемом температуры тела до 38 °С.
Тяжелая степень интоксикации (возникает при распространенном некрозе железы) отличается тяжелым общим состоянием больного, жестокими болями в эпигастральной области, мучительной рвотой, резко бледными или цианотичными кожными покровами, нередко желтухой, появлением симптомов перитонита, частотой пульса свыше 120 уд./мин, падением уровня АД и ЦВД, снижением уроамилазы, активности трипсина и липазы, уровня Са, низким диурезом, вплоть до полной анурии, резким снижением ОЦК (дефицит 36-50%), высокой температурой, значительным нарушением функции сердца, печени, легких, почек.
В лечении острого панкреатита с самого начала превалировал оперативный метод, предложенный немецким хирургом Korbe в 1894 г. Однако высокая летальность (90-100%) даже в то время заставила сдержанно относиться к этому методу [10]. На 5-м Всероссийском съезде хирургов академик В. С. Савельев (1978) подчеркнул, что в настоящее время общепризнан преимущественно консервативный метод лечения острого панкреатита. Однако лечебная тактика диктуется главным образом формой заболевания. Если при интерстициальном и некротическом панкреатите решающее значение имеет своевременное проведение консервативной терапии и, в меньшей степени, операции, а при инфильтративно-некротическом — только консервативное лечение, то гнойно-некротическая форма требует обязательного оперативного вмешательства.
Современная консервативная терапия острого панкреатита решает следующие задачи:
1) ликвидация боли и спазма, улучшение микроциркуляции в железе;
2) борьба с шоком и восстановление гомеостаза;
3) подавление экзокринной секреции и активности ферментов железы;
4) борьба с токсемией;
5) нормализация деятельности легких, сердца, почек, печени;
6) профилактика и лечение осложнений.
В лечении панкреатита ведущее значение имеет обеспечение уменьшения панкреатической секреции, так как усиленная секреция богатого ферментами сока поджелудочной железы, особенно при значительной закупорке протока, приводит к прогрессированию процесса. Больные с тяжелым острым панкреатитом должны лечиться в отделении интенсивной терапии.
При любом варианте течения острого панкреатита лечение начинают с назначения голода, который в зависимости от тяжести заболевания назначают на 3-5 дней. При легком процессе спустя этот срок больные способны принимать пищу без боли, расширяют рацион питания, постепенно выздоравливают и в дальнейшем не требуют продолжения лечения. При более тяжелом заболевании в первые дни осуществляется постоянная аспирация желудочного содержимого и быстро определяется оптимальная тактика ведения больного. Необходимо отметить, что при грамотном ведении больные острым панкреатитом средней степени тяжести без развития панкреонекроза и парапанкреатической флегмоны могут быть излечены консервативными методами.
При выборе тактики лечения больных острым панкреатитом наиболее важно дифференцировать отечные и интерстициальные формы острого панкреатита. Показателями начавшегося некротического процесса являются изменения в сыворотке крови концентрации С-реактивного белка и эластазы. Пациенты с отечной формой панкреатита нуждаются в консервативной терапии и динамическом наблюдении, тогда как пациенты с панкреонекрозом в интенсивной терапии. Выбор тактики ведения больных определяется и функциональной состоятельностью органов и наличием сопутствующей патологии. Пациентов без сопутствующей органной патологии и с ограниченным некрозом можно лечить консервативно, тогда как пациенты с полиорганной недостаточностью или прогрессированием сопутствующей патологии являются кандидатами для хирургического лечения.
С целью подавления панкреатической секреции в настоящее время применяют ингибиторы протонной помпы, которые целесообразно вводить парентерально, в частности, пантопразол (Контролок®). Этот представитель ингибиторов протонной помпы имеет наибольшее время воздействия (до 48 часов), обеспечивая надежную блокировку продукции соляной кислоты в желудке и тем самым подавляя все ферментообразующие реакции в поджелудочной железе. В отличие от других представителей ингибиторов протонной помпы пантопразол (Контролок®) после введения не метаболизируется в печени с использованием цитохрома P450 и его коферментов, поэтому пантопразол не вступает во взаимодействие с лекарственными препаратами, претерпевающими метаболизм в печени, не конкурирует с ними и его можно сочетать с другими препаратами для лечения панкреатита как в острой, так и в хронической стадии. Начальная суточная доза Контролока® составляет 80 мг. При необходимости дозу можно титровать, увеличивая или уменьшая, в зависимости от показателей секреции кислоты в желудке. При дозах, превышающих 80 мг в сутки, их необходимо разделить на два ввода. Возможно временное увеличение дозы больше 160 мг пантопразола, но продолжительность применения должна ограничиваться только периодом, который необходим для адекватного контроля секреции кислоты. Порошок растворяют в 10 мл физиологического раствора хлорида натрия, который добавляется во флакон. Этот раствор можно вводить непосредственно или после смешивания с 100 мл физиологического раствора хлорида натрия, 5% или 10% раствором глюкозы. Внутривенное введение необходимо проводить в течение 2-15 мин. Использовать эти лекарственные средства в вышеуказанных дозах следует до купирования болевого синдрома и ликвидации «уклонения» ферментов в кровь, после чего необходимо продолжить их прием в половинной дозе перорально еще в течение одного месяца или заменить их антацидами, такими как Алмагель, Маалокс, Фосфалюгель и др. по 6-8 раз в сутки.
Важнейшее значение в остром периоде панкреатита придается ликвидации ведущего болевого синдрома, для чего чаще всего используют сочетание ненаркотических анальгетиков и спазмолитиков.
Панкреатит
Неприятные ощущения в левой половине живота после обильного застолья испытывали многие. Но они не сравнятся с тем, что чувствуют пациенты с приступом острого панкреатита: сильная боль, которая будто обручем опоясывает живот, и не проходит в любом положении. А еще тошнота, рвота и даже повышение температуры. Отчего же возникает панкреатит, как уточнить диагноз и не допустить его обострения — разбираемся в этой статье.
Болезнь «богатого» стола
Панкреатит — это воспаление поджелудочной железы. Этот небольшой, но очень важный орган находится за желудком и вырабатывает ферменты, которые помогают пищеварению, а еще гормоны, регулирующие процесс переработки глюкозы. В результате воспаления ферменты, которые в норме способствуют расщеплению сложных углеводов, белков и жиров в кишечнике, активируются прямо в поджелудочной железе и начинают переваривать ее саму.
Обычно панкреатит — острое состояние. Пик обращений за медицинской помощью с жалобами на сильную боль в верхней части живота, тошноту, неукротимую рвоту, повышение температуры и учащенное сердцебиение, приходится на период после праздников. Застолья с обильной жирной пищей и алкоголем провоцируют острый панкреатит или рецидив хронического.
Острое заболевание обычно длится несколько дней и проходит на фоне лечения. Если в дальнейшем соблюдать врачебные рекомендации, правильно питаться и вести здоровый образ жизни, панкреатит не вернется.
У некоторых людей заболевание переходит в хроническую форму. Пациента беспокоят регулярная боль в животе, особенно усиливающаяся после еды, похудение. Также стул меняет консистенцию и приобретает резкий запах из-за того, что белки, жиры и сложные углеводы не перевариваются.
Тяжелые последствия
Острый панкреатит может вызвать серьезные осложнения. Пищеварительные ферменты не только активируются в поджелудочной железе, что приводит к разрушению ее ткани - некрозу, но и попадают в кровь, которая разносит их по всему организму. В этот период мы можем увидеть увеличение уровня панкреатических ферментов в крови: липазы и панкреатической амилазы .
Поврежденная поджелудочная железа становится уязвимой для бактерий. Инфекционный процесс при панкреонекрозе запускает круг воспаления, которое требует интенсивного лечения, а иногда и хирургического вмешательства. Воспаление с разрушением тканей приводит к кровотечениям и перитониту. В процессе выздоровления после острого панкреатита (панкреонекроза) в поджелудочной могут сформироваться псевдокисты — карманы с жидкостью.
Есть все подряд и не полнеть — мечта многих. Но для пациентов с панкреатитом это настоящая беда. Поврежденная поджелудочная вырабатывает меньше ферментов, которые необходимы для расщепления и переработки питательных веществ из пищи. Это приводит к диарее и нарушению усвоения питательных веществ.
Поджелудочная вырабатывает не только ферменты, но и жизненно необходимые гормоны: инсулин и глюкагон. Повреждение клеток железы, синтезирующих инсулин, может привести к развитию инсулинозависимого сахарного диабета.
Еще одно грозное последствие панкреатита — рак поджелудочной железы. Хроническое воспаление — значимый фактор риска развития этой патологии.
Почему возникает панкреатит
Когда пищеварительные ферменты активируются еще в поджелудочной железе, они раздражают ее клетки и вызывают воспаление. При повторных приступах панкреатита происходят новые повреждения ткани железы, что приводит к хроническому воспалению. Это ведет к замещению функциональной ткани железы рубцовой, и функция органа снижается. Как результат — проблемы с пищеварением и сахарный диабет.
Нередкая причина острого панкреатита — алкоголь. Спиртное вызывает повышенную секрецию ферментов, если это сочетается со спазмом сфинктера выводного протока поджелудочной железы, то обострение неизбезно.
Может возникнуть панкреатит и в результате приема некоторых лекарств. Этому способствуют индивидуальная чувствительность к действующему веществу препарата или иммуно-опосредованная реакция на его применение. Чаще всего лекарственный панкреатит связывают с приемом некоторых НПВС (нестероидных противовоспалительных средств), антибиотиков и диуретиков. Поэтому любые, даже безрецептурные препараты лучше принимать после консультации специалиста.
Есть и более редкие состояния, которые могут привести к острому панкреатиту. Среди них последствия операций на брюшной полости, травмы живота, ожирение и кистозный фиброз. Иногда причину так и не находят.
Зона риска
В первую очередь приступа острого панкреатита стоит бояться тем, кто злоупотребляет алкоголем. У курильщиков вероятность развития хронического воспаления поджелудочной в три раза выше, чем у некурящих. Хорошая новость заключается в том, что отказ от сигарет снижает риск примерно наполовину.
Также панкреатит грозит людям, которые страдают ожирением и сахарным диабетом. Особенно внимательно стоит следить за здоровьем тем, у кого в семье есть больные хроническим панкреатитом.
Постановка диагноза для опытного врача обычно не составляет труда, так как симптомы воспаления поджелудочной весьма специфичны. Но для его подтверждения всегда назначают анализ крови на ферменты: амилазу, панкреатическую амилазу и липазу. Повышение этих показателей указывает на острый панкреатит. Иногда прибегают к исследованию содержания амилазы в моче. Для этого используют анализ на диастазу мочи.
Для выяснения причины панкреатита проводят УЗИ брюшной полости, чтобы выявить камни в желчном пузыре и воспаление поджелудочной железы. С этой же целью могут сделать магнитно-резонансную (МРТ) или компьютерную томографию (КТ).
При хроническом панкреатите нередко назначают анализы кала на уровень панкреатической эластазы. Это фермент, выделяемый поджелудочной железой в просвет кишечника. Если его уровень ниже нормы, значит, функция поджелудочной снижена.
Больше не нужно голодать
Многие россияне слышали врачебную присказку, которая касается общих принципов лечения панкреатита и гласит: «холод, голод и покой». Зарубежные исследования последних лет показывают, что долго голодать вовсе не обязательно. Сегодня врачи рекомендуют начинать есть, как только улучшится самочувствие и прекратится рвота.
Конечно, не стоит набрасываться на шашлык. По мере уменьшения воспаления и стихания боли можно начать пить компоты и есть мягкую диетическую пищу. Со временем можно вернуться к обычному питанию.
Приступ острого панкреатита требует обращения к врачу. Врачи установят причину развития заболевания. Если всему виной камни в желчном пузыре или протоках, может потребоваться операция. В случае панкреатита, спровоцированного приемом лекарств, врачам придется искать альтернативные препараты. А если причина воспаления поджелудочной — злоупотребление спиртным, то медики порекомендуют лечиться от алкогольной зависимости. Хронический панкреатит неуклонно ведет к снижению функций поджелудочной железы. Поэтому таким пациентам назначают прием ферментов для улучшения пищеварения.
Что съесть, чтобы не обострять
При любой форме панкреатита рекомендована диета. Она необходима не только для профилактики рецидива болезни, но и для того, чтобы обеспечить организм всеми необходимыми питательными веществами, учитывая снижение активности пищеварительных ферментов.
Лучше отказаться от жирной и жареной пищи. Выбирать постные сорта мяса, добавить в рацион больше растительных жиров, а животные — сократить. Рекомендуется употреблять молоко, сыр и творог пониженной жирности. Акцент стоит сделать на свежих фруктах, овощах и цельнозерновых продуктах. А еще врачи рекомендуют пациентам с хроническим панкреатитом пить больше жидкости и не злоупотреблять рафинированными продуктами и сладостями, чтобы снизить риск развития сахарного диабета.
Даже если причиной острого панкреатита стал не алкоголь, целесообразно прекратить употреблять его на время выздоровления. Если вы курите, бросьте. Если не курите, не начинайте.
врач клинической лабораторной диагностики, врач-онколог, специалист научно-консультационного отдела лаборатории KDL. Стаж работы 15 лет
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Панкреатит: причины появления, симптомы, диагностика и способы лечения.
Определение
Панкреатит - это воспалительное заболевание поджелудочной железы с возможным вовлечением окружающих тканей. Проявляется болями в верхней половине живота, вызванными нарушением ее функции - выработки пищеварительных ферментов и гормонов.
Поджелудочная железа выполняет две важные функции:
- экзокринную (внешнесекреторную), заключающуюся в выработке и выделении в двенадцатиперстную кишку ферментов (трипсина, протеазы, амилазы и липазы), которые расщепляют белки, углеводы и жиры;
- эндокринную, состоящую в синтезе инсулина и глюкагона - важнейших гормонов, регулирующи уровень сахара (глюкозы) в крови.
Ферментная недостаточность становится причиной частого расстройства пищеварения, а при длительном течении заболевания появляются признаки недостаточности питания.
В результате нарушения выработки гормонов развиваются изменения углеводного обмена, вплоть до сахарного диабета.
Причины появления панкреатита
Самые частые причины панкреатита - злоупотребление алкоголем, курение, желчнокаменная болезнь.
Употребление алкоголя приводит к повышению вязкости сока поджелудочной железы (панкреатического секрета), закупорке ее протоков и блокированию оттока панкреатического секрета. Из-за нарастающего давления скопившиеся в протоках активные ферменты начинают пропитывать и переваривать ткань железы, вызывая воспаление. А продукты распада этилового спирта оказывают непосредственное повреждающее действие на клетки поджелудочной железы.
Курение провоцирует спазм (сужение) и ишемию (недостаток кровоснабжения) сосудов, в результате повреждение поджелудочной железы усиливается.
Для понимания связи панкреатита и желчнокаменной болезни, нужно знать, что и поджелудочная железа, и желчный пузырь имеют протоки, которые сливаются между собой и впадают в двенадцатиперстную кишку. При желчной колике, когда камень выходит из желчного пузыря, он может закупорить место слияния протоков. Желчь и сок поджелудочной железы под высоким давлением возвращаются в поджелудочную железу и начинают ее «переваривать», вызывая воспаление и некроз (отмирание) ткани поджелудочной железы.
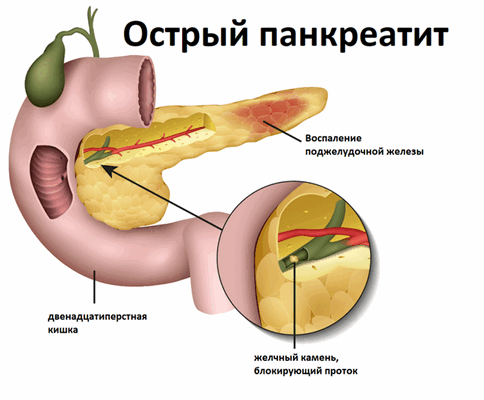
Систематическое переедание и избыток в рационе животных жиров активизируют выработку ферментов, усугубляя их повреждающее действие на железу и усиливая воспалительный процесс.
Классификация заболевания
Существует несколько классификаций панкреатита.
- В зависимости от характера течения выделяют:
- Длительная интенсивная боль в верхней половине живота (околопупочной области и подреберьях).
Такая боль может иметь опоясывающий характер или отдавать в спину; усиливаться после еды, реже - натощак, при резких движениях, кашле, глубоком дыхании, уменьшаться в положении сидя или при наклоне вперед.
К лабораторной диагностике относятся анализы крови, мочи и кала.
Для выявления признаков воспаления назначают общий (клинический) анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Читайте также:
- Пути повышения микробной чистоты нестерильных лекарственных средств.
- Анатомия диафрагмы. История изучения диафрагмальных травм
- Стрессовые ситуации у ребенка. Как защитить своего ребенка?
- Ход операции открытой холецистэктомии через лапаротомию
- Снижение давления при инсульте. Ошибки терапии гипертонических кризов.
