Кишечная непроходимость - причины, симптомы, диагностика и лечение
Добавил пользователь Morpheus Обновлено: 21.01.2026
Непроходимость толстой кишки - это патологическое состояние, при котором вследствие механических или функциональных причин происходит нарушение прохождения пищи и жидкости по толстому кишечнику. Симптомами непроходимости являются резкая боль по ходу кишечника, рвота, тошнота, отсутствие дефекации и отхождения газов, неравномерное увеличение живота в размерах, нарушение общего состояния. Для диагностики используется общий осмотр, пальпация живота, обзорная рентгенография и компьютерная томография органов брюшной полости. Принципы лечения зависят от характера патологии и зачастую заключаются в резекции пораженного участка кишечника.
МКБ-10

Общие сведения
Непроходимость толстой кишки является ургентным хирургическим состоянием, которое характеризуется нарушением пассажа пищи и воды по кишечному каналу. Данная патология составляет около 3,8% от всех состояний, входящих в понятие острого живота. Среди всех видов непроходимости кишечника доля толстокишечной непроходимости составляет около 35%. Несколько чаще заболевание регистрируется у пациентов пожилого возраста.
Опасность патологического процесса заключается в том, что при отсутствии адекватного лечения высока вероятность некротизирования стенки кишки и последующей перфорации, на фоне чего возникает перитонит, который требует срочного оперативного вмешательства для спасения жизни пациента. Изучением проблемы толстокишечной непроходимости занимаются специалисты в сфере абдоминальной хирургии, проктологии и гастроэнтерологии.

Причины
К непроходимости толстой кишки могут приводить различные врожденные факторы, такие как удлинение сегментов кишечника, аномалии развития (заворот кишки, болезнь Гиршпрунга). Из приобретенных причин, предрасполагающих к развитию данного патологического состояния, выделяют спаечную болезнь после операций на органах брюшной полости, опухоли толстого кишечника, инородные тела кишечника, грыжи живота, гельминтозы, желчнокаменную болезнь. Непроходимость толстой кишки возникает на фоне определенных предрасполагающих факторов под влиянием различных механизмов, к которым относят резкое увеличение внутрибрюшного давления, обильный прием пищи, повышенную физическую нагрузку.
Непроходимость толстой кишки может быть механической и функциональной (паралитической). Наиболее часто механическая непроходимость развивается при грыжах, толстокишечных спайках, воспалительных заболеваниях, каловых камнях, опухолях, завороте и инвагинации кишечника. В возрасте старше 60 лет в 93% случаев причиной данного патологического состояния являются злокачественные опухоли, которые растут в просвет кишки. Заворот кишечника занимает 4% от всех причин непроходимости толстой кишки. Все остальные патологические состояния приводят к механической непроходимости в 3% случаев.
Основными причинами паралитической непроходимости являются инфекции, поражающие нервную систему. Кроме того, к данному состоянию приводит прием препаратов, влияющих на тонус гладких мышц кишечника. Паралитическая кишечная непроходимость может развиться на фоне болезни Паркинсона - данный вариант непроходимости толстой кишки связан с мускульными и нервными расстройствами. На их фоне сокращения кишечника ослабляются или совсем прекращаются. В результате этого нарушается продвижение пищи по пищеварительной системе.
Симптомы непроходимости
Основными признаками непроходимости толстого кишечника являются периодические спастические боли в животе, рвота, тошнота, вздутие живота, запоры и задержка газов. Эти клинические проявления развиваются на фоне нормального общего состояния. Первым симптомом заболевания обычно является резкая боль в животе. Изначально боль ощущается только в каком-то определенном месте, затем распространяется на весь живот. При этом больной чувствует активные сокращения в кишечнике, которые сопровождаются резким бурлением в животе.
Патогномоничными симптомами патологии считаются рвота, задержка стула и газов. На фоне кишечной непроходимости состояние больного может резко ухудшаться. Пациент бледнеет и покрывается холодным потом. При объективном осмотре отмечается асимметричное вздутие живота. При возникновении подобных симптомов необходима экстренная госпитализация, так как для лечения непроходимости толстой кишки в основном используется ургентное оперативное лечение.
Осложнения
Если вовремя не провести адекватное лечение, при непроходимости толстой кишки могут возникать серьезные осложнения, которые угрожают жизни больного. В частности, на фоне патологии возможно некротизирование пораженного сегмента кишки. Данное патологическое состояние возникает из-за нарушения кровотока в сосудах брюшной полости; в результате происходит гибель тканей кишечника, что приводит к перфорации толстой кишки и развитию воспаления брюшины (перитонита). Если при перитоните не провести своевременное оперативное вмешательство, заболевание заканчивается смертью пациента.
Диагностика
Диагностика непроходимости толстой кишки основывается на клинических и инструментальных методах исследований. При осмотре и пальпации живота выявляются выпячивания и вздутие передней брюшной стенки. Из инструментальных методов наиболее распространенной и доступной является рентгенография брюшной полости. Более информативна компьютерная томография. Оба эти метода позволяют четко определить вид непроходимости толстой кишки. В частности, они дают возможность отличить паралитическую непроходимость от механической. Кроме того, рентгенологические методы исследования позволяют уточнить степень поражения кишечника. При помощи этих диагностических методик врач может отличить полную непроходимость от частичной.
Лабораторные методы исследования играют вспомогательную роль в диагностике толстокишечной непроходимости. При развитии осложнений, таких как прободение и перитонит, в крови отмечается лейкоцитоз, ускорение СОЭ и палочкоядерный сдвиг влево. Эти изменения свидетельствуют о развитии выраженного воспалительно-некротического процесса.
Лечение кишечной непроходимости
Принципы терапии зависят от характера непроходимости толстой кишки и причины, которая ее вызвала. В любом случае лечение данного заболевания проводится в условиях стационара. При механической непроходимости толстой кишки частичного характера, когда часть пищи и жидкости может продвигаться по кишечнику, длительного пребывания в стационаре не потребуется. Таким пациентам рекомендована низковолокнистая диета, в которую входят пищевые продукты, не замедляющие пищеварение. Однако, если частичная непроходимость толстой кишки не купируется самостоятельно на фоне коррекции питания, то для ее разрешения может потребоваться хирургическое лечение. Оно заключается в резекции пораженной части кишечника с дальнейшей реконструкцией непрерывности кишки.
При полной механической непроходимости толстой кишки ее содержимое не может продвигаться по пищеварительному тракту. Поэтому для лечения используются оперативные вмешательства. Объем операции зависит от конкретной ситуации, степени поражения кишечника, локализации патологического процесса. Чаще всего хирурги проводят резекцию некротизированного сегмента кишечника и выполняют пластику толстой кишки.
Паралитическая, или функциональная непроходимость толстой кишки в большинстве случаев является состоянием, которое может разрешиться через некоторое время. Однако, если симптомы заболевания не проходят, для лечения используется медикаментозная терапия, направленная на стимуляцию сокращения гладкой мускулатуры кишечника и улучшение нервно-мышечной проводимости. Эти препараты обеспечивают нормальное продвижение пищи и жидкости по пищеварительному тракту.
Одним из наиболее эффективных препаратов для терапии данного патологического состояния является неостигмин. Лечение паралитической непроходимости толстой кишки может проводиться как в амбулаторных условиях, так и в стационаре. При этом основной упор делается на терапию патологического состояния, которое привело к возникновению непроходимости. Если нарушение проходимости толстого кишечника было вызвано приемом определенных лекарственных препаратов, то их необходимо срочно отменить.
Прогноз и профилактика
При своевременно оказанной медицинской помощи прогноз механической непроходимости толстой кишки в основном благоприятный. Исключение составляют случаи, когда патологическое состояние было вызвано раком толстой кишки, который уже дал отдаленные метастазы в другие органы. Паралитическая толстокишечная непроходимость при условии адекватного лечения имеет, как правило, благоприятный прогноз. Для ее профилактики больным старше 60 лет необходимо проводить обследование кишечника у врача-проктолога на предмет наличия опухолей или другой патологии, которая может стать причиной нарушения кишечной проходимости.
3. Современное состояние вопросов диагностики, тактики и методов хирургического лечения толстокишечной непроходимости / Буянов В.М., Маскин С.С. // Анналы хирургии − 1998 - № 1
Кишечная непроходимость
Кишечная непроходимость - нарушение пассажа содержимого по кишечнику, вызванное обтурацией его просвета, сдавлением, спазмом, расстройствами гемодинамики или иннервации. Клинически кишечная непроходимость проявляется схваткообразными болями в животе, тошнотой, рвотой, задержкой стула и отхождения газов. В диагностике кишечной непроходимости учитываются данные физикального обследования (пальпации, перкуссии, аускультации живота), пальцевого ректального исследования, обзорной рентгенографии брюшной полости, контрастной рентгенографии, колоноскопии, лапароскопии. При некоторых видах кишечной непроходимости возможна консервативная тактика; в остальных случаях проводится хирургического вмешательство, целью которого служит восстановление пассажа содержимого по кишечнику или его наружное отведение, резекция нежизнеспособного участка кишки.

Кишечная непроходимость (илеус) не является самостоятельной нозологической формой; в гастроэнтерологии и колопроктологии данное состояние развивается при самых различных заболеваниях. Кишечная непроходимость составляет около 3,8% всех неотложных состояний в абдоминальной хирургии. При кишечной непроходимости нарушается продвижение содержимого (химуса) - полупереваренных пищевых масс по пищеварительному тракту.
Кишечная непроходимость - это полиэтиологический синдром, который может быть обусловлен множеством причин и иметь различные формы. Своевременность и правильность диагностики кишечной непроходимости являются решающими факторами в исходе этого тяжелого состояния.

Причины кишечной непроходимости
Развитие различных форм кишечной непроходимости обусловлено своими причинами. Так, спастическая непроходимость развивается в результате рефлекторного спазма кишечника, который может быть обусловлен механическим и болевыми раздражением при глистных инвазиях, инородных телах кишечника, ушибах и гематомах живота, остром панкреатите, нефролитиазе и почечной колике, желчной колике, базальной пневмонии, плеврите, гемо- и пневмотораксе, переломах ребер, остром инфаркте миокарда и др. патологических состояниях. Кроме этого, развитие динамической спастической кишечной непроходимости может быть связано с органическими и функциональными поражениями нервной системы (ЧМТ, психической травмой, спинномозговой травмой, ишемическим инсультом и др.), а также дисциркуляторными нарушениями (тромбозами и эмболиями мезентериальных сосудов, дизентерией, васкулитами), болезнью Гиршпрунга.
К паралитической кишечной непроходимости приводят парезы и параличи кишечника, которые могут развиваться вследствие перитонита, оперативных вмешательств на брюшной полости, гемоперитониума, отравлений морфином, солями тяжелых металлов, пищевых токсикоинфекций и т. д.
При различных видах механической кишечной непроходимости имеет место механические препятствия на пути продвижения пищевых масс. Обтурационная кишечная непроходимость может вызываться каловыми камнями, желчными конкрементами, безоарами, скоплением глистов; внутрипросветным раком кишечника, инородным телом; сдалением кишечника извне опухолями органов брюшной полости, малого таза, почки.
Странгуляционная кишечная непроходимость характеризуется не только сдавлением просвета кишки, но и компрессией брыжеечных сосудов, что может наблюдаться при ущемлении грыжи, завороте кишок, инвагинации, узлообразовании - перехлестывании и закручивании между собой петель кишки. Развитие данных нарушений может быть обусловлено наличием длинной брыжейки кишки, рубцовых тяжей, спаек, сращений между петлями кишечника; резким снижение массы тела, длительным голоданием с последующим перееданием; внезапным повышением внутрибрюшного давления.
Причиной сосудистой кишечной непроходимости выступает острая окклюзия мезентериальных сосудов вследствие тромбоза и эмболии брыжеечных артерий и вен. В основе развития врожденной кишечной непроходимости, как правило, лежат аномалии развития кишечной трубки (удвоение, атрезия, меккелев дивертикул и др.).
Классификация
Существует несколько вариантов классификации кишечной непроходимости, учитывающих различные патогенетические, анатомические и клинические механизмы. В зависимости от всех этих факторов применяется дифференцированный подход к лечению кишечной непроходимости.
По морфофункциональным причинам выделяют:
1. динамическую кишечную непроходимость, которая, в свою очередь, может быть спастической и паралитической.
2. механическую кишечную непроходимость, включающую формы:
- странгуляционую (заворот, ущемление, узлообразование)
- обтурационную (интраинтестинальную, экстраинтестинальную)
- смешанную (спаечную непроходимость, инвагинацию)
3. сосудистую кишечную непроходимость, обусловленную инфарктом кишечника.
По уровню расположения препятствия для пассажа пищевых масс различают высокую и низкую тонкокишечную непроходимость (60-70%), толстокишечную непроходимость (30-40%). По степени нарушения проходимости пищеварительного тракта кишечная непроходимость может быть полной или частичной; по клиническому течению - острой, подострой и хронической. По времени формирования нарушений проходимости кишечника дифференцируют врожденную кишечную непроходимость, связанную с эмбриональными пороками развития кишечника, а также приобретенную (вторичную) непроходимость, обусловленную другими причинами.
В развитии острой кишечной непроходимости выделяют несколько фаз (стадий). В так называемой фазе «илеусного крика», которая продолжается от 2-х до 12-14 часов, превалируют боль и местная абдоминальная симптоматика. Сменяющая первую фазу стадия интоксикации длится от 12-ти до 36 часов и характеризуется «мнимым благополучием» - уменьшением интенсивности схваткообразных болей, ослаблением кишечной перистальтики. Одновременно с этим отмечается неотхождение газов, задержка стула, вздутие и асимметрия живота. В поздней, терминальной стадии кишечной непроходимости, наступающей спустя 36 часов от начала заболевания, развиваются резкие нарушения гемодинамики и перитонит.
Симптомы кишечной непроходимости
Независимо от типа и уровня кишечной непроходимости имеет место выраженный болевой синдром, рвота, задержка стула и неотхождение газов.
Абдоминальные боли носят схваткообразный нестерпимый характер. Во время схватки, которая совпадает с перистальтической волной, лицо пациента искажается от боли, он стонет, принимает различные вынужденные положения (на корточках, коленно-локтевое). На высоте болевого приступа появляются симптомы шока: бледность кожи, холодный пот, гипотония, тахикардия. Стихание болей может являться очень коварным признаком, свидетельствующим о некрозе кишечника и гибели нервных окончаний. После мнимого затишья, на вторые сутки от начала развития кишечной непроходимости, неизбежно возникает перитонит.
Другим, характерным для кишечной непроходимости признаком, служит рвота. Особенно обильная и многократная рвота, не приносящая облегчения, развивается при тонкокишечной непроходимости. Вначале рвотные массы содержат остатки пища, затем желчь, в позднем периоде - кишечное содержимое (каловая рвота) с гнилостным запахом. При низкой кишечной непроходимости рвота, как правило, повторяется 1-2 раза.
Типичным симптомом низкой кишечной непроходимости является задержка стула и отхождения газов. Пальцевое ректальное исследование обнаруживает отсутствие кала в прямой кишке, растянутость ампулы, зияние сфинктера. При высокой непроходимости тонкой кишки задержки стула может не быть; опорожнение низлежащих отделов кишечника происходит самостоятельно или после клизмы.
При кишечной непроходимости обращает внимание вздутие и асимметричность живота, видимая на глаз перистальтика.
При перкуссии живота у пациентов с кишечной непроходимостью определяется тимпанит с металлическим оттенком (симптом Кивуля) и притупление перкуторного звука. Аускультативно в ранней фазе выявляются усиленная кишечная перистальтика, «шум плеска»; в поздней фазе - ослабление перистальтики, шум падающей капли. При кишечной непроходимости пальпируется растянутая кишечная петля (симптом Валя); в поздние сроки - ригидность передней брюшной стенки.
Важное диагностическое значение имеет проведение ректального и влагалищного исследования, с помощью которых можно выявить обтурацию прямой кишки, опухоли малого таза. Объективность наличия кишечной непроходимости подтверждается при проведении инструментальных исследований.
При обзорной рентгенографии брюшной полости определяются характерные кишечные арки (раздутая газом кишка с уровнями жидкости), чаши Клойбера (куполообразные просветления над горизонтальным уровнем жидкости), симптом перистости (наличие поперечной исчерченности кишки). Рентгеноконтрастное исследование ЖКТ применяется в затруднительных диагностических случаях. В зависимости от уровня кишечной непроходимости может использоваться рентгенография пассажа бария по кишечнику или ирригоскопия. Колоноскопия позволяет осмотреть дистальные отделы толстого кишечника, выявить причину обтурации кишки и в ряде случаев - разрешить явления острой кишечной непроходимости.
Проведение УЗИ брюшной полости при кишечной непроходимости затруднено из-за выраженной пневматизации кишечника, однако исследование в ряде случаев помогает обнаружить опухоли или воспалительные инфильтраты. В ходе диагностики острую кишечную непроходимость следует дифференцировать от острого аппендицита, прободной язвы желудка и 12-перстной кишки, острого панкреатита и холецистита, почечной колики, внематочной беременности.
При подозрении на кишечную непроходимость производится экстренная госпитализация пациента в хирургический стационар. До осмотра врача категорически воспрещается ставить клизмы, вводить обезболивающие, принимать слабительные препараты, выполнять промывание желудка.
При отсутствии перитонита в условиях стационара производят декомпрессию ЖКТ путем аспирации желудочно-кишечного содержимого через тонкий назогастральный зонд и постановки сифонной клизмы. При схваткообразных болях и выраженной перистальтике вводятся спазмолитические средства (атропин, платифиллин, дротаверин), при парезе кишечника - стимулирующие моторику кишечника препараты (неостигмин); выполняется новокаиновая паранефральная блокада. С целью коррекции водно-электролитного баланса назначается внутривенное введение солевых растворов.
Если в результате предпринимаемых мер кишечная непроходимость не разрешается, следует думать о механическом илеусе, требующем срочного хирургического вмешательства. Операция при кишечной непроходимости направлена на устранение механической обструкции, резекцию нежизнеспособного участка кишки, предотвращение повторного нарушения проходимости.
При непроходимости тонкой кишки может выполняться резекция тонкой кишки с наложением энтероэнтероанастомоза или энтероколоанастомоза; деинвагинация, раскручивание заворота петель кишечника, рассечение спаек и т. д. При кишечной непроходимости, обусловленной опухолью толстой кишки, производится гемиколонэктомия и наложение временной колостомы. При неоперабельных опухолях толстого кишечника накладывается обходной анастомоз; при развитии перитонита выполняется трансверзостомия.
В послеоперационном периоде проводится возмещение ОЦК, дезинтоксикационная, антибактериальная терапия, коррекция белкового и электролитного баланса, стимуляция моторики кишечника.
Прогноз при кишечной непроходимости зависит от срока начала и полноты объема проводимого лечения. Неблагоприятный исход наступает при поздно распознанной кишечной непроходимости, у ослабленных и пожилых пациентов, при неоперабельных опухолях. При выраженном спаечном процессе в брюшной полости возможны рецидивы кишечной непроходимости.
Профилактика развития кишечной непроходимости включает своевременный скрининг и удаление опухолей кишечника, предупреждение спаечной болезни, устранение глистной инвазии, правильное питание, избегание травм и т. д. При подозрении на кишечную непроходимость необходимо незамедлительное обращение к врачу.
Обтурационная кишечная непроходимость
Обтурационная кишечная непроходимость - расстройство пассажа содержимого по кишечнику, не связанное со сдавлением брыжейки, возникшее в результате радикального или частичного перекрытия просвета кишечной трубки в силу различных приобретенных (реже врожденных) факторов. Клиническая картина, в зависимости от причины непроходимости, может иметь свои отличительные черты; для всех видов обтурационной непроходимости характерны спазматические боли в животе, отсутствие стула и газов, вздутие живота, рвота. В диагностике используют рентгенологическое и ультразвуковое исследование, эндоскопию. Лечение также зависит от причинных факторов; чаще всего непроходимость устраняется оперативным путем.


Обтурационная кишечная непроходимость - одна из разновидностей механической кишечной непроходимости, обусловленная возникновением эндо- или экзоинтестинальной помехи продвижению содержимого кишечника. Причины обтурационной непроходимости могут быть самыми разнообразными, но все они вызывают сужение кишечной трубки либо за счет перекрытия ее просвета изнутри, либо за счет сдавления кишечника извне.
Особенность обтурационного илеуса в том, что его клинические проявления могут развиваться постепенно, а могут манифестировать бурной и выраженной симптоматикой. Чаще всего обтурация кишечника возникает у пожилых пациентов, госпитализированных в отделение гастроэнтерологии, так как наиболее значимые причины этой патологии - рак толстого кишечника, копростаз, спаечная болезнь.
К перекрытию просвета кишечника могут приводить самые различные причины:
- Опухоли. Доброкачественные опухоли тонкого кишечника, рак тонкой и толстой кишки растут в просвет кишечной трубки, постепенно затрудняют пассаж содержимого и в конечном итоге приводят к полной механической непроходимости кишечника. Опухолевые поражения диагностируются в 10% случаев обтурационной кишечной непроходимости. Подобный патогенез имеет и обтурация, вызванная инородным телом кишечника, только в этой ситуации клиника непроходимости будет острой.
- Каловые камни. У пожилых пациентов, страдающих запорами, кишечная непроходимость часто бывает обусловлена копростазом - из-за длительного застоя кишечного содержимого вода всасывается через кишечную стенку, каловые массы значительно уплотняются, что приводит к формированию копролитов - каловых камней. Копролиты чаще всего обтурируют дистальные отделы толстого кишечника - диаметр сигмовидной кишки меньше, чем ободочной.
- Желчные конкременты. Нередкой причиной обтурационной кишечной непроходимости являются желчнокаменная болезнь и калькулезный холецистит. Камни желчного пузыря больших размеров приводят к образованию пролежней пузырной стенки, из-за чего в дальнейшем формируются свищевые ходы между желчным пузырем и кишечником (чаще с ДПК и поперечно-ободочной кишкой). По такому ходу камень размером 3-4 см может мигрировать в просвет кишки и вызвать ее обтурацию, преимущественно в дистальном отделе подвздошной кишки (это наиболее тонкая часть кишечника). Известны случаи, когда большой камень попадал в кишечник через желчные ходы.
- Прочие причины. Более редкими причинами обтурации кишки являются аскаридоз (просвет кишечника перекрывается клубком аскарид), воспалительные стриктуры кишки, опухоли брыжейки и женских половых органов, аберрантные сосуды, врожденные аномалии развития кишечника.
К смешанным формам кишечной непроходимости относят инвагинацию, спаечную непроходимость - при этих состояниях наблюдается как обтурационная, так и странгуляционная непроходимость кишечника.
Симптомы
В клинике обтурационной кишечной непроходимости выделяют общие симптомы, присущие любой этиологической форме этого заболевания, и частные (возникают при определенных причинах непроходимости). К общим симптомам относят спастические боли в животе; усиленную перистальтику в начале заболевания и полное ее исчезновение на поздних стадиях; рвоту; отсутствие отхождения кала и газов. Особенностью обтурационной кишечной непроходимости является то, что иногда от начала заболевания до появления первых признаков может пройти несколько дней.
Боль обычно является самым ранним признаком кишечной непроходимости. Боли при обтурационном илеусе обычно схваткообразные, появляются внезапно, имеют волнообразный характер. На высоте приступа пациент может характеризовать боль как невыносимую. Вместе с появлением боли начинает усиливаться перистальтика кишечной стенки - кишка пытается преодолеть возникшее препятствие. С течением времени нервно-мышечный аппарат кишечной стенки истощается, перистальтика начинает ослабевать, а затем полностью исчезает.
Вместе с исчезновением перистальтики у пациента обычно начинается рвота. Характер рвотных масс зависит от уровня непроходимости - если препятствие расположено в верхних отделах ЖКТ, то в рвотных массах будет содержаться съеденная пища, желудочный сок, желчь. При более низкой обтурации кишечника рвота постепенно принимает каловый характер, неприятный запах. Если обтурация произошла на уровне толстого кишечника, рвоты может и не быть. Развивается парез кишечника, отмечается выраженное вздутие живота. При высокой кишечной непроходимости на начальных этапах еще могут отходить газы и кал, а на поздних стадиях и при низком уровне обтурационной кишечной непроходимости кал и газы не отходят.
Особенности течения отдельных форм
Обтурационная непроходимость, вызванная опухолью кишечника, обычно развивается исподволь, постепенно. На фоне общего истощения, интоксикации, анемии у пациента появляется вздутие живота, непостоянные схваткообразные боли. В течении заболевания имеются периоды просветления. Парез кишечника, развивающийся на фоне опухолевой обтурации, приводит к перераздутию кишки, из-за чего нарушается кровоснабжение ее стенки, формируются язвы и некрозы. Иногда первым проявлением опухоли кишечника и обтурационной кишечной непроходимости может быть кишечное кровотечение.
Имеет свои особенности и обтурационная непроходимость, вызванная аномальным ходом брыжеечной артерии. Такой вид обтурации кишки чаще проявляется в молодом возрасте. Во время приема пищи происходит опускание и сдавление тонкой кишки между аберрантной брыжеечной артерией и позвоночником. Возникает сильная спастическая боль в животе, рефлекторная рвота. Значительное облегчение наступает в коленно-локтевом положении, в котором артерия опускается вниз и перестает сдавливать кишечник. Заболевание может иметь волнообразное течение.
Желчные камни являются причиной обтурационной кишечной непроходимости не более чем в 2% случаев. Клиника заболевания обычно обусловлена не только попаданием большого камня в кишку, но и рефлекторным спазмом кишечной стенки. Учитывая тот факт, что обычно обтурация происходит в наиболее тонком отделе кишечника, возникает полная кишечная непроходимость. Заболевание протекает очень бурно, с сильными схваткообразными болями и многократной рвотой с примесью желчи.
Каловые камни вызывают обтурацию толстого кишечника у пожилых людей, имеющих сопутствующую патологию (запоры, атония кишечной стенки и т. д.). Клиника непроходимости в этом случае обычно острая, проявляется сильными спазматическими болями в животе, выраженным вздутием, отсутствием отхождения газов и кала. Характерным признаком является перераздутая, пустая ампула прямой кишки (симптом Обуховской больницы). Иногда каловые камни могут отходить самостоятельно, но следует помнить о том, что они часто вызывают пролежни кишечной стенки, и у пациента в последующем может развиться перфорация кишечника и перитонит.

КТ ОБП C+. Резкое расширение петель подвздошной кишки (красная стрелка) вследствие резкого сужения просвета слепой кишки опухолью (синяя стрелка).
На сегодняшний день разработано множество методов диагностики непроходимости кишечника. Наиболее простыми и доступными из них являются различные рентгенологические методики. При подозрении на обтурационную кишечную непроходимость проводится обзорная рентгенография органов брюшной полости, на которой могут быть видны чаши Клойбера, горизонтальные уровни жидкости и арки воздуха. Эти рентгенологические признаки могут появиться в течение нескольких часов от начала заболевания. При необходимости может быть проведена прицельная рентгенография желудка и ДПК (при подозрении на инородное тело, желчные камни в начальных отделах кишки, аберрантную брыжеечную артерию), снимки в горизонтальной и латеропозиции, на правом или левом боку.
Если явных признаков непроходимости выявлено не будет, рекомендуется провести рентгенологическое исследование с использованием контраста (рентгенографию пассажа бария по тонкому кишечнику, ирригографию). Контрастирование обычно позволяет точно установить локализацию и уровень непроходимости кишечника.
УЗИ и МСКТ органов брюшной полости дают возможность выявить точную причину обтурационной кишечной непроходимости, оценить состояние внутренних органов и их кровоснабжение, наличие перитонита. Эти исследования позволят визуализировать камни, инородные тела, опухоль.
Для более точной диагностики понадобится консультация врача-эндоскописта. Эндоскопическое исследование помогает не только визуализировть пораженный отдел кишечника и точно выявить причину обтурации, но в ряде случаев провести лечебные мероприятия. Особенно актуально эндоскопическое исследование при обтурации копролитами - во время колоноскопии можно попытаться удалить каловый камень, либо размыть его водой и устранить непроходимость кишечника консервативными методами. Если данный метод окажется эффективным, в дальнейшем пациенту следует провести анализ кала на скрытую кровь для исключения пролежней и перфораций кишечной стенки.

Лечение обтурационной кишечной непроходимости
Лечение обтурационной кишечной непроходимости предполагает устранение причины этой патологии. При наличии опухолевого процесса лечение обычно комбинированное, может включать химио- и лучевую терапию, резекционное оперативное вмешательство. Объем операции зависит от вида опухоли и стадии онкологического процесса. Удаление доброкачественной опухоли тонкого кишечника обычно сопровождается полным восстановлением проходимости ЖКТ, однако в некоторых случаях может потребовать резекции кишки с наложением межкишечного анастомоза. Злокачественные опухоли обычно требуют наложения энтеростомы.
Оперативное удаление инородного тела тонкого кишечника может производиться как в процессе полостной операции, так и эндоскопически. Удаление желчных камней осуществляется дистальнее места их локализации. Радикальная операция холецистэктомии обычно производится позже, после стабилизации состояния пациента. Если обтурация была обусловлена аскаридозом, проводится энтеротомия и извлечение паразитов с последующим ушиванием стенки кишечника. Копростаз также можно попытаться устранить консервативными и эндоскопическими методами. В случае их неудачи проводится хирургическая операция, часто заканчивающаяся выведением противоестественного заднего прохода.
Прогноз заболевания напрямую зависит от его причины и осложнений кишечной непроходимости. Если у пациента нет перфорации кишечника, перитонита и кишечного кровотечения, прогноз более благоприятный. Специфической профилактики обтурационной кишечной непроходимости не существует. Вторичная профилактика заключается в своевременном выявлении и устранении причин этого заболевания.
Инвагинация кишечника - симптомы и лечение
Что такое инвагинация кишечника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чепрасова Владимира Дмитриевича, детского хирурга со стажем в 6 лет.
Над статьей доктора Чепрасова Владимира Дмитриевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Инвагинация кишечника — это внедрение одной части кишки в другую, в результате которого развивается кишечная непроходимость.
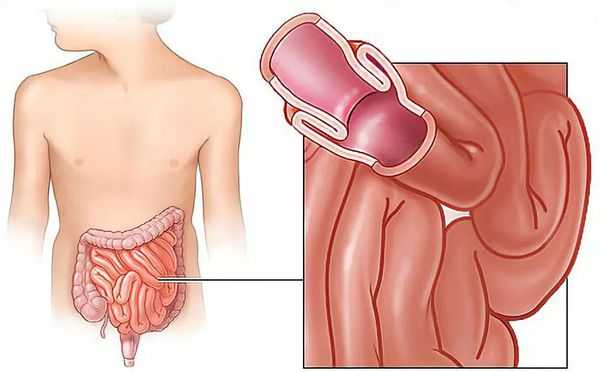
Данное заболевание является комбинированным видом механической непроходимости,так как оно сочетает в себе элементы обтурации (закрытия просвета кишки инвагинатом) и странгуляции (сдавления сосудов, питающих кишку).
Чаще всего к причинам возникновения инвагинации кишечника относят:
- возрастные особенности соединительной ткани у младенцев (крайне подвижный купол слепой кишки и недостаточность илеоцекального клапана, отделяющего тонкую кишку от толстой);
- незрелость нервной системы, которая просто даёт сбой — нарушается баланс между сокращениями продольных и круговых мышц кишки, а также возникает спазм вышележащего и парез (полное расслабление) нижележащего отдела кишки.
Дополнительными факторами риска могут стать:
- вирусные и кишечные инфекции;
- усиленная моторика (например, в ответ на приём слабительных);
- кишечная форма аллергии;
- муковисцидоз;
- туберкулёз брюшины и кишечника.
Также есть предположение, что инвагинацию кишечника может провоцировать именно аденовирусная или ротавирусная инфекция. [2] [3] Они поражают сначала Пейеровы бляшки кишечника, а затем мезентериальные лимфоузлы (лимфоузлы брыжейки тонкой кишки), где происходит размножение вируса. Этот тезис правильнее соотнести с большинством вирусных инфекций, например, с семейством пикорновирусов (вирус Коксаки, энтеровирусы).
Инвагинация кишечника встречается у абсолютно здоровых младенцев в возрасте 4-9 месяцев и является основной причиной кишечной непроходимости (в 85-90% случаев). [1]
У детей старшего возраста эта патология проявляется реже и часто имеет органическое происхождение:
- эмбриональные спайки Лейна (мембрана Джексона);
- энтероптоз — расположение петлей кишечника ниже нормы;
- дивертикул Меккеля — врождённая аномалия подвздошной кишки;
- полипы толстой кишки;
- кишечные удвоения;
- болезнь Геноха (геморрагический васкулит);
- гиперплазия (увеличение) лимфоидной ткани;
- новообразования, в том числе злокачественные.
Мальчики страдают данной патологией чаще девочек почти в два раза.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы инвагинации кишечника
Проявления инвагинации зависят от её вида и продолжительности нарушения. К основным симптомам можно отнести:
- боль в животе;
- плач, беспокойство;
- отказ от еды;
- рвоту;
- выделение из заднего прохода розоватой слизи — симптом "малинового желе".
Заболевание начинается всегда внезапно с выраженного беспокойства, плача и болей в животе: ребёнок поджимает ножки, плачет, отказывается от пищи, игр и предлагаемых предметов. Так же неожиданно боли прекращаются, и ребёнок даже может продолжить играть, принимать пищу, но через некоторое время приступ повторяется.
Такой волнообразный характер болей объясняется движением волны кишечной перистальтики: при сокращении круговых мышц влагалища (ущемляющей части) инвагината в стенке (ущемлённой части) инвагината возникает гипоксия, вследствие чего появляется боль. На данном этапе возможна одно- или двукратная рвота рефлекторного характера (на высоте болевого синдрома). У ребёнка может быть нормальный стул, температура, как правило, не поднимается.
Если в период первых приступов ребёнок останется без квалифицированной медицинской помощи, то процесс инвагинации будет развиваться дальше:
- интервалы между "схватками" будут всё короче;
- боль постепенно станет постоянной;
- ребёнок будет бледным, истощённым, плаксивым, адинамичным, станет отказываться от пищи и игр;
- возникнет рвота, которая принесёт кратковременное облегчение или вовсе не облегчит состояние.
ВАЖНО: через некоторое время после приступов вид и поведение ребёнка не будут соответствовать слабому болевому синдрому — такое состояние следует расценивать как крайне тяжёлое, так как при отмирании стенки кишки боль прекращается, а патологический процесс прогрессирует. На этом этапе важным симптомом будет выделение из заднего прохода слизи, окрашенной в розовый цвет. Этот специфичный признак обнаруживается:
- в 70% случаев в первые 12 часов от начала заболевания (причём в 40% случаев — спустя 4 часа);
- в 30% случаев спустя 12 часов после начала заболевания.
В некоторых случаях симптом "малинового желе" не возникает ни в один из периодов болезни. В основном такое бывает в случае слепо-ободочной формы инвагинации. Это связано с отсутствием ущемления и преобладанием закрытия просвета кишки инвагинатом.
Проявления заболевания при слепо-ободочной и толстокишечной формах инвагинации невыразительны:
- нет выраженного беспокойства;
- приступы боли в животе становятся менее интенсивными и протекают с длительными "светлыми" промежуткам;
- рвота возникает только у 20-25% маленьких пациентов.
Патогенез инвагинации кишечника
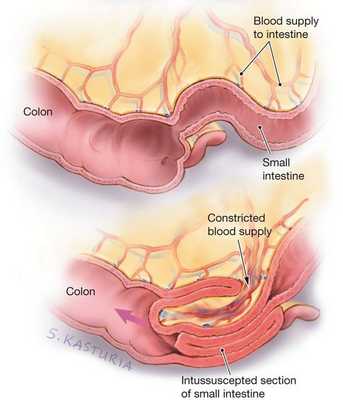
Инвагинация кишечника чаще всего представляет собой внедрение проксимальной (ближней) части кишки в дистальную (дальнюю). По сути, это нарушение одновременно является и ущемлением части кишки, и закупоркой кишечной трубки, которые в дальнейшем становятся причиной патологических изменений в стенке кишки.
Механизм внедрения одной кишки в другую
В стенке кишки есть Мейсснерово и Ауэрбахово нервные сплетения [5] [6] , которые отвечают за то, чтобы мышцы кишки сокращались и расслаблялись. При введении в пищу незнакомого продукта — прикорма (например, фруктового сока или нового пюре) — происходит раздражение стенок кишки и вышеописанных нервных сплетений. В результате этого возникает спазм вышележащего отдела и парез (расслабление, невозможность сократиться) нижележащего отдела, которые в совокупности дают старт формированию инвагината: под воздействием спастических сокращений стенка кишки постепенно начинает втягиваться в её просвет.
Поскольку вместе с кишечной стенкой внедряется и её питающая часть — брыжейка — возникает замедление и полная остановка кровотока в венозном русле кишки, т. е. венозный стаз. В итоге данные процессы приводят к отёку, артериальной ишемии стенки и отмиранию поражённой кишки. Поэтому крайне важно вовремя распознать нарушения и обратиться к врачу.
Классификация и стадии развития инвагинации кишечника
Инвагинация может образоваться на любом отрезке кишечника. По классификации J. Waldschmidt (1990), обычно выделяют три анатомических вида инвагинации кишечника:
- илеоцекальная — внедрение тонкой кишки в ободочную (встречается в 94% случаев);
- тонко-тонкокишечная — внедрение тонкой кишки в тонкую (встречается в 5% случаев);
- толсто-толстокишечная — внедрение толстой кишки в толстую (встречается в 1% случаев).
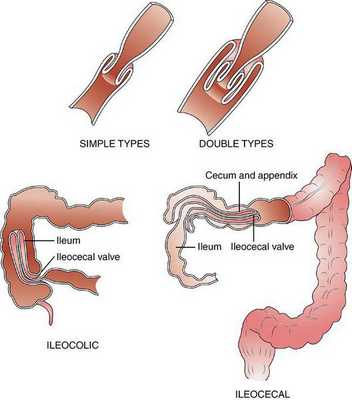
Илеоцекальная инвагинация, в свою очередь, можно разделить на два подвида:
- слепо-ободочная инвагинация — внедрение слепой кишки в восходящую ободочную ("головка" инвагината — слепая кишка);
- подвздошно-ободочная инвагинация — внедрение подвздошной кишки в восходящую ободочную через Баугиневу заслонку ("головка" инвагината — подвздошная кишка).
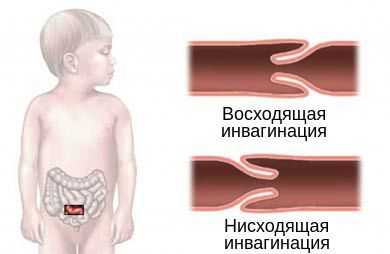
По направлению внедрения инвагината выделяют два типа инвагинации:
- нисходящая инвагинация — вышележащий участок входит в нижележащий (встречается редко);
- восходящая инвагинация — нижележащая часть кишки входит в вышележащую.
Инвагинация может протекать по трём клиническим типам:
- острое течение (в 98,8% случаев) — внедрение кишок, возникающее впервые, с характерным острым началом, сопровождающееся явными проявлениями кишечной непроходимости;
- рецидивирующее течение (в 0,7% случаев) — повторное внедрение кишок с острым началом;
- хроническое течение (в 0,5% случаев) — длительное внедрение кишок, при котором признаки клинической непроходимости выражены слабо.
Осложнения инвагинации кишечника
При длительном закрытии просвета кишки и закупорки сосудов возникнет кишечная непроходимость, а затем некроз (отмирание) стенки ущемлённой кишки. Некроз стенки ущемленной кишки может наступить через:
- 6-12 часов при подвздошно-ободочной инвагинации;
- 12-24 часа при тонкокишечной инвагинации;
- 36-48 часов при толстокишечной инвагинации.
Этот процесс в дальнейшем способен привести к перфорации — образованию отверстия в кишечнике.
Некроз и перфорация кишечника могут стать причиной развития перитонита. На это осложнение будут указывать такие симптомы, как:
- выраженный болевой синдром;
- сначала беспокойство, а потом полное безразличие ребёнка;
- вздутие живота;
- отсутствие отхождения газов и стула;
- выраженное ухудшение общего состояния.
Однако наличие отверстия в кишке редко приводит к развитию перитонита, так как ущемленная и уже некротизированная кишка находится внутри другой здоровой кишки.
Диагностика инвагинации кишечника
Диагностика инвагинации кишечника не вызывает трудностей и включает в себя осмотр, который производится детским хирургом, и инструментальное обследование.
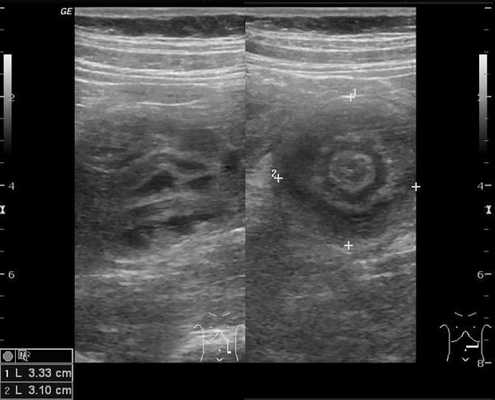
Золотым стандартом считается проведение ультразвукового исследования (сонографии) органов брюшной полости, так как оно является неинвазивным, быстрым, безопасным, безболезненным и высоко информативным методом. [9] [10] При помощи сонографии можно диагностировать инвагинат не только на типичных, но и на атипичных участках кишечника, что повышает точность установления и верификации диагноза.
В момент УЗ-исследования врач может определить один из симптомов:
- симптом мишени (за счёт внедрения одной кишки в другую инвагинат на срезе выглядит как мишень);
- симптом "почки с завоздушенным центром".
При осмотре хирург прощупывает живот пациента. Таким образом он может обнаружить характерный симптом слепо-ободочной инвагинации (симптом Данса) — "исчезновение" купола слепой кишки и выявление как бы пустой области правой подвздошной ямки. Дополнительным признаком может быть пальпаторное определение инвагината в брюшной полости в качестве дополнительного образования.
Очень важно произвести ректальное пальцевое исследование. Оно может быть очень информативным, так как с его помощью выявляются такие признаки инвагинации, как:
- расслабленные сфинктеры ануса — симптом Гиршпрунга;
- пальпируемая головка инвагината (при его расположении в сигмовидной кишке);
- эвагинация — выпадение головки инварианта через атоничные сфинкстеры ануса (возникает в тяжёлых случаях при толстокишечной инвагинации).
Также необходимо произвести осмотр содержимого прямой кишки и вышележащих отделов: при инвагинации можно обнаружить слизь малиновой окраски и кровь.
Дополнительными методами могут служить рентгенография органов брюшной полости, компьютерная томография и ирригография.
Лечение инвагинации кишечника
Лечение инвагинации кишечника подразумевает дезинвагинацию — высвобождение ущемленной кишки. Согласно Приказу Министерства здравоохранения РФ № 203 "Об утверждении критериев оценки качества медицинской помощи", лечение инвагинации кишечника должно производится не позже, чем через час после установления диагноза. [7] Дело в том, что патологический процесс в стенке ущемлённой кишки очень опасен. Поэтому важно как можно раньше и максимально быстро произвести дезинвагинацию.
Выделяют два основных принципа лечения инвагинации: хирургический (оперативный) и консервативный.
В случае тяжёлого общего состояния ребёнка необходимо произвести предоперационную подготовку:
- восстановить водно-электролитный баланс;
- снизить гипертермию;
- улучшить микроциркуляцию;
- как можно раньше ввести антибактериальные препараты.
Консервативная терапия
Лечение инвагинации кишечника длительное время было исключительно хирургическим, так как уровень диагностики был низким. На данный момент при отсутствии убедительных данных за перитонит и некроз ущемлённой кишки проводится консервативное лечение с помощью специальной манипуляции — дезинвагинации воздухом. [8] Эта процедура выполняется под общей анестезией и не причиняет ребёнку боль. Суть её заключается в ведении специальной трубки — ректального зонда с подключенной к нему системой нагнетания воздуха и манометром (ректоскопом с подсоединённым баллоном Ричардсона). Под определённым давлением воздух нагнетается в кишечник, и при помощи давления газа инвариант расправляется.
Данный метод считается золотым стандартом консервативного лечения инвагинации кишечника. Его эффективность подтверждена множеством мультицентровых исследований. [11] [12] [13] [14] [15]
Также существует метод гидродезинвагинации, основанный на воздействии гидростатического давления на инвагинат. Он подразумевает применение клизмы с нагнетанием тёплого физраствора или бариевой взвеси под контролем рентген-установки, которая ведёт непрерывную съёмку.
Стоит отметить, что метод с бариевой взвесью, по мнению авторов, имеет один плюс: барий является достаточно плотным и тяжёлым веществом, что может дать больше шансов для консервативной дезинвагинации. Однако в настоящее время данная взвесь не применяется, так как может привести к грозному осложнению: если во время дезинвагинации произойдет прорыв стенки кишки, то бариевая взвесь попадёт в брюшную полость, откуда удалить её будет крайне сложно, что даст толчок к развитию тяжёлого перитонита.
Сама по себе гидродезинвагинация в Федеральных клинических рекомендациях указана как дополнительный метод лечения, но она менее предпочтительна. [8]
Оперативное лечение
Хирургическое лечение инвагинации кишечника проводится значительно реже. Для его проведения существуют чётко сформулированные показания:
- наличие перитонита и верифицированного диагноза "Инвагинация кишечника";
- более 24-48 часов с момента начала заболевания;
- отсутствие эффективности от трёх попыток консервативной дезинвагинации (пневмодезинвагинации).
При наличии соответствующего оборудования и достаточной квалификации хирурга инвагинация устраняется через лапароскопический доступ. Если нет возможности произвести лапароскопическую дезинвагинацию, прибегают к открытой методике, которая уступает лишь в части послеоперационной реабилитации.
Сроки реабилитации крайне индивидуальны и зависят от многих факторов. Принято считать, что после лапароскопического высвобождения ущемлённой кишки реабилитация протекает проще и быстрее за счёт уменьшенного болевого синдрома.
Прогноз. Профилактика
В случае своевременного обращения за медицинской помощью и вовремя проведённого лечения прогноз благоприятный. Скорее всего, о данной проблеме через 1-2 года родители (а уж ребёнок и подавно) не вспомнят, так как последствий никаких нет.
Обычно после пневмодезинвагинации требуется, чтобы ребёнок находился в стационаре в течение 24 часов. Однако если инвагинация кишечника произошла на фоне, например, кишечной инфекции, то необходимо пройти курс стационарного лечения по поводу заболевания, которое привело к инвагинации, так как не устранив проблему можно спровоцировать рецидив инвагинации.
В тяжёлых случаях с некрозом кишки выполняется удаление отмершего участка и производится наложение кишечной стомы (выведение кишки на переднюю брюшную стенку и формирование противоестественного ануса). В этой ситуации прогноз будет зависеть от тяжести исходного и послеоперационного состояния и тяжести септического процесса.
Специфической профилактики инвагинации кишечника не существует, так как её причины обусловлены детским возрастом. Однако снизить риск возникновения данной патологии может правильное введение прикорма. [8]
Кишечная непроходимость — симптомы, диагностика, лечение

Врач проктолог-хирург. Высшая квалификационная категория. Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 2000 руб.
- Запись опубликована: 27.07.2021
- Reading time: 5 минут чтения
Кишечная непроходимость - это состояние, при котором нарушается перенос остатков пищи через тонкий и толстый кишечник. Проявляется метеоризмом, газами, запорами и болями в животе. Патологию не следует недооценивать, потому что это состояние может быть сигналом о развитии рака желудочно-кишечного тракта, растущей опухоли или образовании спаек и грыж.
Общие сведения о патологии
Непроходимость кишечника - это состояние, при котором прекращается движение кишечного содержимого. Обычно она развивается по одному из трех механизмов:
- нарушение перистальтики;
- механическая непроходимость;
- нарушение кровоснабжения.
Острая непроходимость часто требует хирургического лечения. Без лечения приводит к развитию так называемого острого живота и может быть опасным для жизни состоянием.
Кишечная непроходимость заключается в прекращении прохождения ее содержимого: в участках кишечника перед препятствием накапливаются остатки пищи и вода. Такая среда способствует очень быстрому размножению бактерий. Они, в свою очередь, производят большое количество газов в процессе ферментации, что приводит к еще большему увеличению давления в кишечнике и растяжению его стенок.
Растяжение стенки кишечника вызывает проблемы с кровотоком. Это приводит к феномену транслокации, то есть перемещения бактерий из просвета кишечника в брюшную полость и в кровь. Часто развиваются электролитные нарушения. Эти расстройства являются причиной симптомов, наиболее частыми из которых являются боли в животе, тошнота и рвота, а также остановка стула и газов.
Непроходимость кишечника на снимке
Казалось бы, кишечную непроходимость легко устранить, приняв слабительные средства. Однако, этот недуг может иметь разные причины, поэтому до консультации с врачом нельзя самостоятельно использовать слабительные таблетки и чаи, обезболивающие и согревающие компрессы для живота.
Механизмы развития, причины
Непроходимость кишечника может быть вызвана тремя различными механизмами.
- Сдавление, уплотнение фрагмента кишечника . Затем этот участок сжимается окружающими тканями, что затрудняет прохождение содержимого и кровоснабжение. Этот вид непроходимости еще называют странгуляционным, он чаще всего развивается из-за послеоперационных или поствоспалительных внутрибрюшных спаек. Реже возникает при паховой грыже, инвагинации или перекруте кишечника. Инвагинация кишечника возникает в основном у маленьких детей, выделяется в отдельную форму непроходимости.
- Механическое препятствие . Это означает непроходимость просвета пищеварительного тракта. Наиболее частое препятствие, вызывающее непроходимость кишечника, — опухоль в нем или прилегающих органах. Реже это бывает желчный или каловый камень. По аналогичному механизму у новорожденных может развиться обструкция меконием. Воспалительные заболевания кишечника, такие как болезнь Крона и язвенный колит, также приводят к непроходимости.
- Паралитическая непроходимость , то есть поражение перистальтики кишечника. В основном развивается при перитоните. Также могут быть ее причинами другие неотложные состояния брюшной полости, такие как почечная колика, перекрут яичка, панкреатит и др. Паралитическая обструкция также является результатом нарушения обмена веществ, например, возникающим в результате диабета, хронического заболевания почек или электролитных нарушений.
Этот тип кишечной непроходимости также может возникнуть после абдоминальных операций, в том числе кесарево. Хирургия - тяжелая нагрузка для организма. После вскрытия брюшной полости пищеварительному тракту требуется несколько дней, чтобы вернуться к нормальному функционированию. Таким пациентам нужно соблюдать режим и предписания врача.

Симптомы кишечной непроходимости
Наиболее часто кишечная непроходимость возникает:
- после абдоминальной хирургии;
- при заболеваниях в области груди;
- после сердечного приступа;
- при отравлении тяжелыми металлами;
- при нарушении нервно-мышечной передачи;
- при поражении нервной системы кишечника;
- когда кишечник зажат, сдавлен;
- при перекручивании петли кишечника;
- при закрытии просвета толстой кишки опухолью, часто злокачественной.
Бывает, что на непроходимость влияет (вызывает, усиливает) и психологическое состояние пациента.
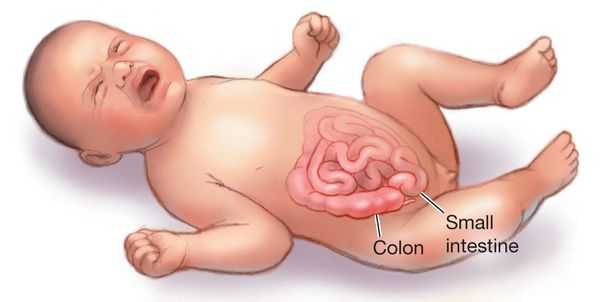
Кишечная непроходимость у детей
Непроходимость также может возникать у детей, обычно в возрасте от 6 до 24 месяцев. Причина заболевания - инвагинация - врожденное нарушение строения ЖКТ (часть тонкой кишки скользит под другую часть кишечника).
У ребенка возникают сильные колики в животе, часто рвота, затрудненный стул, он слабый и вялый. Заболевание можно диагностировать с помощью УЗИ и других методов визуализации.
- внезапно проявляется усиливающейся болью в животе;
- запорами;
- коликами;
- задержкой газов;
- вздутием живота;
- тошнотой и рвотой.
Чаще всего непроходимость сопровождается снижением уровня натрия, калия, кальция и магния в крови. У пациента нет аппетита, он апатичен, когда у него поднимается температура, это сигнал о попадании бактерий из просвета кишечника в кровоток.
При непроходимости тонкой кишки (так называемая высокая непроходимость) у пациента возникает внезапный приступ все более сильной колики в средней части живота. При сильной непроходимости наблюдается непрекращающаяся рвота пищей, затем желчью, которая принимает цвет и запах фекалий. Очень часто рвота сопровождается икотой.
Обструкция толстой кишки (так называемая низкая непроходимость) первоначально проявляется в виде недомогания, метеоризма и диффузных болей в животе, запоров и задержки газов.
Для кишечной непроходимости типичны: боль в животе, тошнота и рвота, задержка стула и газов. Рвота особенно сильна при непроходимости тонкого кишечника. Боли усиливаются при физической нагрузке. Врач выясняет были ли операции, так как могут вызвать непроходимость рубцы и спайки.
Как делают УЗИ живота
Проявления зависят от механизма и локализации непроходимости:
- При механической непроходимости перистальтика обычно повышена и имеет характерный металлический звук (симптом Кивуля).
- Паралитическая или ишемическая обструкция полностью останавливает перистальтику.
- Температура повышается не всегда, на начальной стадии может быть в норме. Если присутствует странгуляционная непроходимость, может быть понижена, т.к. развивается падение АД, болевой шок. Повышается при развитии воспаления (перитонит).
- Кожные покровы сухие, язык сухой.
- Пульс учащается при нарастании заболевания.
Общие анализы крови, мочи обязательны для определения наличия и выраженности воспалительного процесса. Рекомендуется также биохимическое исследование крови для оценки тяжести состояния.
- Рентген . Самое быстрое и доступное обследование — простой рентген брюшной полости в положении стоя. Обследование позволяет визуализировать растянутые петли кишечника, а также границу между уровнями жидкости и газа. Чтобы определить место обструкции, также делается рентгеновский снимок с контрастированием через желудочный зонд или ректально.
- УЗИ. Ультразвуковое исследование тоже имеет свое применение. УЗИ иногда затруднено из-за большого количества газов, но полезно при диагностике сосудистых поражений и дифференциальной диагностике других причин непроходимости.
- КТ. Используется при подозрении на ишемию кишки или обструкцию, вызванную опухолью.
Дифференциальный диагноз
При диагностике кишечной непроходимости следует принимать во внимание другие причины, которые могут вызвать подобные симптомы. Необходимо исключить:
Тактика лечения непроходимости зависит от первопричины.
Если состояние средне-тяжелое и не требует срочного хирургического вмешательства, делают клизму или ручное извлечение стула (при непроходимости толстой кишки). При схваткообразных болях показаны спазмолитики (дротаверин, Но-шпа, Спазмалгон) и НПВС (кеторолак) инъекционно.
Наиболее частая странгуляционная обструкция из-за наличия спаек требует хирургического лечения. Процедура включает рассечение спаек и освобождение петель кишечника. Однако спайки имеют тенденцию повторяться и часто требуют повторной операции.
Если непроходимость вызвана раковой опухолью, ее необходимо удалить. Самый распространенный тип опухоли - рак прямой кишки. В этом случае пораженный фрагмент кишечника иссекается в пределах здоровых тканей. Затем дистальная культя кишки закрывается, и из проксимального конца выходит стома. Эта процедура называется операцией Хартмана. Через некоторое время восстанавливается непрерывность пищеварительного тракта с помощью соответствующих анастомозов.
Поскольку паралитическая непроходимость чаще всего вызывается перитонитом, требуется хирургическое вмешательство. Источником проблемы может быть, например, перфорация дивертикула толстой кишки или аппендицит.
Консервативное лечение применяют только при исключении показаний к срочной хирургии. При подозрении на метаболические причины обструкции, такие как декомпенсированный диабет или почечная недостаточность, необходимо устранить электролитные нарушения. Антибактериальная терапия (преимущественно цефалоспорины III поколение, Цефтриаксон, Цефотаксим по 1,0 г 4 раза/сутки) назначается при наличии воспаления и после хирургии.
Диета
После операции из-за кишечной непроходимости назначается соответствующая диета. Новые продукты вводятся постепенно, от «нулевой» диеты через жидкую кашицу до легкоусвояемой. В меню должны быть легко усваиваемые и выводимые продукты, пища должна быть протертая, полужидкая. Обычно его рекомендуется поддерживать в течение 4-6 недель после операции.
Всем пациентам с кишечной непроходимостью рекомендуется избегать:
- жирного, жареного копченого, консервированного мяса;
- сырых и сушеных фруктов, соков с мякотью и цукатов, исключение: спелые бананы;
- сырых или жареных овощей, грибов, кукурузы, квашеной капусты, огурцов и бобовых.
- нежирное мясо (кролик, курица, телятина, говядина), желательно отварное или приготовленное на пару;
- легкий пшеничный хлеб, без зерен и других добавок;
- нежирные молочные/кисломолочные продукты.
Также следует тщательно пережевывать пищу, чтобы она приобрела кашеобразную консистенцию. Желательно есть часто небольшими порциями.
Профилактика
Наиболее частые причины кишечной непроходимости, такие как наличие внутрибрюшных спаек, не зависят от пациента, а это означает, что он вряд ли сможет предотвратить непроходимость. Профилактика послеоперационной КН заключается в соблюдении режима физических нагрузок, питания, последующего наблюдения у проктолога/гастроэнтеролога.
Людям, страдающим диабетом или хроническим заболеванием почек, необходимо следовать рекомендациям врача (контроль за уровнем глюкозы крови, медикаменты). Это снизит риск таких осложнений, как паралитическая кишечная непроходимость.
Также возможно снизить риск развития колоректальной опухоли, вызывающей механическую обструкцию. Помимо здорового образа жизни и диеты, богатой клетчаткой, рекомендуется пройти эндоскопическое обследование (ректоскопия, колоноскопия).
Препараты для улучшения работы ЖКТ подбираются индивидуально. Если пациент страдает запорами, важны диета с высоким содержанием клетчатки и адекватное потребление жидкости. Рекомендуется употреблять около 30 г клетчатки и 2 литра воды в день. Глицериновые суппозитории, сироп лактулозы (Дюфалак, Нормазе) и другие слабительные применяются по назначению проктолога.
Правильному функционированию кишечника также способствует посильная регулярная физическая нагрузка.
Кишечную непроходимость нельзя недооценивать, так как длительное состояние постепенно повреждает стенку кишечника и приводит к отравлению организма, в конечном итоге может начаться некроз кишечной стенки и произойти ее перфорация.
В крайних случаях сепсис и смерть могут наступить в течение нескольких часов. Поэтому любому, кто подозревает обструкцию ЖКТ, непроходимость толстой/тонкой кишки, следует как можно скорее обратиться за медицинской помощью.
Читайте также:
- Анатомия : Кровоснабжение и иннервация желудка. Лифатические узлы и пути лимфооттока от желудка
- Техника тотальной панкрэктомии. Методика операции при карциноме поджелудочной железы.
- УЗ-признаки кисты второй жаберной щели
- Синдром Зудека (Sudeck)
- Промежуточные формы туберкулеза. Критерии классификации туберкулеза.
