Клиника и диагностика пневмоцистной инфекции у гематологических больных
Добавил пользователь Morpheus Обновлено: 28.01.2026
Пневмоцистная пневмония (пневмоцистоз) - патологический процесс, развивающийся в легочной ткани под воздействием Pneumocystis на фоне выраженной дисфункции иммунной системы. Пневмоцисты долгое время занимали промежуточное положение между простейшими и грибами. Современные ученые доказали, что эти внеклеточные микробы благодаря своему особому строению и физиологическим свойствам больше напоминают дрожжеподобные грибы. Они широко распространены в природе и паразитируют исключительно в живых организмах. Pneumocystis jiroveci — единственный вид, патогенный и специфичный для человека. Животные не заражаются этой инфекцией. Микробы распространяются по воздуху, проникают в альвеолы и вызывают их воспаление, которое медленно прогрессирует и проявляется симптомами дыхательной недостаточности.
Заболевание развивается только у лиц с иммунодефицитом:
- ВИЧ-инфицированных,
- Пациентов со злокачественными опухолями, туберкулезом, циррозом печени,
- Больных, длительно принимавших иммунодепрессанты,
- Перенесших трансплантационные операции.
Пневмоцистная пневмония — оппортунистическая, СПИД - ассоциированная, ВИЧ-индикаторная болезнь. Микробы обнаруживаются в легких здоровых людей и являются представителя условно-патогенной микрофлоры. Они вызывают болезнь только при значительном снижении резистентности организма. В группу риска также входят недоношенные дети из-за незрелости иммунитета и недоразвитости дыхательного тракта.
Пневмоцистная пневмония - атипичная форма воспаления легочной ткани, отличающаяся непредсказуемым течением и жестоким отношением к своей «жертве». Она остается долгое время инфекцией-невидимкой и лишает многих больных единственного шанса на спасение. Патология не имеет сезонности, поскольку на ее возникновение влияет только функциональная активность иммунитета. Эпидемий данная инфекция также не вызывает — для нее характерна спорадическая заболеваемость. Риск заражения максимален у лиц с иммунодефицитом, находящихся в одном коллективе с носителями пневмоцист.
Диагностика пневмоцистоза включает инновационные методы идентификации возбудителя - лабораторные и инструментальные. Пневмоцисты обнаруживают в мокроте с помощью микроскопии и ПЦР. Больным выполняют рентгенологическое или томографическое исследование легких, позволяющее определить неспецифические признаки пневмонии. Проводят сцинтиграфию пораженного органа, спирографию, гистологический анализ биоптата легочной ткани. Лечение патологии этиотропное, направленное на уничтожение возбудителя. Для этого специалисты выбирают препараты без побочных эффектов - «Ко-тримоксазол», «Триметоприм», «Пентамидин», «Дапсон». Больных изолируют в отдельную палату, обеспечивают их индивидуальными средствами гигиены, назначают диету. Для ВИЧ-инфицированных лиц пневмоцистоз легких представляет смертельную опасность - при отсутствии лечения заболевание неизбежно заканчивается летальным исходом.
Этиология и патогенез
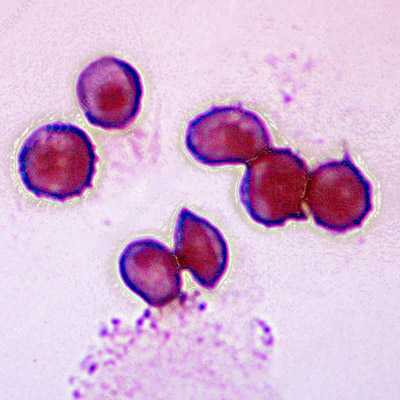
Возбудитель пневмоцистной пневмонии — простейший, одноклеточный микроорганизм рода Pneumocystis, который по генетическим и морфологическим признакам напоминает дрожжеподобные грибы. Этот условно-патогенный микроб живет в легочной ткани и является безвредным для здоровых людей. Он вызывает пневмонию только при наличии иммунодефицитных состояний. Pneumocystis jiroveci - относительно «молодой» паразит, впервые выделенный и подробно изученный в середине 19 века.
Пневмоцистная инфекция распространяется аэрогенным способом, который реализуется двумя основными путями — воздушно-капельным и воздушно-пылевым. Заражение происходит при общении с ВИЧ-инфицированными людьми. Известны случаи заражения плода от больной матери трансплантационным путем. Гемотрансфузионный путь встречается крайне редко. Воспаление развивается при иммунологической неполноценности. Оно проявляется признаками интоксикационного и респираторного синдромов.
Пневмоцистной пневмонией болеют лица с выраженным иммунодефицитом. У людей с нормальным иммунным статусом пневмоцисты, попав в организм, элиминируются специальными Т-клетками и не вызывают воспаления. Около 70% случаев патологии регистрируется у ВИЧ-инфицированного контингента. Именно поэтому такой диагноз относится к СПИД-ассоциированным, оппортунистическим заболеваниям. Pneumocystis jiroveci является патогенным микробом. Он проникает в легкие, персистирует годами в альвеолах, не причиняя никакого вреда. Заболевание развивается даже при незначительном ослаблении иммунитета. Группу риска составляют:
- Пожилые люди, проживающие в домах-интернатах,
- Дети организованных коллективов,
- Пациенты с гематологическими недугами,
- Онкобольные, получающие химиотерапию и лучевую терапию,
- ВИЧ-инфицированные,
- Лица с туберкулезом,
- Пациенты, получающие длительную гормонотерапию,
- Недоношенные новорожденные,
- Дети с тяжелыми врожденными патологиями,
- Больные с аутоиммунными расстройствами,
- Пациенты, перенесшие трансплантационные операции,
- Лица старше 65 лет, имеющие в анамнезе хронические заболевания в стадии декомпенсации,
- Больные с бронхолегочным острым недугом тяжелой формы,
- Заядлые курильщики,
- Люди, работающие в опасных условиях.
Перенесенная инфекция не оставляет стойкого иммунитета. В 10% случаев заболевание повторяется. У каждого четвертого ВИЧ-инфицированного диагностируются рецидивы - возникновение болезни в течение полугода после лечения. Если пневмония появляется позже, значит произошло реинфицирование - повторное заражение. Каждый последующий рецидив протекает тяжелее предыдущего. Подобное явление связывают с формированием устойчивой резистентности пневмоцист к лекарственным препаратам.
Патогенетические звенья пневмонии:
- Проникновение возбудителя в респираторный тракт,
- Его внедрение в просвет бронхиол и альвеол,
- Крепкое соединение микроба со стенкой альвеоцита,
- Его активное размножение путем деления,
- Развитие местного воспаления,
- Увеличение количества цист и слущивание альвеолярного эпителия,
- Паразитирование цист и нарушение целостности альвеол,
- Проникновение токсинов и продуктов обмена в кровь,
- Интоксикация,
- Воспалительная инфильтрация стенок альвеол,
- Гиперемия, отек и утолщение альвеолярных перегородок,
- Уменьшение просвета альвеол,
- Гиперпродукция экссудата,
- Заполнение легочных пузырьков жидкостью,
- Их обструкция,
- Нарушение газового обмена,
- Выключение из дыхания больших участков легких,
- Развитие гипоксемии и гиперкапнии,
- Выраженная дыхательная недостаточность.
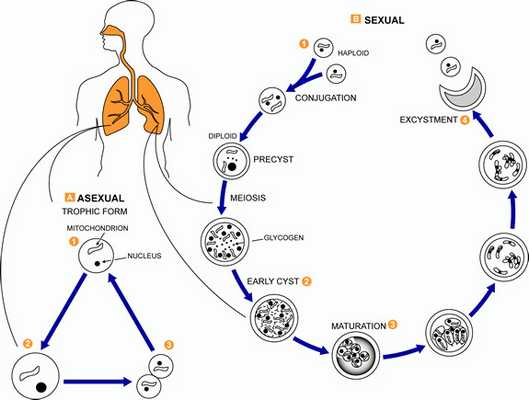
Жизненный цикл Pneumocystis jirovecii
При отсутствии своевременной и адекватной терапии болезнь прогрессирует. Функционально активная ткань легких замещается фиброзными волокнами. Оксигенация крови снижается, нарастает гипоксия. Процесс становится необратимым. Самыми частыми осложнениями патологии являются эмфизема и пневмоторакс. Значительное ослабление иммунной защиты приводит к генерализации инфекции - возбудитель проникнет в костный мозг, почки, сердце и прочие жизненно важные органы. Выраженная нехватка кислорода может закончиться летальным исходом.
Пневмония, вызванная пневмоцистами, указывает на резкое снижение защитных свойств организма и требует неотложной медицинской помощи.
Симптоматика
Инкубационный период пневмоцистной инфекции длится недолго и в среднем составляет 7-10 суток.
Пневмоцистная пневмония протекает в три стадии: отечная - до десяти дней, ателектатическая - около четырех недель, эмфизематозная - различной продолжительности.
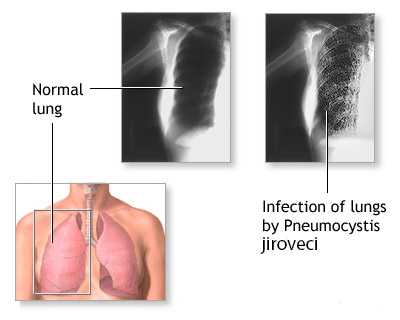
- Стадия отека характеризуется накоплением слизи в альвеолоцитах и проявляется симптомами астении: слабостью, вялостью, апатией, быстрой утомляемостью, снижением работоспособности, нарушением сна и аппетита, головной болью, одышкой при нагрузке, а также редким, постепенно усиливающимся, сухим кашлем. На рентгене признаки патологии отсутствуют. Аускультативно выявляется жесткое дыхание.
- Вторая стадия - развитие альвеолярно-капиллярного блока. Она начинается с подъема температуры тела до фебрильных значений, сильного, мучительного кашля с трудноотделяемой пенистой мокроты, синюшностью кожи, одышкой в покое и прочими признаками кардиопульмональной дисфункции. У пациентов появляется боль в груди, усиливающаяся при вдохе, кашле, движении. Она обусловлена раздражением рецепторов плевры и формированием сухого плеврита. Больные начинают дышать поверхностно, чтобы уменьшить боль. Это приводит к еще большему усилению дыхательной недостаточности. На КТ - ателектатические изменения легких. При аускультации выслушиваются различные хрипы.
- Эмфизематозная стадия возникает не всегда. Это период выздоровления или возникновения осложнений. Своевременное и эффективное лечение приводит к регрессу процесса. Слабый кашель проходит постепенно за 2-3 недели. Хрипы в легких со временем уменьшаются и исчезают. При неблагоприятном исходе патологии недуг рецидивирует, развивается пневмофиброз и эмфизема легких.
У ВИЧ-инфицированных заболевание протекает вяло и без характерных симптомов — одышки и кашля. Патологический процесс развивается годами. Пациенты жалуются на ухудшение общего состояния. При малейшем подозрении на инфекцию необходимо пройти флюорографию. Вторичное бактериальное инфицирование приводит к появлению лихорадки и продуктивного кашля. Температура тела повышается до 40 градусов и держится 2-3 месяца. Больные резко худеют. Их мучает сухой кашель, одышка и прочие признаки нарастающей дыхательной дисфункции.
У грудных детей заболевание имеет неблагоприятный прогноз при отсутствии раннего и должного лечения: от данной патологии умирает каждый третий ребенок. Заболевание протекает тяжело и сопровождается беспокойством, плохим сном, отказом от груди, метеоризмом, коклюшеподобным грубым лающим кашлем с выделением вязкой пенистой серой мокроты, частым плачем, осиплостью голоса, одышкой, втяжением межреберных промежутков, тахикардией, цианозом, чрезмерной возбудимостью или вялостью, апатичностью. Обычно дети испытывают ночные приступы удушья. Если медицинская помощь оказана вовремя и в полном объеме, ребенок полностью выздоравливает. Детский организм восстанавливается намного быстрее, чем взрослый.
Особенности пневмоцистного воспаления легких:
- Распространение инфильтратов от корней к периферии органа, представляющих собой скопления пораженных клеток с примесью крови и лимфы,
- Признаки пневмофиброза на рентгенограмме - уплотнение некоторых участков легочной ткани,
- «Ватные легкие» или «снежные хлопья» - легкие на снимке напоминают вату, вуаль или матовое стекло.
Специалисты выделяют три степени тяжести заболевания:
- Легкая - слабая интоксикация, отсутствие одышки, небольшие затемнения на рентгене,
- Средняя - умеренные признаки интоксикационного синдрома, тахикардия, одышка, кашель, ночной гипергидроз,
- Тяжелая - лихорадка, сердцебиение более 100 ударов в минуту, на рентгене массивная инфильтрация легких.
Пневмоцистная пневмония может протекать атипично и клинически напоминать банальную простуду или обструктивный бронхит. Если болезнь плохо поддается стандартной терапии, врач должен сделать соответствующие выводы. Воспаление легких, вызванное пневмоцистами, бывает абортивным — симптомы патологии резко исчезают и внезапно появляются вновь. Подобная ситуация также затрудняет диагностику. Опасность заболевания в том, что оно умело «прячется» до определенного момента. Симптомы остаются незамеченными, пока не наступит крайне тяжелая стадия болезни.
Осложнения пневмоцистной пневмонии делятся на легочные - эмфизема, абсцесс, пневмоторакс, плеврит, бронхообструкция, острая дыхательная недостаточность, а также внелегочные — диссеминация пневмоцист во внутренние органы: печень, головной мозг, селезенку, лимфатические узлы, костный мозг, почки, поджелудочную железу, а также развитие инфекционно-токсического шока и острого легочного сердца.
Диагностические мероприятия
Диагностика пневмоцистной пневмонии вызывает определенные трудности у специалистов, поскольку заболевание не имеет ярко выраженной и специфической симптоматики. Большинство клинических проявлений общие, не позволяющие выявить ранние стадии патологии.
Пневмоцистная пневмония диагностируется с помощью комплекса мероприятий, включающих сбор жалоб и анамнеза, изучение клинической картины, физикальное обследование, инструментальные методы, лабораторные анализы. Пульмонологи собирают анамнестические данные и выясняют, не был ли пациент в контакте с инфекционными больными, не относится ли он к группе риска по ВИЧ-инфекции, не принимал ли иммунодепрессанты. Результаты физикального осмотра: одышка, тахикардия, цианоз, гепатоспленомегалия, дыхательная недостаточность. Аускультативно - жесткое дыхание и хрипы, перкуторно - притупление перкуторного звука, появление коробочного оттенка.

Чтобы поставить диагноз и назначить лечение, необходимы результаты рентгенографического и томографического исследований, которые демонстрируют картину патологического процесса. Основной диагностический критерий — симптом «матового стекла». В крови определяется пониженная оксигенация, а в мокроте - предполагаемый патогенный микроорганизм. Для постановки окончательного диагноза также необходимы данные микроскопии биоптата легочной ткани — характерные кисты, отечность альвеолярных перегородок, скопление экссудата.
Схема обследования пациента при подозрении на воспаление легких:
- Гемограмма - лейкоцитоз, лимфоцитоз, моноцитоз, анемия, увеличение СОЭ,
- ОАМ — патологические включения при интоксикации,
- БАК - повышение ЛДГ,
- Иммунофлуоресцентный или иммуногистохимический анализ - серологические исследования, выявляющие антитела к пневмоцистам в крови больного,
- Иммунограмма - снижение Т-лимфоцитов-хелперов до 200 в 1 мкл,
- ПЦР — обнаружение в мокроте генетического материала возбудителя,
- Микробиологическое исследование - выделение и идентификация пневмоцист до рода и вида,
- Микроскопия экссудата с окраской препарата по Романовскому-Гимзе - обнаружение цист в мокроте или бронхиальных смывах,
- Спирография - снижение показателей функции внешнего дыхания,
- Рентгенография органов грудной клетки - усиление легочного и сосудистого рисунка, очаговые тени, участки повышенной прозрачности, билатеральные инфильтраты, синдром «вуали» или «снежных хлопьев», расширение легочных корней,
- КТ - диффузные изменения в легочной ткани, эффект «матового стекла», кистозные образования, распад легочной ткани, наличие в ней полостей,
- Бронхоскопия - взятие биоптата альвеолярной ткани для выявления в ней пневмоцист.
Пневмоцистная пневмония - тяжелое заболевание, которое в большинстве случаев приводит к смерти больных. Быстрая и правильная постановка диагноза имеет особенно важное значение.
Как лечить недуг
Лечение пневмоцистной пневмонии — сложный процесс, поскольку возбудитель патологии устойчив к большинству противомикробных средств. Те медикаменты, которые уничтожают патогенов, обладают негативными побочными эффектами. Подобная терапия опасна для пациента, особенно ВИЧ-инфицированного человека или маленького ребенка.
Больных с пневмоцистной пневмонией госпитализируют в стационар, где проводят комплексное лечение. Болезнь отличается непредсказуемым течением, развитием грозных осложнений и высоким риском заражения окружающих. Лечение пневмоцистной пневмонии осуществляется специалистами в области пульмонологии, иммунологии, терапии. Оно направлено на купирование легочных симптомов и стимуляцию защитных свойств организма.
- Противопневмоцистные лекарства - «Триметоприм», «Сульфаметоксазол”, “Бисептол», «Дапсон”, “Атоваквон”, “Пентамидин”. Выбор дозы и длительности терапии зависит от степени выраженности дыхательной недостаточности, состояния больного, клинической картины, возраста и ряда других показателей. Все эти препараты токсичны для человека. Они могут спровоцировать подъем температуры, сыпь на коже, нейропатию, пищеварительную дисфункцию.
- Симптоматическое лечение заключается в назначении больным муколитических и отхаркивающих препаратов - “Амброксола», «АЦЦ», «Бромгексина», “Флюдитека», «Бронхикума». Лекарства разжижают мокроту и облегчают ее выведение из легких. При пневмоцистозе она особенно густая и вязкая.
- Бронхолитики, устраняющие бронхоспазм и улучшающие вентиляционную функцию легких - «Эуфиллин», «Беродуал», «Сальбутамол».
- Пневмоцистную пневмонию лечат кортикостероидами, обладающими мощным противовоспалительным и бронходилатирующим действием - «Преднизолон», «Медрол», «Дексаметазон».
- Антиретровирусная терапия проводится при ослаблении иммунной защиты. Чтобы предупредить еще большее угнетение иммунитета, необходимо использовать препараты, оказывающие влияние на сам ВИЧ и предотвращающие дальнейшее размножение пневмоцист.
- Детоксикационное лечение — внутривенное введение коллоидных и кристаллоидных растворов, способствующих выведению токсинов, улучшающих метаболизм и нормализующих газовый состав крови.
- В тяжелых случаях больным назначают оксигенотерапию - вдыхание кислорода через маску под давлением. Если человек находится без сознания, его подключают к аппарату ИВЛ.
Профилактика
Мероприятия, позволяющие предупредить развитие пневмоцистной пневмонии:
- Раннее выявление и изоляция больных лиц,
- Дезинфекция в очаге пневмоцистоза,
- Соблюдение личной гигиены,
- Исключение контактов с больными людьми,
- Профилактический прием «Ко-тримоксазола» лицами из группы риска,
- Полноценное витаминизированное питание,
- Ежедневная влажная уборка в помещении, проветривание и увлажнение воздуха,
- Регулярное прохождение медосмотров,
- Укрепление иммунитета,
- Закаливание организма,
- Занятия спортом,
- Борьба с вредными привычками.
Прогноз пневмоцистной пневмонии неутешительный. Он индивидуален для каждого пациента и во многом зависит от функционального состояния иммунной системы. При отсутствии грамотной терапии больные с ВИЧ-инфекцией погибают в 100% случаев. У недоношенных детей смертность доходит до 50%. Легочные осложнения уменьшают шансы на выздоровление. В большинстве случаев причиной летального исхода становится выраженная дыхательная недостаточность. Своевременная диагностика и эффективное лечение сводят показатели летальности к минимуму. При данном заболевании необходимо найти квалифицированного специалиста, регулярно у него наблюдаться и выполнять все его предписания.
Криптококкоз легких ( Болезнь Буссе-Бушке , Европейский бластомикоз , Лёгочный торулёз )
Криптококкоз лёгких - это тяжёлый микоз органов дыхания, возникающий преимущественно у больных с тяжелыми иммунными нарушениями, инфицированных патогенными дрожжеподобными грибами рода Cryptococcus. По клиническому течению напоминает пневмонию, проявляется кашлем, одышкой, лихорадкой, кровохарканьем. В ряде случаев криптококкоз легких протекает бессимптомно. Заболевание диагностируется с помощью рентгенографии и КТ органов грудной клетки, лабораторных методов исследования. Назначается консервативная антифунгальная терапия, при необходимости выполняется хирургическое вмешательство.
МКБ-10

Общие сведения
Криптококкоз лёгких (лёгочный торулёз, европейский бластомикоз, болезнь Буссе-Бушке) относится к оппортунистическим инфекциям, протекает в острой, подострой или хронической форме, развивается у лиц, страдающих иммунодефицитами. Является маркёром СПИДа. Распространён повсеместно. В течение 20 последних лет наблюдается значительный рост заболеваемости. Около 1 миллиона случаев болезни регистрируется ежегодно, 70-90% из них - у ВИЧ-инфицированных пациентов, 10-25% - у больных лимфомой Ходжкина. Две трети заболевших составляют мужчины в возрасте от 30 до 60 лет. Дети страдают редко.

Причины
Возбудителем болезни являются дрожжеподобные грибы рода Cryptococcus, представители вида Cryptococcus neoformans. Природным резервуаром инфекции служат птицы (голуби, воробьи, канарейки, длиннохвостые попугаи и некоторые другие). Патогены обнаруживаются в помёте. У самих птиц заболевание не развивается. Криптококки обладают устойчивостью к высокой и низкой температуре окружающей среды, длительно сохраняются в почве и попадают в организм человека при вдыхании частиц пыли.
Микромицеты нередко населяют слизистые оболочки респираторного тракта в качестве сапрофитов. Криптококкоз возникает на фоне выраженной иммуносупрессии (менее 200 лимфоцитов CD 4 в 1 мкл). Патологический процесс развивается у 5-20% больных СПИДом и является одним из критериев этого состояния. Реже заболевают пациенты с гемобластозами и реципиенты органов и тканей. Среди гематологических больных индуцированная криптококками инфекция чаще встречается у страдающих лимфогранулёматозом.
Патогенез
Криптококкоз развивается на фоне угнетения клеточного звена иммунитета. Патогены активно размножаются, вызывают первичное воспаление лёгочной паренхимы. В воспалительный процесс нередко вовлекаются внутригрудные лимфоузлы. Инфекция гематогенным путём распространяется по организму, возникают тяжёлые поражения головного мозга, внутренних органов. При патоморфологическом исследовании обнаруживаются очаги инфильтрации лёгочной ткани, лимфоциты, гистиоциты, макрофаги, распадающиеся гранулёмы, в центре которых находятся скопления дрожжеподобных грибов.
Симптомы криптококкоза лёгких
По клиническим проявлениям болезнь напоминает пневмонию. Тяжесть течения патологии широко варьируется. Иммунокомпетентные лица переносят респираторный криптококкоз легко, симптомы патологии выражены слабо или отсутствуют. Повышение температуры до субфебрильных цифр, продолжительный сухой кашель могут купироваться самостоятельно, без медикаментозного лечения. Признаки интоксикации не обнаруживаются. Последствия перенесённой инфекции обычно выявляются случайно при плановом рентгенологическом исследовании лёгких.
Патологический процесс у иммунокомпроментированных больных развивается бурно. Чаще первично наблюдается поражение центральной нервной системы по типу менингоэнцефалита с последующей диссеминацией. Криптококкоз лёгких с клинической картиной тяжёлой пневмонии встречается реже. Пациента беспокоит фебрильная лихорадка, сопровождающаяся тупыми ноющими болями в груди. Воспалительная реакция плевры проявляется нарастанием интенсивности болевого синдрома, усилением боли при глубоком вдохе, кашле, физической нагрузке.
Кашель продуктивный, мокрота выделяется в умеренном количестве, часто присутствует кровохарканье. Характерно быстрое нарастание признаков дыхательной недостаточности вплоть до развития респираторного дистресс-синдрома. Увеличивается частота дыхания и сердечных сокращений. Одышка возникает при малейшей физической нагрузке и в покое. Больные жалуются на выраженную общую слабость, потливость. При подостром течении патологии и хронизации процесса кроме постоянного кашля со скудной мокротой наблюдается постепенное значительное снижение массы тела.
Осложнения
При иммуносупрессии первичный лёгочный криптококкоз часто приводит к дальнейшему распространению инфекции и развитию диссеминированного процесса с поражением головного мозга, почек и других органов. Без специфического лечения летальность достигает 100%, от этой патологии погибает около 40% ВИЧ-инфицированных. Непосредственными причинами летального исхода также могут становиться лёгочное кровотечение и острая дыхательная недостаточность. Хронически текущий процесс провоцирует формирование пневмосклероза, появление плевродиафрагмальных сращений. Нарушается экскурсия лёгких, постепенно развивается хроническая лёгочно-сердечная недостаточность.
Диагностика
Диагностический поиск при подозрении на криптококкоз осуществляют врачи-инфекционисты. При опросе и изучении медицинской документации уточняют иммунный статус пациента. При сборе анамнеза учитывают профессиональный маршрут и увлечения больного. Криптококкоз органов дыхания часто развивается у голубеводов, заводчиков канареек или попугаев. Осмотр и физикальное исследование позволяют выявить неспецифические признаки микотической пневмонии. Аускультативно определяются влажные хрипы с обеих сторон. При присоединении плеврита появляется резкое ослабление дыхания и укорочение перкуторного звука на стороне поражения. Окончательный диагноз выставляется на основании данных следующих диагностических методик:
- Лучевые исследования. На рентгенограммах и компьютерных томограммах лёгких обнаруживаются множественные участки лёгочной инфильтрации. Инфильтраты чаще располагаются в нижних долях обоих лёгких, язычковых сегментах слева и средней доле справа. В некоторых из них определяются полости распада. Иногда имеются признаки выпота в плевральных полостях, двухсторонняя милиарная диссеминация. Криптококкоз с бессимптомным течением рентгенологически выявляется в виде одиночного объёмного опухолевидного образования (криптококкомы).
- Бактериологические анализы. Выполняется микроскопия мокроты, полученного при бронхоскопии бактериального лаважа и биопсийного материала, крови. При окрашивании тушью визуализируются крупные (до 20 мкм) тканевые формы микромицетов, заключённые в плотную прозрачную капсулу. Посев материала на стандартные питательные среды даёт рост колоний криптококков в течение 3-10 дней.
- Серологическая диагностика. Методы латекс-агглютинации и ИФА применяются для обнаружения антигена грибов (глюкуроноксиломаннана) в сыворотке крови пациента. С помощью ПЦР устанавливаются специфические фрагменты ДНК криптококка. Данный метод серодиагностики обладает высокой точностью, может использоваться для мониторинга лечения заболевания.
Все ВИЧ-инфицированные пациенты с количеством СD4-клеток ниже 200 на 1 мкл подлежат обследованию на криптококкоз. Патологию следует дифференцировать с лимфомой, диссеминированным туберкулёзом, пневмоцистной пневмонией. Больным назначаются консультации фтизиатра, пульмонолога, онколога, гематолога. С учетом частоты поражения ЦНС, тяжести течения торулёзного менингоэнцефалита пациентам необходим осмотр невролога.
Лечение криптококкоза лёгких
Обычно проводится консервативная терапия антифунгальными препаратами. Хирургическое вмешательство считается нецелесообразным, выполняется редко. Как правило, резецируют одиночные крупные криптококкомы. Схемы и длительность лечения зависят от формы и тяжести течения патологии, иммунного статуса пациента. Антимикотики используют для предотвращения диссеминации процесса и опасного для жизни поражения ЦНС. Принципы антифунгальной терапии криптококкового микоза органов дыхания определяются состоянием иммунной системы больного:
- Ведение иммунокомпетентных пациентов. Случайно обнаруженный бессимптомный или малосимптомный криптококкоз лёгких обычно купируется самостоятельно. Осуществляется наблюдение больных с мониторированием титра криптококковых антигенов крови. Иногда назначается лечение флуконазолом сроком от 3 до 6 месяцев.
- Лечение иммунокомпроментированных больных. При изолированной лёгочной форме болезни применяются препараты класса азолов длительными курсами. Сочетание криптококковой пневмонии с менингоэнцефалитом или диссеминированный процесс являются показаниями для назначения комбинированной терапии азолами и флуцитозином.
Прогноз и профилактика
Прогноз во многом зависит от наличия или отсутствия иммунных расстройств. Лица с нормально функционирующим иммунитетом легко переносят криптококкоз, в исходе наблюдается полное выздоровление. У пациентов, страдающих иммунными нарушениями, часто развивается диссеминированный процесс, что существенно уменьшает шансы на выздоровление и увеличивает риск летального исхода. Особенно опасен криптококкоз для ВИЧ-инфицированных больных, не получающих антиретровирусную терапию. Первичная профилактика микоза не разработана. Пациентам с криптококкозом, инфицированным ВИЧ, показано регулярное наблюдение инфекциониста и пожизненный приём флуконазола.
1. Диагностика и лечение микозов в отделениях реанимации и интенсивной терапии: Российские национальные рекомендации. - 2009.
2. Генерализованное течение криптококкоза у ВИЧ-инфицированных/ Ермилов В.В., Смирнов А. В., Редькина Н. А., Шманёва Т. А., Почепцов А. Я., Великородная Ю. И., Евсюков О. Ю.// Вестник ВолгГМУ. - 2012 - 1(41).
3. Генерализованный криптококкоз внутренних органов/ Аснер Т.В., Калягин А.Н., Зимина И.А., Горбачева М.В., Свистунов В.В.// Сибирский медицинский журнал. - 2009.
4. Криптококковая инфекция у ВИЧ-позитивных и ВИЧ-негативных лиц: состояние проблемы/ Козько В.Н., Гаврилов А.В. Загороднева О.В, Сохань А.В., Копейченко Я.И., Запорожская В.В.// Медицина сегодня и завтра. - 2010 - №2-3.
Пневмоцистоз
Пневмоцистоз - оппортунистическая инфекция дыхательных путей, чаще поражающая детей раннего возраста, а также лиц с ослабленным иммунитетом. Пневмоцистоз может протекать в форме ОРЗ, ларингита, обструктивного бронхита, обострения ХЗЛ, интерстициальной пневмонии. Диагностика пневмоцистоза основана на обнаружении пневмоцист в мокроте и бронхиальном секрете с помощью микроскопии и ПЦР; данных гистологического исследования биоптатов бронхов; рентгенографии и КТ легких, сцинтиграфии, спирографии. Для проведения противопневмоцистной терапии используются препараты сульфаметоксазол+триметоприм, пентамидин, комбинация триметоприма с дапсоном и другие схемы лечения.

Пневмоцистоз - легочная инвазия, вызываемая пневмоцистами и протекающая преимущественно в виде пневмоцистной пневмонии. Пневмоцистоз является иммунодефицит-ассоциированным инфекционным заболеванием, которым чаще всего болеют недоношенные дети, а также пациенты с первичными и вторичными иммунодефицитами. Смертельную опасность пневмоцистоз представляет для больных ВИЧ/СПИДом: при отсутствии лечения заболевание неизбежно заканчивается летальным исходом. Пневмоцистоз может возникать как спорадическая или внутрибольничная инфекция в отделениях педиатрии, гемобластозов, пульмонологии, противотуберкулезных инфекционных стационарах.

Причины пневмоцистоза
На сегодняшний день вопрос с видовой принадлежностью возбудителя пневмоцистоза окончательно не решен. В течение длительного времени микроорганизм Pneumocystis Carinii относили к простейшим класса споровиков. Однако в настоящее время доминирует точка зрения, что пневмоцисты занимают промежуточное положение между низшими и высшими грибами. В своем развитии пневмоцисты претерпевают 4 стадии: трофозоита, предцисты, цисты и спорозоита, протекающие на альвеоцитах. При разрыве оболочки созревшей цисты из нее выходят спорозоиты, которые проникают в легочные альвеолы, запуская очередной цикл стадийного развития пневмоцист новой генерации.
Источником эпидемиологической опасности выступает инвазированный человек (больной или носитель), выделяющий спорозоиты с частицами слизи во внешнюю среду при кашле или чихании. Передача возбудителей пневмоцистоза происходит по аспирационному механизму, воздушно-капельным, воздушно-пылевым, ингаляционным или аэрогенным путями. Считается, что среди клинически здоровых лиц до 10% являются носителями пневмоцист, однако у людей с нормально функционирующей иммунной системой инвазия протекает бессимптомно. Риску заболеваемости манифестными формами пневмоцистоза, главным образом, подвержены недоношенные новорожденные; дети с гипогаммаглобулинемией, гипотрофией, рахитом; больные ВИЧ/СПИДом и туберкулезом; пациенты, получающие иммуносупрессивную терапию по поводу коллагенозов, злокачественных новообразований, гематологических и лимфопролиферативных заболеваний, трансплантации органов и пр.
Пневмоцистоз развивается при снижении количества СД4+ клеток (Т-хелперов) в 4 и более раз по сравнению с нормой и достижении уровня менее 200 клеток в 1 мкл. При нарушении клеточного и гуморального иммунитета пневмоцисты начинают активно размножаться в альвеолах, вызывая развитие реактивного альвеолита, образование пенистого альвеолярного экссудата, содержащего пневмоцисты, лейкоциты, клеточный детрит и фибрин. При прогрессировании патологического процесса возникают участки ателектазов в легких, буллезное вздутии легочной ткани, что сопровождается нарушением вентиляции и газообмена, развитием дыхательной недостаточности.
Симптомы пневмоцистоза
В клиническом течении пневмоцистоза выделяют отечную (1-7 недель), ателектатическую (около 4-х недель) и эмфизематозную стадии. У части больных пневмоцистоз может протекать в виде ларингита, обструктивного или астматического бронхита, бронхиолита; в остальных случаях развивается пневмоцистная пневмония.
Инкубационный период пневмоцистоза занимает от 10 дней до 2-5 недель. Проявления отечной стадии развиваются постепенно и на ранних этапах включают в себя субфебрилитет, слабость, вялость. В конце первого периода присоединяется сухой кашель, тахипноэ, одышка. Признаками развивающегося пневмоцистоза у грудных детей может служить вялое сосание, отказ от кормления, плохая прибавка в массе тела, цианоз носогубного треугольника. Рентгенологические изменения в легких в отечной стадии пневмоцистоза отсутствуют; аускультативно определяется жестковатое дыхание, мелко- и среднепузырчатые хрипы; перкуторно - тимпанит в верхних отделах грудной клетки.
В ателектатической стадии пневмоцистоза лихорадка достигает фебрильных значений; появляется навязчивый коклюшеподобный кашель с пенистой мокротой; при минимальной нагрузке возникает одышка. Объективно выявляются постоянный цианоз, тахипноэ, тахикардия, увеличение межреберных промежутков, ослабленное дыхание, мелкопузырчатые хрипы. При рентгенографии легких определяются признаки пневмоцистной пневмонии - инфильтраты неоднородной плотности и ателектазы (так называемые «ватные легкие»). У иммунокомпрометированных лиц, кроме интерстициальной пневмонии, возможны внелегочные проявления пневмоцистоза в виде пневмоцистного ретинита, тиреоидита, отита, мастоидита или гайморита.
В ателектатической стадии пневмоцистоз может осложниться развитием пневмоторакса, экссудативного плеврита, легочного сердца, отека легких, а в случае присоединения бактериальной или грибковой инфекции - абсцессом легких. Летальные исходы в этот период обычно обусловлены дыхательной и сердечной недостаточностью. Третья, эмфизематозная стадия пневмоцистоза характеризуется уменьшением одышки и улучшением общего состояния больных. В исходе пневмоцистоза развивается эмфизема легких, сопровождающаяся значительным снижением показателей функции внешнего дыхания.
Клинические, физикальные и рентгенологические данные при пневмоцистозе не являются патогномоничными, что затрудняет своевременную диагностику заболевания. Между тем, пневмоцистную пневмонию всегда следует исключать у иммунокомпрометированных пациентов. С целью верификации пневмоцистоза проводится комплекс лабораторных и инструментальных исследований.
На рентгенограммах и КТ легких в типичных случаях определяется облаковидное понижение прозрачности легочных полей, получившее название «хлопьев снега» или «ватного легкого». Иногда рентгенологические изменения отсутствуют или имеют атипичную картину. С помощью ФВД обнаруживаются признаки дыхательной недостаточности по рестриктивному типу; исследование газового состава крови свидетельствует о гипоксемии.
Для подтверждения диагноза пневмоцистоза выполняется бронхоскопия с забором бронхиального секрета, трансбронхиальная биопсия легкого, сцинтиграфия легких с галлием-67. Для лабораторной детекции P.carinii микроскопически исследуются окрашенные мазки мокроты, бронхиальный и трахеальный аспират; выполняется гистологическое исследование биоптатов, исследование мокроты методом ПЦР. Проводится иммунологическая диагностика: определение титра противопневмоцистных IgG и IgM в сыворотке крови с помощью РИФ и ИФА. Дифференциальную диагностику пневмоцистоза необходимо проводить с цитомегаловирусной, хламидийной, уреаплазменной, бактериальной пневмонией, туберкулезом легких, саркомой Капоши и др.
Лечение пневмоцистоза
Лечение пневмоцистоза проводится в стационаре. Лица с иммунодефицитом и недоношенные дети должны быть помещены в отдельные стерильные палаты с ламинарным воздушным потоком. В большинстве случаев для проведения специфической фармакотерапии пневмоцистоза используется комбинированные препараты (сульфаметоксазол+триметоприм, триметоприм+дапсон), пентамидин, эфлорнитин, атоваквон в течение 2-3 недель. Для устранения побочных эффектов терапии назначают фолиевую кислоту, глюкокортикоиды. Проводится инфузионная терапия (введение гамма-глобулина, солевых растворов, глюкозы, плазмы крови, альбумина и др.), кислородотерапия. У больных ВИЧ-инфекцией этиотропная терапия пневмоцистной пневмонии сочетается с высокоактивной антиретровирусной терапией.
Прогноз
Выживаемость при пневмоцистозе составляет 75-90%, а при повторном развитии пневмоцистной пневмонии - 60%. У 25-60% ВИЧ-инфицированных в течение года отмечаются рецидивы заболевания, поэтому больные нуждаются в проведении противорецидивного курса химиотерапии.
Пневмоцистная пневмония
Пневмоцистная пневмония - это тяжелая форма интерстициального легочного воспаления, вызываемая пневмоцистами и развивающаяся на фоне выраженных иммунодефицитных состояний. Клиническое течение характеризуется нарастающей одышкой, непродуктивным кашлем, фебрильной лихорадкой, болями в груди, развитием сердечно-легочной недостаточности. Диагноз ставится на основании рентгенологических признаков, состояния иммунного статуса, лабораторной идентификации патогена в крови, БАЛ, мокроте, биоптате (ПЦР, серологические тесты, РНИФ). Для этиотропной терапии используются сульфаниламидные, противопротозойные, иммуномодулирующие средства.


Пневмоцистная пневмония (ПП) относится к оппортунистическим инфекциям, поражающим лиц с иммунодефицитом и иммуносупрессией. При этом большинство людей с нормальным уровнем иммунитета переносит пневмоцистную инфекцию в виде ОРВИ. Антитела к возбудителю имеют около 90% взрослого населения, около 10% являются бессимптомными носителями пневмоцист - именно они представляют наибольшую угрозу для иммунокомпрометированных пациентов. Пневмоцистная пневмония является самой тяжелой клинической формой пневмоцистоза.
Характеристика возбудителя
Pneumocystis jirovecii - микроорганизм, вызывающий пневмоцистную пневмонию и другие виды пневмоцистоза у человека. До недавнего времени пневмоцисты считались простейшими, однако в 1988 г. на основании ряда характерных генетических, морфологических и биохимических признаков были отнесены к грибам семейства актиномицетов. Пневмоцисты обладают тропизмом к легочной ткани, весь их жизненный цикл протекает внутри альвеол и проходит 4 стадии:
- Трофозоит. Представляет собой вегетативную стадию P. Jirovecii. Имеет амебоидную форму, диаметр 1-5 мкм, одно ядро и тонкую двухслойную мембрану. Прикрепляется к альвеолоцитам, где увеличивается в размерах и делится.
- Прециста. Имеет овальную форму, диаметр 5 мкм. В ранней стадии содержит одно ядро, окруженное митохондриями, на поздней - 2-6 ядер с мембранами.
- Циста. Зрелая циста округлой формы, с 3-слойной стенкой, диаметром 7-8 мкм. Внутри цисты содержится четное количество (обычно 8 шт.) внутрицистных телец ‒ спорозоитов.
- Спорозоит. При разрыве зрелых цист из них высвобождаются спорозоиты, часть которых обладает одинарным набором хромосом (являются гаплоидными). Сливаясь, они вновь образуют трофозоиты, и жизненный цикл патогена повторяется.
В описанном цикле различают две фазы: неполовую, или асексуальную (деление трофозоита), и половую, или сексуальную (спорозоит-трофозоит-прециста-циста).
Пути передачи
Источниками P. jirovecii являются носители (бессимптомные или больные ОРЗ) и больные пневмоцистной инфекцией. В 30% случаев выявляется вовлеченность в эпидемический процесс медицинских работников. При кашле и чихании носители выделяют мелкодисперсный аэрозоль, содержащий патогены. Заражение восприимчивого макроорганизма происходит при вдыхании контаминированного воздуха (воздушно-капельным, воздушно-пылевым путем). Воротами для входящей инфекции служат дыхательные пути. Редко реализуется трансплацентарный путь передачи.
Характерны внутрисемейные и внутрибольничные эпидемические вспышки пневмоцистной пневмонии. Последние чаще происходят в отделениях недоношенных, домах престарелых, инфекционных стационарах. Пик детской заболеваемости пневмоцистной пневмонией приходится на конец лета - начало осени, взрослые болеют круглогодично.
Группы риска
Пневмоцисты являются типичными оппортунистами, поскольку вызывают манифестную инфекцию только при выраженном дефиците клеточного и гуморального иммунитета у определенного контингента пациентов. К группам риска по заболеваемости пневмоцистной пневмонией относятся:
- ВИЧ-инфицированные и больные СПИДом;
- пациенты с ЦМВ-инфекцией;
- недоношенные дети и младенцы с ЗВУР;
- дети, страдающие гипотрофией, рахитом;
- больные, получающие иммуносупрессивную терапию (по поводу лейкозов, миеломной болезни, других видов рака, трансплантации органов, коллагенозов);
- пациенты с первичными иммунодефицитами, болезнями крови (анемией, полицитемией), туберкулезом, патологией почек.

Пневмоцисты присутствуют в дыхательных путях здоровых людей, но вызывают пневмоцистную пневмонию только у лиц с нарушением гуморального и клеточного звена иммунитета. Экспериментально доказано, что ведущую роль в механизме пневмоцистоза играет снижение Т-хелперов (критическим является снижение СД4+ лимфоцитов ˂300-200 клеток/мкл), увеличение количества цитотоксических лимфоцитов СД8+.
P. Jirovecii с помощью особых выростов - филоподий - прикрепляется к альвеолоцитам первого порядка и альвеолярным макрофагам. Клеточной адгезии также способствуют гликопротеины пневмоцистов, которые взаимодействуют с фосфолипидами, апопротеинами, мукополисахаридами, сурфактантом альвеолярного эпителия. В условиях иммунокомпрометации цисты размножаются, используя сурфактант-ассоциированные белки, выделяют токсические метаболиты.
Происходит разрушение альвеолоцитов, заполнение альвеол пенистым экссудатом, содержащим большое количество пневмоцист на разных стадиях развития, воспалительные клетки, детрит. Интерстициальная ткань инфильтрируется плазматическими клетками. Развивается интерстициальная плазмоклеточная пневмония. Межальвеолярные перегородки гипертрофируются, что приводит к резкому снижению диффузии газов (альвеолярно-капиллярный блок), формированию дыхательной недостаточности и тяжелой гипоксии.
Легкие больного пневмоцистной пневмонией увеличены в размерах, имеют «резиновую» плотность, бледно-красную или бледно-фиолетовую окраску. При надавливании из них выделяется пенистая серозно-геморрагическая жидкость. При гистологическом исследовании виден утолщенный альвеолярный эпителий, инфильтрация интерстиция плазмоцитами, определяются цисты и их дочерние формы. Могут выявляться мелкие кальцинаты, чередование участков ателектаза и эмфизематозного расширения легочной ткани.
Классификация
В соответствии с патоморфологическими критериями в современной пульмонологии выделяют три стадии пневмоцистной пневмонии:
- I стадия. Происходит прикрепление пневмоцист к альвеолярной стенке. Воспалительная реакция и клинические проявления отсутствуют.
- II стадия. Отмечается десквамация альвеолоцитов, увеличение числа возбудителей в форме цист в макрофагах. В эту стадию появляются начальные клинические проявления пневмоцистной пневмонии.
- III стадия. Развивается альвеолит, плазмоцитарная инфильтрация интерстиция, гигантские скопления пневмоцист в макрофагах и альвеолах. Соответствует разгару заболевания.
Этапы развития пневмоцистной пневмонии:
- отечная фаза ‒ длится 7-10 дней, характеризуется нарастанием симптоматики;
- ателектатическая фаза ‒ продолжается в течение 4-х недель, сопровождается выраженной легочной недостаточностью;
- эмфизематозная фаза - имеет различную длительность, знаменуется обратным развитием симптоматики.
Симптомы пневмоцистной пневмонии
Инкубационный период вариабелен - от 7-10 дней до 2-4 недель (у больных СПИДом - до 10 недель). В отечную стадию клинические признаки пневмоцистной пневмонии легко спутать с обычной респираторной инфекцией. Симптомы нарастают постепенно: вначале беспокоит слабость, недомогание, субфебрилитет. Затем появляется одышка при умеренной нагрузке, боли в грудной клетке, сухой кашель.
В ателектатической стадии лихорадка принимает фебрильный характер, усиливается интоксикационный синдром (отсутствие аппетита, снижение веса, потливость по ночам). Кашель становится коклюшеподобным, постоянным, особенно беспокоит в ночное время суток. Одышка до 30-50 дыхательных движений в минуту выражена в покое. Отмечаются бледность кожных покровов с носогубным цианозом, тахикардия. В этот период пациент может погибнуть от сердечно-легочной недостаточности (СЛН).
У выживших пациентов наступает эмфизематозная стадия. Температура тела снижается, дыхательные расстройства исчезают. В исходе пневмоцистной пневмонии формируется эмфизема легких, легочное сердце. Пневмоцистная пневмония часто протекает в ассоциации с туберкулезом легких.
Четкая стадийность при пневмоцистозе прослеживается в основном у детей раннего возраста. У ВИЧ-инфицированных болезнь имеет стертое затяжное течение, у ВИЧ-негативных лиц с иммунодефицитом - более активное, с быстрым нарастанием СЛН.
Типичными осложнениями, развивающимися в разгар болезни, являются пневмоторакс, подкожная эмфизема, пневмомедиастинум, возникающие вследствие разрыва мелких кистозных образований. Возможно развитие абсцедирующей пневмонии. Эти состояния еще более усугубляют дыхательную недостаточность, повышают летальность. При значительном подавлении иммунитета может произойти генерализация пневмоцистной инфекции с мультиорганным поражением печени, селезенки, ЖКТ, щитовидной железы, органов зрения и слуха, лимфоузлов, костного мозга.

Из-за неспецифичности и стертости симптоматики существенной проблемой является гиподиагностика пневмоцистной пневмонии. Иногда патология диагностируется только посмертно. Все больные с подозрением на ПП должны быть в срочном порядке проконсультированы врачом-пульмонологом, инфекционистом. При выставлении диагноза опираются на следующие данные:
- Физикальные. При аускультации дыхание ослаблено, выслушиваются сухие, влажные, крепитирующие хрипы в легких.
- Рентгенологические. В начальной стадии пневмоцистной пневмонии на рентгенограммах легких выявляются инфильтраты, похожие на очертания крыльев бабочки. В разгаре инфекции заметны двусторонние симметричные очаги уплотнения, чередующиеся с участками вздутия («ватное» легкое). На КТ грудной клетки обнаруживаются участки инфильтрации по типу «матового стекла».
- Эндоскопические.Бронхоскопия назначается для получения лаважной жидкости, проведения трансбронхиальной биопсии. С помощью световой микроскопии в полученном материале обнаруживаются различные морфологические формы пневмоцист.
- Лабораторные. Паразитологическое исследование направлено на непосредственный поиск возбудителя в мазках мокроты, смывах из бронхов, биоптате легкого. Непрямая РИФ позволяет выявить трофозоитов и цист в биологических образцах, ПЦР ‒ участки ДНК пневмоцист в любом биоматериале. ИФА используется для обнаружения антител к P. jirovecii в сыворотке крови.
- Другие. В крови обнаруживается значительное ускорение СОЭ (свыше 40 мм/ч), лейкоцитоз, эозинофилия, увеличение активности ЛДГ, снижение парциального давления кислорода. Обязательно проводится исследование крови на ВИЧ-инфекцию. Для оценки состояния клеточно-опосредованного иммунитета определяют количество CD4+ Т-лимфоцитов.
Дифференциальная диагностика
Комплексное клинико-лабораторное, рентгенологическое и бронхологическое обследование позволяет отличить пневмоцистную пневмонию от других поражений легких:
- легочного кандидоза;
- криптококковой пневмонии;
- цитомегаловирусной пневмонии;
- микоплазменной пневмонии;
- хламидийной пневмонии;
- туберкулеза легких;
- респираторного криптоспоридиоза;
- саркомы Капоши;
- бактериальной пневмонии.
Лечение пневмоцистной пневмонии
Стандартные антибактериальные средства при ПП неэффективны. В настоящее время препаратами первой линии считаются комбинированные сульфаниламиды, оказывающие противомикробное, бактерицидное и противопротозойное действие. Могут назначаться как перорально, так и внутривенно. Курс лечения составляет 1-3 недели.
При выраженных токсических эффектах и резистентности подбираются другие антибиотики, активные в отношении пневмоцист (линкозамиды, противолепрозные, противомалярийные, антипротозойные препараты). Из-за массовой гибели патогенов в первые дни терапии состояние пациентов с пневмоцистной пневмонией может ухудшиться, в связи с чем целесообразно назначение кортикостероидов.
Смертность от пневмоцистной пневмонии достигает 50% среди недоношенных детей, 25-40% ‒ среди больных СПИДом. У 10-30% иммунокомпрометированных пациентов через несколько месяцев после излечения возникают рецидивы ПП. При отсутствии лечения летальность 100%.
Профилактическая работа реализуется в двух направлениях: эпидемиологическом и медикаментозном. Первый аспект предполагает широкое тестирование на пневмоцистную инфекцию представителей групп риска: пациентов с ВИЧ, онкопатологией, иммунодефицитами, недоношенных детей, сотрудников роддомов и стационаров. Второе направление - это фармакопрофилактика пневмоцистной пневмонии у лиц с количеством СД4+ клеток ˂200. Она заключается в приеме сульфаниламидов в профилактических дозах длительными курсами.
1. Пневмоцистная пневмония. Этиология, патогенез, клиника, дифференциальная диагностика, лечение (лекция)/ Боровицкий В.С.// Проблемы медицинской микологии. - 2012.
2. Пневмоцистная пневмония: исторические, эпидемиологические, клинико-морфологические аспекты/ Марковский В. Д., Плитень О. Н., Мирошниченко М. С., Мирошниченко А. А.// Annals of Mechnikov Institute, - 2012. - №3.
3. Особенности пневмоцистной пневмонии у ВИЧ-инфицированных лиц/ Пузырёва Л.В., Сафонов А.Д., Мордык А.В.// Медицинский вестник Северного Кавказа. - 2016. - Т.11, №3.
4. Пневмоцистоз. Современное состояние проблемы/ Каражас Н.В.// Альманах клинической медицины. - 2010.
Пневмоцистоз, особенности, диагностика
Под пневмоцистозом понимают оппортунистическую инвазию, обусловленную возбудителем грибковой природы, способным вызывать бронхо-легочную патологию, в том числе и пневмонию у иммунокомпроментированных лиц, в отдельных случаях с летальным исходом.
До недавнего времени возбудитель пневмоцистоза - Pneumocystiscarinii относили к простейшим, однако, биохимический анализ нуклеиновых кислот показал его таксономическую принадлежность к дрожжевым грибам-споровикам, аскомицетам.
Несмотря на последние изменения в его систематике согласно международной классификации болезней десятого пересмотра (МКБ-10, ICD-10) пневмоцистоз до сих пор отнесен в I класс - некоторые инфекционные и паразитарные болезни в подкласс протозойные болезни под шифром В-59.
С 1994 года название пневмоцистной пневмонии - Pneumocystiscarinii изменено на Pneumocystisjirovecii в честь чешского ученого - паразитолога Отто Йировеца впервые описавшего этот микроорганизм как причину заболевания у человека.
Современные представления о эпидемиологии возбудителя сводятся к следующему:
- источником инфекции является человек больной пневмоцистозом или носитель.
Как больной человек может являться источником инфекции понятно, а что касается носителей: считается, что у 1 - 10% здоровых людей можно обнаружить пневмоцисты. И так как пневмоцисты передаются воздушно-капельным путем, то передачу возбудителя от источника с бессимптомным течением инвазии к восприимчивому организму реализуют патологические акты (кашель, чиханье), обусловленные суперинфекцией. Дальнейшее развитие процесса может протекать по двум сценариям. Если произошло проникновение возбудителя в организм здорового человека, то инвазия протекает бессимптомно. Если в организм иммунокомпроментированного - возникает заболевание.
- основной механизм передачи возбудителя аэрозольный.
Главное место локализации патологического процесса при пневмоцистозе - органы дыхания, весь свой жизненный цикл они осуществляют в просвете альвеол. При кашле образуется мелкодисперсный аэрозоль. Его частицы не оседают, а находятся во взвешенном состоянии. Заражение пневмоцистами происходит при вдыхании воздуха, контаминированного возбудителем, при этом основным фактором передачи является воздух, а путь передачи воздушно-капельный.
Пневмоцисты имеют широкое распространение среди домашних, диких и лабораторных животных. Но при этом надо заметить, что пневмоцисты видоспецифичны и от животного к человеку не передаются.
В отличие от гриппа и ОРВИ с зимне-весенним подъемом заболеваемости пневмоцистоз не имеет такой ярко выраженной сезонности.Исследования по изучению сезонных колебаний пневмоцистной инфекции у детей показывают, что наибольшее число заболеваний приходится на август и сентябрь (41,4% и 39,6%; t=2,45 и t=2,52). Это можно связать с возвращением детей после каникул в организованные детские коллективы, что способствует усилению циркуляции возбудителя пневмоцистной инфекции, обусловленной продолжительным совместным пребыванием детей в закрытых помещениях. Однако изучение сезонных колебаний пневмоцистной инфекции среди взрослого населения показывают практически равномерное распределение случаев заболеваний в течение года. Прежде всего, это связано с тем, что у взрослых пневмоцистоз преимущественно развивается среди лиц с иммунодефицитными состояниями и протекает как оппортунистическая инфекция.
В большинстве случаев преобладает спорадическая заболеваемость пневмоцистозом, как в случае эндогенной инвазии, при активации собственных пневмоцист в результате возникшего иммунодефицита, так и при экзогенной.
Но встречается и очаговость. Приведем два наиболее часто распространенных очага это внутрисемейный и внутрибольничный. В семейных очагах родители чаще всего являются носителями пневмоцист. Их ослабленные дети подвергаются инфицированию и заболевают пневмоцистозом. Широко описаны внутрибольничные заражения пациентов от медицинского персонала, являющегося носителями пневмоцист, в отделениях недоношенных новорожденных, в стационарах для детей раннего возраста, туберкулезных стационарах, в онкологических и гематологических центрах.
Непосредственно нами (лаборатория эпидемиологии оппортунистических инфекций) было проведено исследование группового заболевания пневмоцистозом в крупном онкологическом стационаре. Мы выяснили, что источником инфекции являлась медсестра. У которой под маской ОРЗ скрывалась пневмоцистная инфекция, и которая активно выделяла возбудитель в окружающую среду, тем самым инфицируя пациентов.
Рассмотрим группы риска в отношении пневмоцистной инфекции.
Первой группой риска в отношении пневмоцистоза стали дети домов ребенка. Также к группам риска относят недоношенных и ослабленных новорожденных, детей раннего возраста (1-3-х лет) с врожденным иммунодефицитом.
Основными группами риска в отношении развития пневмоцистоза взрослых являются иммунокомпроментированные лица, это гематологические и онкологические больные, реципиенты трансплантированных органов, больные туберкулезом и герпесвирусными инфекциями. Повышенная заболеваемость среди больных с различными злокачественными заболеваниями крови объясняется длительностью применения кортикостероидов и других иммунодепрессивных препаратов.
Пневмоцистная пневмония занимает одно из первых мест среди оппортунистических заболеваний у ВИЧ - инфицированных.
Также группой риска в отношении пневмоцистоза является медицинский персонал.
Большое значение среди факторов, снижающих резистентность и провоцирующих пневмоцистоз, в стационарных условиях имеют иммуносупрессивные препараты, цитостатики, лучевая терапия, антибиотики.
Необходимо отметить возможность развития пневмоцистной пневмонии у больных алкоголизмом, наркоманией, злостных курильщиков.
Выраженная клиническая картина при пневмоцистозе характерна для недоношенных и ослабленных детей до 6 мес. возраста и протекает у них как классическая интерстициальная пневмония с продолжительностью инкубационного периода в среднем 20-25 дней и с четкими стадиями патологического процесса.
Отечная стадия начинается постепенно: появляются слабость, вялость, субфебрилитет, затем покашливание и лишь в конце этого периода - сухой кашель и одышка при физической нагрузке. У грудных детей возникает цианоз носогубного треугольника, ребенок плохо сосет, не прибавляет в массе тела, нередко отказывается от грудного вскармливания.
Ателектатическая стадия. В этот период лихорадка становится фебрильной. Кашель усиливается, делается навязчивым, коклюшеподобным, появляется сначала вязкая, а затем характерная пенистая мокрота. Постепенно нарастает одышка, которая возникает при малейшем движении. При осмотре больных определяется бледность кожных покровов.
У выживших больных развивается эмфизематозная стадия болезни, характеризующаяся признаками эмфиземы легких, значительным снижением функциональных показателей дыхания, симптомами «легочного сердца».
Эмфизема легких характеризуется расширением альвеол с последующим разрушением их стенок и в дальнейшем повышением воздушности легочной ткани.
Лёгочное сердце — увеличение и расширение правых отделов сердца в результате повышения артериального давления в малом круге кровообращения, развившееся вследствие заболеваний бронхов и лёгких.
У детей старшего возраста и взрослых заболевание не имеет четкой стадийности и протекает как бронхо-легочное заболевание или атипичная пневмония. Наиболее важным клиническим симптомом у лиц с иммунодефицитами различного генеза, со слов наших клиницистов, является синюшность носогубного треугольника и одышка.
Рентгенологическая картина при пневмоцистной пневмонии также развивается постепенно:
I стадия - обнаруживаются мелкоочаговые тени в обоих легких, напоминающие крылья бабочки;
II стадия - в легких появляются обильные очаговые тени, местами сливающиеся в крупные участки уплотнения, перемежающиеся участками вздутия. Структура легкого становится «ватной», т.е. по рисунку напоминает тонкий слой ваты с более или менее плотными участками;
III стадия - лобулярные вздутия, расположенные субплеврально, что может привести к их разрыву с образованием серповидного пневмоторакса.
Теперь о лабораторной диагностике.
Многочисленные попытки культивировать этот возбудитель наразличного рода питательных средах не увенчались успехом. Для лабораторной диагностики пневмоцистной инфекции используются:
- паразитологические;
- иммунобиологические;
- молекулярно-генетические методы.
Паразитологические методы - это самые ранние методы и в настоящее время используются в основном патологоанатомами. Они основаны на прямом морфологическом выявлении пневмоцист в биологическом материале.
Правильно собранный материал - залог правильной диагностики.
Для патологоанатомического исследования в течение первых суток после гибели больного производят взятие фрагментов легочной ткани, включающей альвеолы, в стерильные флаконы стерильными инструментами. Из полученных материалов приготавливают мазки-отпечатки легкого или мазки из пенистого содержимого альвеол.
Для прижизненного выявления пневмоцист исследуют свободно отделяемую мокроту, индуцированную мокроту, бронхоальвеолярныйлаваж, трахеальный аспират, трансбронхиальный биоптат.
Если мокрота легко отделяется, ее надо собирать несколько раз в течение суток в одну посуду, сохраняя до исследования при t +4 °С.
Если свободно отделяемой мокроты нет, то применяют различные методы:
Наиболее простым методом получения материала для выделения пневмоцист является взятие индуцированной мокроты (ИМ). Через ультразвуковой распылитель делается ингаляция 3%-ным раствором хлорида натрия. Мокрота собирается в стерильную чашку.
Для получения бронхоальвеолярного лаважа (БАЛ) через бронхоскоп введенный в периферический бронх дробно (по 20-30 мл) вводится 100-250 стерильного физиологического раствора. После введения каждой порции содержимое аспирируется.
Для получения материала от детей раннего возраста можно использовать метод воспроизведения кашлевого рефлекса путем надавливания на корень языка. Слизь при этом забирается тампоном.
Легочную ткань при жизни получают при проведении трансбронхиальной биопсии, что позволяет выявить пневмоцисты в 66-98%, однако, этот метод взятия материала показан далеко не всем больным. Другой способ получения материала возможен при открытой биопсии легкого или с помощью трансторокальной биопсии легких. Метод открытой биопсии легкого дает наилучшие (100%) результаты, при этом получается достаточно большой объем материала для исследования и ложноотрицательный результат полностью исключается.
Некоторые виды материала подвергают специальной обработке.
Мокроту для разжижения обрабатывают муколитическим раствором дитиотреитола (ДТТ), затем нейтрализуют фосфатным буфером, инкубируя 3 минуты.
Все материалы (мокрота, слизь) разводят физиологическим раствором, центрифугируют при 1,5 тыс. об/мин. Осадок опять разводят физ. раствором до нужной концентрации и готовят мазки для дальнейшего исследования.
Лаважную жидкость центрифугируют при 1,5 тыс. об/мин, затем из осадка готовят мазки.
Полученные мазки, окрашивают различными методами: серебрение по Го'мори, окраска толуидиновым синим, окраска по Грамму, окраска реактивом Шиффа. Этими методами можно выявить лишь цисты, но только по методу Романовского - Гимза можно выявить все формы пневмоцист (циста, трофозоит, спорозоит). При этом это и наиболее простой, и быстрый способ.
Метод ИФА позволяет выявлять в сыворотке крови антитела класса IgM и IgG.
Методами непрямой и прямой иммунофлюоресценцииможно определять антигены пневмоцисты в различном биологическом материале.
Для диагностики ПП может применяться метод ПЦР. Он основан на обнаружении фрагмента генома возбудителя. Однако надо учитывать тот факт, что 10% населения являются пневмоцистоносителями, поэтому необходимо использовать количественный метод, т.к. применение только качественного метода ПЦР не является диагностическим, поскольку он выявляет все формы заболевания, включая и латентные, как правило, не требующие специфического лечения. На российском рынке лидером по производству Наборов реагентов для выявления ДНК возбудителя является ИнтерЛабСервис.
Для точной диагностики пневмоцистоза необходимо использовать все предложенные методы в комплексе, т.к. не у всех иммунокомпроментированных лиц вырабатываются специфические противопневмоцистные антитела, которые диагностируются методом ИФА, а также не у всех пациентов можно получить биологический материал для использования его в НРИФ и ПЦР.
Необходимо отметить важность быстрого обследования при пневмонии у иммунокомпроментированных лиц, поскольку зачастую у взрослых течение инфекции бывает молниеносным и просто не успевают назначить терапию и пациенты погибают.
Использование комплекса современных методов лабораторной диагностики пневмоцистной инфекций позволяет выявлять различные стадии заболевания.
Такие как: встреча возбудителя в прошлом (присутствуют только анамнестические титры антител класса IgG до 1:200), носительство (в соскобном материале из зева, слюне или мокроте определяют только антигены и ДНК пневмоцист). По совокупности обнаруженных маркеров можно установить начало, разгар и конец острого периода заболевания, а также выявить стадию реконвалесценции/выздоровления (высокие титры антител класса IgG>1:800 при отсутствии других маркеров инфекции). Диагностировать хроническую пневмоцистную инфекцию, ее латентную форму, или стадию реактивации.
Несмотря на широкое распространение и большую значимость пневмоцистоза в бронхолегочной патологии, как детей, так и взрослых в нашей стране проблема с качественной диагностикой этой инфекцией. Существующие зарубежные тест-системы дороги и недоступны широкому кругу потребителей и прежде всего практическому здравоохранению нашей страны.
В настоящее время в России уже выпускаются коммерческие иммуноферментные и иммунофлюоресцентные Наборы реагентов.
Это Набор реагентов «ПневмоцистоСтрип» для иммуноферментного выявления иммуноглобулинов класса M и G к пневмоцисте и Набор реагентов «ПневмоцистоФлюоАГдиагностика» для проведения непрямой реакции флюоресценции для детекции специфических антигенов пневмоцисты.
На основании ранее сказанного был выработан алгоритм диагностики пневмоцистной инфекции.
Обследованию подлежат иммунокомпетентные лица, как дети, так и взрослые, с подозрением на пневмоцистоз, лица с иммунодефицитами различной природы, как дети, так и взрослые с ВИЧ-инфекцией, гематологические и онкологические больные.
Группы риска: прежде всего это недоношенные новорожденные и ослабленные дети первых лет жизни.
Несмотря на то, что пневмоциста относится к дрожжеподобным грибам, известные противогрибковые средства на нее не действуют.
Наиболее часто назначают Триметоприм-сульфаметоксазол, в народе Бисептол, при его непереносимости - Пентамидин, также применяют Дапсон. При нетяжелых формах, у пациентов с аллергиями или при непереносимости Бисептола назначают Атовакон. Атовакон не вызывает у пациентов миелосупрессии (уменьшение количества образующихся в костном мозге клеток (эритроциты, лейкоциты, тромбоциты) крови, после курса химиотерапии, в результате анемии, инфекции, аномального кровотечения)
В дополнение к основной терапии рекомендуется использовать различные иммуномодуляторы.
Профилактика пневмоцистоза делится на первичную и вторичную:
- первичная профилактика служит для предотвращения первого эпизода заболевания. Основным критерием для начала профилактики считается снижение числа CD4+ лимфоцитов ниже 200;
- вторичная профилактика подразумевает постоянный прием противопневмоцистного препарата после первичного эпизода пневмоцистной инфекции. Показаниями к проведению химиопрофилактики пневмоцистоза является уровень CD4-лимфоцитов менее 0,2x109/л, а также лихорадка неясного генеза продолжительностью не менее 2-х недель.
Для профилактики пневмоцистной инфекции назначают Триметоприм-сульфаметоксазол и Пентамидин.
Профилактика пневмоцистной инфекции назначается ВИЧ-инфицированным лицам, пациентам после трансплантации органов.
В заключение хотелось бы отметить, что распространение иммунодефицитов среди населения предписывает обращать особое внимание на возбудителей оппортунистических инфекций, в частности, на пневмоцистоз.
Читайте также:
- Некроз зубов: причины, симптомы и лечение
- Этапы и техника операции установки кохлеарного импланта
- Подвздошно-гребешковая синовиальная сумка. Движения в тазобедренном суставе
- Некротический остеомиелит челюсти. Причины и механизмы развития некротического остеомиелита
- Улучшение условий труда в прокатных цехах металлургии. Термоизоляция
