Клиника криптита прямой кишки. Признаки криптита прямой кишки.
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Парапроктит - заболевание, характеризующееся воспалением и нагноением окружающих прямую кишку тканей в результате проникновения бактериальной инфекции из просвета прямой кишки через анальные железы дна морганиевых крипт в глубокие слои параректальной области. В современной проктологии парапроктит разделяют на острый (впервые выявленный) и хронический (длительно существующий, рецидивирующий). Хронический парапроктит является результатом недостаточного или неправильного лечения острого парапроктита.
Острый парапроктит проявляется характерными для местного гнойного воспаления симптомами:
- Постоянная острая боль в области заднего прохода;
- Припухлость и отек в области заднего прохода;
- Выделения гноя из заднего прохода;
- Покраснение кожи рядом с задним проходом, над местом расположения гнойника;
- Повышение температуры тела;
- Интоксикация - общая слабость, озноб, тошнота, головная боль, сухость во рту;
- Затруднение мочеиспускания.
В отличие от неспецифической аэробной флоры, анаэробные микроорганизмы способствуют не гнойному расплавлению, а некротической деструкции тканей. Преобладание гнилостное анаэробной флоры способствует развитию гнилостного парапроктита, который характеризуется масштабным поражением, высокой скоростью деструкции тканей и выраженной интоксикацией. При неклостридиальном анаэробном парапроктите зачастую в патологический гнойный процесс вовлекаются мышцы и фасциальные структуры.
Хронический парапроктит является результатом недолеченного острого парапроктита, поэтому симптоматика его чаще всего повторяет таковую острого парапроктита, однако их выраженность обычно меньше.
В отделении колопроктологии Юсуповской больницы работают высококвалифицированные врачи, кандидаты и доктора медицинских наук, которым обеспечен доступ к самому современному оборудованию и эффективным лекарствам. В Юсуповской больнице созданы все условия для того, чтобы как можно быстрее установить точный диагноз и начать лечение. При остром парапроктите гнойник иссекают наши опытные хирурги. После операции пациент находится под наблюдением врача.
Мы делаем всё для того, чтобы как можно быстрее избавить пациента от патологии, поставить на ноги и вернуть к активной жизни
Клиника предоставляет помощь по самым высоким стандартам, используя лучшие российские и зарубежные методики и препараты. «Юсуповская больница» — это не просто частный медицинский центр, это сочетание классических отечественных традиций и современного строго академического подхода к лечению.

Причины парапроктита
Залог успешного и эффективного лечения парапроктита зависит от квалификации и профессионализма проктолога. В Юсуповской больнице для устранения парапроктита и других проктологических заболеваний применяются современные методики лечения, которые позволяют эффективно и безболезненно избавить пациента от самых деликатных проблем и избежать рецидивов.
Основными причинами возникновения парапроктита являются:
- Травматизация слизистой прямой кишки твердыми включениями кала и различные заболеваниями (трещины, криптит, проктит, геморрой, проктосигмоидит);
- Ослабление иммунитета;
- Истощение, длительное голодание;
- Алкоголизм;
- Тяжелые, частые инфекции;
- Хронические инфекции;
- Сахарный диабет;
- Нарушение функций кишечника: поносы, запоры;
- Воспалительные заболевания кишечника (болезнь Крона).
Осложнения парапроктита
Самолечение при парапроктите и несвоевременное обращение к врачу грозит тяжелым осложнением. Поэтому при появлении первых симптомов парапроктита нужно срочно обратиться к проктологу.
Наиболее опасным осложнением острого парапроктита является проникновение гнойного процесса в заполненном клетчаткой пространства малого таза, а также гнойное расплавление всех слоев кишечной стенки выше аноректальной линии. При этом происходит выход каловых масс в параректальную клетчатку, поражая близлежащие органы и угрожая выходом инфекции в кровяное русло (развитием сепсиса).
Анатомическая близость тазовой брюшины делает возможным распространение инфекции с развитием перитонита. Соседство тазовой клетчатки с забрюшинной позволяет прорваться гною в забрюшинное пространство. Такое распространение гнойного процесса характерно для пожилых и ослабленных лиц при позднем обращении к врачу.
Помимо прочего, парапроктит может осложниться прорывом абсцесса в прямую кишку, влагалище, на кожу промежности. Обычно после спонтанного вскрытия гнойника без осуществления мер по дренированию формируется свищевой ход. Если свищ не сформировался, но очаг инфекции сохранился, то со временем происходит рецидив - формирование нового гнойника.
Продолжительное существование свища прямой кишки, тем более имеющего сложную структуру канала (участки инфильтрации, гнойные полости), способствует значительному ухудшению общего состояния больного. Хроническое течение гнойного процесса ведет к рубцовым изменениям, деформации области анального канала, прямой кишки.
Деформация приводит к тонической недостаточности анального сфинктера, неполному смыканию анального прохода, подтеканию кишечного содержимого.
Другим частым осложнением парапроктита является патологическое рубцевание (пектеноз) стенок анального канала и снижение их эластичности, что приводит к нарушениям опорожнения кишечника. Продолжительно существующий свищ (более 5 лет) может озлокачествляться.
Диагностика парапроктита
Для предварительной диагностики парапроктита врачу-проктологу Юсуповской больницы достаточно данных опроса, осмотра и физикального обследования.
Характерными клиническими признаки являются:
- Лихорадка;
- Местная болезненность;
- Симптомы гнойного воспаления.
Ввиду крайней болезненности процедур, пальцевое исследование заднего прохода и методы инструментальной диагностики проктологических заболевания (аноскопия, ректороманоскопия) не производятся. При исследовании крови отмечаются признаки гнойного воспаления: лейкоцитоз с нейтрофилезом, повышение СОЭ.
Острый парапроктит в основном приходится дифференцировать от нагноившейся тератомы околопрямокишечной клетчатки, опухолей прямой кишки и окружающих ее тканей, абсцесса Дугласова пространства. Необходимость производить дополнительные исследования для дифференцирования парапроктита от других заболеваний обычно возникает в случае высокого расположения гнойника (в малом тазу или подвздошно-прямокишечной ямке).
Хронический парапроктит диагностируют, осматривая промежность, задний проход, производя пальцевое исследование анального канала. При обнаружении свища производят зондирование его хода. В качестве инструментальной диагностики применяется ректороманоскопия, аноскопия, фистулография - если свищ расположен высоко, имеются обильные выделения и происходит баллотирование (колебание) зонда в канале. Применяется также ультрасонография.
Сформировавшийся параректальный свищ необходимо дифференцировать от кисты околопрямокишечной клетчатки, остеомиелита терминальных отделов позвоночника, туберкулезного свища, эпителиального копчикового хода и свищей у пациентов с болезнью Крона. Для дифференциального диагноза значимы данные анамнеза, лабораторные исследования, рентгенография малого таза.
Юсуповская клиника оснащена современным оборудованием для диагностики, что позволяет быстро пройти обследование, больница имеет современные операционные для выполнения всех видов оперативного вмешательства, оказания экстренной медицинской помощи.
Методики лечения острого парапроктита в Юсуповской больнице
Медикаментозное лечение при остром или хроническом парапроктите не дает результатов. Заболевание требует хирургического лечения. Сразу после установления диагноза острого парапроктита необходимо произвести операцию по вскрытию и дренированию гнойного очага. Поскольку расслабление мышц и качественное обезболивание являются немаловажными факторами, необходима полная анестезия операционной зоны. Операцию проводят в настоящее время под перидуральной или сакральной анестезией, в некоторых случаях (при поражении брюшной полости) дают общий наркоз. Местную анестезию при вскрытии параректальных абсцессов не производят.
Во время операции находят и вскрывают скопление гноя, откачивают содержимое, после чего находят крипту, являющуюся источником инфекции, и иссекают ее вместе с гнойным ходом. После полного удаления очага инфекции и качественного дренирования полости абсцесса можно рассчитывать на выздоровление. Наиболее сложной задачей является вскрытие гнойника, располагающегося в полости малого таза.
При хроническом парапроктите сформировавшийся свищ необходимо иссекать. Однако оперирование по поводу удаления свища в период активного гнойного воспаления невозможно. Сначала производят вскрытие имеющихся абсцессов, производят тщательное дренирование, только после этого можно удалять свищ. В случае имеющихся в канале инфильтрированных областей, в качестве предоперационной подготовки назначают курс противовоспалительной и антибактериальной терапии, нередко сочетающийся с методами физиотерапевтического воздействия. Оперативное вмешательство для удаления свищевого хода желательно провести как можно быстрее, поскольку рецидив воспаления и нагноения может произойти достаточно быстро.
Специалист Юсуповской больницы даст рекомендации больному после хирургического вмешательства, назначит послеоперационное лечение, которое будет проходить под присмотром врача. К сожалению, бывает так, что с первого раза парапроктит вылечить не удается, случаются рецидивы и повторные нагноения. В таком случае необходимо провести радикальную операцию после полного заживления гнойника.
В некоторых случаях (старческий возраст, ослабленный организм, тяжелые декомпенсированные заболевания органов и систем) операция становится невозможной. Однако в таких случаях желательно консервативными методами произвести лечение патологий, улучшить состояние пациента и тогда произвести операцию. В некоторых случаях, когда при длительной ремиссии происходит смыкание свищевых ходов, операцию откладывают, поскольку становится проблематично четкое определение подлежащего иссечению канала. Оперировать целесообразно, когда имеется хорошо визуализируемый ориентир - открытый свищевой ход.
Врачи отделения колопроктологии Юсуповской больницы ведут пациентов с хроническими заболеваниями, помогают сохранить активный образ жизни и стойкую ремиссию. Поэтому при возникновении малейшего дискомфорта в области промежности, обезопасьте себя и запишитесь на прием к врачу-проктологу в Юсуповской больнице. Только ранняя диагностика парапроктита позволяет избавиться от него быстро и навсегда.

Прогноз и профилактика острого парапроктита
После своевременного полного хирургического лечения острого парапроктита (с иссечением пораженной крипты и гнойного хода в прямую кишку) наступает выздоровление. При отсутствии лечения или недостаточном дренировании, не удалении источника инфицирования, происходит хронизация парапроктита и формирование свищевого хода.
Иссечение свищей, располагающихся в нижних частях околокишечного пространства, как правило, также ведет к полному выздоровлению. Более высоко расположенные свищи чаще всего могут быть удалены без осложнений, но иногда длительно существующие свищевые ходы способствуют распространению вялотекущего гнойного воспаления в труднодоступные анатомические образования малого таза, что ведет к неполному удалению инфекции и последующим рецидивам. Обширный продолжительный гнойный процесс может спровоцировать рубцовые изменения в стенках анального канала, сфинктерах, а также спаечные процессы в малом тазу.
В Юсуповской больнице индивидуальный подход к пациенту, тщательное обследование, выбор оптимальных методов лечения позволяют добиться выздоровления в кратчайшие сроки с максимальной эффективностью. После проведенного курса лечения парапроктита, врач подберет для вас комплекс лекарств и лечебно-восстановительных мероприятий, которые позволят пациенту быстро вернуться к прежнему образу жизни.
Записаться на консультацию к проктологу Юсуповской больницы можно по телефону круглосуточной горячей линии.
Папиллит
Папиллит — это острое или хроническое воспаление гипертрофированных анальных сосочков. Проявляется периодической или постоянной болью в области прямой кишки, ощущением инородного тела, спазмом заднепроходного сфинктера, затруднениями при дефекации. Патология диагностируется с помощью проктологического осмотра, пальцевого ректального исследования, аноскопии и гистологического анализа биоптата. Для лечения используют антибиотики, антисептические и противовоспалительные препараты. В упорных случаях воспаленные анальные сосочки иссекают или подвергают криодеструкции.
МКБ-10

Общие сведения
Морфологической основой возникновения папиллита служит гипертрофия анальных сосочков (папилл) — естественных конических или шаровидных образований, являющихся остатками клоакальной мембраны, которая перфорируется на 7-9 неделях внутриутробного периода. Сосочки состоят из соединительнотканного основания, покрытого плоским многослойным эпителием, и располагаются на свободной части полулунных клапанов, окаймляющих естественные возвышения (столбики) и углубления (крипты) заднего прохода. В норме размеры папилл составляют от 0,2 до 1,0 см, однако под действием травмирующих факторов они могут увеличиваться до 2,5-3,0 см и воспаляться.
Причины
Папиллит возникает на фоне предшествующей гипертрофии папилл. Специалисты в сфере проктологии различают предпосылки к воспалительному процессу и факторы, которые непосредственно провоцируют начало заболевания. Вероятность папиллита существенно возрастает при наличии следующих патологических состояний или внешних вмешательств:
- Заболевания аноректальной зоны. Воспаление анальных сосочков часто развивается на фоне геморроя. Воспалительный процесс может контактно распространяться при влагалищно-ректальных свищах, инфекционных поражениях ануса и прямой кишки (проктитах, криптитах, парапроктитах). Возможно формирование папиллита при наличии трещин заднего прохода.
- Травматизация ректальной слизистой. Эпителий папилл может механически повреждаться непереваренной твердой пищей (осколками косточек, шелухой семечек), наконечником клизмы или плотным калом у пациентов, страдающих запорами. Химическое раздражение наблюдается при хронической диарее, длительном пользовании лекарственных препаратов в свечах.
Важным предрасполагающим фактором являются застойные явления в области малого таза, которые отмечаются при ожирении, гиподинамии и беременности. Непосредственной причиной папиллита обычно становится массивное бактериальное обсеменение, значительное механическое или химическое повреждение слизистого слоя прямой кишки в сочетании с локальным или общим снижением защитных сил организма.
Патогенез
Очагом инфекции при папиллите являются воспаленные морганиевы крипты или оболочка прямой кишки. При бактериальной инвазии, химическом или механическом повреждении многослойного эпителия, покрывающего анальные сосочки, возникает местная воспалительная реакция. В зоне поражения происходит выброс медиаторов воспаления, под действием которых расширяются кровеносные сосуды, нарушается микроциркуляция в тканях. Для папиллита характерен отек воспаленного сосочка, гиперемия слизистой и возникновение болевых ощущений.
Симптомы папиллита
На ранних стадиях заболевание протекает малосимптомно или бессимптомно. Пациентов может беспокоить дискомфорт в области заднего прохода, чувство инородного тела в прямой кишке. Для начального этапа папиллита болевой синдром нетипичен, боли появляются лишь иногда во время акта дефекации. При прогрессировании патологии и увеличении анальных сосочков в размерах нарастают болевые ощущения, которые могут иррадиировать в промежность, половые органы, область крестца и копчика.
При длительном течении заболевания возникает постоянный спазм сфинктера заднего прохода, пациенты жалуются на затруднения при дефекации, частые запоры. Признаком осложненного варианта папиллита может быть наличие слизисто-гнойных или кровянистых выделений. Иногда наблюдается мацерация кожи вокруг анального отверстия, сопровождающаяся интенсивным зудом и болезненностью. При неосложненных формах болезни общее состояние больных остается удовлетворительным.
Осложнения
В случае разрастания анальных сосочков до 3-4 см они могут выпадать и ущемляться анальным сфинктером. Такое состояние характеризуется резкой болью с иррадиацией в копчик. При присоединении вторичной инфекции папиллит осложняется гнойным воспалением, для которого характерно усиление болевого синдрома. Инфекционный процесс может распространяться по всей поверхности слизистой, вызывая проктит. При снижении общей реактивности воспаление переходит на смежные ткани с развитием парапроктита.
Из-за постоянной травматизации каловыми массами на поверхности папилл появляются поверхностные эрозии или язвы. При этом у пациентов с папиллитом периодически отмечаются кровотечения из заднего прохода различной интенсивности вплоть до профузных, возникает анемия. Хроническое течение болезни характеризуется грануляцией анальных сосочков. Наиболее опасное осложнение заболевания — злокачественное перерождение эпителия с формированием рака прямой кишки.
Диагностика
Постановка диагноза в большинстве случаев осуществляется клинически во время стандартного проктологического осмотра. Дополнительные методы исследования применяют для выявления проктологических заболеваний, которые могут приводить к воспалению анальных сосочков. Для обследования пациента с подозрением на папиллит наиболее информативными являются:
- Пальцевое исследование. Метод используется для оценки тонуса анального сфинктера, изучения стенок прямой кишки и выявления патологических образований. В случае папиллита прощупываются увеличенные и отечные сосочки, резко болезненные при пальпации. После извлечения пальца на перчатке могут оставаться следы гноя или крови.
- Инструментальное обследование. Проводится аноскопия - обследование нижней части прямой кишки с помощью специального оптического прибора (аноскопа) позволяет визуализировать состояние слизистой оболочки, обнаружить воспаленные участки. При необходимости проктолог проводит биопсию подозрительного образования для последующего цитоморфологического исследования.
- Ми кроморфологический анализ.Гистологическое изучение фрагмента ткани под микроскопом требуется в случае подозрения на аноректальные неоплазии. При папиллите клетки имеют нормальное строение, все слои слизистой оболочки сохранены. Наблюдается массивная лейкоцитарная и макрофагальная инфильтрация биоптатов, могут определяться участки некроза.
В стандартных лабораторных анализах при неосложненном папиллите все показатели находятся в пределах нормы. При кровотечениях из изъязвленных папилл может выявляться снижение концентрации гемоглобина и числа эритроцитов в общем анализе крови. При гнойном воспалении выполняется бактериологический посев кала для определения вида возбудителя.
В первую очередь папиллит дифференцируют с полипами — доброкачественными новообразованиями слизистой прямой кишки. Основной диагностический критерий — результаты гистологического исследования биоптатов образований. Также обращают внимание на анамнез болезни, связь гипертрофии сосочков с другими проктологическими заболеваниями. Обследованием пациента с папиллитом занимается проктолог, для консультации может привлекаться онколог.
Лечение папиллита
Схема ведения больных включает назначение противовоспалительного лечения для купирования симптомов папиллита и этиопатогенетическую терапию основного заболевания, осложнившегося воспалением гипертрофированных папилл. На начальном этапе из рациона пациента исключаются продукты, раздражающие слизистую оболочку кишечника, рекомендуется тщательное соблюдение правил личной гигиены, обеспечение регулярной незатрудненной дефекации, ЛФК для улучшения кровообращения в тазовых органах. Местно назначаются:
- Антибактериальные препараты. Для подавления патологической активности микрофлоры обычно используют хлорамфениколы и другие антибиотики местного действия. Лекарственные средства вводят в прямую кишку в виде свечей.
- Растворы антисептиков. Применяются в виде теплых сидячих ванн, микроклизм и свечей. Оказывают вяжущее, противогнилостное, бактериостатическое или бактерицидное действие, уменьшая выраженность воспаления.
- Противовоспалительные суппозитории. Показаны при наличии выраженного болевого синдрома. Наиболее часто назначают препараты месалазина, которые ингибируют синтез простагландинов и связывают свободные радикалы.
Хирургическое лечение папиллита требуется при неэффективности медикаментозной терапии, хроническом, часто рецидивирующем или осложненном течении заболевания со значительным увеличением размеров воспаленного анального сосочка, его регулярным вывихиванием из ануса, изъязвлением. В ходе классической операции Габриэля иссекается пораженный сосочек и подлежащая крипта. В некоторых случаях возможно проведение малоинвазивного вмешательства (криодеструкции).
Прогноз и профилактика
Исход заболевания благоприятный, у большинства пациентов после комплексного медикаментозного лечения наблюдается полный регресс симптоматики. При развитии осложнений и проведении хирургических вмешательств прогноз ухудшается. Профилактика папиллита предусматривает раннюю диагностику и адекватную терапию проктологических заболеваний, нормализацию работы кишечника с недопущением хронических запоров. Рекомендуется исключить провоцирующие факторы — ограничить употребление спиртного, острых и пряных блюд, повысить двигательную активность.
2. Колопроктология. Учебное пособие для студентов медицинских вузов, ординаторов, хирургов/ сост. Ботезату А.А., Маракуца Е.В. - 2016.
Криптит
Криптит - это воспаление пазух (слепых карманов) заднего прохода вследствие инфицирования крипт. Клинические симптомы характеризуются появлением тяжести, чувства жжения, увлажнения кожи анального отверстия, болями и прострелами прямой кишки. Осложненный криптит нередко переходит в проктит и парапроктит, приводит к развитию запора, анальных трещин, формированию свищей, способствует развитию рака прямой кишки. Патология диагностируется проктологом с помощью пальцевого исследования заднего прохода, ультрасонографии, аноскопии и рекотороманоскопии. Лечение консервативное: диета, нормализация стула, соблюдение гигиены, сидячие ванны. При неэффективности показана операция.

Криптит — это острое или хроническое воспаление морганиевой крипты (анатомического углубления в терминальном отрезке прямой кишки). Хронические запоры и поносы ведут к механическим повреждениям крипт каловыми массами, способствуют застою патогенной микробной флоры. Острый криптит склонен легко превращаться в хронический вследствие отсутствия нормального дренирования крипт, повторного инфицирования, регулярного травмирования. Продолжительный тяжело протекающий криптит угрожает развитием таких осложнений, как проктит и парапроктит, анальная трещина, рак прямой кишки.
Причины криптита
Крипты свободно сообщаются с просветом прямой кишки, и поэтому попадание каловых масс в них не является редкой ситуацией. Как правило, крипты полностью опорожняются, а секрет анальных желез не позволяет инфекции проникнуть в глубокие слои.
При травмировании крипты твердыми компонентами каловых масс (отруби, щетинки, кожура, кусочки косточек и др.), попадании потных комочков кала внутрь крипты или отека ее стенок при продолжительной диарее, закупорке протока анальной железы развивается воспалительный процесс. Застой каловых масс в крипте и снижение защитных свойств секрета анальных желез способствуют размножению патогенных микроорганизмов.
Таким образом, причиной возникновения криптита, по наблюдениям специалистов в области клинической проктологии, может стать любое расстройство дефекации, минимальное травматическое повреждение слизистой прямой кишки. Закупорка анальных желез способствует проникновению бактерий в глубокие слои и развитию парапроктита.
Патанатомия
Симптомы криптита
Патология проявляется болью в заднем проходе (прокталгия), особенно, во время дефекации. Боль может быть различного характера и интенсивности, от слабой тупой болезненности до жгучих и острых прострелов с иррадиацией. Иногда отмечается жжение, тяжесть в прямой кишке, ощущение присутствия инородного тела. Нередко больные отмечают прожилки крови в кале. Выделение гноя из заднего прохода обычно сопровождается интенсивным перианальным зудом. Гипертермия не характерна.
При формировании гнойника боль становится пульсирующей, нарывающей. Поскольку болевой синдром зачастую ассоциируется с дефекацией, больные склонны задерживать опорожнение кишечника, что вызывает усугубление состояния. Нередко развивается спазм анального сфинктера.
В случае устранения этиологического фактора и восстановления дренажа крипты обычно происходит стихание клинических симптомов, а в случае острого воспаления - и выздоровление. Длительное воспаление может переходить на другие крипты, распространяться на слизистую прямокишечной стенки, в вышележащие части толстого кишечника, а также в глубокие слои. Хронический криптит протекает волнообразно, периоды ремиссий сменяются обострениями, провоцируемыми различными расстройствами стула, травматизацией стенки кишки, общим ослаблением защитных свойств организма.
В случае, когда нагноившийся криптит не вскрывается самостоятельно в просвет кишки, воспаление может распространиться на окружающие ткани (соседние крипты, слизистая прямой кишки, окружающая жировая клетчатка). Результатом становятся проктиты, парапроктиты, свищи прямой кишки.
Если произошло вскрытие абсцесса в крипте, но дренирование недостаточно, либо факторы, послужившие причиной развития криптита, не устранены (продолжаются затруднения дефекации, повторно травмируется слизистая, дренаж крипты недостаточен), криптит приобретает хроническое течение.
Хронический криптит чреват развитием рубцовых деформаций стенки прямой кишки, образованию неполного свища, формированию грубой рубцовой ткани в области, где расположено дно крипт (пектеноз). Если пектеноз затрагивает более, чем четверть охватывающих анальный канал тканей, снижаются эластические свойства его стенок, растяжимость прямой кишки. Это способствует усугублению затруднений опорожнения кишечника.

Помимо опроса, выявления жалоб, сбора анамнеза и физикального обследования (включающего осмотр и пальпацию промежности и перианальной зоны), к мерам диагностики криптита относятся пальцевое исследование заднего прохода с тщательным обследованием области расположения крипт для выявления зоны локальной болезненности, отечности, нагноения. Аноскопия и ректороманоскопия позволяют тщательно осмотреть анальный канал, конечный отдел прямой кишки, исследовать состояние слизистой, визуализировать воспаленную крипту (отек, гиперемия слизистой, фибриновый налет, при надавливании может отмечаться отхождение гноя).
В некоторых случаях (редко) при аноскопии можно обнаружить устье выводного протока анальной железы, выделяющееся яркой алой точкой на гиперемированной слизистой. Ректоскопия позволяет оценить состояние слизистой оболочки прямой и сигмовидной кишки, исключить возможные патологии. Взятие биопсии сомнительных участков кишечной стенки позволяет исключить злокачественное новообразование. При необходимости уточнения данных можно провести ультрасонографию (с помощью ректального датчика) и проктографию.Образование свищей требует их исследования при помощи фистулографии.
Острый криптит, а также обострение хронического необходимо дифференцировать от парапроктита (в основном, межмышечного). Отличия выявляются при пальцевом исследовании заднего прохода. При обследовании области расположения крипт отмечается инфильтрация тканей, расположенных глубже крипты. Неполный свищ прямой кишки обычно проявляется выделением капли гноя из ануса во время разведения стенок анального канала.
Лечение криптита
Неосложненная форма заболевания подлежит консервативному лечению у врача-проктолога. Для снижения раздражающего действия каловых масс на слизистую прямой кишки из рациона больных исключают острые, соленые, кислые блюда, алкоголь. Для поддержания нормального ритма и характера дефекаций рекомендована объемная нежирная пища, тщательно сваренная или приготовленная на пару, достаточный объем жидкости, вареных овощей (в качестве профилактики запоров), каш. Слабительные при запоре не рекомендуются, предпочтительнее освобождать кишечник с помощью клизм. Слабительные средства могут способствовать излишнему разжижению стула, учащению дефекаций, дополнительному раздражению и отечности слизистой оболочки прямой кишки.
Больным с криптитом рекомендована тщательная гигиена анальной области: после дефекации подмывание теплой водой, ежедневно 10-15 минутные сидячие теплые (37-38 градусов) ванночки со слабым раствором марганцовки. На 7-10 дней перед сном прописывают микроклизмы с колларголом (30-40 мл 3 %-го раствора). В случае неэффективности терапевтических методов или развития осложнений показано хирургическое лечение.
Острый криптит чаще всего разрешается вскрытием абсцесса в крипте и стуханием признаков воспаления с полным излечением. В случае рецидива воспалительного процесса происходит хронизация. В таком случае необходимо своевременное, тщательное и адекватное лечение, поскольку хроническое воспаление крипты ведет к распространению процесса на окружающие ткани.
Криптит - симптомы и лечение
Криптит — это распространенное заболевание, представляющее собой хроническое воспаление углублений анального канала (морганиевы крипты, анальные пазухи) в которые выходят протоки анальных желез. Симптоматически заболевание проявляется в болевом синдроме, жжении и зуде в области прямой кишки.
Морганиевы крипты - это углубления в анальном канале. Они являются продолжением так называемых морганиевых синусов, которые расположены между морганиевой столбиками. Морганиевы крипты в своей верхней части свободно сообщаются с просветом прямой кишки. Дно же этих крипт прикрыто полулунными заслонками. В морганиевы крипты открываются протоки анальных желез.
В нормальной ситуации каловые массы попадают в крипты, но не приводят к патологиям за счет того, что не скапливаются в них. В случае травмирования стенок углубления или из-за наличия других заболеваний просвет анальной железы может закупориться, что вызывает воспалительный процесс.
На сегодняшний день в Юсуповской больнице функционирует одно из лучших отделений проктологии в России. Именно эту клинику чаще всего выбирают пациенты для лечения заболеваний прямой кишки. Кроме того, сюда приезжают тысячи пациентов для лечения сложнейших заболеваний в области кардиологии, гинекологии, неврологии, онкологии.
Преимуществ лечения Юсуповской больницы довольно много: высокий уровень медицины, современное оборудование для диагностики и лечения, инновационные методики терапии. Здесь самые высокие показатели эффективности лечения и полного выздоровления даже при самых сложных заболеваниях и абсолютная прозрачность финансовых расчетов.

Криптит: причины
В норме, кишечное содержимое в норме может попадать в морганиевы крипты. При этом это никак не отражается на их состоянии, так как они самоочищаются, а секрет анальных желез не дает патогенным микроорганизмам проникнуть в более глубокие слои. Но иногда такой нормальный процесс может быть нарушен. Причиной такого является обычно травматизация стенок морганиевой крипты твердыми каловыми массами или примесями к ним (например, косточки, шелуха от семечек, кусочки отрубей и т.д.).
Другой причиной нарушения опорожнения крипт может быть вызвано закупоркой их из-за попадания твердых комочков кала, отека слизистой оболочки при диарее.
Наконец, еще одной причиной возникновения криптита может стать закупорка (обтюрация) протоков анальных желез, которые открываются в эти крипты.
Итак, причиной воспалительного процесса в крипте может стать любое нарушение опорожнения прямой кишки (длительные запоры), любая минимальная травма прямой кишки. При нарушении же функции анальных желез, например, закупорке их просвета воспаление может перейти на более глубокие слои стенки прямой кишки, что является причиной парапроктита.
Криптит: симптомы
Если у вас есть криптит, вы, вероятно, будете испытывать признаки или симптомы, вызванные заболеванием кишечника, таким как язвенный колит или инфекционный колит.
Симптомы, связанные с криптитом, могут включать:
- боль в животе;
- понос;
- лихорадка;
- озноб;
- кровавый стул;
- метеоризм;
- вздутие живота;
- запор;
- потеря аппетита;
- частая необходимость срочного опорожнения кишечника.
Криптит: осложнения
Обычно криптит, который представляет собой не что иное, как абсцесс (крипт-абсцесс), вскрывается самостоятельно в просвет прямой кишки. Если же этого не происходит, процесс воспаления распространяется на соседние крипты, что может развиться в гнойный проктит - воспаление стенки прямой кишки. Однако, чаще всего такой гнойный криптит осложняется переходом инфекции вглубь стенки прямой кишки с выходом в клетчатку, которая окружает ее, что является острым парапроктитом.
Если абсцесс в крипте все же опорожняется в просвет кишки, но отток из нее недостаточен, либо факторы, которые привели к возникновению криптита, такие как запор, микротравматизация после длительных натуживаний, трещины заднего прохода, большие геморроидальные узлы, нарушающие отток из крипт и т.д., воспаление в крипте переходит в хроническое, с периодическими обострениями.
В результате возникает рубцовая деформация самой морганиевой крипты, что ведет к образованию неполного внутреннего свища прямой кишки. В некоторых случаях при хронизации воспалительного процесса в верхней трети анального канала, там, где дно крипты, формируется плотная рубцовая ткань - т.н. пектеноз.
Выраженный пектеноз, в случае, когда рубец занимает более четверти окружности анального канала, эластичность его тканей и растяжимость снижаются, а это, в свою очередь, ведет к нарушению опорожнения прямой кишки.
Заболевания, связанные с криптитом
Несмотря на «страшное» название, криптит может помочь врачу-проктологу диагностировать болезнь или инфекцию кишечника. Если гистопатологический анализ показывает, что у вас есть криптит, вероятно, у вас имеется одно из следующих заболеваний:
- Язвенный колит. Это воспалительное заболевание кишечника вызывает воспаление с образованием язв в слизистой оболочке толстой или прямой кишки;
- Болезнь Крона. Это хроническое воспалительное заболевание кишечника вызывает сильное воспаление и изъязвление всех частей пищеварительного тракта;
- Дивертикулит. Это воспаление дивертикула (выпячивания, которое развивается на одном из участков пищеварительного тракта), которое, как полагают, вызывается каловыми массами, блокирующим отверстие дивертикула;
- Инфекционный колит. Это воспаление в толстой кишке, которое вызывается патогенными пищевыми бактериями или паразитами;
- Ишемический колит. Это воспаление толстой кишки, которое развивается, когда стенка толстой кишки получает недостаточно кровоснабжения. Обычно это вызвано разрастанием атеросклеротической бляшки внутри питающих кишечник артерий;
- Радиационный колит. Это воспаление толстой кишки, которое развивается как побочный эффект лучевой терапии по поводу рака органов брюшной полости или таза.
Криптит: диагностика
Диагностика криптита в отделении колопроктологии Юсуповской больницы проходит следующим образом: вначале врач выясняет все жалобы, которые предъявляет пациент, далее проводится оценка его общего состояния.
После этого начинается наружный осмотр области промежности, перианальной области и тщательное пальцевое ректальное исследование, во время которого оценивается состояние анального канала. Затем проводится аноскопия и ректороманоскопия. При необходимости проводится ректальное УЗИ, проктография и биопсия (при подозрении на опухолевый процесс).
При вовлечении в процесс только крипты при наружном осмотре анального отверстия обычно не отмечается никаких изменений. При пальцевом ректальном исследовании в верхней трети анального канала и при пальпации в области самой крипты выявляются болезненность и отечность.
При осмотре через аноскоп иногда можно отметить и отек, и гиперемию (покраснение) в области крипты, отложение фибрина, а при надавливании на крипту из нее может выделяться гной. Однако, к сожалению, при этих видах исследования не всегда возможно увидеть дно самой крипты.
С помощью ректороманоскопии врач может оценить состояние слизистой прямой кишки и наиболее близкого - дистального отдела сигмовидной кишки, а следовательно, исключить возможные другие причины болей и выделений из заднего прохода.

Криптит: лечение
Специалисты Юсуповской больницы разрабатывают терапию по лечению криптита в зависимости от основной причины. При дивертикулите лечение включает диету с низким содержанием клетчатки, жидкую диету, а в некоторых случаях и прием антибиотиков.
Люди с язвенным колитом или болезнью Крона, вероятно, должны внести изменения в свою диету или принимать лекарства, чтобы уменьшить воспаление и отек. В качестве примера препаратов, используемых для лечения этих состояний, можно привести сульфасалазин (Азульфидин) и мезаламин (Асакол и Лиалда).
В более тяжелых случаях для уменьшения воспаления вам может потребоваться принимать гормональные противовоспалительные лекарства, известные как кортикостероиды. Новые лекарственные средства, известные как биологические препараты, также могут блокировать воспаление, но другим путем.
При инфекционном колите лечение, обычно, заключается в восполнении потери жидкости, или регидратации раствором электролита. Все симптомы обычно проходят самостоятельно через несколько дней.
Легкие случаи ишемического колита часто лечатся приемом антибиотиков, обезболивающих средств, восполнением потери жидкости и жидкой диетой. Если ишемический колит развивается внезапно (острый ишемический колит), лечение может включать:
- тромболитики - лекарственные препараты, которые помогают растворять кровяные сгустки;
- вазодилататоры - лекарственные препараты, которые способствуют расширению брыжеечных артерий;
- хирургическое вмешательство с целью устранения закупорки артерий.
Некоторым людям может потребоваться хирургическая операция для удаления части тонкого кишечника, толстой или прямой кишки.
В Юсуповской больнице для терапии криптита имеются все необходимые условия и средства. Опытные проктологи располагают обширными знаниями, опытом и помогут пациенту в кратчайшие сроки прийти к выздоровлению. Все врачи ведут активную научную деятельность, посещают семинары и симпозиумы, следят за новинками, а взаимная поддержка в коллективе помогает быть лучшими среди лучших. Лечение в Юсуповской больнице назначается только по итогам комплексного обследования и носит индивидуальный характер, а внедрение современных технологий позволяет минимизировать уровень травматичности самых сложных операций. Чтобы записаться на прием к врачу-проктологу следует позвонить по официальному телефону.
Анусит — воспаление слизистой оболочки заднего прохода

Врач проктолог-хирург. Высшая квалификационная категория. Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 2000 руб.
- Запись опубликована: 01.06.2021
- Reading time: 6 минут чтения
Анусит - это воспаление слизистой оболочки заднего прохода. Это распространенное заболевание, редко диагностируемое правильно и часто ошибочно диагностируемое как геморрой. Дифференцировать анусит от геморроя или проктита очень важно, поскольку для анусита применяются отдельные более щадящие, но эффективные методы лечения.
Что представляет собой анусит
Анусит - это воспаление слизистой оболочки анального канала, простирающегося от анального края до аноректального перехода и включающего как кожу, так и слизистые оболочки.
Анусит часто путают с проктитом. Термин «проктит» следует применять при воспалении прямой кишки, не включающем анальный канал. Проктит встречается реже, чем анусит, это отдельный клинический диагноз с совершенно другим лечением.
Анусит также часто принимают за геморрой. Геморрой - это патология сосудов (расширение, тромбоз, воспаление) преимущественно в области анального отверстия. Образующиеся извитые расширенные узлы при геморрое часто выпадают, причиняя неудобство. Боль возникает не всегда, поскольку они покрыты утолщенной слизистой оболочкой, болезненными они становятся, если тромбированы.
Следовательно, если пациент жалуется на внутрианальную боль или если пальцевое исследование анального канала болезненно, проблема скорее в анусите, чем геморрое. Во многих случаях при анусите кровотечение и боль возникают чаще, чем при геморрое.
Важно, чтобы диагноз анусит был поставлен правильно, по двум причинам:
- во-первых, из-за лечения — доступен метод, применяющийся непосредственно к анальному каналу);
- во-вторых, этим пациентам следует избегать геморроидэктомии.
Причины анусита
Этиология анусита разнообразна:
- наиболее важный фактор, способствующий развитию анусита, - режим питания;
- анусит может возникать вторично по отношению к язвенному колиту (ЯК), хроническому лучевому проктиту, проктопатии или диверсионному проктиту (ДП);
- инфекционные причины включают Clostridium difficile, кишечные инфекции (Campylobacter, Shigella, Escherichia coli, Salmonella и амебиаз) и ИППП (гонорея, хламидиоз, сифилис, ВПГ, венерическая лимфогранулема, шанкроид, ЦМВ, ВПЧ).
Другие причины включают:
- ишемию;
- васкулит;
- побочные эффекты лекарств.
Наиболее частая причина анусита - диета, например избыток в рационе цитрусовых, кофе, колы (как обычных, так и без кофеина), пива, чеснока, специй и соусов.
Также вызывает анусит диарея, развивающаяся после приема слабительных средств при подготовке к колоноскопии или после приема антибиотиков. Может быть еще одним достаточно распространенным этиологическим фактором анусита — стресс. Когда стресс исчезает, обычно проходит и анусит.
Гонококковый и хламидийный анусит возникают преимущественно у молодых людей. Заболеваемость больше у мужчин, чем у женщин. Гонококковый анусит чаще всего встречается у лиц моложе 25 лет. Среди мужчин, практикующих секс с мужчинами (МСМ), показатели распространенности хламидиоза прямой кишки и гонореи прямой кишки составляют 9% и 5% соответственно.
У людей еврейского происхождения вероятность развития ЯК в 3-5 раз выше. Более 30% пациентов с ЯК имеют изолированное поражение прямой кишки (как анусит, так и проктит).
Острый лучевой анусит после лучевой терапии возникает у большинства пациентов, но проходит самостоятельно и продолжается до трех месяцев. Распространенность колеблется от 2% до 20%, а начало - от 8 до 13 месяцев, но может произойти через много лет после облучения.
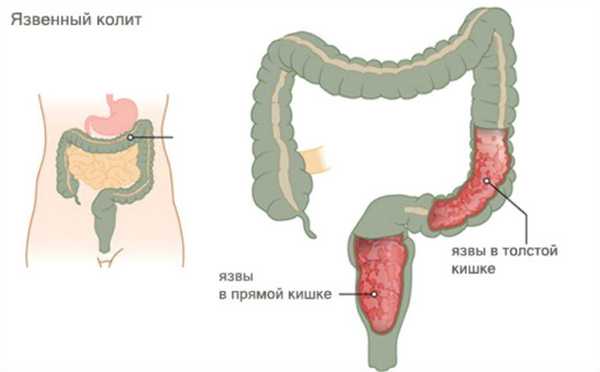
Что представляет собой язвенный колит
Признаки и симптомы анусита
Аноректальные симптомы, характерные для анусита, включают:
- Кровянистые выделения . Кровотечение при анусите может быть довольно обильным;
- Гнойные выделения (при инфекционной причине);
- Боль при дефекации , пальцевом осмотре или во время анального полового акта. Боль в анальной области редко возникает из-за неосложненного геморроя, этот симптом скорее указывает на анусит. Пациенты описывают, что в заднем проходе “что-то жжет или раздражает”;
- Зуд . Анальный зуд редко бывает первичным заболеванием кожи. Это почти всегда вторичный симптом, связанный с выделениями при анусите. Анальный зуд редко бывает без анусита, однако анусит может протекать без анального зуда.
Это наиболее частые жалобы при анусите. Из других следует отметить тенезмы.
Анусит, вторичный по отношению к радиационным или воспалительным заболеваниям кишечника, проявляется перианальными абсцессами, анальными трещинами или анальными свищами.
У пациентов, когда анусит связан с ИППП, встречаются перианальные или ректальные язвы, шанкры, кондиломы или болезненная паховая лимфаденопатия.

Боль заднего прохода
Диагностика анусита
К сожалению, анусит достаточно часто упускают из виду. Первоначальные диагностические тесты включают:
- Анальный проктологический осмотр . Следует заподозрить это заболевание, если пальцевое анальное обследование вызывает боль и определяется изменение кожи/слизистой анального канала (уплотнение, покраснение, набухание);
- Аноскопию. Это информативный метод, позволяющий поставить точный диагноз.
Аноскопия больше рекомендуется для диагностики этого состояния, чем гибкая сигмоидоскопия. Анусит можно не заметить на сигмоидоскопическом обследовании, потому что эндоскоп обычно вытаскивают через анальный канал слишком быстро.
При анусите во время аноскопии наблюдается воспаление слизистой и кожи заднего прохода, причем виден заметный контраст с нормальной бледной слизистой оболочки кишки.
Обязательно нужно назначить исследование мазка аноректального экссудата, окрашенного по Граму, для проверки наличия полиморфно-ядерных лейкоцитов.
Кроме того, назначаются следующие исследования:
- культура кала используется для выявления E. coli O157: H7, Salmonella, Shigella и амебиаза;
- тестирование на ЗППП включает тест амплификации нуклеиновых кислот (NAAT) на Chlamydia trachomatis и NAAT или культивирование на Neisseria gonorrhoeae; используется для тестирования токсинов HSV (вируса простого герпеса), LGV (венерической лимогранулемы) и C. difficile в стуле;
- ELISA используется для тестирования на ВИЧ;
- серологическое исследование и темнопольная микроскопия на T. pallidum.
Дальнейшие диагностические процедуры зависят от полученных первичных результатов. Например, если есть подозрение на ВЗК, они включают проктосигмоидоскопию и биопсию. При подозрении на анусит после лучевой терапии следует брать биопсии эндоскопически из заднебоковых стенок кишки из-за опасений по поводу образования свищей.
Серологические маркеры (p-ANCA и ASCA) имеют низкую чувствительность, назначаются больше при подозрении на ЯК или болезнь Крона.
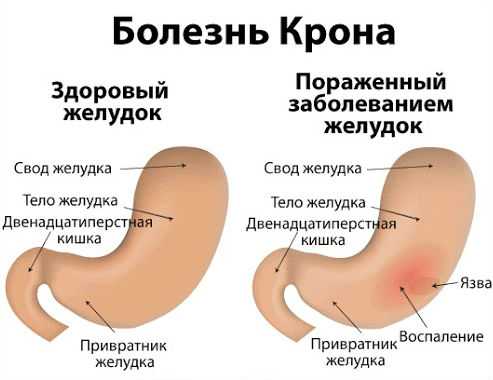
Что такое болезнь Крона
Дифференциальная диагностика анусита
Схожую картину дают:
- анальные свищи;
- анальные трещины;
- мягкий шанкр;
- колит Clostridium difficile;
- простой герпес;
- инфекционная бактериальная или вирусная диарея;
- ВЗК;
- венерическая лимфогранулема;
- инородное тело;
- сифилис;
- травматический проктит;
- вульвовагинит.
Диета в лечении анусита
Важный фактор лечения анусита - диета. Упомянутые ранее продукты и напитки:
- цитрусовые (сами фрукты, соки, желе и т.п.);
- кофе (черный, зеленый);
- кола, пепси (в том числе без кофеина);
- пиво;
- чеснок;
- специи;
- соусы и маринады, -
не должны присутствовать в рационе до исчезновения симптомов. Затем при необходимости и желании те, от которых не отказаться (например, кофе, цитрусовые, маринованные блюда), снова постепенно в небольших количествах вводятся в питание. А вот о коле, пепси, очень острых блюдах придется забыть.
Очень важны питание с высоким содержанием клетчатки (овсяные хлопья, цельнозерновые хлебопекарные изделия, из овощей фенхель, баклажаны, из фруктов - инжир, малина, яблоки) и повышенное потребление воды. При наличии пищевой аллергии продукты-аллергены полностью исключаются, и симптомы анусита быстро проходят.
Необходимо учитывать, что стресс приводит к ануситу, поэтому рекомендуются успокаивающие растительные средства (Ново-пассит, Персен, сборы), прогулки, йога и т.п.

Хронический стресс
Медикаментозная терапия при анусите
Если по симптомам, анамнезу (анальные интимные контакты), обследованию предполагается инфекционный анусит, терапию следует начинать с ожидания результатов лабораторных исследований (определение возбудителя). Следует обследовать партнеров пациентов с ИППП, и они должны воздерживаться от половых контактов до тех пор, пока не получат лечение.
- Гонококковый анусит лечится цефтриаксоном 1000 мг внутримышечно однократно плюс 1 грамм азитромицина перорально однократно. Альтернативный режим - цефиксим 400 мг перорально один раз плюс доксициклин 100 мг перорально два раза в день в течение семи дней. лечится азитромицином. В качестве альтернативной схемы используются доксициклин, эритромицин, офлоксацин или левофлоксацин.
- ЛГВ (лимфогранулема венерическая) лечится доксициклином по 100 мг два раза в день в течение 21 дня. В качестве альтернативных схем лечения в течение того же периода, составляющего 21 день, можно использовать эритромицин или азитромицин.
- Герпетический анусит лечится ацикловиром 400 мг перорально три раза в день или валацикловиром 1 грамм два раза в день или фамцикловиром 250 мг трижды в день в течение 7-10 дней. Длительность приема может быть продлена, если к концу 10-дневного курса лечения не будет достигнуто полного заживления.
Лечение анального зуда кремами и суппозиториями не всегда сопровождается хорошим эффектом. Дело в том, что препараты в такой форме не атакуют анальный канал и анусит напрямую. Суппозитории могут оставаться в прямой кишке и не доходить до анального канала в достаточной концентрации. Суппозиторий, помещенный непосредственно в канал, в нем не задерживается и быстро выходит.
Кремы для кожи, применяемые снаружи, не достигают анального канала. Кремы, применяемые внутрь (вводимые в прямую кишку с помощью насадки), согласно исследованиям, также эффективны не всегда, они также очень быстро выходят наружу.
Даже если симптомы анусита после местного лечения облегчаются изначально, они часто повторяются вскоре после окончания введения суппозиториев или крема.
Специальные методы лечения анусита
Ввиду недостаточной эффективности медикаментозных местных способов лечения анусита разработаны специальные:
Успешно применяется прямой метод лечения анусита - использование многоразового криозонда. Эффективность ледяных компрессов для снятия боли и отека доказана. Методика применения криотерапии к анальному каналу с помощью зонда, удерживающего холод, хоть и новая, но более эффективная, чем традиционные методы. До лечения важно предупредить пациентов, что зонд будет очень холодным.
Зонд вставляют в задний проход с водорастворимой смазкой и оставляют в анальном канале в течение 8 минут, к этому времени удерживающий холод гель нагреется и потеряет свою эффективность. Затем зонд легко снимается, промывается, помещается обратно в контейнер и хранится в морозильной камере холодильника. Там он должен оставаться не менее 1 часа перед повторным использованием. Криозонд следует использовать два раза в день в течение 1-2 недели.
Такое лечение нетоксично, его можно использовать как для лечения, так и для профилактики всем, в том числе беременным и лицам, склонным к аллергии.
Криотерапия успокаивает воспаленную слизистую оболочку ануса предположительно за счет уменьшения притока крови, питания и отека. Анальный канал окружает введенный криозонд, поэтому его действие располагается непосредственно на слизистой оболочке и коже канала (также на коже перианальной области). Это отличает способ лечения криотерапией анусита от суппозиториев и кремов, не достигающих анального канала в эффективных концентрациях.
Но есть и минусы. Криотерапия не избавляет от всех проктологических заболеваний и неэффективна при сильной боли. Наиболее эффективна при жалобах на боль, когда она описывается как жжение или раздражение.
Частота диагностирования анусита увеличивается, поскольку доступны такие методы, как аноскопия. При подозрении на это заболевание по неприятным симптомам (боль, зуд, жжение ануса) рекомендуется сразу обратиться к проктологу, поскольку для лечения анусита доступен ряд эффективных безопасных методов.
Читайте также:
- Фиброзная гистиоцитома орбиты глаза: причины, диагностика, лечение
- Фибринолитики при ДВС синдроме. Экстракорпоральная детоксикация в лечении ДВС синдрома
- Мерцательная аритмия. Неотложная помощь при мерцательной аритмии сердца.
- Прекращение сердечной деятельности. Асистолия. Причины ( этиология ) асистолии.
- Фонокардиография при стенозе правого предсердно-желудочкового отверстия. Недостаточность клапана аорты
