Консистенция слепой кишки. Объем и форма слепой кишки
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Рак слепой кишки среди всех злокачественных новообразований толстого кишечника составляет очень небольшую долю в 8%.
Слепая кишка анатомически относится к ободочной части, вернее, к самому началу толстого кишечника, оттого онкологическая статистика не выделяет её злокачественное перерождение из общей группы колоректального рака (КРР). Видоизменённая часть слепой кишки — червеобразный отросток считается отдельной анатомической структурой с собственными злокачественными процессами, морфологически несхожими с новообразованиями кишечника.
Причины формирования рака
Реальное число заболевших этим видом карциномы можно только предполагать — примерно 2600 взрослых россиян ежегодно, преимущественно перешагнувших во вторую половину своей жизни. Считается, что представители обоих полов имеют одинаковую вероятность развития злокачественного процесса в слепой кишке, к примеру, раком прямой кишки и ануса чаще болеют мужчины.
Доказана значимая роль наследственности в формировании колоректального рака и слепая часть ободочной кишки не исключение, правда, наследственное заболевание встречается только у 5% из всех страдающих КРР. Пациенты с наследственными злокачественными процессами должны активно выявляться ещё в детстве, но как происходит в реальной жизни — тайна.
Толстокишечные карциномы считаются предотвратимыми, поскольку доступно своевременное выявление и лечение предраковых процессов, к которым относятся обладающие высокой потенцией к малигнизации ворсинчатые и аденоматозные полипы. Доказана прямая зависимость между вероятностью рака и размером полипа.
На частоте злокачественного процесса сказывается характер питания, точнее соотношение в диете клетчатки и белковых продуктов, поскольку именно клетчатка ускоряет продвижение каловых масс по толстому кишечнику и уменьшает длительность контакта слизистой с потенциальными канцерогенами белковых продуктов. Таким механизмом объясняют низкую заболеваемость питающихся растительной едой африканцев и жителей азиатских регионов.
Могут подвигнуть развитие злокачественного процесса длительное курение и малая физическая активность, избыточный вес и диабет, как по отдельности, так и в совокупности.
Разновидности рака слепой кишки
Самая частая злокачественная опухоль — аденокарцинома, которая в зависимости от степени агрессивности подразделяется на высокодифференцированную, умеренно и низкодифференцированную. Опухоли с высокой дифференцировкой протекают благоприятнее.
Самый агрессивный рак — недифференцированный, составляющие его клетки практически полностью утрачивают схожесть с нормальными и злобно ведут себя в организме.
Высоко злокачественными считаются нечасто встречающиеся муцинозная аденокарцинома и перстневидно-клеточный, ещё реже в этом отделе кишечника находят не менее агрессивные мелкоклеточный, плоскоклеточный и медуллярный рак.
В современной онкологической практике почти не используется классификация по форме роста злокачественного кишечного новообразования, поскольку не влияет ни на тактику лечения, ни на прогноз заболевания, а имеет исключительно «историческое значение».
Признаки заболевания
В начале развития все болезни толстой кишки похожи своими симптомами, поэтому диагностика базируется не на жалобах пациента, а на обследовании — оптимально эндоскопическом.
Для онкологической патологии слепой кишки более, чем для других КРР, в ранней стадии характерны боли — они отмечаются у восьми из десяти пациентов. Правда, болевой синдром «плавает» по животу, похож на проявления дуоденальной язвы и холецистит, с течением времени и прогрессированием процесса локализуется внизу живота справа.

Близкое к брюшной стенке анатомическое расположение у 70% больных позволяет прощупать локальное уплотнение в животе.
Следующий по частоте встречаемости симптом — быстрое снижение веса почти у половины больных. Механизм негативного явления не удаётся объяснить, предполагается сочетанное влияние кишечного дискомфорта и нарушений аппетита. Как предполагают, возникающая при карциноме анорексия позволяет организму мобилизовать энергетические ресурсы для борьбы с болезнью, а кахексия — следствие повышения метаболизма в результате синтеза раковыми и нормальными клетками специфических белковых продуктов.
У каждого второго заболевание манифестирует функциональными нарушениями дефекации в виде запоров и поносов, нередко с болезненными позывами.
Каждый третий жалуется на частую тошноту, поскольку в кишечной слизистой расположены специальные рецепторы, связанные с рвотным центром головного мозга.
Очень характерно для слепокишечной карциномы редкое развитие кишечной непроходимости — всего 5%. Объяснения просты — предохраняет от фатального осложнения широкий просвет и отличная растяжимость этого отдела и мягкая консистенция кишечного содержимого. Первым симптомом болезни может выступать анемия, обусловленная кровоточивостью опухоли.
Все клинические признаки неспецифичны для рака слепой кишки и возможны при дюжине нераковых болезней.
Можно обращаться к врачу, дождавшись симптомов болезни, но для сохранения своего здоровья выгоднее регулярное обследование на рак — скрининг. Для рака толстой кишки скрининг — колоноскопия, которую в нашей Клинике выполняют только отличные специалисты, «набившие» руку и глаз на тысячах эндоскопий. Колоноскопия под наркозом не оставит пациенту неприятных воспоминаний.
Стадии рака и прогнозы
Стадирование рака слепой кишки аналогично злокачественным процессам других отделов толстого кишечника:
- 1 стадия — карцинома поразила только слизистую оболочку;
- 2 стадия — опухоль захватила всю толщину кишечной стенки, но не распространилась дальше кишки;
- 3 стадия — любой протяженности новообразование с метастатическими отсевами в лимфатических узлах;
- 4 стадия — метастазы в других органах при любом раковом поражении слепой кишки.
Прогноз определяется распространением злокачественного процесса на начало активного лечения и его морфологической принадлежностью, в первую очередь, степенью агрессивности, за которую отвечает дифференцировка клеток.
Однозначно худшие перспективы обеспечивает большое число пораженных метастазами лимфатических узлов и проникновение злокачественных клеток в глубокие слои кишечной стенки, а также выявление при микроскопическом исследовании удаленной части кишечника обсемененности раковыми клетками сосудов и каналов, в которых проходят сосудисто-нервные пучки — периневральная инвазия.
Прогноз при 1 стадии благоприятнее процесса, обнаруженного в 3 стадии, тем не менее, небольшого размера низкодифференцированные карциномы часто дают ранние метастазы в лимфоузлы и печень, но быстрее отвечают на химиотерапию, правда, клетки активно борются с цитостатиками, вырабатывая сложные механизмы устойчивости к лекарствам.
Прогноз очень индивидуален и, зачастую, онкологи не готовы рассчитать его для пациента даже опираясь на данные научной литературы, но в каждом клиническом случае при планировании лечения обязательно учитываются неблагоприятные гистологические признаки.
Заболевания, с которыми путают рак слепой кишки
Первым пунктом в дифференциальной диагностике ставят крупные полипы и локальные специфические поражение кишечной стенки при туберкулезе и сифилисе, а также редкие формы грибковой патологии — актиномикоз.
В кишечной стенке могут развиваться доброкачественные опухоли из жировой и мышечной ткани, порой достигающие внушительных размеров.
За первичный рак при эндоскопическом обследовании принимаются соединительнотканные капсулированные разрастания вокруг инородных тел — рыбных костей, семечек и прочего случайно проглоченного.
Со слепокишечной карциномой можно спутать опухолевые поражения аппендикса, длительно существующие воспалительные осложнения после удаления аппендицита.
При злокачественных процессах брюшной полости в конгломерат может вовлекаться толстая кишка, особенно при раке яичников и поджелудочной железы.
Во всех ситуациях поставить правильный диагноз может только исследование кусочка патологической ткани под микроскопом, лечение тоже базируется на результатах гистологии.
Диагностика рака слепой кишки
Ведущий метод диагностики — эндоскопическое обследование или колоноскопия и обязательно с биопсией найденной патологии.

При невозможности эндоскопии выполняется рентгенологическое обследование с заполнением кишечника бариевым контрастом — ирригоскопия, но лучше сделать КТ-колонографию.
Выявить метастазы и определиться с вовлечением в раковый конгломерат соседних органов помогает КТ или МРТ брюшной полости. Высокотехнологичная визуализация не всегда способна обнаружить метастатическое обсеменение брюшины, но канцероматоз не укроется от диагностической лапароскопии.
Для выбора оптимальной лекарственной терапии потребуется определиться с генетическими мутациями внутри раковых клеток и микросателлитной нестабильностью, что выполняется параллельно гистологическому исследованию кусочка опухоли, полученного при биопсии или операции.
Раковые маркеры РЕА и Са 19.9 в плазме крови в будущем помогут контролировать течение злокачественного процесса и оценивать результаты лечения. При первичном обследовании не высока вероятность их обнаружения, что не исключает их появление при прогрессировании болезни.
Для планирования хирургического вмешательства потребуется дополнительное обследование, выявляющие ограничения для проведения общей анестезии.
| Подробнее о лечении в «Евроонко»: | |
| Онколог-гастроэнтеролог | 5 100 руб |
| Приём химиотерапевта | 6 900 руб |
| Скорая помощь для онкологических больных | от 12 100 руб |
| Паллиативная терапия в Москве | от 35 000 руб в сутки |
Методы лечения
Онкология постепенно отходит от операций с удалением больших массивов органов и тканей, потому что сохраняющие органы хирургические вмешательства дают такие же результаты, но последствия и отрицательное влияние на жизнь больного несоизмеримо меньше.
При раннем раке, когда опухоль не покинула пределов слизистой оболочки, предпочтительно эндоскопическое вмешательство с удалением поражения без рассечения всей кишечной стенки — это эндоскопическая резекция слизистой.
При 1-3 стадии выполняется либо резекция большого участка, либо удаление всей правой половины — правосторонняя гемиколэктомия, разумеется, убираются все пораженные метастазами лимфатические узлы. При 2-3 стадиях полгода проводится профилактическая химиотерапия, которую начинают не позже 4 недель после хирургии.
Если при 4 стадии опухоль и метастазы в печени или легких можно удалить, то сразу делают двухэтапную операцию. Хирургическое вмешательство дополняется полугодовой химиотерапией.
При неоперабельном процессе формируют обходной путь, для налаживания бесперебойной эвакуации кишечного содержимого во избежание непроходимости. Дальше пациент проходит длительную химиотерапию, если удаётся существенно уменьшить опухолевое поражение, повторно рассматривается возможность и целесообразность хирургического вмешательства.
При генетических мутациях в раковых клетках к химиотерапии добавляют таргетные лекарства. Лучевая терапия не входит в стандарт лечения, но в некоторых клинических ситуациях возможна и полезна.
Самое сложное при лечении рака слепой кишки — не только найти виртуозного хирурга, отлично владеющего скальпелем и прекрасно знающего все особенности заболевания, но и работающего в одной команде с классными химиотерапевтами. Если это случиться, можно быть уверенным, что пациент получит всё необходимое и его не оставят один на один с болезнью под предлогом «невозможности операции». Если вы ещё не нашли таких врачей, обратитесь в «Евроонко».
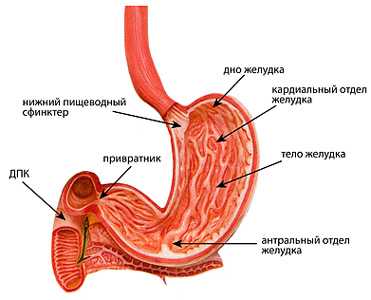
Слепая кишка
Слепая кишка (лат. caecum) — начальный отдел толстой кишки.
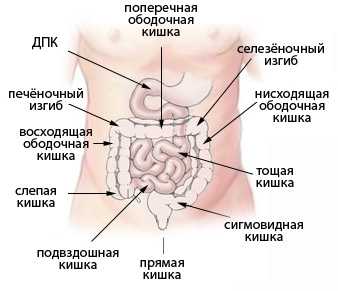
От предшествующего слепой кишке участка кишечника — подвздошной кишки (последней части тонкой кишки) слепая кишка отделена илеоцекальным клапаном. Между слепой кишкой и следующим участком толстой кишки — восходящей ободочной кишкой расположен сфинктер Бузи.
Слепая кишка имеет мешкообразную форму длиной от 4 до 8 см и самый большой из всех кишок человека поперечный размер, достигающий от 6 до 11 см. Слепая кишка располагается в правой подвздошной ямке, со всех сторон окружена брюшиной и лишена брыжейки. От медиальной поверхности слепой кишки отходит червеобразный отросток (аппендикс), имеющий внешний диаметром от 0,5 до 1 см и длину от 2 до 20 см.
Слепая кишка у детей
Слепая кишка, имеющая воронкообразную форму, расположена тем выше, чем младше ребенок. У новорожденного она находится непосредственно под печенью. Чем выше расположена слепая кишка, тем больше недоразвита восходящая ободочная. Окончательное формирование слепой кишки заканчивается к году. Аппендикс у новорожденного имеет конусовидную форму, широко открытый вход и длину 4-5 см, к концу первого года жизни — 7 см. Он обладает большей подвижностью из-за длинной брыжейки и может оказываться в любой части полости живота, но наиболее часто занимает ретроцекальное положение (Боконбаева С.Д. и др.).
Некоторые болезни и состояния слепой кишки
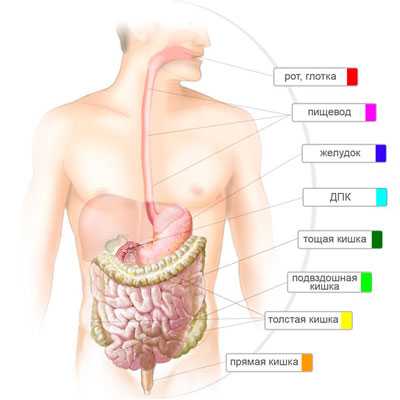
Анатомия желудочно-кишечного тракта
Пища вначале попадает в ротовую полость, где в процессе пережевывания она не только измельчается, но и перемешивается со слюной, превращается в пищевой комок. Это перемешивание в ротовой полости осуществляется при помощи языка и мышц щек.
Пищеварительная система человека


Анатомия кишечника
Тощая кишка - средний отдел тонкой кишки. Название «тощая» происходит от того, что при при препарировании трупа анатомы находили её пустой. Тощая кишка составляет примерно две пятых всей длины тонкой кишки. Петли тощей кишки располагаются в левой верхней части брюшной полости. Длина тощей кишки у взрослого человека достигает 0,9 — 1,8 м. У женщин короче, чем у мужчин. У живого человека кишка находится в тонически напряжённом состоянии. После смерти она растягивается и её длина может достигать 2,4 м.
Подвздошная кишка — нижний отдел тонкой кишки, отделяемой от слепой кишки илеоцекальным клапаном. Подвздошная кишка располагается в правой нижней части брюшной полости в области правой подвздошной ямки. Подвздошная кишка со всех сторон покрыта брюшиной. Какой-либо чётко выраженной анатомической структуры, разделяющей подвздошную и тощую кишки нет. Однако имеются различия между этими двумя отделами тонкой кишки: подвздошная имеет больший диаметр, стенка её толще, она богаче снабжена сосудами. Петли тощей кишки лежат главным образом влево от срединной линии, петли подвздошной кишки — главным образом справа от срединной линии.
Толстая кишка - это нижняя часть пищеварительного тракта, а именно нижняя часть кишечника, в которой происходит в основном всасывание воды и формирование из пищевой кашицы (химуса) оформленного кала.
Толстая кишка имеет длину 1,5 м, в свою очередь разделяется на слепую кишку, ободочную кишку и прямую кишку. В толстой кишке в основном усваивается вода, электролиты и клетчатка.
Слепая кишка - является начальным отделом толстой кишки и представляет собой слепой мешкообразный участок длиной от 3 до 8 см. Как правило, она полностью покрывается брюшиной. Свое название она получила вследствие своеобразного строения, напоминающего слепой мешок, в который с левой стороны впадает тонкая кишка. Сзади места соединения тонкой кишки со слепой отходит узкий, полый, слепо оканчивающийся червеобразный отросток - аппендикс, который представляет собой придаток слепой кишки. Он направлен большей частью к малому тазу и несколько изогнут. Однако расположение отростка может быть самым разнообразным.
Рак ободочной кишки
Рак ободочной кишки - злокачественная опухоль, которая чаще образуется у людей в возрасте 40-70 лет. Заболевание в течение длительного времени протекает бессимптомно или проявляется дисфункцией кишечника. По этой причине опухоль чаще выявляют на поздней стадии онкологического процесса, когда возникают сложности с выполнением радикального оперативного вмешательства.
Для диагностики и лечения опухолей ободочной кишки все условия созданы в Юсуповской больницы:
Европейский уровень комфортности палат;
Новейшая диагностическая аппаратура экспертного класса, обладающая высокой разрешающей способностью;
Высокий уровень квалификации врачей;
Применение международных протоколов и стандартов лечения злокачественных новообразований ободочной кишки;
Внимательное отношение медицинского персонала к пожеланиям пациентов и их родственников.
Пациенты, нуждающиеся в паллиативной помощи, могут находиться в хосписе. Тяжёлые случаи рака ободочной кишки обсуждаются на заседании Экспертного Совета. В его работе принимают участие доктора и кандидаты медицинских наук, врачи высшей квалификационной категории. Ведущие специалисты в области онкологии коллегиально вырабатывают тактику ведения пациента.

Причина развития заболевания
Точной причины рака ободочной кишки учёные до настоящего времени не установили. Злокачественная опухоль может развиться на фоне предраковых заболеваний: семейного и приобретенного полипоза, ворсинчатых опухолей и аденоматозных полипов. К провоцирующим образование опухоли факторам исследователи относят следующие патологические процессы:
Неспецифический язвенный колит;
Заболевание может развиться при нарушении питания и состава пищи. Новообразование чаще развивается у людей, которые употребляют в пищу большое количество мяса и мясных продуктов. Внутренняя флора может вырабатывать канцерогенные вещества из животных жиров. К образованию опухоли приводит также нарушение пассажа кишечного содержимого при недостаточном употреблении свежих овощей, фруктов, продуктов, которые содержат большое количество клетчатки.
Макроскопически различают две формы злокачественного новообразования ободочной кишки - экзофитную и эндофитную. Первая форма рака характеризуется ростом опухоли в просвет кишки. Она может иметь вид узла или полипа, чаще встречается в правой половине ободочной кишки, по форме напоминает цветную капусту. Эндофитная опухоль в большинстве случаев образуется в левой половине ободочной кишки. Она инфильтрирует кишечную стенку, постепенно захватывает её по всей окружности и вызывает циркулярное сужение. На опухоли часто образуются язвы.
Морфологи различают следующие гистологические типы злокачественных новообразований ободочной кишки:
Рак ободочной кишки поздно метастазирует. Это позволяет хирургам-онкологам производить радикальные оперативные вмешательства даже при больших размерах новообразования. Опухоль рано вовлекается в воспалительный процесс. Он часто переходит на клетчатку, которая окружает кишечник. Метастазы могут длительное время находиться в регионарных лимфатических узлах. Их во время операции удаляют вместе с брыжейкой.
Симптомы
Ободочная кишка - это сегмент толстой кишки. Основные функции ободочной кишки - секреция, абсорбция и эвакуация содержимого кишечника. Ободочная кишка имеет самую большую длину. Она состоит из восходящей, нисходящей, поперечной и сигмовидной ободочной кишки, имеет печеночный изгиб, селезеночный изгиб. Рак ободочной кишки - это одно из распространенных злокачественных заболеваний в развитых странах, население которых употребляет избыточное количество животных жиров, много мяса и очень мало свежих овощей и фруктов.
Симптомы заболевания становятся более выраженными по мере роста опухоли и интоксикации организма. Клиническая картина бывает разнообразной, зависит от локализации, формы опухоли, различных отягчающих обстоятельств. Левосторонний рак ободочной кишки характеризуется быстрым сужением просвета кишки, развитием ее непроходимости. Правосторонний рак ободочной кишки характеризуется анемией, интенсивной болью в животе. На ранних стадиях развития рака ободочной кишки симптоматика схожа с различными заболеваниями желудочно-кишечного тракта, что часто не позволяет своевременно поставить правильный диагноз. К симптомам рака ободочной кишки относятся:
- отрыжка;
- несистематическая рвота;
- тяжесть в животе после приема пищи;
- тошнота;
- метеоризм;
- боли в области живота;
- запор или диарея;
- изменение характера стула, его формы;
- ощущение дискомфорта, неполного опорожнения кишечника;
- железодефицитная анемия.
Нередко рак ободочной кишки сопровождается присоединением инфекции и развитием воспалительного процесса в опухоли. Боли в животе могут напоминать боли при остром аппендиците, часто поднимается температура, анализы крови показывают увеличение СОЭ и лейкоцитоз. Все эти симптомы нередко приводят к врачебной ошибке. Ранние проявления рака ободочной кишки - это кишечный дискомфорт, симптомы которого часто относят к заболеваниям желчного пузыря, печени, поджелудочной железы. Запоры при раке ободочной кишки не поддаются лечению, что становится важным симптомом развития онкологического заболевания. Левосторонний рак ободочной кишки гораздо чаще сопровождается кишечными расстройствами, чем правосторонний рак.
Запоры при раке ободочной кишки могут сменяться диареей, живот вздувается, беспокоит отрыжка и урчание в животе. Такое состояние может беспокоить длительное время. Назначение диеты, лечение расстройства работы кишечника не приносит результатов. Наиболее выраженные симптомы с вздутием живота и запорами, свойственные раку ректосигмоидного отдела кишечника, появляются на ранних стадиях развития рака.
Непроходимость кишечника при раке ободочной кишки - это показатель позднего проявления онкологического заболевания, чаще встречается при левосторонней форме рака. Правый отдел кишки имеет большой диаметр, тонкую стенку, в правом отделе содержится жидкость - непроходимость этого отдела наступает на поздних стадиях рака. Левый отдел кишки имеет меньший диаметр, в нем находятся мягкие каловые массы, при росте опухоли происходит сужение просвета кишки и наступает закупорка просвета каловыми массами - развивается кишечная непроходимость.
При пальпации врачи определяют в правой половине живота неподвижную, слегка болезненную опухоль. В связи с меньшим диаметром нисходящей кишки, плотной консистенцией кала, эндофитным ростом с сужением просвета кишечника при раке этой локализации часто развивается кишечная непроходимость. Рак ободочной кишки может осложняться кровотечением, кишечной непроходимостью, перфорацией (прободением стенки кишечника), прорастанием новообразования в соседние органы, воспалением опухоли.
При правосторонней форме рака больные нередко обнаруживают опухоль сами при пальпации живота.
Кровь в кале
Пациенты предъявляют жалобы на наличие в кале примесей: крови, гноя, слизи. Кровянистые выделения при раке ободочной кишки чаще отмечаются при экзофитных типах опухолей, начинаются при распаде опухоли, относятся к поздним проявлениям злокачественного образования. В ряде случаев появление крови в фекалиях является единственным признаком рака, особенно если опухоль располагается в левой половине и селезёночном углу ободочной кишки.
В зависимости от расположения опухоли кал может иметь различный вид. При поражении восходящей кишки испражнения имеют бурый цвет или наблюдается дёгтеобразный стул. Каловые массы, смешанные с кровью, - признак опухоли, расположенной в области селезеночного угла и прилежащих отделов нисходящей кишки. При поражении конечного отдела ободочной кишки неизменённая (алая или тёмно-красного цвета) кровь покрывает кал.
Кровянистые выделения при раке ободочной кишки чаще отмечаются при экзофитных типах опухолей, начинаются при распаде опухоли, относятся к поздним проявлениям злокачественного образования.
Рак восходящей ободочной кишки
Рак восходящего отдела ободочной кишки характеризуется выраженным болевым синдромом. Боль в области живота также сильно беспокоит при раке слепой кишки. Этот симптом является одним из признаков рака этих отделов ободочной кишки.
Рак селезеночного изгиба ободочной кишки
В силу своего анатомического расположения рак селезеночного изгиба ободочной кишки плохо определяется при помощи пальпации. Также плохо определяется рак печеночного изгиба ободочной кишки. Чаще всего обследование проводят в положении стоя или в положении полусидя. Такое исследование при первичном обследовании пациента позволяет получить информацию о наличии, размере опухоли и месте её локализации.
Рак поперечно-ободочной кишки
Рак поперечно-ободочной кишки развивается реже чем рак сигмовидной или слепой кишки. При растущей опухоли поперечно-ободочной кишки поражаются правые ободочные, средние, левые ободочные и нижние брыжеечные лимфатические узлы. Симптомы рака поперечно-ободочной кишки - это потеря аппетита, ощущение тяжести в верхней части живота, отрыжка, рвота. Такие симптомы чаще характеризуют рак правой стороны поперечно-ободочной кишки.

Осложнения
Рак ободочной кишки вызывает тяжёлые и опасные для жизни осложнения:
- Кровотечение;
- Кишечную непроходимость;
- Перфорацию (прободение стенки кишечника);
- Прорастание новообразования в соседние органы;
- Воспаление опухоли.
Кровотечение из ободочной кишки при наличии злокачественного новообразования редко бывает обильным. В основном кровь перемешивается с каловыми массами и определяется с помощью лабораторных исследований.
Непроходимость кишечника у большинства пациентов служит первым проявлением болезни. Она является обтурационной кишечной непроходимостью (растущая опухоль сужает просвет ободочной кишки).
Большую опасность для пациента представляет перфорация кишки. Прободение возникает либо в области опухоли при изъязвлении или распаде, либо проксимальнее (выше) её в результате чрезмерного растяжения кишечной стенки содержимым. При перфорации опухоли ободочной кишки резко ухудшается состояние пациента, развивается каловый перитонит, нередко с летальным исходом.
Большие трудности для диагностики и лечения представляют воспалительные и нагноительные процессы в клетчатке, которая окружает опухоль ободочной кишки. Инфекция чаще всего поражает позадибрюшинную клетчатку восходящего и нисходящего отделов толстой кишки, которые лишены серозной оболочки. При наличии воспаления пациенты предъявляют жалобы на боль в пояснице и задних отделах брюшной стенки. У них повышается температура тела. При пальпации врачи определяют напряжение мышц и болезненность в области передней брюшной стенки и поясницы.
Методы диагностики
Врачи клиники онкологии Юсуповской больницы устанавливают диагноз «рак ободочной кишки» на основании анализа клинической картины заболевания, данных физикального обследования, эндоскопических и рентгенологических исследований, результатов биопсии. В анализе крови могут иметь место следующие изменения:
Анемия (уменьшение количества эритроцитов и гемоглобина);
Гипопротеинемия (снижение концентрации белка);
Увеличение скорости оседания эритроцитов;
Гипопротромбинемия (уменьшение количества тромбоцитов);
С помощью лабораторного анализа определяют наличие скрытой крови в кале. Во время ирригоскопии (рентгенологического исследования толстого кишечника с контрастированием бариевой смеси) определяют расположение, размер, протяжённость и характер роста опухоли. На рентгенограммах видны характерные признаки злокачественной опухоли ободочной кишки:
Сужение (стеноз) просвета кишки;
Ригидность кишечной стенки.
Колоноскопия (эндоскопическое исследование) позволяет осмотреть все отделы ободочной кишки, произвести биопсию. Участки тканей с патологически изменённых участков кишечника отправляют в морфологическую лабораторию для верификации гистологического типа рака. С помощью колоноскопии, выполненной с применением новейших аппаратов, онкологи Юсуповской больницы выявляют начальные стадии рака ободочной кишки, недоступные для других методов исследования.
Чтобы исключить наличие метастазов в печень, проводят радиоизотопное сканирование. Результаты исследования врачи клиники онкологии учитывают при определении стадии опухолевого процесса и составлении плана оперативного вмешательства. Позитронно-электронную компьютерную томографию (ПЭТ-КТ) выполняют при подозрении на метастазы. Если с помощью этих диагностических методов установить точный диагноз не удаётся, онкологи выполняют эксплоративную лапаротомию.
Перед операцией хирурги проводят дифференциальную диагностику рака ободочной кишки со следующими заболеваниями:
Если опухоль расположена в левой половине ободочной кишки, исключают амебиаз, дивертикулит, неспецифический язвенный колит. При поражении злокачественной опухолью печёночного угла проводят дифференциальный диагноз с опухолью печени или правой почки, калькулёзным холециститом. Если онкологи подозревают рак селезёночного изгиба ободочной кишки, исключают опухоль и кисту селезёнки, хвоста поджелудочной железы или левой почки.
Лечение
Онкологи Юсуповской больницы удаляют злокачественную опухоль ободочной кишки с помощью оперативного вмешательства. Проводится резекция пораженного участка ободочной кишки вместе с брыжейкой, также удаляются лимфатические узлы. Если обнаружен рак восходящей ободочной кишки, лечение проходит путем правосторонней гемиколэктомии. Таким же методом удаляется опухоль слепой кишки. Хирург удаляет лимфатический аппарат, всю правую половину толстой кишки, в том числе треть поперечно-ободочной кишки, восходящей, слепой кишки и участок печеночного изгиба.
Подготовка к хирургическому вмешательству
Независимо от характера и объёма операции, врачи клиники онкологии проводят общую и специальную предоперационную подготовку, которая во многом обеспечивает успех оперативного вмешательства. С помощью современных инфузионных средств ликвидируют нарушения водно-электролитного баланса, нормализуют уровень белка, проводят борьбу с гипохромной анемией и интоксикацией. Пациентам проводят внутривенное вливание препаратов и компонентов крови, глюкозы с витаминами, растворов электролитов. Одновременно проводят мероприятия, направленные на улучшение функции жизненно важных органов (сердца, лёгких, надпочечников, печени, почек).
Специальная подготовка направлена на удаление механическим путём каловых масс. Пациентам дают принимать слабительные препараты, ставят клизмы, подавляют патогенную микрофлору, которая в изобилии присутствует в кишечном содержимом, лекарственными средствами.
Для предоперационной подготовки толстого кишечника используют элементную диету. За 3-5 дней до операции врачи назначают пациентам специальные препараты, которые содержат все жизненно необходимые ингредиенты пищи в рафинированном виде.
Паллиативные резекции
При отсутствии технической возможности выполнить радикальную операцию хирурги проводят паллиативные резекции ободочной кишки. Выбор паллиативного вмешательства зависит от следующих факторов:
Степени распространения опухоли;
Анатомических особенностей места расположения первичного очага;
Осложнений опухолевого процесса;
Общего состояния пациента.
Если невозможно удалить опухоль правой половины ободочной кишки, хирурги накладывают обходной илеотрансверзоанастомоз. При неоперабельных новообразованиях нисходящей кишки и селезёночного угла создают обходной трансверзосигмоанастомоз. В случае выявления опухоли конечного отдела толстой кишки, накладывают проксимальную колостому, одноствольный иди двуствольный противоестественный задний проход.
Химиотерапия
Химиотерапия в лечении рака ободочной кишки применяется с разными целями - для уменьшения опухоли перед хирургическим вмешательством, приостановки ее роста, уничтожения раковых клеток, метастазов. Колоректальный рак - это довольно резистентная к цитостатикам опухоль. Химиотерапия при раке ободочной кишки назначается врачом в зависимости от размера опухоли и наличия метастазов, проводится курсами.
При поражении регионарных лимфатических узлов, прорастании опухолью серозной оболочки кишки проводят адъювантную химиотерапию. Если существует потенциальный риск развития метастазов в другие органы, проводят максимально активную химиотерапию. После нескольких циклов лечения противоопухолевыми препаратами оценивают состояние метастазов и проводят удаление очагов. После оперативного вмешательства применяют адъювантную химиотерапию.

Метастазы
Рак ободочной кишки чаще всего метастазирует в регионарные лимфатические узлы не сразу, а через продолжительное время после развития опухоли. Опухоль чаще прорастает в соседние ткани и органы. Рак ободочной кишки генерализованный, с проникающими метастазами в легкие, печень требует консультации торакального хирурга, хирурга-гепатолога.
Нерезектабельный рак ободочной кишки характеризуется прорастанием опухоли в костные структуры, магистральные сосуды. Проводится оценка возможности удаления опухоли; если хирургическое вмешательство невозможно, используется паллиативное лечение (химиотерапия).
Исходно резектабельные метастатические очаги удаляются хирургическим путем с последующим проведением паллиативной химиотерапии. Также в качестве лечения системная химиотерапия проводится перед операцией по удалению метастазов, после операции лечение химиотерапией продолжают.
Прогноз
Прогноз при отсутствии метастазов в регионарные лимфатические узлы оптимистичный. Пятилетняя выживаемость составляет около 80%. При наличии метастазов в регионарные лимфатические узлы более пяти лет живут около 25% больных.
При появлении первых признаков нарушения функции толстой кишки записывайтесь на приём к онкологу Юсуповской больницы, позвонив по номеру телефона контакт-центра. Выявление и лечение рака ободочной кишки на ранней стадии заболевания улучшает прогноз и способствует излечению пациента.
Рак слепой кишки
Слепая кишка - начальный отдел толстого кишечника. Она расположена в правой подвздошной области (справа внизу в брюшной полости) и благодаря своему строению сравнивается с вертикальным мешком. В нижней части слепой кишки находится червеобразный отросток.
В Юсуповской больнице созданы все условия для лечения больных раком слепой кишки:
Пациенты в рамках научных исследований, которые проводятся в клинике, имеют возможность получать новейшие лекарственные средства. Рост злокачественного новообразования может начаться в любом отделе желудочно-кишечного тракта. Рак слепой кишки составляет примерно пятую часть всех онкологических заболеваний толстого кишечника.
Причины
Непосредственная причина рака слепой кишки - не распознанная иммунной системой и вовремя не уничтоженная клеточная мутация, вследствие чего запускается бесконечный цикл деления и роста опухолевых клеток. Злокачественные новообразования слепой кишки, по мнению экспертов Всемирной организации здравоохранения, могут развиваться под воздействием следующих провоцирующих факторов:
- Излишнего употребления красного мяса, прошедшего кулинарную обработку;
- Возрастных изменений в тканях и ослабления кишечной перистальтики;
- Наследственной предрасположенности;
- Хронических заболеваний и патологических состояний желудочно-кишечного тракта (воспалительных, язвенных, дискинетических, доброкачественных неопластических процессов);
- Экологических факторов;
- Присутствия и активности в организме онкогенных вирусов (папилломавируса человека и некоторых подтипов вируса герпеса);
- Курения.
Единой причины, по которой развивается опухоль слепой кишки, учёными до сегодняшнего дня не установлено.
Для рака слепой кишки применяется TNM классификация. В ней T обозначает размер опухоли, N - наличие поражения лимфатических узлов, M - наличие отдалённых метастазов. Заболевание протекает в 4 стадии:
- Стадия 0 характеризуется очень маленькими размерами опухоли, поражением только верхнего слоя стенки слепой кишки, отсутствием метастазов в регионарных лимфатических узлах;
- При первой стадии рака слепой кишки патологический процесс распространяется на второй и третий слой толстой кишки, однако не прорастает на внешнюю сторону кишечника, отсутствуют метастазы в лимфатических узлах;
- На II стадии злокачественная опухоль прорастает на внешнюю стенку слепой кишки, лимфоузлы не поражаются и метастазов не наблюдается;
- На третьей стадии заболевания опухоль начинает прорастать на близлежащие органы и ткани, поражаются лимфатические узлы, но отдалённых метастазов врачи не выявляют;
- На терминальной, четвёртой, стадии рака слепой кишки злокачественная опухоль начинает прорастать в прилегающие ткани и органы, при этом поражаются лимфатические узлы и выявляются отдалённые метастазы.
Выделяют следующие гистологические типы рака слепой кишки:
- Аденокарцинома развивается из эпителиальных клеток слизистой оболочки кишки;
- Перстневидноклеточный рак имеет вид пузырьков;
- Недифференцированный рак считается наиболее агрессивной формой злокачественного новообразования;
- Неклассифицируемый рак является злокачественной опухолью, которая не относится ни к одной из гистологических форм;
- Плоскоклеточный рак - опухоль слепой кишки, которая состоит из клеток плоского эпителия;
- Железисто-плоскоклеточный рак - новообразование, состоящее их плоского и железистого эпителия.
Аденокарцинома слепой кишки бывает экзофитной или эндофитной опухолью. Она может расти в просвет слепой кишки или прорастать все слои кишечной стенки. Опухоль часто прорастает в мочевой пузырь, матку, придатки, предстательную железу у мужчин, тонкий кишечник, брюшную стенку. Аденокарцинома дает метастазы наиболее часто в печень, редко в легкие, костную систему, мозг. Аденокарцинома бывает высокодифференцированная и низкодифференцированная. Клетки высокодифференцированной опухоли близки к здоровым клеткам, способны выполнять свои функции. Низкодифференцированная опухоль состоит из переродившихся клеток, неспособных выполнять свои функции. Благоприятный прогноз у пациентов с высокодифференцированными опухолями. Онкологи Юсуповской больницы устанавливают диагноз и назначают лечение, учитывая результаты гистологического исследования биологического материала, полученного во время биопсии.
Симптомы и признаки
Злокачественные опухоли, локализованные в слепой кишке, характеризуются длительным бессимптомным течением. Быстро прогрессирующий субъективный дискомфорт отмечается на поздних этапах заболевания и не обладает патогномоничной спецификой, которая указывала бы именно на локализацию опухоли в слепой кишке. Пациенты предъявляют следующие жалобы:
- Тошнота, плохой аппетит, отрыжка;
- Метеоризм, внешне необъяснимое чередование поносов и запоров;
- Боль в правой части живота.
По мере увеличения опухоли в размерах и её повреждения каловыми массами прогрессирует кровоточивость. Она в течение определённого периода может оставаться скрытой, проявляться нарастающими симптомами анемии и астении:
- Апатией;
- Шаткостью;
- Слабостью, быстрой утомляемостью;
- Бледноземлистым цветом кожи;
- Исхуданием.
Частое или регулярное истечение алой крови при дефекации - один из типичных симптомов колоректального рака любой локализации. В терминальной стадии болезни обычно присоединяются следующие признаки рака слепой кишки:
- Интенсивный болевой синдром, обусловленный прорастанием опухоли в окружающие структуры и давлением на соседние органы;
- Явления частичной кишечной непроходимости или полного перекрытия просвета кишки;
- Желтуха и печеночная недостаточность, поскольку строение кишечной системы циркуляции лимфы и кровоснабжения обусловливает метастазирование опухолевого процесса в печень.
Диагностика
Предварительный диагноз «рак слепой кишки» специалисты клиники онкологии устанавливают в ходе сбора жалоб и анамнеза, клинического осмотра. Опухоль большого размера можно выявить во время пальпации живота. В целях дифференциальной диагностики, для уточнения расположения, формы и размеров опухоли, выявления метастазов проводят дополнительные методы исследования:
- Колоноскопию;
- Ирригоскопию;
- Компьютерную томографию;
- Ультразвуковой скрининг;
- Диагностическую лапароскопию.
В ходе эндоскопического или лапароскопического исследования врачи обязательно отбирают материал для гистологического анализа, который позволяет прийти к однозначным диагностическим выводам. Наиболее информативным методом диагностики рака сигмовидной кишки является ректоскопия. При сигмоидоскопии обследуют до 25 см дистального отдела толстой кишки.
Использование гибкого сигмоидоскопа и колоноскопа позволяет провести более точную предоперационную диагностику рака слепой кишки. Большой чувствительностью обладает рентгенологический метод с использованием двойной контрастной клизмы. Он позволяет выявлять небольшие по размеру опухоли. Злокачественное новообразование проявляется в виде характерного сужения или уплотнения, которое находится в контрастной зоне. В сомнительных случаях врачи Юсуповской больницы повторяют обследование или проводят колоноскопию.
Все более широкое распространение приобретает сканирующая компьютерная томография с контрастированием воздухом. Этот метод используют при принятии окончательного решения о необходимости оперативного вмешательства. В Юсуповской больнице для выявления рака слепой кишки широко используют спиральную компьютерную томографию с малой толщиной среза, так называемую «виртуальную колоноскопию».
Клетками карциномы кишки продуцируется раковоэмбриональный антиген (РЭА) - онкомаркер рака. Однако он недостаточно специфичен для того, чтобы служить надёжным индикатором существования опухоли. Раковоэмбриональный антиген обнаруживают и при панкреатите, воспалительных процессах кишечника, у курильщиков и у лиц, которые злоупотребляют алкоголем. Тест на РЭА используют у больных с исходно высоким уровнем этого онкомаркера после проведения хирургической операции. Его уровень после успешной операции снижается, а увеличение концентрации РЭА в послеоперационном периоде может быть первым признаком рецидива новообразования.
Врачи Юсуповской больницы проводят дифференциальную диагностику рака слепой кишки со следующими заболеваниями:
- Дивертикулезом толстой кишки;
- Язвенным и ишемическим колитом;
- Синдромом раздражённой кишки.
Другие заболевания, проявляющиеся ректальными кровотечениями (геморрой, полипоз) затрудняют постановку диагноза. Боли в области правой половины живота могут свидетельствовать о развитии острого аппендицита. Если у пациента определяются положительные симптомы «острого живота», ему выполняют ургентную операцию, во время которой устанавливают истинную причину болевого синдрома.
Тубулярная аденома слепой кишки относится к доброкачественным новообразованиям. Она может проявляться симптомами, напоминающими признаки раковой опухоли.
Одной из ключевых особенностей рака слепой кишки является то, что он полностью и безрецидивно излечим почти 93-97% случаев. Это относится лишь к начальным стадиям заболевания. Ранняя диагностика злокачественной опухоли - жизненно важный вопрос. По этой причине врачи Юсуповской больницы при наличии симптомов заболеваний кишечника исключают прежде всего рак.
Лечение опухоли слепой кишки всегда носит интенсивный комбинированный характер. Онкологи Юсуповской больницы задействуют все три основных направления современной онкологии - хирургическое вмешательство, лучевое лечение и химиотерапию.
Приоритетным способом лечения данного вида рака считается хирургическое удаление опухоли. С помощью лапароскопии проводятся операции на начальных стадиях опухолей. Во время эндоскопических операций минимально повреждаются окружающие ткани.
При растущих опухолях выполняется широкая резекция участка пораженной слепой кишки и брыжейки, удаляется лимфатический аппарат. Проводится правосторонняя гемиколэктомия: хирург удаляет до 20 см терминального отдела подвздошной кишки, правую половину толстой кишки, в том числе восходящую, слепую, правую треть поперечно-ободочной кишки и печеночную кривизну.
При множественном поражении органов и тканей метастазами операция по удалению опухолей не проводится, выполняется устранение тяжелых симптомов - непроходимости кишечника, назначается антибактериальная терапия, химиотерапия и паллиативное лечение. Хороший прогноз у больных с отсутствием метастазов в регионарных лимфатических узлах.
Консервативную терапию рака слепой кишки в Юсуповской больнице проводят в случае невозможности проведения оперативного вмешательства. Врачи клиники онкологии применяют новейшее оборудование ведущих мировых производителей для лучевой терапии и противоопухолевые препараты последнего поколения. Они оказывают эффективное действие и обладают минимальным спектром побочных эффектов.
Воздействие цитостатических лекарственных средств позволяет уменьшить размер новообразования, что повышает шансы его успешного удаления. Системная химиотерапия уничтожает малейшие раковые очаги и предотвращает развитие рецидива опухоли после операции. В зависимости от гистологической природы новообразования, реакции пациента на химиотерапевтические лекарства, врачи Юсуповской больницы используют монохимиотерапию (назначают 1 цитостатический препарат, который эффективно поражает данный вид раковых клеток) или полихимиотерапию - комбинацию нескольких различных видов лекарственных средств, деструктивно влияющих на опухоль.
Лучевые методы используются при подготовке к операции в качестве способа уменьшения массы опухоли. В Юсуповской больнице радиотерапия проводится на современном оборудовании. Линейные ускорители генерируют облучение, которое с предельной точностью поражает только мутированные ткани, не задевая здоровых клеток. Мощность оборудования позволяет сократить время проведения сеанса, тем самым, воздействие на весь организм является более щадящим.
Лечение рака слепой кишки включает проведение радиохирургических методов, в частности, использование кибер-ножа (Cyber Knife). Установка позволяет сфокусировать в одной точке 150-300 тонких лучей. Они попадают в нужную цель под разными углами, не оказывая губительного воздействия на здоровые ткани. Там, где лучи пересекаются (в опухоли слепой кишки) создаётся высокий уровень радиации. Благодаря высокодозному точному облучению количество сеансов может быть сокращено до 2-5.
В некоторых случаях врачи применяют специализированные методы лучевой терапии: интраоперационную лучевую терапию или брахитерапию. Эти виды лучевого лечения помогают избавиться от небольших опухолей, которые невозможно удалить оперативным путём. Интраоперационная лучевая терапия выполняется во время операции. В данном случае используют высокую однократную дозу лучевой терапии для уничтожения труднодоступной опухоли слепой кишки.
Брахитерапия проводится крошечными SIR-сферами с радиоактивным веществом под названием иттрий-90. Её используют при вторичном раке печени, возникшем на фоне злокачественной опухоли слепой кишки, когда операция не является вариантом выбора. Метод позволяет замедлить рост раковых клеток.
Если рак слепой кишки находится на первой стадии развития, отсутствует прорастание опухоли в соседние органы и метастазы, в Юсуповской больнице проводят лапароскопическое удаление опухоли. Этот малоинвазивный способ, наиболее щадящий для пациента. Хирургу не требуется делать обширных разрезов. Оперативное вмешательство осуществляется через несколько проколов передней стенки живота.
При более обширных поражениях онкологи иссекают повреждённый участок кишки с прилегающими тканями и накладывают анастомоз - восстанавливают целостность кишечника, создают обходной путь для пищи, сшивая два участка кишки. В некоторых случаях рака слепой кишки, чтобы избежать распространения опухоли на соседние органы, хирурги производят резекцию региональных лимфатических сосудов и узлов вместе с новообразованием, единым блоком. Если сохранить орган не представляется возможным, хирурги удаляют не только слепую кишку, но и участок тонкого или толстого кишечника. Далее формируют колостому - отверстие для вывода содержимого кишечника. Через него каловые массы попадают в калоприёмник, который носит пациент.
В некоторых случаях колостома накладывается на непродолжительное время, чтобы оптимизировать процесс лечения кишечника. Она может быть и постоянной. При современных хирургических методах, которые применяют онкологи Юсуповской больницы, и использовании лучевой терапии, лечении современными химиотерапевтическими препаратами до операции, большинству пациентов с раком слепой кишки, не требуется постоянная колостома. Грамотное применение хирургами клиники онкологии приёмов антибластики, очищения места удаления опухоли от малейших оставшихся атипичных клеток, значительно снижает риски появления рецидива у пациентов Юсуповской больницы.
Прогноз при раке слепой кишки
Прогноз при злокачественных новообразованиях слепой кишки зависит от глубины прорастания первичной опухоли, наличия регионарных и отдалённых метастазов. Показатель пятилетней выживаемости напрямую зависит от стадии рака слепой кишки. В последние несколько десятилетий этот показатель вырос. Это связано с тщательной диагностикой и современными методами лечения, которые применяют онкологи Юсуповской больницы.
Прогноз у пациента после иссечения опухоли зависит не просто от наличия или отсутствия метастазов в регионарные лимфоузлы, а от числа поражённых лимфатических узлов. К неблагоприятным факторам, ухудшающим прогноз при раке слепой кишки, относится прорастание новообразования в жировую клетчатку, перфорация толстой кишки, низкая степень дифференцировки раковых клеток, переход рака на соседние ткани и органы, переход опухоли в просвет крупных вен.
Пятилетняя выживаемость при II стадии рака слепой кишки составляет 85%. Если установлен диагноз «рак слепой кишки 3 стадия», прогноз для пятилетней выживаемости 74%, а при четвёртой стадии опухолевого процесса до пяти лет доживает 6% пациентов. По этой причине онкологи Юсуповской больницы не рекомендуют откладывать визит к врачу при появлении признаков кишечного дискомфорта. Звоните в любое время суток. Контакт-центр Юсуповской больницы работает без выходных и обеденного перерыва.
Читайте также:
