Кости и мышцы при паразитарной инфекции - лучевая диагностика
Добавил пользователь Алексей Ф. Обновлено: 22.01.2026
Миозитом называют воспаление мышц. Это состояние может быть вызвано разными причинами: инфекционным процессом, травмами, аутоиммунными процессами, побочными эффектами лекарств. Наиболее распространенные проявления заболевания - боли, припухлость и ослабление пораженных мышц. Лечение зависит от причины.
Отдельные разновидности миозитов
Существуют две специфические разновидности миозита, которые вызываются особыми причинами - дерматомиозит и полимиозит.
Дерматомиозит - идиопатическое (чаще всего возникает самопроизвольно, причина не известна) воспалительное заболевание, которое характеризуется поражением кожи и мышц. Также в более редких случаях патологический процесс может поражать суставы, легкие, пищевод. Болеют дети и взрослые.
Полимиозит - довольно редкое воспалительное заболевание, при котором страдают мышцы пояса верхних и нижних конечностей, шеи. Симптомы нарастают постепенно, больному становится сложно подниматься по лестнице, вставать из положения сидя, поднимать руками предметы, особенно выше головы. Чаще всего болеют люди в возрасте 30-50 лет.
Каждый пациент требует индивидуального подхода. Для того чтобы получить наиболее эффективное лечение, необходимо обратиться к врачу-неврологу.
Лечение миозита мышц
Лечение заболевания зависит от его причин.
Для борьбы с воспалительным процессом в мышцах применяют нестероидные противовоспалительные средства (НПВС), обычно в виде мазей. Чаще всего используют препараты диклофенак и кетопрофен. При необходимости врач назначает более мощные препараты, подавляющие иммунную систему: глюкокортикостероиды (препараты гормонов коры надпочечников), метотрексат.
Для борьбы с мышечными болями используют обезболивающие препараты.
Инфекционные миозиты чаще всего бывают вызваны вирусами. В этом случае специального лечения, как правило, не требуется. Значительно реже встречаются бактериальные инфекции, в этом случае врач назначает антибактериальные препараты.
Помимо лекарственных препаратов, невролог может назначить вам физиотерапию, специальные физические упражнения, тепловые процедуры.
Если воспаление в мышцах возникло в качестве побочного эффекта при приеме некоторых лекарственных препаратов, их отменяют. Обычно спустя некоторое время симптомы заболевания стихают.
Можно ли вылечить миозит?
Это зависит от причины заболевания. В большинстве случаев прогноз благоприятный. Для отдельных форм заболевания, таких как полимиозит, не существует эффективного лечения. Однако, правильно назначенная медикаментозная терапия и физиотерапия могут улучшить работу мышц.
В редких случаях миозит приводит к рабдомиолизу - разрушению мышечной ткани. Продукты распада поступают в кровь, в результате возникает острая почечная недостаточность. В этом случае необходима госпитализация в стационар и инфузионная терапия.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Основной признак миозита - мышечная слабость. Она бывает выражена в разной степени, иногда сильно заметна и мешает выполнять повседневные дела, а иногда её можно обнаружить только при помощи специальных тестов. Также пациента могут беспокоить боли в мышцах, но они возникают не всегда.
Симптомы миозита при разных формах заболевания
При дерматомиозите, полимиозите и других системных воспалительных заболеваниях симптомы нарастают, как правило, в течение длительного времени, нескольких недель или месяцев. Поражение охватывает большие группы мышц, например, плечевого, тазового пояса, шеи, спины, бедер. Обычно поражаются мышцы с обеих сторон тела.
Наиболее распространенные проявления при заболеваниях из этой группы:
- Мышечная слабость. Из-за нее нарушается походка. Человек часто падает, испытывает сложности, когда нужно встать из положения сидя.
- Повышенная утомляемость, чувство усталости.
- Высыпания на коже.
- Утолщение, огрубение кожи на руках.
- Затрудненное дыхание.
- Затрудненное глотание.
При вирусных миозитах симптомы, сопутствующие слабости и болям в мышцах, отличаются. Повышается температура тела, возникает общее недомогание, кашель, насморк, либо рвота, диарея. Признаки воспаления в мышцах могут возникнуть спустя несколько дней или даже недель после того, как пройдет вирусная инфекция.
Некоторых, но далеко не всех, людей, страдающих миозитом, беспокоят болевые ощущения. Зачастую мышечные боли бывают вызваны острой травмой или являются одним из симптомов вирусных заболеваний. В этом случае их называют миалгиями, к истинному миозиту они не имеют отношения.
Если вас стала беспокоить слабость, боль в мышцах, и они долго не проходят, обратитесь к врачу Международной клиники Медика24. Наши высококвалифицированные неврологи готовы вас проконсультировать.
Как лечение миозита зависит от симптомов болезни?
Тактика лечения во многом определяется симптоматикой и причинами заболевания. При системных воспалительных заболеваниях симптомы миозита зачастую постоянно прогрессируют, иногда купируются с большим трудом. Поэтому лечение миозита длительное. Применяют сильные препараты, подавляющие активность иммунной системы. Для улучшения функций пораженных мышц врач назначает физиотерапию.
При вирусных инфекциях специального лечения не требуется, меры направлены на борьбу с проявлениями заболевания. Но если выясняется, что воспаление вызвано бактериями (что бывает редко), врач назначает антибиотики.
Если воспалительный процесс возникает в результате рабдомиолиза (распада мышц), к симптомам миозита могут присоединиться признаки острой почечной недостаточности. Это опасное состояние, которое требует госпитализации в стационар.
КСС. Паразитарные заболевания костей. +
Частота поражения костей эхинококковом и альвеококкозом на большом материале не исследована и в доступной нам литературе не представлена.
К сожалению, то же произошло и с нашими оперированными больными (21 пациент). Что-либо сказать о частоте этого заболевания трудно, поскольку в Средней Азии, на Кавказе, в Монголии, Южной Америке эхинококкоз встречается во много раз чаще, чем в Европейской части нашей страны или в других странах Европы, особенно северных. Вот почему нельзя указывать на частоту развития этого редкого поражения костей в процентах, не упоминая страну и часть света, о которых идет речь. По данным С.А.Рейнберга, относящимся к 1964 г., в мировой печати сообщалось в общей сложности почти о 1000 случаев эхинококкоза скелета: наиболее частая локализация поражения — позвоночник — 40 %, затем кости таза — 30 % и остальные 30 % приходятся на бедренные, плечевые, большеберцовые кости, ребра и другие кости.
По нашим данным (23 пациента с эхинококкозом костей), наиболее часто поражаются кости таза нередко вместе с крестцом — 10 больных (43 %); у 4 (17 %) больных была поражена бедренная кость, еще у 4 (17 %) — лопатка и плечевая кость и только у 3 (13 %) больных — позвоночник. Эти цифры относительны, так как у многих больных при их обращении за врачебной помощью бывают поражены тазовые кости и крестец, тазовые кости и бедренная кость, лопатка и плечевая кость, можно только предполагать, какая кость была поражена первой.
Альвеококкоз (alveococcosis) — гельминтоз из группы тениидозов, вызываемый личинками Alveococcus multilocularis. Синоним: многокамерный эхинококкоз (echinococcosis multilocularis), альвеолярный эхинококкоз (echinococcosis alveolaris).
Паразитарная природа заболевания установлена в 1856 г. R.L.K.Virchow. В 1863 г. K.G.Leuckart назвал возбудителя альвеолярным, или многокамерным, эхинококком в отличие от известного ранее однокамерного эхинококка — это два разных рода паразита.
Существует два подвида альвеококка: один распространен в Европе, а второй — в Сибири, Азии.
Альвеококк — ленточный червь длиной 1,2—2,5 мм. Головка (сколекс) имеет 28—32 хитиновых крючка и 4 присоски, члеников обычно 4, первые два бесполые, третий — гермафродитный и четвертый содержит матку с яйцами. Такие членики с яйцами отрываются и могут или выползать из ануса своего хозяина — собаки, лисицы, песца, койота, волка, кошки или выделяться вместе с калом и заражать воду, почву, растения. Яйца очень стойки к температурным колебаниям от —40 до +40 °С и могут сохраняться длительное время. В дикой природе временными хозяевами бывают грызуны. Люди заражаются от собак, грязных шкур убитых животных — постоянных хозяев, загрязненной воды, пыли, содержащих испражнения больных животных. Яичко паразита, попавшее в желудочно-кишечный тракт, содержит в себе сформированную личинку с 6 крючками — онкосферу, которая освобождается от оболочек и проникает через кишечную стенку в капилляр, а затем с током крови заносится в ткань одного из органов (печень, легкие, кости и т.п.).
Развитие паразита медленное, длится многие месяцы и годы до появления первых симптомов.
Диагноз ставят на основании клинического, рентгенологического исследования, реакции Кацони, гемагглютинации с латексом, эозинофилии, реакции непрямой гемагглютинации с эхинококковым диагностикумом.
Эхинококкоз (echinococcosis) — паразитарное заболевание человека, вызываемое личиночной стадией гельминта Echinococcus granulosus. Заболевание было известно в древности (Гиппократ и др.)В XVIII в. была установлена этиология заболевания. В 1862 г. Э.Островский экспериментально доказал, что собаки, рыси являются постоянными носителями (хозяевами) эхинококкового червя. Наиболее часто эхинококкоз наблюдается у населения Южной Америки, Африки, Австралии, Новой Зеландии, Монголии, Сибири, Средней Азии и южных районов Европы.
Промежуточный хозяин — верблюд, лошадь, свинья, человек. Длина червя 3,4—6,2 мм, ширина — 0,45—1 мм. На головке паразита имеется 38— 40 крючков и 4 присоски. Он имеет также 3—4 членика, в последнем из которых расположены матка и до 800 яиц с зародышем — онкосферой.
Размер эхинококковой кисты — левроцисты — колеблется от 1 мм до величины футбольного мяча. Таких размеров достигают кисты, расположенные в печени, легких. Стенка кисты состоит из 2 оболочек: наружной — кутикулярной, непроницаемой для лекарств, и внутренней — герминативной, зародышевой.
В ответ на раздражающее воздействие кисты вокруг нее образуется фиброзная капсула. В костях фиброзная капсула не образуется.
В зародышевой (герминативной) оболочке, толщина которой составляет 0,01—0,025 мм, развиваются зародышевые системы, имеющие по 4 присоски и по 2 ряда крючков. Зрелые сколексы свободно плавают в жидкости эхинококкового пузыря, образуя так называемый гидатидный песок. В толще герминативной оболочки из сколексов могут образовываться дочерние пузыри (гидатиды), которые растут внутрь или наружу. У человека чаще наблюдается эндогенный рост. Дочерних и внучатых пузырей может быть несколько десятков и даже сотен. Фиброзная капсула постепенно растягивается, и часть пузырей может прорваться в соседние ткани. Иногда эхинококковые пузыри не содержат дочерних сколексов, а заполнены только жидкостью — они называются ацефалоцистами.
Эпидемиология. Собаки съедают мясо и внутренности копытных животных, пораженных эхинококком, а затем выделяют с калом тысячи яиц, заражая животных и человека.
Патогенез. Онкосфера, попадая в желудочно-кишечный тракт, проникает через слизистую оболочку кишки в венозные сосуды портальной системы, поэтому в 85 % случаев наблюдается поражение печени. Затем она проникает в легкие, где и задерживается. Редко онкосфера попадает через артериовенозные анастомозы в большой круг кровообращения, и тогда она может поразить любой орган. В связи с этим поражение костей наблюдается редко; обычно поражаются наиболее васкуляризованная область, спонгиоз костей таза, тела позвонков, эпиметафизарная зона длинных костей. Заражение человека эхинококкозом сопровождается сенсибилизацией организма больного, интоксикацией, что может сопровождаться недомоганием, головной болью, крапивницей; в крови отмечаются эозинофилия и другие явления, вызываемые поступлениями содержимого кист при их повреждениях в ткани.
Клиническая картина зависит от того, какой орган поражен, какого размера достигли кисты, какие органы разрушены или сдавлены, произошло ли поражение окружающих тканей, имеется ли патологический перелом кости, наступило ли нагноение кисты и образование свища.
Под нашим наблюдением находились 23 пациента, часть из них с эхинококкозом, часть — с альвеококкозом костей. К сожалению, морфологи не у всех больных установили форму заболевания. Большинство пациентов были жителями Средней Азии и Кавказа. Лишь у 1 больного 12 лет был поражен верхнегрудной отдел позвоночника и развился нижний парапарез. Возраст наибольшего числа больных колебался от 18 до 50 лет, только 1 пациент был старше 70 лет. Мужчин было 12, женщин 11. Поражение шейного отдела позвоночника выявлено у 1 больного, грудного — у 1, крестца и костей таза — у 6, костей таза — у 4, бедренной кости — у 6, плечевой — у 3, лопатки — у 1, лопатки и плечевой кости — у 1 больного.
Из 23 пациентов операция выполнена у 21 больного. Всего в ЦИТО произведено 43 оперативных вмешательства, а если учесть операции, которые делались до обращения в ЦИТО по поводу рецидивов, то их было 61.
У многих больных заболевание продолжалось многие годы, имелись обширная зона поражения, гнойные свищи, у 1 пациента выявлена туберкулезная инфекция. При поражении позвоночника 3 больным были выполнены декомпрессивные ламинэктомии, причем у 1 больной — на трех уровнях последовательно. При поражении лопатки и плечевой кости удаляли всю плечевую кость с замещением дефекта эндопротезом по Зацепину (история болезни приводится), выполняли плечелопаточную резекцию, частичную резекцию лопатки, лопатки и верхнего конца плечевой кости.
Эхинококкозом костей таза страдали 8 больных: из них 3 пациентам произведена межподвздошно-брюшная экзартикуляция. Ампутацию производить не следует, так как определить границу распространения эхинококкоза в губчатой кости практически невозможно, а суставной хрящ лишь некоторое время служит препятствием для распространения на другую кость. Одной больной была удалена половина таза с частью крестца, но сохранена нога, другим — резекция костей таза.
При поражении бедренной кости 2 больным произведено тотальное ее удаление и замещение эндопротезом с двумя суставами (по предложению С.Т.Зацепина); 2 больным выполнены обширные резекции с замещением аналогичными аллотрансплантатами.
Необходимо как можно раньше диагностировать процесс, когда он еще не вышел за пределы ограниченного участка, а оперировать адекватно, т.е. производить широкие резекции, полное удаление костей.
С уверенностью следует сказать, что обоснованная надежда на излечение больного с эхинококкозом кости возникает только в тех случаях, когда во время первой операции полностью удаляется вся пораженная кость и иссекаются единым блоком пораженные мягкие ткани, а после операции проведено лечение химиопрепаратами.
Инфекционный артрит
Человек постоянно контактирует с окружающей средой, а значит и с населяющими ее микроорганизмами, многие из которых являются патогенными, способными вызвать воспалительный процесс. Инфекционный артрит развивается при попадании инфекции в сустав. Предупредить тяжелые осложнения этого заболевания может только своевременное обращение за медицинской помощью.
Общие сведения о заболевании
Инфекционный артрит - это воспаление сустава, вызванное местной или общей инфекцией. Симптомы болезни и ее течение во многом зависят от вызвавшей инфекционный процесс инфекции.
Коды инфекционных артритов по МКБ-10:
- стафилококковый - M00.0;
- пневмококковый - M00.1;
- стрептококковые - M00.2;
- вызванные другими уточненными бактериальными возбудителями - M00.8;
- пиогенный неуточненный - M00.9;
- туберкулезный - М01.1;
- гонококковый - M01.3;
- вирусный - М01.5.
Заболевание очень распространено и может стать причиной стойкого нарушения суставной функции. Четверть пациентов, обращающихся по поводу заболеваний суставов, страдают инфекционными артритами.
Причины инфекционного артрита
Причиной заболевания является инфекция - гнойная инфекция из расположенных рядом очагов (флегмон, абсцессов) или занесенная с током крови при холециститах тонзиллитах, а также общие инфекционные заболевания. При попадании инфекционных возбудителей в сустав иммунная система начинает с ними бороться, вызывая воспалительный процесс, течение которого напрямую связано с особенностями инфекционного возбудителя.
Воспаление может быть:
- неспецифическим - то есть, иметь общие симптомы, характерные для воспалительных процессов; вызываются такие процессы гноеродной патогенной и условно-патогенной микрофлорой - стафилококками, стрептококками, синегнойной и кишечной палочками и др.; вызываемые ими воспалительные процессы носят обычно острый гнойный характер и протекают остро, особенно, у детей;
- специфическим - при таком воспалении развиваются, как общие симптомы, характерные для всех артритов, так и симптомы, свойственные данной инфекции; к таким инфекциям относят туберкулезный, бруцеллезный, гонорейный, вирусный, грибковый, паразитарный воспалительные процессы.
Инфекционные артриты имеют два механизма развития:
- бактериально-метастатический - воспаление начинается из-за присутствия в суставе инфекции;
- токсико-аллергический - воспаление развивается за счет общей интоксикации и неадекватного иммунного ответа на внедрение в организм инфекции;
- смешанный - действуют оба механизма.
Факторы, предрасполагающие к развитию инфекционного артрита: вредные привычки, поднятие тяжестей, наличие лишней массы тела, сахарного диабета. Гнойные поражения суставов особенно часто развиваются у женщин, страдающих ревматоидным артритом.
Симптомы инфекционного атрита
Инфекционный артрит обычно начинается и протекает остро, иногда подостро. Но при некоторых специфических инфекциях он имеет незаметное начало и длительное течение.
Начало болезни и первые симптомы
При остром начале основными симптомами инфекционного артрита являются: выраженная лихорадка, озноб, летучие мышечно-суставные боли в сочетании с резкой болезненностью в пораженном суставе, отеком и гиперемией кожи над ним. Практически всегда остро протекает инфекционный артрит у детей.
Подострое течение имеет не такое заметное начало, температура тела нормальная или субфебрильная. Отек, гиперемия и боль в суставах умеренные.
Самым опасным является скрытое, незаметное течение, характерное для туберкулезного артрита. Характерны неопределенные боли в суставах, похрустывание, снижение двигательной активности. Болезнь протекает на фоне туберкулеза, небольшое повышение температуры также может не привлечь внимания, поэтому туберкулезный артрит редко выявляется на ранних стадиях.
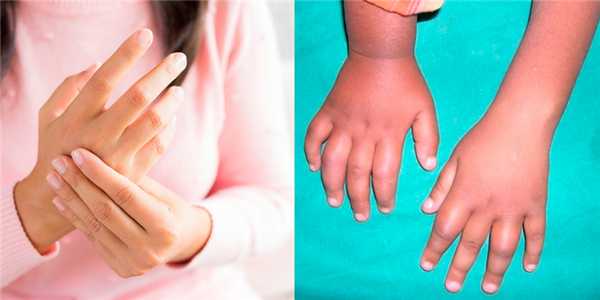
Боли и и отеки характерны для начальной стадии инфекционного токсико-аллергического артрита у детей и взрослых
Явные симптомы
Острый гнойный артрит развиваются очень быстро, состояние ухудшается с каждым днем, беспокоит лихорадка, отечность, гиперемия и боль нарастают. Не исключено, что больному потребуется хирургическая помощь.
При более медленном течении симптомы инфекционного артрита развиваются постепенно, появляется общее недомогание, слабость, суставные боли становятся постоянными, усиливаясь при движении. Постепенно нарушается функция конечностей: появляются трудности в их сгибании или разгибании.
Когда необходимо обращаться за медицинской помощью
К врачу нужно обращаться при появлении следующих симптомов:
- постоянных или регулярно повторяющихся болях в суставах;
- появлении лихорадки, недомогания в сочетании с болями в суставах;
- отека, гиперемии кожи над суставом в сочетании с лихорадкой у пациентов, уже страдающих хроническим артритом - возможно, к имеющемуся хроническому воспалению присоединилась инфекция;
- появление суставных болей при туберкулезе легких, гонорее, бруцеллезе и др. инфекционных заболеваниях.
Опасности
Заболевание часто протекает тяжело, с осложнениями.
Стадии заболевания
Течение болезни связано с ее клинической формой, поэтому стадии развития патологического процесса могут иметь значительные различия. Рассмотрим стадии развития острого гнойного артрита, разработанные НИИ им. Вишневского:
- Начальная - гнойный процесс без деструкции внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. - с развитием гнойных процессов в прилегающих тканях.
- Развернутая - гнойный артрит с деструкцией внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. - с гнойным поражением окружающих мягких тканей.
- Запущенная - с поражением костной и хрящевой ткани:
- А. - без поражения окружающих тканей;
- В. - с гнойным поражением данных тканей;
- С. - с выходом гноя на поверхность тела (свищами).
- Завершающая:
- при отсутствии адекватного лечения - деструкция, неподвижность сустава, инвалидизация;
- при правильном лечении - полное или частичное восстановление функции конечности.
Возможные осложнения
Инфекционный артрит может давать ранние и поздние осложнения. К ранним осложнениям относятся в основном осложнения гнойного артрита:
- нагноение околосуставных тканей;
- генерализация инфекции, сепсис.
Отдаленные последствия - это утрата функции конечности разной степени: от легкой до полной неподвижности.
Классификация
Происхождение и симптомы инфекционного артрита разных клинических форм имеют, как сходство, так и отличие. Рассмотрим наиболее распространенные формы.
Острый гнойный
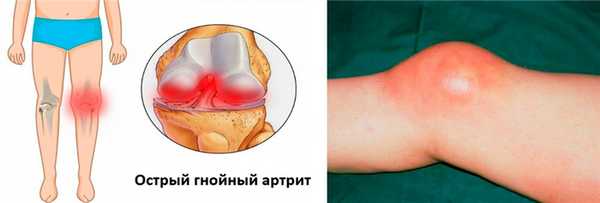
Острый гнойный артрит коленного сустава
Данная форма заболевания развивается при попадании в сустав гноеродной инфекции (синегнойной палочки, стафилококков, стрептококков и др.). Заражение может быть первичным при ранениях и вторичным - при переходе инфекции из окружающих тканей или отдаленных очагов инфекции. К группе риска относятся лица, страдающие ревматоидным артритом, особенно, женщины.
Начинается заболевание остро и протекает тяжело. Появляется лихорадка, головная боль, озноб. Пораженный сустав отекает, кожа над ним краснеет. Боль настолько сильная, что больной не может пошевелить конечностью и старается придать ей положение, вызывающее наименьшую болезненность.
Без оказания своевременной помощи суставные поверхности быстро разрушаются с ограничением подвижности конечности. При назначении адекватного лечения наступает полное выздоровление.
Септический
Развивается на фоне уже существующего сепсиса - генерализованного инфекционного процесса. Инфекция попадает в суставную полость гематогенным путем - с током крови. Заболевание может протекать в виде:
- бактериально-метастатической формы с симптомами острого гнойного артрита - состояние пациента может быть крайне тяжелым; прогноз заболевания зависит от своевременного лечения;
- токсико-аллергической формы - течение не всегда имеет острый характер, часто протекает подостро с множественным поражением суставов мигрирующего (чередующегося) характера; процесс носит негнойный характер и заканчивается выздоровлением на фоне излечения сепсиса.
Туберкулезный
Артрит в данном случае также протекает в виде бактериально-метастатической и токсико-аллергической форм. В первом случае поражаются в основном позвоночник и крупные суставы конечностей, а заболевание носит название костно-суставного туберкулеза. Протекает изначально хронически с нарастающими болями при движении, общим недомоганием. Основные изменения видны на рентгене в виде поражения суставной костной ткани от появления пятна с утратой костью кальция до разрушения кости. При отсутствии лечения приводит к инвалидности.
Токсико-аллергическая форма впервые описанная Понсе в начале 20-го века, протекает очень похоже на ревматоидный артрит с хроническим началом и поражением мелких суставов кисти и стоп. Возможна также их деструкция и инвалидизация. Поражение крупных суставов иногда протекает без последствий и проходит на фоне противотуберкулезной терапии.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Гонорейный
Поражение суставов гонококковой инфекцией может иметь бактериально-метастатическую и токсико-аллергическую формы. В обоих случаях поражаются крупные суставы, чаще всего один коленный (голеностопный, лучезапястный). Протекает болезнь остро, с высокой температурой, интоксикацией и сильнейшими суставными болями. Колено отекает, краснеет, до него невозможно дотронуться из-за болей.
При проведении своевременного лечения болезнь имеет благоприятный исход. Если же не лечить, быстро наступает полная неподвижность конечности.
Боррелиозный
Боррелиоз или болезнь Лайма - это инфекция, вызываемая спиралевидными бактериями - спирохетами боррелиями. Передается она клещами и протекает в виде последовательной смены стадий:
- Через 1-2 недели после укуса клеща появляются повышение температуры тела, интоксикация, скованность мышц и появление на теле в месте укуса клеща покраснения - эритемы, окруженной концентрическими кольцами, распространяющейся на большие участки тела. При своевременном назначении антибактериальной терапии заболевание может закончиться на этой стадии.
- Развивается через 1 - 3 месяца после начала заболевания и проявляется в виде поражений нервной системы (менингитов, невритов с острыми болями) и сердца (сердечных блокад, миокардитов и др.).
- Поражение суставов начинается через полгода (иногда через 2 года) после начала заболевания у генетически предрасположенных людей и протекает в виде сильных суставных болей, доброкачественного рецидивирующего воспалительного процесса, протекающего по типу инфекционно-аллергического артрита с асимметричным поражением 1 - 2 суставов (чаще всего коленного) и заканчивающегося через несколько лет выздоровлением у большинства больных. Но у некоторых пациентов заболевание может переходить в хроническую форму с постепенным нарушением функции конечностей.
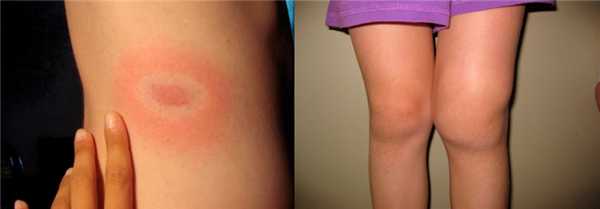
Начальная стадия боррелиоза - мигрирующая эритема и 3 стадия - хронический артрит колена
Вирусный
Развивается на фоне различных вирусных заболеваний:
- Парвовирусная инфекция, вызванная парвовирусом B19 - заболевание протекает с интоксикацией, лихорадкой, кожными проявлениями в виде красных пятен, возвышающихся над кожей папул и точечных подкожных кровоизлияний. Одновременно происходит симметричное поражение суставов. Могут вовлекаться мелкие суставчики кисти, лучезапястные, локтевые, коленные, голеностопные суставы. Симптомы похожи на ревматоидные поражения, но протекают от 3 месяцев до года и имеют благоприятный исход.
- Краснуха - артрит развивается чаще у взрослых женщин на фоне уже имеющихся симптомов краснухи или перед их появлением. У детей такие поражения встречаются редко. Околосуставные ткани отекают, краснеют, появляются сильные боли, нарушающие суставную функцию. Поражение асимметричное с вовлечением мелких суставов кисти, лучезапястных, коленных, локтевых суставов. Артрит продолжается две-три недели, после чего наступает полное выздоровление.
- Вирусные гепатиты В и С - артриты развиваются достаточно часто, но имеют доброкачественное течение и заканчиваются полным выздоровлением. Поражаются мелкие суставы кисти, локтевые, голеностопные и реже другие суставы. Воспаление в суставах обычно начинается до появления желтухи и заканчивается в период ее разгара.
Грибковый
Чаще всего грибковые поражения суставов развиваются при актиномикозе, но встречаются и при другой грибковой инфекции. Патогенные грибки попадают в суставную полость из расположенного рядом костного очага поражения или из отдаленных очагов (кариозные зубы) с током крови. Течение хроническое, с рецидивами и возможным присоединением бактериальной инфекции. Очень часто возникают свищи - ходы, по которым гной из сустава выделяется на поверхность кожи. При отсутствии адекватного лечения приводит к постепенной утрате суставной функции.
Паразитарный
Причиной артрита обычно является эхинококкоз, поражающий костную ткань позвонков, костей таза и длинных костей конечностей. В суставах обычно развивается токсико-аллергический воспалительный процесс. Часто вовлекаются суставы позвоночника, тазобедренные, коленные и локтевые суставы. Течение доброкачественное, но сопровождается сильными суставными болями. Выздоровление наступает при назначении полноценного лечения эхинококкоза.
Инфекционно-аллергический артрит
Инфекционно-аллергический артрит возникает, когда есть аллергия, на фоне которой развивается при неблагоприятных условиях воспалительный процесс в суставах. Заболевание протекает в бурной форме, сопровождается высокой температурой и сильными болевыми признаками. В области поражения наблюдается покраснение, отечность, припухлость. На разных участках кожи - кольцеобразная аллергическая сыпь. Лечением инфекционно-аллергического артрита занимаются ревматолог и аллерголог.
Локализация инфекционного артрита
При инфекционном поражении суставов локализация патологического процесса зависит от особенностей инфекции и ее клинической формы. При острых гнойных артритах - это в основном крупные суставы - коленный, голеностопный, локтевой. Мелкие суставы кисти и стопы поражаются при токсико-аллергической форме туберкулезного и некоторых вирусных артритах.
Асимметричное поражение одного-двух крупных суставов характерно для боррелиоза, чаще всего при этой инфекции в процесс вовлекаются коленные суставы.
Ультразвуковое исследование акромиально-ключичного сустава. Анатомия акромиально-ключичного сустава. Лекция для врачей
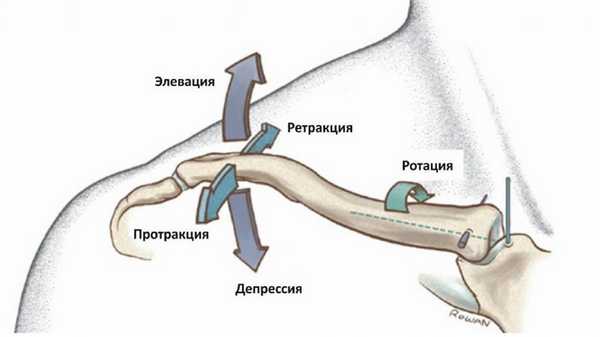
Акромиально-ключичный сустав (АКС) - это один из четырех суставов, которые составляют плечевой комплекс. АКС образован акромионом и акромиальным концом ключицы, и представляет собой синовиальный сустав скользящего или плоского типа. Посредством АКС лопатка прикрепляется к ключице, а верхняя конечность к туловищу.
Основные функции акромиально-ключичного сустава:
- Обеспечение дополнительной амплитуды движений лопатки относительно грудной клетки.
- Обеспечение дополнительных движений лопатки (наклон и внутренняя/наружная ротация) за пределами основной плоскости с учетом формы грудной клетки.
- Сустав позволяет передавать усилие с верхней конечности на ключицу.
Сочленяющиеся поверхности
Анатомия акромиально-ключичного сустав (АКС) является сочленением между акромиальным концом ключицы и малой фасеткой акромиона. Сочленяющие поверхности являются несовместимыми, т.к. отличаются друг от друга по конфигурации. Они могут быть плоскими, вогнутыми-выгнутыми или обратными (реципрокно выгнутыми-вогнутыми). Наклон сочленяющих поверхностей изменяется от одного индивида к другому. Описываются 3 типа суставов, в которых угол наклона контактирующих поверхностей варьируется от 16 до 36 градусов относительно вертикальной оси. Чем ближе поверхности находятся к вертикальной оси, тем более склонен сустав к износу под действием поперечных сил. Учитывая конфигурацию сочленения, внутрисуставные движения данного сустава непредсказуемы.
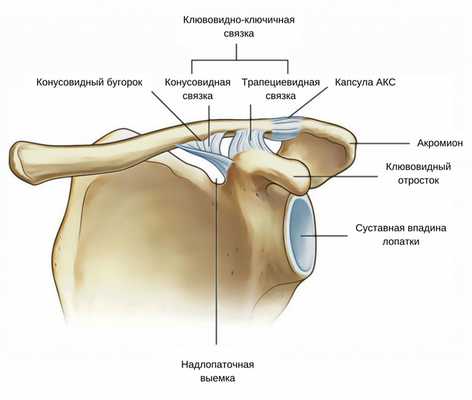
Капсула акромиально-ключичного сустава и окружающие сустав связки работают вместе, обеспечивая стабильность и поддерживая контакт ключицы с акромионом.
Суставная капсула
Капсула акромиально-ключичного сустава тонкая и покрыта синовиальной оболочкой. Кроме того, она слабая и усиливается за счет капсульных связок, которые, в свою очередь, усиливаются за счет прикреплений дельтовидной и трапециевидной мышц. Без нижних и верхних капсульных связок капсула АКС не была бы достаточно сильной, чтобы сохранять целостность сустава.
Связки акромиально-ключичного сустава
Клювовидно-ключичные связки состоят из конической и трапециевидной связок, которые не контактируют с суставом напрямую. Эта комбинированная связка является основной опорной связкой акромиально-ключичного сустава. Клювовидно-ключичные связки идут от клювовидного отростка до нижней стороны ключицы, рядом с акромиально-ключичным суставом. Эти связки отвечают за горизонтальную стабильность, что делает их особенно важными для предотвращения дислокации АКС. Оба типа связок также ограничивают вращение лопатки. Главная роль клювовидно-ключичной связки заключается в том, что она осуществляется продольное вращение ключицы, необходимое для полной амплитуды движений во время подъема верхней конечности.
- Конусовидная связка является веерообразным компонентом клювовидно-ключичной связки. Она расположена медиальнее трапециевидной связки.
- Трапециевидная связка - это латеральная часть клювовидно-ключичной связки, по форме напоминает четырехугольник.
Акромиально-ключичная связка усиливает суставную капсулу и служит основным сдерживающим фактором для смещения акромиально-ключичного сустава кзади и его заднего осевого вращения.
Суставной диск
Размеры диска акромиально-ключичного сустава отличаются у разных людей. Кроме того, они могут меняться с возрастом и отличаться в зависимости от стороны у одного и того же человека. В течение первых двух лет жизни АКС представляет собой комплекс, состоящий из волокнистой хрящевой ткани. По мере использования верхней конечности развивается внутрисуставное пространство, при этом внутри сустава могут встречаться остатки фиброзно-хрящевой ткани.
Мышцы
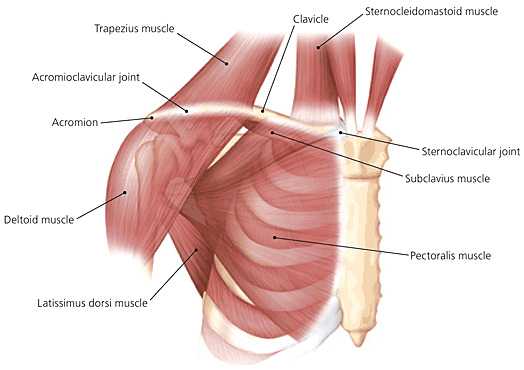
Мышцы, прикрепляющиеся к ключице
Ключица служит местом прикрепления для многих мышц, которые действуют на верхнюю конечность и голову. К ним относятся:
- Большая грудная мышца (головка ключицы)
- Грудино-ключично-сосцевидная мышца
- Дельтовидная мышца
- Трапециевидная мышца
Биомеханика акромиально-ключичного сустава
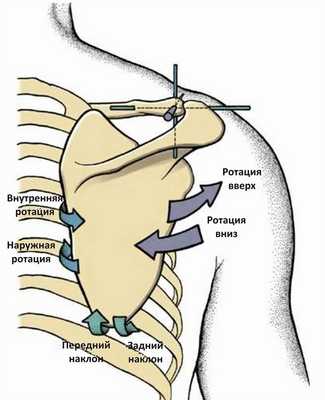
Считается, что движения лопаточно-грудного сустава - это комбинация движений грудино-ключичного сустава и акромиально-ключичного сустава. Движения акромиально-ключичного сустава описываются как движение лопатки относительно ключицы. Сюда относятся:
- Ротация вверх/вниз вокруг оси, направленной перпендикулярно плоскости лопатки, ориентированной вперед и медиально
- Внутренняя/наружная ротация вокруг приблизительно вертикальной оси
- Передний/задний наклон относительно оси, направленной латерально и вперед
Закрытая и открытая позиция акромиально-ключичный сустава
Закрытая позиция акромиально-ключичный сустава возникает, когда плече-лопаточный сустав отведен на 90 градусов. Открытая позиция акромиально-ключичный сустава не определена.
Патология/Повреждения
Акромиально-ключичный сустав сильно подвержен травме и дегенеративным изменениям. Это происходит из-за его малых и неконгруэнтных поверхностей, которые приводят к большим силам на единицу площади. Дегенеративные изменения прослеживаются уже на 2-м десятилетии, а само суставное пространство обычно сужается к 6-му десятилетию.
Видео описывает анатомию грудино-ключичного, акромиально-ключичного суставов. Плечевой, локтевой и лучезапястный суставы
Инфекционный артрит - воспалительное заболевание суставов бактериальной, вирусной, паразитарной или грибковой этиологии. Инфекционный артрит может поражать различные суставы и, кроме местных проявлений (опухания, гиперемии, болезненности, ограничения движения в суставе), сопровождается ярко выраженной общей симптоматикой (лихорадкой, ознобами, интоксикационным синдромом). Диагностика инфекционного артрита основана на данных рентгенографии, УЗИ, артроцентеза, исследования синовиальной жидкости, бакпосева крови. Лечение инфекционного артрита включает иммобилизацию и лаваж сустава, системное и внутрисуставное введение антибиотиков, при необходимости - выполнение артроскопической санации или артротомии.
Общие сведения
Инфекционный артрит - группа артритов, вызываемых инфекционными возбудителями (вирусами, бактериями, грибами, простейшими), проникающими непосредственно в ткани сустава. В ревматологии и травматологии артриты, ассоциированные с инфекцией, диагностируются в каждом третьем случае. Инфекционный артрит чаще поражает суставы нижних конечностей, испытывающие большую весовую нагрузку (коленные, тазобедренные, голеностопные), а также суставы кистей рук. Инфекционные артриты регистрируются у представителей различных возрастных групп: новорожденных, детей дошкольного и школьного возраста, взрослых.
Согласно этиологическому принципу, инфекционные артриты делятся на бактериальные, вирусные, грибковые, паразитарные. С учетом нозологической принадлежности различают септический (пиогенный, гнойный), гонорейный, туберкулезный, сифилитический, бруцеллезный и другие виды артритов. Ввиду особенностей возникновения в отдельную группу выделяются посттравматические артриты.
При попадании инфекции в суставные ткани извне говорят о первичном артрите. В случае распространения инфекционного процесса на сустав из окружающих тканей или отдаленных гнойных очагов развивается вторичный артрит. Течение инфекционных артритов может быть острым, подострым и хроническим. Поражение суставов может происходить по типу моно-, олиго- или полиартрита.
Причины
Чаще всего при инфекционных артритах имеет место метастатический путь поражения суставов, т. е. проникновение инфекции в полость сустава гематогенным или лимфогенным путем, в результате чего возбудитель заболевания может быть обнаружен в синовиальной жидкости. Также возможен прямой путь инфицирования, например, при открытых ранениях и травмах сустава, а также диссеминации микроорганизмов из близко расположенных очагов остеомиелита.
У новорожденных и детей младшего возраста бактериальные артриты чаще вызываются стафилококком, энтеробактериями, гемолитическим стрептококком, гемофильной палочкой. У взрослых пациентов, наряду с аэробами, частыми возбудителями инфекционного артрита являются анаэробные микроорганизмы: пептострептококки, фузобактерии, клостридии, бактероиды. Острые бактериальные артриты могут возникнуть на фоне ангины, синусита, пневмонии, фурункулеза, пиелонефрита, инфекционного эндокардита, сепсиса. Кроме этого, встречаются специфические инфекционные артриты, обусловленные туберкулезом, сифилисом, гонореей и др.
Грибковые артриты, как правило, ассоциированы с актиномикозом, аспергиллезом, бластомикозом, кандидозом. Паразитарные артриты обычно связаны с глистными и протозойными инвазиями. Вирусные артриты встречаются при краснухе, эпидемическом паротите, вирусном гепатите В и С, инфекционном мононуклеозе и др. Посттравматические инфекционные артриты в большинстве случаев развиваются вследствие перенесенных проникающих травм суставов. Не исключается ятрогенное инфицирование при проведении лечебно-диагностической пункции сустава, внутрисуставных инъекций, артроскопии или эндопротезирования.
К категории лиц, имеющих повышенный риск развития инфекционного артрита, относятся пациенты, страдающие ревматоидным артритом, остеоартрозом, ИППП, алкогольной или наркотической зависимостью, иммунодефицитными состояниями, сахарным диабетом, ожирением, авитаминозами; испытывающие значительные физические (в т. ч. спортивные) нагрузки и пр.
Симптомы инфекционного артрита
Инфекционные артриты, вызванные неспецифической микрофлорой (стафилококками, стрептококками, синегнойной палочкой и др.), имеют острое начало с выраженными локальными и общими проявлениями. Местные признаки гнойного артрита включают резкую боль в покое, при пальпации, активных и пассивных движениях; нарастающую припухлость, изменение контуров сустава; местное покраснение и повышение температуры кожи. Следствием гнойно-воспалительной реакции служит нарушение функции конечности, которая принимает вынужденное положение. В большинстве случаев при остром инфекционном артрите развивается общая симптоматика - лихорадка, озноб, миалгия, потливость, слабость; у детей - тошнота и рвота.
Септический артрит обычно протекает в форме моноартрита коленного, тазобедренного или голеностопного сустава. Полиартриты обычно развиваются у лиц, получающих иммуносупрессивную терапию или страдающих суставной патологией. У наркозависимых пациентов часто отмечается поражение суставов осевого скелета, главным образом, сакроилеит. Инфекционный артрит, вызванный золотистым стафилококком, может привести к разрушению суставных хрящей буквально за 1-2 дня. При тяжелом течении гнойного артрита возможно развитие остеоартрита, септического шока и летальный исход.
Для инфекционного артрита гонококковой этиологии характерен кожно-суставной синдром (периартрит-дерматит), характеризующийся множественными высыпаниями на коже и слизистых (петехиями, папулами, пустулами, геморрагическими везикулами и др.), мигрирующими артралгиями, теносиновитами. При этом симптомы первичной урогенитальной инфекции (уретрита, цервицита) могут быть стертыми или вовсе отсутствовать. При гонорейном артрите чаще поражаются суставы кистей рук, локтевой, голеностопный, коленный суставы. Характерными осложнениями служат плоскостопие, деформирующий остеоартроз. Сифилитический артрит протекает с развитием синовита коленных суставов, сифилитического остеохондрита и дактилита (артрита пальцев рук).
Туберкулезный артрит имеет хроническое деструктивное течение с поражением крупных (тазобедренного, коленного, голеностопного, лучезапястного) суставов. Изменения суставных тканей развиваются в течение нескольких месяцев. Течение заболевания связано с местным синовитом и общей туберкулезной интоксикацией. Подвижность пораженного сустава ограничена болезненностью и мышечными контрактурами. При вовлечении в воспалительный процесс периартикулярных тканей могут возникать «холодные» абсцессы.
Артрит, ассоциированный с бруцеллезом, протекает на фоне симптомов общего инфекционного заболевания: волнообразной лихорадки, ознобов, проливных потов, лимфаденита, гепато- и спленомегалии. Характерны кратковременные миалгии и артралгии, развитие спондилита и сакроилеита.
Вирусные артриты обычно отличаются кратковременным течением и полной обратимостью происходящих изменений, без остаточных явлений. Отмечаются мигрирующие артралгии, припухлость суставов, болезненность движений. Длительность течения вирусного артрита может составлять от 2—3 недель до нескольких месяцев. Грибковый артрит часто сочетается с микотическим поражением кости. Заболевание характеризуется длительным течением, образованием свищей. В исходе инфекционного артрита грибковой этиологии может развиваться деформирующий остеоартроз или костный анкилоз сустава.
Диагностика
В зависимости от этиологии инфекционного артрита, пациенты могут нуждаться в консультации и наблюдении хирурга, травматолога, ревматолога, фтизиатра, инфекциониста, венеролога. В числе первоочередных мероприятий для установления диагноза выполняется УЗИ и рентгенография пораженных суставов. Рентгенологически при инфекционном артрите определяется остеопороз, сужение суставной щели, костный анкилоз, костные эрозии. Ультразвуковая диагностика выявляет изменения периартикулярных тканей, наличие внутрисуставного выпота. На ранних стадиях, когда рентгенографические признаки инфекционного артрита еще не обнаруживаются, могут использоваться более чувствительные методы - КТ сустава, МРТ, сцинтиграфия.
Важное значение для верификации этиологического фактора имеют данные диагностической пункции сустава, исследование синовиальной жидкости (микроскопия, цитология, посев на среды). Большую диагностическую ценность в определенных случаях представляют иммуноферментный анализ, бактериологическое исследование крови и отделяемого уретры, обзорное исследование мазков из половых путей. Установлению диагноза туберкулезного артрита способствует биопсия синовиальной оболочки сустава, обнаружение в организме других туберкулезных очагов, положительные туберкулиновые пробы. Инфекционный артрит дифференцируют с ревматоидным, подагрическим артритом, гнойным бурситом, остеомиелитом.
Лечение инфекционного артрита
В острой стадии лечение инфекционного артрита проводится стационарно. Осуществляется иммобилизация конечности на короткий срок с последующим постепенным расширением двигательного режима сначала за счет пассивных, затем - активных движений в суставе. В том случае, если произошло инфицирование протезированного сустава, проводится удаление эндопротеза. При гнойном артрите выполняется ежедневный артроцентез, лаваж сустава, по показаниям - артроскопическая санация сустава или артротомия с проточно-аспирационным промыванием.
Лекарственная терапия инфекционного артрита включает парентеральное назначение антибиотиков с учетом чувствительности выявленного возбудителя (цефалоспорины, синтетические пенициллины, аминогликозиды), дезинтоксикационные мероприятия. При вирусных артритах назначаются НВПС, при грибковой инфекции - антимикотические препараты, при туберкулезном артрите - специфические химиопрепараты. После купирования острых воспалительных явлений для восстановления функции сустава проводится комплекс ЛФК и физиотерапевтического лечения, бальнеотерапии, массажа.
Прогноз и профилактика
У трети больных, перенесших инфекционный артрит, отмечаются остаточные явления в виде ограничения подвижности суставов, контрактур, анкилозов. Септические артриты представляют серьезную угрозу: несмотря на возможности терапевтического и хирургического лечения, летальность при осложненном течении достигает 5-15%. К числу неблагоприятных прогностических факторов относятся ревматоидный артрит, септицемия, пожилой возраст, иммунодефицитные состояния. Профилактика артрита включает своевременную терапию общих инфекционных заболеваний, адекватные физические нагрузки, предупреждение травм суставов, защиту от ИППП, соблюдение требований асептики и антисептики при проведении хирургических манипуляций.
Читайте также:
