Краниосиностоз у ребенка и изменения глазницы при нем
Добавил пользователь Алексей Ф. Обновлено: 01.02.2026
Краниосиностоз - это преждевременное зарастание одного или нескольких швов черепа, приводящее к формированию характерной деформации. Под краниосиностозом понимают повреждение головного мозга, которое бывает при недостаточном расширения полости черепа в период наиболее активного роста мозга.
В странах СНГ (Украина, Россия, Белоруссия и т.д.) распознают заболевание несложно, но диагностируется оно в редких случаях. Диагноз ставится после 12 месяцев, из-за чего ухудшается прогноз и возникает масса осложнений.
Согласно международным данным, преждевременное закрытие одного из швов черепа в среднем фиксируют у одного из 1 тыс новорожденных, то есть процент больных среди грудничков составляет 0,02-4%. Частота синдромального краниостеноза 1:100 000-300 000.
Деление заболевания по причине возникновения было предложено в 1986 году M. Cohen:
Синдромальный, в свою очередь, делится на:
- Х-сцепленный краниосиностоз
- моногенный краниосиностоз
- синдромы, вызванные действием факторов внешней среды
- неполные синдромальные
- хромосомный краниосиностоз
По анатомическому признаку выделяют моносиностозы, полиностоз, пансиностоз.
Моносиностозы бывают таких видов:
- изолированный метопический краниосиностоз
- изолированный сагиттальный краниосиностоз
- изолированный коронарный двусторонний краниосиностоз
- изолированный коронарный односторонний краниосиностоз
- изолированный лямбдовидный двусторонний краниосиностоз
- изолированный лямбдовидный односторонний краниосиностоз
Почти всегда диагностируют моносиностоз, который представляет собой раннее закрытие 1 шва черепа. При включении в процесс двух швов и более диагностируют полисиностоз. Пансиностоз бывает в крайне тяжелых случаях. Изолированный краниосиностоз диагностируют, если при преждевременном синостозировании не имеются иные пороки развития у ребенка.
Что провоцирует / Причины Краниосиностоза:
Природа данного заболевания на сегодняшний день мало изучена. Но существует большое количество теорий возникновения краниостеноза. Теории говорят о таких причинах:
- гормональные
- внутриутробные
- наследственные нарушения
- сдавление головы плода в матке и пр.
Одним из факторов патогенеза официально признан медициной дефект в гене рецептора фактора роста фибробластов (FGFR) 1,2,3.
Основные швы свода черепа:
- коронарный
- сагиттальный
- метопический
- лямбдовидный
Если костный шов поражен, фиксируют компенсаторный рост костей перпендикулярно его оси, что называется в медлитературе законом Вирхова. В результате этого процесса возникает характерная деформация - своя для каждого из замкнутых швов. Сагиттальный краниостеноз вызывает скафоцефалию, а синостоз всего коронарного шва становится причиной плагиоцефалии. Если есть синостоз метопического шва, возникает тригоноцефалия.
Синостозирование всего лямбдовидного шва или его половины приводит к деформации затылочной области. Ее степень напрямую зависит не только от степени синостозирования и количества швов, включённых в деформацию, но и от состояния самого головного мозга. Например, если есть вместе с этим гидроцефалия, то тяжесть усиливается.
Патогенез (что происходит?) во время Краниосиностоза:
О преждевременном синостозировании швов черепа можно говорить, если рано закрылся большой родничок. Если при синдромальном синостозе в процесс вовлечено 2 и более швов и если есть сопутствующее расширение желудочков головного мозга, большой родничок может быть не закрытым, пока малышу не исполнится 3 года. При преждевременным синостозированием швов черепа обзорные рентгенограммы показывают пальцевые вдавления.
Рисунок пальцевых вдавлений становится сильнее, если другие компенсаторные механизмы не справляются с внутричерепной гипертензией. У новорожденных также могут быть видны пальцевые вдавления. Еще одним патогномичным признаком повышения давления всередине черепа является венозный застой на глазном дне и отёк соска зрительного нерва. Если у человека изолированный моносиностоз, выше названное явление может быть не зафиксировано. При полисиностозах внутричерепная гипертензия, которая существует уже долго, вызывает формирование частичной атрофии зрительных нервов.
Симптомы Краниосиностоза:
Сагиттальный краниосиностоз
При данном виде заболевания увеличивается передне-задний размер черепа, ширина же уменьшается. можно заметить, что голова ребенка резко вытянута в продольном направлении, а затылочная и лобная область нависают, виски при этом как бы вдавлены. Такие изменения приводят к тому, что лицо ребенка становится овальным и узким. Данный вид деформации носит название скафоцефалия или же ладьевидный череп.
Нетопический краниосиностоз (тригоноцефалия)
Среди изолированных краниосиностозов этот вид встречается реже всего. Формируется треугольная деформация лобной части головы, образуется костный киль, который идет от надпереносья до большого родничка. Наблюдают гипотеллоризм. Тригоноцефалию большинство врачей рассматривает как составляющую таких синдромов как Oro-facio-digital или Opitz. С ростом ребенка деформация лба становится не такой заметной за счет того, что вершины гребня сглаживаются, а лобные пазухи развиваются. Но всё же видна кривизна лобной кости, есть разворот надглазничных краёв кнаружи, остается гипотеллоризм. Могут быть повреждения головного мозга, но их нельзя спрогнозировать. Вероятны нарушения зрения, есть задержка в развитии интеллекта ребенка.
Односторонний коронарный краниосиностоз
Коронарный шов при рассматриваемой патологии располагается по перпендикуляру к срединной оси, в его составе наблюдается две равноценные половины. Если преждевременно заращивается одна из них, возникает типичная асимметричная деформация, которая в медицинской литературе называется плагиоцефалией. У ребенка уплощается верхнеорбитальный край орбиты и лобной кости на той стороне, которая поражена. А другая половина лба нависает - компенсаторный механизм развития.
Чем старше ребенок становится, тем больше проявляется уплощение скуловой области, а нос искривляется в непораженную сторону. Примерно с 6-7 лет начинает деформироваться прикус, потому что высота верхней челюсти становится всё больше. Следствием этого становится смещение нижней челюсти на стороне преждевременно закрывшегося шва.
Нарушается зрения при этом виде краниосиностоза, чаще всего это косоглазие. Плагиоцефалию можно принять за особенности послеродовой конфигурации головы, но она в первые 14-21 дней жизни не исчезает.
Двусторонний коронарный краниосиностоз
Он встречается примерно в 15-20 случаев из 100. В таких случаях формируется широкий уплощенный с плоским высоким лбом, при этом верхнеорбитальные края уплощены. Такая форма имеет называние «брахицефалия». Если случаи тяжелые, это распознается по башенной форме головы, она заострена кверху, что именуется акроцефалией.
Неврологическая картина неспецифична, в более ранние сроки проявляются сильнее офтальмологические и неврологические явления. Предположительно, это имеет связь с большой протяженностью шва.
Лямбдовидный краниосиностоз
Лямбдовидкый шов, аналогично коронарному, делится на 1 части в точке соприкосновения с сагиттальным швом. Потому у ребенка может быть одностороннее или же двустороннее повреждение.
Почти во всех случаях наблюдают односторонний характер поражения при рассматриваемой форме краниосиностоза. Появляется уплощение затылочной части, формируется затылочная плагиоцефалия. Диагностировать этот синостоз очень трудно, потому что одностороннее заращение затылка в большинстве случаев расценивается диагностами как «позиционное», возникающее по причине вынужденного положения головы малыша на боку. Такое положение бывает, когда у ребенка одностороннее повышение тонуса мышц или при диагнозе кривошеи.
Синостоз в таких случаях можно отличить по тому, что с возрастом она практически не меняется, хотя определяется еще при рождении ребенка. Позиционная плагиоцефалия прогрессирует в значительной мере, когда ребенку проводят физиотерапию. Под волосами малыша деформация видна лишь немного, нет ярких неврологических проявлений. Потому лямбдовидный синостоз в этой группе болезней диагностировать тяжело. Тем не менее, рекомендуется ранняя диагностика и правильное лечение, потому что существует риск неврологических нарушений.
Синдромальный краниосиностоз
Это самая редкая и весьма сложная группа врождённых заболеваний черепно-лицевой области. Сложна хирургическая коррекция, а также весьма сложно сделать прогноз психического и неврологического развития. У детей нарушаются не только рост костей лицевого черепа, но возникают проблемы с дыханием, зрением, выражена косметическая деформация.
Основной симптом: брахицефалия на фоне преждевременного синостозирования коронарного шва. Верхняя челюсть недоразвивается, потому существует вдавленная деформация лица с экзофтальмом и орбитальным гипертеллориэмом. Процесс вскармливая грудничка нарушается, потому что ему тяжело дышать, к тому же нарушено правильное положение челюстей.
При синдромальных краниосиностозах довольно часто зарастает коронарный и другие швы, что приводит к краниостенозу. Потому кроме проблем с дыханием и питанием ребенок также получает неврологические нарушения. В таких случаях важно хирургическое вмешательство на ранних сроках. У многих детей с синдромальными краниосиностозами резко увеличен большой родничок, может быть расширение сагиттального шва по всей длине. При диагностике это дает определенные сложности, потому что расширенный родничок сочетается с преждевременным зарастанием швов.
Пациенты с синдромальными синостозами при неквалифицированном уходе умирают до 12 месяцев жизни в ходе частых и тяжелых респираторных болезней, осложнениями которых являются пневмонии. Если нет хирургического лечения для таких больных, позже у детей наблюдают неврологические и психические проблемы.
Диагностика Краниосиностоза:
Эффективны такие инструментальные методы диагностики как КТ (компьютерная томография) с 3-мерным ремоделированием изображения костей свода черепа и лица. Исследование обнаруживает признаки гипертензии внутри черепа, подтверждает стеноз в случае изолированного повреждения, позволяет врачам установить все заинтересованные швы в случаях полисиностоза.
Преждевременное синостозирование черепных швов можно выявить при осмотре врача. Краниосиностоз заметен по форме головы ребенка. У таких детей нестандартная форма черепа, что совмещается с деформацией лицевого скелета. Если у ребенка синостозирование более 2 швов, есть четкая тенденция к увеличению степени неврологического дефицита пропорционально количеству заинтересованных швов.
При поражении более 2 швов диагностируют краниостеноз. Неврологические проявления могут появляться в возрасте 2-3 лет, как правило. Но при такой поздней диагностике уже всегда обнаруживают повреждения головного мозга вследствие болезни.
Дифференциальная диагностика
Деформации черепа у ребенка возникают не только от раннего синостозирования швов. Или же краниосиностоз может возникать вследствие какого-то повреждения головного мозга, что приводит к остановке процессов его роста. В таких случаях операции нужны только с косметическими целями, потому что функциональных продвижений после хирургического вмешательства у малыша, к сожалению, уже не будет.
Наиболее частый пример несиностотической деформации черепа - позиционная плагиоцефалия. Голова меняется у новорожденного ребенка, ограничена его спонтанная двигательная активность, потому что голова повернута в одну или другую сторону. Причина такого состояния часто в кривошеи или дистонических расстройствах, которые являются следствием перинатальной энцефалопатии.
Отличие позиционной деформации черепа от краниосиностоза у новорожденных в том, что она проявляется в первые недели после рождения малыша. А синостоз есть уже при рождении ребенка. Деформация может стать значительно меньшей или же вовсе пропадает, если за ребенком правильно ухаживают, проводят ЛФК, физиопроцедуры, массаж и нормализируют положение его головы при помощи различных приспособлений.
Выбухания или западения отдельных областей головы наблюдают, когда в анамнезе указано какое-либо отклонение в нормальном течении родов или раннего постнатального периода.
Краниосиностоз следует также дифференцировать с микроцефалией у детей. Для нее также типично преждевременное закрытие родничков и швов черепа. В части случаев может быть истинное синостозирование отдельных черепных швов в неадекватные сроки. При микроцефалии у новорожденного синостозирование швов возникает постепенно. Отставание психомоторного развития у детей с микроцефалией возникает раньше и всегда намного тяжелее таковой при краниостенозе.
Микроцефалия отличается от краниосиностоза, прежде всего, признаками повреждения головного мозга и отсутствием признаков увеличения внутричерепного давления. Обнаружить это можно при помощи нейровизуализирующих методов, например, КТ или МРТ.
Лечение Краниосиностоза:
Лечение краниосиностоза заключается в том, что проводят хирургическое вмешательство в специализированной клинике. На сегодня методики настолько отработаны, что у пациентов почти никогда не наблюдается осложнений. Чем раньше диагностировали краниосиностоз у ребенка, тем больше шансов на успешный исход операции, лучше косметический результат (вид лица и черепа).
Головной мозг активнее всего растет, пока ребенку еще нет 2-х лет. К моменту 2-летия ребенка его мозг уже имеет 90% объёма взрослого. Потому предотвратить краниостеноз можно только при помощи раннего оперативного вмешательства. Врачи считают, что рассматриваемое заболевание можно эффективно лечить в возрасте 6-9 месяцев. Поскольку в таком возрасте легко манипулировать костями черепа грудничка, облегчено окончательное ремоделирование формы черепа быстро растущим мозгом. В возрасте 6-9 месяцев у ребенка полнее и быстрее заживают остаточные костные дефекты.
Лечение наиболее эффективно при сотрудничестве челюстно-лицевого хирурга и нейрохирурга. Оперативное лечение заключается в ремоделировании костей свода черепа. Для этого кости деформированных участков снимают и переставляют в правильное анатомическое положение, вследствие чего увеличивается полость черепа.
К каким докторам следует обращаться если у Вас Краниосиностоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Краниосиностоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Краниосиностоз
Краниосиностоз - это заболевание, основным симптомом которого является деформация мозгового отдела черепа, возникающая вследствие преждевременного зарастания костных швов. Клиника включает в себя деформации черепа, симптомы внутричерепной гипертензии, патологию зрительного нерва, отставание в психическом развитии. Редко заболевание сопровождается аномалиями костей лицевого черепа. Диагностика заключается в оценке степени зарастания черепных швов и определении костных дефектов путем физикального обследования, рентгенографии, КТ и МРТ. Основное лечение - ранняя хирургическая коррекция формы костей черепа.

Общие сведения
Краниосиностоз - это патологическое состояние в педиатрии, возникающее на фоне раннего зарастания черепных швов, характеризующееся деформацией черепной коробки и нарушением развития тканей головного мозга. В среднем распространенность разных форм заболевания в станах СНГ составляет 0,03-3,5% от всех новорожденных. Мужской пол более склонен к развитию данной патологии. Наиболее распространенный вариант - моносиностоз. Чаще всего наблюдается преждевременное зарастание сагиттального шва (скафоцефалия) - 50-65% от всех краниосиностозов. Самой редкой и прогностически неблагоприятной является синдромальная форма, при которой имеется высокий риск летального исхода на первом году жизни ребенка. При своевременной диагностике и адекватном лечении в первые 6-9 месяцев жизни дальнейшее развитие пациента проходит без отклонений.

Причины краниосиностоза
Точная этиология краниосиностоза не установлена. Согласно выдвинутым теориям, данное заболевание может развиваться в результате внутриутробного нарушения гормонального фона ребенка, перинатальных травм и сдавливания костей черепа в полости матки. Также данная патология возникает при наследственных патологиях - синдроме Апера, синдроме Крузона и синдроме Пфайффера. Доподлинно известна одна из ведущих причин развития краниосиностоза - аномалия гена, отвечающего за образование рецепторов фактора роста фибробластов (FGFR типы I, II и III).
Патогенетически краниосиностоз обусловлен преждевременным синостозированием одного или сразу нескольких черепных швов: коронарного, сагиттального, лямбдовидного или метопического. На фоне этого, согласно закону Вирхова, возникает компенсаторный рост костной ткани в перпендикулярном направлении, из-за чего формируется деформация черепа. Полисиностоз (а зачастую - и моносиностоз) часто сопровождается внутричерепной гипертензией, которая может проявляться неврологическими нарушениями вследствие сдавливания коры головного мозга, венозным застоем глазного дна, отеком диска зрительного нерва, а при длительном течении - полной атрофией зрительного нерва и потерей зрения.
Классификация краниосиностоза
Краниосиностоз, согласно этиологическим факторам, разделяют на две группы:
- Синдромальный. В данном случае патология сочетается с другими врожденными пороками. Сюда относятся сцепленные с Х-хромосомой, моногенные, хромосомные и другие краниосиностозы. Например - комбинация синостоза с дисплазией костей лицевого черепа, синдром Смита-Лемли-Опица или рото-пальце-лицевой синдром.
- Несиндромальный. Это изолированная форма, которая возникает самостоятельно и не имеет сопутствующих заболеваний.
В зависимости от количества заросших черепных швов выделяют:
- Моносиностоз. Характеризуется поражением только 1 шва. В случае с коронарным и лямбдовидным швом зарастание может быть одно- или двухсторонним. Наиболее распространенная форма.
- Полисиностоз. В патологический процесс втягиваются 2-3 шва.
- Пансиностоз. При этой форме наблюдается сращивание всех костных швов черепа ребенка. Встречается крайне редко.
Симптомы краниосиностоза
Клинически краниосиностоз проявляется с момента рождения ребенка. Для всех форм характерны плагиоцефалия и раннее закрытие большого родничка (в норме это происходит в 12-18 месяцев). Только при полисиностозе или сопутствующей гидроцефалии он может оставаться открытым до 3-х летнего возраста. Также при краниосиностозах зачастую наблюдается повышение внутричерепного давления, которое может проявляться неврологическими нарушениями: беспокойством, интенсивным плачем, тошнотой и рвотой, нарушением сна, снижением аппетита, позитивным симптомом Грефе, судорогами.
Каждая из форм заболевания имеет характерные клинические особенности. Краниосиностоз стреловидного шва (скафоцефалия или ладьевидный череп) характеризуется увеличением переднезаднего размера головы ребенка при недостаточности ее ширины. Визуально определяется вытягивание черепа, «вдавливание» височных областей, «нависание» лба и затылочной части, сужение лица и приобретение им овальной формы. Пальпаторно над местом прохождения стреловидного шва выявляется костный гребень. В раннем возрасте возможна задержка психического развития.
Зарастание лямбдовидного шва чаще всего носит односторонний характер и проявляется уплощением затылочной области. Является трудно диагностируемой формой, поскольку плагиоцефалия практически незаметна под волосами, а неврологические нарушения минимальны. При взрослении пациента динамика заболевания практически отсутствует.
Коронарный или венечный краниосиностоз может быть как одно-, так и двухсторонним. Зарастание только одной половины шва сопровождается типичной деформацией черепа ребенка - уплощением лобной кости и верхней части глазницы с пораженной стороны. При этом противоположная половина компенсаторно «нависает». Со временем развиваются искривление носа в противоположную сторону, уплощение скулы, нарушение прикуса и косоглазие. Двухсторонний коронарный краниосиностоз проявляется широким, плоским и высоким лбом с уплощенными глазничными краями лобной кости, редко - башенной деформацией черепа (акроцефалией). Неврологические нарушения неспецифичны и аналогичны другим формам.
Нетопический краниосиностоз или тригоноцефалия характеризуется развитием треугольного лба с костным килем, проходящим от глабеллы до большого родничка. Также наблюдается гипотелоризм - смещение глазниц кзади с уменьшением межглазничного промежутка. Со временем происходит некоторое сглаживание костного гребня и нормализация формы лба. В половине случаев возникают нарушения зрения и отставание в психическом развитии.
Синдромальный краниосиностоз является самой редкой и тяжелой формой. Помимо плагиоцефалии отмечается дисплазия костей лицевой части черепа, из-за чего возникают дыхательная недостаточность, нарушение приема пищи и патология зрения. Характеризуется синостозом венечного шва и, как результатом - брахицефалической формой головы ребенка. Также возникают гипоплазии костей верхней челюсти, выпячивание глазных яблок из орбит, гипертелоризм. Часто наблюдается значительное расширение родничка и расхождение стреловидного шва. Без лечения у детей развивается выраженное отставание в психическом развитии, зачастую они погибают на протяжении первых 12 месяцев жизни от ОРВИ, осложнившихся пневмонией.
Диагностика краниосиностоза
Диагностика краниосиностоза базируется на физикальном осмотре и инструментальных методах исследования. Анамнез нередко малоинформативен, но его данные позволяют педиатру проследить динамику клинической симптоматики, если таковая имеет место. Важным моментом становится визуальный осмотр ребенка, который дает возможность обнаружить характерные деформации черепа, аномалии костей и т. д. Лабораторные анализы специфических изменений не выявляют и могут использоваться с целью определения генетической патологии или диагностики осложнений.
Обязательными являются инструментальные методы, позволяющие визуализировать костные деформации и оценить степень поражения тканей головного мозга. Сюда относятся нейросонография, рентгенография, компьютерная и магнитно-резонансная томография. Нейросонография используется с целью оценить состояние тканей головного мозга и размеры желудочков, выявить внутричерепную гипертензию. На рентгенограмме удается определить нарушения структуры костей, окостенение черепных швов, а при повышенном внутричерепном давлении - усиление пальцевых вдавлений. КТ и МРТ применяются для получения более информативных результатов. При подозрении на поражение зрительной системы проводится офтальмоскопия, позволяющая обнаружить поражение диска зрительного нерва. Рекомендованы консультации нейрохирурга и офтальмолога.
Дифференциальная диагностика краниосиностоза осуществляется с позиционной плагиоцефалией, родовой травмой новорожденных (кефалогематомой, подапоневротическим кровоизлиянием, переломом костей черепа), кистами головного мозга, рахитом и микроцефалией.
Лечение краниосиностоза
Основное лечение краниосиностоза - хирургическая коррекция костной деформации черепа. Оптимальное время для проведения оперативного вмешательства - первые 6-9 месяцев жизни ребенка. Данные сроки обусловлены тем, что в этом периоде наблюдается наиболее интенсивное развитие тканей головного мозга, которому может препятствовать деформация черепной коробки. Кроме того, кости черепа в этом возрасте быстро восстанавливают свою структуру без развития осложнений. Объем и техника операции зависят от формы краниосиностоза и сопутствующих патологий. В 2-3-х летнем возрасте коррекция проводится исключительно с целью ликвидировать косметический дефект. Помимо хирургического лечения осуществляется изменение рациона ребенка в соответствии с возрастными требованиями. При развитии интеркуррентных заболеваний показана медикаментозная терапия.
Прогноз и профилактика краниосиностоза
Прогноз для детей с краниосиностозом напрямую зависит от формы заболевания, своевременности диагностики и эффективности оперативного вмешательства. При качественном проведении лечебных мероприятий исход заболевания, как правило, благоприятный. Прогностически неблагоприятной принято считать синдромальную форму краниосиностоза.
Специфической профилактики для данной патологии не существует. Неспецифические меры подразумевают медико-генетическую консультацию семьи и планирование беременности, охрану здоровья женщины при вынашивании ребенка, рациональное питание, отказ от вредных привычек и исключение всех потенциальных этиологических факторов развития краниосиностоза.
Плагиоцефалия
Плагиоцефалия - это деформация головы, которая возникает внутриутробно или в первые месяцы жизни, характеризуется асимметрией либо искривленной косой формой черепа. С одной стороны череп выдается вперед, с другой - назад. Патология развивается вследствие сдавления головы или преждевременного окостенения швов. Часто сопровождается вторичными лицевыми деформациями. Диагностируется на основании данных внешнего осмотра, результатов рентгенографии, компьютерной томографии. В зависимости от причины развития плагиоцефалии требуются консервативные мероприятия или хирургическое вмешательство.
МКБ-10


Плагиоцефалия - собирательный термин, включающий ассиметричные деформации головы различной этиологии. Достаточно широко распространена. По разным данным, обнаруживается у 1-5% детей младше 1 года. Патология, которая формируется на фоне сдавления, как правило, не влечет за собой негативных последствий, за исключением косметического дефекта, лечится консервативно. При образовании краниосиностозов возможно повышение внутричерепного давления, другие негативные последствия, требуются операции.
Причины плагиоцефалии
Голова ребенка может деформироваться в результате сдавления, которое происходит внутриутробно либо в раннем возрасте. Причинами сдавления после рождения являются кривошея, длительное пребывание в одном положении. У младенцев с кривошеей частота патологии достигает 30%. В остальных случаях распространенность в значительной степени определяется врачебными рекомендациями.
Так, в 90 годы прошлого века родителям стали советовать укладывать детей на спину, чтобы избежать развития синдрома внезапной детской смерти, малыши стали чаще лежать в этом положении не только во сне, но и во время бодрствования. В результате позиционная плагиоцефалия в тот период начала выявляться у каждого четвертого или пятого ребенка. Вероятность формирования данной разновидности деформации в каждом конкретном случае определяется активностью малыша, регулярностью изменения положения его тела родителями.
Раннее заращение швов между костями черепа (преждевременное образование синостозов) может быть спорадическим или передаваться по наследству. Семейные формы болезни составляют 8,4-9,5% от общего числа случаев синостоза. У пациентов обнаруживаются мутации генов TWIST, FGFR3 и FGFR2. Количество сращений варьируется. Девочки страдают чаще мальчиков. Более чем в 60% случаев синостоз выявляется справа.
Классификация
С учетом этиофакторов различают три варианта плагиоцефалии:
- Синостозная. Может протекать с заращением венечного, лямбдовидного, лобно-клиновидного, лобно-решетчатого шва.
- Компенсаторная. Лямбдовидный шов зарастает на одной стороне, лобная кость компенсаторно растет и выбухает с другой.
- Деформационная. Синостозы отсутствуют, деформация обусловлена позиционным сдавлением головы.
При вовлечении венечного шва формируется лобная плагиоцефалия, при поражении лямбдовидного - затылочная. Наиболее распространенным вариантом является сращение венечного шва, патология выявляется у 0,04-0,1% младенцев. Реже всего встречается синостоз лямбдовидного шва, частота составляет 1 случай на 150 тысяч детей.
Симптомы
Тяжесть плагиоцефалии существенно варьируется, у одних детей изменения едва заметны, у других бросаются в глаза из-за резкой асимметрии мозговой части черепа, выраженного смещения лицевых структур. Задняя часть головы справа или слева уплощена, передняя с другой стороны компенсаторно выдается кпереди. У ряда пациентов оси черепа смещаются на 20 и более градусов. Внешний вид больного в некоторой степени определяется характером патологии, что позволяет заподозрить определенный вид плагиоцефалии по результатам физикального обследования.
Синостозная лобная плагиоцефалия
Лоб со стороны синостоза сглажен, противоположная лобно-теменная зона выбухает. Из-за сопутствующего преждевременного закрытия других швов деформируется основание черепа. В результате форма клиновидной кости изменяется, сама кость смещается, что обуславливает характерные лицевые дефекты. Глазница с больной стороны укорачивается, западает и сдвигается кверху. Развивается экзофтальм.
На фоне вторичных нарушений прикрепления глазодвигательных мышц возникают проблемы со зрением. Ухо, нос, скуловые кости и челюсти также перемещаются. Основание носа и скула на стороне синостоза выстоят, ушная раковина поднимается кверху и располагается несколько кпереди. Подбородок и кончик носа смещаются в противоположную сторону.
Компенсаторная плагиоцефалия
Во время осмотра черепа во фронтальной плоскости обнаруживается выбухание темени со здоровой стороны, затылочной части и сосцевидного отростка - с больной. В результате голова при взгляде сверху выглядит трапециевидной. В отличие от других разновидностей плагиоцефалии, лицо не изменено.
Деформационная плагиоцефалия
Лоб выстоит справа, затылок - слева или наоборот. Из-за отсутствия сращений череп остается достаточно эластичным, поэтому его укорочение отсутствует. Наблюдается смещение всех структур по оси. Корень носа отклонен к выбуханию лба, глазная щель на этой стороне уменьшена, ухо сдвинуто кзади и книзу. Подбородок «уравновешивает» вышележащие структуры, смещаясь к сглаженной части лба.
У больных без кривошеи превалирует уплощение одной половины черепа. При наличии кривошеи асимметрия приобретает более выраженный двухсторонний характер. Вдавленность правой затылочной и левой лобной части говорят о левосторонней плагиоцефалии, сдавление левой затылочной и правой лобной зоны - о правосторонней. Отмечается смещение длинной оси черепа в сторону от центральной линии. Сверху голова выглядит, как скошенный параллелограмм.
Осложнения
По данным большинства исследований, патология чаще протекает благоприятно и не вызывает никаких последствий, кроме косметических дефектов. В отдельных источниках сообщается, что у некоторых пациентов с деформационной плагиоцефалией возникали незначительные затруднения при обучении в младших классах. Вместе с тем, существуют работы, в которых указывается на негативное влияние синостозного типа болезни на развитие детей в старшем возрасте.
У четверти больных были выявлены сложности при формировании речи и трудности в обучении. Почти у половины наблюдались функциональные проблемы различной степени выраженности. Многие авторы сообщают о риске возникновения внутричерепной гипертензии и неврологических нарушений.
Диагностика
Первичная диагностика врожденной плагиоцефалии осуществляется неонатологом, приобретенной - врачом-педиатром. Для дальнейшего обследования пациентов направляют к нейрохирургу. Особенности патологии определяют с учетом данных осмотра и результатов аппаратных исследований. Детям назначают рентгенографию и компьютерную томографию. На рентгенограммах выявляют нарушения костной структуры, окостенение швов. По данным КТ черепа у ребенка составляют детальное представление о форме и тяжести изменений. По результатам обследования определяют тактику лечения и необходимость оперативного вмешательства.
Лечение
Терапия позиционной плагиоцефалии
Хирургические вмешательства не требуются, коррекция осуществляется с использованием консервативных методов. Основную роль играют профилактические мероприятия, позволяющие предупредить формирование и усугубление перекоса. Родителям советуют регулярно переворачивать ребенка на живот за исключением времени сна. Многие младенцы с плагиоцефалией не любят данное положение тела, поэтому для предупреждения плача и попыток переворота внимание малыша советуют отвлекать общением и яркими игрушками.
Еще одной мерой, позволяющей предотвратить развитие и прогрессирование деформационной разновидности болезни, является поочередное укладывание то на один, то на другой бок. Поскольку дети не любят лежать лицом к стене, при сопротивлении и переворотах стоит поворачивать кроватку либо занимать внимание ребенка яркими предметами. При ранней диагностике перечисленных мероприятий достаточно, чтобы обеспечить восстановление нормальной формы головы в период активного роста черепа.
При неэффективности метода применяют корригирующий пластиковый шлем, который изготавливают индивидуально с учетом параметров головы пациента. Данное приспособление представляет собой полузакрытую конструкцию, которая уравнивает давление на различные части черепа и стимулирует его рост в нужном направлении. Ранее для этой цели использовали гипсовые повязки, но в настоящее время их накладывают редко из-за более высокого уровня дискомфорта для ребенка и сложностей в уходе для родителей.

Наибольшая результативность отмечается при проведении лечения в период от полугода до полутора лет - в это время мозг достаточно, но не слишком быстро растет, диаметр головы каждый месяц увеличивается примерно на полсантиметра, что позволяет скорректировать возникшее нарушение. После 1,5 лет методика малоэффективна, поскольку рост головы существенно замедляется. До 6 месяцев данный способ применять не рекомендуется, так как мозг растет очень быстро, ношение шлема может стать причиной задержки развития церебральных структур.
Лечение других форм плагиоцефалии
При незначительной выраженности компенсаторного типа заболевания коррекция не требуется. При взрослении волосы ребенка полностью скрывают косметический дефект. В тяжелых случаях показано объемное вмешательство - тотальная реконструкция черепа.
Из-за значительных эстетических дефектов (в том числе - лицевой части черепа), функциональных нарушений и угрозы развития осложнений синостозная плагиоцефалия рассматривается, как показание к оперативному лечению. Оптимальные сроки коррекции окончательно не определены. Одни специалисты считают, что наилучшим периодом для применения хирургических методик являются первые три месяца жизни. Другие указывают на отсутствие значимых различий между отдаленными результатами у пациентов шести месяцев и полутора лет.
Достижение удовлетворительного результата возможно в возрасте до 3 лет, но эффективность метода снижается по мере взросления. В ходе операции осуществляют реконструкцию лобных и верхнеорбитальных отделов черепа. Формируют костные лоскуты, перемещают верхний край глазницы. При необходимости под западающие части подкладывают рассасывающиеся пластины или костные вставки. Кости фиксируют минивинтами и минипластинами.
В послеоперационном периоде назначают анальгетики, проводят антибиотикотерапию. При необходимости для окончательного устранения деформации дополнительно используют пластиковые шлемы. Нерассасывающиеся конструкции в последующем удаляют. Осуществляют наблюдение для оценки особенностей развития и неврологического статуса ребенка, своевременного выявления рецидивов.
Прогноз
При адекватном консервативном лечении прогноз благоприятный. Форма черепа успешно корректируется, косметический дефект исчезает или становится минимально выраженным. Отдаленные результаты хирургических вмешательств в большинстве случаев хорошие. Лицевые деформации самопроизвольно устраняются после исправления перекоса головы. Смещение глазницы полностью исчезает или значительно уменьшается у 81% пациентов. Вероятность неудовлетворительного исхода операции с необходимостью повторной коррекции возрастает у больных с генетическими нарушениями.
Профилактика
Профилактика наследственной плагиоцефалии и искривлений в результате внутриутробного сдавления не разработана. Для предупреждения позиционных нарушений необходимо регулярно менять положение ребенка, следить, чтобы он достаточно лежал на животе и на обоих боках. При выявлении первых признаков болезни необходимо обратиться к врачу для своевременного устранения патологии.
1. Хирургическое лечение несиндромальных краниосиностозов у детей. Клинические рекомендации/ Ассоциация нейрохирургов России - 2015.
2. Семиотика детских болезней. Симптомы и синдромы поражения органов и систем. Учебно-методическое пособие/ Твардовский В.И. и др. - 2017.
Краниосиностоз у ребенка и изменения глазницы при нем
ФГБУ "Федеральный центр нейрохирургии" Министерства здравоохранения РФ, Тюмень
ФГБУ «Федеральный центр нейрохирургии» Министерства здравоохранения РФ, Тюмень
Клиническая картина несиндромальных краниосиностозов у детей раннего возраста
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2015;115(8): 18‑22
Цель исследования — изучение клинических проявлений несиндромальных краниосиностозов (НеКС) у детей. Материал и методы. Проведен анализ 56 случаев различных форм НеКС. Всем детям с целью уточнения и верификации диагноза была выполнена КТ с 3D-реконструкцией черепа. Результаты и заключение. Соотношение НеКС распределилось следующим образом: у 28 (50%) детей имелась скафоцефалия, у 21 (38%) — тригоноцефалия, у 7 (12%) — различные формы плагиоцефалий. На момент поступления в клинику у 25 (43%) детей был диагноз перинатального поражения ЦНС. 10 (18%) детей родились недоношенными. У 33 (59%) были выявлены различные отклонения в неврологическом статусе. Симптоматика при НеКС отличалась полиморфностью, с чем, вероятно, связано увеличение числа детей с поздно диагностированными краниосиностозами. В отношении прогноза особенно важна максимально ранняя диагностика НеКС, что является основой для применения при хирургическом лечении самых малоинвазивных методик, при этом возраст ребенка имеет основное значение.
Несиндромальные краниосиностозы (НеКС) часто встречаются среди детей и проявляются многочисленными сочетанными и изолированными функциональными и косметическими дефектами, которые могут влиять на нормальное развитие ребенка. Частота НеКС составляет от 0,3 до 1,4 случая на 1000 новорожденных [1—4]. Считалось, что неврологическая симптоматика при НеКС нехарактерна [5]. В настоящее время накапливается все больше сведений о том, что изменения в неврологическом статусе при НеКС у детей встречаются чаще, чем предполагалось. Результаты современных исследований показали, что они могут проявляться гипертензионно-гидроцефальным синдромом, офтальмологическими нарушениями [6, 7]. Кроме того, НеКС сопровождаются выраженными косметическими дефектами, что в дальнейшем может ухудшить социальную адаптацию ребенка.
К НеКС относят скафо- (зарастание сагиттального шва) (рис. 1, а), тригоноцефалию (зарастание метопического шва) (рис. 1, б), одностороннее зарастание коронарного (гемикоронарный краниосиностоз — ГКС) (рис. 1, в) или половины лямбдовидного шва (гемилямбдовидный краниосиностоз — ГЛС) (рис. 1, г), что приводит к передней или задней плагиоцефалии соответственно.
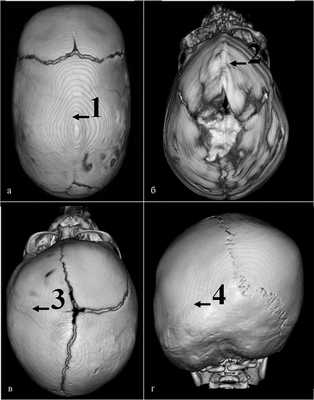
Рис. 1. Основные формы НеКС (по данным КТ с 3D-реконструкцией черепа). а — скафоцефалия (1 — отсутствие сагиттального шва); б — тригоноцефалия (2 — килевидная деформация лобной кости); в — ГКС (3 — отсутствие половины коронарного шва); г — ГЛС (4 — отсутствие половины лямбдовидного шва).
Скафоцефалия является самой распространенной формой НеКС — от 40 до 60%. Встречается с частотой от 0,2 до 1 на 1000 новорожденных, чаще (70—90%) у мальчиков [8]. Скафоцефалия — изолированный моносиностоз и не связана с каким-либо клиническим синдромом, от 2 до 6% детей с этим заболеванием являются близкими родственниками [9]. Характеризуется выраженным увеличением лобно-затылочного и уменьшением бипариетального размеров черепа, который ограничен из-за зарастания шва. При данной форме череп становится узким и вытянутым в продольном направлении, что носит компенсаторный характер (рис. 2, а).
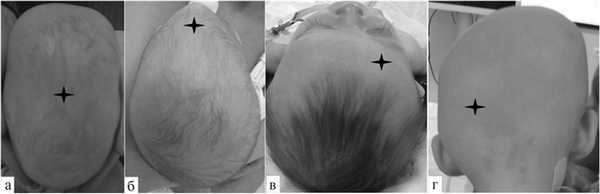
Рис. 2. Характерные изменения формы черепа при различных НеКС. а — скафоцефалия; б — тригоноцефалия; в — ГКС; г — ГЛС (значком отмечены области поражения черепных швов.
Тригоноцефалия встречается в 10% случаев [10, 11], чаще (75—85%) у мальчиков [8]. Данный вид краниосиностоза может иметь генетическую природу вследствие аномалий хромосом 3, 9, 11 и сочетаться с другими аномалиями развития нервной системы [12, 13]. Прогнозировать степень повреждения головного мозга при данном заболевании невозможно. Тригоноцефалия чаще остальных НеКС сопровождается когнитивными нарушениями. У больных практически с равной частотой могут отмечаться как хорошая компенсация, так и выраженные нарушения со стороны интеллекта и органа зрения [14]. Проявляется формированием треугольной деформации лба с образованием костного киля, идущего от надпереносья до большого родничка (БР). Обращает внимание четкая треугольная деформация с вершиной в области глабеллы. Верхние и наружные края орбит смещаются кзади, что сопровождается разворотом плоскости орбит кнаружи и уменьшением межорбитального расстояния, возникает гипотелоризм [15]. Деформация настолько своеобразна, что дети с тригоноцефалией часто консультируются генетиками и наблюдаются как носители наследственных неврологических синдромов. С возрастом происходит небольшое исправление деформации лба за счет сглаживания вершины гребня и развития лобных пазух, но сохраняются выраженная кривизна лобной кости, гипотелоризм и разворот надглазничных краев кнаружи (рис. 2, б).
ГКС встречается с частотой 1 на 10 000 новорожденных (17—25% всех НеКС), в 76% — у девочек [16]. Чаще поражается правая половина коронарного шва [17]. При ГКС возникают уплощение верхнего края орбиты и лобной кости на стороне поражения с компенсаторным нависанием противоположной половины лба, ипсилатеральное уплощение скуловой области и искривление носа в ту же сторону. Также ГКС проявляется деформацией прикуса, связанной с увеличением высоты верхней челюсти и, как следствие, смещением нижней челюсти на стороне преждевременно закрывшегося шва. Нарушения черепной иннервации представлены чаще всего односторонним косоглазием у 50—60% пациентов. Его причинами являются смещение укороченной передней черепной ямки, деформация верхней стенки орбиты и блока с вовлечением внутренней косой мышцы [18] (рис. 2, в).
Распространенность ГЛС составляет от 0,9 до 4% [9]. Диагностика его затруднена, так как одностороннее уплощение затылка часто рассматривается как позиционное, обусловленное вынужденным положением головы ребенка на боку. Поэтому данная форма чаще других расценивается как особенность послеродовой конфигурации головы, однако не исчезает в первые недели жизни, а наоборот, с возрастом прогрессирует (рис. 2, г).
Коррекция деформации черепа при НеКС возможна только хирургическим путем. Для достижения максимального функционального и косметического эффектов необходимо раннее хирургическое лечение детей с НеКС. Поэтому раннее выявление детей с данной патологией носит принципиальный характер [19, 20]. Необходимость хирургического лечения детей в таком возрасте диктует целесообразность применения самых малоинвазивных способов. Именно к таким методам относится эндоскопическая коррекция, которая позволяет минимизировать хирургическую агрессию и не имеет ряда недостатков, которыми обладает традиционная хирургия при НеКС. Хирургические аспекты коррекции различных форм НеКС с применением этого метода были изложены нами ранее [21—23].
Длительный период наблюдения за детьми с различными видами НеКС с хорошими функциональными и косметическими результатами после эндоскопической коррекции, а также отсутствие хирургических осложнений позволяют нам сделать вывод о целесообразности и безопасности применения данного метода в клинике. Отмечается увеличение числа детей старшего возраста со сформировавшимися краниосиностозами. Отметим, что все эти пациенты наблюдались у неврологов и педиатров по месту жительства, что позволяет говорить о недостаточном знании клинических проявлений данной патологии специалистами поликлинической службы.
Цель настоящей работы — изучение клинических проявлений НеКС у детей.
Материал и методы
Проведен анализ 56 случаев НеКС различных форм у детей, находившихся на лечении в ФГБУ «Федеральный центр нейрохирургии» (Тюмень) в 2012 г. и первом полугодии 2013 г. Среди 56 детей было 45 (80%) мальчиков и 11 (20%) девочек, средний возраст — 9,21±6,73 мес. Соотношение НеКС распределилось следующим образом: у 28 (50%) детей имелась скафоцефалия, у 21 (38%) — тригоноцефалия, у 7 (12%) — различные формы плагиоцефалии. Такое соотношение форм НеКС не является характерным. Как уже упоминалось, тригоноцефалия обычно занимает 3-е место в структуре НеКС. К сожалению, нам не удалось выявить какие-то закономерности такой статистической особенности.
После поступления в клинику всем детям с целью уточнения и верификации диагноза была выполнена КТ с 3D-реконструкцией черепа. Анализу были подвергнуты жалобы, пол, возраст, данные анамнеза, наличие сопутствующей патологии. Совместно с неврологом детально анализировался неврологический статус ребенка на момент поступления в клинику. Обследование включало исследование функций черепных нервов, двигательной и чувствительной сфер, физиологических рефлексов (в том числе возрастные), системы координации.
Статистический анализ полученной информации был выполнен с помощью программы Microsoft Excel 2003 («Microsoft Corporation», США). Для описания количественных данных использовали средние значения изучаемого показателя и среднеквадратическое отклонение. Данные представлены в виде M±Sd, где M — среднее значение, Sd — среднеквадратическое отклонение.
Результаты и обсуждение
В наиболее подходящем для эндоскопического лечения (до 6 мес) возрасте было 22 (39%) ребенка. До 1 года было 48 (85%) пациентов, старше 1 года — 8 (15%). Средний возраст детей со скафоцефалией был 9,32±8,28 мес, тригоноцефалией — 9,29±5,2 мес, ГКС — 6,5±2,8 мес, ГЛС — 11,33±4,04 мес. Обращает внимание, что полученные данные демонстрируют позднюю диагностику НеКС, при которой и формируются «запущенные формы краниосиностозов».
Основные жалобы родителей заключались в наличии деформации черепа, которая имелась у всех пациентов. Кроме того, у детей с тригоноцефалией в ряде случаев среди жалоб указывалось косоглазие. При сборе анамнеза было выяснено, что характерная деформация черепа у всех детей отмечалась сразу после рождения. В ряде случаев (особенно часто при скафоцефалии и ГЛС) она рассматривалась как вариант онтогенеза. Дети с этими формами НеКС направлялись к специалистам позже, чем при остальных НеКС. На момент поступления в клинику у 25 (43%) детей был диагноз перинатального поражения ЦНС; 10 (18%) детей с этим диагнозом родились недоношенными, что соответствует данным о том, что недоношенность повышает риск развития краниосиностозов.
Среди сопутствующих заболеваний встречалась гидроцефалия, которая на момент госпитализации носила компенсированный характер. Всего детей с данной патологией было 15 (27%), у 5 из них ранее были выполнены ликворошунтирующие операции. Все они были пациентами со скафоцефалией. Есть данные, что до 20% НеКС сопровождаются повышением внутричерепного давления (ВЧД), развитием гидроцефалии [8, 17]. В качестве одного из механизмов ее развития рассматривается нарушение оттока венозной крови из-за компрессии синусов или компрессии и разобщения субарахноидальных пространств. Увеличение ВЧД наиболее распространено в раннем возрасте, когда головной мозг наиболее интенсивно растет, при этом известные признаки повышенного ВЧД (застойные явления на глазном дне, рвота) в случаях синостозов не так часты. У обследованных пациентов данные жалобы не встречались вообще, что, вероятно, связано с тем, что внутричерепная гипертензия была не настолько тяжелой, как, например, при прогрессирующей гидроцефалии.
Особое внимание было уделено анализу неврологического статуса наблюдавшихся детей. Полное отсутствие неврологических нарушений было у 23 (41%) детей, различные отклонения в неврологическом статусе — у 33 (59%). Отдельного внимания заслуживают вопросы нарушения зрения при краниосиностозах. Наиболее часто встречаются такие симптомы, как страбизм, экзофтальм. Это может быть связано как с нарушением анатомии глазницы, глазодвигательных мышц, так и вследствие прямого повреждения черепных нервов (II, III, IV, VI пар). В случае тригоно- и плагиоцефалии атрофия зрительного нерва как симптом краниосиностоза встречается редко [24]. При скафоцефалии атрофия встречается чаще: из 28 детей она имелась у 10 (18%). При тригоноцефалии наиболее часто встречается страбизм — у 17 пациентов из 21. Их средний возраст — 7,13±1,2 мес, среди 4 пациентов в возрасте 3,15±0,5 мес страбизм отсутствовал. Вероятно, это связано с тем, что в интенсивно растущем черепе при тригоноцефалии данные нарушения возникают с течением времени. В моноокулярном варианте страбизм наблюдался у всех 5 пациентов с ГКС, кроме того, у них был экзофтальм различной выраженности. Патогенез данных нарушений связан с деформацией орбит. Пирамидные нарушения в виде повышения сухожильных рефлексов, задержка исчезновения возрастных рефлексов были у 18 (32%) детей, 14 (28%) из которых были со скафоцефалией. Учитывая, что сагиттальный шов в основном участвует в формировании свода черепа, это может быть связано с тем, что при скафоцефалии объем воздействия на головной мозг максимальный.
Большое значение имеет визуальная оценка формы черепа, когда можно выявить большинство характерных для каждого вида НеКС признаков, которые указаны выше (см. рис. 2). Раньше считалось, что одним из первых симптомов преждевременного зарастания швов черепа могут явиться преждевременное закрытие или малые размеры БР у детей первых 9 мес жизни [5]. Однако закрытие БР может быть и не связано с краниосиностозом и иметь самостоятельное значение. Обращает внимание, что такой признак, как наличие БР, в рассмотренной группе пациентов был у 28 (50%) детей. В нашей практике встречались обращения по поводу как отсутствия БР, так и его прогрессирующего закрытия. При обследовании на момент обращения, а также динамическом наблюдении признаков краниосиностоза не возникало. У детей с одной и той же формой синостоза БР мог как присутствовать, так и отсутствовать (рис. 3). В случаях, когда он присутствовал, БР имел бо́льшие размеры, чем у здоровых детей такого же возраста. Вероятно, это был компенсаторный механизм в условиях компрессии содержимого черепа вследствие уменьшения его объема.
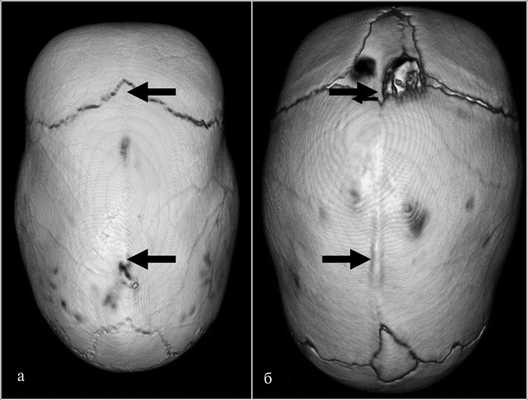
Рис. 3. КТ с 3D-реконструкцией черепа у 2 детей в возрасте 3 мес со скафоцефалией. На снимках, а и б видно тотальное отсутствие сагиттального шва. При этом на реконструкции слева (а) видно полное отсутствие БР, а на фрагменте (б) он увеличенного размера.
Таким образом, при НеКС клиническая картина отличается полиморфностью. Нужно, однако, учитывать, что каждая форма НеКС все-таки имеет некоторые патогномоничные признаки. Не следует забывать, что лечение при данной патологии только хирургическое, поэтому ее раннее выявление имеет принципиальный характер. Проблема НеКС мультидисциплинарна, поэтому только при системном подходе можно улучшить прогноз при такой патологии.
Читайте также:
- Диагностика недифференцированной плеоморфной саркомы грудной клетки на рентгене, КТ, МРТ
- Вагинопластика с использованием брюшинного лоскута. Техника Давыдова и Ротмана
- Синдром Картагенера (Kartagener)
- Эффекты внутриматочных средств (ВМС) не связанных с контрацепцией. Влияние мирены на месячные
- Поражения мышц и суставов у больного раком: полимиозит, дерматомиозит, полиартрит
