Кровотечения: симптомы, причины, признаки, осложнения и лечение
Добавил пользователь Cypher Обновлено: 22.01.2026
Большинство небольших порезов не представляют опасности. Большие раны, особенно, если задействована артерия, могут вызвать сильное кровотечение. В зависимости от вида раны и ее расположения, могут быть повреждены сухожилия и нервы. Кровотечение из значительных ран и/или глубоких порезов требует медицинского вмешательства. Кроме наружных кровотечений, отмечаются также кровотечения из внутренних органов. Любое подозрение на внутреннее кровотечение требует срочного обращения за медицинской помощью.
Причины кровотечений
Кровотечения возникают при повреждениях внутренних органов и ранах, а также самопроизвольно. Самопроизвольное кровотечение чаще всего связано с заболеваниями и поражениями в желудочно-кишечном или мочеполовом трактах.
Cимптомы кровотечения
При открытых кровотечениях кровь вытекает из открытой раны, возможно развитие травматического шока; у больного может отмечаться холодный липкий пот, головокружение после травмы; очень частый пульс (учащенный сердечный ритм); одышка; спутанность сознания, снижение внимания; слабость.
При внутреннем кровотечении может отмечаться боль в животе, вздутие живота; кровь в кале (черная, темно-бордовая или ярко красная) или очень темный кал; кровь в моче (красная, розовая, чайного цвета); вагинальное кровотечение (сильнее, чем обычно или после менопаузы); кровь в рвотной массе (выглядит ярко красной или коричневой, как кофе).
Осложнения
Пониженное артериальное давление (артериальная гипотония) и шок. При длительно существующем небольшом по объему внутреннем кровотечении - железодефицитная анемия (снижение гемоглобина).
Что можете сделать Вы
При любом подозрении на шок требуется медицинская помощь. При подозрении на внутреннее кровотечение или кровотечение из естественных отверстий - немедленная госпитализация.
При кровотечении из-за укуса: сдавите место укуса и попытайтесь поднять рану выше уровня сердца. С помощью салфетки и мягкого мыла энергично промойте зону укуса под проточной водой на протяжении 5 минут.
При незначительном кровотечении из пореза или царапины: тщательно обработайте рану мягким раствором антисептика (перекись водорода), чтобы вымыть грязь и инородные вещества. Покройте рану стерильной марлевой повязкой или лейкопластырем. Каждый день проверяйте состояние раны. Если повязка намокает, замените ее новой. После того, как рана затянется коркой, можно снять повязку. Проконсультируйтесь с врачом в случае, если рана покраснела, опухла, долго не заживает, теплеет или повязка все время мокнет.
Кровотечение из большого пореза или рваной раны: необходимо срочно обратиться за медицинской помощью. Оберните рану стерильной марлей или куском чистой материи. По возможности оденьте чистые латексные или резиновые перчатки, чтобы обезопасить себя от контакта с кровью пострадавшего. Если это возможно, поднимите кровоточащее место над уровнем сердца.
В течение 5 минут сдавливайте рану поверх марли или куска материи (за это время не прекращайте следить за раной и убирать кровяные сгустки, которые могут образовываться на марле). Если кровь сочится через марлю, не снимайте ее, а повяжите новую повязку сверху, продолжая оказывать давление непосредственно на рану.
Что может сделать врач
Провести тщательную очистку и проверку раны, закрыть зияющую рану, наложив швы или повязку; прописать антибиотики в случае бактериальной инфекции; в случае необходимости сделать инъекцию против столбняка.
Профилактические меры
Держите ножи и острые предметы подальше от маленьких детей. При работе с колющими и режущими инструментами соблюдайте правила техники безопасности.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Внутреннее кровотечение
Внутреннее кровотечение - это состояние, при котором кровь изливается либо в естественную полость организма (желудок, мочевой пузырь, матку, легкие, полость сустава и пр.), либо в пространство, искусственно образованное излившейся кровью (забрюшинное, межмышечное). Симптомы внутреннего кровотечения зависят от его локализации и степени кровопотери, обычно включают головокружение, слабость, сонливость, потерю сознания. Патология диагностируется на основании данных внешнего осмотра, результатов рентгенографии, КТ, МРТ и эндоскопических исследований. Лечение - инфузионная терапия, оперативное устранение источника кровотечения.
МКБ-10
Общие сведения
Внутреннее кровотечение - потеря крови, при которой кровь истекает не наружу, а в одну из полостей человеческого тела. Причиной может стать травма или хроническое заболевание. Массивный характер кровопотери, позднее обращение больных за помощью и диагностические трудности при выявлении данной патологии усиливают серьезность проблемы и превращают внутренние кровотечения в серьезную угрозу для жизни пациентов. Лечение осуществляют специалисты в сфере клинической травматологии, абдоминальной и торакальной хирургии, нейрохирургии, сосудистой хирургии.
Причины
Причиной внутреннего кровотечения может стать как травма, так и некоторые хронические заболевания. Массивное, опасное для жизни посттравматическое кровотечение в брюшную полость может развиться в результате тупой травмы живота с повреждением селезенки и печени, реже - поджелудочной железы, кишечника или брыжейки (при ударе, падении с высоты, автомобильной аварии и т. д.). Кровотечение в плевральную полость обычно возникает при множественных переломах ребер с повреждением межреберных сосудов и плевры. В единичных случаях его причиной становятся переломы 1-2 ребер.
Кровотечение в полость черепа является одним из опасных осложнений черепно-мозговой травмы. Поскольку череп, в отличие от остальных естественных полостей, имеет жестко фиксированный объем, даже небольшое количество излившейся крови вызывает сдавление мозговых структур и представляет угрозу для жизни больного. Следует учитывать, что внутричерепное кровотечение может развиться не только сразу после травмы, но и спустя несколько часов или даже дней, иногда - на фоне полного благополучия.
Кровотечение в полость сустава может быть вызвано как внутрисуставным переломом, так и ушибом. Непосредственной опасности для жизни не представляет, однако при отсутствии лечения может повлечь за собой серьезные осложнения.
Значительную долю от общего количества внутренних кровотечений составляют кровотечения в полость какого-либо органа, развивающиеся вследствие хронических болезней желудочно-кишечного тракта: злокачественных опухолей, язвенной болезни желудка и кишечника, эрозивного гастрита, варикозного расширения вен пищевода при циррозе печени и т. д. В хирургической практике также нередко встречается синдром Меллори-Вейса - трещины пищевода вследствие злоупотребления алкоголем или однократного обильного приема пищи.
Еще одной достаточно распространенной причиной внутренних кровотечений являются гинекологические заболевания: разрывы яичников, внематочная беременность и пр. В гинекологической практике встречаются внутренние кровотечения после абортов. Возможны также внутренние кровотечения при предлежании или преждевременной отслойке плаценты, послеродовые кровотечения при задержке выхода плаценты, разрывах матки и родовых путей.
Классификация
Существует несколько классификаций внутренних кровотечений:
- С учетом причины возникновения: механическое (вследствие повреждения сосудов при травмах) и аррозивное (вследствие повреждения сосудистой стенки при некрозе, прорастании и распаде опухоли или деструктивном процессе). Кроме того, выделяют диапедезные кровотечения, возникающие из-за повышения проницаемости стенки мелких сосудов (например, при цинге или сепсисе).
- С учетом объема кровопотери: легкое (до 500 мл или 10-15% от объема циркулирующей крови), среднее (500-1000 мл или 16-20% ОЦК), тяжелое (1000-1500 мл или 21-30% ОЦК), массивное (более 1500 мл или более 30% ОЦК), смертельное (более 2500-3000 мл или более 50-60% ОЦК), абсолютно смертельное (более 3000-3500 мл или более 60% ОЦК).
- С учетом характера поврежденного сосуда: артериальное, венозное, капиллярное и смешанное (например, из артерии и вены или из вены и капилляров). Если кровь изливается из капилляров какого-либо паренхиматозного органа (печени, селезенки и т. д.), такое кровотечение называется паренхиматозным.
- С учетом локализации:желудочно-кишечное (в полость пищевода, желудка или кишечника), в плевральную полость (гемоторакс), в околосердечную сумку (гемоперикард), в полость сустава и пр.
- С учетом места скопления излившейся крови: полостные (в плевральную, брюшную и др. полости) и внутритканевые (в толщу тканей с их пропитыванием).
- С учетом наличия или отсутствия явных признаков кровотечения: явные, при которых кровь, пусть даже через какое-то время и в измененном виде, «выходит» через естественные отверстия (например, окрашивая стул в черный цвет), и скрытые, при которых она остается в полости тела.
- С учетом времени возникновения: первичные, возникающие сразу после травматического повреждения сосудистой стенки, и вторичные, развивающиеся через некоторое время после травмы. В свою очередь вторичные кровотечения подразделяются на ранние (развиваются на 1-5 сутки из-за соскальзывания лигатуры или выталкивания тромба) и поздние (обычно возникают на 10-15 день из-за гнойного расплавления тромба, некроза стенки сосуда и т.д.).
Симптомы внутреннего кровотечения
Общими ранними признаками данной патологии являются общая слабость, сонливость, бледность кожи и слизистых оболочек, головокружение, холодный пот, жажда, потемнение в глазах. Возможны обмороки. Об интенсивности кровопотери можно судить как по изменению пульса и артериального давления, так и по другим клиническим признакам. При малой кровопотере наблюдается незначительное учащение пульса (до 80 уд/мин) и незначительное снижение АД, в ряде случаев клинические симптомы могут отсутствовать.
О внутреннем кровотечении средней тяжести свидетельствует падение систолического давления до 90-80 мм. рт. ст. и учащение пульса (тахикардия) до 90-100 уд/мин. Кожа бледная, отмечается похолодание конечностей и незначительное учащение дыхания. Возможна сухость во рту, обмороки, головокружение, тошнота, адинамия, выраженная слабость, замедление реакции.
В тяжелых случаях наблюдается снижение систолического давления до 80 мм. рт. ст. и ниже, учащение пульса до 110 и выше уд/мин. Отмечается сильное учащение и нарушение ритма дыхания, липкий холодный пот, зевота, патологическая сонливость, тремор рук, потемнение в глазах, безучастность, апатия, тошнота и рвота, уменьшение количества выделяемой мочи, мучительная жажда, затемнение сознания, резкая бледность кожи и слизистых, цианотичность конечностей, губ и носогубного треугольника.
При массивных внутренних кровотечениях давление снижается до 60 мм рт. ст., отмечается учащение пульса до 140-160 уд/мин. Характерно периодическое дыхание (Чейна-Стокса), отсутствие или спутанность сознания, бред, резкая бледность, иногда - с синевато-серым оттенком, холодный пот. Взгляд безучастный, глаза запавшие, черты лица заостренные.
При смертельной кровопотере развивается кома. Систолическое давление понижается до 60 мм рт. ст. либо не определяется. Дыхание агональное, резкая брадикардия с ЧСС 2-10 уд/мин., судороги, расширение зрачков, непроизвольное выделение кала и мочи. Кожа холодная, сухая, «мраморная». В дальнейшем наступает агония и смерть.
Тошнота и рвота темной кровью («кофейной гущей») свидетельствуют об истечении крови в полость желудка или пищевода. Дегтеобразный стул может наблюдаться при внутреннем кровотечении в верхних отделах пищеварительного тракта или тонком кишечнике. Выделение неизмененной алой крови из заднего прохода свидетельствует о геморрое или кровотечении из нижних отделов толстого кишечника. Если кровь поступает в брюшную полость, выявляется притупление звука в пологих местах при перкуссии и симптомы раздражения брюшины при пальпации.
При легочном кровотечении возникает кашель с яркой пенистой кровью, при скоплении крови в плевральной полости - выраженная одышка, затруднение дыхания, нехватка воздуха. Истечение крови из женских половых органов свидетельствует о кровотечении в полость матки, реже - влагалища. При кровотечении в почках или мочевыводящих путях наблюдается гематурия.
Вместе с тем, ряд симптомов может не проявляться или быть слабо выраженным, особенно - при небольшой или умеренной выраженности внутреннего кровотечения. Это существенно затрудняет диагностику и иногда становится причиной того, что пациенты обращаются к врачам уже на поздних стадиях, при значительном ухудшении состояния вследствие значительной кровопотери.
Диагностика
При возникновении подозрения на внутреннее кровотечение необходимо провести ряд диагностических мероприятий для подтверждения диагноза и уточнения причины кровопотери. Выполняется детальный осмотр, включающий в себя измерение пульса и артериального давления, аускультацию грудной клетки, пальпацию и перкуссию брюшной полости. Для подтверждения диагноза и оценки тяжести кровопотери проводятся лабораторные исследования гематокрита, уровня гемоглобина и количества эритроцитов.
Выбор специальных методов исследования осуществляется с учетом предполагаемой причины внутреннего кровотечения: при заболеваниях желудочно-кишечного тракта может выполняться пальцевое исследование прямой кишки, зондирование желудка, эзофагогастродуоденоскопия, колоноскопия и ректороманоскопия, при болезнях легких - бронхоскопия, при поражении мочевого пузыря - цистоскопия. Кроме того, используются рентгенологические, ультразвуковые и радиологические методики.
Диагностика скрытых внутренних кровотечений, при которых кровь поступает в замкнутые полости (брюшную, грудную, полость черепа, перикард и т. д.), также производится с учетом предполагаемого источника кровопотери. Исчезновение нижнего контура легкого на рентгенограмме и затемнение в нижних отделах с четкой горизонтальной границей свидетельствует о гемотораксе. В сомнительных случаях выполняется рентгеноскопия. При подозрении на кровотечение в брюшную полость проводится лапароскопия, при подозрении на внутричерепную гематому - рентгенография черепа и эхоэнцефалография.
Лечение внутреннего кровотечения
Необходимо максимально быстро обеспечить доставку больного в отделение специализированной помощи. Пациенту нужно обеспечить покой. При подозрении на гемоторакс или легочное кровотечение больному придают полусидячее положение, при кровопотере в других областях укладывают на ровную поверхность. На область предполагаемого источника кровотечения следует положить холод (например, пузырь со льдом). Категорически запрещается греть больную область, ставить клизмы, давать слабительные или вводить в организм препараты, стимулирующие сердечную деятельность.
Пациенты госпитализируются в стационар. Выбор отделения осуществляется с учетом источника внутреннего кровотечения. Лечение травматического гемоторакса осуществляют врачи-травматологи, нетравматического гемоторакса и легочных кровотечений - торакальные хирурги, внутричерепных гематом - нейрохирурги, маточных кровотечений - гинекологи. При тупой травме живота и желудочно-кишечных кровотечениях осуществляется госпитализация в отделение общей хирургии.
Главные задачи в данном случае - срочная остановка внутреннего кровотечения, возмещение кровопотери и улучшение микроциркуляции. С самого начала лечения для профилактики синдрома пустого сердца (рефлекторной остановки сердца вследствие уменьшения объема ОЦК), восстановления объема циркулирующей жидкости и профилактики гиповолемического шока производится струйное переливание 5% раствора глюкозы, физиологического раствора, крови, плазмо- и кровезаменителей.
Иногда остановка внутреннего кровотечения производится путем тампонады или прижигания кровоточащего участка. Однако в большинстве случаев требуется неотложное хирургическое вмешательство под наркозом. При признаках геморрагического шока или угрозе его возникновения на всех этапах (подготовка к операции, оперативное вмешательство, период после операции) производятся трансфузионные мероприятия.
При легочном кровотечении производится тампонада бронха. При среднем и малом гемотораксе выполняется плевральная пункция, при большом гемотораксе - торакотомия с ушиванием раны легкого или перевязкой сосуда, при потере крови в брюшную полость - экстренная лапаротомия с ушиванием раны печени, селезенки или другого поврежденного органа, при внутричерепной гематоме - трепанация черепа.
При язве желудка производится резекция желудка, при язве двенадцатиперстной кишки - прошивание сосуда в сочетании с ваготомией. При синдроме Меллори-Вейса (кровотечении из трещины пищевода) выполняется эндоскопическая остановка кровотечения в сочетании с холодом, назначением антацидов, аминокапроновой кислоты и стимуляторов свертывания крови. Если консервативное лечение неэффективно, показана операция (прошивание трещин).
Внутреннее кровотечение вследствие внематочной беременности является показанием для экстренного хирургического вмешательства. При дисфункциональных маточных кровотечениях производят тампонаду полости матки, при массивных кровотечениях вследствие аборта, родовой травмы и после родов выполняют оперативное вмешательство.
Инфузионная терапия осуществляется под контролем АД, сердечного выброса, центрального венозного давления и почасового диуреза. Объем инфузии определяется с учетом выраженности кровопотери. Применяются кровезаменители гемодинамического действия: декстран, реополиглюкин, растворы солей и сахаров, а также препараты крови (альбумин, свежезамороженная плазма, эритроцитарная масса).
Если АД не удается нормализовать, несмотря на проводимую инфузионную терапию, после остановки кровотечения вводят допамин, норадреналин или адреналин. Для лечения геморрагического шока применяют пентоксифиллин, дипиридамол, гепарин и стероидные препараты. После устранения угрозы для жизни осуществляют коррекцию кислотно-щелочного баланса.
Носовое кровотечение - симптомы и лечение
Что такое носовое кровотечение? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лапутиной Софьи Владимировны, ЛОРа со стажем в 20 лет.
Над статьей доктора Лапутиной Софьи Владимировны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Носовое кровотечение или эпистаксис — распространённый симптом ЛОР-заболеваний, который возникает при нарушении целостности сосудов, расположенных в полости носа, носоглотки, околоносовых пазухах, а также при повреждении верхней стенки полости носа [13] .
Хотя бы один раз в жизни с носовым кровотечением сталкивались 60 % населения. Наиболее часто этому подвержены дети в возрасте 6-10 лет, особенно проживающие в жарком сухом климате или страдающие аллергическим насморком [5] . У взрослых людей носовое кровотечение зачастую возникает как следствие травмы, повышенного артериального давления или нарушения свёртывания крови. Артериальное давление повышается при перелёте в самолёте или при подъёме на большую высоту в горах, что также может приводить к носовому кровотечению.
Точную частоту носового кровотечения определить невозможно, поскольку большинство эпизодов разрешаются либо самопроизвольно, либо с помощью самолечения и не фиксируются.
Кровотечения в 80 % случаев происходят из области Киссельбаха — сосудистого сплетения, расположенного в передних отделах перегородки носа [5] .
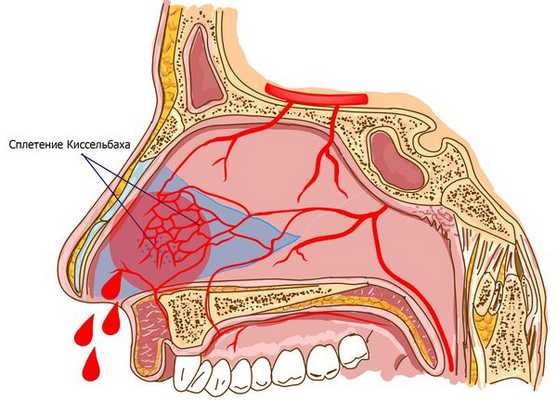
Для большинства людей носовое кровотечение не является серьёзной неприятностью. Однако оно может быть опасным для больных с тяжёлыми заболеваниями (например, с гемофилией) и для пожилых людей, приводя к значительной кровопотере и резкому падению кровяного давления.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы носового кровотечения
Носовое кровотечение является симптомом, а не самостоятельным заболеванием. В современной медицинской литературе принято разделять носовые кровотечения на передние и задние.
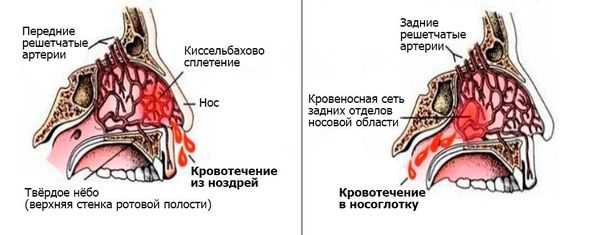
Передние кровотечения возникают при повреждении небольших сосудов передней части носовой перегородки, они заметны сразу, незначительны и чаще всего останавливаются самостоятельно [5] .
Задние кровотечения встречаются гораздо реже, протекают тяжелее и угрожают жизни больного. Спонтанно они возникают в основном у пожилых пациентов, имеющих сопутствующие заболевания, например гипертоническую болезнь или нарушение свёртывания крови. Заднее кровотечение может сперва протекать бессимптомно или постепенно проявляться тошнотой, кровавой рвотой, анемией, кровохарканьем, чёрным жидким стулом.
Небольшой объём кровопотери до 100-150 мл не причиняет большого вреда организму, однако дети или пациенты с лабильной психикой могут впасть в панику или потерять сознание.
При дальнейшей потере крови нарастают следующие симптомы:
- слабость;
- шум, звон в ушах;
- мелькание мушек перед глазами;
- головокружение;
- учащённое сердцебиение;
- бледность кожи.
Если помощь не оказана вовремя, состояние ухудшается:
- понижается артериальное давление;
- нарастает одышка;
- появляется синюшность кожи в области кистей и стоп.
Кровопотеря более одного литра приводит к развитию геморрагического шока — потери сознания, выраженному увеличению частоты сердечных сокращений, резкому падению артериального давления [10] .
Патогенез носового кровотечения
Основная причина кровотечения — это повреждение сосудов носовой полости, пазух носа или носоглотки. Сосуды могут повреждаться в результате травмы или спонтанного разрыва.
Основными сосудами, обеспечивающими кровоснабжение полости носа и перегородки, являются передняя и задняя решетчатые артерии (верхние отделы), клиновидно-нёбная артерия (задние отделы), большая нёбная артерия и верхняя губная артерия (нижние отделы). Ветви этих артерий создают анастомозы (переплетения) и в некоторых местах подходят очень близко к поверхности слизистой оболочки.
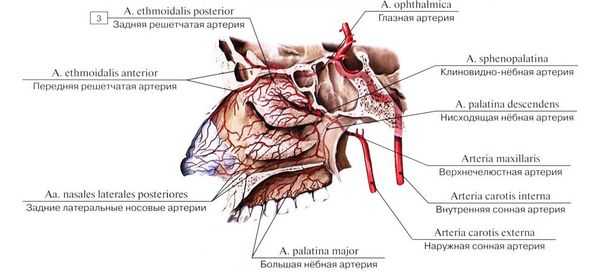
В передних отделах носовой перегородки с обеих сторон расположено богатое кровью сосудистое сплетение, которое образовано переплетениями вышеперечисленных артерий. Этот участок назван в честь немецкого отоларинголога зоной Киссельбаха или киссельбаховым сплетением. У детей носовые кровотечения чаще всего возникают именно из этой области.
Кровотечение из носа, которое повторяется неоднократно, называют рецидивирующим. Чаще всего оно вызвано следующими причинами:
- повышение артериального давления (49 % пациентов с рецидивами);
- последствия травмы (21 %);
- приём определённых лекарств (9 %);
- болезни носа и придаточных пазух (6 %);
- заболевания печени (4 %);
- опухоли и другие заболеваний (4 %);
- причина повторных эпизодов не установлена (7 %) [6] .
Классификация и стадии развития носового кровотечения
Классификация носового кровотечения сложна, в упрощённом варианте она представлена в следующем виде :
По причине:
1. Нарушение целостности сосудистой стенки:
- травма;
- искривление перегородки носа — слизистая носовой перегородки при этом растягивается и истончается;
- новообразования в полости носа и в околоносовых пазухах.
2. Нарушение свёртывания крови:
- гемофилия;
- тромбоцитопения (снижение в крови количества тромбоцитов — клеток, которые обеспечивают нормальную свёртываемость крови);
- дефицит витамина К — соединение активно участвует в обмене веществ, с его участием в организме образуются важные факторы свёртывающей системы.
3. Истончение слизистой оболочки
- ;
- гипертоническая болезнь;
- геморрагические диатезы (заболевания, при которых проявляется повышенная кровоточивость в связи с недостатком факторов свёртывания);
- заболевания печени;
- болезни носа и носовых пазух (любые воспалительные и опухолевые процессы);
- лейкоз [7] .
По локализации:
1. Носовые кровотечения из сосудов полости носа:
- из передних отделов полости носа;
- из задних отделов полости носа.
2. Носовые кровотечения из сосудов, расположенных вне полости носа:
- кровотечения из околоносовых пазух, носоглотки;
- кровотечения из внутричерепных сосудов;
- кровотечение из внутренней сонной артерии;
- кровотечение из сосудов твёрдой мозговой оболочки.
3. По периодичности:
- однократные;
- рецидивирующие;
- привычные (кровотечения, возникающие несколько раз в год).
Осложнения носового кровотечения
Осложнения кровотечения могут быть вызваны как кровопотерей, так и последствиями способов его остановки. Наиболее частое осложнение кровотечений — острая кровопотеря. Слабое кровотечение можно остановить самостоятельно, оно не несёт серьёзной опасности. Массивное кровотечение приводит к высокой кровопотере, которая нарушает кровообращение и жизнедеятельность организма.
Для этого состояния характерны:
- бледность кожных покровов;
- снижение АД;
- холодный липкий пот;
- уменьшение объёма циркулирующей крови и депонирование крови ( накопление крови, временно не участвующей в циркуляции, в отдельных сосудистых регионах).
- анемия;
- снижение гемоглобина;
- уменьшение гематокритного числа ( объёма красных кровяных клеток в крови );
- если кровопотеря продолжается, то больной погибает.
Методы остановки носовых кровотечений также имеют свои особенности, связанные с анатомией и физиологией слизистых оболочек. Применение тампонады носа может приводить к следующим последствиям: сдавлению здоровых сосудов, нарушению целостности слизистой оболочки носа, что способствует рецидивам.
Диагностика носового кровотечения
Диагностика включает общий осмотр, ЛОР-осмотр и лабораторное обследование.
Общий осмотр
Уже при первичном осмотре можно выявить симптомы, относящихся к возможным причинам развития кровотечения.
При наследственных гемофилиях наблюдается поражение скелета и прочие признаки патологии опорно-двигательного аппарата. Обращают на себя внимание синяки, кровоизлияния в области склеры, участки точечных кровоизлияний (петехиальная сыпь) на фоне общей бледности кожи.
О заболеваниях печени может говорить желтоватая окраска кожи, слизистых оболочек, глазных склер.
При болезни Рандю-Ослера (генетической патологии, которая возникает в результате недоразвития эндотелия сосудов) появляются характерные сосудистые пятна размером с булавочную головку на губах, крыльях носа и других участках кожи.
При гипертонической болезни — покраснение кожи, повышенное артериальное давление.
ЛОР-осмотр
В обязательном порядке проводится передняя риноскопия (осмотр передних отделов носа), задняя риноскопия (осмотр задних отделов носа), фарингоскопия (осмотр полости рта и глотки).
Наиболее предпочтителен осмотр пациента при помощи эндоскопа. При эндоскопии можно выявить кровоточащий сосуд, тщательно осмотреть носоглотку и наиболее труднодоступные участки носовой полости.
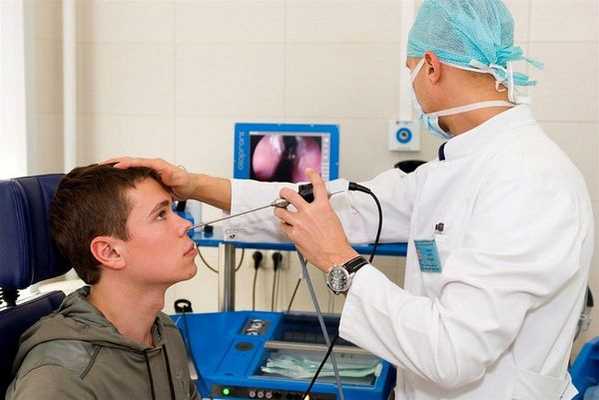
В последние годы при патологии носа и околоносовых пазух активно применяют функциональные исследования:
- реографию (оценка тока крови в сосудах);
- контактную биомикроскопию (осмотр участков слизистой оболочки под микроскопом с помощью специального освещения);
- лазерную допплерографию (оценка кровообращения в мелких сосудах) [12] .
Лабораторное обследование
Всем пациентам с кровотечением необходимо произвести лабораторную диагностику, в которую входят:
- общий анализ крови (уровень гемоглобина, гематокрит, тромбоциты);
- биохимический анализ крови (глюкоза, печеночные ферменты и др.);
- коагулограмма (время кровотечения, время свёртывания) .
При отклонениях в лабораторных показателях, при рецидивирующих кровотечениях и наличии наследственных заболеваний крови проводится полное гематологическое обследование [10] .
Лечение носового кровотечения
Остановка кровотечения из носа — одна из самых ранних медицинских практик. Ещё Гиппократ предложил сжимать крылья носа для предотвращения кровопотери. Так как носовое кровотечение может встретиться в жизни каждого человека важно знать правильный порядок действий.
Доврачебная помощь:
- Если кровотечение возникает из передних отделов носа, для его остановки достаточно посадить или уложить пострадавшего с приподнятой головой. Многие считают, что нужно запрокинуть голову назад, но это неправильно. В этом случае кровь заглатывается, что приводит к тошноте и рвоте. Запрокинутое положение головы нарушает отток крови от вен головы и шеи, в результате повышается давление в артериях, и ситуация усугубляется.
- Необходимо определить, из какой половины носа идёт кровь. Часто достаточно ввести в эту половину небольшой ватный или марлевый шарик, смоченный сосудосуживающими каплями ("Нафтизин", "Санорин") или 3 % раствором перекиси водорода.
- Плотно прижать крыло носа пальцем к носовой перегородке и удерживать в таком положении до 15 минут.
- Приложить к переносице холод — кусочек льда в целлофановой обёртке, мокрое полотенце.
- Измерить артериальное давление. Если оно повышенное, и пациенту ранее назначен препарат от гипертонии, то следует принять его. Если это первый эпизод резкого повышения давления, то необходимо вызвать скорую — гипертонический криз особенно опасен у пациентов без стажа гипертонической болезни (высокий риск инсульта).
- Если меры не помогли за 15-20 минут, необходимо вызвать скорую. Мероприятия первой помощи продолжают оказывать до приезда врача.
Если кровотечения рецидивируют (повторяются) несколько раз в месяц, следует обязательно обратиться к ЛОР-врачу в плановом порядке.
Врачебная помощь.
Самый распространённый метод остановки кровотечения из носа — тампонада. При правильном и своевременном применении её эффективность составляет 80 % — 90 % [9] .
Различают два способа выполнения тампонады носа: переднюю и заднюю. В большинстве случаев достаточно передней тампонады.
1. Передняя тампонада. Показанием для передней тампонады полости носа служит отсутствие эффекта от простейших методов остановки переднего носового кровотечения в течение 15 минут. В качестве тампона применяют длинные узкие турунды, изготовленные из бинта. Их можно пропитывать мазями с антибиотиками, гемостатическими препаратами. Турунды послойно укладывают в кровоточащую половину носа с помощью пинцета и носового зеркала. Далее обязательно выполняют тампонаду со второй стороны, чтобы не допустить нежелательного смещения носовой перегородки. Для удержания тампонов накладывают пращевидную повязку. Пациента оставляют под наблюдением, периодически осматривая заднюю стенку глотки. Эффективность передней тампонады связана с механическим давлением туго уложенного тампона на участок с повреждённым сосудом, а также кровоостанавливающими свойствами препарата, которым пропитан тампон [9] . Тампоны оставляют на срок от 1 до 3-4 дней.
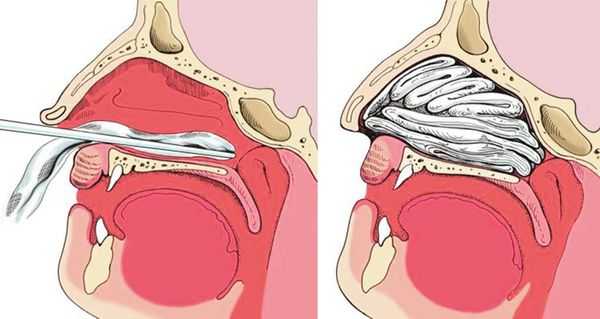
2. Задняя тампонада. Если после выполнения передней тампонады кровь продолжает стекать по задней стенке глотки, прибегают к задней тампонаде носа. При помощи специального катетера в носоглотку заводят плотный тампон квадратной формы, устанавливают его в задних отделах носа, далее вновь проводят переднюю тампонаду и фиксируют носоглоточный тампон с помощью нитей. Вместо марлевых тампонов в нос могут устанавливать специальные губки, пропитанные гемостатиком — веществом, улучшающим свёртываемости крови. Кроме того, разработаны специальные баллонные носовые катетеры, которые устанавливаются в носовой ход и раздуваются воздухом, что является альтернативой классической тампонаде носа.
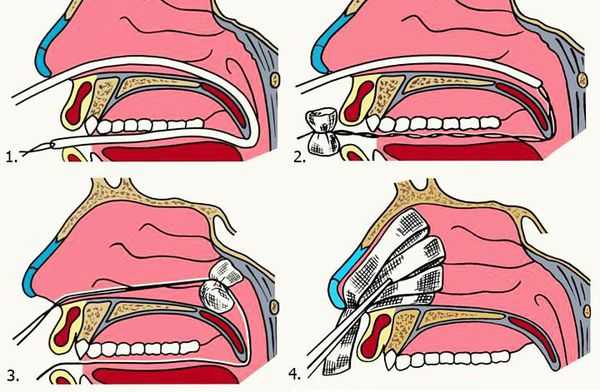
Возможные последствия остановки кровотечения путём введения в носовую полость тампонов:
- выводные каналы придаточных пазух носа перекрываются, у пациентов с ослабленным иммунитетом повышается риск развития в них воспалительных процессов;
- нахождение тампонов в носу приводит к выраженному дискомфорту пациента, вызывает головную боль, возможно повышение температуры и развитие общих признаков воспалительного ответа организма [11] ;
- тампоны могут травмировать слизистую оболочку и при недостаточном уходе создают условия для развития патогенных микроорганизмов.
В случае, если повреждённый сосуд небольшой и обнаружен врачом, остановить кровотечение можно с помощью современного медицинского оборудования: лазерной фотокоагуляции, криокоагуляции, диатермокоагуляции с помощью игольчатого электрода, коагуляции холодноплазменным методом.
В угрожающих случаях, если сосуд расположен в задних отделах носа, является крупной сосудистой ветвью или стволом, кровотечение останавливают хирургически путём — перевязкой крупных сосудов. Данный способ применяется относительно редко — у 4,5-10 % пациентов, находящихся в стационаре [7] . Чаще всего к перевязке крупных сосудов прибегают при отсутствии результата выполненных мероприятий врачебной помощи.
Медикаментозная терапия.
Одновременно с механическими способами остановки носового кровотечения применяется медикаментозная терапия:
- гипотензивные препараты в случае гипертонической болезни;
- гемостатическая терапия при нарушениях в системе свертывания.
При значительной кровопотере проводится переливание крови. В тяжёлых случаях лечение осуществляют комплексно отоларинголог, терапевт, кардиолог, при необходимости гематолог и реаниматолог [9] .
Прогноз. Профилактика
Прогноз зависит от причины кровотечения, общего состояния пациента, наличия и степени выраженности основного заболевания. В большинстве случаев прогноз благоприятный.
Для предупреждения повторных носовых кровотечений пациенту необходимо соблюдать следующие рекомендации:
- Исключить травмирование носа. Для многих детей характерна "пальцевая" травма (попросту "ковыряние" в носу), при которой слизистая носа полностью не заживает. Образуются сухие корки, удаление которых пальцем приводит к появлению участков эрозии и травмированию сосудов. Родителям следует рассказать ребенку о неблагоприятных последствиях таких действий.
- Не нужно сильно сморкаться и активно промывать нос в период заживления после недавно перенесённого эпизода кровотечения.
- В течение суток после кровотечения нельзя выполнять интенсивные физические упражнения, особенно связанные с наклонами головы, поднятием тяжести.
- При сухости носа и в период заживления рекомендовано увлажнять его солевыми растворами (Аква ЛОР, Аква Марис, Салин, физиологический раствор). Эти растворы максимально близки по составу к жидкостям человеческого организма и предотвращают пересыхание слизистой оболочки. В состав некоторых солевых растворов также включают пантенол, который ускоряет заживление.
- Наносить на передние отделы носа препараты, стимулирующие регенерацию поверхностных клеток слизистой оболочки, — аптечные масла на основе витаминов А и Е, спрей Олифрин, гель Солкосерил.
- Для укрепления стенки сосудов принимать Аскорутин по 1 таблетке 3 раза в день до 10 дней.
- Следить за влажностью воздуха, особенно в зимний период, когда помещение отапливается. Для устранения чрезмерной сухости в комнате полезно использовать увлажнители воздуха [11] .

Пациент также должен знать меры профилактики в отношении своего основного заболевания и придерживаться медицинских рекомендаций. Основные меры профилактики — контроль артериального давления, выявление и лечение заболеваний свёртывающей системы крови и своевременное обращение за медицинской помощью.
Наружное кровотечение
Наружное кровотечение - это истечение крови из поврежденных сосудов во внешнюю среду. В зависимости от вида поврежденного сосуда (или сосудов) может быть как не требующим специализированной помощи, так и представляющим непосредственную опасность для жизни пациента. Диагностика наружных кровотечений обычно не представляет затруднений. Лечение хирургическое. Может выполняться ушивание раны, перевязка поврежденного сосуда, сосудистый шов, тампонада и т. д. Одновременно с оперативным лечением проводятся общие мероприятия для компенсации кровопотери и предотвращения развития осложнений.
Наружным кровотечением в травматологии и ортопедии называется истечение крови во внешнюю среду. Причиной может стать повреждение сосудов мышц, подкожной клетчатки, кожи или слизистых оболочек. Наружные кровотечения (за исключением некоторых мелких капиллярных) требуют немедленной специализированной помощи. При значительной кровопотере необходимы не только местные (операция), но и общие лечебно-реанимационные мероприятия.
Самые опасные кровотечения - артериальные. При повреждении крупных артерий человек может истечь кровью всего за несколько минут. Изливающаяся во внешнюю среду кровь видна невооруженным глазом, поэтому диагностика наружных кровотечений обычно проста, однако определение степени кровопотери на этапе первой помощи может вызывать затруднения.
Как правило, наружное кровотечение развивается в результате острой травмы - воздействия, по своей силе превышающего прочностные характеристики сосуда. Реже выявляются другие причины, например, несостоятельность швов при ушивании сосуда или расплавление стенки сосуда при флегмоне.
В зависимости от вида поврежденного сосуда:
- Артериальное. Кровь ярко-красная, вытекает пульсирующей струей, при этом пульсирование соответствует ритму сердечных сокращений. При повреждении крупных артериальных стволов возможно фонтанирование. Из-за большого напора жидкости тромбы не успевают образовываться, поэтому самопроизвольной остановки не происходит. Повреждения артерий представляют наибольшую опасность из-за высокой скорости кровопотери. Необходимо наложение жгута и немедленная доставка больного в специализированное медицинское учреждение.
- Венозное. Кровь темная, с вишневым оттенком, струится из раны. В отдельных случаях (при повреждении крупных венозных стволов) возможна пульсация струи в такт с дыханием. Кровь при повреждении вены вытекает медленнее, поэтому сгустки образуются, однако, во многих случаях смываются током крови, поэтому самопроизвольная остановка наружного кровотечения может происходить со значительной задержкой и сопровождаться более или менее значительной кровопотерей. Пациента с таким кровотечением также надо немедленно доставить в мед. учреждение.
- Капиллярное. Кровь насыщенного красного цвета, похожа на артериальную, однако кровотечение в данном случае поверхностное. Может наблюдаться симптом «кровавой росы», при котором на поврежденном участке появляются медленно увеличивающиеся капли крови, похожие на конденсат или росу. Кровопотеря незначительная. При отсутствии патологии со стороны системы свертывания такое наружное кровотечение останавливается самостоятельно.
С учетом степени кровопотери:
- Легкое. Теряется не более 10-15% ОЦК (объема циркулирующей крови). Кровопотеря составляет не более 500 мл. Пульс и артериальное давление в норме, кожные покровы нормальной окраски, сознание ясное.
- Среднее. Теряется 16-20% ОЦК, кровопотеря от 500 до 1000 мл. Небольшое снижение АД, умеренная тахикардия, небольшое учащение дыхания. Кожа бледная, конечности холодные, головокружение, слабость, сухость во рту, некоторая заторможенность. Возможен обморок.
- Тяжелое. Теряется 21-40% ОЦК, кровопотеря от 1000 до 2000 мл. Пульс до учащен 120 уд. в минуту, АД снижено до 90-100 мм. рт. ст., дыхание заметно учащено, возможны нарушения ритма дыхания. Отмечается липкий холодный пот, синюшность конечностей, губ и носогубного треугольника, резкая бледность кожи и слизистых, потемнение в глазах, дрожание рук, затемнение сознания, выраженная жажда, патологическая сонливость, безучастность, зевота (признак кислородного голодания), тошнота и рвота.
- Массивное. Теряется 41-70 % ОЦК, кровопотеря от 2000 до 3500 мл. Пульс нитевидный, учащен до 140-160 уд. в минуту, на периферических артериях отсутствует, давление снижено до 60 мм. рт. ст. Отмечаются грубые нарушения ритма дыхания, бред или спутанность сознания, холодный пот, мертвенная бледность. Кожа с синевато-серым оттенком, черты лица заострившиеся.
- Абсолютно смертельное. Теряется более 70% ОЦК, кровопотеря составляет более 3000-3500 мл. Кома, агональное состояние. Резкая брадикардия или исчезновение пульса, снижение давления ниже 60 мм рт. ст., поверхностное агональное дыхание. Кожа «мраморная», холодная, сухая, зрачки расширены. Непроизвольное выделение кала и мочи, судороги. В дальнейшем - смерть.
С учетом времени возникновения:
- Первичные. Развиваются сразу после травмы.
- Ранние вторичные. Возникают через некоторое время после остановки, обычно из-за недостаточно качественного гемостаза раны, например, при несостоятельности лигатуры.
- Поздние вторичные. Развиваются в результате расплавления стенки сосуда при нагноении раны или при самостоятельном гнойном процессе.
Постановка диагноза, как правило, не представляет затруднений, поскольку симптомы наружного кровотечения очевидны: есть рана, из которой течет кровь. Однако определить тяжесть кровопотери на этапе первой помощи удается не всегда, особенно - если больного перемещали или переодевали, поэтому невозможно оценить количество вытекшей крови.
Необходимо также учитывать, что пациент может находиться в состоянии возбуждения и отрицать или преуменьшать тяжесть своего состояния из-за начальной стадии травматического шока. Кроме того, в некоторых случаях при тяжелых травмах кровотечение прекращается из-за интенсивного спазма сосудов. Поэтому при наличии хотя бы малейших сомнений в отношении степени кровопотери любое кровотечение следует рассматривать как состояние, требующее немедленной специализированной врачебной помощи.
Лечение наружного кровотечения
На этапе первой помощи при капиллярном или небольшом венозном кровотечении достаточно наложить давящую повязку. При артериальных кровотечениях применяется форсированное сгибание конечности, пальцевое прижатие или наложение жгута. Вначале, для того, чтобы немедленно остановить кровь, артерию прижимают пальцами или кулаком выше места повреждения, а затем накладывают жгут. Наилучший вариант - фабричный жгут в виде резиновой ленты. Если такого жгута нет, можно использовать любые подручные средства: бинт, платок, пояс, ремень или галстук. Нельзя применять предметы, которые могут повредить ткани в месте наложения (например, проволоку). Под любой жгут по возможности следует подкладывать широкую полосу ткани, свернутую в несколько слоев - это предохранит подлежащие ткани от повреждения.
Жгут при артериальных кровотечениях накладывается выше места повреждения - на среднюю треть бедра или плеча - нервы в этих местах проходят достаточно глубоко, поэтому нет риска, что жгут их повредит. В то же время, достаточное количество мягких тканей обеспечивает мягкое, нетравматичное, но эффективное «пережимание» просвета артерии и быструю остановку кровотечения. Наложение жгута на голень и предплечье нерационально - из-за недостаточного количества мягких тканей и особенностей месторасположения сосудов такой способ обычно недостаточно эффективен. Зимой у взрослых жгут накладывается на срок не более часа, у детей - на 10-15 минут. Летом у взрослых - на 1,5-2 часа, у детей - на 25-30 минут.
Окончательная остановка кровотечения производится в специализированном медицинском учреждении. Лечением пациентов с капиллярными и венозными кровотечениями обычно занимаются травматологи-ортопеды. Помощь больному с артериальным кровотечением могут оказывать травматологи или сосудистые хирурги. Для остановки наружного кровотечения применяется ушивание сосудов, реже - тампонада раны. При повреждении крупных артериальных стволов возможно наложение сосудистого шва. Операция по остановке кровотечения проводится в экстренном порядке и сопровождается общими мероприятиями, направленными на компенсацию кровопотери и предупреждение развития осложнений.
Кровотечение
Кровотечение - это излитие крови во внешнюю среду, естественные полости тела, органы и ткани. Клиническая значимость патологии зависит от величины и скорости кровопотери. Симптомы - слабость, головокружение, бледность, тахикардия, снижение АД, обмороки. Выявление наружного кровотечения не представляет затруднений, поскольку источник виден невооруженным глазом. Для диагностики внутреннего кровотечения в зависимости от локализации могут использоваться различные инструментальные методики: пункция, лапароскопия, рентгеноконтрастное исследование, эндоскопия и т. д. Лечение, как правило, оперативное.

Кровотечение - патологическое состояние, при котором кровь из сосудов изливается во внешнюю среду либо во внутренние органы, ткани и естественные полости тела. Является состоянием, при котором необходима неотложная медицинская помощь. Потеря значительного объема крови, особенно в течение короткого времени, представляет непосредственную угрозу жизни больного и может стать причиной летального исхода. Лечением кровотечений в зависимости от причины их возникновения могут заниматься травматологи-ортопеды, абдоминальные хирурги, грудные хирурги, нейрохирурги, урологи, гематологи и некоторые другие специалисты.
С учетом места, в которое изливается кровь, выделяют следующие виды кровотечений:
- Наружное кровотечение - во внешнюю среду. Есть видимый источник в виде раны, открытого перелома либо размозженных мягких тканей.
- Внутреннее кровотечение - в одну из естественных полостей тела, сообщающуюся с внешней средой: мочевой пузырь, легкое, желудок, кишечник.
- Скрытое кровотечение - в ткани или полости тела, не сообщающиеся с внешней средой: в межфасциальное пространство, желудочки мозга, полость сустава, брюшную, перикардиальную или плевральную полости.
Как правило, в клинической практике скрытые кровотечения тоже называют внутренними, однако с учетом особенностей патогенеза, симптомов, диагностики и лечения они выделяются в отдельную подгруппу.
В зависимости от типа поврежденного сосуда, различают следующие виды кровотечений:
- Артериальное кровотечение. Возникает при повреждении стенки артерии. Отличается высокой скоростью кровопотери, представляет опасность для жизни. Кровь ярко-алая, изливается напряженной пульсирующей струей.
- Венозное кровотечение. Развивается при повреждении стенки вены. Скорость кровопотери ниже, чем при повреждении артерии аналогичного диаметра. Кровь темная, с вишневым оттенком, течет ровной струей, пульсация обычно отсутствует. При повреждении крупных венозных стволов может наблюдаться пульсирование в ритме дыхания.
- Капиллярное кровотечение. Возникает при повреждении капилляров. Кровь выделяется отдельными каплями, напоминающими росу или конденсат (симптом «кровавой росы»).
- Паренхиматозное кровотечение. Развивается при повреждении паренхиматозных органов (селезенки, печени, почек, легких, поджелудочной железы), пещеристой ткани и губчатого вещества кости. Из-за особенностей строения этих органов и тканей поврежденные сосуды не сдавливаются окружающей тканью и не сокращаются, что обуславливает значительные трудности при остановке кровотечения.
- Смешанное кровотечение. Возникает при одновременном повреждении вен и артерий. Причиной, как правило, становится ранение паренхиматозных органов, имеющих развитую артериально-венозную сеть.
В зависимости от тяжести кровотечение может быть:
- Легким (потеря не более 500 мл крови или 10-15% ОЦК).
- Средним (потеря 500-1000 мл или 16-20% ОЦК).
- Тяжелым (потеря 1-1,5 л или 21-30% ОЦК).
- Массивным (потеря более 1,5 л или более 30% ОЦК).
- Смертельным (потеря 2,5-3 л или 50-60% ОЦК).
- Абсолютно смертельным (потеря 3-3,5 л или более 60% ОЦК).
С учетом происхождения выделяют травматические кровотечения, которые развиваются в результате травмы неизмененных органов и тканей и патологические кровотечения, которые возникают вследствие патологического процесса в каком-либо органе либо являются следствием повышенной проницаемости сосудистой стенки.
В зависимости от времени возникновения специалисты в области травматологии и ортопедии различают первичные, ранние вторичные и поздние вторичные кровотечения. Первичные кровотечения развиваются непосредственно после травмы, ранние вторичные - во время или после операции (например, в результате соскальзывания лигатуры со стенки сосуда), поздние вторичные - через несколько дней или недель. Причиной возникновения поздних вторичных кровотечений является нагноение с последующим расплавлением стенки сосуда.
Симптомы кровотечения
К числу общих признаков патологии относятся головокружение, слабость, одышка, сильная жажда, бледность кожи и слизистых оболочек, снижение давления, учащение пульса (тахикардия), предобморочные состояния и обмороки. Выраженность и скорость развития перечисленных симптомов определяется скоростью истечения крови. Острая кровопотеря переносится тяжелее хронической, поскольку в последнем случае организм успевает частично «приспосабливаться» к происходящим изменениям.
Местные изменения зависят от особенностей травмы или патологического процесса и вида кровотечения. При наружных кровотечениях имеется нарушение целостности кожных покровов. При кровотечении из желудка возникает мелена (дегтеобразный черный жидкий стул) и рвота измененной темной кровью. При пищеводном кровотечении также возможна кровавая рвота, но кровь более яркая, красная, а не темная. Кровотечение из кишечника сопровождается меленой, но характерная темная рвота при этом отсутствует. При повреждении легкого отхаркивается ярко-алая, светлая пенящаяся кровь. Для кровотечения из почечной лоханки или мочевого пузыря характерна гематурия.
Скрытые кровотечения - самые опасные и самые сложные в плане диагностики, их можно выявить только по косвенным признакам. При этом скапливающаяся в полостях кровь сдавливает внутренние органы, нарушая их работу, что в некоторых случаях может стать причиной развития опасных осложнений и смерти больного. Гемоторакс сопровождается затруднением дыхания, одышкой и ослаблением перкуторного звука в нижних отделах грудной клетки (при спайках в плевральной полости возможно притупление в верхних или средних отделах). При гемоперикарде из-за сдавления миокарда нарушается сердечная деятельность, возможна остановка сердца. Кровотечение в брюшную полость проявляется вздутием живота и притуплением перкуторного звука в его отлогих отделах. При кровотечении в полость черепа возникают неврологические расстройства.
Истечение крови за пределы сосудистого русла оказывает выраженное негативное влияние на весь организм. Из-за кровотечения снижается ОЦК. В результате ухудшается сердечная деятельность, органы и ткани получают меньше кислорода. При продолжительной или обширной кровопотере развивается анемия. Потеря значительного объема ОЦК в течение короткого периода времени становится причиной травматического и гиповолемического шока. Развивается шоковое легкое, уменьшается объем почечной фильтрации, возникает олигурия или анурия. В печени формируются очаги некроза, возможна паренхиматозная желтуха.
Виды кровотечения
Кровотечения при ранах
Резаные, колото-резаные, ушибленные, рваные и колотые раны сопровождаются излитием крови во внешнюю среду. Объем первой помощи зависит от вида кровотечения. При артериальном кровотечении на конечность накладывают жгут из эластичной резиновой ленты, предварительно подложив под него полосу ткани, сложенную в несколько слоев. Необходимо учитывать, что наложение жгута на голень или предплечье неэффективно, поскольку сосуды в этих сегментах расположены так, что их трудно «передавить» снаружи. Поэтому при ранениях верхней конечности, сопровождающихся артериальным кровотечением, жгут накладывается на плечо, а при ранениях нижней конечности - на бедро.
Область раны закрывают стерильной повязкой, пострадавшему дают обезболивающее и срочно доставляют в лечебное учреждение. Если транспортировка занимает значительное время, необходимо периодически ослаблять жгут, придавливая поврежденную артерию выше места ранения. Для взрослых максимальное время наложения жгута составляет 1 час, для детей - не больше 20 минут. При ранах, сопровождающихся венозным кровотечением, накладывается давящая повязка. При капиллярном кровотечении достаточно обычной стерильной повязки.
Постановка диагноза при наружных кровотечениях несложна. Ключевым моментом диагностики является выявление повреждений внутренних органов и важных анатомических образований. Если дно раны недоступно для непосредственного осмотра, а локализация не позволяет исключить нарушение целостности мышц, суставов, естественных полостей и внутренних органов, пациента направляют на дополнительное обследование и назначают консультации соответствующих специалистов: кардиохирурга, торакального хирурга, абдоминального хирурга, уролога и т. д. При необходимости могут быть проведены рентгенография грудной клетки, артроскопия, лапароскопия, УЗИ, МРТ и другие исследования.
Пациенты с повреждением внутренних органов переходят в ведение специалистов соответствующего профиля. Больных с повреждением капилляров, вен и небольших артерий направляют к травматологам. Лечением ран с нарушением целостности крупных артериальных стволов занимаются сосудистые хирурги. При поступлении всем пациентам с артериальным и венозным кровотечением делают анализ крови для оценки кровопотери. Лечение заключается в проведении ПХО. Операция выполняется под местной анестезией или общим наркозом. При повреждении крупных артериальных стволов на стенку сосуда накладывают швы или используют трансплантаты. Объем оперативных вмешательств при нарушении целостности внутренних органов зависит от характера и тяжести травмы.
Кровотечение при переломах
Все переломы сопровождаются кровотечением из поврежденных фрагментов кости. При открытых переломах кровь изливается наружу и в окружающие ткани, при закрытых внесуставных - только в окружающие ткани, при закрытых внутрисуставных - в полость сустава. Объем кровопотери зависит от локализации и вида перелома. При переломе пальца теряется всего несколько миллилитров крови, при переломе голени - 500-700 мл, при переломах таза - от 800 мл до 3 л. При повреждении сосуда острым отломком кости массивная кровопотеря возможна и в случаях, когда нарушается целостность относительно небольшой кости (например, плечевой). Потеря значительного объема ОЦК при переломах является одной из причин развития травматического шока.
Первая помощь заключается в обезболивании и иммобилизации шиной. При открытых переломах на рану накладывают стерильную повязку. Больного доставляют в травмпункт или травматологическое отделение. Для уточнения диагноза назначают рентгенографию поврежденного сегмента. При открытых переломах осуществляют ПХО, в остальном тактика лечения зависит от вида и локализации повреждения. При внутрисуставных переломах, сопровождающихся гемартрозом, выполняют пункцию сустава. При травматическом шоке проводят соответствующие противошоковые мероприятия.
Кровотечение при других травмах
ЧМТ может осложняться скрытым кровотечением и образованием гематомы в полости черепа. При этом перелом костей черепа наблюдается далеко не всегда, а больные в первые часы после травмы могут чувствовать себя удовлетворительно, что усложняет диагностику. При закрытых переломах ребер иногда наблюдается повреждение плевры, сопровождающееся внутренним кровотечением и формированием гемоторакса. При тупой травме брюшной полости возможно кровотечение из поврежденной печени, селезенки или полых органов (желудка, кишечника). Кровотечения из паренхиматозных органов особенно опасны ввиду массивности кровопотери. Для таких травм характерно быстрое развитие шока, без немедленной квалифицированной помощи обычно наступает летальный исход.
При травмах поясничной области возможен ушиб или разрыв почки. В первом случае кровопотеря незначительная, свидетельством кровотечения является появление крови в моче, во втором - наблюдается картина быстро нарастающей кровопотери, сопровождающаяся болью в поясничной области. При ушибах нижней части живота может возникнуть разрыв уретры и мочевого пузыря.
Первая помощь при всех внутренних кровотечениях травматической природы заключается в обезболивании, обеспечении покоя и немедленной доставке больного в специализированное мед. учреждение. Пациента укладывают в горизонтальное положение с приподнятыми ногами. К области предполагаемого кровотечения прикладывают холод (пузырь или грелку со льдом или холодной водой). При подозрении на пищеводное или желудочное кровотечение больному не дают есть и пить.
На догоспитальном этапе по возможности проводят противошоковые мероприятия, осуществляют восполнение ОЦК. При поступлении в мед. учреждение продолжают инфузионную терапию. Перечень диагностических мероприятий зависит от характера травмы. При ЧМТ назначают консультацию нейрохирурга, рентгенографию черепа и ЭхоЭГ, при гемотораксе - рентгенографию грудной клетки, при тупой травме живота - консультацию хирурга и диагностическую лапароскопию и т. д.
Лечение в большинстве случаев оперативное - вскрытие соответствующей полости с последующей перевязкой сосуда, ушиванием, удалением всего поврежденного органа либо его части. При незначительных кровотечениях может применяться выжидательная тактика, сочетающаяся с проведением консервативных мероприятий. При гемотораксе лечение, как правило, консервативное - плевральные пункции или дренирование плевральной полости. Во всех случаях осуществляется контроль над состоянием пациента, при необходимости проводится возмещение кровопотери.
Нетравматические кровотечения
Достаточно широко распространены нетравматические кровотечения из полных органов пищеварительной системы, преимущественно из верхних (пищевод, желудок), реже - нижних отделов желудочно-кишечного тракта. Причиной пищеводного и желудочного кровотечения может стать синдром Маллори-Вейсса, эрозивный гастрит, язвенная болезнь, злокачественная опухоль, полипы и варикозное расширение вен пищевода при циррозе печени. Кровотечение из нижних отделов пищеварительного тракта может наблюдаться при дивертикулах толстой и тонкой кишки, полипах, злокачественных опухолях, болезни Крона, неспецифическом язвенном колите, тромбозе или эмболии мезентериальных сосудов, а также разрывах аневризм мезентериальных артерий.
Диагноз устанавливают на основании местных (характерная темная рвота, мелена) и общих признаков внутреннего кровотечения. Для уточнения источника назначают специальные обследования: ФГДС, колоноскопию т. д. Лечение включает в себя восполнение ОЦК и устранение источника кровопотери. При синдроме Маллори-Вейсса применяют антациды, холод, аминокапроновую кислоту и стимуляторы свертывания; в тяжелых случаях производят гастротомию и прошивают разрывы слизистой оболочки. При язвенной болезни тактика определяется скоростью кровопотери и данными ФГДС. В легких случаях используют эндоскопические методики (обкалывание, электрокоагуляцию), в тяжелых выполняют резекцию желудка. При варикозном расширении вен пищевода проводят консервативное лечение: вводят зонд Блэкмора, назначают медикаментозную терапию. При продолжающемся кровотечении осуществляют экстренную лапаротомию с прошиванием субкардиального отдела желудка.
Кровотечение из легких и бронхов может развиваться при злокачественных опухолях, тяжелых формах легочного туберкулеза, митральных пороках сердца, аневризме аорты, инородных телах бронхов, гангрене легкого, инфаркте легкого, аденоме бронхов и бронхоэктазах. Диагноз устанавливают на основании характерных признаков и данных дополнительных исследований: рентгенографии грудной клетки, КТ грудной клетки, бронхоскопии и ангиографии бронхиальных артерий. В зависимости от причины излития крови возможно как консервативное, так и оперативное лечение. В ряде случаев проводят эндоскопическую тампонаду бронха.
2. Кровотечение, кровопотеря: учебно-методическое пособие/ Бордаков В.Н., Левченко П.А., Деркачев В.С. - 2012
Читайте также:
