КТ, МРТ при липосаркоме головы и шеи
Добавил пользователь Алексей Ф. Обновлено: 22.01.2026
Саркомы мягких тканей - разнородная группа злокачественных новообразований мягких тканей головы и шеи. Под мягкими тканями подразумеваются все анатомические образования, расположенные между кожей и костями скелета, подкожная жировая клетчатка, рыхлая жировая межмышечная прослойка, синовиальная ткань, поперечно-полосатые и гладкие мышцы.
Саркомы мягких тканей чаще встречаются у взрослых, чем у детей. Пик заболеваемости приходится примерно на 50-60 лет, но опухоль может возникнуть в любом возрасте. В структуре онкологической заболеваемости саркомы мягких тканей занимают 1%, из них на локализацию головы и шеи приходится 10%.
Следует выделить ряд особенностей сарком мягких тканей, к ним относятся:
- отсутствие истинной капсулы;
- склонность к прорастанию в близлежащие органы и ткани и последующему разрушению этих образований;
- рост с образованием нескольких опухолевых узлов.
Перечисленные признаки обуславливают нередкие местные рецидивы опухолей данной группы.
Причины развития
До сих пор неясно, почему возникают саркомы мягких тканей, однако были выявлены определенные факторы риска.
Генетическая предрасположенность
- невоидный базально-клеточный синдром (синдром Горлина);
- нейрофиброматоз (болезнь фон Реклингхаузена);
- туберозный склероз (болезнь Борневилля);
- синдром Гарднера;
- синдром Вернера.
Канцерогены
Риск развития ангиосарком значительно увеличивается при предшествующем контакте с феноксигербицидами (2,4-дихлорфеноксиуксусная кислота, 2,4,5-трихлорфеноксиуксусная кислота) и диоксинами.
Иммуносупрессия
Наиболее ярким примером является саркома Капоши у людей со СПИД, аутоиммунной гемолитической анемией и у перенесших трансплантацию органов.
Большинство пациентов приходят с жалобой на рост опухоли после перенесенной травмы или ушиба. Связь между травмой и развитием сарком мягких тканей отсутствует.
Классификация
Классификация по ткани, из которой происходит опухолевое образование:
- Жировая - липосаркома;
- Мышечная:
- исчерченная мышечная ткань - рабдомиосаркома,
- неисчерченная мышечная ткань - лейомиосаркома;
- Сосуды:
- кровеносные - гемангиосаркома,
- лимфатические - линфангиосаркома;
- Соединительная - фибросаркома;
- Синовиальная мембрана - синовиальная саркома;
- Нервная - нейрогенная саркома;
- Кожа - фибросаркома.
Симптомы
Клинические проявления и выраженность симптомов зависят от первичной локализации и размеров опухоли.
Чаще всего саркомы мягких тканей головы и шеи имеют бессимптомное течение.
- боль;
- парестезия - нарушение чувствительности вдоль хода периферических нервов, которое может проявляться жжением, онемением, покалыванием;
- параличи нервов;
- тризм - спазм жевательной мускулатуры, который характеризуется ограничением движений в височно-нижнечелюстном суставе;
- изъязвление слизистой оболочки;
- дисфония - явление, характеризующееся нарушением голосовой функции;
- дисфагия - нарушение глотания.
При расположении сарком мягких тканей рядом с носом может появиться заложенность носа, не проходящая на протяжении длительного периода.
Примеры сарком мягких тканей головы и шеи
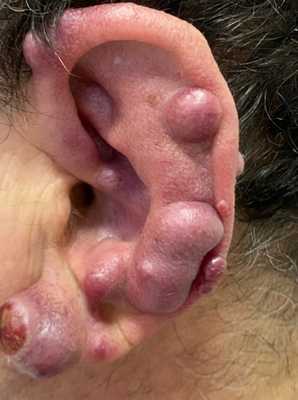
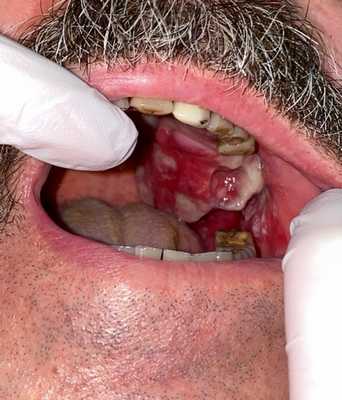
Остеогенная саркома альвеолярного отростка верхней челюсти
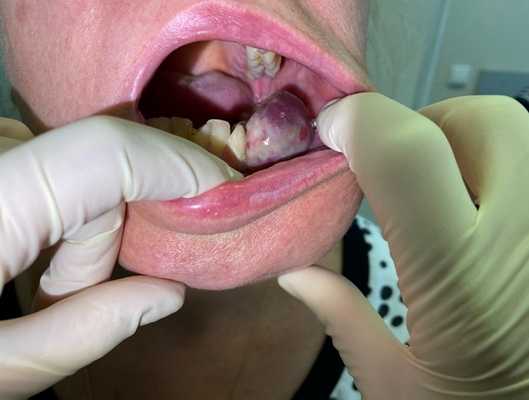
Остеогенная саркома нижней челюсти
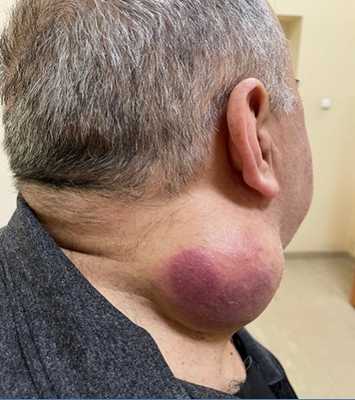
Плеоморфная саркома мягких тканей шеи справа
Диагностика
Диагноз устанавливается на основании гистологического исследования ткани опухоли.
Есть два метода получения материала для исследования:
- толстоигольная биопсия;
- открытая биопсия.
Биопсия должна быть выполнена в той локализации, которая во время операции будет входить в зону иссечения опухолевого образования.
- Осмотр: может наблюдаться бугристый округлый желтый или серый узел. Он может иметь разную плотность и консистенцию. Мягкие узлы - при липосаркомах, плотные - при фибросаркомах, желеобразные образования - при миксомах;
- Общий анализ крови с подсчётом лейкоцитарной формулы и количества тромбоцитов;
- Биохимический анализ крови с определением показателей функции печени, почек (включая электролиты); ;
- МРТ области головы и шеи;
- КТ лёгких;
- Ультразвуковое исследование;
- Радиоизотопное исследование костей скелета (при миксоидных липосаркомах);
- КТ головного мозга (при альвеолярной саркоме мягких тканей и гемангиоперицитоме).
Важно: с целью первичного обследования и уточнения стадии рутинное назначение ПЭТ не рекомендуется.
Лечение
К лечению пациента с саркомами мягких тканей головы и шеи требуется комплексный подход с привлечением ряда специалистов: морфолога, хирурга, лучевого диагноста, химиотерапевта, радиолога.
Хирургическое лечение
Хирургическое вмешательство является основным методом лечения пациентов с данной патологией.
Рост сарком мягких тканей происходит в капсуле, которая впоследствии отодвигает близлежащие ткани. Эта оболочка называется псевдокапсулой. Оперативное вмешательство подразумевает удаление псевдокапсулы единым блоком с отрицательными краями резекции без ее повреждения, так как нарушение целостности этого образования повышает риск рецидива опухоли.
В постоперационном периоде может проводится лучевая терапия для обеспечения местного контроля.
К дополнительным методам лечения можно отнести химиотерапию и лучевую терапию.
Лучевая терапия
Предоперационая лучевая терапия дает значительные преимущества - улучшаются условия оперирования и уменьшаются размеры опухолевого образования.
Негативным моментом этого лечения является высокая частота послеоперационных осложнений инфекционного характера.
Химиолучевая терапия
Лечение, сочетающее химиотерапию с лучевой терапией, называется химиолучевой терапией.
Химиотерапия может улучшить эффективность лучевой терапии, поэтому иногда их применяют вместе. Это комбинация системной и местной терапии.
Лечение при распространенном процессе
Химиотерапия является основой лечения прогрессирующего заболевания, так как вводимые препараты попадают в кровоток и достигают раковых клеток по всему организму.
Наиболее распространенными химиотерапевтическими препаратами, применяемыми при саркомах мягких тканей, являются доксорубицин, трабектедин, гемцитабин, доцетаксел и паклитаксел. Эти препараты могут быть назначены отдельно или в комбинации.
Химиотерапия у больных с прогрессирующим течением заболевания должна быть основана на доксорубицине или эпирубицине, оба препарата принадлежат к антрациклинам. У пациентов с ангиосаркомой вместо доксорубицина может быть предложен паклитаксел или доцетаксел.
Добавление другого препарата(ов) к доксорубицину или эпирубицину может усилить эффект системного воздействия химиотерапии у некоторых больных. Этот выбор в первую очередь зависит от гистологического типа рака.
Если первая химиотерапия не дала ожидаемого результата, то может быть предложена другая химиотерапия. Выбор одного или нескольких препаратов будет зависеть от ранее применяемых препаратов, а также от гистологического типа опухоли. Препараты, которые можно рассматривать, включают ифосфамид, трабектедин, гемцитабин, доцетаксел и паклитаксел.
Таргетная терапия
Этот метод лечения работает путем связывания с определенным белком или структурой, участвующей в росте и прогрессировании опухоли. Побочные эффекты отличаются от традиционной химиотерапии и зависят от механизма действия препарата. Таргетными препаратами, одобренными для применения при саркомах мягких тканей в России, являются:
- пазопаниб - при саркомах мягких тканей, отличных от липосарком;
- иматиниб - при дерматофибросаркоме, когда требуется системная терапия.
Лучевая терапия может применяться для облегчения симптомов или предотвращения осложнений, например, в случае наличия костных метастазов.
Хирургия
Хирургическое лечение метастазов может быть рассмотрено в зависимости от их локализации и от анамнеза заболевания. Например, когда метастазы в легких появляются через длительное время после первоначального лечения и когда, по мнению хирурга, их можно полностью удалить.
Прогноз
Прогноз при саркомах мягких тканей головы и шеи во многом зависит от размера опухоли, первичной локализации, этиологии и наличия местных или отдаленных вторичных очагов злокачественного новообразования. При проведении ранних диагностических мероприятий и адекватной своевременной терапии прогноз благоприятный.
Список литературы:

Авторская публикация:
Миненков Н.В.
Клинический ординатор НМИЦ онкологии им. Н.Н. Петрова

Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Липосаркома
Липосаркома - злокачественная опухоль, состоящая из мезенхимальных клеток, имеющих тенденцию к дифференцировке в жировые клетки. По частоте обнаружения эта опухоль занимает второе место среди всех новообразований мягких тканей.
Эпидемиология
Липосаркомы обычно встречаются у взрослых и редко встречаются у детей, средний возраст пациентов с липосаркомами — 50-60 лет. Наиболее частые локализации: нижние конечности, особенно, область бедра, забрюшинное пространство [1].
Клинические проявления
Клинические проявления зависят от локализации и варьируют от увеличения размера конечности или той области, в которой располагается липосаркома; до функциональных расстройств внутренних органов при локализации опухоли в забрюшинном пространстве.
Патоморфология
В зависимости от гистологических особенностей, различают следующие типы липосарком [2]:
- высокодифференцированная липосаркома
- низкой степени злокачественности
- более 50% всех липосарком
- содержит значительное количество жировой ткани, синоним атипичная липома
- 2я по частоте
- может содержать структуры, типичные для всех видов липосаркомы.
Диагностика
Компьютерная томография
В зависимости от количества и типа распределения жировой ткани в опухоли выделяют три формы/паттерна:
- солидная: плотность выше +20 HU
- смешанная: участки плотностью ниже -20 HU и зоны плотностью выше +20 HU
- псевдокистозная: однородной плотности в диапазоне от -20 HU до +20 HU
От липомы липосаркома отличается:
- гетерогенной плотностью, указывающей на наличие значительного количества мягкотканных структур в жировой ткани опухоли
- отсутствием четких границ
- наличием четких признаков инвазии
- наличием кальцификатов [3]
МР картина варьируется в зависимости от типа опухоли и количества жировой ткани в ней.
Опухоли низкой степени злокачественности (атипичные липомы) имеют МР сигнал соответствующий жировой ткани с тонкими септами, характеризуются контрастным усилением или достоверными признаками инвазии. [1]
Опухоли высокой степени злокачественности макросокпически часто не содержат жировой ткани и имеют признаки характерные для других сарком.Липосаркома относится к злокачественным опухолям соединительной ткани, она развивается из жировых клеток. Это редкое заболевание. В России ежегодно регистрируется примерно 10 тысяч новых случаев сарком костей и мягких тканей - это 1% от всех онкологических заболеваний. Из этого количества 80% приходится на мягкотканные саркомы, а липосаркомы составляют среди них 18%. Чаще всего они встречаются у людей 50-60 лет.
Жировая ткань есть во всех частях тела, поэтому липосаркомы могут появляться в любом месте. Но чаще всего они встречаются в области живота (в брюшной полости, забрюшинном пространстве), рук и ног. Обычно они растут медленно и не причиняют боли. Однако иногда встречаются быстрорастущие опухоли, они сдавливают соседние органы, нервы. Склонность к метастазитрованию у липосарком тоже бывает разной.
Симптомы заболевания
Специфических симптомов, по которым липосаркому можно было бы сразу отличить от других патологий, не существует. Проявления бывают разными, в первую очередь они зависят от локализации и размеров опухоли.
Липосаркома под кожей выглядит как шишка, как правило, безболезненная. Так же проявляется и доброкачественное новообразование из жировой ткани - липома. Злокачественный процесс можно заподозрить по быстрому росту. Если опухоль достигает больших размеров, то она может вызывать боль, припухлость, слабость в пораженной руке или ноге.
Новообразования в брюшной полости начинают вызывать симптомы, когда достигают больших размеров и сдавливают внутренние органы, сосуды, нервы. Основные проявления:
- боль в животе;
- вздутие живота;
- быстрое насыщение во время еды;
- запоры;
- примесь крови в стуле.
Причины возникновения
Как и любая злокачественная опухоль, липосаркома развивается из клеток, в которых возникли определенные мутации. Эти генетические дефекты могут быть наследственными или появляться в течение жизни, их набор может различаться даже в двух новообразованиях одного типа, и невозможно точно сказать, почему они возникли в каждом конкретном случае.
Факторы риска развития липосарком тоже изучены плохо, потому что эти опухоли встречаются очень редко. Считается, что играют роль следующие условия:
- Воздействие на организм ионизирующих излучений. Чаще всего речь идет о ранее перенесенной лучевой терапии по поводу другого онкологического заболевания.
- Случаи мягкотканных сарком в семье, некоторые наследственные мутации и синдромы. Но какие именно из них приводят к злокачественным опухолям жировой ткани, и с какой вероятностью - пока неизвестно.
- Воздействие токсических веществ. Об этом факторе риска тоже известно только то, что он в принципе играет роль в развитии мягкотканных сарком. Например, есть данные, что винилхлорид (химическое соединение, применяемое при производстве пластмасс) и мышьяк способствуют развитию сарком печени. В отношении липосарком точных данных нет.
Нередко это онкологическое заболевание развивается у людей, у которых не было каких-либо известных факторов риска. Возможно, будущие научные исследования помогут прояснить ситуацию.
Разновидности липосарком
Выделяют несколько разновидностей злокачественных опухолей жировой ткани, в зависимости от степени дифференцировки (того, насколько опухолевые клетки отличаются от нормальных) и гистологического строения (внешнего вида клеток и ткани под микроскопом). Эти типы требуют несколько различающихся подходов к лечению и характеризуются разным прогнозом:
Высокодифференцированные липосаркомы - наиболее распространенная разновидность, на нее приходится 50% от общего количества. Эти новообразования медленно растут и не распространяются на другие органы. Среди них выделяют три подтипа:
- Липомоподобный называется так потому, что под микроскопом сильно напоминает доброкачественную липому. В опухолевой ткани обнаруживаются липобласты (незрелые предшественники жировых клеток - адипоцитов) и атипичные клетки.
- Склерозирующий включает большое количество фиброзной ткани.
- Воспалительный подтип включает выраженный воспалительный инфильтрат - в опухолевой ткани присутствует много иммунных клеток, в основном B-лимфоцитов. Из-за этих клеток маскируется сама опухоль, и бывает сложно установить диагноз.
Методы диагностики
Новообразования, расположенные в глубине тела, а также метастазы, можно выявить с помощью УЗИ, КТ, МРТ. В дальнейшем для подтверждения диагноза также выполняют биопсию. Чаще всего низкодифференцированные липосаркомы метастазируют по кровеносным сосудам в легкие, сердце, печень, головной мозг, селезенку. Иногда обнаруживаются метастазы в лимфоузлах.
Основной метод лечения липосарком - хирургический. Во время операции стараются удалить опухоль полностью. Если саркома сильно проросла в соседние органы, и ее удаление невозможно, то сначала назначают неоадъювантную терапию. Есть шанс, что лечение уменьшит опухоль, и ее все-таки получится удалить.
При липосаркомах высокой степени злокачественности после операции обычно назначают адъювантную химиотерапию и/или лучевую терапию. Считается, что это поможет уничтожить оставшиеся в организме опухолевые клетки и снизить риск рецидива. Но насколько хорошо такие опухоли реагируют на химиопрепараты - неизвестно. Убедительных данных на этот счет нет из-за редкости липосарком. Польза лучевой терапии тоже спорная. Считается, что облучение наиболее полезно после операций по поводу миксоидных липосарком.
Вообще, эти злокачественные опухоли рецидивируют после операций довольно часто. Но не из-за того, что хирурги что-то делают неправильно и удаляют опухолевую ткань не полностью. Скорее всего, зачастую в организме пациента есть уже несколько очагов, и когда полностью удаляют одно новообразование, спустя некоторое время возникает новое.
В настоящее время ведутся клинические исследования, ученые пытаются разработать новые эффективные методы лечения. Например, в настоящее время пациентам с распространенными липосаркомами, которые не реагируют на терапию первой линии, рекомендуется назначать препараты Халавен (эрибулин) и Йонделис (трабедектин).
Профилактика
Так как факторы риска развития липосарком по большей части неизвестны, то и эффективных методов профилактики не существует. Нужно в целом вести здоровый образ жизни - это помогает снизить риск онкологических и многих других заболеваний. И, конечно же, нужно сразу обращаться к врачу, если появились любые подозрительные, необычные симптомы. Чем раньше диагностирована злокачественная опухоль, тем выше шансы того, что ее получится удалить полностью и добиться ремиссии.
Как и в случае с другими онкологическими заболеваниями, прогноз при липосаркомах измеряется показателем пятилетней выживаемости. В среднем он составляет 58%, но в каждом конкретном случае зависит от ряда факторов.
Важную роль играют гистологический тип и степень дифференцировки опухоли. Так, при высокодифференцированных опухолях пятилетняя выживаемость составляет 75-100%, а частота рецидивов после лечения - 50%. Миксоидные и плеоморфные липосаркомы рецидивируют в 80% случаев, продолжительность жизни пациентов составляет от 4 до 107 месяцев.
Влияет на пятилетнюю выживаемость и стадия опухолевого процесса. Вот средние показатели для всех разновидностей сарком:
- стадия I - 86%;
- стадия II - 72%;
- стадия III - 52%;
- стадия IV - менее 20%.
Еще прогноз зависит от того, полностью ли была удалена опухоль во время операции. После того как опухоль удалена, ее отправляют в патоморфологическую лабораторию, чтобы оценить край резекции - проверить, нет ли злокачественных клеток рядом с линией разреза. Если они там присутствуют, то констатируют позитивные края резекции. Это говорит о том, что некоторые опухолевые клетки могли остаться в организме, и есть риск рецидива.
В клиниках федеральной сети «Евроонко» применяются наиболее современные методы лечения липосарком и других типов мягкотканных сарком. Наши врачи выполняют хирургические вмешательства любой степени сложности, и у нас всегда в наличии оригинальные противоопухолевые препараты с доказанной эффективностью. Свяжитесь с нами, чтобы записаться на консультацию к врачу.
Липоскаркома - злокачественная опухоль жировой ткани. Может поражать любые участки тела, но чаще локализуется в проксимальных отделах нижних конечностей, в забрюшинной клетчатке или в области плеча. Представляет собой одиночный узел неправильной формы с неравномерной плотностью. При прорастании костей и сдавливании нервов вызывает резкие боли. Может провоцировать тромбозы, парезы, параличи, отек и ишемию конечности. В запущенных случаях возникают лихорадка, истощение, анемия и симптомы общей интоксикации. Диагноз выставляется на основании осмотра, МРТ, биопсии и других исследований. Лечение - операция, радиотерапия, химиотерапия.
Общие сведения
Липосаркома - злокачественное новообразование из группы мезенхимальных опухолей. Развивается из липобластов (юных жировых клеток), обычно располагается межмышечном пространстве, реже - в подкожной жировой клетчатке. Липосаркома является второй по распространенности злокачественной опухолью мягких тканей после фибросаркомы. Очень редко диагностируется у детей. Частота развития увеличивается с возрастом и достигает максимума к 50-60 годам. Женщины страдают реже мужчин. Эндемичность отсутствует.
Уровень злокачественности различается в зависимости от степени дифференцировки липосаркомы. Высокодифференцированные опухоли растут медленно и протекают относительно благоприятно. Для низкодифференцированных форм липосаркомы характерен быстрый рост, гематогенное (в 35-40% случаев) и лимфогенное (в 6-9% случаев) метастазирование. Рецидивы возникают у 45-75% пациентов. Лечение осуществляют специалисты в области онкологии, ортопедии, неврологии и флебологии.
Причины липосаркомы
Этиология заболевания пока окончательно не выяснена. Установлено, что липосаркома может развиваться из липомы, однако такие случаи исключительно редки. Иногда злокачественные опухоли жировой ткани возникают вблизи нейрофибром, что позволяет предположить наличие определенной связи между липосаркомой и нейрофиброматозом. Многие исследователи в числе факторов риска указывают механические травмы, облучение или контакт с канцерогенными веществами.
Липосаркома представляет собой одиночный узел либо диффузный инфильтрат неправильной формы. Чаще возникает в межмышечном пространстве, реже формируется в подкожной жировой клетчатке. Обычно располагается в проксимальных отделах нижних конечностей. Второе место по распространенности занимают липосаркомы забрюшинного пространства, далее в порядке убывания располагаются опухоли паховой области, ягодичной области и коленных суставов. Очень редко поражаются молочная железа, голова, шея, область семенного канатика, стопы, кисти и большие половые губы. Как правило, новообразование одиночное, реже встречаются множественные липосаркомы.
Поверхность опухоли желтоватая либо белая с сероватым оттенком. На разрезе видна серовато-розовая полупросвечивающая ткань с характерными участками «рыбьего мяса». В ходе микроскопического исследования липосаркомы обнаруживаются как зрелые жировые клетки, так и атипичные липобласты с звездчатыми или веретенообразными ядрами. Клеточная цитоплазма содержит вкрапления жира, выявляющиеся при окрашивании суданом.
Классификация липосаркомы
С учетом особенностей строения и клинического течения различают следующие виды липосаркомы:
- Высокодифференцированная липосаркома. Отличается медленным ростом. Не метастазирует. По строению напоминает липому.
- Склерозирующая высокодифференцированная липосаркома. Состоит из скоплений зрелых жировых клеток, разделенных фиброзными прослойками, в которых располагаются атипичные клетки.
- Воспалительная высокодифференцированная липосаркома. По строению напоминает один из предыдущих типов опухоли, но отличается от них наличием выраженной лимфоплазмоцитарной инфильтрации.
- Миксоидная липосаркома. Часто рецидивирует, не склонна к метастазированию. Содержит зрелые жировые клетки, круглые и веретенообразные липобласты. Имеет мукоидную строму с большим количеством мелких сосудов. Иногда в ткани новообразования выявляются участки с более низким уровнем дифференцировки клеток, что рассматривается как прогностически неблагоприятный вариант.
- Круглоклеточная липосаркома. Представляет собой низкодифференцированный вариант миксоидной опухоли. При микроскопическом исследовании новообразования выявляются участки примитивных круглых клеток. Количество сосудов в таких участках меньше, чем в областях с высоким уровнем дифференцировки клеток.
- Плеоморфная липосаркома. Содержит гиганские плеоморфные липобласты и небольшое количество мелких веретенообразных или округлых липобластов.
- Недифференцированная липосаркома. Состоит из участков с высокой степенью дифференцировки и областей низкодифференцированных клеток, напоминающих плеоморфную фибросаркому или злокачественную фиброзную гистиоцитому.
Симптомы липосаркомы
Высокодифференцированные липосаркомы обычно протекают бессимптомно и становятся случайной находкой при возникновении локальной деформации или проведении обследования в связи с другими заболеваниями и травмами. Для начальных стадий низкодифференцированных липосарком также характерно бессимптомное течение. В последующем клинические проявления определяются поражением близлежащих анатомических структур. При сдавлении нервов возникают интенсивные боли, возможны нарушения чувствительности, парезы и параличи.
Сдавление сосудов осложняется отеком и нарушением питания конечности. При сдавлении венозных стволов могут развиваться флебиты и тромбозы глубоких вен. При сдавлении артерий наблюдается ишемия конечности. Поражение костей при липосаркоме выявляется очень редко, сопровождается развитием болевого синдрома. При прогрессировании процесса возникают симптомы общей интоксикации, лихорадка, истощение и анемия. В отдельных случаях липосаркома метастазирует в легкие, печень, почки, сердце, яичники и костный мозг. Метастазы в лимфатические узлы выявляются очень редко.
При пальпации определяется мягкоэластичная или плотная опухоль неправильной формы с неровными контурами. Диаметр узла может достигать 20 сантиметров. Некоторые новообразования имеют дольчатое строение. На начальных этапах липосаркома смещается в поперечном направлении, при прорастании кости узел становится неподвижным. Обычно опухоль достаточно четко отграничена от окружающих тканей, что в сочетании с экспансивным ростом создает впечатление доброкачественности новообразования. При этом на самом деле липосаркома распространяется по межмышечным пространствам.
Диагностика липосаркомы
Диагноз устанавливают на основании анамнеза, жалоб, данных внешнего осмотра и результатов инструментальных исследований. Проводят МРТ пораженного сегмента, выполняют биопсию с последующим гистологическим исследованием образца. Для исключения метастазов больного с липосаркомой направляют на УЗИ внутренних органов, рентгенографию грудной клетки, рентгенографию и сканирование костей конечностей. При поражении крупных сосудов осуществляют ангиографию.
Окончательный диагноз выставляют с учетом результатов морфологического исследования. Липосаркому дифференцируют с липомой, рабдомиомой, внутримышечной миксомой, миксоидной хондросаркомой, миксоидной злокачественной фиброзной гистиоцитомой, плеоморфной злокачественной фиброзной гистиоцитомой, лимфомой, нейробластомой, внекостной саркомой Юинга, овсяноклеточным раком и некоторыми другими злокачественными новообразованиями мягких тканей.
Лечение и прогноз при липосаркоме
Лечение хирургическое. Выполняют широкое иссечение опухоли с окружающими неизмененными тканями. Липосаркому удаляют вместе с группой мышц, между которыми расположено новообразование. При опухоли, плохо отграниченной от окружающих тканей и распространяющейся по межмышечным пространствам, проводят ампутацию или экзартикуляцию конечности. В послеоперационном периоде назначают лучевую терапию. Кроме того, радиотерапию применяют при отдаленных метастазах и местных рецидивах. При крупных быстрорастущих липосаркомах и при метастазировании опухоли хирургическое вмешательство и лучевую терапию дополняют химиотерапией.
Местные рецидивы выявляются у 45-75% пациентов. Вероятность рецидивирования определяется локализацией и видом липосаркомы. Высокодифференцированные опухоли подкожной жировой клетчатки не рецидивируют. При расположении таких же новообразований в межмышечных пространствах рецидивы возникают в 29% случаев, при локализации в забрюшинной клетчатке - в 37% случаев. Реже всего рецидивирование наблюдается при миксоидных липосаркомах. В большинстве случаев рецидивные опухоли менее дифференцированы по сравнению с первичными.
Отдаленное местастазирование выявляется в 15-45% случаев. Чаще всего метастазируют круглоклеточные липосаркомы, затем, в порядке убывания - плеоморфные, миксоидные и высокодифференцированные липосаркомы. Продолжительность жизни определяется видом и локализацией новообразования. Наиболее благоприятными считаются миксоидные и высокодифференцированные липосаркомы. Пятилетняя выживаемость при таких опухолях колеблется от 45 до 65%. Полное выздоровление наблюдается в 30-40% случаев. У детей прогноз более благоприятен, в детском возрасте пятилетняя выживаемость при липосаркоме составляет 80-90%.
ОФЭКТ-КТ исследование в онкологии
ОФЭКТ-КТ - это эффективный метод диагностики злокачественных опухолевых заболеваний молочных желез, легких, органов брюшной полости и малого таза, а также их метастазов в лимфатических узлах и костях. О возможностях, области применения и достоинствах этого метода рассказывает Павел Иванович Крживицкий, кандидат медицинских наук, заведующий отделением радионуклидной диагностики НМИЦ онкологии им. Н.Н. Петрова.
![]()
Радионуклидная диагностика - раздел ядерной медицины, основанный на выявлении болезней с помощью радиоактивных меток или радиофармпрепаратов. Метод основан на принципе меченых атомов, согласно которому, радиоактивные вещества принимают такое же участие в процессах жизни клетки, как и не радиоактивные. Поэтому изучая распределение радиоактивной метки в организме больного с помощью специальных детектирующих аппаратов, например таких как ОФЭКТ-КТ и ПЭТ-КТ , врач получает возможность увидеть самые начальные проявления опухолиКак проходит исследование? Пациенту внутривенно вводят радиоактивный препарат, и врач через определенное время с помощью современного оборудования (ОФЭКТ-КТ или ПЭТ-КТ) видит его пространственное распределение в клетках, тканях или органах у обследуемого человека. С помощью современных компьютерных систем формируется изображение, которое анализируют обычно не менее 2 специалистов.
![]()
![]()
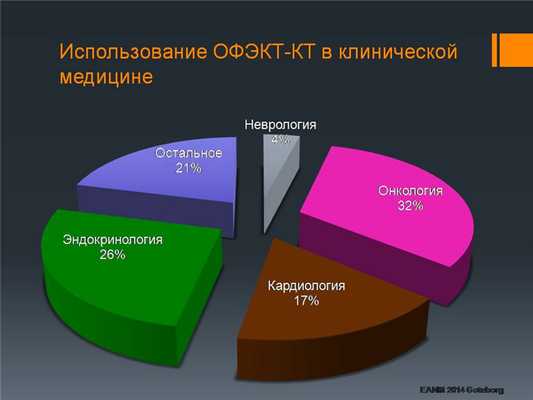
По данным Европейского общества ядерной медицины, треть всех ОФЭКТ-КТ исследований производится в онкологии.
![]()
С помощью ОФЭКТ-КТ исследования мы можем определить аномально протекающие биохимические процессы в опухолевых клетках, когда анатомические и морфологические изменения еще не видны и не могут быть выявлены с помощью методов классической лучевой диагностики, таких, как рентгенография или КТ. С помощью методов радионуклидной диагностики сегодня мы можем диагностировать опухоли размерами менее 1 сантиметра.
Главная задача радионуклидных исследований в онкологии - оценка распространенности опухолевого процесса и оценка эффективности лечения.
Основные методы лучевой и радионуклидной диагностики разделяют на две категории
- Рентгенография
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Сцинтиграфия
- Однофотонная эмиссионная компьютерная томография (ОФЭКТ)
- Позитронно-эмиссионная томография (ПЭТ)
Гибридные методы сочетают в себе анатомические и функциональные. К ним относится ОФЭКТ-КТ и ПЭТ-КТ. В отделении радионуклидной диагностики НМИЦ онкологии им. Н.Н. Петрова установлен гибридный аппарат «SiemensSymbiaT16». Этот прибор сочетает в себе двухдетекторную гамма-камеру и 16-срезовый компьютерный томограф. В целом информативность ОФЭКТ-КТ выше, чем КТ + ОФЭКТ отдельно. Исследования достаточно безопасны для пациентов.
![]()
За одно обследование получается максимум диагностической информации. Например, при раке молочной железы на ОФЭКТ-КТ томографе Siemens за одно исследование мы можем оценить состояние молочной железы, регионарных лимфатических узлов, органов грудной и брюшной полостей. В результате, пациент может начать специфическое противоопухолевое лечение максимально быстро.
Преимущества ОФЭКТ-КТ
- Позволяет получить трехмерное функциональное изображение
- Высокое качество изображения
- Возможность точной анатомической локализации выявленный патофизиологических процессов
- Возможность одновременной совместной оценки выявленных функциональных и структурных нарушений
Диагностика метастатического поражения скелета
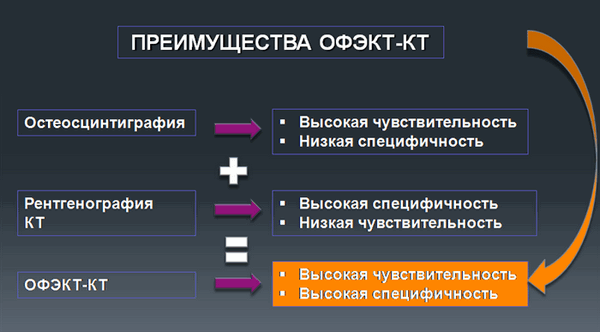
Наибольшее распространение этот метод получил в исследовании костей. ОФЭКТ-КТ исследование объединяет преимущества остеосцинтиграфии - высокую чувствительность и рентгенографии - высокую специфичность.
![]()
В результате ОФЭКТ-КТдиагностики могут быть выявлены новые уточняющие данные и даже может измениться диагноз. По опыту отделения радионуклидной диагностики НМИЦ онкологии им. Н.Н. Петрова: после рутинной остеосцинтиграфии в 40% случаев изменялся диагноз.
![]()
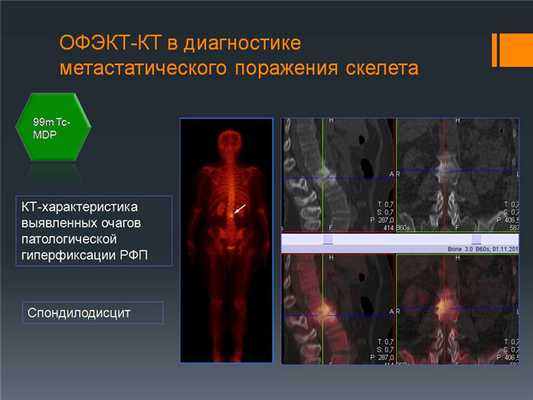
Пример уточняющей диагностики: При КТ-исследовании выявлен очаг, подозрительный на метастазы в 3 поясничном позвонке. После выполнения ОФЭКТ-КТ видно, что это спондилодисцит позвоночника, не онкологическое заболевание.
![]()
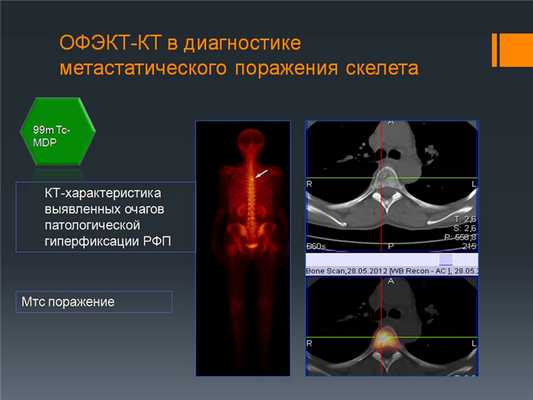
Пример уточняющей диагностики: Выявлен очаг гиперфиксации подозрительный на мтс. На снимке ОФЭКТ-КТ подтверждается, что это метастазы.
Диагностика метастатического поражения регионарных лимфоузлов у больных РМЖ
Статус регионарных лимфатических узлов влияет не только на прогноз, но и на выбор лечебной тактики, на объем лучевой терапии. При поражении лимфоузлов лучевая терапия может проводиться в над- и подключичной области. А при отсутствии метастазов облучается только грудная стенка и даже возможно полное отсутствие лучевой терапии.
Биопсия сигнальных лимфоузлов у больных РМЖ
Современное лечение РМЖ немыслимо без методов радионуклидной диаг ностики. Известно, что состояние сигнального лимфоузла определяет состояние всех остальных лимфоузлов. При помощи ОФЭКТ-КТ можно анатомически точно определить сигнальный лимфоузел. Во-первых, это помощь для хирурга: точная локализация позволяет ему быстрее обнаружить нужный лимфоузел. Во-вторых, результат исследования облегчает навигацию при последующей лучевой терапии.
ОФЭКТ-КТ также успешно применяется в диагностике нейроэндокринных новообразований, в диагностике метастазов при раке предстательной железы.
![]()
![ОФЭКТ-КТ исследование в онкологии]()
![]()
Авторская публикация:
Крживицкий Павел Иванович
врач-рентгенолог, врач-радиолог, кандидат медицинских наук.
Заведующий отделением радионуклидной диагностики, cтарший научный сотрудник отдела ядерной медицины и радиационной онкологииЧитайте также:
- Причины низкого сердечного выброса. Факторы влияющие на сердечный выброс
- Влияние двуокиси кремния на легкие. Классификация пневмокониозов
- Диагностика ядерной желтухи по МРТ головного мозга
- Развитие грудного протока эмбриона. Образование лимфатических узлов плода
- Анатомия трикуспидальной атрезии. Виды трикуспидальной атрезии