КТ, МРТ при остеомиелите основания черепа
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Кафедра общей хирургии Московской медицинской академии им. И.М. Сеченова, ГКБ №23 им. «Медсантруд», Москва
Кафедра общей хирургии Первого Московского государственного медицинского университета им. И.М. Сеченова
Кафедра общей хирургии лечебного факультета Первого Московского государственного медицинского университета им. И.М. Сеченова
Диагностика и лечение остеомиелита костей черепа.
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2012;(12): 62‑64
Липатов К.В., Комарова Е.А., Введенская О.В., Догузова Н.В. Диагностика и лечение остеомиелита костей черепа.. Хирургия. Журнал им. Н.И. Пирогова. 2012;(12):62‑64.
Lipatov KV, Komarova EA, Vvedenskaia OV, Doguzova NV. Diagnostics and treatment of cranial ostheomyelitis. Pirogov Russian Journal of Surgery = Khirurgiya. Zurnal im. N.I. Pirogova. 2012;(12):62‑64. (In Russ.).
Остеомиелит представляет собой гнойное или гнойно-некротическое поражение костной ткани, костного мозга, надкостницы, окружающих мягких тканей и принципиально может поражать любую кость, однако наиболее часто в воспалительный процесс вовлекаются длинные трубчатые кости [2]. Остеомиелит костей черепа - редкое заболевание, распространенность его составляет 1,5%, а среди наблюдений остеомиелита плоских костей - 3% [5, 6]. По данным зарубежных авторов, ежегодно регистрируется от 57 до 95 наблюдений остеомиелита черепа [5]. Летальность при возникновении интракраниальных осложнений достигает 20-40% [1, 8]. Недостаточность клинического опыта, особенности строения и расположения костей черепа (губчатая структура кости, соседство с важными анатомическими структурами и головным мозгом, небольшой массив покрывающих кости мягких тканей) приводят к определенным трудностям в диагностике и лечении остеомиелита черепа. Ранняя диагностика и адекватное лечение данного заболевания позволят предотвратить развитие неврологических осложнений и существенно уменьшить летальность.
Причиной остеомиелита черепа могут быть осложненная травма, перенесенное оперативное вмешательство на костях черепа, гнойные заболевания мягких тканей головы и придаточных пазух носа 7. Гематогенный остеомиелит черепа возникает крайне редко по причине устойчивости к инфекции плоских костей. Предрасполагающими факторами развития остеомиелита черепа, ведущими к снижению васкуляризации кости, являются сахарный диабет, анемия, диспротеинемия, воздействие ионизирующего излучения, опухолевое поражение кости, остеопороз, болезнь Педжета 5. Остеомиелит черепа может наблюдаться в любом возрасте, но преимущественно им страдают дети и молодые люди. Наиболее часто поражаются лобная, височная и теменная кости [1, 3]. Остеомиелит черепа протекает в острой, подострой и хронической формах, характеризующихся определенными клиническими и структурными изменениями [3]. При этом в зависимости от характера и распространенности патологического процесса различают поверхностный и глубокий остеомиелит, последний подразделяется на ограниченный и диффузный [3]. Поверхностная форма остеомиелита черепа характеризуется вовлечением в патологический процесс поверхностной костной пластинки, в то время как при глубоких остеомиелитах поражаются все слои кости. Поражение наружной костной пластинки часто приводит к формированию поднадкостничного абсцесса, который при расплавлении надкостницы становится подапоневротическим, а затем и подкожным. Поражение внутренней костной пластинки делает возможным распространение гнойно-септического процесса на оболочки и вещество мозга, что обусловливает возникновение зачастую фатальных интракраниальных осложнений в виде менингита, абсцесса мозга, тромбоза синусов, менингита. Диффузные формы глубоких остеомиелитов возникают, как правило, при тромбофлебите диплоических вен, что приводит к «метастазированию» инфекции и обширному поражению кости 2.
Клиническая картина остеомиелита черепа зависит от этиологии, распространенности и характера патологического процесса и характеризуется преобладанием местных воспалительных изменений. Поражение наружной костной пластинки характеризуется отеком мягких тканей и формированием подкожного или подапоневротического абсцесса, глубокой - локальной головной болью, болезненностью при постукивании по пораженной области [1, 4]. Хронический остеомиелит черепа нередко проявляется формированием свища. При возникновении внутричерепных осложнений присоединяются общемозговая и очаговая симптоматика, выраженные признаки интоксикации, ухудшается общее состояние больного.
Рентгенологическая картина остеомиелита черепа проявляется лишь по прошествии 2-3 нед от начала заболевания, позволяет диагностировать преимущественно грубые изменения и характеризуется неоднородностью костной структуры при остром процессе и утолщением, секвестрацией, нечеткостью контуров, дефектом кости в случае хронизации [2, 5]. В связи с определенными недостатками метода на современном этапе целесообразно использовать компьютерную и магнитно-резонансную томографию, позволяющую выявить структурные изменения кости и окружающих мягких тканей даже на ранних стадиях заболевания.
Лечение остеомиелита черепа подразделяется на хирургическое и общее. Радикальное оперативное лечение проводят при условии стихания воспалительного процесса, оно заключается в остеонекрэктомии и хирургической обработке окружающих мягких тканей. При поверхностном остеомиелите кусачками удаляют пораженную кость до ее неизмененных структур, рану санируют растворами антисептиков, дренируют и ушивают наглухо.
В случае глубокого остеомиелита широко обнажают остеомиелитический очаг, удаляют секвестры наружной и внутренней костных пластинок, скусывают пораженные края кости до визуально неизмененных тканей, проводят ревизию эпидурального пространства и удаляют все гнойные грануляции с поверхности твердой мозговой оболочки, рану дренируют и ушивают наглухо. Краниопластику производят не ранее чем через 6 мес при условии отсутствия прогрессирования воспалительного процесса в кости [1, 3, 7]. Хирургическое лечение дополняют антибактериальной, дезинтоксикационной, корригирующей терапией.
Приводим клиническое наблюдение.
Больной Я., 22 лет, поступил в клинику с направляющим диагнозом: нагноившаяся атерома лобной области. При поступлении предъявлял жалобы на отек лица, наличие болезненного уплотнения в области лба. Из анамнеза: считает себя больным в течение 2 сут, когда без видимой причины отметил появление описанных выше жалоб. Данное заболевание - впервые, ранее никаких изменений в лобной области не отмечал. В детстве перенес ушиб области лба, за медицинской помощью не обращался. При поступлении общее состояние удовлетворительное. Температура тела 37 °С. В области лба слева на границе с волосистой частью головы имеется умеренно болезненный инфильтрат плотной консистенции размером 3×1,5 см, кожные покровы над ним не изменены. Симптом флюктуации отрицательный. Лабораторных признаков воспаления не выявлено. Так как на момент поступления убедительные данные, свидетельствующие о процессе, отсутствовали, начата антибактериальная, противовоспалительная терапия. Однако в ходе динамического наблюдения (в течение суток от момента госпитализации) отмечена отрицательная динамика со стороны местного статуса в виде прогрессирования воспалительных явлений, в связи с чем больной оперирован в экстренном порядке: под внутривенным наркозом произведено вскрытие гнойника. Интраоперационно выявлен подкожно расположенный гнойник объемом до 20 мл, в дне раны имелся дефект наружной костной пластинки лобной кости с неровными краями, лишенный надкостницы, диаметром до 2 см. Произведены биопсия кости и посев со стенок гнойника. Операция завершена санацией и дренированием раны салфетками, смоченными антисептическим раствором. С учетом интраоперационных данных в раннем послеоперационном периоде больному с целью уточнения диагноза выполнена компьютерная томография черепа (см. рисунок), Рисунок 1. Компьютерная томограмма черепа. а - сагиттальный срез: дефект лобной кости с деструкцией наружной и внутренней пластинок. Рисунок 1. Компьютерная томограмма черепа. б - фронтальный срез: остеомиелит лобной кости с разрушением наружной костной пластинки, абсцесс мягких тканей головы. Рисунок 1. Компьютерная томограмма черепа. в - горизонтальный срез: сквозной дефект лобной кости. Рисунок 1. Компьютерная томограмма черепа. г - фронтальный срез: деструкция лобной кости с разрушением внутренней костной пластинки. Рисунок 1. Компьютерная томограмма черепа. д - трехмерная реконструкция: сквозной дефект лобной кости. при которой выявлена деструкция лобной кости в виде сквозного костного дефекта размером 19×15 мм, что требовало проведения дифференциальной диагностики между остеомиелитом и новообразованием лобной кости. Выполнена сцинтиграфия скелета, при которой выявлен единственный очаг гиперфиксации радиофармпрепарата в лобной области слева. В ходе патогистологического исследования обнаружены кровоизлияния и признаки острого воспаления в костной ткани. Таким образом, на основании клинико-анамнестических, интраоперационных и ряда инструментальных данных у больного установлен диагноз гематогенного остеомиелита лобной кости, параоссального абсцесса. В послеоперационном периоде на фоне антибактериальной (с учетом данных антибиотикограммы), противовоспалительной терапии, местного лечения достигнута положительная динамика в течении раневого процесса, полностью ликвидированы воспалительные явления. Больной выписан под амбулаторное наблюдение хирургом с рекомендацией консультации нейрохирурга для решения вопроса о радикальном хирургическом лечении.
Приведено наблюдение острого гематогенного остеомиелита лобной кости у молодого человека, не отягощенного хроническими заболеваниями. Гематогенный характер патологического процесса установлен с помощью исключения других возможных путей попадания инфекции в кость. Клиническая картина заболевания не позволяла установить диагноз остеомиелита лобной кости в предоперационном периоде, однако и не соответствовала полностью локальному гнойному процессу в мягких тканях лобной области. В качестве дополнительного инструментального метода исследования с целью уточнения диагноза мы использовали компьютерную томографию, позволившую детально изучить изменения кости. Онкологическая настороженность потребовала выполнения также сцинтиграфии скелета и гистологического исследования. Комплексное консервативное лечение, проводимое в послеоперационном периоде, позволило добиться полной ликвидации воспалительных явлений и перехода раневого процесса во вторую фазу. Радикальное хирургическое лечение предпочтительнее выполнять в условиях отделения нейрохирургии при полном стихании воспалительного процесса, в связи с чем пациенту рекомендована консультация нейрохирурга.
Таким образом, распространенность остеомиелита черепа невелика, однако топографоанатомические особенности данной области, опасность интракраниальных осложнений диктуют необходимость своевременной диагностики и адекватного лечения данного заболевания. Ранняя диагностика остеомиелита черепа с привлечением современных инструментальных методов обследования, радикальная хирургическая обработка в сочетании с рациональной антибиотикотерапией позволят значительно улучшить результаты лечения таких больных.
КТ основания черепа
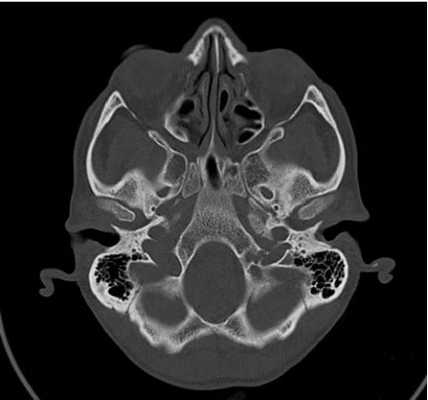
КТ основания черепа - метод медицинской визуализации, основанный на использовании рентгеновских лучей, и применяющийся для диагностики патологических процессов, локализующихся в нижних отделах черепной коробки. Позволяет получать серии послойных снимков области интереса, толщиной от 0,5 мм, с высоким разрешением и четкостью. Благодаря этому компьютерная томография - один из самых точных и достоверных методов диагностики, незаменимый при некоторых патологиях и заболеваниях мозговой части черепа.
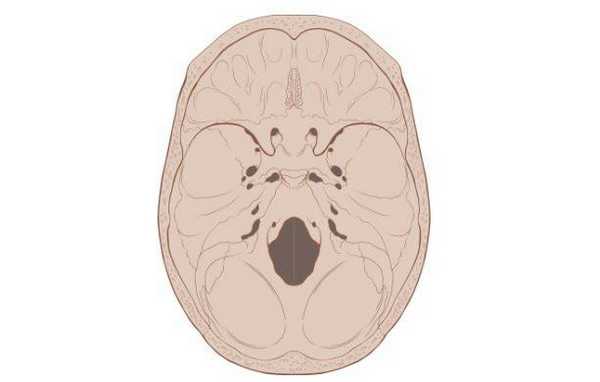
Схематическое изображение основания черепа
Основание черепа - область, образуемая затылочной, височными, решетчатой, лобной и клиновидной костями. Внутренняя поверхность данной анатомической структуры играет роль площадки, на которой покоится головной мозг. Через большое отверстие затылочной кости проходит ствол мозга. Наружная поверхность основания черепа богата нервными волокнами, кровеносными сосудами, связками и сухожилиями.
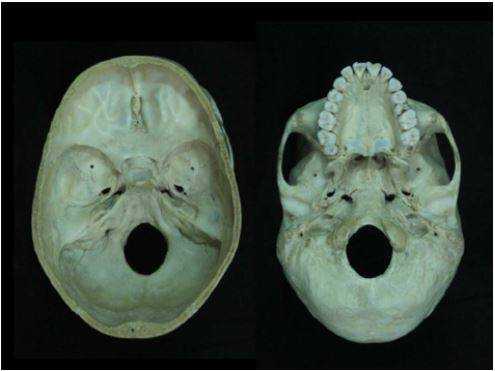
Основание черепа: вид изнутри и снизу
Из-за данных анатомических особенностей любая патология, возникающая в этой области, как правило, приводит к тяжелым последствиям. В подобных условиях для диагностики с успехом используется компьютерная томография основания черепа. Более того, КТ основания черепа может быть более информативным и специфичным методом обследования, по сравнению с магнитно-резонансной томографией.
Показания для КТ основания черепа
Компьютерная томография основания черепа применяется для диагностики следующих патологий и заболеваний:
доброкачественные и злокачественные новообразования, локализующиеся в области передней, средней и задней черепной ямки;
метастазы области основания черепа;
закрытые и открытые переломы передней, средней и задней черепных ямок , трещины затылочной, височной, клиновидной, лобной или решетчатой костей;
фиброзная дисплазия костей основания черепа;
миеломная болезнь, протекающая с поражением костей рассматриваемой анатомической области ;
кисты, абсцессы, остеомиелит костей основания черепа, воспалительные заболевания височной (мастоидит), решетчатой (этмоидит), лобной (фронтит) или клиновидной (сфеноидит) кости;
подготовка и планирование хирургических вмешательств в области основания черепа.
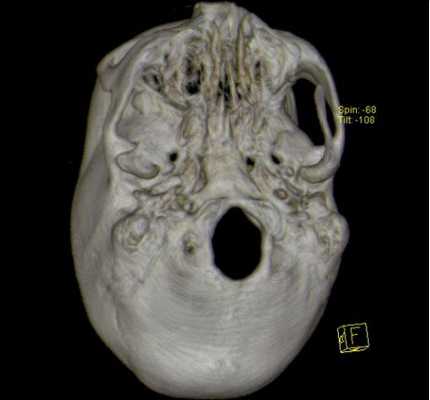
3D-реконструкция с помощью компьютерной томографии
Показанием для проведения КТ основания черепа могут служить следующие жалобы больного:
нарушение зрения, выпадение полей зрения, двоение в глазах;
ухудшение слуха, шум в ушах, головокружение;
неврологические симптомы поражения черепномозговых нервов - невропатия лицевого нерва, парезы, параличи мягкого неба, языка; косоглазие; изменение способности различать запахи; затруднения при глотании, жевании; расстройства артикуляции; повышенное слюноотделение; нарушение тактильной, тепловой чувствительности кожи лица и пр.;
черепно-мозговая травма, протекающая с признаками повреждения целостности костей основания черепа (симптом “очков” - кровоизлияние в периорбитальную клетчатку, истечение спинномозговой жидкости из носа, наружного слухового прохода и другие симптомы);
судороги, потеря сознания, коматозное состояние, рвота и прочее .
Противопоказания для КТ основания черепа
КТ основания черепа противопоказано в следующих случаях:
Беременность: использование рентгеновских лучей в компьютерной томографии сильно снижает возможность применения метода у женщин на любом сроке беременности, из-за выраженного негативного воздействия на развивающийся плод. По этой причине обследование проводят только в исключительных случаях, когда потенциальная польза от КТ превосходит возможный вред;
Детский возраст: негативное воздействие рентгеновского излучения более выражено у детей. По этой причине компьютерная томография противопоказана у пациентов младше 5 лет. Детям в возрасте от 5 до 18 лет исследование проводится только при наличии четких показаний и направления лечащего врача;
Масса тела пациента и обхват туловища, превышающие предельно допустимые для томографа (150 кг и 150 см соответственно).
КТ основания черепа с контрастом
Компьютерная томография поддерживает использование контрастных препаратов. Это расширенная методика проведения обследования, предусматривающая введение в кровоток пациента неионного раствор йода. Контраст, распределяясь по организму, проникает во все органы и ткани, избирательно накапливаясь в тех местах, где нарушен гематоэнцефалический барьер, или имеется воспаление, инфекция, опухоль. Йод, входящий в состав контрастного препарата, задерживает почти 100% рентгеновских лучей, из-за чего возникает эффект “подсветки” патологии, облегчающий диагностику соответствующего заболевания.

Снимок КТ основания черепа
Противопоказания для КТ основания черепа с контрастом
КТ с контрастом противопоказано при наличии следующих патологий и состояний:
Почечная недостаточность: контраст в основном выводится почками. При нарушении их функции выведение контрастного препарата нарушается, что сопровождается острым повреждением тканей почек. Клинически это проявляется прогрессирующим увеличением уровня сывороточного креатинина в течение 1-2 суток после обследования. Данная патология известна как контраст-индуцированная нефропатия. Факторы риска: пожилой возраст, хронические заболевания почек, сахарный диабет, обезвоживание, высокие дозы контрастных препаратов. Обязательное проведение анализа крови на креатинин позволяет выявить скрытую почечную недостаточность и предупредить осложнения;
Аллергия на йод: в большинстве случаев аллергические реакции не представляют опасности для здоровья и протекают в виде кожного зуда, высыпаний на коже, тошноты, рвоты. Однако у пациентов с анафилаксией введение рентгеноконтрастных препаратов может спровоцировать отек верхних дыхательных путей, потерю сознания, остановку дыхания. По этой причине наличие аллергии на йод - противопоказание для введения контраста;
Индивидуальная непереносимость рентгеноконтрастных препаратов: клинически проявляется в виде тяжелой реакции на введение контраста и сопровождается рвотой, потерей сознания, коматозным состоянием. Является абсолютным противопоказанием для КТ с контрастным усилением. Встречается исключительно редко;
Сахарный диабет на фоне лечения метформином, использующемся для снижения уровня глюкозы крови, который в сочетании с контрастом, может провоцировать кетоацидоз - патологическое увеличение концентрации азотистых продуктов обмена веществ и кетоновых основания. Это грозное осложнение наблюдается у больных сахарным диабетом, сопровождается потерей сознания, комой. Для профилактики подобного осложнения следует обратиться к эндокринологу, который изменит схему лечения;
Заболевания щитовидной железы, сопровождающиеся гипертиреозом: йод - основной компонент гормонов щитовидной железы. При введении контраста их уровни в организме резко увеличиваются, что может служить провоцирующим фактором, вызывающим тиреотоксический криз - грозное осложнение заболеваний щитовидной железы, сопровождающееся тошнотой, рвотой, сердечно-сосудистой недостаточностью, нарушением функции почек, лихорадкой, острым психозом, комой;
Грудное вскармливание: контрастные препараты проникают в грудное молоко. Избыток йода в них может вызвать нарушении функции щитовидной железы у грудных детей. По этой причине при проведении КТ основания черепа с контрастом необходимо: временно перейти на искусственное вскармливание или питание заранее сцеженным грудным молоком. Контраст полностью выводится из организма в течение нескольких часов - в это время необходимо минимум дважды сцеживать излишки молока, чтобы предупредить лактостаз.
Как подготовиться к КТ основания черепа
Проведение компьютерной томографии основания черепа не требует специальной подготовки. В день обследования разрешается легкий завтрак. Следует предупредить обезвоживание, провоцируемое интенсивными физическими нагрузками, приемом алкоголя. Рекомендуется отказаться от курения.
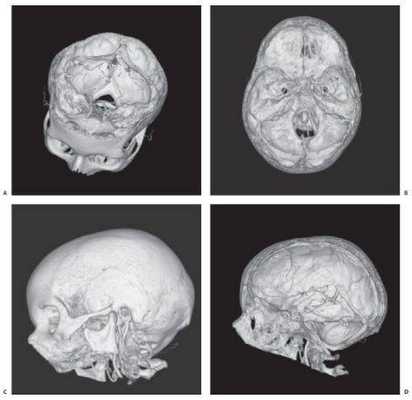
Трехмерные реконструкции, выполненные с помощью КТ
Методика проведения КТ основания черепа
Компьютерная томография проводится на специальном оборудовании - томографе. Это устройство в виде кольца, в котором находится подвижный источник рентгеновских лучей и детекторы, вращающийся по окружности вокруг тела пациента. Для этого в центре томографа имеется отверстие, называемое апертурой. Во время сканирования пациент находится в положении лежа головой к устройству, на столе, проходящем через аппарат.
Само обследование не сопровождается неприятными ощущениями, абсолютно безболезненно. Следует четко выполнять указания медицинского персонала, соблюдать неподвижность. Само сканирование занимает всего пару минут. При использовании контрастных препаратов обследование может длиться более 15 минут. Контраст вводится внутривенно в середине процедуры.
Методика выполнения КТ основания черепа
Перед обследованием обязательно сообщите сотрудникам нашей клиники об имеющихся у пациента проблемах со здоровьем, хронических заболеваниях, перенесенных травмах, оперативных вмешательствах, аллергических реакциях.
Расшифровка полученных снимков может занять до 2 часов, в зависимости от количества пациентов. Результаты обследования в виде письменного заключения врача-рентгенолога и компакт-диска с полученными изображениями необходимо передать вашему лечащему врачу. Вы также можете получить консультацию врача-диагноста, чтобы узнать, что обнаружило обследование.
Что покажет КТ основания черепа
На снимках, полученных во время обследования, визуализируются анатомические и костные структуры основания черепа, включающие в себя основание мозга, ствол мозга, черепно-мозговые нервы, краниовертебральную область, область таламуса, гипоталамуса, гипофиза, турецкого седла, перекреста зрительных нервов. Исследуется нормальное строение вышеперечисленных анатомических образований, обнаруживаются участки с отклонениями от нормы в виде новообразований, кист, воспалительных процессов. Оценивается протяженность обнаруженных патологий, их связь с окружающими органами и тканями. Изучается влияние патологического процесса на функции ЦНС.
КТ основания черепа при переломах
Перелом основания черепа - последствие избыточных нагрузок на тело человека, соответствующих травмам при падении с высоты, дорожно-транспортных происшествиях, авариях, ударном воздействии. Состояние пациентов в таких случаях оценивается как тяжелое и крайне тяжелое. По этой причине КТ основания черепа у таких больных требует экстренной госпитализации в специализированное лечебное учреждение, оснащенное всем необходимым оборудованием. Обследование проводится с участием узких специалистов, таких как нейрохирурги, хирурги, реаниматологи, травматологи, невропатологи. По этой причине наш медицинский центр напоминает - при подозрении на переломы основания черепа необходимо срочно обратится за специализированной медицинской помощью, а не заниматься самодиагностикой.
МРТ костей черепа что показывает
Магнитно-резонансная томография базируется на способности магнитного поля изменять состояние атомов водорода в молекулах воды. Процедура информативна относительно мягких тканей, насыщенных жидкостью. Структуры организма с низким содержанием воды на снимках отражаются плохо. МР-томограф фактически «не видит» костную ткань. По этой причине рутинная диагностика переломов включает рентгенографию и КТ (в экстренных, спорных либо сложных ситуациях). При травмах головы стандартное обследование с помощью Х-лучей нередко сочетают с магнитно-резонансной томографией. В зависимости от того, что показывает МРТ костей черепа, дополняют тактику лечения, основанную на результатах КТ. Процедура дает информацию о состоянии мягких структур и влиянии на последние травм.
Показывает ли МРТ перелом черепа?
В основе метода — явление ядерно-магнитного резонанса, свойственное атомам с непарным количеством протонов. Поле, создаваемое установкой, заставляет микрочастицы вращаться по другой траектории. Затем элементы резко переходят в первоначальное положение. Аппарат улавливает возникающие при этом энергетические импульсы и преобразует последние в картинку. Так томограф делает послойные снимки изучаемой области.
Диагностическая ценность магнитно-резонансной томографии высока при травмах сложных структур организма (черепная коробка, позвоночник, сочленения). По результатам сканирования диагностируют не сам перелом, а сопутствующие повреждения (разрывы связок, мышц, компрессию тканей и пр.).
На вопрос «Показывает ли МРТ перелом черепа?», врачи дают отрицательный ответ. При травмах головы методом выбора является компьютерная томография. По снимкам оценивают состояние костей, обнаруживают малейшие повреждения последних, кровотечения. Компьютерная томография особенно информативна в первые 48 часов после получения травмы. В дальнейшем изменения в мозге контролируют посредством МР-сканирования.
Как делают МРТ черепа?
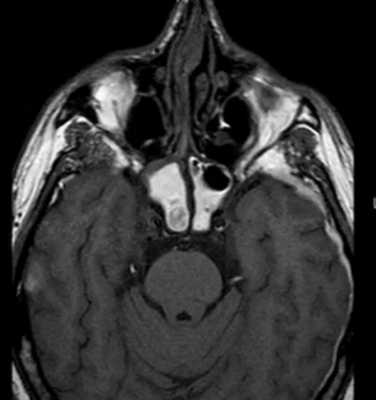
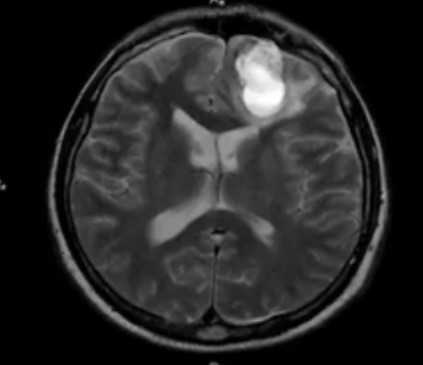
Гемосинус на МР-снимке головы
Диагностическую процедуру проводят по назначению врача, по предварительной записи. В клинике нужно заполнить бланки, пройти консультацию с рентгенологом, предоставить имеющуюся медицинскую документацию. Перед исследованием важно снять украшения, предметы гардероба и аксессуары с металлическими элементами, оставить в раздевалке электронные устройства и прочие личные вещи.
В диагностическом кабинете пациента укладывают на платформу аппарата. Тело фиксируют, для комфорта используют валики. Важно занять удобное положение, так как во время сканирования нельзя шевелиться.
По завершении приготовлений врач удаляется в соседний кабинет, откуда управляет оборудованием, контролирует процедуру, при необходимости общается с пациентом по громкой связи. Сканирование длится 20-25 минут.
При контрастной МРТ снимки выполняют дважды — перед введением препарата гадолиния и после инъекции. В общей сложности процедура занимает 30-40 минут.
По завершении томографии пациент одевается, забирает личные вещи и ожидает результаты в диагностическом центре или отправляется по своим делам. Заключение и информационный носитель со снимками выдают через 15-60 минут.
Показания и противопоказания к МРТ лицевого черепа
Магнитно-резонансную томографию применяют в травматологии, пластической хирургии, ревматологии, онкологии и пр. Кости лицевого отдела тонкие и хрупкие. При повреждении последних возможны травмы нервов и сосудов, развитие неврологической симптоматики и других осложнений.
Показаниями для проведения МРТ лицевого отдела черепа являются:
- болевой синдром в данной области различной степени выраженности;
- неприятные ощущения или щелчки во время движений челюстью, жевания, разговора;
- нарушение чувствительности в определенных зонах головы;
- изменение подвижности челюстного аппарата;
- спазмы лицевых мышц;
- все виды травм;
- нарушения глотания, дыхания и пр.
Метод применяют для диагностики новообразований, при подозрении на инфекционно-воспалительные процессы, гнойное расплавление тканей. По снимкам МРТ планируют лечебные хирургические вмешательства, пластические операции, вспомогательные процедуры при диагностике различных опухолей (менингиома, остеома, остеобластома и пр.). Основные данные о состоянии костей получают при КТ.
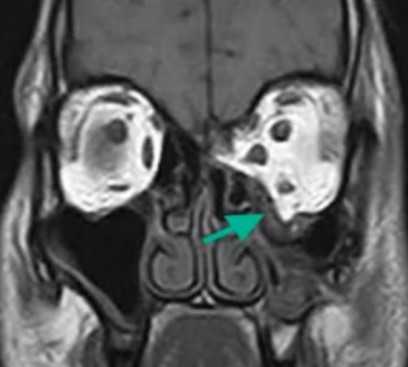
Взрывной перелом орбиты на МРТ (изменения указаны стрелкой)
Противопоказаниями к проведению магнитно-резонансной томографии выступают:
- наличие в теле больного металлических конструкций (штифты, спицы, эндопротезы, сосудистые клипсы и пр.);
- имплантированные электронные устройства (водитель ритма, инсулиновая помпа);
- тяжелое общее состояние пациента или необходимость в проведении реанимационных мероприятий;
- вес более 120 кг и обхват живота свыше 150 см (для закрытого аппарата).
Установленные ортодонтические приспособления (брекеты, ретейнеры и пр.) могут давать артефакты на снимках. Это нужно учитывать и предупреждать врача о наличии стоматологических изделий.
К относительным противопоказаниям причисляют ранние сроки беременности (до 13 недели), острый болевой синдром, боязнь замкнутого пространства, алкогольное опьянение. Контрастное усиление не проводят пациентам с тяжелыми формами почечной и печеночной недостаточности и индивидуальной непереносимостью препаратов гадолиния.
Подготовка к МРТ лицевого черепа
Накануне магнитно-резонансной томографии головы специально ничего делать не надо. Пациентам рекомендуют надеть на процедуру удобные вещи, в которых будет комфортно неподвижно лежать достаточно долгое время. Лучше отказаться от применения декоративной косметики или свести макияж к минимуму. Некоторые средства могут содержать частицы металлов, что неблагоприятно влияет на качество снимков.
При наличии у пациента эндопротеза или других имплантатов, необходимо предоставить документ о совместимости конструкции с магнитным полем. При осуществлении сканирования электроника может выйти из строя, поэтому пациентам с водителями ритма и прочими приборами нельзя делать МРТ. Металлические конструкции из сплавов ферромагнетиков дают на снимках артефакты. Изображения с нечеткими или засвеченными зонами невозможно трактовать объективно. Диагностическая ценность процедуры существенно снижается.
Подготовка к контрастной МРТ подразумевает легкий перекус за 40-45 минут до начала исследования. Пациент может съесть батончик, горсть орехов, небольшой фрукт.
Расшифровка томографии черепа

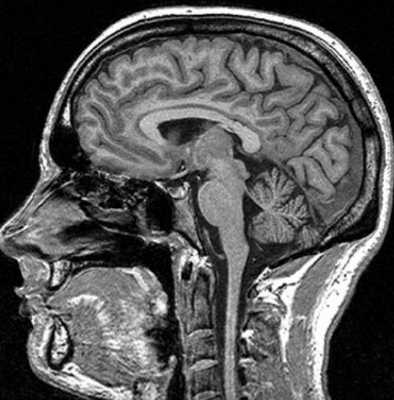
Внутримозговая гематома травматического характера на МР-снимке
В результате МРТ получают множество послойных снимков в трех взаимно-перпендикулярных плоскостях. На изображениях видят контуры тканей, сравнивают показатели с нормой, выявляют отклонения и признаки патологических изменений. Все данные отражают в заключении.
По результатам МРТ лицевого отдела черепа выявляют:
- аномалии развития;
- последствия травм (растяжения и разрывы связок, повреждения суставных элементов, сосудов, мышц, патологическое скопление жидкости и пр.);
- нарушение строения околоносовых пазух (деформации, новообразования и пр.);
- опухоли добро- и злокачественной природы, метастазы (окончательный диагноз — по результатам гистологии);
- изменения воспалительного характера (абсцесс, флегмону и пр.).
Трактовка снимков требует глубоких знаний анатомии и опыта в области МР-диагностики. Человек без специального образования не сможет самостоятельно расшифровать сканы.
МРТ показывает кости
Для диагностики заболеваний опорно-двигательного аппарата используют различные виды инструментальных исследований (магнитно-резонансную и компьютерную томографии, рентгенографию, остеосцинтиграфию и пр.). МРТ костей назначают при наличии у пациента противопоказаний к применению ионизирующего излучения и радиофармпрепаратов.
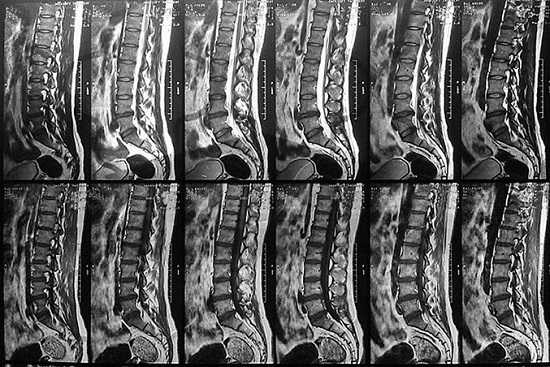
Пленка с серией снимков пояснично-крестцового отдела позвоночника в сагиттальной проекции
Метод безопасен для здоровья: зона интереса подвергается направленному воздействию электромагнитного поля, вызывающего резонанс атомов водорода в молекулах воды. Интенсивность отклика зависит от количества жидкости в клетках сканируемых структур. Большей информативностью обладает МРТ мягких тканей. Кости и хрящи дают слабую визуализацию.
Для повышения эффективности метода применяют контрастное усиление. Пациенту внутривенно вводят препарат на основе растворимых солей гадолиния. Заполняя кровеносное русло и межклеточное пространство контраст «окрашивает» изучаемые анатомические образования, позволяя выявить патологические изменения тканей. В результате МРТ врач получает фотографии тонких (от 1 мм) срезов рассматриваемой области.
Видит ли МРТ кости?
Клетки твердых структур содержат незначительное количество воды, поэтому сканирование скелета при помощи магнитного поля малоинформативно. Метод применяют для оценки состояния костного мозга, выявления новообразований, диагностики патологических состояний позвоночника.
Слабая визуализация твердых структур в процессе МРТ не дает возможности увидеть трещины, мелкие осколки при переломах, незначительные повреждения тканей. При использовании контрастного усиления магнитно-резонансная томография показывает новообразования и позволяет оценить характер кровоснабжения изучаемого участка опорно-двигательной системы.
МРТ костей скелета, что показывает?
Магнитно-резонансная томография визуализирует строение внутренних структур. МРТ кости показывает нарушение формы, размера, целостности анатомического образования, позволяет оценить состояние окружающих мягких тканей.
По результатам исследования можно диагностировать:
- доброкачественные и злокачественные процессы;
- травматические повреждения кости (при наличии крупных осколков);
- остеомиелиты;
- врожденные аномалии развития скелета.
С помощью МРТ можно оценить состояние костного мозга, определить характер заболевания и особенности взаимодействия патологического очага с окружающими тканями.
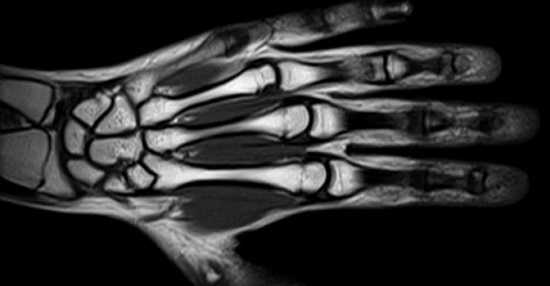
Магнитно-резонансная томография кисти и лучезапястного сустава
При подозрении на развитие онкологического процесса назначают контрастное МР-сканирование. Ткани опухоли способны накапливать хелаты гадолиния, что позволяет визуализировать очаги размером от 3 мм. Кровеносная сеть новообразований имеет характерные особенности. Злокачественные опухоли отличаются извитостью сосудов и большим количеством анастомозов. При использовании контраста врач может предположить малигнизацию процесса на основании рисунка кровеносной системы. Окончательный диагноз ставят по результатам биопсии.
Как делают МРТ костей?
Магнитно-резонансную томографию проводят с помощью сложной аппаратуры в специально оборудованном кабинете. Пациент ложится на передвижной стол, который затем закатывают в широкую замкнутую трубу. Внутри устройства находится генератор индукционного поля, отклик тканей на направленное действие магнита считывают чувствительные датчики. Информация поступает на компьютер, где при помощи сложных алгоритмов преобразуется в серию послойных изображений.
МРТ костей, как и других структур, не делают при наличии противопоказаний. К последним относятся:
- металлические протезы, спицы, скобы;
- вживленные электронные устройства;
- татуировки, выполненные ферромагнитными красками.
Для повышения качества картинки и предупреждения возникновения побочных явлений больному необходимо соблюдать ряд правил:
- сохранять неподвижность на протяжении сканирования;
- перекусить за час до контрастной процедуры;
- исключить прием алкоголя накануне исследования;
- перед сканированием снять украшения, аксессуары, пирсинг.
Для сохранения первоначального положения тела используют фиксирующие устройства и специальные валики. Работающее устройство издает громкий шум, поэтому больному выдают наушники.
Врач-рентгенолог и лаборанты размещаются за перегородкой, что позволяет снизить риск воздействия на томограф посторонних электромагнитных импульсов. Для связи с обследуемым используют переговорное устройство. В руке пациента находится тревожная кнопка, с помощью которой можно подать сигнал и приостановить процедуру.
Сканирование делают в аксиальной, сагиттальной и фронтальной проекциях. Используя полученные фото врач, при необходимости, создает трехмерное изображение рассматриваемого участка или всего скелета.
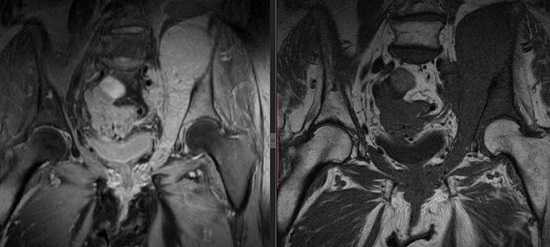
МР-томограмма костей таза
Контрастную МРТ делают поэтапно. После серии нативных снимков прерывают сканирование и вводят больному раствор гадолиния. Инъекцию осуществляют с помощью установленного в вену катетера и автоматического устройства. После заполнения контрастом сосудистого русла в зоне интереса процедуру продолжают.
МРТ или КТ костей?
Компьютерная томография обладает большей информативностью при исследовании плотных структур. Метод основан на применении рентгена. Ткани организма поглощают ионизирующие потоки с разной интенсивностью. Пропускная способность зависит от твердости сканируемого вещества.
КТ костей, в отличие от МРТ, показывает малейшие изменения структуры, что является основным преимуществом компьютерной томографии. Метод используют для визуализации травматических повреждений, определения деструктивно-дистрофических и воспалительных явлений при патологиях скелета.
Процедура компьютерной томографии занимает от 5 до 15 минут. При использовании контрастного усиления КТ показывает новообразования, сосудистые патологии, позволяет диагностировать онкологические заболевания на ранних стадиях.
Недостатком метода является лучевая нагрузка. Компьютерная томография противопоказана беременным женщинам и людям, чье состояние здоровья не допускает применения рентгена.
МРТ актуальна при исследовании позвоночника, суставов, височной кости. Томограммы визуализируют изменения окружающих мягких тканей, нервов, сосудов, связанные с повреждением костей. Метод является одним из наиболее безопасных для здоровья. Нативное обследование могут проходить беременные женщины (во втором и третьем триместрах). МРТ назначают детям, пожилым и ослабленным пациентам, людям, страдающим лучевой болезнью.

МРТ костей голеностопного сустава
Остеомиелит
Остеомиелит - воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). В зависимости от этиологии остеомиелита он подразделяется на неспецифический и специфический (туберкулезный, сифилитический, бруцеллезный и т. п.); посттравматический, гематогеный, послеоперационный, контактный. Клиническая картина зависит от вида остеомиелита и его формы (острая или хроническая). Основу лечения острого остеомиелита составляет вскрытие и санация всех гнойников, при хроническом остеомиелите - удаление полостей, свищей и секвестров.
МКБ-10


Общие сведения
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) - воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые - чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже - грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
- посттравматический (после открытых переломов);
- огнестрельный (после огнестрельных переломов);
- послеоперационный (после проведения спиц или операций на костях);
- контактный (при переходе воспаления с окружающих тканей).
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных - переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно - в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Через 1-2 недели в центре поражения формируется очаг флюктуации (жидкость в мягких тканях). Гной проникает в мышцы, образуется межмышечная флегмона. Если флегмону не вскрыть, она может вскрыться самостоятельно с образованием свища или прогрессировать, приводя к развитию параартикулярной флегмоны, вторичного гнойного артрита или сепсиса.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.

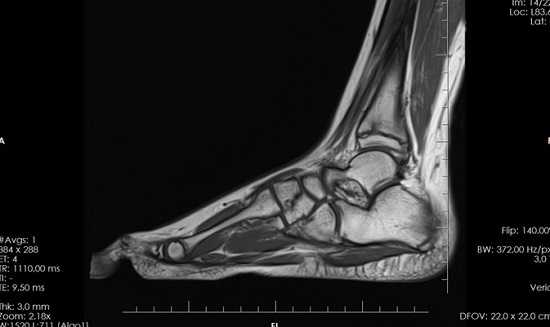
МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение - значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация - образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) - удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
4. Острый остеомиелит: клинический протокол/ Экспертная комиссия по вопросам развития здравоохранения - 2013
Читайте также:
- Легкие на рентгенограмме. Рентгеновский сосудистый рисунок легких
- Боль в суставах: Несколько суставов
- Этапы и техника удаления ладонного апоневроза по Дюпюитрену (фасциоэктомии)
- Дозировки изониазида при туберкулезе. Методы введения изониазида в организм
- Показатели корреляции рангов артикуляции у различных дикторов. Различия артикуляции речи
