КТ при лимфангиоме толстой кишки
Добавил пользователь Евгений Кузнецов Обновлено: 02.02.2026
Центральный клинический госпиталь федеральной таможенной службы России, Москва
Кафедра эндоскопической хирургии факультета последипломного образования Московского государственного медико-стоматологического университета
MALT-лимфома тонкой кишки, осложненная перфорацией и перитонитом: клиническое наблюдение
MALT-лимфомы (опухоли лимфоидной ткани, ассоциированной со слизистыми оболочками) относятся к В-клеточным неходжкинским лимфомам (НХЛ), происходящим из маргинальной зоны, наряду с маргинальными лимфомами селезенки и нодальными лимфомами маргинальной зоны. Причем MALT-лимфомы являются наиболее распространенным типом лимфом маргинальной зоны, составляя 50—70% всех наблюдений [1, 2].
Следует отметить, что поражения желудочно-кишечного тракта при НХЛ отмечаются, по данным литературы, в 4—25% случаев всех экстранодальных локализаций патологического процесса. В то же время число НХЛ среди всех злокачественных новообразований желудочно-кишечного тракта (ЖКТ) составляет от 1 до 10%. MALT-лимфомы в структуре НХЛ желудочно-кишечной локализации занимают 6—11% [2—4].
Наиболее часто встречающейся формой MALT-лимфом ЖКТ является MALT-лимфома желудка, которая составляет 30—40% от всех случаев данного заболевания. Поражения кишечника обнаруживаются у 4—8% пациентов с MALT-лимфомами, причем в тонкой кишке заболевание встречается в 2 раза чаще, чем в толстой. Среди внекишечных локализаций MALT-лимфом ведущее значение имеют поражения области головы и шеи, кожи, легких, щитовидной и молочных желез [5—7].
С точки зрения клинической картины заболевания MALT-лимфомы ЖКТ характеризуются длительным бессимптомным течением, а также могут сопровождаться рядом неспецифических симптомов. При поражении желудка заболевание может протекать под видом гастрита, при локализации в кишечнике основными жалобами пациентов могут быть чувство дискомфорта в животе, умеренные периодические боли, диспепсические явления. В ряде случаев отмечается появление признаков мальабсорбции [2, 6, 10, 11].
Среди осложнений MALT-лимфом кишечника ведущую роль играет кишечная непроходимость, которая, по некоторым данным, развивается у 70—80% больных. Другие острые угрожающие жизни состояния, такие как перфорация опухоли и кровотечение встречаются относительно редко (в 1—3% случаев) [2, 4, 7].
Принципы лечения MALT-лимфом ЖКТ зависят от локализации образования и стадии злокачественного процесса. При поражении желудка основной методикой лечения является антихеликобактерная терапия, которая в 50—80% случаев позволяет достичь ремиссии. В случае неэффективности эрадикационной терапии, а также при высокой степени злокачественности опухоли рекомендуется комбинированное лечение (химиотерапия, лучевая терапия, хирургическое вмешательство) [3, 5, 6]. При локализации лимфомы в кишечнике применяются хирургические методики, лучевая, моно- и полихимиотерапия, комбинированное лечение. Роль хирургического лечения лимфом тонкой и толстой кишки особенно высока в связи со значительной долей осложнений, требующих срочного хирургического вмешательства [1, 2, 8].
Мы располагаем опытом лечения пациентки с MALT-лимфомой тонкой кишки, впервые выявленной при перфорации опухоли и развитии клинической картины перитонита. Приводим наше наблюдение.
Больная П., 70 лет, 16.04.2012 госпитализирована в хирургическое отделение Центрального клинического госпиталя федеральной таможенной службы России (ЦКГ ФТС) с жалобами на выраженные боли в животе, усиливающиеся при изменении положения тела, кашле, на тошноту, общую слабость.
Из анамнеза известно, что пациентка с 26.08.2010 по 09.09.2010 находилась на стационарном лечении в терапевтическом отделении ЦГК ФТС по поводу лихорадки и анемии неясного генеза. Лихорадка впервые появилась в августе 2010 г., характеризовалась вечерними подъемами температуры тела до 39,0—39,5 °С, ночной потливостью. Уровень гемоглобина в крови при госпитализации составлял 98 г/л. С 1980 г. у больной диагностирован хронический вирусный гепатит С, с 1989 г. — целиакия. После проведения курса антианемической терапии больная по собственному желанию была выписана на амбулаторное лечение. Однако в связи с продолжающейся лихорадкой 20.09.2010 пациентка была госпитализирована в стороннее медицинское учреждение, где в процессе обследования были отвергнуты гематологическая, онкологическая и ревматологическая причины заболевания. В качестве возможного фактора, вызывающего лихорадку, были названы энтерит, не уточненный на фоне целиакии, или абсцесс неясной локализации. От дальнейшего обследования в данном учреждении здравоохранения больная отказалась и 11.11.2010 вновь поступила в терапевтическое отделение ЦКГ ФТС с продолжающейся ежевечерней лихорадкой. При этом пациентка отмечала, что за предшествующие 3 мес похудела на 10 кг. В результатах лабораторных анализов обращали внимание лейкоцитоз (до 12 тыс.) с палочкоядерным сдвигом (до 22%), гипопротеинемия (50 г/л), положительная реакция на скрытую кровь в анализе кала. За время пребывания в стационаре были проведены эзофагогастродуоденоскопия (поверхностно-атрофический гастрит, признаки атрофической дуоденопатии), колоноскопия (единичный дивертикул ободочной кишки), компьютерная томография органов брюшной полости и малого таза (признаки энтерита, количественное увеличение лимфатических узлов (ЛУ) брыжейки тонкой кишки, гепатомегалия, жировой гепатоз), энтерография (дефектов наполнения не выявлено). Больная также неоднократно осматривалась специалистами-консультантами из сторонних отделений терапевтического профиля. Из лечебных мероприятий пациентке проводилась массированная антибиотикотерапия со сменой антибактериальных препаратов (цефтриаксон, амикацин, тиенам). После назначения каждого из препаратов наблюдалась положительная динамика в виде нормализации температуры тела, снижения лейкоцитоза, однако после отмены антибиотика симптоматика возвращалась. В связи с данной картиной заболевания была начата терапия преднизолоном ex juvantibus, при проведении которой был получен регресс лихорадки. Больная 30.12.2010 была выписана под амбулаторное наблюдение с рекомендациями продолжить прием преднизолона. Диагноз: целиакия с синдромом мальдигестии III степени, вторичная железодефицитная анемия средней степени тяжести, хронический вирусный гепатит С, класс А, многоузловой эутиреоидный зоб II степени, кисты почек, цисциркуляторная энцефалопатия II степени, атеросклероз брахицефальных артерий, синдром вегетативной дистонии.
С 12.01.2011 по 19.01.2011 в терапевтическом отделении ЦГК ФТС было проведено контрольное обследование. Из жалоб у пациентки сохранялась умеренная общая слабость, температура тела на фоне приема стероидных гормонов оставалась нормальной. Была отмечена прибавка в весе на 2 кг. При выписке было рекомендовано продолжить прием преднизолона.
В ходе настоящей госпитализации в хирургическое отделение госпиталя при осмотре больной определялась резко выраженная болезненность при пальпации во всех отделах живота, который был умеренно вздут. Положительные симптомы раздражения брюшины определялись во всех отделах. В анализах крови выявлены лейкоцитоз (16,7 тыс.), гипопротеинемия (44 г/л). По результатам рентгенографии органов грудной клетки и обзорной рентгенографии брюшной полости диагностирована правосторонняя нижнедолевая пневмония. Данных, подтверждающих горизонтальные уровни жидкости, кишечные арки, свободный газ в брюшной полости, не получено.
Учитывая клиническую картину диффузного перитонита, больную после кратковременной подготовки в условиях реанимационного отделения в экстренном порядке оперировали. Хирургическое вмешательство начато с проведения диагностической лапароскопии. При ревизии в брюшной полости во всех отделах до 500 мл гноевидного мутного выпота, наложения фибрина. Петли тонкой и толстой кишки гиперемированы, отечные, вяло перистальтируют, умеренно раздуты. С учетом распространенности и степени выраженности процесса решено произвести конверсию доступа. Произведена среднесрединная лапаротомия. Со стороны печени, желчного пузыря, поджелудочной железы, желудка, толстой кишки патологии не выявлено. При ревизии тонкой кишки на расстоянии 1,5 м от илеоцекального угла обнаружено циркулярное утолщение стенки кишки до 4—5 мм на протяжении 6 см без нарушения проходимости. В центре образования определялось перфоративное отверстие до 2 мм, откуда поступало кишечное содержимое. В брыжейке тонкой кишки в проекции опухоли определялся пакет ЛУ, увеличенных до 2—4 см, мягкоэластичной консистенции. Интраоперационный диагноз: перфорация опухоли тонкой кишки. Разлитой фибринозно-гнойный перитонит. Произведено: резекция участка тонкой кишки с опухолью с отступом по 20 см в стороны от образования; клиновидная резекция брыжейки тонкой кишки с ЛУ. Культи кишки прошиты с использованием аппаратного шва, наложен анастомоз бок-в-бок, окно в брыжейке ушито узловыми швами. В тонкую кишку на 30 см заведен назоинтестинальный зонд. Произведены санация и дренирование брюшной полости, лапаротомная рана послойно ушита наглухо.
Течение послеоперационного периода осложнялось наличием у пациентки внебольничной нижнедолевой пневмонии. Проводилась дезинтоксикационная, массивная антибактериальная терапия, физиотерапия. На фоне лечения пневмония разрешилась. Швы сняты на 11-е сутки после операции, рана зажила первичным натяжением. При контрольном УЗИ органов брюшной полости свободной жидкости, затеков, инфильтратов не выявлено. Температура тела при выписке в пределах нормы. Гистологическое исследование операционного материала: крупноклеточная лимфома (MALT-лимфома) тонкой кишки с изъязвлением и перфорацией стенки кишки. В краях резекции и ЛУ брыжейки признаков опухолевого роста не обнаружено. В ЛУ определяется неспецифическая реактивная гиперплазия по В-клеточному типу. Пациентка выписана 04.05.2012 в удовлетворительном состоянии под наблюдение онколога по месту жительства.
Таким образом, представленный случай из практики демонстрирует не самый типичный вариант течения такого редкого заболевания, как MALT-лимфома тонкой кишки. У пациентки в течение длительного времени существовала весьма выраженная симптоматика, характер которой, однако, не позволил предположить и определить лимфому тонкой кишки. И несмотря на то что локализация патологического процесса при ранее производившихся обследованиях была определена верно, природа заболевания до возникновения хирургического осложнения выяснена не была. Это связано в первую очередь с низкой доступностью тонкой кишки для стандартных эндоскопических и визуализационных методов исследования, в то время как такие методики, как интестиноскопия и капсульная эндоскопия остаются малораспространенными. Интересным также представляется, что больная в течение длительного времени страдает целиакией и хроническим вирусным гепатитом С, которые, как сообщается, повышают риск развития лимфом кишечника.
В итоге следует отметить, что различные заболевания тонкой кишки, в том числе MALT-лимфома, обусловливают необходимость более широкого внедрения современных эндоскопических технологий, что может предотвратить при длительном течении патологического процесса развитие угрожающих жизни состояний и способствовать проведению хирургического лечения в плановом порядке, если имеются показания к выполнению операции.
Доброкачественные опухоли тонкого кишечника
Доброкачественные опухоли тонкого кишечника - это группа благоприятно протекающих неоднородных по морфологии и генезу новообразований тонкой кишки, происходящих из различных структур кишечной стенки. Развитие неоплазий может сопровождаться тошнотой, рвотой, метеоризмом, снижением аппетита; иногда - кровотечением и кишечной непроходимостью. Диагностика проводится на основании рентгеновского исследования. Лечение опухолей оперативное - клиновидное иссечение новообразования или резекция кишечного сегмента.
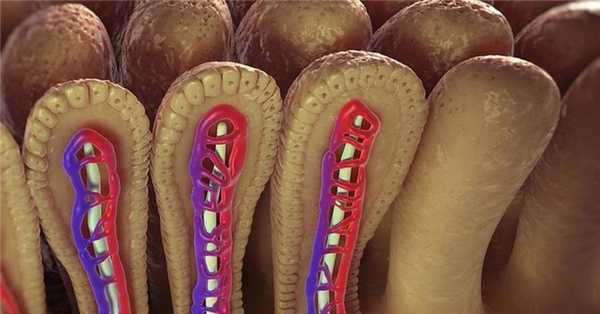
Общие сведения
Несмотря на то, что тонкий кишечник составляет две трети длины пищеварительной системы, а его поверхность составляет 90% от площади всего желудочно-кишечного тракта, по наблюдениям современных гастроэнтерологов, опухоли в тонкой кишке возникают значительно реже, чем в других отделах ЖКТ, - всего в 3-6% случаев. Новообразования чаще локализуются в двенадцатиперстной и подвздошной кишке. Опухоли тонкой кишки обычно образуются в возрасте 45-50 лет, с одинаковой частотой выявляются у мужчин и женщин.
Причины
Вопрос о причинах опухолеобразования в тонком кишечнике изучен недостаточно. Считается, что определенную роль играет характер питания, хронические энтериты, травматизация слизистой тонкой кишки. Факторами, повышающими вероятность образования доброкачественных неоплазий, служат состояния иммунодефицита (при ВИЧ-инфекции, перенесенной химиотерапии), наследственные (синдром Пейтца-Егерса), аутоиммунные заболевания (ревматоидный артрит, гранулематоз Вегенера, системная красная волчанка), целиакия, болезнь Крона, кишечные инфекции.
К факторам, препятствующим опухолеобразованию, относят щелочную среду и интенсивную перистальтику тонкой кишки (гастроцекальный транзит), которые подавляют рост бактерий, препятствуют застою содержимого и процессам разложения и гниения пищи. Предполагается, что в тонком кишечнике присутствуют противоопухолевые антигены и защитные энзимы, способные к детоксикации различных бластомогенов.
Классификация
Морфология и патогенез доброкачественных опухолей тонкого кишечника различен, сами новообразования могут развиваться практически из любых тканей стенки кишечника: эпителиальной, мышечной, соединительной, нервной, сосудистой. В зависимости от этого в практической гастроэнтерологии выделяют следующие виды опухолей: лейомиомы (30- 35%), аденомы и полипы (20-22%), ангиомы - гемангиомы и лимфангиомы (12%), липомы (12-15%), фибромы (6%), шванномы (3%) и др.
К новообразованиям эпителиального типа относятся ворсинчатые, тубуловорсинчатые и тубулярные аденомы (аденоматозные полипы). Аденома имеет вид полиповидного образования с тонкой ножкой или широким основанием. Аденоматозные полипы часто подвергаются малигнизации. Опухоли неэпителиального типа представлены лейомиомами, шванномами, липомами, сосудистыми опухолями (гемангиомами, лимфангиомами).
Лейомиома имеет структуру узла без капсулы, чаще растет в подслизистом слое. Лейомиомы больших размеров могут вызывать сдавление кишечника и соседних органов, изъязвляться и вызывать массивные кишечные кровотечения. Шваннома (неврилеммома) - инкапсулированная доброкачественная опухоль, исходящая из нервных элементов. Липома представляет собой неоплазию из жировой ткани, четко отграниченную капсулой; образуется и растет в подслизистом слое; при достижении больших размеров может вызывать кишечную непроходимость. В редких случаях может развиваться липоматоз кишечника.
Сосудистые опухоли кишечника (капиллярные и кавернозные гемангиомы, лимфангиомы), как правило, являются врожденными, часто имеют множественный характер. Распространенные и множественные гемангиомы тонкой кишки встречаются при врожденных ангиодисплазиях - синдроме Паркса-Вебера-Клиппеля и болезни Рандю-Ослера-Вебера (наследственной телеангиэктазии). Сосудистые новообразования тонкой кишки опасны развитием кишечного кровотечения. Также в тонком кишечнике встречаются гамартомы, карциноид и гетеротопии из других органов (например, эндометриоз).
Рост опухолей по отношению к просвету тонкой кишки может быть экзофитным (в просвет органа) или эндофитным (в стенку кишки и окружающие ткани). По количеству развивающихся опухолей неоплазии тонкого кишечника бывают как единичными, так и множественными.
Симптомы тонкокишечных опухолей
В зависимости от клинических проявлений в течении доброкачественных новообразований выделяют латентный период (отсутствие симптомов), продромальный период (имеются отдельные неспецифические симптомы) и период выраженной симптоматики, связанный с развитием осложнений. В латентном периоде неоплазии протекают без клинических проявлений, случайной выявляются при рентгенографии или ФГДС.
В продромальном периоде могут отмечаться отрыжка, тошнота, рвота, метеоризм, ухудшение аппетита, запоры или поносы, слабость, снижение массы тела. Боли, как правило, носят непостоянный характер; при новообразованиях тощей кишки локализуются в околопупочной области или левой стороне живота; при поражении подвздошной кишки боли определяются в правой подвздошной области. Опухоли, расположенные в области фатерова сосочка 12-перстной кишки, могут впервые проявить себя развитием обтурационной желтухи.
В периоде выраженных проявлений может отмечаться кишечное кровотечение, перфорация, тонкокишечная непроходимость. Развитием кровотечения чаще осложняются гемангиомы, лейомиомы, аденомы. Интенсивность кровотечения может варьироваться от положительной реакции кала на скрытую кровь до мелены. Латентные и явные кровотечения из тонкого кишечника приводят к анемии.
Полипы тонкого кишечника часто вызывают высокую или низкую тонкокишечную непроходимость в результате инвагинации. При липомах непроходимость кишечника обусловлена обтурацией опухолью просвета тонкой кишки. Тонкокишечная непроходимость характеризуется схваткообразными болями в животе, вздутием живота, рвотой («каловой» рвотой при тонкокишечной непроходимости дистальных отделов кишки).
При некоторых опухолях отмечается внекишечная симптоматика. Полипоз кишечника может сопровождаться гиперпигментацией кожи и слизистых оболочек (при синдроме Пейтца-Джигерса), алопецией, атрофией ногтевых пластин (при синдроме Кронкайта-Канада). При гетеротопных образованиях из клеток поджелудочной железы возможно развитие симптоматики гиперинсулинизма, проявляющейся приступами слабости, голода, снижением уровня глюкозы крови и т. д. Общее самочувствие страдает редко. Головокружение, общая слабость, бледность кожных покровов, гипотония чаще всего свидетельствуют о наличии кишечного кровотечения.
Диагностика
При объективном обследовании пациентов в ряде случаев удается пропальпировать опухоль через переднюю брюшную стенку: новообразования тощей кишки определяются в области пупка или слева от него, неоплазии подвздошной кишки - в правой подвздошной области. Доброкачественные опухоли дистальных отделов тонкого кишечника распознаются в процессе ректального или бимануального гинекологического исследования. Пальпаторно опухоль ощущается в виде гладкого, подвижного образования в брюшной полости. При стенозировании просвета кишечника может выслушиваться шум плеска и иметь место видимые перистальтические движения кишечника.
Анемия и положительные результаты анализа кала на скрытую кровь выявляются только при опухолях, осложненных скрытым или явным кровотечением. Более точная диагностика строится с учетом комплексного рентгенологического, ультразвукового, эндоскопического обследования. Из рентгеноконтрастных исследований используется рентгенография пассажа бария по тонкому кишечнику, зондовая энтерография, ирригоскопия. Рентгенологическая картина характеризуется наличием округлых или овальных дефектов наполнения с четкими ровными контурами, сужением просвета кишки, деформацией рельефа слизистой, супрастенотическим расширением просвета кишки с наличием жидкости и воздуха.
Энтероскопия - эндоскопическое обследование верхних отделов тонкого кишечника (еюноскопия) проводится с использованием модифицированного фиброгастродуоденоскопа; терминальные отделы тонкой кишки (илеоскопия) осматриваются через фиброколоноскоп. При локализации опухолей в данных отделах может быть выполнена эндоскопическая биопсия и проведена морфологическая верификация новообразования. К современным методам эндоскопической диагностики относятся капсульная эндоскопия. Метод заключается в визуальном обследовании тонкой кишки с помощью проглатываемой больным миниатюрной капсулы, содержащей видеокамеру и передатчик.
В дополнение к рентгенографии и эндоскопии применяют УЗИ органов брюшной полости, КТ, сцинтиграфию, лапароскопию, особенно при необходимости дифференциальной диагностики опухолей тонкого кишечника с новообразованиями толстой кишки, матки или яичников; специфическими - туберкулезом и сифилисом и неспецифическими процессами - аппендицитом, болезнью Крона, инородными телами, дистопией почки, кистой поджелудочной железы.
Лечение тонкокишечных опухолей
Выявленные доброкачественные неоплазии, независимо от их формы и локализации, подлежат хирургическому удалению. Полиповидные образования, расположенные в пределах отделов кишечника, доступные для энтероскопии, можно удалить путем эндоскопической электрокоагуляции в ходе ФГДС, еюноскопии, илеоскопии.
При опухолях небольших размеров прибегают к их клиновидному иссечению; при больших новообразованиях или протяженном поражении кишки производится сегментарная резекция тонкого кишечника с наложением энтероэнтероанастомоза или энтероколоанастамоза. После иссечения опухоли, расположенной в области фатерова сосочка, производится последующая имплантация общего желчного и панкреатического протоков в 12-перстную кишку. При неоплазиях, осложненных кишечной непроходимостью или кровотечением, производится экстренное вмешательство.
Прогноз и профилактика
Удаление солитарных образований сопровождается удовлетворительными отдаленными результатами. Множественные опухоли склонны к рецидивам, что в значительной мере ухудшает прогноз. Новообразования, не удаленные по каким-либо причинам, как правило, вызывают осложнения: кровотечения, тонкокишечную непроходимость, злокачественное перерождение в рак тонкого кишечника. Наиболее опасны в отношении малигнизации аденомы, лейомиомы, карциноид.
Лимфангиома
Лимфангиома - это доброкачественная опухоль, в основе которой обычно лежит врожденная аномалия лимфатической системы. Очаги поражения могут возникать на любом участке тела, выглядят как мягкотканные образования с бугристой поверхностью красно-бурой или синюшной окраски. Мальформация часто протекает бессимптомно, являясь косметической проблемой, но, достигая больших размеров, дает начало опасным состояниям. Основу диагностики составляет клиническое обследование, подтвержденное инструментальными методами (УЗДГ, МРТ, лимфографией очагов). В лечении применяют склеротерапию, радикальную операцию, малоинвазивные техники.
МКБ-10
Лимфангиома является достаточно редкой патологией. По различным данным, она составляет 1,3-10,6% случаев всех сосудистых опухолей (в детском возрасте - до 25%), встречается с частотой от 1 на 20-250 тыс. поступлений в хирургические стационары. Лимфатические мальформации занимают второе место среди мягкотканных образований челюстно-лицевой области. Обычно их выявляют у новорожденных и младенцев (90% случаев), реже в первые 2-3 года жизни ребенка, но могут диагностировать еще внутриутробно или гораздо позже во взрослом возрасте. Гендерная статистика противоречива: в то время как одни исследователи сообщают о преимущественном развитии поверхностных лимфангиом у женщин, другие наблюдают патологию в 3 раза чаще среди мужчин.
Причины лимфангиомы
Большая часть образований рассматривается как врожденные сосудистые мальформации, а не истинные опухоли. Обычно они возникают у плода в конце первого либо в начале второго триместра внутриутробного развития. Хотя происхождение патологии остается до конца не изученным, этиологическими факторами могут выступать:
- Аномалии эмбриогенеза. Возникновение патологии связывают с пороками эмбрионального развития лимфатической системы (дизонтогенезом). Указывают на роль сосудистого эндотелиального фактора роста (VEGF-C) и рецепторов к нему (VEGFR-3), влияющих на пролиферативную активность клеток.
- Геномные и генные мутации. Выявлено, что более половины случаев ангиом ассоциированы с хромосомными аберрациями у плода. Часто лимфангиомы наблюдают при синдромах Шерешевского-Тернера, Дауна, трисомии 13, 18. Аутосомно-доминантное наследование наблюдается при синдроме Нунан.
- Интоксикации. Нарушение развития лимфатических сосудов может опосредоваться внутриутробным токсическим повреждением. Описаны случаи опухолей у детей, родившихся от женщин, подвергшихся во время беременности воздействию свинца или его соединений.
Вторичный характер имеют опухоли, обусловленные нарушением лимфатического дренажа (поверхностные аномалии при лимфангите, лимфогранулеме, панникулите), связанные с мальротацией и заворотом кишечника (внутрибрюшные). Сосудистые мальформации могут развиваться после механической травмы, в частности, на фоне синдрома Горхэма-Стоута.
Патогенез
Механизмы развития лимфангиомы изучены недостаточно хорошо. Основным патологическим процессом многие исследователи называют объединение лимфатических цистерн в глубоком подкожном пространстве. Они отделены от нормальной сосудистой сети, но сообщаются с поверхностными капиллярами через вертикальные расширенные каналы. Предположительно, цистерны возникают из примитивного лимфатического мешка, неспособного объединиться с остальной частью лимфатической системы в эмбриогенезе.
Гипертрофированные мышечные волокна, выстилающие секвестрированные участки, поддерживают ритмические сокращения стенки, что приводит к увеличению давления с дилатацией восходящих к коже каналов. Вокруг измененных лимфатических сосудов поверхностных и глубоких отделов дермы происходят процессы фиброза, эпидермис подвергается акантозу, папилломатозу, гиперкератозу. Некоторые варианты лимфангиом сопровождаются выраженным инфильтративным ростом, но без разрушения тканей. Метастазов опухоли не дают.
Исходя из локализации, различают поверхностные (кожи, подкожной клетчатки) и глубокие лимфангиомы. Первые могут поражать практически любую зону, особенно часто вовлекаются голова, шея, подмышечные впадины. Глубокие обнаруживаются во внутренних органах (печень, селезенка, почки) и полостях тела (абдоминальная, забрюшинное пространство, средостение). В клинической ангиологии распространена патоморфологическая классификация опухолей:
- Капиллярные (простые). Образуются при разрастании лимфатических капилляров кожи и подкожных тканей. Опухолевидные очаги имеют небольшие размеры, тонкостенные, охватывают ограниченные участки.
- Кавернозные. Характеризуются расширением довольно крупных протоков с образованием полостей и щелей, заполненных лимфатической жидкостью. Имеют петлистое строение из-за множества соединительнотканных перегородок, на разрезе напоминают губчатую ткань.
- Кистозные (гигромы). Представляют собой полости различного размера, изолированные от смежных лимфатических сосудов. Заполнены серозным, хилезным или геморрагическим содержимым. Бывают единичными или множественными, сообщающимися между собой.
Кроме того, встречаются смешанные опухоли (лимфангиофиброма, лимфгемангиома). По этиологии мальформации бывают первичными (врожденными) и вторичными (приобретенными). Критерий распространенности позволяет выделить локальные и диффузные формы, а с учетом влияния на близлежащие ткани и органы лимфангиомы могут протекать без видимых нарушений или сопровождаться явной дисфункцией и структурными деформациями.
Симптомы лимфангиомы
Клиническая картина определяется локализацией, гистологической структурой, распространением опухоли, анатомо-топографическими особенностями вовлеченных участков, эффективностью проводимого ранее лечения. Ангиоматозные очаги располагаются в любой области, где есть лимфоидная ткань. Часто поражаются лицо (губы, язык, околоушно-жевательная зона), туловище. Но в патологический процесс могут вовлекаться лимфатические узлы, внутренние органы, костная ткань. Развитие опухоли медленное, синхронное с ростом ребенка, в большинстве случаев бессимптомное.
Капиллярная лимфангиома начинается как небольшое постепенно уплотняющееся пятно. Образование имеет нечеткие границы и бугристую поверхность, покрытую мелкими (2-4 мм в диаметре) узелковыми элементами эластичной консистенции, окрашенными в розово-красный цвет. Площадь пораженной кожи со временем расширяется. Иного дискомфорта, кроме эстетического, аномалия обычно не приносит. Иногда из узелковых элементов просачивается лимфа, при травматизации они кровоточат. Увеличиваясь в объеме и приобретая диффузный характер, опухоль давит на подлежащие структуры, что может сопровождаться костными деформациями у детей.
При кистозной или кистозно-кавернозной лимфангиоме лица и шеи наблюдается ограниченная припухлость размером от 3 до 30 см в диаметре, обращенная наружу или в сторону ротовой полости. Кожа над ней обычной окраски или с цианотичным оттенком, растянута, свободна или спаяна с опухолевой массой. Поверхность очага гладкая или бугристая, консистенция мягкая, пальпация безболезненна. Характерен симптом флюктуации.
Особенностью обширных лимфангиом в полости рта, шеи, средостения является периодически возникающее воспаление. Это сопровождается лихорадкой, общей слабостью, появлением локальных симптомов - покраснения, отечности, резкой болезненности пораженной зоны. Воспалительный процесс длится 1-2 недели и постепенно стихает, делая опухоль более плотной.
Интраабдоминальная лимфангиома может давать картину объемного образования, сопровождаясь болью в животе, тошнотой и анорексией, признаками кишечной непроходимости. Симптомы «острого живота» нередко принимают за признак более распространенной хирургической патологии. У некоторых детей отмечают асимметричное увеличение живота с пальпируемой безболезненной опухолью, удовлетворительным общим состоянием. Лимфангиомы малых размеров протекают бессимптомно, выявляясь лишь дополнительными методами.
Осложнения
Несмотря на доброкачественный характер, лимфангиома считается потенциально опасным образованием. Сосудистые аномалии больших размеров в зоне шеи и головы плода блокируют его выход через родовые пути матери, сдавливают и смещают соседние структуры. Диффузное поражение дна ротовой полости может вызвать расстройства дыхания, вплоть до асфиксии, невозможность приема пищи. Мальформации орбитальной зоны приводят к зрительным нарушениям, а локализованные в брюшной полости сопровождаются кишечной непроходимостью, иногда разрываются.
Поверхностные лимфангиомы легко травмируются и кровоточат, воспаленные ангиодисплазии в шейно-лицевой зоне могут стать источником серьезных инфекционных осложнений. Сообщается о более высоком риске развития у пациентов эпителиоидной гемангиоэндотелиомы и лимфангиосаркомы. То есть лимфатическая аномалия является не просто косметическим дефектом - она может привести к выраженным функциональным расстройствам и стать причиной состояний, создающих реальную угрозу для жизни.
Предположить поверхностную лимфангиому несложно по характерной клинической картине, истечению лимфы при ее пунктировании. В диагностически сложных случаях, включая аномалии глубокой локализации, врачу-лимфологу необходимы данные методов инструментальной визуализации:
- Ультрасонография опухоли. УЗДГ поверхностных лимфангиом выявляет увеличение объема мягких тканей, повышение их акустической плотности с множественными гипо- и анэхогенными участками округлой или овальной формы, объединенными в единый конгломерат. Эхография определяет не только структуру и локализацию опухоли, но и состояние окружающих образований.
- Магнитно-резонансная томография. По результатам МРТ мягких тканей удается точно определить степень поражения и морфологические характеристики сосудистой мальформации. Результаты исследования помогают сформировать правильную лечебную тактику, избежав необоснованных хирургических вмешательств.
- Лимфография. Позволяет исследовать состояние лимфатических сосудов, определить размеры очага и его связь с соседними органами. Лимфография осуществляется путем введения непосредственно в опухоль водорастворимого контрастного вещества и выполнения серии прицельных рентген-снимков в двух проекциях.
В диагностике поверхностной ограниченной лимфангиомы помогает дерматоскопия, определяющая узелки с прозрачной жидкостью и выраженный лакунарный рисунок. При накоплении кровянистого содержимого отличия от гемангиомы помогает установить гистологическое исследование, дополненное иммуногистохимическими тестами (с антигеном фактора VIII, ламинином).
Лечение лимфангиомы
Ни одна из консервативных стратегий терапии не доказала своей эффективности при лимфатических мальформациях. Обеспечить уменьшение опухолевой массы или полное ее удаление могут лишь инвазивные методики. Способ коррекции выбирают, опираясь на локализацию лимфангиомы, размеры, глубину залегания, распространение, наличие осложнений. Допустимы следующие варианты:
- Склеротерапия. Введение в сосудистую аномалию склерозирующих веществ (блеомицина, пицибанила, этоксисклерола) ведет к сокращению ее размеров. Склеротерапия дает хороший косметический результат, а потому более предпочтительна при поражении шейно-лицевой зоны. Показана перед операцией или при невозможности выполнить полную резекцию.
- Радикальное иссечение. При удалении опухолевого очага наиболее целесообразно традиционное хирургическое вмешательство. Радикальную эксцизию считают методом выбора при крупных кавернозных образованиях и необходимости выполнения ургентной операции. Однако удаление глубоких мальформаций сопровождается высоким риском рецидива.
- Малоинвазивные методы. Лечение поверхностных лимфангиом может проводиться углекислотным лазером, криотерапией, электрокоагуляцией. Они менее травматичны по сравнению с традиционным иссечением, позволяют сократить сроки реабилитации. Иногда для получения значимого эффекта достаточно всего одной процедуры.
В послеоперационном периоде для оценки полученных результатов и риска рецидива выполняют контрольные исследования. Назначаются нестероидные противовоспалительные, антибактериальные средства, при локализации опухолей на нижних конечностях применяется компрессионная терапия.
Лимфангиомы являются доброкачественными лимфатическими пороками развития, а не истинными опухолями. Но приобретая крупные размеры, они способны провоцировать функциональные расстройства и приводить к развитию жизнеугрожающих состояний. Своевременная коррекция делает прогноз благоприятным, хотя риск рецидива все же существует. Учитывая преимущественно врожденный характер аномалий, мероприятия первичной профилактики не разработаны. Вероятность рецидивирующего течения уменьшается оптимальным выбором лечебной тактики.
1. Лимфангиома в практике акушера-гинеколога/ Корбут И.А. и др.// Проблемы здоровья и экологии. - 2016. - № 4(50).
2. Лимфангиомы брыжейки тонкой кишки у детей (обзор литературы и собственные клинические наблюдения)/ Шароев Т. А., Бурков И. В. и др.// Российский вестник детской хирургии, анестезиологии и реаниматологии. - 2012 - №2.
3. Лечение лимфангиомы лазером на парах меди/ Ключарева С.В. и соавт.// Российский журнал кожных и венерических болезней. - 2016 - №9(6).
Рак ободочной кишки
Рак ободочной кишки - злокачественная опухоль, которая чаще образуется у людей в возрасте 40-70 лет. Заболевание в течение длительного времени протекает бессимптомно или проявляется дисфункцией кишечника. По этой причине опухоль чаще выявляют на поздней стадии онкологического процесса, когда возникают сложности с выполнением радикального оперативного вмешательства.
Для диагностики и лечения опухолей ободочной кишки все условия созданы в Юсуповской больницы:
Европейский уровень комфортности палат;
Новейшая диагностическая аппаратура экспертного класса, обладающая высокой разрешающей способностью;
Высокий уровень квалификации врачей;
Применение международных протоколов и стандартов лечения злокачественных новообразований ободочной кишки;
Внимательное отношение медицинского персонала к пожеланиям пациентов и их родственников.
Пациенты, нуждающиеся в паллиативной помощи, могут находиться в хосписе. Тяжёлые случаи рака ободочной кишки обсуждаются на заседании Экспертного Совета. В его работе принимают участие доктора и кандидаты медицинских наук, врачи высшей квалификационной категории. Ведущие специалисты в области онкологии коллегиально вырабатывают тактику ведения пациента.

Причина развития заболевания
Точной причины рака ободочной кишки учёные до настоящего времени не установили. Злокачественная опухоль может развиться на фоне предраковых заболеваний: семейного и приобретенного полипоза, ворсинчатых опухолей и аденоматозных полипов. К провоцирующим образование опухоли факторам исследователи относят следующие патологические процессы:
Неспецифический язвенный колит;
Заболевание может развиться при нарушении питания и состава пищи. Новообразование чаще развивается у людей, которые употребляют в пищу большое количество мяса и мясных продуктов. Внутренняя флора может вырабатывать канцерогенные вещества из животных жиров. К образованию опухоли приводит также нарушение пассажа кишечного содержимого при недостаточном употреблении свежих овощей, фруктов, продуктов, которые содержат большое количество клетчатки.
Макроскопически различают две формы злокачественного новообразования ободочной кишки - экзофитную и эндофитную. Первая форма рака характеризуется ростом опухоли в просвет кишки. Она может иметь вид узла или полипа, чаще встречается в правой половине ободочной кишки, по форме напоминает цветную капусту. Эндофитная опухоль в большинстве случаев образуется в левой половине ободочной кишки. Она инфильтрирует кишечную стенку, постепенно захватывает её по всей окружности и вызывает циркулярное сужение. На опухоли часто образуются язвы.
Морфологи различают следующие гистологические типы злокачественных новообразований ободочной кишки:
Рак ободочной кишки поздно метастазирует. Это позволяет хирургам-онкологам производить радикальные оперативные вмешательства даже при больших размерах новообразования. Опухоль рано вовлекается в воспалительный процесс. Он часто переходит на клетчатку, которая окружает кишечник. Метастазы могут длительное время находиться в регионарных лимфатических узлах. Их во время операции удаляют вместе с брыжейкой.
Симптомы
Ободочная кишка - это сегмент толстой кишки. Основные функции ободочной кишки - секреция, абсорбция и эвакуация содержимого кишечника. Ободочная кишка имеет самую большую длину. Она состоит из восходящей, нисходящей, поперечной и сигмовидной ободочной кишки, имеет печеночный изгиб, селезеночный изгиб. Рак ободочной кишки - это одно из распространенных злокачественных заболеваний в развитых странах, население которых употребляет избыточное количество животных жиров, много мяса и очень мало свежих овощей и фруктов.
Симптомы заболевания становятся более выраженными по мере роста опухоли и интоксикации организма. Клиническая картина бывает разнообразной, зависит от локализации, формы опухоли, различных отягчающих обстоятельств. Левосторонний рак ободочной кишки характеризуется быстрым сужением просвета кишки, развитием ее непроходимости. Правосторонний рак ободочной кишки характеризуется анемией, интенсивной болью в животе. На ранних стадиях развития рака ободочной кишки симптоматика схожа с различными заболеваниями желудочно-кишечного тракта, что часто не позволяет своевременно поставить правильный диагноз. К симптомам рака ободочной кишки относятся:
- отрыжка;
- несистематическая рвота;
- тяжесть в животе после приема пищи;
- тошнота;
- метеоризм;
- боли в области живота;
- запор или диарея;
- изменение характера стула, его формы;
- ощущение дискомфорта, неполного опорожнения кишечника;
- железодефицитная анемия.
Нередко рак ободочной кишки сопровождается присоединением инфекции и развитием воспалительного процесса в опухоли. Боли в животе могут напоминать боли при остром аппендиците, часто поднимается температура, анализы крови показывают увеличение СОЭ и лейкоцитоз. Все эти симптомы нередко приводят к врачебной ошибке. Ранние проявления рака ободочной кишки - это кишечный дискомфорт, симптомы которого часто относят к заболеваниям желчного пузыря, печени, поджелудочной железы. Запоры при раке ободочной кишки не поддаются лечению, что становится важным симптомом развития онкологического заболевания. Левосторонний рак ободочной кишки гораздо чаще сопровождается кишечными расстройствами, чем правосторонний рак.
Запоры при раке ободочной кишки могут сменяться диареей, живот вздувается, беспокоит отрыжка и урчание в животе. Такое состояние может беспокоить длительное время. Назначение диеты, лечение расстройства работы кишечника не приносит результатов. Наиболее выраженные симптомы с вздутием живота и запорами, свойственные раку ректосигмоидного отдела кишечника, появляются на ранних стадиях развития рака.
Непроходимость кишечника при раке ободочной кишки - это показатель позднего проявления онкологического заболевания, чаще встречается при левосторонней форме рака. Правый отдел кишки имеет большой диаметр, тонкую стенку, в правом отделе содержится жидкость - непроходимость этого отдела наступает на поздних стадиях рака. Левый отдел кишки имеет меньший диаметр, в нем находятся мягкие каловые массы, при росте опухоли происходит сужение просвета кишки и наступает закупорка просвета каловыми массами - развивается кишечная непроходимость.
При пальпации врачи определяют в правой половине живота неподвижную, слегка болезненную опухоль. В связи с меньшим диаметром нисходящей кишки, плотной консистенцией кала, эндофитным ростом с сужением просвета кишечника при раке этой локализации часто развивается кишечная непроходимость. Рак ободочной кишки может осложняться кровотечением, кишечной непроходимостью, перфорацией (прободением стенки кишечника), прорастанием новообразования в соседние органы, воспалением опухоли.
При правосторонней форме рака больные нередко обнаруживают опухоль сами при пальпации живота.
Кровь в кале
Пациенты предъявляют жалобы на наличие в кале примесей: крови, гноя, слизи. Кровянистые выделения при раке ободочной кишки чаще отмечаются при экзофитных типах опухолей, начинаются при распаде опухоли, относятся к поздним проявлениям злокачественного образования. В ряде случаев появление крови в фекалиях является единственным признаком рака, особенно если опухоль располагается в левой половине и селезёночном углу ободочной кишки.
В зависимости от расположения опухоли кал может иметь различный вид. При поражении восходящей кишки испражнения имеют бурый цвет или наблюдается дёгтеобразный стул. Каловые массы, смешанные с кровью, - признак опухоли, расположенной в области селезеночного угла и прилежащих отделов нисходящей кишки. При поражении конечного отдела ободочной кишки неизменённая (алая или тёмно-красного цвета) кровь покрывает кал.
Кровянистые выделения при раке ободочной кишки чаще отмечаются при экзофитных типах опухолей, начинаются при распаде опухоли, относятся к поздним проявлениям злокачественного образования.
Рак восходящей ободочной кишки
Рак восходящего отдела ободочной кишки характеризуется выраженным болевым синдромом. Боль в области живота также сильно беспокоит при раке слепой кишки. Этот симптом является одним из признаков рака этих отделов ободочной кишки.
Рак селезеночного изгиба ободочной кишки
В силу своего анатомического расположения рак селезеночного изгиба ободочной кишки плохо определяется при помощи пальпации. Также плохо определяется рак печеночного изгиба ободочной кишки. Чаще всего обследование проводят в положении стоя или в положении полусидя. Такое исследование при первичном обследовании пациента позволяет получить информацию о наличии, размере опухоли и месте её локализации.
Рак поперечно-ободочной кишки
Рак поперечно-ободочной кишки развивается реже чем рак сигмовидной или слепой кишки. При растущей опухоли поперечно-ободочной кишки поражаются правые ободочные, средние, левые ободочные и нижние брыжеечные лимфатические узлы. Симптомы рака поперечно-ободочной кишки - это потеря аппетита, ощущение тяжести в верхней части живота, отрыжка, рвота. Такие симптомы чаще характеризуют рак правой стороны поперечно-ободочной кишки.

Рак ободочной кишки вызывает тяжёлые и опасные для жизни осложнения:
- Кровотечение;
- Кишечную непроходимость;
- Перфорацию (прободение стенки кишечника);
- Прорастание новообразования в соседние органы;
- Воспаление опухоли.
Кровотечение из ободочной кишки при наличии злокачественного новообразования редко бывает обильным. В основном кровь перемешивается с каловыми массами и определяется с помощью лабораторных исследований.
Непроходимость кишечника у большинства пациентов служит первым проявлением болезни. Она является обтурационной кишечной непроходимостью (растущая опухоль сужает просвет ободочной кишки).
Большую опасность для пациента представляет перфорация кишки. Прободение возникает либо в области опухоли при изъязвлении или распаде, либо проксимальнее (выше) её в результате чрезмерного растяжения кишечной стенки содержимым. При перфорации опухоли ободочной кишки резко ухудшается состояние пациента, развивается каловый перитонит, нередко с летальным исходом.
Большие трудности для диагностики и лечения представляют воспалительные и нагноительные процессы в клетчатке, которая окружает опухоль ободочной кишки. Инфекция чаще всего поражает позадибрюшинную клетчатку восходящего и нисходящего отделов толстой кишки, которые лишены серозной оболочки. При наличии воспаления пациенты предъявляют жалобы на боль в пояснице и задних отделах брюшной стенки. У них повышается температура тела. При пальпации врачи определяют напряжение мышц и болезненность в области передней брюшной стенки и поясницы.
Методы диагностики
Врачи клиники онкологии Юсуповской больницы устанавливают диагноз «рак ободочной кишки» на основании анализа клинической картины заболевания, данных физикального обследования, эндоскопических и рентгенологических исследований, результатов биопсии. В анализе крови могут иметь место следующие изменения:
Анемия (уменьшение количества эритроцитов и гемоглобина);
Гипопротеинемия (снижение концентрации белка);
Увеличение скорости оседания эритроцитов;
Гипопротромбинемия (уменьшение количества тромбоцитов);
С помощью лабораторного анализа определяют наличие скрытой крови в кале. Во время ирригоскопии (рентгенологического исследования толстого кишечника с контрастированием бариевой смеси) определяют расположение, размер, протяжённость и характер роста опухоли. На рентгенограммах видны характерные признаки злокачественной опухоли ободочной кишки:
Сужение (стеноз) просвета кишки;
Ригидность кишечной стенки.
Колоноскопия (эндоскопическое исследование) позволяет осмотреть все отделы ободочной кишки, произвести биопсию. Участки тканей с патологически изменённых участков кишечника отправляют в морфологическую лабораторию для верификации гистологического типа рака. С помощью колоноскопии, выполненной с применением новейших аппаратов, онкологи Юсуповской больницы выявляют начальные стадии рака ободочной кишки, недоступные для других методов исследования.
Чтобы исключить наличие метастазов в печень, проводят радиоизотопное сканирование. Результаты исследования врачи клиники онкологии учитывают при определении стадии опухолевого процесса и составлении плана оперативного вмешательства. Позитронно-электронную компьютерную томографию (ПЭТ-КТ) выполняют при подозрении на метастазы. Если с помощью этих диагностических методов установить точный диагноз не удаётся, онкологи выполняют эксплоративную лапаротомию.
Перед операцией хирурги проводят дифференциальную диагностику рака ободочной кишки со следующими заболеваниями:
Если опухоль расположена в левой половине ободочной кишки, исключают амебиаз, дивертикулит, неспецифический язвенный колит. При поражении злокачественной опухолью печёночного угла проводят дифференциальный диагноз с опухолью печени или правой почки, калькулёзным холециститом. Если онкологи подозревают рак селезёночного изгиба ободочной кишки, исключают опухоль и кисту селезёнки, хвоста поджелудочной железы или левой почки.
Лечение
Онкологи Юсуповской больницы удаляют злокачественную опухоль ободочной кишки с помощью оперативного вмешательства. Проводится резекция пораженного участка ободочной кишки вместе с брыжейкой, также удаляются лимфатические узлы. Если обнаружен рак восходящей ободочной кишки, лечение проходит путем правосторонней гемиколэктомии. Таким же методом удаляется опухоль слепой кишки. Хирург удаляет лимфатический аппарат, всю правую половину толстой кишки, в том числе треть поперечно-ободочной кишки, восходящей, слепой кишки и участок печеночного изгиба.
Подготовка к хирургическому вмешательству
Независимо от характера и объёма операции, врачи клиники онкологии проводят общую и специальную предоперационную подготовку, которая во многом обеспечивает успех оперативного вмешательства. С помощью современных инфузионных средств ликвидируют нарушения водно-электролитного баланса, нормализуют уровень белка, проводят борьбу с гипохромной анемией и интоксикацией. Пациентам проводят внутривенное вливание препаратов и компонентов крови, глюкозы с витаминами, растворов электролитов. Одновременно проводят мероприятия, направленные на улучшение функции жизненно важных органов (сердца, лёгких, надпочечников, печени, почек).
Специальная подготовка направлена на удаление механическим путём каловых масс. Пациентам дают принимать слабительные препараты, ставят клизмы, подавляют патогенную микрофлору, которая в изобилии присутствует в кишечном содержимом, лекарственными средствами.
Для предоперационной подготовки толстого кишечника используют элементную диету. За 3-5 дней до операции врачи назначают пациентам специальные препараты, которые содержат все жизненно необходимые ингредиенты пищи в рафинированном виде.
Паллиативные резекции
При отсутствии технической возможности выполнить радикальную операцию хирурги проводят паллиативные резекции ободочной кишки. Выбор паллиативного вмешательства зависит от следующих факторов:
Степени распространения опухоли;
Анатомических особенностей места расположения первичного очага;
Осложнений опухолевого процесса;
Общего состояния пациента.
Если невозможно удалить опухоль правой половины ободочной кишки, хирурги накладывают обходной илеотрансверзоанастомоз. При неоперабельных новообразованиях нисходящей кишки и селезёночного угла создают обходной трансверзосигмоанастомоз. В случае выявления опухоли конечного отдела толстой кишки, накладывают проксимальную колостому, одноствольный иди двуствольный противоестественный задний проход.
Химиотерапия
Химиотерапия в лечении рака ободочной кишки применяется с разными целями - для уменьшения опухоли перед хирургическим вмешательством, приостановки ее роста, уничтожения раковых клеток, метастазов. Колоректальный рак - это довольно резистентная к цитостатикам опухоль. Химиотерапия при раке ободочной кишки назначается врачом в зависимости от размера опухоли и наличия метастазов, проводится курсами.
При поражении регионарных лимфатических узлов, прорастании опухолью серозной оболочки кишки проводят адъювантную химиотерапию. Если существует потенциальный риск развития метастазов в другие органы, проводят максимально активную химиотерапию. После нескольких циклов лечения противоопухолевыми препаратами оценивают состояние метастазов и проводят удаление очагов. После оперативного вмешательства применяют адъювантную химиотерапию.

Метастазы
Рак ободочной кишки чаще всего метастазирует в регионарные лимфатические узлы не сразу, а через продолжительное время после развития опухоли. Опухоль чаще прорастает в соседние ткани и органы. Рак ободочной кишки генерализованный, с проникающими метастазами в легкие, печень требует консультации торакального хирурга, хирурга-гепатолога.
Нерезектабельный рак ободочной кишки характеризуется прорастанием опухоли в костные структуры, магистральные сосуды. Проводится оценка возможности удаления опухоли; если хирургическое вмешательство невозможно, используется паллиативное лечение (химиотерапия).
Исходно резектабельные метастатические очаги удаляются хирургическим путем с последующим проведением паллиативной химиотерапии. Также в качестве лечения системная химиотерапия проводится перед операцией по удалению метастазов, после операции лечение химиотерапией продолжают.
Прогноз
Прогноз при отсутствии метастазов в регионарные лимфатические узлы оптимистичный. Пятилетняя выживаемость составляет около 80%. При наличии метастазов в регионарные лимфатические узлы более пяти лет живут около 25% больных.
При появлении первых признаков нарушения функции толстой кишки записывайтесь на приём к онкологу Юсуповской больницы, позвонив по номеру телефона контакт-центра. Выявление и лечение рака ободочной кишки на ранней стадии заболевания улучшает прогноз и способствует излечению пациента.
Читайте также:
