Лечение малярии глаз. Профилактика
Добавил пользователь Alex Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Малярия: причины появления, симптомы, диагностика и способы лечения.
Определение
Малярия - инфекционное заболевание, возбудителем которого является паразит рода Plasmodium. Переносчиками являются самки комаров рода Anopheles. В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые при укусе комара попадают сначала в кровеносное русло, а затем в клетки печени человека.
У человека встречается пять форм малярии, вызываемой соответствующим видом малярийного плазмодия. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, организмом человека-хозяина и окружающей средой.
Малярийные комары распространены почти повсеместно, но больше всего в странах с тропическим климатом. Они размножаются в стоячих, хорошо прогреваемых водоемах, где сохраняются благоприятные условия — повышенная влажность и высокая температура воздуха. Именно поэтому малярию называли раньше «болотной лихорадкой». Малярийные москиты внешне отличаются от других комаров: они немного крупнее, имеют более темную расцветку и поперечные белые полоски на ножках. Их укусы также отличаются от обычных комариных: кусаются малярийные москиты больнее, а укушенное место сильно отекает и зудит.
Более 100 стран, половина из которых находится в Африке, являются неблагополучными по малярии. Другие очаги массового заболевания - Юго-Восточная Азия, Восточное Средиземноморье, Западная часть Тихого океана и Америка.
Ежегодно на территории России регистрируются завозные случаи малярии из стран ближнего и дальнего зарубежья, где активно действуют очаги малярии.
Местные завозные очаги заболевания регистрировались на территориях Москвы, Московской, Ростовской, Самарской, Оренбургской, Нижегородской и Рязанской областей, Республике Татарстан, в Красноярском крае. Условия для формирования местного малярийного очага имеются на территории Пермского края.
Риск заражения малярией и развития тяжелой болезни значительно выше у младенцев, детей в возрасте до пяти лет, беременных женщин, больных ВИЧ. У взрослых людей в районах с умеренной или интенсивной передачей инфекции за несколько лет воздействия вырабатывается частичный иммунитет, который уменьшает риск развития тяжелой болезни в случае малярийной инфекции.
Другие пути передачи инфекции считаются более редкими:
- трансплацентарный путь — от больной матери к ребенку;
- гемотрансфузионный путь - при переливании крови;
- заражение через контаминированный медицинский инструментарий.
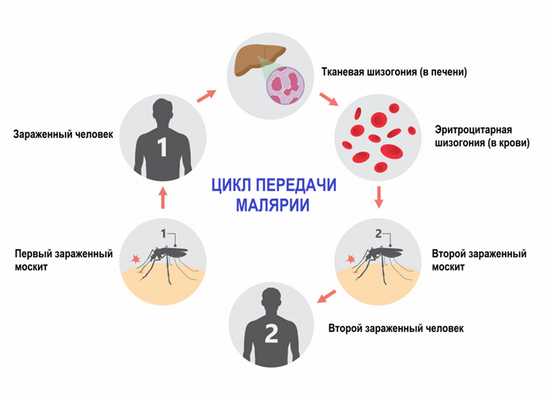
- спорогонии (многократного деления оплодотворенной клетки (ооцисты) с образованием спорозоитов) в организме комара;
- шизогонии (бесполое размножение) в организме человека:
- тканевая шизогония длится 1-2 недели, происходит в гепатоцитах и заканчивается выходом паразитов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков;
- эритроцитарная шизогония развивается, когда паразиты выходят в кровеносное русло, проникают в эритроциты и в них размножаются. В результате переполненные эритроциты разрываются, а в кровь попадают токсины. С этой фазой связано появление основных симптомов малярии.
Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
По этиологии:
- малярия, вызванная P. vivax (vivax-малярия, трехдневная малярия);
- малярия, вызванная P. ovale (ovale-малярия);
- малярия, вызванная P. falciparum (тропическая малярия);
- малярия, вызванная P. malariae (четырехдневная малярия);
- малярия-микст (смешанная, с указанием возбудителей).
- клинически выраженная (типичная);
- бессимптомное паразитоносительство.
- легкая;
- среднетяжелая;
- тяжелая;
- крайне тяжелая.
Симптомы болезни появляются через 7-15 дней после укуса инфицированного комара. В редких случаях симптомы манифестируют лишь спустя 5-12 месяцев (это характерно для малярии, вызванной P. vivax и P. ovale). В этот период происходит процесс преобразования и накопления паразитов в клетках печени. Остановить развитие заболевания могут только специфические противомалярийные препараты.
У детей могут наблюдаться дыхательная недостаточность, вызванная метаболическим ацидозом, и церебральная малярия.
Диагностика малярии
Лихорадка и озноб у человека, возвращающегося из эндемичной области, являются показанием для срочного обследования на малярию.
Перечень основных диагностических мероприятий:
1. Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Малярия
Малярия: симптомы и основные принципы терапии
![]()
Малярия - это достаточно опасное инфекционное заболевание, передающееся посредством трансмиссивного пути. Возбудителем малярии являются простейшие, относящиеся к роду Plasmodium. Как показывает статистика, ежегодно регистрируется до 500 миллионов новых случаев заражения и более миллиона летальных исходов от этой инфекции. В данной статье мы рассмотрим малярию с точки зрения симптомов и лечения у взрослых.
Как проявляется малярия?
![Как проявляется малярия?]()
Продолжительность инкубационного периода будет зависеть от вида малярии. Так, например, при тропической малярии он составляет около двух недель.
Симптомы при данном заболевании нарастают остро. Однако в отдельных случаях возможен кратковременный продромальный период, представленный слабостью и недомоганием, повышением температуры тела до субфебрильных значений.
В типичных случаях малярия манифестирует с внезапно возникшего сильного озноба, сопровождающегося лихорадкой. Больной человек указывает на тошноту, мышечные и суставные боли. Кожные покровы становятся бледными.
Спустя несколько часов на место озноба приходит жар. Температура тела при этом продолжает повышаться. Лицо пациента краснеет, кожа становится сухой, возникают жалобы на сильную жажду. При осмотре можно обнаружить увеличение печени и селезенки в размерах. Нередко на фоне лихорадки происходит нарушение сознания.
Температура держится на высоком уровне в течение нескольких часов, после чего происходит обильное потоотделение и лихорадка спадает, чем знаменуется окончание приступа. Трехдневная форма малярии характеризуется повторным возникновением таких приступов на каждый третий день, четырехдневная - на каждый четвертый день.
Примерно ко второй или третьей неделе болезни у пациента развивается гемолитическая анемия, проявляющаяся желтушным окрашиванием кожи и слизистых оболочек при нормальном цвете мочи и каловых масс.
Тактика лечения малярии
Больной человек с подозрением на малярию должен быть экстренно госпитализирован.
Как можно раньше назначается этиотропная терапия противомалярийными препаратами, например, аминохинолинами, хинолинметанолами или производными артемизинина. Этиотропные лекарственные средства могут применяться в различных комбинациях. Схема их приема будет определяться видом и тяжестью инфекции. Параллельно проводится динамический контроль терапии при помощи лабораторных исследований.
В 2018 году ученые из Волгоградского государственного медицинского университета опубликовали работу, в которой был сделан вывод о том, что через первые сутки после начала этиотропного лечения уровень паразитемии должен снизиться на >25%, на третий день не должен превышать 25% от исходного. Если через 48 часов от начала лечения паразитемия существенно не уменьшается, необходимо сменить препарат или схему лечения.
Параллельно проводятся дезинтоксикационные мероприятия, назначаются общеукрепляющие и симптоматические средства.
Заметим, что вся терапия должна осуществляться только под контролем врача. Заниматься самолечением малярии недопустимо.
Опасности южных стран: что нужно знать о малярии
![]()
О том, что представляет собой малярия, должен знать каждый уважающий себя путешественник. Несмотря на активную пропаганду профилактики со стороны медицинского сообщества, с этим недугом регулярно сталкиваются около 10000 человек. Особенно высок риск инфицирования у путешественников, которые приезжают на отдых из тех стран, где нет этой болезни. У туристов, которые заболевают во время длительной заграничной поездки, практически нет возможности получить адекватную медицинскую помощь. Проблема развития недуга на современном этапе крайне актуальна: именно поэтому необходимо перед путешествием обратиться к врачу и получить препараты для осуществления профилактики. Лечение малярии — достаточно сложный и крайне дорогой процесс.
Роковой укус комара: что представляет собой инфекция и как она передается?
![Прогнозы и профилактика: когда следует посетить врача]()
Малярия представляет собой инфекционное заболевание, которое вызывается простейшими из рода Plasmodium. Для патологии характерно поражение красных клеток крови (эритроцитов) и ретикулоэндотелиальной системы. По информации, предоставленной Всемирной организацией здравоохранения, число случаев болезни увеличилось с 2016 года по 2018 на 2 миллиона человек. При этом также растет количество смертей от этого инфекционного заболевания. Лидером по количеству случаев инфицирования до сих пор является Африканский регион, но его постепенно догоняют страны Южной и Центральной Америки, Океании и Юго-Восточной Азии. Также остро встает проблема развития случаев завозной малярии. Основной путь передачи — через укусы зараженных насекомых. Гораздо реже встречаются случаи инфицирования от матери либо при переливании крови.
Существует несколько видов простейших, вызывающих развитие патологии: Plasmodium Vivax (трехдневная форма), Ovale (овале-форма болезни), Malariae (четырехдневная форма), Falciparum (тропическая форма). Возбудитель проходит довольно сложный жизненный цикл: при этом половое развитие плазмодия осуществляется в организме комара, а люди являются лишь промежуточными хозяевами. Ключевым моментом в развитии инфекции является укус комаром человека-паразитоносителя или больного. В желудке комара происходит размножение возбудителя, инвазивные формы которого затем поступают в слюнные железы комара.
При укусе здорового человека плазмодий проникает в его организм и поражает клетки печени (тканевая фаза). После этого возбудитель перемещается в эритроциты крови (эритроцитарная фаза), где в процессе своей жизнедеятельности разрушает их.
Длительность инкубационного периода разнится в зависимости от формы заболевания. К примеру, трехдневная и овале-форма характеризуются инкубационным периодом длиной в 1,5-3 недели, тропическая — до 2-х недель, а для четырехдневной формы этот промежуток может составлять почти 1,5 месяца.
Инфекция начинается остро: преобладают явления интоксикации. Болезнь характеризуется наличием специфического пароксизма, который появляется на 5-ые сутки болезни и включает сильный озноб, жар и потливость. Для приступа характерно начало в первой половине дня: нарастает температура, появляется интенсивный озноб. Пациенты жалуются на сильные головные боли, неприятные ощущения в мышцах и суставах. Через несколько часов наступает вторая фаза: температура повышается до значений 40-41 градуса по Цельсию. Состояние пациента в этот момент расценивается как крайне тяжелое. Малярия в эту фазу характеризуется наличием судорог, психомоторного возбуждения, бреда, потери сознания. Наблюдается увеличение размеров печени и селезенки, кожа лица сухая и красная. Разрешение пароксизма происходит через 6-8 часов с его начала: оно сопровождается обильным потоотделением, после чего температура опускается до нормальных значений.
Основные осложнения заболевания
Малярия является крайне опасной болезнью из-за высокого риска развития неблагоприятных последствий. Среди них чаще встречаются: отек головного мозга, ДВС-синдром, разрыв селезенки, развитие глубокой комы. Летальный исход при коме составляет до 98%. Нередко на фоне течения недуга формируется острая почечная недостаточность, а также психические расстройства. Разрыв селезенки также несет за собой риск быстрой смерти от острой кровопотери и развития гиповолемического шока.
Лечение малярии
Терапия заболевания проводится в условиях инфекционного стационара. Лечение малярии начинается с соблюдения строгого постельного режима, а также с богатой витаминами и белковыми компонентами диеты. В случае необходимости больным показано проведение гемодиализа или гемосорбции.
Малярия с давних времен лечится с использованием хинина, который был выделен из коры хинного дерева. Несмотря множество созданных учеными синтетических препаратов, он до сих пор не теряет своей актуальности: это напрямую связано с развитием устойчивости малярийного плазмодия. Также медикаменты делятся на две группы в зависимости от воздействия на тканевые формы плазмодиев (хиноцид иди примахин) и на эритроцитарные формы (хинин, мепакрин).
Прогнозы и профилактика: когда следует посетить врача
![Прогнозы и профилактика: когда следует посетить врача]()
Инфекция, вызываемая малярийным плазмодием, при несвоевременном обращении к специалисту грозит развитием серьезных последствий. Однако адекватная терапия способствует излечению пациента. При путешествии в южные страны с высоким риском инфицирования следует позаботиться о своем здоровье заранее и записаться к врачу (через интернет или по телефону). Специалист назначит препараты для специфической профилактики: Лариам, Маларон, бигумаль. Принимать их следует за 1-2 недели до въезда в опасную зону и 1,5-4 недели после окончания путешествия. Мероприятия неспецифической профилактики включают:
Читайте также:
- Этапы и техника пластики бедренной грыжи по МакВэю-Лотейссену, Мошковичу
- Последствия разрушения костного мозга при лечении рака
- Первичная синовиальная саркома легкого (ПССЛ) на рентгенограмме, КТ, МРТ
- Синдромы повышенной чувствительности к лекарствам. Системная красная волчанка
- Фазы жизнедеятельности при гинекологической операции. Метаболические нарушения после операции