Лучевая анатомия (КТ, МРТ анатомия) предстательной железы и семенных пузырьков
Добавил пользователь Владимир З. Обновлено: 22.01.2026
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ "Московский научно-исследовательский онкологический институт им. П.А. Герцена" Минздравсоцразвития России
Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал ФБГУ «Национальный медицинский исследовательский центр радиологии» Минздрава России, Москва, Россия
ФГБУ "Московский научно-исследовательский онкологический институт им П.А. Герцена"
ФГБУ "Московский научно-исследовательский онкологический институт им. П.А. Герцена" Минздрава России
Московский научно-исследовательский онкологический институт им. П.А. Герцена, Москва
ФГБУ "Московский научно-исследовательский онкологический институт им. П.А. Герцена" Минздрава РФ
Перстневидно-клеточный рак предстательной железы
Журнал: Онкология. Журнал им. П.А. Герцена. 2018;7(2): 63‑66
Первичный перстневидно-клеточный рак предстательной железы (РПЖ) — крайне редкая злокачественная опухоль, которая является разновидностью ацинарной аденокарциномы предстательной железы, не всегда продуцирующей муцин. Приведены клинические примеры успешного хирургического лечения двух больных перстневидно-клеточным РПЖ. Описано комплексное обследование, включающее УЗИ, КТ, МРТ, биопсию предстательной железы и хирургическое лечение в объеме радикальной простатэктомии с тазовой лимфаденэктомии.
Рак предстательной железы (РПЖ) — наиболее распространенная опухоль мочеполовой системы у мужчин. Самой распространенной гистологической формой РПЖ является ацинарная аденокарцинома, которая встречается в 95% случаев. Редкие морфологические типы РПЖ являются актуальной проблемой ввиду агрессивного течения опухолевого процесса и отсутствия четких стандартов лечения больных. Первичный перстневидно-клеточный РПЖ — крайне редкая злокачественная опухоль, которая является разновидностью ацинарной аденокарциномы предстательной железы, не всегда продуцирующей муцин [1]. Наиболее часто перстневидно-клеточные опухоли локализуются в желудке и толстом кишечнике, реже могут встречаться в поджелудочной железе, молочной железе, щитовидной железе, мочевом пузыре и простате [2]. Одно из первых описаний данной опухоли в литературе [3] относится к 1979 г. На сегодняшний день описано менее 200 наблюдений первичного перстневидно-клеточного РПЖ [4, 5]. Средний возраст пациентов составляет 68,2 года [6]. Перстневидные клетки присутствуют в 2,5% ацинарных аденокарцином предстательной железы, но перстневидно-клеточный рак диагностируют при количестве перстневидных клеток более 25%, а по некоторым данным — более 50% в опухоли. Опухоль диффузно инфильтрирует строму, образуя очаги периневрального, периваскулярного роста, часто прорастая капсулу предстательной железы. Перстневидно-клеточный рак комбинируется с низкодифференцированной аденокарциномой криброзного строения, с образованием угревидных структур. При оценке степени дифференцировки сумма Глисона составляет 9—10 баллов (V прогностическая группа). В 42% случаев, описанных в литературе [6, 7], на момент постановки диагноза выявляли местно-распространенный опухолевый процесс, стадируемый как Т4, что указывает на высокую степень злокачественности данного новообразования.
По данным литературы [8], этот тип опухоли плохо поддается стандартной гормональной терапии и химиотерапии, применяемой у больных РПЖ. Прогноз у больных этой категории неблагоприятный по сравнению с больными с обычной аденокарциномой простаты. Так, показатель 3-летней выживаемости составляет 55—30%, в течение 5 лет от момента постановки диагноза выживают лишь 12% больных [6, 9]. Клинические проявления перстневидно-клеточного РПЖ не имеют каких-либо особенностей. Преобладают симптомы нижних мочевых путей: обструктивные или дизурические расстройства. Наиболее частыми проявлениями являются симптомы, обусловленные наличием отдаленных метастазов: боль в костях, снижение массы тела, интоксикация. В случае, если опухоль имеет локальное распространение без отдаленных вторичных очагов, рекомендовано проведение хирургического лечения в объеме радикальной простатэктомии, циспростатэктомии или симультанных хирургических вмешательств с резекцией соседних анатомических структур, что позволяет значительно продлить жизнь пациентов. Микроскопически данный тип опухоли характеризуется наличием клеток с большими цитоплазматическими вакуолями, заполненными муцином, которые оттесняют ядро к периферии клетки, что определяет визуальное сходство опухолевых клеток с перстнем [10]. В отделении онкоурологии МНИОИ им. П.А. Герцена — филиала ФГБУ «НМИЦ радиологии» выполнено хирургическое лечение 2 больным перстневидно-клеточным РПЖ.
Клинический случай 1
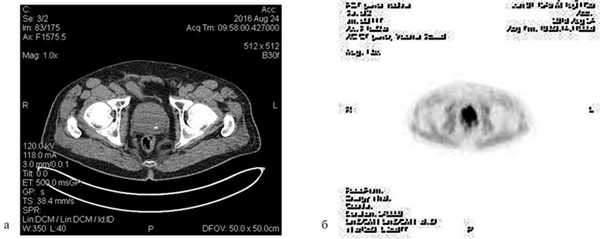
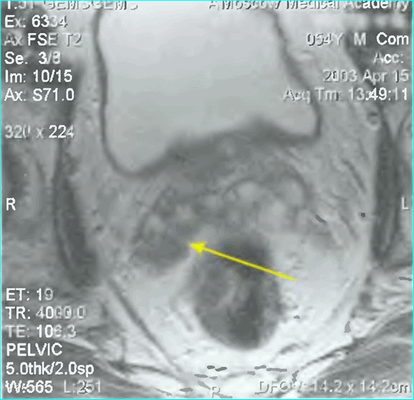
Пациент С., 1945 года рождения, считает себя больным с 2012 г., когда впервые отметил затруднения при мочеиспускании, однако к врачам не обращался. В июле 2016 г. при плановом обследовании по месту жительства выявлено повышение ПСА до 276 нг/мл, выполнена трансректальная биопсия предстательной железы под ультразвуковым контролем. Больной для дальнейшего обследования и лечения обратился в поликлинику МНИОИ им. П.А. Герцена. При гистологическом исследовании, пересмотре стекол и блоков гистологических препаратов в МНИОИ им. П.А. Герцена выявлен инфильтративный рост ацинарной аденокарциномы 7 (4+3) баллов по Глисону, занимающей до 80% площади биоптатов. Пациент самостоятельно выполнил ПЭТ/КТ с холином. По данным ПЭТ/КТ, в обеих долях простаты определяются очаги накопления радиофармпрепарата (РФП) неоднородного характера, с наиболее выраженным накоплением РФП до макс. SUV 12,09 в периферической зоне слева и переходных зонах предстательной железы с обеих сторон (рис. 1), Рис. 1. Компьютерная томограмма малого таза (а). Накопление РФП в предстательной железе (б). в семенных пузырьках слева и справа, а также в наружном подвздошном лимфатическом узле слева макс. SUV 4,47, размером 1,3×0,7 см.
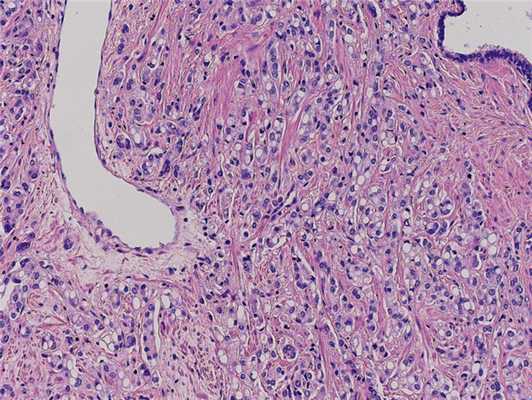
По данным трансректального УЗИ, предстательная железа значительно увеличена: размер 68×62×67 мм, объем 143 см 3 . Большую часть железы занимают сливающиеся между собой узлы аденомы до 60×55×52 мм. Узлы гетерогенной структуры от гипер- до гипоэхогенной. В периферических областях больше справа выявляются гипоэхогенные очаги неправильной формы (при эластографии ригидные) от 12×8 до 17×6 и 24×13 мм. Один из очагов вовлекает правый семенной пузырек. При пальцевом ректальном исследовании предстательная железа значительно увеличена в размере, деформирована за счет левой доли, консистенция которой изменена до каменистой плотности, поверхность железы бугристая, междолевая бороздка сглажена. Слизистая оболочка прямой кишки над железой подвижна. Другой очаговой опухолевой патологии не выявлено. На основании комплексного обследования установлен клинический диагноз: РПЖ IV стадии сТ3bN1M0. Сопутствующая патология: артериальная гипертензия II стадии, 3-й степени. На консилиуме с участием хирурга, химиотерапевта, лучевого терапевта и онколога, учитывая размер, локализацию и распространенность опухолевого процесса, отсутствие отдаленных метастазов, больному рекомендовано хирургическое лечение. 07.09.16 выполнена радикальная простатэктомия с расширенной тазовой лимфаденэктомией. Интраоперационно выявлены увеличенные лимфатические узлы: по ходу внутренних подвздошных сосудов справа узел до 1,2×1,5 см, по ходу наружных подвздошных сосудов слева 1,5×1 см. Послеоперационный период протекал гладко, без осложнений. При контрольном УЗИ органов малого таза и вен нижних конечностей от 13.09.16: в малом тазу в левой подвздошной области определяется лимфоцеле с признаками организации объемом 80 см 3 . В правой подвздошной области патологических образований нет. Поверхностные и глубокие вены проходимы на всем протяжении, без признаков тромбоза. Подвздошные и нижняя полая вена проходимы. По данным цистографии от 14.09.16, при тугом заполнении контрастом мочевого пузыря выхода контраста за пределы везикоуретрального анастомоза нет. 14.09.16 уретральный катетер удален, самостоятельное мочеиспускание восстановлено. Проведена антибактериальная, инфузионная, симптоматическая терапия, а также профилактика тромбоэмболических осложнений с положительным эффектом. Послеоперационная рана зажила первичным натяжением. Пациент выписан на 9-е сутки в удовлетворительном состоянии. При плановом гистологическом исследовании операционного материала во всех отделах обеих долей предстательной железы, включая отдельно доставленные края резекции, имеется инфильтративный рост ацинарной аденокарциномы с участками перстневидно-клеточной 9 (4+5) баллов по Глисону, с периневральным и периваскулярным ростом, прорастанием в капсулу долей и окружающую жировую клетчатку, в семенные пузырьки и мочеиспускательный канал, наличием опухолевых эмболов в расширенных сосудистых щелях (рис. 2). Рис. 2. Пациент С. Перстневидно-клеточный рак предстательной железы. Окраска гематоксилином и эозином. ×200.
В 12 из 45 исследованных лимфатических узлах регионарной жировой клетчатки имеются метастазы ацинарной аденокарциномы, частью со слизеобразованием, с инфильтрацией капсулы узлов и окружающей жировой клетчатки, опухолевой эмболией сосудов капсулы. В остальных лимфатических узлах выявлен гистиоцитоз синусов. Повторно на консилиуме с лучевым терапевтом и химиотерапевтом, принимая во внимание гистологическую структуру опухоли, наличие лимфогенных метастазов, плотность метастатического поражения 26,7%, а также экстракапсулярную инвазию метастазов, больному рекомендовано проведение адъювантной гормональной терапии агонистами ЛГРГ в течение 12 мес. В течение 3 нед пациент отмечал недержание мочи, требовалось использование до 3 прокладок в сутки, через 6 мес требовалась одна прокладка в сутки. При контрольном обследовании, т. е. через 1 год после операции, уровень ПСА составил 0,001 нг/мл; по данным трансректального УЗИ очаговой патологии не выявлено. С учетом отсутствия местного рецидива и прогрессирования опухолевого процесса пациенту рекомендовано прекращение гормонального лечения и строгое динамическое наблюдение.
Клинический случай 2
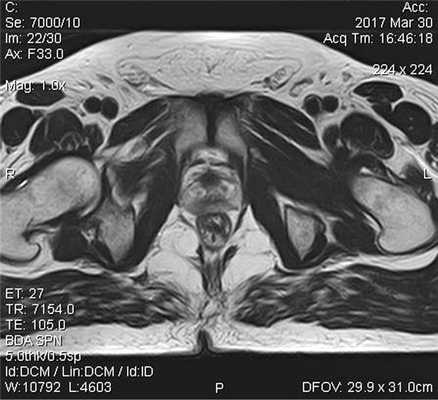
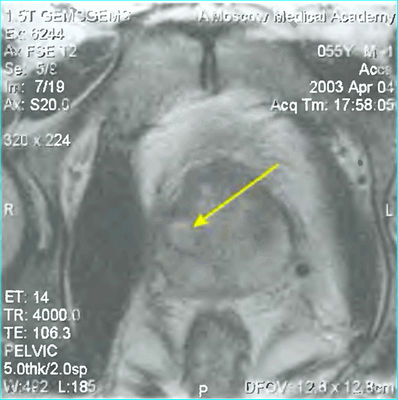
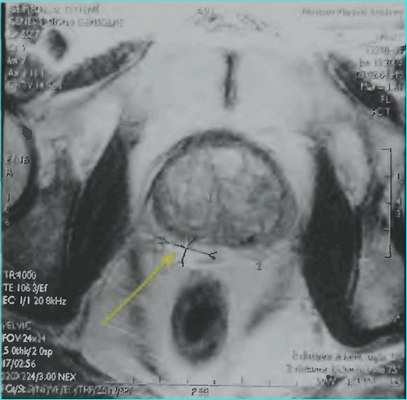
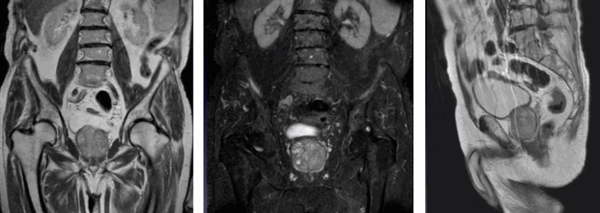
Пациент К., 1965 года рождения, при плановом обследовании в поликлинике по месту жительства в марте 2017 г. выявлено повышение уровня ПСА до 6,5 нг/мл, в связи с чем в ГКБ № 29 Москвы выполнена трансректальная биопсия предстательной железы, гистологически верифицирована ацинарная аденокарцинома 6 (3+3) баллов по Глисону. Больной самостоятельно обратился в МНИОИ им. П.А. Герцена. При пересмотре стекол препаратов биопсии предстательной железы в условиях патоморфологического отделения МНИОИ им. П.А. Герцена на фоне гиперплазии предстательной железы с очагами атрофии в 5 фрагментах из 12 выявлен рост ацинарной аденокарциномы 7 (4+3) баллов по Глисону, занимающей до 100% площади столбиков. По данным УЗИ и МРТ малого таза, предстательная железа размером 42×34×30 мм, объемом до 30 см 3 (рис. 3). Рис. 3. Магнитно-резонансная томограмма малого таза.
В периферической зоне правой доли определяется очаг раннего накопления контрастного препарата 13×10 мм без инвазии в капсулу железы и семенные пузырьки. В полости малого таза измененные лимфатические узлы не выявлены. При пальцевом ректальном исследовании предстательная железа не увеличена в размере, не деформирована, эластической консистенции, без пальпируемых узловых образований, междолевая бороздка сглажена. Слизистая оболочка прямой кишки над железой подвижна. Другой очаговой опухолевой патологии при комплексном обследовании не выявлено. На основании обследования установлен клинический диагноз: рак предстательной железы I стадии сТ2аN0M0. Больной обсужден на консилиуме с участием хирурга, химиотерапевта, лучевого терапевта и онколога: учитывая размер, локализацию и распространенность опухолевого процесса, отсутствие отдаленных и регионарных метастазов, рекомендовано хирургическое лечение. 10.04.17 больному выполнено хирургическое лечение в объеме радикальной простатэктомии, расширенной тазовой лимаденэктомии. Послеоперационный период протекал гладко, без особенностей. При контрольном УЗИ органов малого таза и вен нижних конечностей от 17.04.17 в полости малого таза объемных образований не выявлено. Поверхностные и глубокие вены обеих конечностей проходимы, без тромбоза и флебита. По данным цистографии от 17.04.17, подтверждена герметичность везикоуретрального анастомоза, в связи с чем 19.04.17 уретральный катетер удален, восстановлено самостоятельное мочеиспускание. Проведены антибактериальная, инфузионная, симптоматическая терапия и профилактика тромбоэмболических осложнений с положительным эффектом. Послеоперационная рана зажила первичным натяжением.
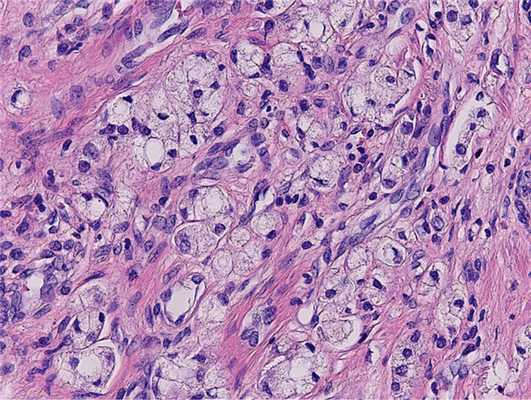
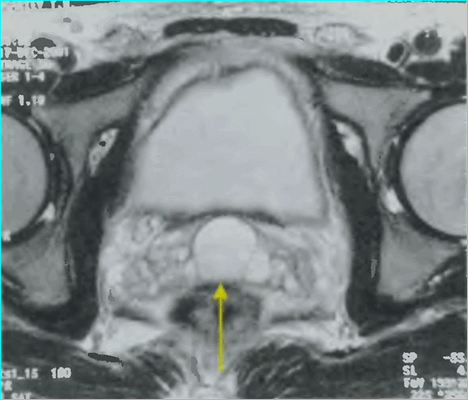
По данным гистологического исследования, на фоне стромально-железистой гиперплазии в периферической, переходной и центральной зонах правой и левой долей предстательной железы выявлена ацинарная аденокарцинома (4+5) 9 баллов по Глисону с формированием криброзных структур и участками перстневидно-клеточного рака, пери- и интраневральным ростом, множественными внутрисосудистыми опухолевыми эмболами (рис. 4). Рис. 4. Пациент К. Перстневидно-клеточный рак предстательной железы.
Опухоль прорастает в капсулу железы, выходит за ее пределы по задней поверхности железы, прорастает в строму правого и левого семенного пузырьков с началом инвазии в стенку протока. Простатическая часть уретры, апекс интактны. В простатической части уретры имеются очаги плоскоклеточной метаплазии эпителия. В хирургическом крае резекции опухолевого роста нет. В 27 исследованных лимфатических узлах метастазов нет, гистиоцитоз синусов, фиброзно-жировое замещение лимфоидной ткани. Больной повторно обсужден на консилиуме с лучевым терапевтом и химиотерапевтом: принимая во внимание гистологическую структуру опухоли, отсутствие лимфогенных метастазов, радикальный характер выполненного хирургического вмешательства, рекомендовано строгое динамическое наблюдение. В течение 2 нед пациент отмечал умеренное недержание мочи, требовалось использование до 2 прокладок в сутки, через 2 мес пациенту не требовалось прокладок, восстановилось полное удержание мочи. При контрольном обследовании (10.17) через 6 мес после операции уровень ПСА составил 0,01 нг/мл; по данным трансректального УЗИ очаговой патологии не выявлено. Пациент остается под динамическим наблюдением.
Заключение
Перстневидно-клеточный РПЖ является редкой нозологической единицей. В подавляющем большинстве случаев, по данным литературы, на момент постановки диагноза имеется местно-распространенный опухолевый процесс или отдаленные метастазы. Однако в случае выявления локализованной формы заболевания хирургическое лечение позволяет добиться удовлетворительных онкологических и функциональных результатов.
МРТ простаты что показывает
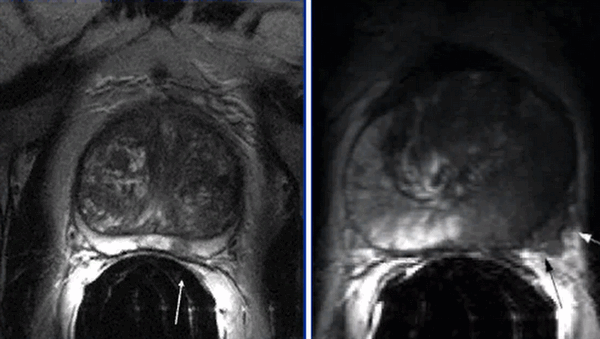
МРТ: рак простаты Т2а и Т3а (стрелки указывают на вовлеченность капсулы в опухолевый процесс)
МРТ остается ведущим способом медицинской визуализации, позволяющим уточнить природу заболеваний в самых сложных случаях. Магнитно-резонансное сканирование - абсолютно безопасное исследование для людей без металла в теле: пациентам с установленными имплантатами (кардиостимулятором, помпой для подачи лекарств, слуховым аппаратом и т.п.) диагностическая процедура противопоказана.
Если в процессе лечения рака простаты выполнялась брахитерапия с вживлением в орган постоянных радиоактивных зерен, изображения на снимках могут быть искажены. В такой ситуации за состоянием опухоли наблюдают с помощью ультрасонографии (включая ТРУЗИ - трансректальное ультразвуковое исследование) и компьютерной томографии (КТ).
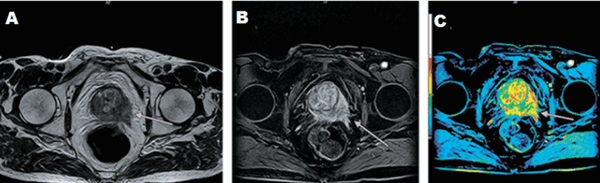
А - магнитно-резонансная томограмма демонстрирует неровность контура капсулы левой доли простаты с распространением мягкотканного компонента за ее пределы (стрелка), Т2 ВИ. В - изображение после динамического введения гадолиния. С - после обработки компьютерной программой - явное усиление интенсивности МР-сигнала в зоне патологии, типичное для неопластического перерождения
Наибольшей диагностической ценностью обладают снимки, полученные с помощью мультипараметрической МРТ, объединяющей динамическое контрастирование и диффузно-взвешенные исследования.
Комплексную магнитно-резонансную томографию назначают пациентам с подозрением на злокачественный опухолевый процесс, что позволяет с минимальным риском ошибки оценить патологические очаги в простате и избежать биопсии.
Делают ли МРТ простаты?
После компьютерной обработки данных врач получает возможность рассматривать предстательную железу и граничащие структуры в нескольких проекциях и режимах
Простата - железисто-мышечный орган мужской репродуктивной системы, напоминающий по форме каштан, весит 25 г. Вертикальный размер около 3 см, горизонтальный - 4 см, в зависимости от возраста параметры нормы вариативны. Основная функция - выработка секрета для поддержания жизнедеятельности и нормальной двигательной активности сперматозоидов. Особенности анатомии (обхват начальной части уретры, прилегание к мочевому пузырю и прямой кишке) обусловливают клинические проявления патологий: дискомфорт в промежности, дизурические расстройства. При значительном увеличении простаты и нарушении уродинамики осложнением развивается острая задержка мочеиспускания и пр.
Магнитно-резонансную томографию предстательной железы преимущественно назначают онкоурологи для получения максимально точного представления об объемном образовании. Тактика ведения пациента опирается на:
- стадию процесса;
- оценку потенциального прогрессирования опухоли;
- своевременную диагностику рецидива;
- выявление подозрительных участков перед планированием биопсии и пр.
Нарушения кровотока, сосудистые мальформации, размер патологического очага менее 0,5 см подразумевают контрастирование. Внутривенное введение усилителя с парамагнетическими свойствами способствует улучшению визуализации.
Заболевания простаты
МРТ простаты показывает абсцесс
По снимкам, полученным с помощью МРТ, различают:
- злокачественные новообразования (окончательная верификация происходит исключительно после морфологического исследования, которое позволяет судить о степени дифференциации клеток);
- доброкачественную гиперплазию предстательной железы;
- простатиты (острый, хронический, гранулематозный);
- осложнения патологий (абсцесс, свищ);
- фиброзную трансформацию тканей;
- кисты;
- простатолитиаз (образование конкрементов, очагов кальцификации);
- инфаркт простаты;
- туберкулезное поражение и др.
Кроме исследования предстательной железы МРТ выполняют для диагностики воспалительного, опухолевого процесса в везикулах (семенных пузырьках), стриктуры мочеиспускательного канала, отсевов опухоли яичка и пр.
МРТ предстательной железы: подготовка к исследованию

Несоблюдение рекомендаций врача может обесценить результаты диагностической процедуры. Подготовка к МРТ простаты - важный этап, которым не стоит пренебрегать.
В экстренных ситуациях исследование могут сделать в момент обращения. Но подготовительные мероприятия позволяют в полной мере получить информацию при выполнении диагностической процедуры.
Для обеспечения лучшей визуализации простаты необходимо за 2-3 дня отказаться от газообразующих и провоцирующих запор продуктов и напитков:
- зелени (петрушка, укроп, лук, чеснок, сельдерей и пр.);
- овощей (квашеная, соленая и сырая капуста, горох, нут, фасоль, соя, картофель, томаты);
- фруктов в сыром виде (яблоки, дыни, виноград, манго, абрикосы, персики и пр.);
- жирного мяса и птицы;
- ягод, арбуза;
- сдобной выпечки, черного хлеба;
- кондитерских изделий (пирожных, тортов, конфет и т.п.);
- молока и производных (сливок, сметаны, простокваши, ряженки);
- семечек, орехов;
- сухофруктов;
- грибов;
- пива, игристых вин и другого алкоголя;
- газированной воды, лимонада, крепкого чая и кофе, свежевыжатых соков с мякотью, киселей.
Готовить блюда можно в духовке, путем отваривания, на пару. В рацион включают:
- рис, гречку;
- куриные и индюшачьи грудки, телятину;
- “вчерашний” подсушенный хлеб;
- яйца (омлет или всмятку);
- рыбу;
- кабачки, морковь, лук после термообработки и пр.
Подготовка к МРТ предстательной железы не подразумевает снижение калоража рациона. В день перед исследованием лучше питаться легкими бульонами, допустимы паровые котлеты и другие изделия из фарша, приготовленные с минимальным количеством масла, овощные запеканки, несладкие компоты и травяные чаи.
Очищение кишечника нужно пациентам, страдающим хроническими запорами, если диетическое питание не привело к самостоятельной полноценной дефекации (после обсуждения с лечащим доктором). О приеме препаратов, купирующих явления метеоризма, следует проконсультироваться с врачом: спазмолитики, сорбенты, антиперистальтические средства имеют ряд противопоказаний.
На исследование надо явиться натощак с наполненным мочевым пузырем. Последний прием пищи допустим за 4-6 часов до диагностической процедуры.
Одежда предпочтительнее свободного кроя, без металлических молний, пуговиц и украшений. Не забудьте взять с собой паспорт, выписку из истории болезни, направление врача, результаты предыдущей диагностики (МР- и КТ-сканирований, ТРУЗИ).
При МРТ простаты с контрастированием у 10% пациентов бывают вегетативные реакции: головокружение, слюнотечение, тошнота. Уменьшить степень выраженности побочных эффектов введения гадолиния можно, если перед выходом из дома слегка перекусить.
Показания и противопоказания к МРТ предстательной железы

Все вопросы, касающиеся исследования, следует обсудить с лечащим врачом
Магнитно-резонансное сканирование предстательной железы назначают при неоднократном повышении уровня простатспецифического антигена в крови, результатах ТРУЗИ , подозрительных на объемное образование, для уточнения причины хронических тазовых болей, установления степени выраженности воспалительного процесса, исключения осложнений, в рамках динамического наблюдения за недугом, для оценки анатомических особенностей, дифференциации патологий и пр.
Острый неосложненный бактериальный простатит, гиперплазия тканей железы с нормальным уровнем простатспецифического антигена не требуют проведения МРТ или КТ, диагноз устанавливают по симптомам, данным пальцевого ректального исследования, лабораторных анализов, УЗИ.
Жалобы, причины которых достоверно покажет МР-сканирование простаты:
- затрудненность в начале акта мочеиспускания, вялая струя, необходимость натуживания, ноктурия (частое выделение урины в ночные часы малыми порциями), сексуальная дисфункция. При злокачественном характере процесса на продвинутой стадии присоединяются слабость, похудение, потливость, повышение температуры в вечерние часы и пр.;
- выраженный дискомфорт в промежности, внизу живота, ощущение инородного тела в прямой кишке при дефекации, лентообразный стул (при значительном увеличении простаты), эпизоды задержки мочи;
- повышение температуры с ознобом, острая боль, примесь крови, гноя в урине, сперме;
- недержание мочи после операции (простатэктомии или трансуретральной резекции) для выявления повреждения сфинктера, нервных пучков и пр.
Противопоказания к МРТ простаты:
- имплантированные устройства, содержащие металл;
- низкодозная брахитерапия в анамнезе с внедрением радиоактивных зерен в ткани железы;
- острые состояния, требующие реанимационной помощи; (для томографов с закрытым контуром);
- невозможность в течение диагностической процедуры лежать на спине;
- клаустрофобия (при недоступности седации);
- психические и неврологические заболевания, сопровождающиеся неконтролируемой двигательной активностью и пр.
МРТ простаты преимущественно выполняют перед биопсией, что повышает точность диагностики. Если необходимо пройти исследование после инвазивных вмешательств, требуется подождать 3 недели, за это время участки кровоизлияния нивелируются, а ткани заживут.
МРТ простаты, как делают?
Оптимальный вариант - пройти МРТ предстательной железы на томографе с закрытым контуром с напряженностью магнитного поля от 1,5 Тесла
Диагностическая процедура включает ряд этапов:
- выяснение противопоказаний во время предварительной беседы;
- подписание добровольного согласия на проведение МРТ простаты;
- сдачу на хранение предметов, содержащих металл (сотовый телефон, платежные карты, ключи, монеты, часы и пр.) ;
- укладку больного на стол томографа, фиксацию конечностей ремнями для предотвращения двигательной активности, размещение магнитных катушек-усилителей над областью малого таза;
- погружение пациента в тоннель томографа, сканирование зоны интереса; введение контрастного вещества в вену осуществляют после серии нативных снимков (если запланировано исследование с усилением);
- описание изображений и выдачу на руки результатов.
За ходом сканирования медперсонал наблюдает через стекло из соседней комнаты, для общения используют микрофон и наушники. На случай экстренной ситуации под рукой у пациента есть тревожная кнопка. Диагностическая процедура без контраста длится 15 минут, с усилителем - 30, подготовка заключения занимает около получаса. Мультипараметрическая МРТ простаты делается дольше, чем обычная.
Расшифровка МРТ простаты

Заключение МРТ можно забрать в течение часа, если иное не оговорено заранее
Интерпретация полученных изображений - задача врача-рентгенолога. В протоколе исследования будут отражены все изменения органов и структур малого таза, попавшие в поле зрения. Учитывая, что МРТ выполнялась по поводу простаты, доктор максимально подробно опишет:
- форму, размеры, контуры железы;
- сохранность зональной анатомии;
- локализацию и другие характеристики патологических очагов;
- состояние капсулы предстательной железы и семенных пузырьков;
- положение простатической части уретры, степень компрессии на фоне гиперплазии;
- крупные сосуды малого таза, нейроваскулярные пучки;
- состояние тазовых и паховых лимфатических узлов;
- ректопростатические углы;
- мочевой пузырь, прямую кишку, клетчатку, наличие или отсутствие опухолевого прорастания;
- количество свободной жидкости в малом тазу и пр.
КТ предстательной железы у мужчин что показывает - норма размеров простаты
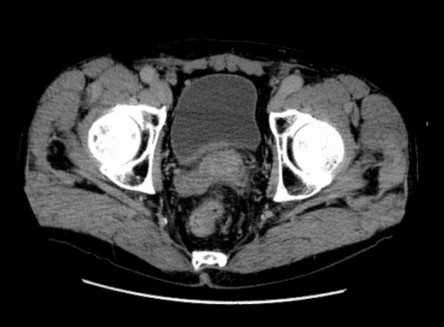
Компьютерная томография - информативное неинвазивное исследование для диагностики ряда заболеваний предстательной железы, включая аденому и рак. Детальные изображения внутренних органов и структур малого таза получают посредством фиксации ослабления рентгеновских лучей, проходящих через ткани различной плотности, и программной оцифровки с преобразованием в картинку. Область интереса на снимке рентгенолог может рассматривать с оптимальных для визуализации патологического очага сторон, при необходимости - в объемном виде, с вычленением нужных элементов.
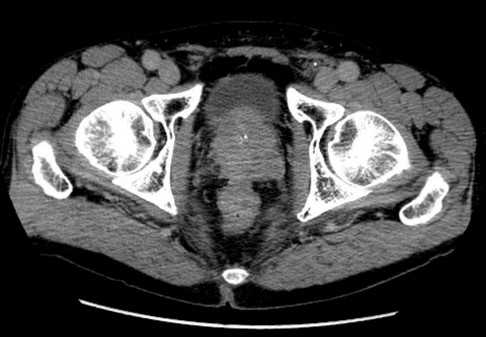
Область интереса на томограмме малого таза
Для лучшей дифференциации границы между нормальными и измененными тканями применяют контрастирование. КТ предстательной железы с усилением повышает точность диагностики у пациентов с фиброзными изменениями после оперативных вмешательств, лучевой терапии. Компьютерная томография простаты не имеет противопоказаний. К введению контраста при сканировании есть ряд ограничений:
- аллергия на йод и морепродукты;
- любая стадия почечной недостаточности;
- гиперфункция щитовидной железы с избыточной выработкой гормонов;
- одновременный прием метформина для контроля глюкозы в крови.
Для оптимальной визуализации простаты, семенных пузырьков, граничащих органов, регионарных лимфатических узлов требуется подготовка кишечника к исследованию.
Учитывая лучевую нагрузку на организм во время процедуры, КТ простаты делают по показаниям, если трансректальная ультрасонография продемонстрировала неоднозначные результаты, которые требуют уточнения, или есть ограничения в ее проведении.

Чтобы сделать КТ предстательной железы с контрастом в СПб, необходимы направление лечащего врача, анализ крови на креатинин и предварительная запись на диагностику
Пройти компьютерную томографию малого таза можно на коммерческой основе и по полисам обязательного/добровольного медицинского страхования.
Большинство современных мультиспиральных многосрезовых томографов имеют ограничение по весу пациента до 150 кг. МСКТ простаты, по сравнению с устаревшими сканерами, позволяет врачу регулировать лучевую нагрузку в зависимости от медицинской ситуации, получать многоплоскостные изображения с высокой степенью детализации, автоматически рассчитать объем железы. Что показывает КТ простаты, какая требуется подготовка, видно ли рак на снимках - подробнее далее.
Какие заболевания покажет КТ простаты
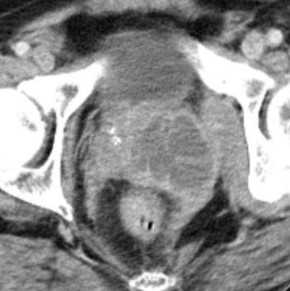
Абсцесс на томограмме
- доброкачественную гиперплазию ткани органа, наличие срединной доли - КТ при аденоме простаты дополняет трансректальное УЗИ обследование;
- степень выраженности компрессии внутренней части уретры, деформацию шейки мочевого пузыря;
- опухолевый процесс;
- инфаркт простаты;
- кисты;
- фиброзные изменения тканей после лучевой терапии, операции;
- простатолитиаз (камнеобразование);
- хроническое и острое воспаление, осложнения - абсцессы, свищи;
- анатомические изменения на фоне патологий граничащих органов (мочевого пузыря, прямой кишки), пролиферативных процессов в малом тазу;
- мочеполовой туберкулез;
- посттравматические последствия;
- области, подозрительные на неоплазию - информация требуется перед планируемой биопсией;
- патологии мочевого пузыря.
МСКТ предстательной железы с контрастом обоснована при:
- диагностированной аденокарциноме для оценки сосудов и костей малого таза, лимфоузлов;
- стадировании опухолевого процесса, если есть противопоказания к МРТ (наличии функционирующих в теле больного устройств медицинского назначения, имплантатах из металла, чувствительного к магнитному полю, протезированных тазобедренных суставах), как альтернативное сканирование;
- выполненной внутритканевой лучевой терапии с внедрением источников ионизации непосредственно в железу (брахитерапия) для лечения локализованных форм рака.
Показания к КТ предстательной железы
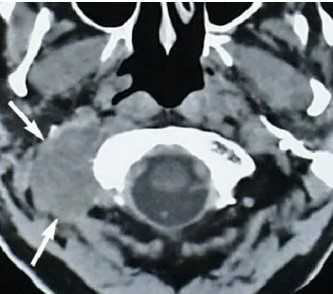
Увеличенные лимфатические узлы при раке простаты (указаны стрелкой)
Проведение компьютерной томографии обосновано при:
- необъяснимых с помощью ультразвуковой диагностики жалобах пациента на боли в промежности;
- дизурических расстройствах;
- отсутствии контроля за мочеиспусканием;
- изменении качества струи урины (ослаблении, раздвоении, закладывании последней);
- снижении полового влечения, сексуальной дисфункции и др.
Показания к КТ предстательной железы:
- планирование дистанционной лучевой терапии, дозиметрические расчеты;
- интервенционные вмешательства - врачи обозначают “лечебные” области для расположения радиоактивных зерен при выполнении брахитерапии;
- подозрение на абсцесс после операции, острый гнойный простатит;
- оценка опухолевого процесса при невозможности проведения МРТ;
- промежуточный или высокий риск прогрессирования онкопроцесса при установленном диагнозе рака;
- планирование радикального лечения;
- настораживающий индекс здоровья простаты - рассчитывается доктором с учетом показателей белков-маркеров опухолевой патологии в крови, данные показывают вероятность развития рака в железе.
Виден ли рак простаты на КТ

Опухолевое поражение, подозрительное на злокачественное
Компьютерная томография предстательной железы имеет ограниченное применение в первичной диагностике новообразований второго сердца мужчины. МРТ демонстрируют лучшую контрастность/видимость мягкотканных компонентов при оценке инвазии злокачественной опухоли за пределы капсулы, в соседние органы.
В диагностике распространенного рака наряду с КТ предстательной железы делают компьютерное сканирование органов грудной клетки, забрюшинного пространства, костей таза и лимфоузлов. Перечисленные структуры типичны для локализации метастазов. На КТ-снимке можно увидеть злокачественное новообразование на IIb-III-IV стадиях, когда есть прорастание опухолью пределов капсулы. Для окончательной верификации диагноза необходимо сделать биопсию. Какой метод визуализации лучше выбрать, что предпочтительнее сделать - КТ или МРТ предстательной железы, зависит от ситуации и противопоказаний.
Размер и объем предстательной железы в норме

Анатомические параметры зависят от возраста мужчины, комплекции, уровня гормонов, сексуальной активности
Здоровая предстательная железа округлой формы, без узловых и кистозных образований, разрастаний переходных зон, однородной плотности. У некоторых мужчин есть средняя доля, если последняя не увеличена, а объем остаточной мочи не более 10-20 мл - это вариант нормы. Отложения кальцинатов в железе и по периферии органа отсутствуют, семенные пузырьки обычные, капсула прослеживается, без дефектов.
Размеры простаты в норме:
Объем железы (рассчитывается по формуле или автоматически)
Данные незначительно изменяются после семяизвержения.
В норме свободной жидкости в малом тазу нет, регионарные лимфатические узлы не увеличены, зональная анатомия сохранена.
Как подготовиться к КТ простаты с контрастом

Вопрос о необходимости использования слабительных и других препаратов, постановки очистительных клизм стоит обсудить с лечащим врачом: мера нужна людям, страдающим хроническими запорами, метеоризмом, но имеет противопоказания
За 3 дня до визита в клинику необходимо придерживаться диеты, направленной на подавление усиленного газообразования и регулярную дефекацию. Из рациона питания исключают:
- свежие овощи, фрукты, ягоды, зелень;
- бобовые - фасоль, горох, чечевицу;
- мягкий черный хлеб;
- колбасные изделия, копчености, острые специи;
- шоколад, пирожные;
- перловая крупа;
- дрожжесодержащую выпечку;
- грибы;
- цельное молоко, простоквашу, сметану свыше 15% жирности;
- алкоголь, газированную воду, квас, крепкий кофе, чай и пр.
За день до МСКТ малого таза предпочтительнее употреблять жидкую/протертую пищу: бульоны, овощную икру после термической обработки, изделия из фарша на пару. Калораж рассчитывается, как обычно. Для утоления жажды подойдут вода без газа, несладкие компоты, отвар шиповника.
Обследование делают с наполненным мочевым пузырем, т.е. выраженным желанием помочиться. Для соблюдения данного условия следует воздерживаться в течение 2 часов от посещения туалета, перед выходом из дома выпить 500-700 мл жидкости.
Пациенты, принимающие метформин, должны обсудить отмену препарата за 48 часов до процедуры с эндокринологом: возможен переход на альтернативное лекарство с иной химической формулой. Бигуаниды в сочетании с йодом опасны развитием лактатацидоза.
Перед КТ предстательной железы с контрастированием разрешено неплотно перекусить (сладкий чай, небольшой бутерброд) для предотвращения головокружения, снижения давления, обморочных состояний.
В клинике потребуются:
- документы - паспорт, полис (при оплате диагностики через страховую компанию);
- направление лечащего доктора;
- данные ранее пройденных обследований - КТ, МРТ, ТРУЗИ, результаты анализов крови на онкомаркер, креатинин;
- выписки из стационара, заключение консилиума специалистов.
Выбирайте одежду свободного кроя без металлических элементов в области интереса.
КТ или МРТ простаты: что лучше
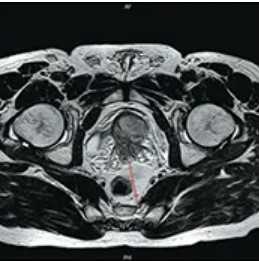
Магнитно-резонансная томограмма: распространение аденокарциномы на семенные пузырьки (стрелка)
Какое исследование лучше сделать - МРТ или КТ - зависит от целей и задач диагностической процедуры. Магнитно-резонансная томография - в онкологии визуализация выбора при подозрении на рак предстательной железы ранней стадии или опухолевый рецидив. МР-томограммы имеют преимущество в демонстрации мягкотканного компонента, что важно в дифференциации рубцовых изменений, сопутствующей аденомы и продолженного роста/местного рецидива. Данное исследование не сопряжено с ионизацией. Контрастное вещество на основе гадолиния крайне редко вызывает значимые побочные реакции. К недостаткам МРТ относят чувствительность к движениям (склонность к появлению артефактов на пленках), длительность сканирования около 30 минут, относительно высокую стоимость.
Лучевая диагностика заболеваний предстательной железы
Предстательная железа (prostata) — непарный железисто-мышечный орган, расположенный в малом тазу книзу от мочевого пузыря, кзади от костей лона, кпереди от прямой кишки. Со всех сторон железа охватывает простатическую часть мочеиспускательного канала. Форма ее напоминает каштан. К задней поверхности простаты подлежат семенные пузырьки.
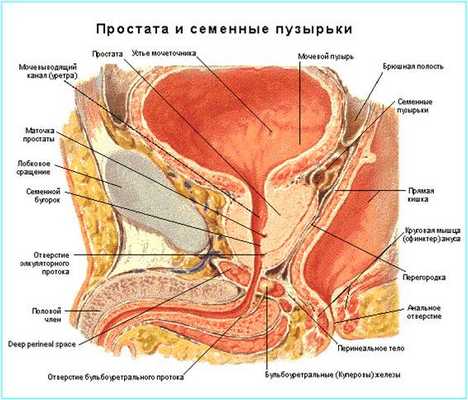
Основные функции простаты:
- участвует в продукции части семенной жидкости (около 30% объема эякулята);
- принимает участие в механизме выброса спермы во время полового акта;
- принимает участие в механизме удержания мочи.
Анатомия предстательной железы:
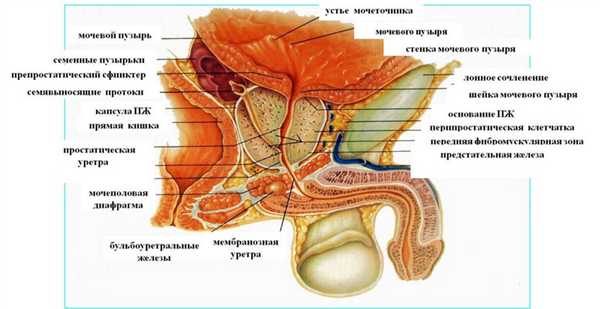
- В предстательной железе различают: основание (basis prostatae), обращенное кверху, верхушку (apex prostatae), обращенную книзу, и, кроме того, переднюю, заднюю и боковые поверхности.
- Своим основанием железа тесно сращена с шейкой мочевого пузыря. Предстательная железа со всех сторон окружена соединительнотканной капсулой (capsula prostatae), которая отделяет железу от прямой кишки.
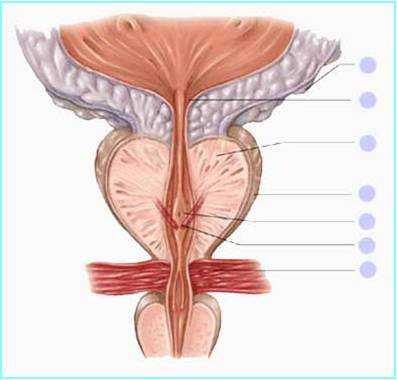
В предстательной железе выделяют правую и левую доли, а также среднюю долю, являющуюся перешейком.
Перешейком предстательной железы называется ее участок, расположенный между местом вхождения в ее основание шейки мочевого пузыря и правого и левого семявыбрасывающих протоков — сзади; в пожилом возрасте перешеек значительно увеличивается и в этих случаях получает название средней доли (lobus medius).
Зональное строение предстательной железы
- В анатомическом строении простаты принято различать пять анатомо-физиологических зон:
- передняя фиброзно-мышечная зона;
- периферическая зона;
- центральная зона;
- транзиторная (переходная) зона;
- периуретральная зона.
Семенные пузырьки
Семенные пузырьки имеют веретенообразную форму. У взрослого мужчины их длина составляет 4,5 — 6 см., ширина 1,5 — 2 см., толщина достигает 1,5 см. Выделительный проток семенного пузырька соединяется с семявыносящим протоком и образует семявыбрасывающий проток, который открывается на семенном холмике. Семенной холмик расположен на задней стенке простатической части мочеиспускательного канала (уретры).
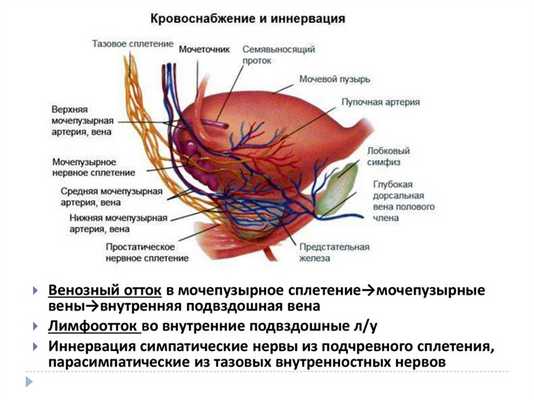
Кровоснабжение предстательной железы
Предстательная железа получает артериальную кровь от верхних и нижних простатических артерий, которые являются ветвями нижних пузырных артерии и прямокишечных артерий. Венозная кровь оттекает в разветвленное и хорошо выраженное простатическое венозное сплетение и далее во внутренние подвздошные вены.
Лимфоотток от предстательной железы осуществляется в трех направлениях:
- вдоль семявыносящих протоков к подвздошным лимфатическим узлам;
- к подчревным лимфатическим узлам;
- к нижним поясничным лимфатическим узлам.
Иннервация предстательной железы
![Лучевая диагностика заболеваний предстательной железы]()
- Иннервация предстательной железы берет свое начало от ветвей подчревного, почечного, аортального и брыжеечного нервных сплетений.
- К простате подходят два вида нервных волокон — симпатические и парасимпатические.
Величина и масса железы изменяются с возрастом: у детей она очень невелика; в пожилом возрасте может достигать размеров куриного яйца. Она полностью развивается к 17 годам.
Размеры предстательной железы
- Длина ПЖ 2,4-4,1 см
- Передне-задний размер 1.6-2.3 см
- Ширина 2,7-4,3 см
- Объем ПЖ = A х B х C х 0,523
- Объем ПЖ не более 20 см³
- масса железы в среднем равна 20г.
Объем предстательной железы в зависимости от возраста
Возраст Объем см³ 17-24 17,9±2,1 25-29 19,3 ±2,4 30-34 21,2 ±2,3 35-39 22,7 ±3,1 40-44 24,2 ±4,3 45-49 27,1 ±5,0 Методы лучевой визуализации
- Ультразвуковой исследование
- Рентгеновская компьютерная томография
- Магнитно-резонансная томография
УЗИ предстательной железы
- Трансабдоминальное УЗИ (ТА УЗИ)
- Скрининг-метод
- Позволяет оценить размеры, контуры, форму и расположение ПЖ по отношению к прилежащим органам
- Высокоинформативный метод оценки структуры, размеров, формы ПЖ и семенных пузырьков. Является золотым стандартом при проведении пункционной биопсии.
УЗ-изображение неизмененной ПЖ (ТА УЗИ)
УЗ-изображение неизмененной ПЖ (ТР УЗИ)
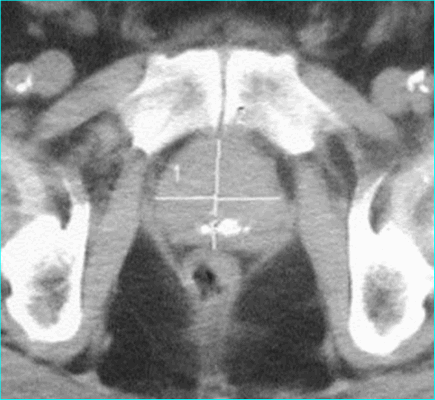
Метод КТ позволяет оценить
- Размеры ПЖ
- Форму ПЖ
- Контуры ПЖ
- Состояние окружающих органов и тканей
КТ-изображение неизмененной ПЖ
![Лучевая диагностика заболеваний предстательной железы]()
Метод МРТ
Сочетает в себе достоинства УЗИ и КТ
— высокочувствителен для выявления структурных изменений ПЖ
— дает полную информацию о состоянии окружающих тканей и органовНормальная МР-анатомия предстательной железы
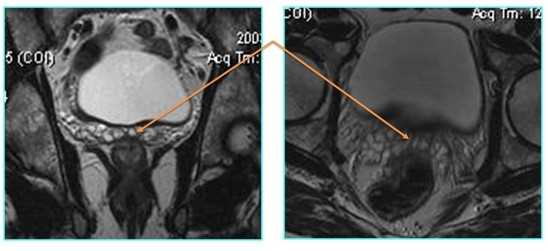
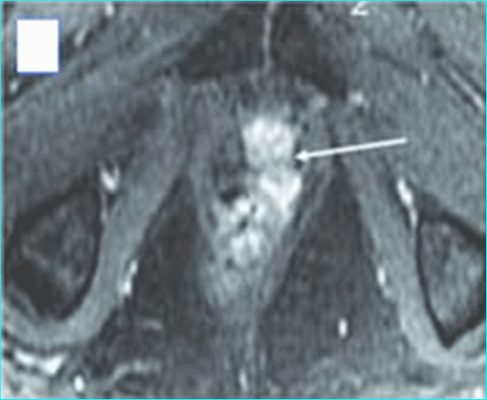
- На Т1 ВИ предстательная железа определяется как изоинтенсивная гомогенная структура без зонального дифференцированя, но хорошо контурирующаяся на фоне гиперинтенсивной парапростатической клетчатки.
- Детальная зональная анатомия предстательной железы хорошо видна на Т2 ВИ. На аксиальных срезах дифференцируются переферическая зона с несколько повышенной интенсивностью сигнала и менее интенсивная центральная зона, включающая как непосредственно центральную, так и периходную зоны, которые имеют одинаковую интенсивность сигнала, в связи с чем разницы между ними нет.
- Идентификация парауретральной зоны на МР-изображениях может быть затруднительной.
- В апикальной части железы преобладает периферическая зона, в базальной - центральная.
- Предстательная железа окружена по внешнему контуру капсулой, видимой в виде низкоинтенсивного ободка на Т2 ВИ.
Нормальная МР-анатомия предстательной железы
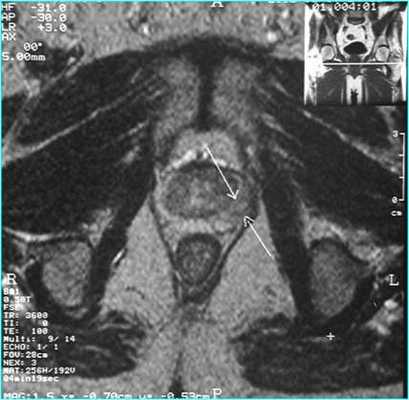
Семенные пузырьки имеют вид гроздеподобных структур. Они хорошо видны на Т2 ВИ, где их содержимое имеет высокую интенсивность сигнала, а стенка гипоинтенсивна. Структура семенных пузырьков хорошо видна на аксиальных срезах, но синтопия наиболее демонстративна во фронтальной проекции.
![Лучевая диагностика заболеваний предстательной железы]()
МРТ-изображение неизмененной ПЖ (Т2 ВИ)
Фронтальные срезы также позволяют дифференцировать центральную и периферическую зоны, наглядно иллюстрируя конусообразную форму центральной зоны.
Сагиттальная плоскость наилучшим образом демонстрирует отношение предстательной железы к мочевому пузырю, особенно к его шейке, а также взаимоотношение простаты и прямой кишки.
МРТ-изображение неизмененной ПЖ
Рак предстательной железы
- 20% всех злокачественных новообразований
- По данным аутопсии выявляется у 30% мужчин старше 50 лет
- У 40-50% мужчин старше 70 лет
- В 25% имеется инвазия семенных пузырьков
Источником РПЖ являются
- Клетки периферической зоны (70-80%)
- Клетки транзиторной зоны (10-20%)
- Клетки центральной зоны (менее 15%)
Международная классификация рака предстательной железы по системе TNM
Т-первичная опухоль
Тх
То - первичная опухоль не определяется
Т1 - клинически бессимптомная опухоль, не пальпируемая и не визуализируемая инструментальными методами
Т2 - опухоль ограничена ПЖ
Т3 - опухоль распространяется за пределы капсулы ПЖ
Т3б - распространяется на семенные пузырьки
Т4 - неподвижная опухоль или опухоль, распространяющаяся на смежные структуры (шейку мочевого пузыря, наружный сфинктер, прямую кишку, m.levator ani и/или стенку таза).N-регионарные лимфатические узлы
NХ
N0 - нет признаков поражения ЛУ
N 1-3 - имеются метастазы в регионарных ЛУM-отдаленные метастазы
Мх - недостаточно данных
М0 - не определяются
М1 - имеются отдаленные метастазы
М1а - нерегионарные ЛУ
М1б - кости
М1с - другие органыМетоды диагностики рака предстательной железы
- Пальцевое ректальное исследование
- ТР УЗИ
- Определение уровня простатического специфического антигена в сыворотке крови (ПСА)
- КТ, МРТ малого таза
- Сцинтиграфия костей
Лучевая семиотика РПЖ
- Появление очагов измененной структуры (особенной в периферической зоне)
- Изменение капсулы ПЖ
- Асимметрия долей ПЖ
- Изменение формы и контуров ПЖ
- Увеличение ПЖ
- Изменения семенных пузырьков: асимметрия формы, размеров и положения
При распространенных формах
- Выход опухоли за пределы капсулы
- Инфильтрация парапростатической клетчатки
- Поражение лимфатических коллекторов
- Поражение органов «мишеней»
КТ не является методом ранней диагностики РПЖ вследствие незначительной разницы в плотности опухолевой и неизмененной ткани органа. КТ-признаков РПЖ, за редким исключением не существует.
Показанием к использованию метода является:
— уточнение макроструктуры железы, при отсутствии дифференциации по данным УЗИ;
больших аденомах;
— Т3-Т4 стадия - для определения инвазии, распространенности процесса на окружающие органы и ткани;
— изучение наличия метастатического поражения регионарных лимфоузлов;
— уточнения характера изменений в костях;
— уточнения наличия отдаленных метастазов![Лучевая диагностика заболеваний предстательной железы]()
Рак ПЖ T4 (КТ)
МРТ имеет целый ряд преимуществ по сравнению с КТ. Благодаря различному сигналу от мягких тканей таза возможна дифференциация его различных структур - предстательной железы, мочевого пузыря, семенных пузырьков, прямой кишки, окружающей жировой клетчатки. Также преимуществом МРТ является возможность выбора проекции: аксиальной, сагиттальной и коронарной.
![Лучевая диагностика заболеваний предстательной железы]()
Рак левой доли предстательной железы с разрушением капсулы и ростом в перипростатическую клетчатку
(МРТ)Роль контрастного усиления в диагностике рака предстательной железы
- Динамическая МРТ является высокоинформативным методом первичной диагностики рака ПЖ.
- Применение контрастного усиления более чем на 25% повышает чувствительность определения экстракапсулярного распространения опухоли по сравнению с результатами, полученными с помощью обычных Т2 взвешенных томограмм.
Динамическое контрастирование предстательной железы
Суть метода заключается в оценке динамики накопления контрастного вещества в опухолевом очаге и окружающей ткани простаты.
Проводится после стандартных режимов исследования в Т1 импульсной последовательности с болюсным усилением Омнисканом с выполнением динамических сканов на 1-ой, 2-ой и 5 минутах.
Очаги рака быстро накапливают контрастный препарат в артериальную фазу и быстро его выводят.![Лучевая диагностика заболеваний предстательной железы]()
Томограмма, полученная в 1-ю минуту после внутривенного введения контрастного препарата. Отмечается интенсивное контрастирование опухоли с вовлечением прямой кишки.
Доброкачественная гиперплазия предстательной железы (ДГПЖ)
Наиболее распространенное заболевание мужчин пожилого возраста
Страдают 40% 50-летних мужчин и практически 100% мужчин старше 80 лет
- Узловая форма ДГПЖ - 80%
- Диффузная форма ДГПЖ - 20%
Узловая форма ДГПЖ
В зависимости от типа роста узлов гиперплазии выделяют:
— гиперплазию центральной доли
— гиперплазию латеральных долей
— сочетание этих вариантов
— атипичная локализация узлов (5,5%)Гиперплазия латеральных долей
— Узлы гиперплазии формируются в переходных зонах, кнаружи от уретры
— Увеличение поперечного размера ПЖ
— Постепенная атрофия центральной и периферической зон
— Формирование т.н. «хирургической капсулы аденомы»
— Узлы гиперплазии обычно симметричные
— Выявление асимметричных узлов требует дифференциации с РПЖ![Лучевая диагностика заболеваний предстательной железы]()
ДГПЖ (гиперплазия латеральных долей) при КТ
МРТ позволяет получить отчетливую информацию о форме роста гиперплазии, об отношении ее к мочевому пузырю и прямой кишке, о ходе задней уретры.
Гиперплазия центральной доли
Предстательная железа после трансуретральной резекции или аденомэктомии
Особенностью ПЖ у больных, перенесших трансуретральную резекцию по поводу доброкачественной гиперплазии, является неоднородная и в ряде случаев значительно деформированная структура сохраненной периферической зоны на Т2 ВИ с явлениями фиброза, на фоне которого опухолевый узел визуализируется нечетко. Однако, контур капсулы ПЖ, имеющий порой неровный фестончатый вид, визуализируется четко и в отсутствие прорастания сохраняет свою целостность и плавный контур, что при клинических данных в пользу рака ПЖ важно в дифференциальной диагностике между послеоперационными изменениями и распространением опухолевого процесса.
Воспалительные заболевания
Простатит - воспаление предстательной железы.
![Лучевая диагностика заболеваний предстательной железы]()
Различают 4 типа простатита:
- острый и хронический бактериальный простатит,
- хронический абактериальный простатит (синдром хронической тазовой боли)
- асимптоматический простатит.
Диагностика простатита основывается на данных пальцевого ректального исследования, ТРУЗИ и результатов лабораторных анализов
Осложнениями острого простатита при неправильном и несвоевременном лечении могут быть: абсцесс (гнойная полость) предстательной железы, сепсис, снижение половой функции, переход острой формы воспаления в хроническую, распространение воспаления в придатки яичек, яички, семенные пузырьки, почки.Острый простатит
Увеличение размеров ПЖ, округление формы
Увеличение семенных пузырьков
При УЗИ снижение эхогенности и изменение васкуляризацииАбсцесс предстательной железы
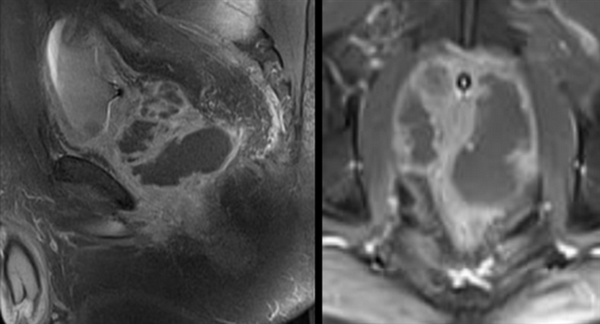
Определяется при МРТ как округлая или овальная зона деструкции ткани простаты с жидкостным содержимым и неровными контурами.
На Т2 ВИ имеет повышенную интенсивность сигнала, но будет менее ярким, чем обычная жидкость; на Т1 ВИ чаще всего изоинтенсивен ткани простаты (сигналы, характерны для высокого содержания белка).
Часто окружен низкоинтенсивным ободком (капсулой абсцесса).![Лучевая диагностика заболеваний предстательной железы]()
Абсцесс предстательной железы
Везикулит
МР-признаки:
Изменение интенсивности сигнала от пузырьков (понижен на Т2 ВИ и повышен на Т1 ВИ)
Утолщение их стенок![Лучевая диагностика заболеваний предстательной железы]()
Везикулит
Следует отметить, что изменения семенных пузырьков, как правило, несимметричны, обычно страдает один из пузырьковКисты предстательной железы и семенных пузырьков
Кисты ПЖ всегда сопутствуют гиперплазии простаты
Имеют типичное для кист содержимое (гиперинтенсивное на Т2 ВИ и гипоинтенсивное на Т1 ВИ
Как правило являются случайными находками без клинических проявлений.![Лучевая диагностика заболеваний предстательной железы]()
Киста периферической зоны правой доли предстательной железы
![Лучевая диагностика заболеваний предстательной железы]()
Жидкостное образование, расположенное между простатой, прямой кишкой и мочевым пузырем
![Лучевая диагностика заболеваний предстательной железы]()
nЖидкостное образование, расположенное между семенными пузырьками и имеет одинаковую с ними интенсивность сигнала
Хронический простатит
Наличие кальцинатов, преимущественно периуретрально
Увеличение и/или асимметрия семенных пузырьков
Расширение вен парапростатического сплетения![Лучевая диагностика заболеваний предстательной железы]()
Хронический простатит (УЗИ)
Дифференциальная диагностика заболеваний ПЖ чрезвычайно важна
Данные лучевого обследования обязательно должны быть подтверждены цитологическим и/или гистоморфологическим исследованием.
Читайте также: