Лучевая терапия немелкоклеточного рака легкого - показания
Добавил пользователь Дмитрий К. Обновлено: 08.01.2026
Немелкоклеточный рак легкого (НМРЛ) является одним из самых распространенных видов злокачественных опухолей. Он продолжает занимать лидирующие позиции не только в структуре онкологической заболеваемости, но и смертности. Ввиду высокой актуальности болезни, большое внимание уделяется ее раннему выявлению и эффективному лечению.
Причины возникновения
На развитие немелкоклеточного рака легкого оказывают влияние следующие факторы:
- Курение.
- Генетическая предрасположенность.
- Воздействие канцерогенов.
- Пыльный загрязненный воздух.
- Пневмокониозы.
- Наличие эндокринных нарушений и болезней органов дыхания в хронической форме.
- Фиброз легких.
- ВИЧ-инфицирование.
Симптомы и осложнения
Немелкоклеточный рак легких продолжительное время развивается скрыто. Быстрое ухудшение самочувствия может происходить на фоне сопутствующих заболеваний.
Клинические признаки немелкоклеточного рака легкого становятся заметны при увеличении опухоли в размерах и ее распространении на соседние ткани и органы. В этих случаях могут отмечаться следующие симптомы:
- Хронический кашель с примесями крови в мокроте.
- Кровохарканье.
- Беспричинная одышка.
- Боль в груди.
Среди неспецифических симптомов отмечаются: стремительная потеря веса, отсутствие аппетита, постоянная усталость и др. Они характерны для многих заболеваний, в том числе и неонкологической природы, поэтому определить их причину очень сложно.
Если опухоль поражает соседние органы, то возможно развитие серьезных осложнений. Например, при сдавлении крупных кровеносных сосудов, у пациента развивается синдром верхней полой вены. Для него характерно отекание шеи, лица, посинение кожи и слизистых оболочек, головокружение, повышенная утомляемость и обмороки. При поражении симпатических нервных узлов отмечаются различные неврологические нарушения. Если же опухоль прорастает в пищевод, то могут возникать бронхопищеводные свищи.
Все эти осложнения характерны для поздних стадий, когда опухоль значительно увеличилась в размерах и распространилась на соседние ткани. При этом ранние признаки немелкоклеточного рака легкого схожи с симптомами других заболеваний и нередко игнорируются пациентами, что в итоге приводит к печальным последствиям. Для того чтобы не пропустить начало болезни и избежать развития тяжелых осложнений, необходимо всегда обращаться за квалифицированной медицинской помощью даже при незначительных отклонениях в состоянии здоровья.
Классификация и стадии
В зависимости от гистологического строения, выделяют 2 основных типа немелкоклеточного рака легкого: плоскоклеточный и аденокарцинома. Кроме того, может встречаться крупноклеточный рак, карциноид, саркомы.
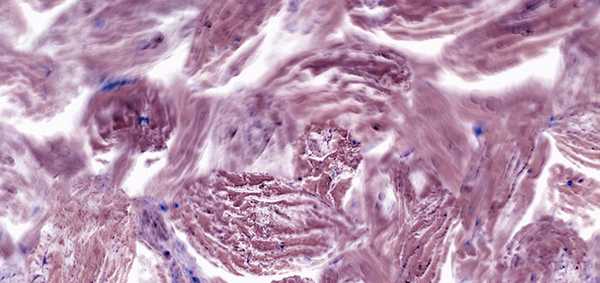
Из них наиболее часто выявляется аденокарцинома. Данная опухоль развивается из железистого эпителия, который выстилает поверхность дыхательных путей. Именно поэтому новообразование обычно имеет периферическую локализацию, а не центральную. Отличительной особенностью аденокарциномы является тот факт, что ее часто диагностируют у некурящих людей, в то время, как плоскоклеточный рак возникает, как правило, у курильщиков. Очень важно установить морфологический вариант опухоли у пациента в процессе диагностики для определения прогноза и тактики лечения.
Еще одна важная классификация (TNM) немелкоклеточного рака подразумевает определение его стадии. В этом случае имеет значение размер опухоли, ее локализация, особенности роста и распространение онкологического процесса на близлежащие лимфоузлы и отдаленные органы. На основании этих особенностей выделяют 0, 1А, 1В, 2А, 2Б, 3А, 3Б и 4 стадию. Для каждой из них разработаны определенные критерии. Например, 4 стадию ставят тогда, когда у пациента выявляются отдаленные метастазы. При этом первичная опухоль может иметь любой размер и локализацию.
Как проходит обследование
Диагностика немелкоклеточного рака легкого начинается со сбора анамнеза, выяснения жалоб, физикального осмотра, пальпации и других базовых методов первичного обследования. Несмотря на то, что данные методы не позволяют поставить точный диагноз, они все равно входят в план диагностики, так как позволяют получить базовую информацию о пациенте. Кроме того, на этом этапе врач назначает другие, более специфичные исследования. К ним относятся:
- Рентгенологическая диагностика. Эта группа методов включает в себя не только рентгенографию органов грудной клетки, но и компьютерную томографию. Последнее исследование может оказаться очень информативным. Современные томографы позволяют получать высокое качество изображения и детально изучать состояние бронхиального дерева.
- Фибробронхоскопия. Это исследование относят к обязательным ввиду его больших возможностей. Врач может не только визуально оценить состояние дыхательных путей, вплоть до бронхов, но также и определить локализацию опухоли и ее точные границы, взять материал для дальнейшего гистологического исследования. Современным вариантом считается флуоресцентная фибробронхоскопия, которая позволяет расширить возможности метода и увеличить его информативность.
- Видеоторакоскопия. Относится к диагностическим операциям. Ее назначают в тех случаях, когда опухоль расположена на периферии, но получить достоверные данные об особенностях ее роста при помощи других методов не удается. Во время видеоторакоскопии может одновременно проводиться удаление патологического очага.
Кроме того, в план диагностики могут быть включены и другие методы исследований — ПЭТ-КТ, МРТ, УЗИ и др. Среди лабораторной диагностики важное значение имеет определение опухолевых маркеров, к которым относятся HCE, РЭА, SCC, CYFRA 21-1. Поставить точный диагноз по таким анализам нельзя, однако исследование поможет в дифференциальной диагностике и оценке эффективности последующего лечения.
Для определения морфологической формы немелкоклеточного рака легкого проводят иммуногистохимические и молекулярно-генетические исследования. Важнейшее значение имеет выявление мутаций в генах EGFR, ALK, ROS1, BRAF, HER2, TRK, PDL-1.
Кроме того, в план обследования включаются базовые исследования (анализы крови и мочи, ЭКГ и др.) и консультации профильных специалистов.
Лечение
Оперативное вмешательство считается главным методом лечения немелкоклеточного рака легкого, однако его возможно провести лишь у 10-20% пациентов, что связано с достаточно поздним выявлением заболевания. Объем хирургического вмешательства может быть различным. Хирург может удалять легкое целиком либо выполнять его анатомическую или неанатомическую резекцию. Обязательным этапом оперативного вмешательства является лимфодиссекция (удаление регионарных лимфоузлов) и удаление рядом расположенной клетчатки.
Оперативное лечение немелкоклеточного рака может быть радикальным и паллиативным. В первом случае после удаления опухоли проводят гистологическое исследование материала. Если по краю удаленной ткани не выявляется патологических клеток, то операцию считают радикальной. Паллиативное хирургическое лечение применяют при выраженном распространении опухолевого процесса.
Среди методов консервативно терапии при немелкоклеточном раке легкого могут быть использованы:
- Лучевое лечение. Применяться как самостоятельный метод, так и в сочетании с оперативным вмешательством или химиотерапией. Воздействие может оказываться как на первичный опухолевый очаг, так и на отдаленные метастазы.
- Химиотерапия. Также может комбинироваться с лучевым или хирургическим лечением. Кроме того, пациентам с 3А стадией может назначаться неоадъювантная химиотерапия. В этом случае сначала назначают цитостики (2 курса) и после достижения положительной динамики, в течение месяца проводят операцию. Если опухоль неоперабельна, то пациенту могут назначать только химиотерапию.
- Таргетная терапия. Назначается только при наличии мутаций в соответствующих генах (EGFR, ALK, ROS1, HER2, TRK). Такое лечение позволяет замедлить рост раковых клеток на длительное время. В отличие от других видов лечения, таргетная терапия имеет минимальное количество побочных действий.
- Иммунотерапия. Она может стать альтернативой таргетной терапии для тех пациентов, у которых не обнаружены специфические мутации. Такое лечение применяют при распространенном немелкоклеточном раке и если по результатам молекулярно-генетического исследования клетки опухоли экспрессируют не менее 50% белка PD-L1 или BRAF.
Во всех случаях специальное лечение дополняют симптоматической терапией, которая позволяет устранить сопутствующие проявления и улучишь состояние пациента.

Перед выпиской пациента врач дает рекомендации касательно дальнейшего наблюдения. Обычно после лечения немелкоклеточного рака легкого необходимо каждые полгода на протяжении первых двух лет приходить на контрольные осмотры и проходить обследование. В дальнейшем консультации назначаются один раз в год. В некоторых случаях может составляться нестандартный график консультаций.
Восстановление после лечения
Некоторые виды лечения воздействуют не только на опухоль, но и на здоровые ткани, что приводит к негативным последствиям. Как правило, пациентам требуется восстановление после химиотерапии и лучевой терапии. Такое лечение может приводить к образованию язв на слизистых оболочках, запорам, диарее, нарушению кроветворной функции, постоянной тошноте и рвоте и др. Для того чтобы устранить или максимально снизить степень выраженности этих неприятных осложнений, врач составит план восстановления. В него могут быть включены:
- Симптоматические лекарственные средства.
- Физиопроцедуры.
- Диета.
- Массаж.
- Специальные медицинские процедуры (охлаждение кожи головы на аппарате Orbis, применяется для профилактики выпадения волос после химиотерапии).
Чтобы пациент вернулся к полноценному образу жизни, может потребоваться поддержка психологов. Также следует поддерживать достаточную двигательную активность, ограничить потребление алкогольных напитков и отказаться от курения, высыпаться, избегать стрессов и др.
Метастазирование
В 15-25% случаев немелкоклеточный рак легкого дает метастазы в надключичные лимфатические узлы. Примерно у трети пациентов выявляются метастазы в головной мозг. Кроме того, они могут выявляться в костях, плевре, почках, печени, надпочечниках других органах.
Метастазы опасны тем, что они не только нарушают работу органов, но и существенно ухудшают прогноз и осложняют лечение. Известно, что у 50% пациентов в ходе тщательного обследования удается выявить отдаленные метастазы. Поэтому специалисты делают упор именно на раннюю диагностику рака легких, но для этого пациент должен ежегодно проходить КТ, что не всегда бывает возможно.
Выявление и лечение немелкоклеточного рака легкого на ранней стадии позволяет добиться пятилетней выживаемость на уровне 60-70%. При диагностике заболевания на более поздних сроках этот показатель постепенно снижается. В частности, пятилетняя выживаемость на 4 стадии составляет менее 5%, что еще раз говорит в пользу ранней диагностики.
Кому показана лучевая терапия?
Вопрос о необходимости применения лучевой терапии в каждом случае решается индивидуально. Учитываются особенности опухоли, состояние пациента и его желание получить то или иное лечение, наличие необходимого оборудования. Важными факторами, определяющими показания к радиотерапии, являются также стадия заболевания и гистологический тип опухоли: мелкоклеточный или немелкоклеточный рак. Более подробно про гистологические формы можно прочесть в статье.
Кому показана лучевая терапия при немелкоклеточном раке легкого?
При неметастатическом процессе у большинства пациентов основным методом лечения является операция. На стадиях заболевания c I по IIIA лучевую терапию используют в дополнение к хирургическому вмешательству в следующих случаях:
- Положительный край резекции. Это означает, что часть опухоли, невидимая невооруженным глазом во время операции, осталась в организме. В таком случае однозначно потребуется дополнительное лечение: еще одна операция по удалению оставшейся опухоли, химиотерапия, лучевая терапия или комбинация методов. Выбор стратегии зависит от состояния организма пациента, особенностей опухоли, риска местного рецидива (возврат заболевания в месте операции).
- Метастазы в лимфатических узлах средостения. Более подробно про лимфатические узлы и их роль в раке легкого можно прочесть в статье. Их наличие не является однозначным показанием к проведению лучевой терапии. Существуют научные данные как в пользу послеоперационного облучения, так и против него. Окончательное решение принимается после консультации радиотерапевта с учетом всех факторов, возможных рисков и ожидаемой пользы лучевой терапии.
Для пациентов с I-IIIA стадиями, при которых проведение хирургического лечения невозможно, лучевая терапия может служить альтернативой операции. Радиотерапия как самостоятельный метод лечения или в сочетании с химиотерапией увеличивает продолжительность жизни больных.
У пациентов с размером опухоли до 3 см и без пораженных лимфатических узлов (IA стадия) операцию успешно может заменить стереотаксическая лучевая терапия. Однако главный его недостаток — необходимость специального оборудования и квалифицированного персонала. Более подробно про стереотаксическую лучевую терапию можно прочесть в статье.
На IIIB-IIIC стадиях заболевания на первом этапе лечения рекомендуется одновременная химиолучевая терапия. Комбинация этих двух методов — наиболее эффективный из известных способов лечения.
Радиотерапия также может использоваться при возврате заболевания в месте предыдущей операции. В таком случае выбор конкретного метода лучевой терапии зависит от многих факторов и осуществляется индивидуально для каждого пациента. Более подробно о методах лучевой терапии можно прочитать в статье.
Кому показана лучевая терапия при мелкоклеточном раке легкого?
У пациентов с мелкоклеточным раком легкого лучевая терапия может применяться на всех стадиях заболевания. Так, на I-IIA стадиях с размером опухоли до 3 см при отказе пациента от операции или невозможности ее выполнения проводят стереотаксическую лучевую терапию. Кроме того, после хирургического лечения может потребоваться дополнительный курс лучевой терапии при обнаружении метастазов в лимфатических узлах.
Если опухоль большого размера и распространенности (IIB-IIIC стадии), выполнение операции не рекомендуется. В таком случае стандартным и наиболее эффективным лечением является одновременная химиолучевая терапия.
Лучевая терапия проводится также при полной ремиссии заболевания вне зависимости от стадии. Так, если все опухолевые очаги исчезли в результате проведенного лечения, рекомендуется выполнить профилактическое облучение головного мозга в невысоких дозах. Это объясняется тем, что раковые клетки часто метастазируют в головной мозг, а используемые в лечении препараты менее эффективны для мозговых метастаз. Профилактическое облучение уничтожает такие единичные клетки и снижает риск рецидива заболевания.
При достижении полной ремиссии на IV стадии рекомендуется провести курс лучевой терапии в той зоне легкого, где была опухоль, и прилежащих лимфатических узлах. Такая манипуляция снижает риски прогрессирования заболевания.
Кому показана лучевая терапия при наличии отдаленных метастазов?
У каждого пациента с метастатическим раком легкого (IV стадия) заболевание развивается по-своему и имеет свои особенности и историю. Основной метод лечения как немелкоклеточного, так и мелкоклеточного рака легкого IV стадии — системная (химио- и/или иммуно-) терапия. Более подробно о лечении метастатического рака легкого можно прочесть в статье. Наиболее часто лучевая терапия применяется в следующих случаях:
- Наличие единичных метастазов (как правило, до 5) в головном мозге размером не более 3 см. Возможно применение стереотаксической лучевой терапии для контроля заболевания в головном мозге. Наибольшую пользу от такого лечения получают пациенты с немелкоклеточным раком легкого, у которых удается контролировать другие опухолевые очаги (не допускать роста и появления новых метастазов).
- Возникновение единичных (до 5) метастазов у пациентов с немелкоклеточным раком легкого без признаков рецидива в прооперированном органе. Также возможно проведение стереотаксической лучевой терапии для полного контроля над заболеванием.
- Наличие множественных метастазов в головном мозге. При наличии симптомов со стороны нервной системы рекомендуется облучение всего головного мозга. Это замедлит рост опухоли, позволит уменьшить или отсрочить симптомы.
- Вызывающие боль метастазы в костях (в том числе в позвоночнике). Когда другие методы обезболивания уже не действуют, радиотерапия помогает достичь противоболевого эффекта у 7-8 пациентов из 10, причем у 3-4 из них боль уходит полностью. Эффект от лучевой терапии нарастает постепенно и становится максимальным через 4 недели после начала облучения. В среднем через 19 недель необходимо повторное облучение из-за возвращения симптомов.
Кому противопоказана лучевая терапия?
Противопоказаниями к выполнению лучевой терапии при раке легкого являются:
От чего зависит выбор лечения?
Мелкоклеточный рак легкого составляет 15% случаев всех злокачественных опухолей легкого, то есть у каждого 7-го пациента с раком легкого будет мелкоклеточный вариант. Чаще всего он развивается у курильщиков.
Врач принимает решение о выборе метода лечения каждого конкретного пациента максимально индивидуализированно. Этот выбор зависит от множества факторов.
1. Факторы со стороны опухоли и стадия заболевания.
Предположим, у пациента наиболее благоприятный вариант течения болезни, когда нет отдаленных метастазов (в отдаленных лимфоузлах или в других органах). Если размер опухоли не больше 5 см и нет метастазов в ближайших (регионарных) лимфоузлах, пациенту может быть предложено хирургическое лечение.После него обязательно проводится химио- или химиолучевая терапия.
Если размер опухоли более 5 см или есть метастазы в ближайших лимфоузлах, основным методом лечения является химиолучевая терапия. При хорошем ответе на химиолучевую терапию дополнительно проводят облучение головного мозга или выполняют МРТ головного мозга каждые 3 месяца. При промежуточном ответе после окончания химиолучевой терапии пациента отправляют на этап наблюдения. При плохом ответе (прогрессирование заболевания: рост старых очагов или появление новых) меняют схему химиотерапии. Хирургическое лечение в данном случае не показано, так как приносит больше вреда, чем пользы.
Менее благоприятный вариант — когда в момент обнаружения рака легких уже есть отдаленные метастазы (в других органах). В таких случаях выставляется 4 стадия заболевания. Тогда используют комбинированное лекарственное лечение (химиотерапия + иммунотерапия). Средний прогноз выживаемости без лечения в таком случае — несколько месяцев. Однако мелкоклеточный рак легкого весьма чувствителен к химиотерапии. Добавление иммунной терапии улучшает результаты выживаемости пациентов на несколько месяцев. Если после завершения химиотерапии в грудной клетке остаются опухолевые массы, в некоторых случаях рекомендуют проводить облучение органов грудной клетки.
2. Факторы со стороны пациента: общее состояние, сопутствующие заболевания, пожелания пациента.
Лечение должно быть построено таким образом, чтобы пациент извлек из него максимальную выгоду для своего здоровья и прогноза. Тяжелое состояние пациента или наличие серьезных сопутствующих заболеваний могут быть серьезным ограничивающим фактором. В таком случае хирургическая операция или химиолучевая терапия могут принести больше вреда, чем пользы. С каждым пациентом должны обсуждаться возможные риски и нежелательные эффекты от конкретного метода лечения. Принятие окончательного решения по тактике лечения — результат совместного труда пациента и доктора.
Какое лечение используется?
Хирургическое лечение имеет смысл только при небольших опухолях, если не поражены лимфоузлы. Если нет противопоказаний, рекомендуемый объем операции — лобэктомия, то есть удаление доли легкого.
Химиотерапия является основным методом. Ее обязательно назначают после операции, так как она повышает вероятность пятилетней выживаемости на 13%. Обычно используются режимы, состоящие из двух химиопрепаратов: этопозид и цисплатин (может быть заменен на карбоплатин). Стандартным является проведение 4 циклов химиотерапии каждые 3 недели.
Если по результатам послеоперационного гистологического исследования опухолевые клетки обнаруживают в лимфатических узлах, после операции назначают химиолучевую терапию. Лучевая терапия проводится одновременно с началом первого-второго цикла химиотерапии.
После окончания химиотерапии (химиолучевой терапии) в случае хорошего ответа на лечение проводится профилактическое облучение головного мозга. Вместо облучения можно выполнять МРТ головного мозга 1 раз в 3 месяца. Это необходимая мера, так как мелкоклеточный рак легких, к сожалению, часто метастазирует именно в головной мозг. Облучение головного мозга снижает риск появления метастазов на 50% и улучшает прогноз выживаемости. У пациентов с I стадией профилактическое облучение головного мозга не показало преимуществ.
Иммунотерапия добавляется к химиотерапии, если опухоль обнаружена на 4 стадии (когда есть метастазы). Обычно выбирают из двух иммунопрепаратов: атезолизумаб и дурвалумаб (не всегда доступен в России), которые обладают равной эффективностью. Совместно с иммунотерапией вводятся химиопрепараты в течение 4-6 циклов. После этого иммунопрепарат вводится 1 раз в 3 недели, лечение проводится до прогрессирования заболевания или непереносимой токсичности от лечения. После завершения химиоиммунотерапии (4-6 циклов) оценивают эффект лечения. Для этого выполняют компьютерную томографию с внутривенным контрастированием. Также рекомендуется провести МРТ головного мозга с внутривенным контрастированием.
Если заболевание было обнаружено на 4 стадии с метастазами в головной мозг, лечение может начинаться с облучения мозга (либо с радиохирургических методов, например, использования гамманожа). Это особенно актуально, если метастазы в головном мозге симптомные, то есть дают о себе знать и мешают жизнедеятельности пациента (головная боль, головокружение, судороги, нарушения речи и т.д.)
Какова цель лечения?
Цель зависит в основном от стадии заболевания. Если при постановке диагноза нет отдаленных метастазов (локальная стадия), то лечение проводят, чтобы излечить человека полностью.
Если опухоль обнаружена на этапе отдаленных метастазов, основная цель лечения — максимально продлить жизнь, снизить выраженность симптомов. Речь об излечении в данном случае, к сожалению, не идет. По данным статистики, лишь 5% пациентов с диагнозом мелкоклеточный рак легких проживает два и более года. Однако появление новых классов лекарственных веществ (например, иммунотерапии, таргетной терапии) позволяет надеяться на улучшение прогнозов.
Что делать, если лечение неэффективно?
К сожалению, несмотря на то что мелкоклеточный рак легких хорошо отвечает на лекарственное лечение, он довольно часто и рано рецидивирует. Это означает, что проводимая терапия неэффективна (опухоль больше к ней не чувствительна) и нужно ее менять. В таком случае назначается терапия 2—ой линии. Рецидивы случаются чаще всего через 14-15 месяцев при начальных стадиях и через 5-6 месяцев при метастатической.
Прогноз также зависит от того, на каком этапе лечения произошло прогрессирование заболевания. Если оно случилось во время проводимой химиотерапии или в течение 3 месяцев от ее окончания, такой рецидив называется рефрактерным. Это значит, что опухоль слабо реагирует на проводимое лечение. Вероятность ответа на вторую линию лечения — менее 10%. Если рецидив происходит через 3 месяца после окончания лечения, значит, опухоль более чувствительна к лечению. Вероятность ответа на вторую линию в таком случае — 25%.
Тактика назначения второй линии будет такой:
- если рецидив заболевания произошел в течение 6 месяцев от окончания химиотерапии, назначается режим монохимиотерапии, состоящий из одного препарата (топотекан, иринотекан). Могут также назначаться менее эффективные режимы монохимиотерапии: доцетаксел, паклитаксел, гемцитабин, винорельбин, темозоломид.
- если рецидив произошел после 6 месяцев от окончания химиотерапии (поздний рецидив), можно вернуться к уже использованному в первой линии режиму лечения (карбоплатин/цисплатин + этопозид ± атезолизумаб).
Если болезнь прогрессирует на лечении 2—ой линии, врач обсуждает с пациентом вопрос о том, хочет ли он проводить дальнейшее лечение. Один из вариантов — назначить монохимиотерапию препаратами, которые еще не были использованы. Другой вариант — отказаться от химиотерапии и проводить поддерживающую симптоматическую терапию (обезболивание, необходимое питание, противорвотные средства и т. д.). В лечении очень важно поддерживать качество жизни. На поздних стадиях продолжение агрессивной химиотерапии может снижать качество жизни, давая лишь незначительный выигрыш в прогнозе, в этом случае врач может рекомендовать сделать выбор в пользу паллиативной помощи.
Кому показано хирургическое лечение?
Хирургическое лечение в виде удаления сегмента легкого (сегментэктомия), целой доли (лобэктомия) или всего легкого (пневмонэктомия) рекомендуется пациентам с I — IIIA стадиями немелкоклеточного рака легкого и I стадией мелкоклеточного рака легкого.
То есть операция показана, если опухолевый процесс развивается в одном легком либо в одном легком и лимфатических узлах корня легкого без отдаленных метастазов.
Однако в рамках этих стадий встречаются факторы, которые могут изменить сценарий лечения и заставить отказаться от хирургического вмешательства в пользу других методов.
Что влияет на выбор того или иного лечения?
1. Стадия и объем распространения опухоли. Первым фактором выбора хирургического лечения является стадия заболевания. Пациенты со стадией рака легкого больше IIIB считаются неоперабельными. При третьей стадии немелкоклеточного рака оцениваются также размер опухоли и наличие или отсутствие метастазов в ближайших к ней лимфоузлах. Выбор лечения таких пациентов обычно обсуждается на мультидисциплинарных комиссиях.
2. Морфологический вариант опухоли. Хирургическое вмешательство при мелкоклеточном раке легкого применяется лишь на первой стадии. Это связано с неблагоприятным прогнозом заболевания и обязательным применением уже на II стадии нескольких видов противоопухолевого лечения (лучевая и химиотерапия, химиолучевая терапия).
3. Состояние сердечно-сосудистой и дыхательной системы. Перед началом лечения взвешиваются польза и риск хирургического вмешательства для конкретного пациента. При принятии решения обязательно оценивается индекс кардиологического риска осложнений, включающий следующие факторы:
- ишемическая болезнь сердца;
- случаи острой сердечно-сосудистой патологии по типу инсульта, инфаркта и т.д. в течение жизни;
- нарушение функции почек (проявляющееся повышением креатинина крови в 2 раза);
- возможность радикальной операции только с удалением всего легкого.
Наличие одного или нескольких факторов увеличивает риск осложнений со стороны сердца во время и после операции. В этом случае требуются консультация кардиолога, лечение сопутствующего заболевания, а иногда и отсрочка операции в среднем на 6 недель.
Состояние дыхательной системы оценивается с помощью спирометрии. Это метод исследования, позволяющий измерить показатели объема вдыхаемого и выдыхаемого воздуха, частоту и скорость дыхания и т.д., по которым можно определить, есть ли нарушения в функционировании легких и какой у них характер.

Хирургия при немелкоклеточном раке легкого
I стадия. После лобэктомии (как открытой, так и торакоскопической операции) (Какие виды хирургического лечения существуют) по поводу рака легких:
- от 58 до 75 живы через 5 лет (в зависимости от уровня Т — размера опухоли в легком в рамках I стадии);
- рецидив опухоли непосредственно в легком в течение 5 лет после операции случается лишь у 5-10 человек из 100 (в зависимости от размера первичной опухоли в рамках I стадии).
II стадия. После лобэктомии по поводу рак легких:
- от 53 до 60 пациентов из 100 живыпять лет (в зависимости от уровня Т — размера опухоли в легком в рамках I стадии);случается соответственно лишь у 4 и 3 пациентов из 100.
III стадия. Спорная в отношении хирургического лечения немелкоклеточного рака легкого, и принимать решение здесь очень непросто как врачам, так и пациентам.
III стадия немелкоклеточного рака легкого требует в дополнение к операции или самостоятельного (как основной вариант лечения) применения химио- и химиолучевой терапии, в некоторых случаях — иммунотерапии. И далеко не для всех пациентов этой группы хирургическое вмешательство приведет к увеличению продолжительности жизни.
- не дает значимого преимущества в выживаемости и лишь половина пациентов будет в живых через 23 месяца;
- 8 пациентов из 100 при операции на IIIA — IIIB стадиях могут умереть от послеоперационных осложнений, главным образом после пульмонэктомии;
- рецидив случается у половины пациентов через 12 месяцев после операции и через 10 месяцев в случае, если проводилась только химиолучевая терапия.
Хирургия при мелкоклеточном раке легкого
I стадия. После лобэктомии (как открытой, так и торакоскопической операции) по поводу мелкоклеточного рака легких до половины пациентов живы через 3,5 года.
II стадия. После лобэктомии лишь половина пациентов будут живы через 1,5 года.
Неблагоприятный прогноз мелкоклеточного рака легких требует применения лучевой и химиотерапии уже на ранних стадиях заболевания, и хирургическое вмешательство не имеет здесь столь серьезного значения, как при лечении немелкоклеточного рака легких.
Есть ли альтернатива хирургии?
При невозможности или нецелесообразности проведения операции применяются другие методы лечения — химиолучевая терапия, лучевая терапия и химиотерапия.
На первых стадиях немелкоклеточного рака легкого возможная альтернатива — лучевая терапия. Однако для ранних стадий она дает худшие результаты, чем операция.
Для рака легких III стадии, когда хирургическое лечение невозможно, применяют химиолучевую терапию — метод лечения, при котором одновременно либо последовательно облучают опухоль и вводят химиотерапевтические препараты.
Где проводится хирургическое лечение?
Лечение рака легкого, как правило, проводится в крупных лечебных учреждениях — федеральных онкологических центрах и онкодиспансерах, где возможно междисциплинарное обсуждение (хирургом, патоморфологом, химиотерапевтом и лучевым терапевтом) случая конкретного пациента, прохождение обследования в полном объеме, осуществление малоинвазивных оперативных вмешательств.
Операции могут проводиться также в городских и областных больницах, имеющих отделения торакальной хирургии или отделения онкологии, специализирующиеся на хирургическом лечении рака легкого.
Лучевая терапия
при раке легких

Лучевая терапия это лечение, которое разрушает раковые клетки с помощью высокоэнергетических радиоактивных лучей. В настоящее время, благодаря развивающимся компьютерным технологиям и целевым машинам, успех лечения увеличивается, а побочные эффекты постепенно уменьшаются. Процедура может проводиться двумя способами, внешним или внутренним, но они имеют сходные эффекты. Лучевая терапия при раке легких назначается в качестве самостоятельного метода или в сочетании с химиотерапией. Сочетанный подход позволяет достичь лучших результатов.
О лучевой терапии рака легких
Лучевая терапия при мелкоклеточном раке легких
В 15 % случаев рака легких речь идет о мелкоклеточной форме заболевания, для которой характерен быстрый рост и раннее метастазирование. Пациенты обычно получают облучение опухоли вместе с химиотерапией, называемой радио-химиотерапией. Поскольку иногда метастазы образуются в головном мозге, многим больным назначается лучевая терапия головы на ранней стадии заболевания.
Только при небольших опухолях (менее 2 см) проводится операция. После хирургического вмешательства дополнительно назначается комбинированная лучевая химиотерапия. Облучение опухолевой области проводится одновременно с химиотерапией или после нее.
Лучевая терапия при немелкоклеточном раке легких
Пациенты с немелкоклеточным раком, у которых о проведении операции не может быть и речи, получают лучевую терапию. Возможна также комбинация облучения и химиотерапии, так называемая радио-химиотерапия.
На ранней стадии проводится особая форма лучевой терапии при онкологии легких - стереотаксическая, которая отличается:
небольшими дозами облучения;
воздействием на очаг в нескольких направлениях;
сохранением здоровых окружающих тканей.
У пациентов с прогрессирующим немелкоклеточным раком легких лучевая терапия используется для облегчения дискомфорта, вызванного симптомами заболевания. При локально ограниченном образовании проводится стереотаксическое облучение или радиочастотная абляция (разрушение опухолевой ткани с помощью электрической энергии) под компьютерным контролем томографии.

Как подготовиться к лучевой терапии
Многие пациенты сначала с беспокойством относятся к облучению: большие устройства, под которыми нельзя двигаться, неощутимое излучение, страх побочных эффектов - все это пугает.
У большинства больных беспокойство ослабевает в ходе лечения - преимущественно после первого сеанса. Чем лучше пациенты просвещены, тем быстрее адаптируются к новой ситуации. Поэтому рекомендуется попросить врача рассказать, как проходит лечение, какая техника используется, какие есть риски. Если страх слишком велик, то можно воспользоваться психологической поддержкой.
Перед первой процедурой облучения нужно пройти предварительные обследования:
компьютерная томография (КТ);
магнитно-резонансная томография (МРТ).
Полученные изображения передаются на калькулятор планирования. С помощью компьютерной программы врачи и радиологи вычисляют область облучения, определяют количество и размер лучевых полей. Перед фактическим облучением терапия сначала имитируется. Облучающим полем называется кусок кожи, через который лучи проникают в организм при чрескожной лучевой терапии. Поля облучения рисуются на коже водостойким карандашом или хной.
Процедура лучевой терапии при раке легких
Лежать при облучении нужно неподвижно, чтобы не «скользить»: здоровые ткани не должны затрагиваться. Пациент помещается на подвижную кушетку, после чего проводится корректировка оборудования. При необходимости используются ремни, подголовники или подлокотники. Чувствительные к радиации части тела покрываются экранирующим материалом.
Для чувствительных органов может быть достаточно отклонений от целевой области на несколько миллиметров, чтобы вызвать повреждение. Во избежание непроизвольных движений используется дополнительная фиксация. Перед облучением врачи и ассистенты еще раз внимательно проверяют, точно ли лучи ориентированы на опухоль.
требует долгой подготовки;
длится несколько минут;
не вызывает дискомфорта и боли.
Во время лечения персонал покидает комнату. Наблюдение за пациентом осуществляется через стеклянную панель. Также предусмотрен микрофон для обеспечения обратной связи больного с медицинскими работниками.
Лучевая терапия обычно проводится сеансами с ежедневным воздействием небольшой дозой радиации в течение 3-9 недель. Каждый сеанс занимает около 15 минут.
Второй метод облучения - брахитерапия, при которой используется излучение, имеющее диапазон от нескольких миллиметров до сантиметров. Поэтому опухоль нужно облучать с меньшего расстояния - при раке легких аппликаторы вводятся через трахею. При этом виде лучевой терапии аппликатор сначала помещается в полость тела, затем радионуклид вводится через шланг. Сегодня этот процесс происходит компьютеризировано.
Читайте также:
- Доступ, техника позиционирования компонентов протеза коленного сустава
- Потребность в витамине К у новорожденных детей
- Аденомиоз матки: причины, диагностика и симптомы, лечение аденомиоза матки
- Стеноз легочной артерии у детей: признаки, диагностика
- Папиллома конъюнктивы у взрослых: признаки, гистология, лечение, прогноз
