Метастатический плеврит при раке молочной железы: прогноз, метастазы при опухоли молочной железы
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Существует корреляция между размером опухоли молочной железы и вероятностью развития плеврита после радикального лечения рака: при опухоли до 5 см метастатический плеврит отмечается только у 6,5%; при опухоли более 5 см — уже у четверти женщин. Но основным фактором, определяющим вероятность возникновения метастазов, является степень злокачественности рака: чем выше степень, тем больше вероятность развития метастазов.
Чаще плеврит возникает на стороне опухоли молочной железы, что обусловлено распространением раковых клеток по сосудам, отходящим от молочной железы. Выпот на противоположной опухоли стороне регистрируется в четверти всех случаев плеврита, двусторонний экссудат — у 16%. Только у пятой части диагностируется изолированное поражение плевральных листков при отсутствии метастазов в другие органы. В метастатической стадии рака поражение плевры обнаруживается у трети пациенток, но не во всех случаях проявляется выработкой значительного количества жидкости — экссудата.
Скорость накопления жидкости вариабельна, от нескольких месяцев до нескольких суток.
Наиболее типичные признаки плеврита: постепенно нарастающая одышка, кашель, реже — боли, иногда весьма интенсивные, но не всегда чётко связанные с дыханием.
При обнаружении плеврального выпота может потребоваться его эвакуация, обязательно — при наличии клинических симптомов лёгочно-сердечной недостаточности: выраженной одышке, сердцебиении, сильной слабости и отёках ног.

Плевральная пункция
Стандартные показания к плевральной пункции — торакоцентезу, исключая диагностический аспект — обнаружение клеток рака: смещение средостения с нарушением сердечной деятельности, вялое течение плеврита без тенденции к рассасыванию и намерение провести внутриполостную терапию.
При больших количествах жидкости требуется срочная эвакуация, а после, при улучшении состояния, системное лекарственное противоопухолевое воздействие.
Нередко для лечения плеврита лекарственные препараты, в том числе цитостатики, вводят в полость плевры.
При небольшом выпоте и чувствительности метастазов к противоопухолевым препаратам, возможно, удастся избежать торакоцентеза, но однозначно потребуется назначение качественной симптоматической терапии, направленной на уменьшение клинических проявлений заболевания, и системной химиотерапии. Начавшаяся под действием лекарств регрессия опухолевых узлов или даже стабилизация роста, предотвратит дальнейшую выработку патологического экссудата, а дополнительно назначенные препараты помогут всосаться части жидкости.
Рак плевры
Злокачественные опухоли плевры, или рак плевры, в подавляющем большинстве случаев представлены мезотелиомой. Это злокачественное новообразование развивается из мезотелиальных клеток, которые входят в состав серозных оболочек: плевры, брюшины, перикарда, оболочки яичка. Почти 75% всех мезотелиом встречаются в плевре.

В зависимости от того, из каких клеток состоит злокачественная опухоль, выделяют три гистологических типа мезотелиомы плевры (в соответствии с гистологической классификацией ВОЗ 1999 года):
- эпителиоидные — составляют до 70% случаев;
- саркоматоидные — 7-20% случаев;
- смешанные — 20-25% случаев.
Плевра — серозная оболочка. Внешне она выглядит как тонкая пленка. В ней различают два листка: висцеральный покрывает легкие, а париетальный выстилает изнутри стенки грудной полости. Между этими листками находится узкое щелевидное пространство — плевральная полость. В норме в нем находится минимальное количество жидкости, ровно столько, чтобы увлажнить листки плевры. Она играет роль смазки и помогает легким свободно скользить относительно стенок грудной клетки во время дыхательных движений. В норме плевральная полость должна быть герметичной. На вдохе в ней создается отрицательное давление, за счет которого расправляется легкое.
Также в плевре встречаются вторичные злокачественные опухоли — метастазы из других органов. Чаще всего в плевру метастазирует рак легкого. Распространение раковых клеток может происходить гематогенным (с током крови), лимфогенным (с током лимфы) и контактным (или имплантационным — в результате прямого контакта) путем. Многие другие злокачественные опухоли также распространяются в плевру на поздних стадиях.
Факторы риска
Основной фактор риска развития рака плевры — контакт с асбестом. Его волокна, которые присутствуют в воздухе, при вдыхании попадают в организм человека и откладываются в нем. Согласно статистике, работники асбестовых производств страдают мезотелиомой плевры в 300 раз чаще по сравнению с остальными людьми. В группу повышенного риска могут входить строители, сантехники, электрики, котельщики, сварщики, рабочие на производстве асбестоцемента, работники автомобильной промышленности, механики, текстильщики.
Обычно опухоль развивается спустя 30-40 лет после первого контакта с асбестом, поэтому чаще всего ее диагностируют у людей 60-70 лет. До возникновения первых симптомов заболевания может пройти до 60 лет. Мужчины страдают мезотелиомой плевры в 6 раз чаще по сравнению с женщинами — видимо, это объясняется тем, что среди них больше работников производств, на которых приходится контактировать с асбестом.
Считается, что в развитии злокачественных опухолей плевры играют роль и некоторые другие факторы:
- контакт с минералом эрионитом;
- заражение вирусом ;
- генетическая предрасположенность.

Симптомы злокачественных опухолей плевры
Злокачественная опухоль плевры не вызывает симптомов, пока не достигает достаточно больших размеров. Обычно такие пациенты обращаются к врачу, потому что их беспокоит боль в грудной клетке и одышка. У большинства больных выявляется плевральный выпот — скопление жидкости между листками плевры. Эта жидкость сдавливает легкое и не дает ему полноценно расправляться на вдохе.
Другие симптомы встречаются реже:
- упорный хронический кашель;
- осиплость голоса;
- синдром верхней полой вены — нарушение оттока венозной крови от верхней половины тела, которое проявляется в виде головных болей, головокружений, отека лица, шеи, верхней части груди, рук, синюшности или покраснения кожи, набухания вен под кожей;
- синдром Горнера — возникает при сдавлении и нарушении функции симпатических нервов, проявляется в виде опущения века (птоз), сужения зрачка (миоз), западения глазного яблока (энофтальм), нарушения потоотделения на пораженной половине лица (дисгидроз);
- откашливание мокроты с примесью крови;
- затруднения во время глотания;
- боль в пояснице;
- потливость по ночам.
Как и при других злокачественных опухолях, при раке плевры встречаются общие симптомы: потеря веса, снижение аппетита, повышенная утомляемость, постоянное чувство усталости.
При поздних стадиях заболевания опухолевая ткань вторгается в печень, диафрагму, сердце, перикард (околосердечную сумку), плевру на противоположной стороне. Отдаленные метастазы при первичном раке плевры практически не вызывают симптомов и не сказываются на состоянии больного: пациенты, как правило, погибают от осложнений, вызванных первичной опухолью.
Стадии заболевания
В упрощенной форме классификация мезотелиомы плевры по стадиям выглядит следующим образом:
- Стадия I — локально распространенный рак без очагов в лимфатических узлах и отдаленных метастазов. Опухоли на этой стадии являются резектабельными, то есть их можно удалить хирургически.
- Стадия II — злокачественная опухоль, которая распространилась в определенные группы лимфатических узлов.
- Стадия III — более распространенная первичная опухоль, либо поражающая большее количество лимфатических узлов. На этой стадии рак может быть нерезектабельным.
- Стадия IV — рак плевры с отдаленными метастазами.
Методы диагностики
Обычно пациентам с подозрением на рак плевры выполняют компьютерную томографию. Это исследование помогает достоверно выявить опухолевые очаги, определить их локализацию, размеры. КТ недостаточно информативна только для оценки состояния лимфатических узлов средостения, которые находятся внутри грудной клетки. В дополнение к ней может быть назначена томография.
Для подтверждения диагноза нужно провести биопсию. Если пациент поступает в клинику с плевральным выпотом, то проводят торакоцентез: в грудной стенке делают прокол, удаляют жидкость и отправляют некоторое ее количество на цитологическое исследование.
Золотой стандарт диагностики рака плевры — торакоскопическая биопсия. В грудную полость через прокол вводят специальный инструмент с миниатюрной видеокамерой (торакоскоп), находят злокачественную опухоль и удаляют образец ее ткани.
Мезотелиома плевры относится к онкологическим заболеваниям, при которых недостаточно изучить опухолевую ткань под микроскопом, чтобы установить точный диагноз. Всегда необходимо проводить иммуногистохимический анализ. Он помогает выявить характерные для мезотелиомы маркеры: антиген , кальретинин, мезотелин, виментин. Важно также разобраться, является ли опухоль в плевре первичной, или это метастаз из другого места.
Мезотелиому плевры иногда путают с раком легкого. Из-за неправильного диагноза и лечения может сильно ухудшиться прогноз. Если ваш лечащий онколог сомневается в диагнозе, или назначенное лечение не помогает — вы можете получить второе мнение врача-эксперта в международной клинике Медика24.
Закажите обратный звонок. Мы работаем круглосуточно
Лечение рака плевры
Лечение злокачественных опухолей плевры — сложная задача, она требует мультидисциплинарного подхода. В международной клинике Медика24 есть возможность собрать врачебный консилиум с участием ведущих врачей разных специальностей. Вместе они найдут оптимальное решение.
Хирургическое вмешательство показано при заболевании на ранней стадии, при эпителиоидных опухолях. Его целью может быть продление жизни больного (в таких случаях операция будет более агрессивной) или борьба с симптомами.
В некоторых случаях выполняют плеврэктомию — удаляют плевру, а также пораженные органы и ткани. Более агрессивное вмешательство — экстраплевральная пневмонэктомия. Во время него удаляют пораженное легкое, может быть удалена часть диафрагмы и околосердечной сумки.
Недавно проведенные исследования показали, что хирургическое лечение помогает продлить жизнь пациентов с первичным раком плевры до трех лет и дольше, особенно если дополнить операцию химиотерапией, лучевой терапией.
При метастатических очагах в плевре обычно назначают химиопрепараты, таргетные препараты, иммунопрепараты, лучевую терапию, симптоматическое лечение. Схема терапии зависит от типа первичной злокачественной опухоли.
При раковом поражении плевры у многих пациентов диагностируют плевральный выпот. Это состояние снижает качество жизни и ухудшает прогноз. Для борьбы с ним применяют следующие методы:
- Плевроцентез (торакоцентез) — выведение жидкости через прокол. В дальнейшем для ее постоянного оттока может быть оставлена дренажная трубка или имплантирована плевральная . Последняя представляет собой небольшой резервуар, подшитый под кожу и соединенный катетером с плевральной полостью. Он совершенно не мешает в повседневной жизни и практически не требует ухода. Чтобы вывести жидкость, врачу достаточно проткнуть с помощью специальной иглы кожу и находящуюся под ней мембрану резервуара.
- Плевродез — введение в плевральную полость препаратов, которые вызывают склеивание листков плевры. Это помогает предотвратить дальнейшее накопление жидкости.
- Плеврэктомия — удаление пораженной плевры.

Прогноз
Как и при всех типах мезотелиомы, прогноз при первичных опухолях плевры зачастую неблагоприятный. Средняя продолжительность жизни больных, которые не получают лечения, составляет 6 месяцев.
Лечение плеврита при онкологии
Плевритом называется воспаление листков плевры - серозной оболочки в грудной полости. Это состояние встречается при разных заболеваниях, например, пневмонии, туберкулезе, некоторых вирусных инфекциях, тромбоэмболия легочной артерии, системная красная волчанка. Плеврит может развиваться и при некоторых онкологических заболеваниях. Например, это очень распространенное осложнение при поздних стадиях злокачественных опухолей легких.
При запущенных онкозаболеваниях плеврит развивается примерно у половины пациентов. Он приводит к нарушению дыхания, ухудшает состояние больного, прогноз, существенно снижает качество жизни.
В Международной клинике Медика24 применяются наиболее современные методы диагностики и лечения плеврита у онкобольных. Это осложнение является признаком того, что заболевание является диссеминированным - злокачественная опухоль распространилась в разные части тела. Поэтому лечение должно носить комплексный характер. Ведущие врачи в нашей клинике применяют все доступные возможности для того, чтобы улучшить состояние пациента и максимально продлить его жизнь.
Механизмы развития плеврита при онкозаболеваниях
Плевра - одна из серозных оболочек в теле человека. Она состоит из двух листков. Париетальный листок покрывает стенки грудной полости. Висцеральный листок окутывает легкие. Между этими листками находится тонкая щель - плевральная полость. В норме в ней присутствует совсем немного жидкости - это своего рода «смазка», позволяющая легким свободно скользить относительно грудной стенки во время вдохов и выдохов.
Когда листки плевры воспаляются, на них появляется налет, и они, как наждачная бумага, начинают сильно тереться друг о друга, и это причиняет пациенту боль (в плевре много нервных окончаний). Такая форма патологии называется сухим плевритом. Если между листками плевры скапливается жидкость - это выпотной, или экссудативный, плеврит. Когда появляется эта жидкость, симптомы сухого плеврита уменьшаются. Но возникает новая угроза: жидкость, которая скапливается между листками плевры (при онкологических заболеваниях ее называют злокачественным плевральным выпотом) сдавливает легкие, не дает им полноценно расправляться. Из-за этого у пациента нарастает дыхательная недостаточность.
При плеврите в плевральной полости могут развиваться фиброз и склероз - разрастание фиброзной или рубцовой ткани. Из-за этого легкие не могут полноценно расправляться. Нарастает дыхательная недостаточность.
При онкологических заболеваниях к экссудативному плевриту приводит совокупность причин:
- Метастазы рака в плевру приводят к повышению проницаемости капилляров - из-за этого в плевральную полость выделяется больше жидкости. В то же время, нарушается отток лимфы.
- Поражение лимфоузлов средостения (находятся внутри грудной клетки, между легкими) нарушает отток лимфы.
- Поражение грудного лимфатического протока, по которому лимфа оттекает в венозную систему. При этом развивается грозное осложнение - хилоторакс, скопление в плевральной полости лимфы с высоким содержанием жира.
- Бронхиальная обструкция - перекрытие злокачественной опухолью просвета бронха, в результате чего снижается давление в плевральной полости, и это способствует притоку жидкости.
- Косвенные эффекты злокачественной опухоли: снижение уровня белка в крови (гипопротеинемия), опухолевая пневмония, осложнения лучевой терапии, эмболия легочных сосудов.
- Перикардиальный выпот (скопление жидкости в околосердечной сумке) приводит к нарушению работы правого желудочка и вторичному плевральному выпоту.
Какие виды рака чаще всего приводят к плевриту?
В плевре встречаются первичные злокачественные опухоли - мезотелиомы. Это редкая онкопатология, заболеваемость в разных странах составляет от 1 до 8 случаев на 100 000 населения. Основным фактором риска считается воздействие асбеста (он также может вызывать и доброкачественный плеврит без развития мезотелиомы), также играет роль курение. Мезотелиома прогрессирует медленно, симптомы обычно появляются уже при поздних стадиях. Пятилетняя выживаемость (процент пациентов, оставшихся в живых спустя 5 лет после установления диагноза) при всех стадиях составляет 5%.
Намного чаще в онкологии встречается метастатический плеврит при таких злокачественных опухолях, как:
- рак легкого - у 24-50% пациентов;
- рак молочной железы - до 48% пациентов;
- лимфомы - до 26% пациентов
- рак яичника - до 10% пациентов;
- злокачественные заболевания крови;
- злокачественные опухоли пищеварительного тракта, пищеварительной системы, меланома, саркомы - до 1-6% пациентов.
Симптомы злокачественного плеврита
Клиническая картина при злокачественном плеврите бывает разной. Примерно у 25% пациентов симптомы отсутствуют, и патологию диагностируют только по результатам обследования. Выпотной плеврит начинает проявляться клинически, как правило, когда объем жидкости достигает 300 мл.
Основные симптомы поражения плевры при онкологических заболеваниях: одышка, кашель и боль в груди.
Одышка при экссудативном плеврите возникает из-за того, что жидкость, которая скапливается вокруг легкого, сдавливает его, мешает полноценному расправлению, ограничивает движения дыхательной мышцы - диафрагмы. Степень выраженности одышки бывает разной (этот симптом прогрессирует по мере нарастания объема плеврального выпота), она усиливается во время физических нагрузок, когда пациент лежит на стороне, противоположной поражению. Одышку усиливают такие состояния, как бронхиальная опухолевая обструкция, тромбоэмболия легочной артерии, распространение опухоли во второе легкое (при злокачественных опухолях легких).
Кашель при изолированном плеврите обычно сухой. Мокрота появляется при присоединении респираторной инфекции, если имеется опухоль в просвете бронха. В таких случаях в мокроте может присутствовать гной, кровь.
Боль в грудной клетке испытывают далеко не все пациенты с плевритом при онкологии, чаще всего она возникает при сопутствующих заболеваниях. Для мезотелиомы плевры характерна хроническая боль в груди, которая может быть весьма мучительной и возникать уже при ранних стадиях заболеваний. Другая возможная причина - патологические переломы позвонков и ребер, пораженных метастазами. Боли беспокоят пациентов, у которых злокачественная опухоль прорастает в грудную стенку.
Кроме того, пациентов беспокоят симптомы, вызванные первичной опухолью, в зависимости от ее локализации, и общие проявления онкологического заболевания:
- потеря веса;
- лихорадка;
- повышенная потливость (характерный признак мезотелиомы плевры);
- ухудшение аппетита;
- вялость, повышенная утомляемость;
- быстрое насыщение после приема небольшого количества пищи - из-за того, что жидкость в плевральной полости давит на диафрагму.
Мы вам перезвоним, оставьте свой номер телефона
Самый простой и быстрый метод диагностики, который помогает выявить плевральный выпот при онкологии - рентгенография грудной клетки. В пораженной половине груди выявляется затемнение, и по нему можно примерно судить о количестве жидкости. Ключевую роль в диагностике играет компьютерная томография с контрастным усилением. Она помогает не только выявить выпот в плевральной полости, но и оценить размеры, локализацию и стадию злокачественной опухоли, обнаружить признаки поражения плевры. В некоторых случаях применяется МРТ. ПЭТ/КТ-сканирование помогает обнаружить опухолевые очаги, расположенные во всех частях тела пациента. Ультразвуковое исследование помогает выявить утолщение плевры, диафрагмы, метастатические очаги в печени.
В ряде случаев проводится торакоскопия - малоинвазивная процедура, во время которой в грудную полость через прокол вводят специальный инструмент с видеокамерой на конце и осматривают плевру. Во время этой процедуры можно провести биопсию плевры.
Лабораторная диагностика включает:
- Анализы крови, в которых оценивают уровень общего белка, лактатдегидрогеназы. Обнаруживается анемия, гиперкальциемия (повышение уровня кальция в крови), снижение уровня белка-альбумина.
- Цитологическое исследование плевральной жидкости на предмет наличия опухолевых клеток.
- Биохимическое исследование плеврального выпота: определение уровней лактатдегидрогеназы, белка, глюкозы, pH.
В Международной клинике Медика24 применяются все современные виды инструментальной и лабораторной диагностики с помощью новейшего оборудования. Наши врачи назначают только те исследования, которые действительно необходимы конкретному пациенту, чтобы установить правильный диагноз и составить оптимальную лечебную тактику лечения.
Лечение злокачественного плеврита
В плевральную полость может быть установлен дренажный катетер. Это трубка, второй конец которой находится снаружи и соединен со специальной емкостью для оттока жидкости.
Надолго улучшить состояние пациента помогает плевродез. Во время этой процедуры в плевральную полость вводят специальный препарат, который приводит к склеиванию листков плевры и предотвращению дальнейшего накопления жидкости. Такое лечение эффективно, по данным научных исследований, в 70-90% случаев.
Для плевродеза применяются разные лекарственные средства. В Международной клинике Медика24 используются наиболее современные препараты, обладающие максимальной эффективностью и безопасностью.
В некоторых случаях прибегают к декортикации - хирургическому вмешательству, во время которого удаляют участки плевры.
Проводят противоопухолевую терапию - она помогает уменьшить опухолевые очаги и накопление жидкости в плевральной полости.
Прогноз при плеврите в онкологии зависит в первую очередь от типа и стадии злокачественной опухоли. Конечно же, поражение плевры усугубляет ситуацию, это осложнение само по себе является признаком запущенного онкологического процесса. Но при правильном и своевременном лечении можно улучшить состояние пациента, увеличить показатели выживаемости.
В ходе научных исследований установлено, что наилучший прогноз отмечается при раке яичников и молочной железы, а при опухолях легкого показатели выживаемости ниже. Врачи часто применяют для прогнозирования исхода шкалу LENT. Она учитывает состояние и функциональные возможности пациента, характеристики плеврального выпота, показатели крови, тип злокачественной опухоли. Пациентов относят к группам низкого, среднего или высокого риска. В группе низкого риска средняя выживаемость составляет 319 дней, а в группе высокого риска - 44 дня. Но важно понимать, что это очень обобщенные показатели, они не отражают прогноз для отдельно взятого пациента. Каждую ситуацию нужно оценивать индивидуально.
В Международной клинике Медика24 применяются наиболее современные методы лечения, которые помогают улучшить состояние пациента и добиться наилучшего прогноза.
Метастазы при раке молочной железы
Рак молочной железы лечится даже в запущенной стадии, но эффективность противоопухолевой терапии с течением времени изменяется не в лучшую сторону, начинается распространение метастазов, отличающихся от материнской опухоли чувствительностью к лекарственным препаратам.
Особенности метастазирования
Рак молочной железы дает метастазы куда угодно, но чаще всего в подмышечные лимфоузлы, лёгкие, кости и печень. Исследование удаленной опухоли под микроскопом позволяет выявить индивидуальные клеточные — гистологические факторы вероятности метастазирования в будущем, тем не менее невозможно предсказать, где и когда появятся вторичные очаги рака и появятся ли вообще.
Сомнительно операбельный рак после длительного лечения может никогда не осложниться метастазами, но радикальное удаление молочной железы с сантиметровым раком не гарантирует излечения, через несколько лет возможно метастазирование.
Гетерогенный клеточный состав карциномы обуславливает разную чувствительность метастазов к лекарствам, даже в одном органе узлы по-разному отзываются на химиотерапию: одни уменьшаются, вторые — увеличиваются, а третьи замирают на долгий срок.
Популяция злокачественных клеток, ставшая родоначальницей рака молочной железы, и её отдалённое клеточное потомство неодинаковы — рак молочной железы и его метастазы абсолютно разные по особенностям развития и по реагированию на противоопухолевые лекарства.
Все это стало основанием для проведения профилактической химиотерапии или гормонотерапии всем женщинам, страдающим раком молочной железы, начиная с 1 стадии. Дополнительное послеоперационное лечение не проводится при опухоли менее полсантиметра и без единого критерия неблагоприятного прогноза. Но и после полноценного и качественного лечения нельзя надеяться на извлечение, метастазы могут появиться и через десятилетия, поэтому всю жизнь женщине предстоит наблюдение онколога с регулярными обследованиями.
Куда метастазирует рак молочной железы
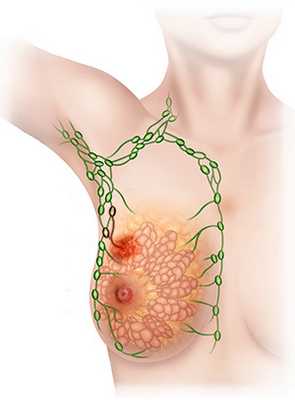
Первый барьер на пути распространения раковых клеток — лимфатические узлы подмышечной области, собирающие лимфу от всей молочной железы. Сначала в лимфоузлах появляются скопления раковых клеток, в дальнейшем происходит их полное замещение опухолевой тканью. Метастазы в подмышечном лимфоколлекторе не считаются отдаленными, но их состояние характеризует степень диссеминации рака по организму, если лимфоузлы чисты, то отсутствуют и отдалённые метастазы. При большинстве морфологических вариантов рака молочной железы прогноз зависит от объёма повреждения регионального лимфоколлектора. Но при тройном негативном раке, особенно большого размера, такая корреляция не обязательна, благо, что этот молекулярно-биологический вариант нетипичен для российских женщин.
Головной мозг практически не поражается метастазами в первую волну диссеминации раковых клеток, как правило, появление в нем очагов опухоли манифестирует давнюю болезнь и случается после множества курсов химиотерапии, часто обозначая выход заболевания из-под терапевтического контроля.
Распространение опухоли в легкие может происходить изолированно или вместе с появлением вторичных очагов в других органах. Способствует образованию в легочной ткани раковых отсевов отличное кровоснабжение и анатомическая близость к молочной железе. Клетки рака попадают в легочные альвеолы с током крови и с лимфой.
Метастазы в кости также типичны для рака молочной железы, причем наиболее часто отсевы случаются при гормонально зависимой карциноме. Они возникают как изолированно — только в скелете, так последовательно и параллельно с очагами рака в других органах и тканях. Метастазы в костях сложно лечатся, но прогноз достаточно благоприятный — продолжительность жизни существенно дольше, чем при других локализациях. Если очаги единичны, то можно рассчитывать больше чем на 5 лет жизни.
Печеночные метастазы в большинстве случаев свидетельствуют о давнем раковом процессе, изначальное метастазирование в печень случается довольно редко, но давнее заболевание с поражением других органов или скелета, как правило, сопровождается и образованием очагов в ткани печени.
Симптомы
Клинические проявления опухоли могут отсутствовать довольно продолжительное время, пока опухолевая масса не начнёт нарушать функционирование органа, попутно отправляя организм продуктами жизнедеятельности.
- Симптомы при метастазах рака молочной железы в лёгких появляются очень нескоро, у половины больных с развёрнутой рентгенологической картиной поражения нет ни кашля, ни одышки, ни слабости. При мелкоочаговом множественном поражении отмечаются одышка, кашель, сильная слабость, возможна невысокая температура.
- Метастазы в кости проявляются болями, но не всегда, зачастую на начальном этапе развития и даже в период «расцвета» метастазирования может вообще не быть никаких симптомов.
- Признаки печеночного поражения появляются при выключении из функционирования более половины органа, это тошнота с эпизодами рвоты, сильнейшая слабость, нарушение питания, в терминальной стадии печеночной недостаточности развивается желтуха, асцит и кровотечение из вен пищевода.
- Метастатическое поражение головного мозга сопровождается головными болями, изменениями зрения, головокружением и рвотой при поворотах головы.
Диагностика метастаз при раке молочной железы
Множественное метастатическое поражение можно заподозрить на основании жалоб при осмотре пациентки, но нередко вторичные узлы находят только при обследовании. Поражение подмышечных лимфоузлов обнаруживается уже при первичном УЗИ, маммографии, МРТ. Уточняющая морфологическая диагностика — биопсия во время операции.

Для обследования легких и брюшной полости лучше выбрать КТ, головного мозга — МРТ.
Очаги в костях выявляют при остеосцинтиграфии, затем по очагам накопления проводится уточняющая КТ-диагностика.
Крупноочаговое метастазирование в печень можно выявить при УЗИ, мелкие очаги лучше выявляются при КТ или МРТ.
ПЭТ-КТ обнаружит метастазирование в любом органе и ткани.
Лечение
Генерализация рака молочной железы лечится только лекарствами — химиотерапией и гормонами. Только опухолевое поражение подмышечных лимфоузлов радикально лечат удалением — лимфаденэктомией. При сочетании с метастазированием в другие органы операция бессмысленна. При поражении головного мозга и костей возможна лучевая терапия.
Метастатическая стадия лечится, но прогноз в отношении жизни неблагоприятен. Средняя продолжительность жизни при поражении внутренних органов редко превышает 2-3 года, при изолированных метастазах рака молочной железы в кости — до 5 лет и более. С очаговым поражением печени или головного мозга продолжительность жизни без лечения не превышает нескольких месяцев.
Возможные осложнения
Рост и распространение метастазов рака молочной железы ухудшает функционирование органа вплоть до развития его недостаточности. Декомпенсации функции приводит к существенному ухудшению состояния больной и ограничивает возможности противоопухолевой терапии.
В клиниках «Евроонко» не только умеют лечить злокачественное заболевание, но для каждой пациентки разрабатывается программа поддерживающего и восстановительного лечения, что помогает лучше переносить терапию и сдерживать развитие устойчивости к лекарственным препаратам.
Метастазы в лёгких
Метастатическим или вторичным раком легких называются опухоли, которым дают начало раковые клетки, попавшие в легочную ткань из других органов.
Лёгкие - излюбленная мишень для метастазирования опухолей
Статистика говорит о том, что у 30-55% онкологических больных обнаруживаются метастазы в легких. Злокачественные опухоли дают отсевы в лёгочную ткань: рак любого органа, саркомы, меланомы, заболевания кроветворной и лимфатической системы. Через лёгкие проходит вся кровь, и условия благоприятны для выживания бактерий, вирусов, грибов и опухолевых клеток.
Собирающий лимфу общий лимфатический проток несёт её в крупные вены, которые впадают в верхнюю полую вену. При посредстве правых отделов сердца венозная кровь, смешанная с лимфой, тоже проходит через лёгкие. Площадь структурных единиц, составляющих то, что мы называем лёгкими - лёгочных альвеол - более 150 квадратных метров. Достаточно места, изумительное полнокровие, прекрасные условия для размножения злокачественных клеток.
Иными словами, присутствуют благоприятные условия для распространения раковых клеток в легкие гематогенным (через кровь) и лимфогенным (через лимфатическую систему) путем.

Классификация метастаз в лёгких
Метастатические узлы бывают очень разными, считают, что по плотности они полное отражение первичной опухоли. Если определять плотность на ощупь, то все опухоли тяготеют к каменистости или, по крайней мере, к костной плотности. Но плотность для очагов в лёгких понятие относительное, прощупать их можно только во время операции, которую в метастатической стадии делают чрезвычайно редко. Плотность определяют при рентгенологическом исследовании преимущественно для дифференциальной диагностики, то есть поиска признаков характерных отличий одного заболевания от другого.
Формально метастазы делят на лимфогенные и гематогенные, то есть занесенные в лёгочную ткань с лимфой или кровью, но в каждом конкретном случае разобрать, что принесло раковую клетку в альвеолу вряд ли можно, и практикующему онкологу совсем ненужно, ведь это уже ничего не изменит. Какие бы ни были метастазы по пути распространения, их надо лечить.
Метастазы в лёгких бывают разными по форме, ее определяют по рентгеновским снимкам:
- Очаговые метастазы, которые на рентгеновском снимке видны образования разного диаметра. Традиционно этот вариант метастазирования считается проявлением менее агрессивной злокачественной опухоли. При небольшом распространении более благоприятно протекают именно очаговые образования. Они как раз считаются преимущественно гематогенными, то есть занесёнными кровью.
- Инфильтративные метастазы, когда опухолевые клетки расползаются по эпителиальной выстилке альвеол, что на рентгенограмме проявляется в виде сетки или разной формы затемнений. Такой вариант традиционно считают вариантом более агрессивной опухоли - агрессивные по течению меланомы и саркомы дают преимущественно очаговые, а не инфильтративные метастазы в лёгких. Эти вторичные проявления относят к лимфогенным.
- Смешанные метастазы - сочетание очаговых и инфильтративных «теней» в лёгких - частое явление в клинической практике.
По числу метастазы могут быть:
- солитарными - один очаг;
- единичными - не более десяти;
- множественными.
Метастатические узлы бывают мелкими и крупными, а ещё сливающимися друг с другом, односторонними, когда поражено одно лёгкое и двухсторонними.
Вокруг метастазов тоже могут жить бактерии, всё-таки по бронхиальному дереву проходит нестерильный воздух, а опухоль меняет местный иммунитет, и возникает воспаление. Когда внутренняя часть опухоли не получает достаточного питания - она отмирает, и в центре образуется полость распада. Если такая полость соединится с бронхом, то в неё могут попасть бактерии, и полость заполнится гноем.
В чем разница между метастазами в легких и метастазами в плевре?
Плевра - пленка из соединительной ткани. Она состоит из двух листков: один покрывает снаружи легкие, а другой выстилает изнутри стенки грудной полости. Плевра интимно спаяна с лёгким. В ней тоже могут возникнуть метастазы, но намного реже. Опухоли из легких могут прорастать в плевру и наоборот. Зачастую в легких обнаруживаются метастазы, а плевра не поражена.
Диагностика
При подозрении на метастазы в легких прибегают к следующим методам диагностики:
- Рентгенография. Простой и быстрый, но не самый информативный метод диагностики. Обычно на снимках можно увидеть только опухоли размером более 1 см;
- Компьютерная томография. Позволяет обнаружить очаги менее 5 мм. Это недоступно для рентгенографии и МРТ;
- Биопсия легкого. Обычно проводится при помощи иглы. Получают небольшой фрагмент ткани опухоли для исследования;
- Бронхоскопия. Эндоскопическое исследование, во время которого специальный инструмент с источником света и видеокамерой - бронхоскоп - вводят в бронхиальное дерево. Во время процедуры можно провести биопсию.
Как правило, динамическое наблюдение за онкологическим пациентом после лечения первичной опухоли предполагает регулярную рентгенографию органов грудной клетки. При выявлении теней в лёгких, правильно будет сделать компьютерную томографию с введением контрастного вещества. КТ способна выявить очаги меньше 5 мм, что недоступно магнитно-резонансной томографии. В дальнейшем для контроля динамики процесса после лечения также необходимо будет делать КТ.
Бессмысленно перед лечением делать КТ, а после перейти на обычную рентгенографию лёгких, пытаясь сравнивать снимки, чтобы выявить отличие прошлого состояния лёгких с настоящим. КТ обнаружит более мелкие образования, рентген способен в лучшем варианте выявить очаги более 1 см, то есть опухоли меньше сантиметра «выпадают» из-под контроля, когда нет возможности сделать контрольное КТ-обследование. Нельзя оценивать эффект лечения по паре видимых крупных очагов. Некоторые опухоли от химиотерапии уменьшаются, какие-то увеличиваются, а другие месяцами стабильны.
Клиническая симптоматика
Клинические признаки метастазов в лёгких зависят от обширности поражения и присоединения воспалительных изменений.
- боль в груди;
- упорный кашель;
- примесь крови в мокроте;
- ослабленное дыхание;
- хрипы;
- слабость;
- снижение веса.
При одиночных очагах округлой формы, небольшого размера никаких признаков поражения может и не быть, их часто случайно обнаруживают при контрольном обследовании. Площадь лёгких огромна, и несколько квадратных сантиметров опухолевого поражения альвеол не отразятся на газообмене и состоянии пациента. Множество теней, когда их уже не пересчитать, ухудшат самочувствие, провоцируя сухой кашель, плохо откликающийся на средства от кашля.
Инфильтративные метастазы раньше меняют самочувствие, поскольку к ним часто присоединяется воспаление окружающей опухоль ткани - пневмонит. Появляется кашель, может быть температура, слабость, почти как пневмония, но чуть-чуть полегче. Закупорка бронха опухолью приведёт к ателектазу - полной безвоздушности части лёгкого, присоединение инфекции существенно ухудшит состояние, повысится температура, появится одышка. Приём антибиотиков помогает снять воспаление и самочувствие улучшается, но ненадолго, потому что опухоль растёт, и безвоздушная часть лёгкого тоже увеличивается. И опять воспаляется, так и идёт по замкнутому кругу.
Лечение метастазов в лёгкие
Сегодня оперировать метастазы в лёгких стали чаще, чем раньше, но всё-таки операции делают довольно редко. Радикальное лечение метастазов в лёгкие - оперативное в принципе возможно при определённых условиях:
- не должно быть первичной опухоли или рецидива;
- не должно быть метастазов в других органах;
- метастаз в лёгком очаговый и единственный или не более 3 очагов;
- скорость прогрессирования опухолевого процесса должна быть невысокой, как правило, после радикального лечения первичной опухоли до появления метастаза должно пройти более года;
- со времени появления метастаза в лёгком в течение полугода не должно появиться других метастазов;
- состояние пациента должно позволять довольно сложное оперативное вмешательство, потому что во время операции реальная ситуация может оказаться значительно хуже, чем описывалась при компьютерной томографии, и придётся удалять больше запланированного.
Основное лечение метастазов в лёгких - химиотерапия, схема которой определяется первичной опухолью, при раке молочной железы ещё и гормональная терапия, естественно, при наличии чувствительности к ней.
Лучевая терапия множественных метастазов в лёгких проводилась в экспериментальных группах, результаты неудовлетворительные. При единственном довольно крупном очаге облучение возможно, но эффективность много хуже, чем при раке лёгкого. Наличие метастаза, где бы то ни было, показатель диссеминации - разброса злокачественных клеток, что не предполагает хорошего прогноза в отношении возможности полного излечения.
Каковы прогнозы выживаемости?
Метастазы в любом органе говорят о том, что защитные силы организма исчерпаны, опухолевые клетки успели распространиться по разным органам. Ремиссия в большинстве случаев невозможна. Но это не означает, что врач совсем ничего не может сделать. Паллиативное лечение поможет продлить жизнь, избавит от мучительных симптомов.
Паллиативная помощь при метастазах рака в легкие
Часть легкого, занятая опухолью, выключается из процесса дыхания. Поначалу оставшаяся здоровая ткань успешно справляется и работает за целое легкое. Но постепенно опухоль растет, перестает реагировать на химиотерапию и занимает все больше места.Наступает момент, когда оставшаяся здоровая ткань перестает справляться. Легкие больше не могут обеспечить организм нужным количеством кислорода, развивается дыхательная недостаточность. Кислородное голодание затрагивает все органы, в первую очередь — сердечно-сосудистую систему.

Симптомы дыхательной недостаточности нарастают постепенно:
- Поначалу возникает лишь одышка после ходьбы и физических нагрузок;
- Затем одышка начинает беспокоить при минимальных нагрузках, при любой движении;
- В тяжелых случаях человек задыхается постоянно, даже когда лежит в постели. Больного мучит постоянный кашель, слабость, на ногах появляются отеки, сердцебиение учащается. Стоит совершить небольшое движение, и все симптомы усиливаются на порядок.
Страдания больного может облегчить кислородотерапия. Но проводить ее нужно по 15 часов в день. Существуют специальные дыхательные маски, их можно приобрести, и все же проводить такое лечение в домашних условиях очень сложно.
Государственные онкологические клиники не госпитализируют таких пациентов в экстренном порядке. Помощь можно получить в отделении паллиативной медицины, но таких в России пока еще очень мало. В обычном стационаре практически ничем не помогут. Кислородотерапию можно получить в хосписе, но там практически нет симптоматической терапии. При тяжелой дыхательной недостаточности одной кислородотерапии недостаточно. Нужна дыхательная поддержка — искусственная вентиляция легких. В данном случае ИВЛ проводят через маску, интубацию трахеи не проводят.
Такое лечение не избавит от рака и не уничтожит метастазы, но оно способно сильно облегчить состояние больного:
- уменьшится одышка;
- отдохнуть дыхательные мышцы, которым в последнее время пришлось интенсивно работать;
- нормализуется состав крови, уменьшится кислородное голодание;
- уменьшатся даже воспалительные изменения в легких;
- в конце концов, человек перестанет задыхаться, улучшится качество жизни.
Помочь человеку с тяжелым нарушением дыхания в домашних условиях невозможно. Родные постоянно слышат, как он тяжело дышит, хрипит, кашляет, но помочь ничем не могут. Страдают все.
Врачи онкологи и реаниматологи клиник «Евроонко» знают, как помочь пациенту с метастатическим раком легких в рамках паллиативной помощи. Грамотное лечение избавит от тяжелых симптомов, подарит драгоценное время.
Читайте также:
