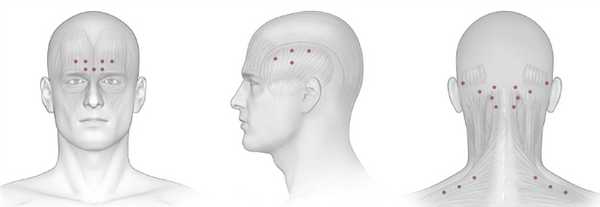
Мигрень. Признаки мигрени. Аура при мигрени. Головная боль напряжения.
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Головная боль - одна из самых частых жалоб пациентов при обращении к семейному врачу или врачу-неврологу. Причиной возникновения синдрома головной боли может быть целый ряд факторов.
Головные боли различаются по продолжительности, характеру, интенсивности. По своему происхождению они делятся на первичные и вторичные. Первичные головные боли - самостоятельная патология, при которой головная боль - это первая и основная жалоба. К ним относятся мигрень, головная боль напряжения, пучковая головная боль. Причиной вторичных головных болей являются заболевания, возникшие вследствие поражения черепных структур (черепно-мозговая травма, опухоли, инфекции головного мозга, сосудистая патология) или появившиеся впервые в связи с другой болезнью. В данной статье речь пойдет об одной из форм первичной головной боли, а именно - мигрени.
Наиболее часто встречаемые формы мигрени
Мигрень - это вид головной боли, который характеризуется периодически повторяющимися приступами пульсирующей головной боли, нередко с односторонней локализацией и достаточной интенсивностью, что затрудняет повседневную активность человека.
Мигрень может усиливаться при подъеме по лестнице, при физической нагрузке. Такая боль сопровождается как минимум одним из следующих симптомов: тошнотой, рвотой, повышенной чувствительностью к свету и звуку. Длительность приступа обычно составляет от 4 часов до 3 суток. Эти признаки характерны для мигрени без ауры (80% случаев). Мигрень с аурой (до 20% случаев) включает в себя, помимо описанного выше, комплекс обратимых неврологических симптомов, предшествующих приступу. К ним относятся:
- полностью обратимые зрительные расстройства (мерцающие пятна, полосы, нарушение зрения);
- полностью обратимые чувствительные симптомы (ощущение покалывания, онемение);
- полностью обратимые нарушения речи;
- полностью обратимые искажения восприятия размеров и формы предметов.
Доказано, что в основе мигренозной головной боли лежат нейрогенное воспаление и вторичная дилатация (стойкое расширение) сосудов.
У большей части пациентов, страдающих мигренью, имеется указание на семейный характер заболевания.
У пациентов, страдающих мигренью, повышена возбудимость клеток головного мозга, которая усиливается при воздействии внешних и внутренних мигренозных провокаторов. Чаще всего приступы вызывают эмоциональный стресс, изменения погоды, менструация, голод, недосыпание или избыточный сон, некоторые пищевые продукты (шоколад, цитрусовые, бананы, жирные сыры) и прием алкоголя. В ответ на возбуждение мозговых структур выделяются специфические белки, вызывающие расширение мозговых сосудов и активацию болевых рецепторов их стенок. Болевые импульсы поступают в сенсорную (воспринимающую, чувствительную) кору головного мозга, что формирует ощущение пульсирующей боли.
Какие заболевания могут стать причиной головной боли?
Мигрень относится к первичной головной боли, когда отсутствуют заболевания, которые могли бы спровоцировать приступ. Однако вторичные головные боли, то есть вызванные другими заболеваниями, могут напоминать мигрень.
Поэтому врач обычно проводит тщательное обследование больного с целью уточнения причины мигренеподобных состояний, т. к. от этого зависит тактика лечения пациента.
Ниже перечислены возможные источники вторичных головных болей:
- травма головы и/или шеи;
- сосудистые поражения шейного отдела позвоночника;
- несосудистые внутричерепные поражения (например, опухоли головного мозга, внутричерепная гипертензия различного происхождения);
- прием медикаментов и/или их отмена;
- инфекции;
- нарушение структур черепа и лица;
- психические заболевания.
В первую очередь следует обратиться к врачу-терапевту или врачу общей практики. Как правило, при мигрени не выявляется никаких изменений в соматическом и неврологическом статусе. При их обнаружении врач даст направление на лабораторно-инструментальные обследования и консультацию профильных специалистов: врача-невролога , эндокринолога , кардиолога , стоматолога, оториноларинголога для исключения/подтверждения вторичной головной боли.
Диагностика мигрени и дополнительные обследования при подозрении на вторичную головную боль
Подробный расспрос пациента - основа правильной диагностики. При подозрении на мигрень врач может назначить пациенту лабораторно-инструментальные обследования, которые подбирает индивидуально в зависимости от предполагаемых причин развития головной боли.
Клинический анализ крови с развернутой лейкоцитарной формулой. Одно из основных лабораторных исследований для количественной и качественной оценки форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом содержания разных форм лейкоцитов и определение скорости оседания эритроцитов и микроскопией мазка при наличии патологических сдвигов.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Вестибулярная мигрень - симптомы и лечение
Что такое вестибулярная мигрень? Причины возникновения, диагностику и методы лечения разберем в статье доктора Калинкиной Марины Эроловны, невролога со стажем в 9 лет.
Над статьей доктора Калинкиной Марины Эроловны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Мигрень — это наследственный, рецидивирующий, многофакторный тип головной боли, затрагивающий около 15% населения в возрасте от 22 до 55 лет [1] . Как правило, первые приступы начинаются в детстве, особенно в период полового созревания. Болезнь чаще затрагивает женщин, чем мужчин (соотношение женщин и мужчин — 3: 1) [2] .
Вестибулярная мигрень — один из видов мигрени, который сопровождается ощущением мнимого вращения, движения окружающих предметов или самого больного в пространстве до и во время приступа сильной боли. Неспецифических жалобы, к примеру, ощущение дурноты, слабости, «легкости в голове» или приближающейся потери сознания могут быть никак не связаны с вестибулярной мигренью.
Этот тип мигрени иначе называют ассоциированным с мигренью головокружением; мигренозной вестибулопатией; доброкачественным рецидивирующим системным головокружением или базилярной мигренью.
Обычно люди при слове «мигрень» представляют себе приступ головной боли с тошнотой, светобоязнью и звукобоязнью, но без головокружения. Но именно головокружение является отличительным признаком вестибулярной мигрени. 10 % от всех случаев мигрени приходится именно на этот тип. Вестибулярная мигрень занимает второе место среди причин всех первичных головокружений у пациентов, госпитализированных в отоневрологические клиники стран Европы и США [3] .
Основной причиной возникновения мигрени считается генетическая предрасположенность. Но у приступов могут быть пусковые факторы (триггеры), индивидуальные для каждого пациента. Например, приём или длительное отсутствие пищи, количество сна, конфликтные ситуации, смена часовых поясов, спортивные нагрузки, менструации, прием лекарств, секс [15] .
В 2019 году были опубликованы данные о влиянии бактерий полости рта на выделение оксида азота из некоторых продуктов пищи с последующим запуском мигренозного приступа [13] . Таким образом, общепризнанная диета при мигрени [14] , заключающаяся в исключении определенных продуктов питания, получила научную основу.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вестибулярной мигрени
Мигренозное головокружение сопровождается особыми признаками, которые на осмотре способен оценить только врач-невролог. Впервые возникший приступ мигренозного головокружения зачастую имитирует инсульт в вертебро-базиллярном бассейне (мозжечке), поэтому вероятнее всего, после первого в жизни приступа пациента будет осматривать невролог инсультного отделения.
Инсульт в мозжечке проявляется головокружением, неустойчивостью при ходьбе, рвотой, тошнотой, головной болью без чётких границ. Эти симптомы характерны и для приступа вестибулярной мигрени, но при вестибулярной мигрени есть определенные яркие стадии приступа (подробнее в разделе 4 — Классификация болезни). Каждый невролог решает сам, на какие признаки будет опираться у больного в постановке своего диагноза, поэтому самостоятельно пытаться разобраться, был это инсульт или приступ мигрени, не рекомендуется.
Вестибулярная мигрень протекает в виде приступов, которые характеризуются внезапным возникновением умеренного или выраженного головокружения и часто сопровождаются неустойчивостью и мигренозной головной болью. Мигренозная головная боль отличается от других видов головной боли:
- чаще она односторонняя, чем двусторонняя;
- пульсирующая;
- усиливающаяся при движении глазных яблок.

Такой приступ продолжается от нескольких минут до нескольких часов, реже — более суток. В период приступа головокружения могут возникать: рвота и спонтанный нистагм — едва заметное подергивание глаз, диагностируемое при помощи неврологического молоточка, чувствительная реакция на запахи, звуки и свет.
— головокружение уменьшается постепенно, может усиливаться при изменениях положениях головы.
Признаки, характерные для мигренозного головокружения:
- нет выраженного постоянного снижения слуха или шума в ушах;
- головокружение длиться от 20 минут до нескольких часов;
- полный регресс симптоматики даже при частых приступах;
- хорошо помогают препараты от мигрени;
- сохраняется нормальная подвижность шеи [3][21] .
Патогенез вестибулярной мигрени
Патогенез мигрени точно неизвестен. Имеется четыре основные гипотезы о том, как возникает мигрень:
— сосудистая гипотеза: резкое сужение внутричерепных сосудов приводит к ауре или фокальным неврологическим симптомам, а за ней следует их расширение, что и вызывает головную боль). Тем не менее неврологи не считают мигрень болезнью «плохих» сосудов, нуждающихся в очищении капельницами. Механизм возникновения мигрени гораздо сложнее;
— нейрогенная: импульсы, поступающие в ствол головного мозга, приводят к медленно распространяющейся кортикальной депрессии, за которой следует расширение и воспаление черепной сосудистой сети);
— комбинированная тригеминально-васкулярная теория патогенеза мигрени: во время приступа мигрени нарушается нормальное взаимосвязь между тройничным нервом и кровотоком в головном мозге.
— гипотеза дисфункции ионных каналов и дисбаланс нейротрансмиссеров в головном мозге. Все эти физиологические особенности могут передается генетически [4] .
На данный момент учёные обнаружили множество вариантов генов, предположительно связанных с появлением мигрени. Многие из которых кодируют белки, которые участвуют в регуляции нейротрансмиссии глутамата и правильном формировании синаптической пластичности. Это подтверждает наиболее убедительную гипотезу об обобщенной гипервозбудимости нейронов и анатомических изменениях, наблюдаемых в мозге при мигрени [21] .
Классификация и стадии развития вестибулярной мигрени
В классификации мигрени существуют различные виды. Название каждой из них, как правило, характеризует то, как проходит фаза ауры. Например, если у человека в ауре выпадает зрение, то — офтальмоплегический тип, если парализует половину тела, то — гемиплегический тип, если проявляется болями в животе — то абдоминальный, если проявляется головокружением — вестибулярный.
В 2018 году вышла Международная классификация головной боли 3-го пересмотра (ICHD-3) [22] . По ней к головной боли с вестибулярным головокружением можно отнести мигрень с мозгостволовой аурой (migraine with brainstem aura) — в классификации упоминается, что ранее болезнь с таким симптомами (в том числе с головокружением) называли "базилярной мигренью". В МКБ-10 мигрень с аурой, в которую входит также базилярная мигрень, находится под кодом G43.1 [17] .
Приступы мигрени часто начинаются с предупреждающих признаков (продромы). Их условно можно отнести к первой стадии заболевания.
К продроме мигрени относят изменение настроения, раздражительность, депрессию или эйфорию, утомляемость, спазмы мышц (особенно шеи), запор или диарею, чувствительность к запахам или звукам. Средняя продолжительность этой стадии — от 2-х часов до 2-х суток.

Следом идет условная вторая стадия — аура. К ауре относят различные преходящие, полностью обратимые неврологические нарушения:
- частичное изменение поля зрения из-за мерцающего объекта;
- выпадение зрения, нарушающее способность читать или управлять автотранспортом;
- нарушение речи;
- снижение силы в конечностях.
Эти признаки встречаются не при всех видах мигрени и не у всех пациентов. У людей с вестибулярной мигренью головокружение чаще всего начинается именно на стадии ауры, в некоторых случаях только этим симптомом данная стадия ауры и выражается. Длится эта фаза от нескольких минут до 1 часа.
Затем идет болевая фаза. Головная боль пульсирует, усиливается с увеличением внутричерепного давления и проявляется вместе с тошнотой, рвотой и ненормальной чувствительностью к свету, шуму и запаху. Головокружение как проявление ауры может либо завершиться в начале болевой фазы, либо продолжаться до полного завершения приступа. Длится болевая фаза от 4-х до 72-х часов.
Осложнения вестибулярной мигрени
Любой тип мигрени может осложниться мигренозным статусом — это означает, что приступ мигрени продолжается непрерывно более 3 суток. В таком случае необходима безотлагательная консультация невролога для решения вопроса о госпитализации.
Неврологи часто используют термин мигренозный инсульт, но это означает лишь то, что инсульт произошел во время приступа мигрени [5] . Остаётся неясным вопрос, сама ли мигрень становится его причиной, или ее наличие указывает на предрасположенность к инсультам. На данный момент открыто множество генетических заболеваний, которые сочетают в себе высокий риск ишемического инсульта и мигрени, например, CADASIL (артериопатия церебральная аутосомно-доминантная с субкортикальными инфарктами и лейкоэнцефалопатией) [6] , или наследственные патологии свертываемости крови [7] . Потому у таких людей может произойти инсульт на фоне банального приступа мигрени. Причинно-следственная связь между этими двумя событиями продолжает изучаться.
Некоторые исследования неоднократно указывали, что у женщин страдающих мигренью может незначительно повышаться риск ишемического инсульта и инфаркта [11] . Однако проведенные в 2019 году исследования выявили лишь один случай, на который стоит обратить внимание — начало мигрени после 50 лет [10] . Со временем мы получим больше данных об осложнениях и рисках этого заболевания.
Если человек замечает увеличение частоты приступов мигрени, ауру дольше 60 минут, нетипичные проявления ауры или приступа (затруднение речи, слабость с одной стороны, двоение в глазах или потеря зрения на одни глаз), то это повод экстренно обратиться в приемный покой инсультного отделения.
К редким осложнениям мигрени относится персистирующая (переходящая в хроническую) аура без инфаркта, когда у пациента с мигренью и аурой симптомы ауры сохраняются в течение одной недели и более, при этом МРТ и КТ не выявляют инфаркта [9] . Также встречаются эпилептические приступы, вызванный мигренозной аурой, когда у пациента с мигренью и аурой во время или в течение 1 часа после приступа возникает эпилептичекий припадок. В литературе иногда обозначается как мигрень-эпилепсия (мигралепсия).
Диагностика вестибулярной мигрени
Диагноз "вестибулярная мигрень" ставит невролог, отоневролог или отоларинголог, специализирующийся на диагностике и лечении головокружений.
Несмотря на то, что болезнь встречается часто, диагностировать вестибулярную мигрень непросто. Подтвердить этот вид мигрени даже при помощи самого современного инструментария невозможно [3] , потому врач должен опираться исключительно на совокупность жалоб, анамнез жизни пациента, данные осмотра, сопутствующие заболевания, условия возникновения приступов и на эффект от препаратов.
Чтобы достоверно установить диагноз "вестибулярная мигрень", врачи используют следующие критерии [3] :
- Эпизодическое ощущение неустойчивости или вращательное головокружение при поворотах головы, другие иллюзии движения.
- Мигренозных симптомы: мигренозная головная боль, фотофобия, фонофобия или аура во время по крайней мере двух приступов головокружения.
- Другие причины головокружения исключены с помощью обследования.
- Положительный эффект препаратов для лечения мигрени.
- Специфичные для мигрени пусковые факторы: некоторые продукты, прием гормональных контрацептивов, изменение режима сна и отдыха, переутомление.
При диагностике врач обычно спрашивает, не было ли у пациента аналогичных симптомов ранее. Или если они были, насколько они были интенсивными? Достоверный диагноз можно поставить только после возникновения нескольких подобных приступов. При первом эпизоде предполагаемого мигренозного головокружения нередко проводят МРТ или КТ для исключения патологии задней черепной ямки (но это не обязательное обследование).
Наблюдение за больными с точно установленным диагнозом "вестибулярная мигрень" показывает, что спустя 8 лет диагноз остался неизменным в большинстве случаев. Гораздо реже в последствие у больного находят другое вестибулярное заболевание. Это говорит о высокой достоверности описанных диагностических критериев.
Лечение вестибулярной мигрени
Лечение любого типа мигрени бывает двух видов и не допускает самостоятельного назначения лекарств.
В начале приступа для его купирования используют симптоматическое лечение с возможной комбинацией с кофеином:
- при нетяжелых приступах — нестероидные противовопалительные средства, аспирин,
- при средне-тяжелых и тяжелых приступах при отсутствии противопоказаний (которых достаточно много) используют триптаны и производные спорыньи.
Специфическим лекарством во время мигренозного головокружения является бетагистин [3] , так как он тормозит нейроны вестибулярного аппарата, таким образом купируя головокружение.
Для профилактики повторных приступов мигрени используют рецептурные препараты, относящиеся к классу
- противоэпилептических средств (вальпроевая кислота, топиромат, габапентин);
- бета-блокаторов (атенолол, пропраналол,метопролол);
- блокаторов кальциевых каналов (верапамил);
- антидепрессантов (амитриптилина, СИОЗСиН, СИОЗС).
Обычно их назначает невролог, если приступы мигрени часты (2-3 раза в неделю) и снижают качество жизни пациента, средний срок — от 2 недель до нескольких месяцев. Как мы видим, при мигрени не используют ноотропы и антиоксиданты, распространенные на территории СНГ.
При мигрени не используют ноотропы и антиоксиданты, распространенные на территории СНГ.
Вылечить мигрень раз и навсегда нельзя, но сделать приступы редкими и короткими возможно, если скорректировать образ жизни и провести медикаментозную профилактику.
Умеренной эффективностью обладает когнитивно-поведенческая терапия (КПТ), направленная на преодоление стресса, коррекцию болевого поведения, обучение психологической и мышечной релаксации [16] .

Самое перспективное лекарство, которое разрабатывается в настоящее время — это гуманизированные моноклональные антитела к CGRP (пептида, связанного с геном кальцитонина). Разработка этих моноклональных антител направлена как на сам CGRP, который связывают с появлением мигрени, так и на его рецепторы. В недавних исследованиях нейтрализующие гуманизированные моноклональные антитела против CGRP вводили путем инъекции для профилактики рецидива мигрени, что показало многообещающие результаты. Примечательно, что одна инъекция может предотвратить или значительно уменьшить приступы мигрени в течение 3 месяце [21] .
Прогноз. Профилактика
В большинстве случаев мигрень имеет благоприятный прогноз для жизни человека, но оказывает отрицательное воздействие на качество жизни и трудоспособность [12] .
Пациентам с мигренью, особенно молодым женщинам с аурой, доктор Гретхен Титджен, профессор и заведующая кафедрой неврологии Толедского университета советует пройти обследование от таких факторов риска, как гипертония и гиперлипидемия [8] . Ещё одна рекомендация — поддержание здорового веса и отказ от курения для снижения риска инсульта и сердечных заболеваний, что также может снизить частоту мигрени.
Женщина, испытывающая мигрень с аурой, должна избегать использования оральных контрацептивов, содержащих этинилэстрадиолы, так как они увеличивают свертываемость крови и предрасполагают к образованию сгустков в артериях и венах.
Низкодозированные КОК (с содержанием этинилэстрадиола менее 35 мкг) могут использоваться у большинства женщин с мигренью без ауры. Противопоказаниями к назначению эстрогенов служат наличие мигрени с аурой, нарушений свертываемости крови, сахарный диабет, артериальная гипертензия, а также курение [20] . При мигрени с аурой риск инсульта в случае применения КОК повышается в 8 раз. У пациенток, страдающих мигренью с аурой, в случае сочетания курения и приема КОК риск инсульта повышается в 34 раза.
Также часто в инструкциях к гормональным контрацептивам есть описание мигрени в разделе побочные эффектов.После начала приема КОК необходимо тщательно следить за частотой приступов мигрени в течение первого месяца применения.
Для тех, кто часто страдает от мигрени, существует специальная диета [14] . К примеру, при мигрени категорически не рекомендует употреблять:
- сыры длительной выдержки (рокфор, чеддер);
- консервированные, солёные, маринованные, копчёные, острые продукты;
- алкогольные напитки: вермут, пиво, эль;
- орехи;
- консервированные и маринованные соевые и бобовые продукты, соевый соус.
Ведение дневника питания помогает выявлять пусковые факторы мигрени (триггеры).
Мигрень с аурой и без: симптомы и лечение
Мигрень является одним из наиболее распространенных заболеваний, от которого страдают до 14,4% населения. Наибольшая частота головных болей наблюдается у женщин в возрасте от 20 до 50 лет i Морозова О.Г. Мигрень: новые международные критерии постановки диагноза и принципы терапии, основанные на доказательной медицине и собственном клиническом опыте / О.Г. Морозова // Международный неврологический журнал. - 2016. - № 3 (81). - С. 131-138. . Мигрень сама по себе не опасна для жизни, однако это тяжелое и изматывающее состояние. ВОЗ определяет мигрень как одну из 19 болезней, которые сильно снижают качество жизни. Согласно международной классификации головной боли (МКГБ) выделяют две основные мигрени в зависимости от наличия или отсутствия ауры - мигрень без ауры и мигрень с аурой.
Содержание статьи:
Если вас беспокоит мигрень, то советуем воспользоваться нашими услугами по лечению мигрени с помощью ботулотоксина.
Что значит «мигрень с аурой»
Мигрень с аурой - расстройство, проявляющееся повторяющимися эпизодами обратимых локальных неврологических симптомов (аурой), обычно нарастающих в течение 5-20 минут и продолжающихся не более 60 минут.
"Аура" - это термин, под которым врачи понимают следующее:
- Зрительные нарушения. Это могут быть линии, огни, пятна, мерцания. В тяжелых случаях - утрата зрения. Все проявления имеют обратимый характер.
- Нарушения чувственного восприятия. Кажется, что по телу ползают мурашки, человек ощущает покалывания, могут быть участки онемения. Все это тоже обратимо.
- Расстройства речи, которые тоже проходят вместе с приступом.
В 73% приступов мигрени с аурой головная боль начинается не после окончания ауры, а во время самой ауры и может сопровождаться другими симптомами мигрени - тошнотой (51%), фотофобией (88%) и фонофобией (73%) i Морозова О.Г. Мигрень: новые международные критерии постановки диагноза и принципы терапии, основанные на доказательной медицине и собственном клиническом опыте / О.Г. Морозова // Международный неврологический журнал. - 2016. - № 3 (81). - С. 131-138. . Бывает, что развивается паническая мигрень. Ее осложнения - это страх, тревога и др.
Мигрень с аурой и без протекает одинаково. Человек ощущает пульсирующую боль обычно в одной половине головы. Часто она сосредотачивается в глазном яблоке. Боль усиливается при движении, звуковых и световых раздражителях. Она может длиться от 4 часов до 3 дней. В это время невозможно вести привычный образ жизни. Человек хочет остаться один в темной и прохладной комнате, замереть, спрятаться под одеялом. Обычно пациенты описывают боль, как «распирает», «раскалывается», «вот-вот лопнет», «каждый звук как молотком по голове». И даже после приступа сохраняются последствия. Человек апатичен, он устал и разбит. Восстанавливаться можно не один день.
Отличия от мигрени без ауры
Мигрень без ауры называется «классической». Ею болеют примерно 80% пациентов. Проявляется мигрень без ауры пульсирующей болью в одной точке. Ей не предшествуют никакие зрительные, слуховые или сенсорные нарушения. Иногда люди даже не понимают, что это именно мигрень, а думают, что у них просто болит голова. По этой причине больные не обращаются к врачу, что чревато последствиями.
У вас мигрень без ауры, если присутствуют следующие проявления:
- 5 эпизодов боли.
- Приступы продолжаются от 4 до 72 часов, если не принимать лекарства.
- Боль пульсирует, сосредоточена на одной стороне головы. Может болеть лоб, шея, а потом - лицо или затылок.
- При любой физической активности боль становится сильнее.
- Может тошнить, возникать боязнь света, звуков, голосов.
Что такое мигрень с удлиненной аурой
При удлиненной ауре симптомы могут сохраняться до недели. Например, визуальные, слуховые, речевые. Это обычная аура, но только длится она дольше классической.
Чем характеризуется мигрень с аурой
Ауру испытывают около 20% пациентов. Но только немногие говорят, что она возникает при каждом приступе. Самый типичный симптом ауры - это зрительные нарушения. Реже - расстройства органов чувств (покалывание, онемение, мурашки). Симптомы ауры разделяют на позитивные и негативные. В первом случае что-то ощущается, а во втором выпадают поля зрения или немеют руки. Еще одно свойство ауры - динамичность. То есть постепенное нарастание симптомов, а потом их постепенное спадание. Обычно ауру сменяет головная боль, но иногда аура появляется сама по себе.
Мигрень с аурой характеризуется следующими признаками:
- Два эпизода мигрени без ауры.
- Присутствие ауры на протяжении 1 часа и более до возникновения боли. При этом появляются следующие неврологические симптомы - один или несколько:
- визуальные нарушения - светобоязнь, мигание, черные пятна в поле зрения, мерцающие арки, линии, зигзаги, неправильное восприятие объектов в поле зрения;
- звуковые нарушения, в основном непереносимость любых звуков;
- проблемы с речью;
- чувственные нарушения - покалывание, жжение, онемение и др.;
- нарушение двигательных способностей, например резкое ослабление мышц с одной стороны тела.
Причины появления мигрени
Механизмы развития мигрени до конца не изучены. Предрасполагающим фактором развития заболевания служит наследственно детерминированная дисфункция вазомоторной регуляции. Приблизительно 70% больных мигренью имеют близких родственников с мигренеподобными головными болями в анамнезе i Морозова О.Г. Мигрень: современные представления о классификации, диагностике, терапии и профилактике (часть I) / О.Г. Морозова // Медицина неотложных состояний. - 2012. - № 4 (43). - С. 32-41. .
Существуют две группы факторов, влияющих на течение мигрени: ухудшающие течение мигрени в целом и провоцирующие приступ.
Факторы, ухудшающие течение мигрени. У пациента с мигренью такие факторы, как эмоциональный стресс, частое употребление алкогольных напитков, другие воздействия окружающей среды, могут вызвать продолжительное (в течение нескольких месяцев или лет) ухудшение течения заболевания в виде увеличения частоты и/или интенсивности приступов.
У пациентов с мигренью провоцирующие факторы повышают вероятность приступов; обычно их воздействие проявляется в течение менее 48 часов. Несмотря на то, что мигренозные триггеры были хорошо изучены в ряде эпидемиологических (например, влияние менструации i Корешкина М.И. Современные аспекты диагностики и лечения мигрени / М.И. Корешкина // Неврология, нейропсихиатрия, психосоматика. - 2013. - С. 92-96. ) и клинических (влияние аспартама, шоколада и др.) исследований, в каждом отдельном случае не всегда легко установить непосредственную причинную связь между провокатором и приступом мигрени.
Факторы, провоцирующие мигренозные пароксизмы (триггеры мигрени) i Морозова О.Г. Мигрень: современные представления о классификации, диагностике, терапии и профилактике (часть I) / О.Г. Морозова // Медицина неотложных состояний. - 2012. - № 4 (43). - С. 32-41. :
- диетические: голод, нерегулярность питания, некоторые продукты (шоколад, сыр, орехи, алкоголь (красное вино), кремы, йогурт, куриная печень, авокадо, цитрусовые, бананы, супы из концентратов, жареная свинина, сосиски, пицца, кофе, кола, чай);
- гормональные: менструация, овуляция, замещающая терапия эстрогенами, прием оральных контрацептивов;
- психологические: эмоциональный стресс, тревога,
- депрессия, усталость;
- погодные изменения;
- физическая нагрузка;
- недостаток или избыток ночного сна;
- духота, запахи (запах парфюмерных изделий);
- зрительные стимулы (мерцающий или яркий свет);
- холод;
- шум;
- пребывание на высоте.
Виды и симптомы мигренозных аур
Рассмотрим основные виды аур и то, как они проявляются.
Зрительная, или офтальмологическая
Такая аура называется «классической». При ней возникают зрительные образы - вспышки света, изогнутые или прямые линии, мерцающие объекты, белые или золотистые фигуры, сферические образы и др.
Симптомы развиваются на протяжении 5-30 минут. Позитивные могут сменяться негативными. Длительность ауры может достигать 1 часа. Образ обычно появляется в центре поля зрения. Он постепенно увеличивается и переходит на периферию. За ним остается скотома - темный, «слепой» участок. Во время ауры или в течение часа после ее появления приходит боль. Когда приступ кончается, любые нарушения уходят без последствий.
Ретинальная
При такой ауре возникают скотомы или слепота на один глаз. Симптомы сохраняются до 1 часа. Головная боль приходит после скотом примерно через час, но может возникать и перед ними. Это редкая разновидность ауры. Есть предположение, что симптомы появляются в связи со спазмом центральной артерии сетчатки глаза. У большинства больных приступы ретинальной мигрени чередуются с приступами мигрени с классической аурой или без нее.
Слуховая
Слуховые ауры - это галлюцинации со звуком. Может возникать звон в ушах, пациенты иногда слышат музыку или голоса. Такую ауру медики связывают с эпилептической активностью в коре головного мозга, в ее височном отделе.
Речевая
Проявляется в виде нарушения речи, потому что затрагивает речевые центры головного мозга. Перед приступом боли в течение нескольких минут, не более, человеку трудно или невозможно говорить. Он может переставлять слоги в словах, буквы, повторять одно и то же. При этом сознание абсолютно чистое.
Вестибулярная
Это аура в виде двигательных нарушений - головокружений. Довольно частое явление, которое может быть скрытым и явным. Во втором случае человека «укачивает» даже при небольших нагрузках. В первом - нарушения можно обнаружить только в рамках обследования. Согласно МКБ, выделены 2 формы вестибулярной мигрени:
- Базиллярная - встречается редко, в основном у девочек-подростков. Приступ начинается со зрительных расстройств, вслед за которыми идут головокружение, шум в ушах, нарушение чувствительности и др. Затем в 25% случаев возникает спутанность сознания. Неврологическая симптоматика сохраняется 20-30 минут, затем приходит боль в затылке. Без лечения пульсирующая боль может сохраняться 2-3 дня.
- Пароксизмальное головокружение младшего детского возраста (доброкачественное). Встречается у детей 1-4 лет. Проявляется короткими - от нескольких секунд до нескольких минут - приступами головокружения. Ребенок теряет устойчивость, становится тревожным, появляется рвота. Он может побледнеть и сильно вспотеть. Головной боли нет. Приступы могут повторяться в течение нескольких месяцев или лет.
Вегетативная
Часто такие ауры проявляются ощущением жара, озноба, холода, дрожи, могут покраснеть или побледнеть лицо, шея. Могут побежать мурашки, при этом на коже даже поднимутся волоски. Во время приступа может меняться размер зрачка, причем асимметрично. Обычно такой приступ - часть сложного приступа, а не самостоятельное явление.
Диагностика мигрени с аурой
Диагноз ставит невролог, именно к нему нужно обратиться с такой проблемой как можно скорее. Врач должен исключить кисту, опухоль, энцефалит и сосудистые патологии, которые вызывают похожие симптомы. Поэтому проводится неврологическое обследование, КТ или МРТ головного мозга, пациент направляется на консультацию к офтальмологу для осмотра и определения полей зрения.
Обязательно проводится ЭЭГ (электроэнцефалография), которая дает информацию о функциональной активности и особенностях биоритма мозга конкретного пациента. По результатам ЭЭГ потом врач выбирает медикаменты для терапии.
![]()
Особенности проявления мигрени у детей и беременных женщин
В детском возрасте особенность приступа - его малая длительность, от 30 минут до нескольких часов, и двухсторонняя боль. Односторонней она становится в подростковом возрасте. Чаще всего у детей болят виски, лоб, периорбитальная область. Характер боли тоже не такой, как у взрослых. Боль сжимающая, стучащая, немного пульсирующая. Последнюю дети описывают крайне редко.
Ребенку трудно рассказать о своих ощущениях, поэтому интенсивность боли оценивается по ВАШ - визуально-аналоговой шкале с баллами от 0 до 10. Могут применяться шкалы со смайликами - от улыбающихся до плачущих.
Во время беременности мигрень может появиться даже у тех, кто ранее ею не страдал. В 25% случаев это мигрень с аурой. Переносится она гораздо тяжелее, а устранить боль почти нечем из-за деликатного положения. Разрешенные препараты - «Но-Шпа», «Цитрамон» или «Парацетамол» - не помогают. При беременности аура чаще всего проявляется светобоязнью, замкнутостью, нетерпимостью к звукам и резким запахам, очень сильной тошнотой и позывами к рвоте. Основные причины боли во время беременности:
- употребление «опасных» продуктов - сыра, шоколада, цитрусовых;
- дефицит воды в организме;
- постоянное недосыпание, потому что из-за живота очень неудобно спать;
- стресс, частые переживания;
- большая прибавка в весе;
- нарушение обменных процессов.
Как лечить мигрень с аурой и как снять боль эффективно и быстро
Так как избежать приступа практически невозможно при наличии пускового механизма, нужно знать способы улучшить состояние, потому что мигрень - не приговор.
Окончательный диагноз ставит невролог. Он расскажет, что делать, как лечить болезнь, как увеличить интервалы между приступами.
Лечение мигрени основано на том, чтобы устранить боль и сделать так, чтобы она повторялась как можно реже или вообще ушла. Могут применяться НСПВ или специфические лекарства, чаще всего триптаны. Также для лечения мигрени используется внутривенная инфузионная терапия. Эффективность обезболивания прямо пропорциональна времени приема препаратов. Купировать приступ можно, когда он только начался. К сожалению, многие пропускают этот момент с мыслью «а вдруг не разболится». Однако на пике приступа таблетки почти не действуют, потому что при мигренозном гастростазе в кишечнике очень затруднено всасывание любых веществ.
Альтернативные способы облегчить состояние - это физические нагрузки, ЛФК, физиотерапия, психотерапия. Особенно полезен массаж воротниковой зоны, потому что спазм мышц в этой области может провоцировать приступ. В последнее время мигрень успешно лечат инъекциями ботулотоксина типа А. Уколы делают ремиссию более продолжительной, а в некоторых случаях очень надолго избавляют от боли.
![]()
Лечение мигрени с помощью народной медицины
Многие способы народной медицины способны дать облегчение при боли.
Корень имбиря
Имбирь обладает способностью блокировать простагландины, благодаря чему снижает силу боли. Такой же принцип применяется в большинстве НСПВ. В домашних условиях готовят имбирный чай. Корень имбиря измельчают, затем добавляют в кипящую воду и варят 10 минут на медленном огне. Далее чай процеживают и пьют просто так или с лимоном и медом.
Ромашка
Оказывает противовоспалительный и успокаивающий эффект. Нужно взять две ложки аптечной ромашки на стакан воды и варить смесь 5 минут на медленном огне. Далее отвар нужно процедить и пить просто так или с лимоном и медом.
Лаванда
Лавандовое масло используют для ингаляций. Раствор готовят так: чайную ложку масла разводят в трех стаканах кипящей воды. Над получившимся раствором дышат 15 минут. Масло лаванды можно смешать с маслом перечной мяты и нанести смесь на виски, немного аккуратно помассажировав. Лучше всего совмещать массаж и ингаляции.
Что будет, если не лечить мигрень
Не стоит относиться к приступам - «пережил и хорошо», нужно обращаться к врачу и получать лечение.
Профилактика мигрени
Профилактика заключается в том, что нужно в течение определенного времени ежедневно принимать лекарство. Какое - назначает невролог индивидуально. Это лекарство будет действовать не на симптомы, а на причину болезни, не давая развиваться приступам. Однако медикаментозная профилактика показана не всем. Ее назначают, если:
- количество приступов - до 8 в месяц или 2 в неделю;
- пациенту почти не помогают даже специфические лекарства против мигрени - «Зомиг», «Релпакс» и другие триптаны;
- принимать триптаны и анальгетики нельзя из-за противопоказаний;
- у пациента - гемиплегическая мигрень, редкое наследственное заболевание, приводящее к инсульту.
Берут ли в армию с приступами мигрени с аурой
Расстройства органов чувств и продолжающиеся боли способны вывести человека из нормального состояния. Поэтому в некоторых случаях от призыва освобождают, особенно при мигрени с аурой. Диагноз должен быть установлен неврологом, а заболевание должно соответствовать статье 24 «Расписания болезней». С мигренью призывают, если приступы редкие, а симптомы исчезают быстро. Единичные случаи мигрени и вовсе не рассматриваются как причина для освобождения от службы.
Классификация мигрени МКБ-10
Мигрень проходит по коду G43: Болезни нервной системы => Эпизодические и пароксизмальные расстройства => Мигрень.
Код Заболевание G43.0 Мигрень без ауры (простая) G43.1 Мигрень с аурой (классическая) G43.2 Мигренозный статус G43.3 Осложненная мигрень G43.8 Другая мигрень G43.9 Мигрень неуточненная Источники:
![Власова Ольга Николаевна]()
Врач-невролог, нейрофизиолог, гомеопат, нутрициолог, гирудотерапевт со стажем работы более 27 лет. Окончила Санкт-Петербургскую Государственную медицинскую академию. Квалификационная категория - высшая. Член Ассоциации неврологов России.
![Головная боль напряжения]()
Как и мигрень, головная боль напряжения является первичной, то есть она не связана с какой-либо иной патологией. Методами объективного исследования не удается выявить это заболевание.
![Кто такой невролог и чем он занимается]()
Из этой статьи вы узнаете, чем занимаются врачи-неврологи, какие болезни лечат, в каких случаях стоит пройти обследование у невролога.
![Лечебные блокады]()
Лечебно-медикаментозная блокада — это инъекция обезболивающих препаратов в нервные сплетения, избавляющая от мышечных болей и спазмов в короткий срок.
![Хроническая головная боль]()
Причины развития хронической головной боли бывают самые разные. Более чем в 90% случаев это мигрень и головная боль напряжения, трансформирующиеся в хроническую форму.
Мигрень
Мигрень — это первичная эпизодическая форма головной боли, проявляющаяся интенсивными, приступообразными головными болями (чаще односторонними) с сочетанием неврологических, вегетативных и желудочно-кишечных проявлений. Впервые проявляется обычно в возрасте от 12 до 22 лет. По частоте занимает второе место после головной боли напряжения. Зачастую приступ мигрени возникает после некоторой ауры и заканчивается чувством общей слабости и разбитости. В ходе диагностики мигрени необходимо исключить органическую патологию головного мозга и разобраться с возможными причинами появления мигрени. Лечение состоит из средств для купирования возникшего приступа и профилактики появления нового эпизода мигрени.
МКБ-10
Общие сведения
Мигрень — первичная эпизодическая форма головной боли, проявляющаяся интенсивными, приступообразными головными болями (чаще односторонними) с сочетанием неврологических, вегетативных и желудочно-кишечных проявлений. Впервые проявляется обычно в возрасте от 12 до 22 лет. По частоте занимает второе место после головной боли напряжения.
Этиология и патогенез
Ранее мигрень рассматривали как сосудистую патологию, так как во время приступа мигрени происходит расширение сосудов твердой мозговой оболочки, в иннервации которых участвуют тригеминоваскулярные волокна. Однако болевые ощущения во время приступа мигрени вторичны, они возникают в результате выделения из окончаний тригеминоваскулярных волокон болевых нейропептидов-вазодилататоров, важнейшие из которых — нейрокинин А и пептид.
Таким образом, приступ мигрени возникает по причине активации тригеминоваскулярной системы. Такая активация происходит у пациентов с гиперсенситизацией тригеминоваскулярных волокон и повышенной возбудимостью коры головного мозга. «Провокаторами» приступа мигрени чаще всего выступают эмоциональный стресс (приступ мигрени возникает сразу по прошествии стрессовой ситуации), менструации, физическое напряжение, голод, а также некоторые продукты, содержащие фенилэтиламин и тирамин (цитрусовые, шоколад, шампанское, красное вино).
Клиническая картина
Для мигрени характерны давящие, пульсирующие головные боли, захватывающие половину головы с локализацией в области лба /виска /глаза. В некоторых случаях мигренозная боль возникает в затылочной области с последующим переходом в одну половину головы. От раза к разу локализация головной боли может меняться с одной половины головы на другую. Более того, постоянные (или периодические) односторонние головные боли не характерны для мигрени, а считаются абсолютным показанием к обследованию в целях исключения органического поражения головного мозга.
Различают несколько клинических разновидностей мигрени:
- вегетативная или паническая мигрень — приступ сопровождается вегетативными симптомами (озноб, усиленное сердцебиение, слезотечение, чувство удушья, отек лица);
- мигрень с аурой - перед приступом появляются транзиторные, зрительные, речевые, чувствительные, двигательные нарушения; ее разновидность - базилярная мигрень;
- ассоциативная мигрень - пароксизм головной боли сопровождается преходящим неврологическим дефицитом; ее разновидностями являются афатическая, мозжечковая, гемиплегическая и офтальмоплегическая мигрень.
- мигрень сна — приступ возникает во время сна или утром, во время пробуждения;
- катамениальная (менструальная) мигрень — разновидность мигрени, связанная с менструальным циклом. Доказано, что приступ такой мигрени обусловлен снижением уровня эстрогенов в поздней лютеиновой фазе нормального менструального цикла;
- хроническая мигрень — приступы возникают чаще 15 дней/месяц в течение трех месяцев и дольше. Количество приступов увеличивается с каждым годом вплоть до появления ежедневных головных болей. Интенсивность головной боли при хронической мигрени с каждым приступом возрастает.
Диагностика
Как и при других первичных цефалгиях, основой диагностики мигрени являются жалобы пациента и данные анамнеза. В большинстве случаев необходимость в проведении дополнительных методов исследования (ЭЭГ, реоэнцефалографии, МРТ головного мозга) не возникает. Проявление неврологических симптомов отмечено лишь у 2-3% пациентов. Вместе с тем в большинстве случаев отмечается напряжение и болезненность одной или нескольких перикраниальных мышц, что становится постоянным источником дискомфорта и даже боли в шее и затылочной области.
Мигрень необходимо дифференцировать от эпизодической боли напряжения, для которой, в отличие от мигрени, типичны двусторонние, независящие от физической нагрузки, менее интенсивные головные боли давящего (сжимающего) характера.
Лечение мигрени
Терапия мигрени можно разделить на два этапа: купирование развившегося приступа и дальнейшее профилактическое лечение с целью предотвратить новые приступы мигрени.
Купирование приступа. Назначение неврологом тех или иных препаратов для купирования мигренозного приступа зависит от его интенсивности. Приступы слабой или умеренной интенсивности длительностью менее двух суток купируют с помощью простых или комбинированных анальгетиков: ибупрофен (0,2—0,4 г), парацетамол (0,5 г), ацетилсалициловая кислота (0,5—1 г); а также кодеинсодержащих препаратов (сочетание кодеина, парацетамола, метамизола натрия и фенобарбитала). Возможно выполнение лечебных блокад.
При тяжелом течении мигрени (высокая интенсивность головной боли, продолжительность приступов более двух суток) применяют препараты специфической терапии — триптаны (агонисты серотониновых рецепторов типа 5НТ); например, золмитриптан, суматриптан, элетриптан, а также иные формы триптанов (свечи, раствор для подкожных инъекций, назальный спрей).
Прогноз и профилактика
Прогноз мигрени в целом благоприятный за исключением тех редких случаев, когда возможно развитие опасных осложнений (мигренозный статус, мигренозный инсульт). Для предупреждения хронизации заболевания и улучшения качества жизни проводится профилактическое лечение мигрени, целью которого являются: сокращение длительности, частоты и тяжести приступов; уменьшение влияния мигрени на повседневную жизнь пациента.
Составляющие профилактического лечения мигрени подбирают индивидуально для каждого пациента, учитывая патогенетические механизмы заболевания, провоцирующие факторы и эмоционально-личностные нарушения. Наибольшее распространение получили бета-адреноблокаторы (метопролол, пропранолол), антидепрессанты (амитриптилин, циталопрам), блокаторы кальциевых каналов (нимодипин), а также НПВС (напроксен, ацетилсалициловая кислота). В современной медицине для профилактики мигрени все чаще применяют немедикаментозные методы (прогрессивная мышечная релаксация, психотерапия, акупунктура).
Простая мигрень
Простая мигрень — наиболее часто встречающийся вид мигренозных пароксизмов, отличительной особенностью которых является отсутствие ауры и каких-либо преходящих неврологических нарушений. Простая мигрень характеризуется атаками интенсивной головной боли, чаще односторонней, сопровождающейся тошнотой, неоднократной рвотой, звуко- и светобоязнью. Диагностика основана на клинических критериях. Обязательно исключение других церебральных заболеваний, симптомом которых может быть подобная цефалгия. Лечение простой мигрени проводится агонистами серотониновых рецепторов, НПВС, дигидроэрготаминами, ненаркотическими и наркотическими анальгетиками, противорвотными, седативными и транквилизаторами.
Простая мигрень составляет до 80% всех приступов мигрени. В отличие от мигрени с аурой и ассоциированной мигрени, она не имеет предшествующих или сопутствующих головной боли транзиторных зрительных, моторных или чувствительных нарушений. Первые атаки простой мигрени, как правило, возникают в периоде от 17 до 35 лет. В пожилом возрасте мигренозные приступы теряют свою длительность и интенсивность. Женщины страдают мигренью в 3-4 раза чаще мужчин, приступы у них часто связаны с периодами менструального цикла. Простая мигрень наблюдается в подавляющем большинство случаев мигрени у детей. При этом часто прослеживается семейный характер заболевания. Кроме того, некоторые авторы указывают, что у 80% мужчин, имеющих мигрень, матери также страдали мигренозными пароксизмами.
Причины простой мигрени
Известно, что спровоцировать приступ простой мигрени может стрессовая ситуация, физическое переутомление, психическая перегрузка, недостаток сна, переохлаждение, перемены в погоде, резкий запах, шум, мерцающий свет, прием алкоголя, нарушение режима питания, употребление отдельных продуктов (например, орехов, цитрусовых, шоколада, соевого соуса, сыра, сельдерея, кока-колы и пр.). У женщин простая мигрень может быть вызвана гормональными сдвигами — овуляцией и менструацией, приемом гормональных контрацептивов. Триггерные факторы мигрени в определенной степени индивидуальны, со временем каждый больной по опыту знает свой набор подобных триггеров.
Простая мигрень, как и другие виды мигренозных пароксизмов, ассоциируется с такими чертами характера, как честолюбие и амбициозность, повышенная возбудимость. Больные в большинстве своем волевые и сильные люди, но при этом они нетерпимы к ошибкам других, отчего часто раздражаются и проявляют недовольство.
Патогенетические механизмы развития мигренозной атаки до сих пор являются предметом изучения клинической биохимии и неврологии. При приступе отмечаются изменения в содержании целого ряда веществ — серотонина, гистамина, катехоламинов, простагландинов, брадикинина. Сегодня основная роль отводится серотонину. Исследования показали, что в начале мигренозной атаки происходит резкое высвобождение серотонина из тромбоцитов, что сопровождается сужением церебральных сосудов. Затем уровень серотонина значительно снижается. Эффективность в отношении мигрени регуляторов обмена серотонина также подчеркивает значение этого нейромедиатора.
Другие исследования свидетельствуют о тройнично-сосудистом механизме развития простой мигрени. Первоначальным является возбуждение нейронов находящегося в продолговатом мозге ядра тройничного нерва, которое провоцирует выброс нейромедиаторов. Последние раздражают тригеминальные рецепторы и потенцируют асептическое воспаление стенки сонной артерии. Этим объясняется болезненность артерии при пальпации и отечность окружающих ее тканей.
Симптомы простой мигрени
Простая мигрень характеризуется внезапным возникновением цефалгии без предшествующей ауры. В некоторых случаях головную боль предвещают продромальные явления — снижение настроения, сонливость, падение работоспособности, тошнота, зевота. Поскольку цефалгия зачастую распространяется лишь на половину головы, она носит название гемикрания. Гемикрания чаще отмечается в правой половине головы. В некоторых случаях цефалгия захватывает вторую половину головы и носит диффузный характер. Боль сопровождается различной по интенсивности тошнотой и неоднократной рвотой. Любые движения усиливают интенсивность цефалгии. Повышенная чувствительность к звукам и световым раздражителям, вынуждает пациентов во время мигренозной атаки изолироваться от окружающего мира (закрыться в комнате, зашторить окна, спрятаться под одеяло и т. п.).
Простая мигрень может длиться от 4 часов до 2-3 суток. Иногда мигренозная атака сопровождается учащенным мочеиспусканием, диареей, головокружением, заложенностью носа, вегетативными расстройствами (сердцебиением, потливостью, чувством прилива жара, ознобом, ощущением недостатка воздуха). Окончание пароксизма в половине случаев протекает с переходом пациента в состояние сна. После перенесенной мигренозной атаки может наблюдаться некоторая разбитость и слабость, в отдельных случаях, наоборот, отмечается повышенная физическая и интеллектуальная активность.
Простая мигрень у детей чаще является диффузной или локализуется битемпорально и бифронтально. Приступ обычно не длится более 1 суток. Интенсивность цефалгии у детей зачастую меньше, чем у взрослых. На первый план у них выходит тошнота и многократная рвота. Описаны случаи, когда мигренозная атака у ребенка сопровождалась лихорадкой и болью в животе и была ошибочно интерпретирована как кишечная инфекция.
Простая мигрень диагностируется неврологом по следующим клиническим критериям: наличие в анамнезе не менее 5 мигренеподобных пароксизмов, продолжительность каждого из которых не короче 4 часов и не больше 3-х суток; цефалгия характеризуется не менее чем 2-мя из перечисленных признаков — имеет среднюю и высокую интенсивность, пульсирующая, односторонняя, становится интенсивнее при физической нагрузке; имеется хотя бы 1 из следующих сопутствующих симптомов — звуко- и светобоязнь, тошнота и рвота.
Важным моментом является дифференциальная диагностика мигрени от серьезных церебральных заболеваний, таких как внутримозговая опухоль, менингит, арахноидит, киста головного мозга, энцефалит, аневризма сосудов головного мозга и др. Особая настороженность требуется при быстром развитии мигренозной атаки, не наблюдавшейся ранее чрезмерной интенсивности цефалгии или ее необычном характере, наличии ригидности мышц затылка, приступе потери сознания, судорогах, ограничении зрительных полей. Для исключения органической церебральной патологии проводится комплексное неврологическое обследование: электроэнцефалография, эхоэнцефалография, РЭГ, УЗДГ сосудов головы, осмотр офтальмолога с исследованием глазного дна и периметрией. По показаниям назначается МРТ головного мозга и МРТ церебральных сосудов.
Лечение простой мигрени
В купировании мигренозного пароксизма стандартные анальгетики оказываются малоэффективны. Как правило, применяют дигидроэрготамины (эрготамин, дигидроэрготамин) или селективные агонисты серотонина — триптаны (суматриптан, ризатриптан, наратриптан, золмитриптан, элетриптан). При постепенном развитии пароксизма достаточно бывает приема одного из этих препаратов внутрь. Однако из-за сниженной ЖКТ-моторики такой способ введения может оказаться неэффективным. В таких случаях рекомендовано применение эрготамина в ректальных свечах, дигидроэрготамина в/м или в/в, суматриптана п/к. Использование триптанов сопряжено с частыми рецидивами цефалгии, поскольку эти препараты имеют короткий период полувыведения (всего 2 часа). При возобновлении цефалгии зачастую требуется повторный прием лекарства, комбинирование триптанов с нестероидными противовоспалительными (ибупрофеном, нимесулидом, диклофенаком).
В отдельных случаях простая мигрень купируется эндоназальным введением лидокаина, приемом напроксена, внутримышечным введением магнезии. Многократная рвота является показанием к назначению противорвотных (метоклопрамида, домперидона, ондансетрона). При высокой интенсивности цефалгии и отсутствии улучшения от применения вышеуказанных фармпрепаратов прибегают к использованию наркотических анальгетиков (трамадола, тримеперидина, кодеина, фентанила, налбуфина). Однако их применение возможно не чаще 2 раз в неделю.
К сожалению, в настоящее время простая мигрень не имеет эффективной фармакотерапии межприступного периода, которая бы позволяла существенно снизить вероятность возникновения мигренозной атаки. Неврологи используют ингибиторы моноаминоксидазы, бета-адреноблокаторы, транквилизаторы, антиконвульсанты, окситриптан (предшественник серотонина) и др. Отдельные отечественные исследования показали эффективность длительного приема малых доз аспирина.
Поскольку медикаментозное лечение малоэффективно, большое внимание следует уделять укладу жизни пациента, исключению из нее факторов, провоцирующих мигренозную атаку. Эта задача, решить которую по силу лишь самому больному. Кроме нормализации режима дня и питания, сюда должна входить серьезная психологическая работа, направленная на уменьшение требовательности к окружающим и формирование более доброжелательного отношения к людям. В этом вспомогательную роль могут сыграть консультации психолога, специальные тренинги, психотерапия.
Прогноз
Простая мигрень сама по себе не является угрожающим жизни или здоровью пациента заболеванием. Однако мигренозные атаки снижают работоспособность пациентов, делая невозможным выполнение ими своих рабочих обязанностей в период приступа. Кроме того, некоторые пациенты (например, спасатели, врачи, рабочие шумных цехов, повара и пр.) вынуждены менять свою профессию, поскольку она сопряжена с провоцирующими мигрень триггерами. К сожалению, по статистике лишь в 10% случаев врачам удается достигнуть прекращения мигренозных пароксизмов. С другой стороны, известны неоднократные случаи, когда пациенты сами, путем изменения своей жизни, добивались выздоровления.
Читайте также:
- Прерывание беременности при пороках развития. Значение антенатальной диагностики пороков развития
- Формирование черепных ямок черепа. Развитие верхней челюсти
- Естественное освещение помещений. Коэффициент естественной освещенности
- Третий период родов при переношенной беременности. Тактика ведения беременности и родов при пролонгированной беременности.
- Лучевые признаки эмфиземы легких