Неонатальный сахарный диабет - причины, симптомы, диагностика и лечение
Добавил пользователь Валентин П. Обновлено: 01.02.2026
Диабетическая фетопатия - заболевание неонатального периода, развивающееся у новорожденных, матери которых страдают сахарным диабетом или гестационным диабетом, и характеризующееся полисистемным поражением, метаболическими и эндокринными дисфункциями [2].
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| Р70.0 | Синдром новорожденного от матери с гестационным диабетом |
| Р70.1 | Синдром новорожденного от матери, страдающей диабетом |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| Ht | - | гематокрит |
| Mg | - | магний |
| ГД | - | гестационный диабет |
| ДФ | - | диабетическая фетопатия |
| ЗВУР | - | задержка внутриутробного развития |
| КОС | - | кислотно-основное состояние |
| МКБ | - | международная классификация болезней |
| ОПН | - | отделение патологии новорожденных |
| ОРИТН | - | отделение реанимации и интенсивной терапии |
| РДСН | - | респираторный дисстресс новорожденных |
| Са | - | кальций |
| СД | - | сахарный диабет |
| УГК | - | уровень глюкозы в крови |
| УЗИ | - | ультразвуковое исследование |
| ЦНС | - | центральная нервная система |
| ЭКГ | - | электрокардиограмма |
| Эхо-КГ | - | ультразвуковое исследование сердца |
Пользователи протокола: неонатологи, педиатры, акушеры-гинекологи.
Категория пациентов: новорожденные дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное, или исследование случай-контроль, или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Выделяют два симптомокомплекса:
• диабетическая эмбриофетопатия - клинико-лабораторный симптомокомплекс, развивающийся у новорожденных от матерей, страдающих сахарным или гестационным диабетом и включающий, кроме характерного внешнего вида, пороки развития;
• диабетическая фетопатия - клинико-лабораторный симптомокомплекс, развивающийся у новорожденных от матерей, страдающих сахарным или гестационным диабетом и не сопровождающийся пороками развития.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические критерии
Жалобы и анамнез:
• инсулинозависимый диабет (СД I типа) у матери во время беременности, как правило, протекает с осложнениями - периоды гипергликемии и кетоацидоза сменяются периодами гипогликемии, прогрессируют сосудистые поражения;
• у 1/3-1/2 женщин с СД беременность протекает с гестозом и другими осложнениями;
• у беременных с сосудистыми осложнениями, как правило, развивается маточно-плацентарная недостаточность, и плод соответственно развивается в условиях хронической гипоксии.
Физикальное обследование:
• макросомия ‒ рождение ребенка с массой тела более 4000 г при доношенной беременности или > 90 перцентиля по таблицам внутриматочного роста плода;
• по внешнему виду новорожденные с ДФ напоминают больных с синдромом Кушинга: при длинном ожиревшем туловище, конечности кажутся короткими и тонкими, а на фоне широкой грудной клетки голова ‒ маленькой; лицо лунообразное, с выступающими полными щеками, кожные покровы ярко-красного цвета или багрового оттенка, периферический (кистей и стоп) и периоральный цианоз, обильный волосяной покров на голове, а также темный пушок на плечах, ушных раковинах, иногда на спине, нередко имеются отеки на спине, реже на конечностях;
• синдром каудальной дискинезии (отсутствие или гипоплазия крестца и копчика, а иногда и поясничных позвонков, недоразвитие бедренных костей), пороки развития мозга, обратное расположение органов, удвоение мочеточников, аплазия почек, ВПС (транспозиция магистральных сосудов), аненцефалия.
Основные проблемы у новорожденных, родившихся у матерей с сахарным диабетом:
- асфиксия, родовая травма, респираторный дистресс синдром, кардиомегалия, кардиопатия, полицитемия стойкая гипогликемия, гипокалиеимия, гипомагниемия, гипербилирубинемия;
- тромбогеморрагический синдром из-за: полицитемии, способствующей развитию гипервязкости крови и сладж-синдрома, особенно в условиях гипоксии; это обусловливает нарушение микроциркуляции, повышающей риск гипоксически-ишемических поражений ЦНС, способствует развитию язвенно-некротического энтероколита и дыхательных нарушений, тромбоза сосудов почек, тромбоза печёночных вен.
Лабораторные исследования:
В клиническом анализе крови - полицитемия;
Биохимический анализ крови:
• уровень глюкозы снижается менее 2,2 ммоль/л;
NB! Определение уровень глюкозы в крови через 30-60 минут после рождения и в течение первых 3-х суток - через каждые 3-4 часа, далее до 6 дня 1 раз в день перед кормлением.
• при затянувшейся желтухе - непрямая гипербилирубинемия;
• возможны гипокальциемия (снижение уровня кальция в сыворотке крови менее 2,0 ммоль/л у доношенных и 1,75 ммоль/л ─ у недоношенных новорожденных или снижение уровня ионизированного кальция в сыворотке крови менее 0,75-0,87 ммоль/л у доношенных и менее 0,62-0,75 ммоль/л ─ у недоношенных новорожденных);
• гипомагниемия (снижение уровня магния в сыворотке крови менее 0,66 ммоль/л);
• КОС крови: декомпенсированный метаболический ацидоз.
Инструментальные исследования:
• ЭХО-КГ и ЭКГ - при подозрении на кардиопатию и ВПС;
• рентгенограмма легких при развитии дыхательных нарушений, сердца (других частей тела по необходимости).
Показания для консультации специалистов: при диагностике пороков развития сердца, почек, патологии ЦНС и др., новорожденного обследуют кардиолог, невролог, нефролог для обсуждения тактики ведения. При необходимости привлекают эндокринолога.
Сахарный диабет 1 типа ( Аутоиммунный диабет , Инсулинозависимый диабет , Ювенильный диабет )
Сахарный диабет 1 типа - это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
МКБ-10

Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов - полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.

Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии - от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин - препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии - ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы - через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов - возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу - состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета - гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита - признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов - цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида - маркера активности островковых клеток поджелудочной железы. Другое направление исследований - превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
1. Сахарный диабет и его осложнения: современные принципы диагностики, лечения и профилактики: учебное пособие/ Хамнуева Л.Ю., Андреева Л.С., Шагун О.В. - 2011.
2. Алгоритмы специализированной медицинской помощи больным сахарным диабетом/ Под редакцией Дедова И.И., Шестаковой М.В., Майорова А.Ю. - 2017.
3. Федеральные клинические рекомендации (протоколы) по ведению детей с эндокринными заболеваниями/ Под ред. Дедова И.И., Петерковой В.А. — 2014.
4. Основные принципы лечения сахарного диабета 1 типа/ Чазова Т.Е.// Русский медицинский журнал. - 2003 - №27.
Неонатальный сахарный диабет
Неонатальный сахарный диабет - это группа метаболических патологий, которые проявляются гипергликемией и гипоинсулинемией на фоне дисфункции поджелудочной железы. Клинические симптомы включают в себя гипергликемию, полиурию, метаболический ацидоз, кетонемию и кетонурию, дегидратацию, дефицит массы тела. Другие проявления зависят от основной генетической патологии. Диагностика основывается на физикальном осмотре ребенка, лабораторных анализах крови и мочи. Лечение зависит от формы неонатального сахарного диабета. При транзиторном варианте проводится симптоматическая коррекция гипергликемии, при перманентном диабете показана пожизненная инсулинотерапия.

Неонатальный сахарный диабет (НСД) - это совокупность гетерогенных патологий в неонатологии и педиатрии, для которых характерна гипергликемия и транзиторная или перманентная недостаточность инсулина на фоне дисфункции β-клеток эндокринной части поджелудочной железы. Впервые сахарный диабет у новорожденного описал Kistel в 1852 году. Распространенность данного состояния составляет 1:300-400 тыс. новорожденных. В 55-60% случаев развивается транзиторная форма. Перманентный НСД встречается реже, и, как правило, входит в состав синдромологических патологий. В среднем мальчики и девочки болеют с одинаковой частотой, однако некоторые синдромы (например, IPEX-синдром) более характерны для мужского пола. Тип наследования определенных форм неонатального сахарного диабета также зависит от конкретной генетической аномалии и может быть как аутосомно-доминантным (дефект GK), так и аутосомно-рецессивным (KCNJ11).

Причины
Этиология неонатального сахарного диабета зависит от его клинической формы. Преходящий НСД возникает в результате неполноценного развития β-клеток островков Лангерганса поджелудочной железы. Функционально незрелые клетки неспособны обеспечить адекватную реакцию на повышение гликемии. При этом базовый уровень инсулина в плазме крови может быть нормальным. В большинстве случаев патология развивается спорадически. Также доказана наследственная склонность, связанная с аномалиями длинного плеча VI хромосомы. Причиной возникновения транзиторного неонатального сахарного диабета могут быть мутации генов ABCC8 и KCNJ11, однако дефекты этих же генов в ряде случаев провоцируют развитие перманентной формы.
Персистирующий неонатальный сахарный диабет обусловлен аномалиями структуры β-клеток, всей железы или непосредственно инсулина, из-за чего развивается его абсолютная недостаточность. Как правило, это наследственные дефекты различных генов. Наиболее распространенными вариантами являются гетерозиготные активации мутации генов ABCC8 и KCNJ11. Часто встречаются следующие аномалии, обуславливающие развитие НСД: IPF-1 - гипо- или аплазия поджелудочной железы, GK - отсутствие реакции на уровень глюкозы в крови, EIF2FK3 (синдром Уолкотта-Раллисона) - нарушение процесса синтеза инсулина, FOXRЗ (IPEX-синдром) - аутоиммунное поражение тканей железы. Перманентная форма также может быть проявлением митохондриальных патологий. В некоторых случаях спровоцировать развитие неонатального сахарного диабета может энтеровирусная инфекция, которую мать перенесла в первом триместре беременности.
Неонатальный сахарный диабет имеет две основных клинических формы:
- Преходящий или транзиторный НСД. Более распространенный вариант. Независимо от проводимого лечения симптомы постепенно исчезают в возрасте до 3 месяцев. Полная ремиссия наступает в возрасте от 6 месяцев до 1 года. Возможны рецидивы во взрослом возрасте.
- Персистирующий или перманентный НСД. Часто входит в структуру синдромальных пороков развития. Требует пожизненной инсулинотерапии.
Симптомы
Клинические проявления транзиторного и перманентного неонатального сахарного диабета при отсутствии других синдромальных нарушений практически идентичны. При преходящем НСД часто наблюдается задержка внутриутробного развития - дети рождаются с массой тела значительно меньше нормы (ниже 3 перцентиля) для своего срока гестации. Общее состояние ребенка при транзиторной форме нарушено незначительно - пациент малоподвижный, вялый, аппетит снижен или сохранен. Коматозные состояния нехарактерны. Даже на фоне полноценного питания ребенок медленно прибавляет к массе тела. Специфическим признаком неонатального сахарного диабета является выраженная полиурия и дегидратация, часто - резкий запах ацетона изо рта.
Для перманентной формы неонатального сахарного диабета характерны все вышеперечисленные симптомы, но большей интенсивности. Несмотря на это, задержка внутриутробного развития выражена не так сильно. Другие возможные симптомы зависят от того, входит ли НСД в структуру того или иного синдрома. При развитии IPEX-синдрома гипергликемия сочетается другими эндокринными и иммунными нарушениями и целиакнегативной энтеропатией. Клинически это проявляется экземой, хронической диареей, аутоиммунным тиреоидитом, гемолитической анемией. Синдром Уолкотта-Раллисона помимо неонатального сахарного диабета включает почечную недостаточность, нарушения интеллекта, гепатомегалию и спондилоэпифизарную дисплазию.
Диагностика неонатального сахарного диабета включает в себя физикальный осмотр новорожденного, лабораторные и инструментальные методы исследования. Сбор анамнестических данных у матери, как правило, позволяет определить выраженность уже имеющихся проявлений - полиурии, медленной прибавки к массе тела. При объективном обследовании выявляется общая адинамия ребенка, сухость кожных покровов и другие проявления дегидратации. В большинстве случаев у детей наблюдается отставание в физическом развитии и дефицит массы тела.
Лабораторные анализы играют ведущую роль в диагностике неонатального сахарного диабета. При исследовании крови определяется стабильная гипергликемия более 10-11 ммоль/л, повышение уровня кетоновых тел свыше 3 ммоль/л, рНметаболический ацидоз. В анализе мочи можно обнаружить глюкозурию и кетонурию. При проведении пробы по Зимницкому выявляется увеличение суточного диуреза (полиурия) и повышение удельного веса мочи. Инструментальная диагностика в виде УЗД, рентгенографии ОБП, ультрасонографии используется для исключения органических нарушений и определения других проявлений синдромальных патологий. При возможности проводится кариотипирование, генодиагностика с идентификацией дефектных генов.
Дифференциальный диагноз неонатального сахарного диабета осуществляется с гипергликемией новорожденных, гликозурией на фоне массивной инфузионной терапии, внутриутробными инфекциями, воспалительными заболеваниями ЦНС - менингитом и энцефалитом, почечным диабетом, инфекциями кишечного тракта, синдромом мальабсорбции, острыми хирургическими абдоминальными патологиями.
Лечение неонатального сахарного диабета
Терапевтическая тактика при перманентной и транзиторной формах неонатального сахарного диабета существенно отличается. Детям с персистирующим НСД показана заместительная инсулинотерапия, которая дополняется высококалорийным питанием. Терапевтическая схема подбирается индивидуально для каждого ребенка на основе чувствительности к инсулину и уровня глюкозы в крови. Как правило, применяют инсулины как короткого, так и длительного действия. В зависимости от присутствующей синдромальной патологии неонатального сахарного диабета проводится соответствующая коррекция. Например, при мутации гена FOXRЗ назначаются цитостатики, выполняется пересадка костного мозга, а при дефекте KCNJ11 вместо инсулинов используются препараты сульфанилмочевины. Заместительная инсулинотерапия показана на протяжении всей жизни.
У больных с транзиторной формой неонатального сахарного диабета инсулинотерапия используется только при высоких уровнях гликемии, эксикозе, выраженном нарушении общего состояния, дефиците массы тела и ее медленном наборе. На протяжении первых 6-12 месяцев потребность в сахароснижающих препаратах уменьшается, а затем пропадает - наступает полная ремиссия. Контроль над уровнем глюкозы крови и коррекция доз препаратов в зависимости от динамики НСД может проводиться каждые 7 дней или 1 раз в месяц у эндокринолога и педиатра или семейного врача.
Прогноз при транзиторной форме неонатального сахарного диабета благоприятный. Как правило, в возрасте от 6 месяцев до 1 года наступает полная клиническая ремиссия. У части детей в дальнейшем может наблюдаться нарушение толерантности к глюкозе. Также существует риск развития аутоиммунного диабета в возрасте 20-30 лет. Прогноз в отношении выздоровления при перманентной форме неонатального сахарного диабета неблагоприятный. Вне зависимости от присутствующих патологий ребенок будет вынужден пожизненно принимать инсулин. Прогноз для жизни при этой форме НСД сомнительный. Исход во многом зависит от наличия тех или иных генетических нарушений. При IPEX-синдроме большинство детей умирают в возрасте до 1 года от тяжелых форм сепсиса.
Специфической профилактики неонатального сахарного диабета не разработано. Неспецифические превентивные меры включают в себя медико-генетическое консультирование семейных пар с оценкой вероятности рождения ребенка с данной патологией. При высоком риске возникновения НСД у будущего ребенка возможно проведение амниоцентеза с последующим кариотипированием.
LADA-диабет ( Латентный аутоиммунный диабет взрослых )
LADA-диабет - это медленно прогрессирующее нарушение углеводного обмена аутоиммунного генеза, манифестирующее во взрослом возрасте. Симптомы аналогичны проявлениям сахарного диабета в целом: повышенная жажда, полиурия, поллакиурия, ощущение голода, постоянная усталость и сонливость. Характерна потеря веса. Диагностика проводится лабораторными методами, включает определение уровня глюкозы крови, НbА1с, С-пептида, антител к бета-клеткам, GAD, инсулину, тирозинфосфатазе. Лечение требует назначения инъекций инсулина, инсулиносенситайзеров, инкретинов.


Латентный аутоиммунный диабет взрослых (LADA-диабет) является распространенной, но недостаточно изученной формой сахарного диабета (СД). В отдельную группу его выделили австралийские диабетологи Т. Туоми и П. Зиммет в 1993 году. LADA-диабет имеет признаки как СД 1, так и с СД 2 типа: с первым его сближает аутоиммунный генез и необходимость в инсулинотерапии, со вторым - манифестация в зрелом возрасте (25-50 лет). В связи с этим его иногда называют «диабетом 1,5 типа», «инсулиннезависимым СД 1 типа». Распространенность латентного диабета в структуре СД варьирует от 1-2% среди азиатов до 4-13% среди европейцев. Несколько чаще болеют женщины.
В основе развития LADA-диабета лежит генетическая предрасположенность. Так, аллели HLA DRB1*04, DRB1*03, DQB1*0302 и комбинации DRB1*04-DQA1*0301, DRB1*04-DQB1*0302 наиболее часто встречаются у взрослых с аутоиммунным латентным СД. Кроме аллелей высокого риска, изучены и протективные (защитные) комбинации гаплотипов, которые делают течение заболевания менее агрессивным.
Другими значимыми способствующими факторами выступают полиморфные маркеры: Ala17Thr гена серинэстеразы цитотоксических Т-лимфоцитов (CTLA4), 23HphI гена инсулина (INS), R620W гена тирозин-фосфатазы лимфоидных клеток (PTPN22), rs7903146 гена транскрипционного фактора 7L2 (TCF7L2) и др.
Факторы риска
В семейном анамнезе больных чаще имеются указания на СД 2 типа у ближайших родственников. Также отмечается наличие других аутоиммунных заболеваний, как у самого больного, так и у его родных (тиреоидит Хашимото - у 25% пациентов, целиакия - у 19%). Не исключается, что LADA является частью аутоиммунного полигландулярного синдрома. У женщин, перенесших гестационный диабет, LADA развивается в четверти случаев.
В группе риска по развитию латентного СД находятся лица:
- имеющие низкую массу тела при рождении;
- имеющие избыточный вес в молодом возрасте;
- злоупотребляющие кофеин- и сахаросодержащими напитками, алкоголем, курением;
- страдающие гиподинамией.
Триггерами, вызывающими манифестацию, могут выступать вирусные инфекции (вирус Коксаки и др.), психоэмоциональный стресс.
Заболевание развивается вследствие разрушения островковых β-клеток поджелудочной железы аутореактивными цитотоксическими (СD8+) и эффекторным (СD4+) лимфоцитами. В крови больных LADA присутствуют специфические аутоантитела к панкреатической глутаматдекарбоксилазе, островковым клеткам ПЖ, реже - Ат к тирозинфосфатазе и инсулину. Генетически опосредованная аутоиммунная реакция приводит к постепенной деструкции и потере функциональной массы инсулинпродуцирующих клеток, снижению выработки инсулина и формированию гипергликемии.
В целом, патологический процесс протекает мягче, а прогрессирование инсулиновой недостаточности - медленнее, чем при классическом СД1. Существует корреляция между титром анти-GAD и темпами развития инсулинодефицита: чем выше уровень антител, тем раньше возникает потребность в экзогенном инсулине. Значимую роль в механизме развития LADA играет инсулинорезистентность, которая возникает под влиянием поведенческих факторов.
При патоморфологическом исследовании ПЖ в ранней стадии LADA отмечается воспалительная реакция отдельных островковых долек (инсулит), их лимфогистиоцитарная инфильтрация и деструкция, реже - гипертрофия. По мере прогрессирования диабета островки подвергаются атрофии и склерозированию.

В современной эндокринологии выделяют два типа LADA-диабета взрослых в зависимости от преобладания признаков СД1 или СД2:
- LADA 1 - дебютирует в молодом возрасте; для него характерны высокие титры антител, быстрая деструкция островковых клеток поджелудочной железы и ранняя потребность в инсулинотерапии;
- LADA 2 - развивается в более зрелом возрасте, прогрессирует медленно; у больных имеется повышенный ИМТ, метаболический синдром, дислипидемия.
Также описаны латентный аутоиммунный сахарный диабет у детей (LADC) и у юношей (LADY-like). Некоторые авторы считают все эти типы диабета разновидностями СД 1 типа.
Симптомы LADA-диабета
По своим проявлениям LADA напоминает другие формы диабета. Патогномоничные признаки включают чувство голода, повышенный аппетит (полифагию), частое мочеиспускание, увеличение диуреза (полиурияю), сухость во рту и неутолимую жажду (полидипсию). Больные отмечают потерю массы тела, постоянную усталость, головокружения, сухость и зуд кожи. При обследовании обнаруживаются гипергликемия и глюкозурия.
Дебют симптоматики приходится на четвертое десятилетие жизни. Как правило, заболевание развивается у лиц с пониженной или нормальной массой тела. Через 1-2 года после постановки диагноза пациентам с LADA требуется назначение инсулинотерапии.
У больных первой группы (LADA 1) отмечается повышенный уровень гликозилированного гемоглобина и липопротеидов низкой плотности, что является фактором риска атеросклеротического поражения сосудов сердца, головного мозга, периферических артерий. Позднее назначение инсулинотерапии сопряжено с более быстрым развитием сосудистых патологий. Типичные диабетические осложнения у пациентов с LADA возникают статистически чаще, чем при диабете 2 типа. Они включают диабетическую ретинопатию, нейропатию, нефропатию. Кетоацидоз не характерен (иногда развивается при LADA тип 1).
Скрытый аутоиммунный диабет взрослого типа часто ошибочно принимается за СД 2. Для точной верификации формы болезни требуется консультация опытного эндокринолога-диабетолога, проведение тщательного клинико-лабораторного обследования. Клиническими диагностическими критериями латентного диабета служат:
- возраст манифестации старше 30 лет;
- ИМТ ≤25 кг/м2;
- наличие аутоантител как маркера аутоиммунной активности;
- отсутствие зависимости от инсулина, по меньшей мере, в течение полугода после установления диагноза.
С наибольшей точностью подтвердить диагноз LADA помогают лабораторные тесты:
- Определение аутоантител. Наличие Ат-GAD65 у взрослых пациентов с развившимся диабетом является обязательным условием для диагностики латентного аутоиммунного СД. При этом чем выше титры Ат к GAD, тем быстрее в перспективе развивается инсулинодефицит. Также могут выявляться и другие варианты антител: чаще - ICA, редко - IA-2 и IAA.
- Исследование маркеров углеводного обмена. При диабете типа LADA повышены глюкоза крови, индекс инсулинорезистентности (но ниже, чем при СД2), гликированный гемоглобин. В моче может определяться глюкозурия. Базальная и стимулированная концентрация С-пептида снижена, что свидетельствует об абсолютном дефиците эндогенного инсулина.
- Другие исследования. HLA-генотипирование и определение субпопуляций лимфоцитов редко используется в клинической практике и обычно выполняется в научных целях.
Дифференциальная диагностика
Тщательная и взвешенная диагностика позволяет разграничить LADA и другие формы диабета:
- MODY-диабет;
- инсулинозависмый СД;
- инсулиннезависимый СД;
- вторичный СД.

Лечение LADA-диабета
Принципы терапии латентного диабета у взрослых аналогичны лечению СД1. В первую очередь больным объясняется важность модификации поведенческих факторов: соблюдение диеты, повышение физической активности. Сахароснижающие препараты при LADA не назначаются, поскольку они способствуют быстрому истощению β-клеток ПЖ.
Общепризнанным на сегодняшний день является как можно более ранний переход на инсулинотерапию, которая обеспечивает хороший контроль гликемии и продлевает функциональную активность β-инсулоцитов. В настоящее время наряду с инсулином считается обоснованным назначение препаратов тиазолидиндионов и инкретинов. Они оказывают протективный эффект на β-клетки и снижают потребность в инсулине.
Для предупреждения гипо- и гипергликемии пациентам необходимо проводить регулярный самоконтроль сахара крови, научиться самостоятельно осуществлять подкожное введение инсулина и корректировать его дозу с учетом сопутствующих факторов. Все данные следует вносить в дневник самоконтроля. Научиться этому можно, посещая школу диабета.
Экспериментальная терапия
В экспериментальных исследованиях определенный иммуномодулирующий эффект показало использование вакцины DiaPep277 на основе белков теплового шока. Также вызвать усиление эндогенной секреции инсулина при LADA удалось с помощью анти-CD3-моноклональных антител. В другом исследовании сообщается, что подкожные инъекции антигена GAD65 позволили увеличить базальную секрецию С-пептида. Все эти методы требуют дальнейшей оценки на предмет безопасности и долгосрочной эффективности.
Латентный диабет имеет более агрессивное течение, чем СД2, сопровождается быстрым развитием инсулиновой недостаточности и ранней потребностью во введении экзогенного инсулина. Однако грамотный и ответственный подход к своему здоровью позволяет научиться жить с LADA, снизить риск развития тяжелых системных осложнений.
Поскольку аутоиммунный диабет относится к категории генетически детерминированных заболеваний, меры его профилактики не выработаны. Вместе с тем, риск развития LADA можно уменьшить благодаря отказу от вредных зависимостей и пищевых привычек.
1. Современные клинико-биохимические аспекты медленно прогрессирующего диабета 1 типа (LADA)/ В.В. Скворцов, В.Г. Зайцев, К.Ю. Скворцов, А.В. Тумаренко// Поликлиника. - 2009 - №3.
2. Медленно прогрессирующий сахарный диабет типа (Lada)/ Иванов А.В., Сунцов Ю.И.// Сахарный диабет. - 2000.
3. Особенности течения латентного аутоиммунного диабета взрослых (LADA)/ А.О. Поздняк// Практическая медицина. - 2008. - 03(08).
4. Особенности развития латентного диабета взрослых (LADA)/ Тимакова А. А., Салтыков Б. Б.// Архив патологии. - 2019; 81(4).
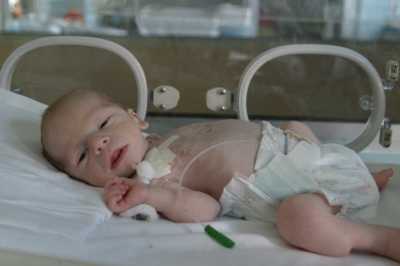
Неонатальный сахарный диабет (НСД) - это сахарный диабет, который был диагностирован в течение первых 6 месяцев жизни ребенка. Возраст начала диабета имеет принципиальное значение, т.к. только диабет развившийся именно до 6 месяца жизни является основным показанием для проведения ребенку молекулярно-генетического исследования.
Основные типы НСД
Транзиторный НСД чаще возникает в течение первых недель, а иногда и дней жизни ребенка. Характерны задержка внутриутробного развития, высокий уровень гликемии и значительная потребность в инсулинотерапии.
В возрасте 3-18 месяцев развивается ремиссия (т. е. исчезновение симптомов) заболевания, однако в старшем возрасте возможен рецидив СД,поэтому даже в случае отмены инсулинотерапии ребенок продолжает наблюдаться эндокринологом.
При перманентном (постоянном) НСД сахароснижающая терапия необходима на протяжении всей жизни ребенка. Реже встречаются синдромальные формы НСД, т.е. сочетание НСД с поражением других органов или систем
Когда можно заподозрить НСД?
В отличие от детей старшего возраста у которых первыми признаками СД являются жажда и частое обильное мочеиспускание (полиурия), наиболее постоянным признаком заболевания у грудных детей является отсутствие прибавки веса или потеря массы тела при адекватном режиме кормления ребенка. Реже родители отмечают появление "крахмальных" пятен на пеленках, липкой мочи, рецидивирующее течение дерматита в паховой области. Иногда НСД выявляется при диспансерном обследовании, например перед вакцинацией, или при сдаче анализов на фоне сопутствующих заболеваний.
Причины развития НСД?
НСД возникает в результате дефекта (мутаций) одного из генов, которые отвечают за нормальное развитие поджелудочной железы, синтез и работу инсулина. Заболевание может передаваться по наследству или возникает спонтанно (т.е. ребенок с НСД может родиться у родителей, не болеющих СД).При этом наиболее частыми причинами перманентного НСД являются мутации в генах KCNJ11, АВСС8 и в гене инсулина (INS). Нужно отметить, что у 25-30% пациентов с дефектами генов KCNJ11 и АВСС8 помимо НСД встречаются неврологические нарушения (эпилепсия, задержка психомоторного и речевого развития) - DEND или iDEND-синдром. Большинство случаев ТНСД связано с аномалиями хромосомы 6q24, реже встречаются дефекты генов KCNJ11, АВВС8 и INS.
Обязательно ли проведение молекулярно-генетического исследования ребенку с НСД?
Если ребенок заболел СД в первые 6 месяцев жизни, проведение генетического исследования обязательно, т. к. при выявлении мутаций в генах KCNJ11 или АВСС8 в большинстве случаев возможно назначение таблетированных сахароснижающих препаратов.
Нужно ли проводить генетическое исследование ребенку, заболевшему СД в 7-12 месяцев жизни, при отсутствии других критериев моногенного СД?
В возрастной группе 7-12 месяцев преимущественно встречается аутоиммунный СД1 типа, генетически обусловленные формы СД выявляются редко. Поэтому детям с дебютом СД от 7 до 12 месяцев жизни предварительно проводится исследование аутоиммунных маркеров СД1 типа. Если антитела отрицательные, решается вопрос о проведении молекулярно-генетического исследования (особенно при отягощенной наследственности по СД). Если антитела положительные, диагностируется СД1 типа и генетическое исследование не проводится.
Читайте также:
- Рентгенограмма, КТ, МРТ, УЗИ при миксоидной липосаркоме
- Как стать стервой? Секреты стервозности
- Противомалярийные средства при системной красной волчанке. Азатиоприн, циклофосфамид при СКВ
- Синдром Швахмана-Даймонда. Метафизариая хондродисплазия тип Мак-Кьюсика и гликогеноз
- Характеристика головокружения. Тип, длительность, провоцирующие факторы головокружения
