Обострение комбинированного порока сердца. Лечение сочетанного митрально-аортально-трикуспидального порока
Добавил пользователь Владимир З. Обновлено: 01.02.2026
Сочетанные (сложные) пороки сердца - врожденные или приобретенные аномалии сердца, при которых имеется одновременное поражение нескольких сердечных клапанов или сочетание нескольких анатомических дефектов. Проявления сочетанных пороков сердца зависят от преобладания в структуре порока того или иного анатомического дефекта, сочетания поражений и их взаимного влияния. Диагностика сочетанных пороков сердца основывается на данных эхокардиографии (в т. ч. фетальной), электрокардиографии, рентгенографии грудной клетки, аортографии, вентрикулографии, катетеризации полостей сердца. При сочетанных пороках сердца проводится консервативное лечение сопровождающих их гемодинамических нарушений (легочной гипертензии, сердечной недостаточности) или хирургическая коррекция (многоклапанное протезирование и др.).
Общие сведения
Сочетанные (сложные, многоклапанные) пороки сердца характеризуются одновременным поражением двух или трех сердечных клапанов и отверстий - митрального, трикуспидального, аортального и легочного. Теоретически допускается существование у одного пациента сразу восьми пороков сердца - митрального стеноза и митральной недостаточности, трикуспидального стеноза и трикуспидальной недостаточности, стеноза устья аорты и аортальной недостаточности, стеноза устья легочной артерии и недостаточности клапана легочной артерии. Однако такое множественное поражение в кардиологии встречается чрезвычайно редко.
Среди сложных приобретенных пороков сердца чаще встречается сочетанное поражение митрального и аортального клапанов (митрально-аортальный порок - 44%), митрального и трехстворчатого клапанов (митрально-трикуспидальный порок - 10%) и всех трех перечисленных клапанов (митрально-аортально-трикуспидальный порок - 11%).
Более редкими сочетаниями являются митрально-аортальная недостаточность, аортальная недостаточность в сочетании с комбинированным митральным пороком, комбинированный аортальный порок в сочетании с комбинированным митральным пороком и др. Вовлечение клапанов в патологический процесс может происходить одновременно или последовательно.
К сочетанным врожденным порокам сердца также относятся триада Фалло, тетрада Фалло, синдром Шона, аномалия Эбштейна, комплекс Эйзенменгера и др., при которых клапанные пороки сочетаются с дефектами перегородок и магистральных сосудов сердца.
Причины
Сложные врожденные пороки сердца формируются внутриутробно вследствие нарушения кардиогенеза. Аномалии сердечно-сосудистой системы плода могут развиваться при наличии следующих риск-факторов: токсикозов I триместра, заболеваний беременной женщины (краснуха, сахарный диабет), угрозы самопроизвольного прерывания беременности, случаев мертворождения в анамнезе, наследственной отягощенности по ВПС в данной семье и т. д. Тератогенным действием обладают некоторые лекарственные препараты, принимаемые в период беременности (талидомид, прогестагены, препараты лития, противосудорожные средства и др.), алкоголь, ионизирующая радиация.
Формирование сочетанных приобретенных пороков сердца чаще связано с перенесенным ревматизмом, системной красной волчанкой, бактериальным эндокардитом, атеросклерозом, травмой сердца. Сочетанные пороки сердца резко отрицательно влияют на гемодинамику, поскольку нарушения кровообращения, свойственные каждому изолированному пороку, при их сочетании суммируются, приводя к быстрому развитию декомпенсации.
Симптомы сочетанных пороков сердца
Клиническая картина сочетанных пороков сердца полиморфна и определяется превалированием симптомов одного дефекта над другим или их взаимным усилением. В некоторых случаях проявления одного порока могут сглаживаться компенсирующим влиянием другого.
Так, при митрально-аортальном пороке с преобладанием стеноза клиническую картину определяют признаки митрального стеноза - одышка, сердцебиение, ощущения перебоев в работе сердца, кровохарканье, обусловленное легочной гипертензией. При физикальном обследовании больных с сочетанным митрально-аортальным пороком сердца выявляются акроцианоз, митральный румянец, феномен «кошачьего мурлыканья». Развитие левожелудочковой недостаточности сопровождается приступами сердечной астмы и отеком легких.
Доминирование в течении порока стеноза устья аорты более благоприятно - такой сочетанный порок сердца длительнее остается компенсированным. Наличие в клинике сочетанного порока сердца приступов головных болей, головокружения, кратковременных обморочных состояний заставляет думать о превалировании аортальной недостаточности.
Сочетанный митрально-трикуспидальный порок сердца с преобладанием с недостаточности трехстворчатого клапана характеризуется бледностью кожных покровов с желтушным оттенком, выраженным акроцианозом, одышкой, набуханием и пульсация вен шеи, ранним развитием сердечной недостаточности. Проявлениями митрально-аортально-трикуспидального порока сердца служат распространенной цианоз, артериальная гипотония, стойкое увеличение печени, отеки поясницы и нижних конечностей, гидроторакс, асцит.
В целом сочетанные пороки сердца протекают тяжелее, чем изолированные. Частыми причинами гибели больных с приобретенными сочетанными пороками сердца становятся сердечно-сосудистая недостаточность, тромбоэмболии, пневмонии.
По данным отечественных кардиологов и кардиохирургов (А. Горбачевский, Л. Бокерия), 14% детей, рожденных с тяжелыми сочетанными пороками сердца, умирает в первую неделю жизни, 25% - в первый месяц, 40% - в течение первого года жизни. Подобная статистика свидетельствует о необходимости проведения тщательного пренатального скрининга, выявления ВПС у плода, принятия взвешенного решения о целесообразности пролонгирования или искусственного прерывания беременности.
Диагностика сочетанных пороков сердца
Диагностика сочетанных пороков сердца сложна ввиду взаимного наслоения различных клинических симптомов. Первичную информацию об имеющемся пороке сердца кардиолог получает при осмотре больного, перкуссии и аускультации сердца.
Дальнейший диагностический поиск, необходимый для дифференциальной диагностики сочетанных пороков сердца, включает проведение инструментального обследования. Электрокардиография и суточное ЭКГ мониторирование позволяют выявить признаки гипертрофии сердечной мышцы, имеющиеся нарушения сердечного ритма. С помощью фонокардиографии регистрируются и оцениваются тоны и шумы в сердце, косвенно свидетельствующие о поражении клапанного аппарата.
По рентгенограмме при сочетанных пороках сердца нередко визуализируется гипертрофия миокарда, расширение камер сердца, застойные явления в легких и т. д. Наиболее информативным видом диагностики сочетанных пороков сердца служит эхокардиография с допплеркардиографией, дающая четкое представление о состоянии клапанного аппарата, наличии дефектов перегородок, патологической внутрисердечной гемодинамики.
МСКТ или МРТ сердца позволяют рассмотреть послойное пространственное изображение структур органа, что является особенно ценным для диагностики сочетанных пороков. Более точная топическая и дифференциальная диагностика сочетанных пороков сердца осуществляется с помощью специальных методов исследования - вентрикулографии, аортографии, зондирования полостей сердца, флебографии. Пациентам с сочетанными пороками сердца и ИБС требуется проведение коронарографии.
Лечение сочетанных пороков сердца
В лечении сочетанных пороков сердца применяются консервативные медикаментозные и радикальные хирургические методы. Лекарственная терапия направлена, главным образом, на коррекцию сердечной недостаточности (диуретики, сердечные гликозиды), профилактику тромбоэмболических осложнений (антикоагулянты), улучшение метаболизма сердечной мышцы (инозин, препараты калия), устранение аритмий (β-адреноблокаторы и др.). Лечебные мероприятия при сочетанных пороках сердца касаются также основного заболевания, в связи с чем проводятся курсы противоревматической терапии, профилактики инфекционного эндокардита и т. д.
Кардиохирургическое вмешательство при сочетанных пороках сердца противопоказано при диффузном кардиосклерозе, эмфиземе легких, гепатите, тяжелом гломерулонефрите, обострении ревмокардита, злокачественных опухолях. Для сложных врожденных пороков сердца разработаны одномоментные или поэтапные способы радикальной коррекции.
Прогноз и профилактика сочетанных пороков сердца
Прогноз естественного течения сочетанных пороков сердца крайне неблагоприятен. Пятилетняя выживаемость при многоклапанных пороках составляет 35,5 - 44,5%, десятилетняя - 6-9,6%. Результаты операций при сочетанных пороках сердца хуже, чем при изолированном поражении одного из клапанов. Тем не менее, послеоперационная 5-летняя выживаемость довольно высока - 72 %.
Профилактика сочетанных пороков сердца заключается в исключении тератогенных воздействий, предупреждении первичного и возвратного ревмокардита и септического эндокардита. Больные с сочетанными пороками сердца должны находиться в постоянном поле зрения кардиолога, ревматолога, кардиохирурга; получать рациональную медикаментозную терапию.
Митрально-трикуспидальный порок
Митрально-трикуспидальный порок - сочетанный порок сердца, характеризующийся поражением левого и правого предсердно-желудочковых клапанов. Клинические проявления митрально-трикуспидального порока характеризуются одышкой, кровохарканьем, приступами сердечной астмы, болями в области сердца, цианозом кожных покровов, пульсацией вен шеи, в поздних стадиях - увеличением печени, асцитом. Диагностический алгоритм, направленный на выявление поражения клапанов, включает проведение и оценку данных ЭКГ, ФКГ, ЭхоКГ, рентгенографии, вентрикулографии, катетеризации полостей сердца. Радикальным методом лечения митрально-трикуспидального порока служит кардиохирургическое вмешательство (комиссуротомия, пластика, протезирование клапанов).
Митрально-трикуспидальный порок - многоклапанный атриовентрикулярный порок сердца. Сочетанное поражение двухстворчатого и трехстворчатого предсердно-желудочковых клапанов встречается в кардиологии чаще, чем изолированные приобретенные пороки сердца (митральный стеноз, митральная недостаточность, трикуспидальный стеноз, трикуспидальная недостаточность). Среди сочетанных пороков сердца возможны другие сочетания двух- и трехклапанных поражений: митрально-аортальный, аортально-трикуспидальный, митрально-аортально-трикуспидальный пороки.
Митральный порок сопровождается органическим трикуспидальным пороком примерно в 15% наблюдений, а у большинства пациентов с митральным пороком в поздних стадиях обнаруживается относительная (функциональная) недостаточность трехстворчатого клапана. Возможно сочетание комбинированного митрального порока со стенозом или недостаточностью трехстворчатого клапана.
Причины митрально-трикуспидального порока
Основными причинами органического поражения предсердно-желудочковых клапанов служат ревматизм (в 90% случаев), затяжной бактериальный эндокардит, скарлатина, травмирование клапанов. Повреждение трехстворчатого клапана обычно развивается позднее митрального стеноза или недостаточности вследствие упорных, рецидивирующих ревматических атак.
Трикуспидальный стеноз, сочетающийся с митральным пороком, уменьшает проявления последнего, поскольку стенотическое сужение ограничивает гиперволемию малого круга кровообращения. Напротив, сочетание трикуспидальной недостаточности и митрального порока способствует быстрому развитию недостаточности правого желудочка из-за его дополнительной нагрузки легочной гипертензией.
Патогенез
Митрально-аортально-трикуспидальный порок диагностируется у 7-8 % больных с ревматическими пороками сердца. Тройное клапанное поражение существенно влияет на гемодинамику, т. к. обусловливает наличие трех барьеров на пути кровотока:
- стеноза устья аорты, сопровождающегося гемодинамической перегрузкой левого желудочка (в известной мере объемную перегрузку ЛЖ уменьшают стеноз правого и левого предсердно-желудочковых отверстий);
- стеноза левого атриовентрикулярного отверстия, предрасполагающего к венозному застою в малом круге кровообращения (эти явления сдерживаются малым притоком крови в правые отделы сердца вследствие стеноза правого предсердно-желудочкового отверстия);
- стеноза правого атриовентрикулярного отверстия, вызывающего перегрузку правого предсердия.
Симптомы митрально-трикуспидального порока
Ведущими в картине митрально-трикуспидального порока выступают признаки поражения митрального клапана: одышка, тахикардия, плохая переносимость физической нагрузки, кашель, кровохарканье, «митральный румянец», боли в грудной клетке. Возможно развитие ночных приступов сердечной астмы и отека легких. Часто возникают предсердные аритмии - экстрасистолия, пароксизмальная тахикардия, трепетание предсердий, мерцательная аритмия.
Типичными симптомами трикуспидального порока служат признаки правожелудочковой недостаточности: слабость, акроцианоз, желтушность кожных покровов и склер, пульсация шейных вен, боль и тяжесть в правом подреберье вследствие гепатомегалии, отеки, правосторонний гидроторакс, асцит. Клиника тройного стеноза разнообразна, однако чаще в ней преобладают симптомы митрального или митрально-трикуспидального порока и крайне редко признаки аортального стеноза (головокружение, головные боли, кратковременные обмороки).
Диагностика митрально-трикуспидального порока
Распознавание многоклапанных пороков чрезвычайно сложно и требует внимательного анализа жалоб и анамнеза больных, тщательного и последовательного физикального обследования сердечно-сосудистой системы, применения комплекса инструментальных методов (ЭКГ, фонокардиографии, сфигмографии, ЭхоКГ, рентгенографии). В сложных случаях для диагностики порока прибегают к методам зондирования полостей сердца и вентрикулографии.
Опорным пунктом в постановке диагноза митрально-трикуспидального порока служит наличие длительного ревматического анамнеза. Поэтому диагностика митрально-трикуспидального порока должна проводиться совместными усилиями кардиолога, кардиохирурга и ревматолога.
Лечение митрально-трикуспидального порока
Лечение многоклапанных пороков сердца при отсутствии противопоказаний - оперативное. Кардиохирургическое вмешательство нецелесообразно и опасно при тяжелой сердечной недостаточности, не корригируемой медикаментозной терапией, вторичных патологических изменениях в почках, печени и других органах.
Выбор хирургического метода зависит от характера органического поражения (стеноз, недостаточность), преобладания того или иного порока. В зависимости от этого оперативная коррекция многоклапанных пороков может проводиться одномоментно или поэтапно. При митрально-трикуспидальном пороке применяют различные виды операций - одинарную, двойную или тройную комиссуротомию (при стенозе), пластику митрального и/или пластику трикуспидального клапана, протезирование митрального клапана и/или протезирование трикуспидального клапана (при недостаточности), а также комбинированные хирургические решения.
Прогноз и профилактика митрально-трикуспидального порока
Естественное течение многоклапанных пороков сердца менее благоприятно, чем изолированных поражений клапанов. Наиболее неблагоприятным по течению и прогнозу является тройной митрально-аортально-трикуспидальный порок, особенно с преобладанием трикуспидального стеноза.
В отсутствие специализированной кардиохирургической помощи 5-летняя выживаемость при митрально-трикуспидальном пороке сердца составляет 35,5%, 10-летняя - 6%. Хирургическое лечение многоклапанных пороков является весьма эффективным и сопровождается хорошими отдаленными результатами.
В целях предупреждения формирования многоклапанного порока необходимо проведение профилактики повторных ревматических атак, диспансеризация пациентов с изолированными пороками сердца и их своевременная коррекция.
Митрально-аортальный порок
Митрально-аортальный порок - сложное сочетанное поражение митрального и аортального клапанов, преимущественно проявляющееся двойным стенозом или стенозом одного клапана и недостаточностью другого. Митрально-аортальный порок проявляется одышкой, цианозом, сердцебиением, перебоями, ангинозными болями, кровохарканьем. Диагностика митрально-аортального порока основывается на аускультативных, электрокардиографических, эхокардиографических, рентгенологических данных. Оперативное лечение митрально-аортального порока может заключаться в выполнении комиссуротомии, клапаносохраняющей коррекции или протезирования клапанов.
Митрально-аортальный порок - сочетанный порок сердца, характеризующийся различными комбинациями поражения клапанного аппарата и подклапанных структур левого предсердно-желудочкового комплекса и аорты. Изолированные поражения митрального и аортального клапанов (митральная недостаточность, митральный стеноз, аортальная недостаточность, стеноз устья аорты) встречаются в кардиологии реже, чем сочетанные. Среди приобретенных пороков сердца митрально-аортальный порок составляет около 10%.
Митрально-аортальный порок может выражаться различными анатомическими вариантами:
- митральным стенозом и стенозом устья аорты
- митральным стенозом и аортальной недостаточностью
- митральной недостаточностью и стенозом устья аорты
- митральной недостаточностью и недостаточностью клапана аорты
- сочетанным митральным пороком и аортальной недостаточностью
- сочетанным митральным (с преобладанием стеноза левого атриовентрикулярного отверстия) и сочетанным аортальным (с преобладанием недостаточности клапана аорты) пороками и др.
Причины и патогенез митрально-аортального порока
Сочетанный митрально-аортальный порок почти всегда имеет ревматическую этиологию. Как правило, формирование аортального порока происходит позднее митрального и связано с повторными атаками ревматического эндокардита и миокардита. В более редких случаях множественное поражение клапанов может возникать вследствие атеросклероза аорты или септического эндокардита.
Нарушения гемодинамики при митрально-аортальном пороке в значительной мере определяются преобладанием одного из пороков; при этом может иметь место их взаимное усиливающее или ослабляющее влияние. Так, в случае комбинации аортального стеноза с недостаточностью митрального клапана, последняя имеет более тяжелое течение, поскольку увеличивается регургитация крови и объемная перегрузка левого желудочка и предсердия. Поэтому такой вариант митрально-аортального порока протекает особенно тяжело и быстро приводит к развитию сердечной недостаточности.
При сочетании митрального и аортального стенозов гиперфункция и гипертрофия левого желудочка выражены меньше, чем при изолированном стенозе устья аорты, поскольку митральный стеноз уменьшает объемную нагрузку на левый желудочек. Течение данного варианта митрально-аортального порока аналогично таковому при митральном стенозе - преобладают симптомы легочной гипертензии.
Преобладание митрального стеноза нивелирует признаки аортальной недостаточности и наоборот, более выраженная аортальная недостаточность затрудняет распознавание митрального порока. Комбинация аортальной недостаточности и недостаточности митрального клапана вызывает гемодинамические нарушения, неблагоприятные для левых отделов сердца и т. д.
Симптомы митрально-аортального порока
Клиническая картина сочетанного митрально-аортального порока зависит характера нарушений гемодинамики, обусловленных преобладанием одного из пороков. Митрально-аортальный порок с преобладанием митрального стеноза характеризуется одышкой, тахикардией, аритмиями, кровохарканьем, связанным с развитием застойных явлений в малом круге и легочной гипертензией. Объективными признаками служат акроцианоз, «митральный румянец», аускультативный феномен «кошачьего мурлыканья» над верхушкой сердца. Для митрально-аортального порока типично смещение верхушечного толчка влево и вниз, что несвойственно изолированному поражению митрального клапана.
В случае преобладании в структуре митрально-аортального порока аортального стеноза развивается быстрая утомляемость, мышечная слабость, ощущения сердцебиений, приступы стенокардии и сердечной астмы. Митрально-аортальный порок с преобладанием аортальной недостаточности протекает с головокружениями, приступами головных болей, преходящими нарушениями зрения, артериальной гипотонией, обмороками. Доминирование в клинике митрально-аортального порока недостаточности митрального клапана выражается развитием одышки, сердцебиения, мерцательной аритмии, ангинозных болей, кашля с кровохарканьем, акроцианоза и т. д.
Диагностика и лечение митрально-аортального порока
Диагностика и лечение митрально-аортального порока осуществляется при согласованном взаимодействии кардиолога, кардиохирурга и ревматолога. Диагноз митрально-аортального порока ставится на основании выявления признаков каждого порока в отдельности. С этой целью проводится тщательное физикальное обследование (аускультация, перкуссия сердца) и комплексная инструментальная диагностика, включающая электрокардиографию, фонокардиографию, рентгенографию грудной клетки, ЭхоКГ, левую вентрикулографию, зондирование полостей сердца, коронарографию и др.
Консервативная терапия в отношении митрально-аортального порока малоэффективна. Лечебно-профилактические мероприятия проводятся до и после операции, а также больным, не подлежащим хирургическому лечению, с целью предупреждения или уменьшения декомпенсации кровообращения, предупреждения возможных осложнений. При митрально-аортальном пороке необходима правильная организация физической активности и трудовой деятельности, лечение интеркуррентных заболеваний.
Медикаментозная терапия митрально-аортального порока включает назначение сердечных гликозидов, антиаритмических средств, диуретиков, антикоагулянтов, антагонистов кальция, периферических вазодилататоров, ЛФК, кислородной терапии.
Вопрос о хирургическом лечении митрально-аортального порока решается, исходя из индивидуальных показателей гемодинамики и степени органического поражения клапанов. При митрально-аортальном пороке могут выполняться различные типы и сочетания хирургических вмешательств: протезирование аортального и/или митрального клапана (многоклапанное протезирование); протезирование одного клапана в сочетании с клапаносохраняющей коррекцией другого; пластика аортального клапана и пластика митрального клапана; закрытая или открытая комиссуротомия (вальвулотомия) и др.
Поскольку аортальным порокам часто сопутствует нарушение проходимости венечных артерий, грозящее развитием инфаркта миокарда, в некоторых случаях одновременно выполняется аортокоронарное шунтирование стенозированных артерий.
Прогноз митрально-аортального порока
Наилучших результатов по коррекции митрально-аортального порока удается достичь при раннем проведении операции и отсутствии тяжелых дистрофических изменений миокарда. При митрально-аортальных пороках ревматической этиологии пациенты должны пожизненно наблюдаться ревматологом и получать превентивную противоревматическую терапию. Больным с искусственными клапанами сердца показан прием антикоагулянтов непрямого действия под контролем протромбинового индекса крови.
Течение митрально-аортального порока зависит от степени выраженности клапанного поражения и скорости развития недостаточность кровообращения. Нередко пациенты с сочетанным пороком доживают до пожилого возраста и погибают от присоединившегося атеросклероза коронарных артерий.
Комбинированный и сочетанный пороки: что это такое, какие причины и в чем разница?
Заболевания сердечно-сосудистой системы редко бывают изолированными, поскольку при нарушениях страдает весь механизм кровообращения. Развитие клапанных пороков на фоне ревматизма, патологии соединительной ткани или других инфекционных заболеваний из-за длительного периода хронического течения ведет к повреждению близлежащих структур с формированием комплексного нарушения. Наибольшие трудности в диагностике и выборе адекватного лечения вызваны сочетанными и комбинированными пороками сердца.
Что такое комбинированный порок сердца и чем он отличается от остальных видов?
В кардиологической практике принято различать понятия приобретенных (ППС) и врожденных пороков сердца (ВПС):

- Врожденный порок развивается во время внутриутробного развития или родов, и характеризуется дефектами перегородок между камерами сердца, а также отхождением магистральных сосудов и дополнительными шунтами (например, боталлов проток);
- ППС — это исключительно повреждение клапанного аппарата, что возникает на фоне сопутствующих системных или сердечно-сосудистых заболеваний.
Существует два варианта приобретенных клапанных пороков в зависимости от анатомического основания нарушенной гемодинамики: стеноз (сужение просвета из-за отложения солей кальция или замещение плотной соединительной тканью) и недостаточность (неполное смыкание створок).
Диагностика изолированного повреждения не вызывает трудности при объединении клинического осмотра и данных эхокардиографии (Эхо-КГ). Однако отягощенный соматический анамнез способствует развитию комбинированных вариантов.
Комбинированный порок сердца - сочетание двух форм нарушения в одной клапанной структуре (комбинированный митральный порок, при котором присутствуют данные о стенозе и о недостаточности), лечение которого подразумевает операцию по установке искусственного клапана.
Необходимо отличать данное понятие от сочетанного варианта порока. Последний представляет собой одновременное или постепенное поражение нескольких структур клапанного аппарата (например, митрально-аортальный стеноз).
В клинической практике нет единого мнения о применении данных терминов, поэтому допускается использование обоих вариантов с детализацией диагноза в скобках.
Сочетанный дефект и его вариант с преобладанием стеноза
Наличие комплексного поражения подразумевает неоднородность клинической картины и отсутствие специфических жалоб. Диагноз устанавливается по признакам изолированного нарушения, поэтому выделяют такие варианты сочетанного порока:
- С преобладанием стеноза. При поражении митрального клапана больные жалуются на одышку и сердцебиение, которые прогрессивно нарастают. Границы сердца преимущественно смещаются вверх и вправо (за счет левого предсердия).
- С преобладанием недостаточности. Аортальный порок отличается видимой пульсацией сосудов (как сонных артерий, так и яремных вен), частым быстрым и высоким сердцебиением. Границы относительной тупости сердца смещены вниз и влево, расширение сосудистого пучка происходит преимущественно за счет аорты.
- Без явного преобладания. Симптомы и результаты дополнительных методов исследований выражены в одинаковой степени.
Сочетанный аортальный порок сердца с преобладанием стеноза характеризуется признаками обеих патологий, однако специфической чертой является слабый, медленный и редкий пульс, а также снижение артериального давления, преимущественно систолического (верхнего).
Появление аускультативных особенностей и смещения границ сердца также может быть признаком других патологий:
- Бактериального эндокардита, который сопровождается выраженными симптомами интоксикации, высокой температурой, а при анализе данных ЭХО определяются гнойные поражения и наросты на клапанах.
- Острая ревматическая лихорадка - заболевание, вызванное работой токсинов бета-гемолитического стрептококка в крови. Отмечается высокой температурой, кольцевидной эритемой (покраснение), хореей (непроизвольным сокращением мышц), а также признаками повреждения сердечной мышцы.
- Травматическое повреждение (отрыв хорды), при котором развивается недостаточность митрального клапана. Для диагностики данного состояния играет роль опрос больного и данные эхокардиографии.
- Гипертрофическая и дилатационная кардиомиопатии - заболевания, характеризующие увеличением размеров полостей сердца и формированием клапанной недостаточности. Причины патологий не до конца изучены, симптомы сердечной недостаточности нарастают с высокой скоростью, и чаще всего лечение не эффективно.
Диагностика
Возникающие нарушения гемодинамики имеют неблагоприятный прогноз для жизни и здоровья пациента. Опасность патологии заключается в том, что часть крови, которая должна пройти через суженое пространство в системный кровоток направляется в вышерасположенные камеры. Данное явление вызывает хроническую гипоксию всех органов и тканей, а также чрезмерную физическую нагрузку на сердечную мышцу.
Диагностика сочетанных пороков сердца проводится с помощью следующих исследований:
- Аускультация с помощью стетофонендоскопа или записи фонокардиограммы, выделяются дополнительные звуки сердца, характерные для каждой из патологий. Например, при повреждении клапана аорты: систолический шум во второй точке аускультации и диастолический на верхушке.
- Рентгенография органов грудной клетки. Вызванные пороками процессы изменения миокарда и повышение давления в магистральных сосудах ведут к искажению сердечной тени. Отмечается выраженность отдельных дуг справа (правое предсердие и желудочек) или слева (аорта, легочной ствол, левое предсердие, левый желудочек).
- Электрокардиограмма (ЭКГ): регистрация возникновения и проведения электрических импульсов по миокарду с помощью датчиков, расположенных на грудной клетке и конечностях. Развитие гипертрофии и выраженной дилатации (расширения) камер сердца способствует появлению аритмий, которые требуют специального лечения.
- Эхокардиография (эхо-КГ) - ультразвуковой метод осмотра внутренних структур и движения крови в камерах сердца в разные фазы. С помощью исследования устанавливается диаметр отверстия, факт наличия клапанного повреждения, степень регургитации (обратного заброса крови) и скорость кровотока.
Для верификации диагноза используют процедуры катетеризации сердца и вентрикулографии (рентгенографического исследования с внутривенным введением контрастного вещества). Данные методы позволяют измерить значение давления в камерах сердца и магистральных сосудах, размеры полостей и выраженность регургитации.
Выводы
Для подготовки материала использовались следующие источники информации.
Порок митрального клапана: что это такое, основные виды и методы лечения
Кардиальные пороки являются достаточно распространенной нозологией и частота их составляет в среднем 4 - 5 человек на 1000 населения. Среди всех органических поражений сердца на долю приобретенных и врожденных деформаций клапанов приходится 20% и 2% соответственно. Наиболее часто поражается митральный клапан - около 80% всех пороков. Своевременное выявление дефектов проблемы является одной из актуальных проблем современной медицины с учетом высокой летальности при данной патологии.
Строение митрального клапана
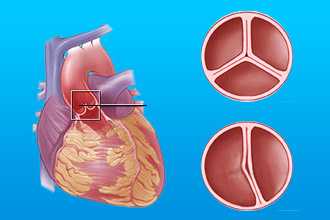
Левый предсердно - желудочковый клапан представляет собой сложный анатомический комплекс, в состав которого входят створки, папиллярные мышцы, сухожильные хорды, а также соединительнотканное кольцо, соединяющее левое предсердие и левый желудочек. Створки митрального клапана (передняя и задняя) состоят из фиброзной ткани, их поверхность представлена продолжением эндокарда. В норме это две тонкие структуры, поэтому митральный клапан еще называют двустворчатым.
В фазу диастолы створки провисают вниз и кровь из левого предсердия поступает в левый желудочек. В фазу систолы, при сокращении, они поднимаются и закрывают левое атриовентрикулярное отверстие, тем самым препятствуя обратному забросу крови.
Виды нарушений и причины их возникновения
Митральный порок сердца - это группа врожденных либо приобретенных аномалии и дефектов клапанного аппарата, расположенного между левым предсердием и левым желудочком, которые нарушают внутрисердечную и общую гемодинамику, что собственно препятствует адекватному кровоснабжению внутренних органов с возможным развитием сердечной недостаточности.
Причины врожденных пороков сердца:
- патологии беременности (инфекции, хронические заболевания матери, прием лекарственных средств, радиация);
- генетические нарушения (хромосомные мутации);
- нарушение дифференциации соединительной ткани.
Этиологией приобретенных митральных пороков являются:
- острая ревматическая лихорадка - ревматизм (в 85% случаев);
- инфекционный эндокардит;
- атеросклероз;
- сепсис;
- системные дефекты соединительной ткани (склеродермия, ревматоидный артрит с поражением внутренних органов).
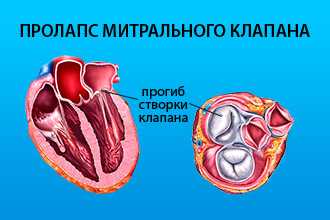
Порок митрального клапана (ПМК) представляет собой:
- стеноз - cужение левого атриовентрикулярного отверстия вследствие сращения двустворчатого клапана, что препятствует нормальному току крови из левого предсердия в желудочек;
- недостаточность - неполное закрытие митрального отверстия из-за дефекта клапана и подклапанных структур, что сопровождается регургитацией крови из левого желудочка в предсердие.
К сожалению, зачастую в современной практике встречается комбинированный митральный порок сердца. При нем происходит сочетание стеноза с недостаточностью в различных вариантах преобладания одного порока над другим.
По степени тяжести выделяют дефект первой, второй и третей степени. Их разница заключается в выраженности обратного заброса в случае недостаточности (или сужения при стенозе), что обуславливает сложность клинических проявлений (соответственно, 1 степень самая легкая, 2 и 3 — более усугубленнные)
Комбинированный митральный порок
Длительное повреждение структуры митрального клапана с перестройкой мышечного каркаса сердца ведет к развитию комплексных нарушений.
Особенности комбинированного митрального порока:
стеноз: во время сокращения предсердий не вся кровь попадает в желудочек из-за суженного просвета;
недостаточность (регургитации): створки клапана не полностью смыкаются во время систолы желудочков, и часть крови попадает в предсердие;
сочетание феноменов ведет к накоплению жидкости в верхней камере, растягивании стенки и развитию сердечной недостаточности с отеком легких.
Клиническая характеристика заболевания — два патологических шума в области проекции двухстворчатого клапана, характерных для обоих пороков.
Ревматический митральный порок
Перенесенная в детстве острая ревматическая лихорадка - одна из основных причин развития клапанных пороков (чаще всего митрального и аортального) у взрослых людей.
Механизм развития патологии связан со стрептококковой инфекцией. После попадания возбудителя в организме вырабатывается иммунный ответ с выработкой специфических антител (нейтрализующих белков).
Однако, антигенное строение бактерии по белковой структуре «похоже» на ткани эндокарда, поэтому действие антител направлено на разрушение не только инфекционного возбудителя, но и собственных тканей клапанного аппарата сердца.
Симптомы, признаки и основные жалобы пациентов
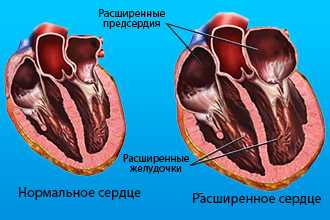
Клиническая картина заболевания зависит от вида самого порока, степени нарушений внутрисердечной и системной гемодинамики, длительности патологического процесса и уровня проблем со стороны других органов и систем.
В стадии компенсации, которая протекает без признаков сердечной недостаточности, пациенты не жалуются на свое самочувствие и длительное время могут не попадать в поле зрения врача. И уже только при развитии декомпенсации появляются следующие жалобы и признаки:
- одышка - связана с повышением давления в малом круге кровообращения (МКК);
- кровохарканье - вследствие пропотеванияформенных элементов крови при выраженном застое в венах МКК;
- тупые кардиалгии;
- перебои в работе кардиальной системы - сердцебиения, аритмии, фибрилляция предсердий, экстрасистолы.
Сочетанный (не комбинированный) порок митрального клапана очень быстро декомпенсируется, в результате чего к нему присоединяется застой крови в большом круге кровообращения, что клинически проявляет себя набуханием шейных вен, тяжестью в правом подреберье и увеличением печени (гепатомегалия), отеками нижних конечностей.
Для того чтобы поставить диагноз какой-либо патологии митрального клапана, следует в комплексе оценить жалобы пациента, данные опроса (возможно перенесенный ранее ревмокардит), объективного осмотра (аускультации) и дополнительных исследований.
Внешний вид больного, у которого есть ревматический порок митрального клапана, имеет следующие признаки:
- типичный пациент имеет астеническое телосложение с неразвитой мышечной массой и холодными верхними конечностями;
- цианоз губ, подбородка, носа, ушей в сочетании с ярким синюшно — розовым румянцем на щеках и бледностью вокруг глаз (из-за расширения сосудов кожи и длительной гипоксемии).
Аускультативная картина митральных пороков достаточно яркая и грамотный специалист, владеющий этим методом, без труда сможет заподозрить данную патологию.
Результаты инструментальных обследований
Электрокардиография (ЭКГ) помогает выявить утолщение или повреждение миокарда, обнаружить изменение размеров полостей, верифицировать аритмии.
Рентген грудной полости — важен для диагностики дилатации полостей сердца и тяжести поражения бронхо-легочного дерева.
Однако «золотым стандартом» для выявления пороков сердца является эхокардиография. Ценность ультразвукового исследования определяется тем, что оно позволяет не только выявить степени сужения либо расширения атриовентрикулярного отверстия, оценить анатомию самих клапанов, а и дает данные о внутрисердечном кровообращении.
Лечение и последующее наблюдение больного
Основные цели терапии больных с пороками митрального клапана заключаются в облегчении общего состояния, увеличении качества и продолжительности жизни. На сегодняшний день лечение проводится комплексно, включая как прием медикаментов, так и хирургические процедуры.
Рекомендованы следующие группы препаратов: β-адреноблокаторы, ингибиторы АПФ, диуретики, нитраты, антикоагулянты.
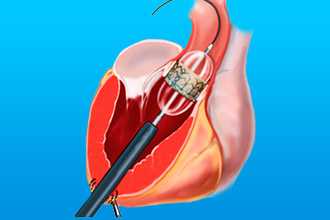
При наличии показаний к оперативному вмешательству применяют:
- Чрескожную баллонную вальвулопластику.
- Открытую комиссуротомию.
- Протезирование клапана.
Конкретную индивидуальную схему лечения и вид хирургической коррекции определяет только специалист, учитывая тип порока, степень развития, данные инструментальных исследований.
Безусловно, в дальнейшем пациент должен постоянно находиться под контролем специалистов, регулярно проходить периодические осмотры и тщательно выполнять врачебные рекомендации.
Очень важно проводить своевременную профилактику рецидивов ревматизма, которая осуществляется пожизненным применением бензилпенициллина.
Выводы
Патология митрального клапана может встречаться у людей любого возраста и часто приводит к развитию грозных осложнений, вплоть до летального исхода. Своевременное выявление данной патологии с последующим адекватным современным лечением может существенно увеличить продолжительность жизни пациентов и улучшить прогноз на выздоровление.
Читайте также:
- Рентгеновская решетка. Подбор напряжения рентгеновской трубки
- Семейный аденоматозный полипоз толстой кишки
- Гистиоцитоз. Виды гистиоцитоза.
- Рекомендации по анализу рентгенограммы пяточной кости в боковой проекции (медиолатеральной)
- Болезни сопровождающиеся резким системным головокружением. Причины единичных головокружений
