Операция при грыже живота. Принципы операций при грыжах. Этапы операции при грыже.
Добавил пользователь Евгений Кузнецов Обновлено: 01.02.2026
Операция при грыже живота должна быть радикальной, по возможности простой и наименее травматичной. При этом нужно учитывать, что если при большинстве неосложненных грыж брюшной стенки (паховых, пупочных и т. д) можно добиться хороших результатов с помощью сравнительно простых способов закрытия грыжевых ворот, то при некоторых формах (послеоперационных, рецидивных) приходится использовать сложные технические приемы, включая реконструктивные и пластические. Залогом успеха грыжесечения является знание топографии.
Операция грыжесечения состоит из трех этапов:
1) доступ к грыжевым воротам и грыжевому мешку;
2) обработка и удаление грыжевого мешка;
3) устранение дефекта брюшной стенки (закрытие грыжевых ворот).
К доступам предъявляются следующие требования: простота и безопасность; возможность широкого обзора грыжевого канала или грыжевого отверстия. При этом доступ должен учитывать состояние тканей в области грыжевых ворот (воспалительные очаги, рубцы).
Обработка и удаление грыжевого мешка составляют второй этап операции. Этот этап слагается из нескольких последовательных приемов:
1. Тщательное выделение париетальной брюшины, составляющей грыжевой мешок, из окружающих тканей, что особенно важно в областях, где грыжевой мешок находится в тесном контакте с важными анатомическими образованиями (семенной, канатик при паховой грыже, бедренная вена при бедренной грыже и т. д.). Это достигается с помощью так называемого метода «гидравлического препарирования», то есть введения вокруг стенки грыжевого мешка 0,25 % раствора новокаина для облегчения разделения париетальной брюшины от прилежащих тканей - внутрибрюшной фасции, предбрюшинной клетчатки, пупочного кольца, семенного канатика или круглой связки матки,
2. Выделение шейки грыжевого мешка. При неполном удалении шейки грыжевого мешка остается карман париетальной брюшины» что способствует рецидиву грыжи. В грыжевых воротах имеются анатомические ориентиры, помогающие определению -«достаточности» выделения шейки грыжевого мешка. Так, например, в паховом канале на уровне шейки мешка нужно увидеть пульсирующую нижнюю надчревную артерию; при натяжении грыжевого мешка вместе с его шейкой в грыжевых воротах появляется неизмененная предбрюшинная клетчатка и т. д.
3. Ревизия содержимого грыжевого мешка с целью выявления патологических изменений грыжевого содержимого, рассечение спаек (резекция некротизированных участков органов при ущемленных грыжах и др.).
4. Прошивание и перевязка шейки грыжевого мешка для герметизации брюшной полости с последующим отсечением мешка над лигатурами. Перевязывать шейку следует в натянутом состоянии во избежание оставления карманов, углублений брюшины.
5. После отсечения грыжевого мешка удаляют предбрюшинную клетчатку из грыжевых ворот. Предбрюшинная клетчатка, внедряясь в грыжевые ворота, препятствует их прочному закрытию и в дальнейшем под действием внутрибрюшного давления расширяет их, способствуя развитию рецидива.
После обработки и удаления грыжевого мешка приступают к завершающему этапу операции - закрытию (пластике) грыжевых ворот.
Способов закрытия или укрепления грыжевых ворот насчитывается несколько сотен, их можно разделить на три группы:
Простые способы укрепления грыжевых ворот предусматривают закрытие имеющегося дефекта брюшной стенки с помощью швов. Эти способы применяются при простых формах грыж. Примером простого способа закрытия грыжевых ворот может служить способ Лексера, используемый при пупочных грыжах. Этот способ заключается в наложении вокруг расширенного пупочного кольца кисетного шва, при затягивании которого грыжевые ворота закрываются, дополнительно узловыми швами сводятся медиальные края влагалищных мышц живота.
При небольших паховых грыжах у детей с целью уменьшения травматичности операции применяют способы укрепления передней стенки пахового канала без его вскрытия. На первом этапе суживают наружное кольцо пахового канала (путем наложения нескольких узловых или П-образных швов. Второй этап заключается в подшивании П-образными швами апоневроза наружной косой мышцы (Краснобаева) или апоневроза и мышц (внутренней косой и поперечной) к паховой связке (Ру-Оппеля).
К простым можно отнести способ Руджи для закрытия грыжевых ворот при бедренных грыжах, заключающийся в подшивании паховой связки к гребешковой связке.
Простые способы имеют ограниченное применение, так как не могут использоваться при значительных изменениях топографии тканей в области грыжевых ворот, что наблюдается при больших грыжах.
Реконструктивные способы направлены на изменение конструкции грыжевых ворот с целью их укрепления. Реконструкция может быть выполнена либо с помощью фасций и апоневрозов (фасциально-апоневротические способы), либо с использованием как мышц, так и апоневрозов (мышечно-апоневротические способы).
К фасциально-апоневротическим способам относится, например, укрепление грыжевых ворот с помощью удвоения (создание дубликатуры из апоневроза наружной косой мышцы живота, из белой линии, внутрибрюшной фасции и т. д.).
Дубликатура апоневроза наружной косой мышцы живота используется, в частности, при укреплении передней стенки пахового канала по А. В. Мартынову. По этой методике дубликатура создается за счет подшивания верхнего края рассеченного по ходу пахового канала апоневроза наружной косой мышцы живота к паховой связке и последующего наложения на него нижнего края апоневроза той же мышцы.
К фасциально-апоневротическим способам относятся используемые при пупочных грыжах способы Мейо и К. М. Сапежко. При способе Мейо пупочное кольцо рассекают двумя поперечными разрезами на всю ширину белой линии, вскрывая влагалище прямой мышцы до появления ее внутреннего края. Затем накладывают П-образные швы с таким расчетом, чтобы нижний край разреза ложился под верхний. Вторым рядом узловых швов верхний апоневротический край прикрепляется к нижнему. Относительным недостатком этого способа является то, что белая линия живота не суживается, а, наоборот, расширяется. Кроме того, деформируются и прямые мышцы живота, что является в функциональном отношении невыгодным
Способ Сапежко заключается в том, что грыжевые ворота рассекаются на несколько сантиметров вверх и вниз. После этого накладывают швы, захватывающие край апоневроза с одной стороны и заднюю стенку влагалища прямой мышцы с другой, чтобы создать дубликатуру в продольном направлении. Второй шов соединяет оставшийся свободным край разреза белой линии с передней стенкой влагалища противоположной прямой мышцы. Метод Сапежко более выгоден, чем метод Мейо, так как при его использовании уменьшается ширина белой линии живота, выпрямляется ход волокон прямых мышц живота и внутренние края их приближаются друг к другу.
Мышечно-апоневротические способы реконструкции широко используются при оперативном лечении паховых грыж. При этом производят укрепление либо передней, либо задней стенки пахового канала (мышечно-апоневротические ткани сшиваются с паховой связкой спереди или позади от семенного канатика или круглой связки матки).
К способам укрепления задней стенки пахового канала относится способ Бассини.
После вскрытия пахового канала, и иссечения грыжевого мешка позади семенного канатика накладывают швы между краем прямой мышцы живота с ее влагалищем и надкостницей лобкового бугорка, а затем подшивают внутреннюю косую и поперечную мышцы с внутрибрюшной фасцией к паховой связке. Эти швы ликвидируют паховый промежуток.
Способы укрепления передней стенки пахового канала чаще используют при косых паховых грыжах у молодых людей. По способу А. А. Боброва свободные края внутренней косой и поперечной мышц подшивают, после вскрытия пахового канала и удаления грыжевого мешка, к паховой связке кпереди от семенного канатика или круглой связки матки. Затем соединяют края рассеченного при доступе апоневроза наружной косой мышцы.
По способу Жирара после удаления грыжевого мешка и ушивания глубокого отверстия пахового канала внутреннюю косую и поперечную мышцы пришивают к паховой связке на всем протяжении пахового канала кпереди от семенного канатика. Затем накладывают второй ряд швов между верхним краем рассеченного апоневроза наружной косой мышцы живота и паховой связкой. После этого нижний край апоневроза укладывают поверх подшитого к паховой связке, формируя дубликатуру. Недостатком способа Жирара является многорядность швов на паховую связку, которые сильно ее травмируют и разволокняют.
При способе Жирара-Спасокукоцкого для укрепления передней стенки канала края внутренней косой и поперечной мышц пришивают к паховой связке мышц вместе с прилегающим к ним апоневрозом наружной косой мышцы. После этого формируют дубликатуру из апоневроза наружной косой мышцы, как при способе Жирара.
Одним из неприятных осложнений при операциях по поводу паховой грыжи являются послеоперационные боли вследствие повреждения или захватывания в лигатуру подвздошно-пахового нерва. Этот нерв проходит вблизи нижнего края внутренней косой мышцы живота и легко попадает в лигатуру при прошивании мышцы. В результате развиваются сильные боли, отдающие в яичко и медиальную поверхность бедра. Во избежание этого осложнения необходимо накладывать швы под контролем глаза, предварительно выделив нерв. Мышечно-апоневротическое укрепление передней или задней стенки пахового канала в большинстве случаев обеспечивает радикальность оперативного вмешательства, закрывая паховый промежуток. Недостатком этих способов реконструкции является относительная непрочность послеоперационного рубца вследствие соединения разнородных тканей.
Низведение мышц для уменьшения пахового промежутка облегчается при проведении послабляющих разрезов передней стенки влагалища прямой мышцы живота. К ним приходится прибегать, если высота промежутка превышает 3 см и при наложении швов возникает большое напряжение.
При пришивании паховой связки необходимо учитывать, что под нею на границе медиальной и средней трети длины проходят бедренные сосуды - артерия и вена. Неосторожное проведение иглы может привести к повреждению этих сосудов и опасному кровотечению.
Пластические способы применяют при больших «застарелых» грыжах, значительном расширении грыжевых ворот, когда собственных тканей недостаточно для радикальной герниопластики.
В качестве пластического материала используют апоневротические или мышечные лоскуты на питающей ножке из близлежащих областей, реже аутодермальные лоскуты, консервированные аллотрансплантаты из твердой мозговой оболочки.
Основным условием для применения апоневротического или мышечного лоскута на питающей ножке является отсутствие какого-либо натяжения тканей, перегибов снабжающих лоскут сосудов. При небольших грыжах, расположенных по средней линии живота в нижнем отделе и в паховой области, могут быть использованы лоскуты из апоневроза передней стенки влагалища прямой мышцы или апоневроза наружной косой мышцы. Для пластики при рецидивных паховых грыжах, а также при бедренных грыжах рекомендуются лоскуты из широкой фасции бедра или портняжной мышцы. Проводя подготовленные лоскуты к зоне пахового канала под паховой связкой, удается закрыть как паховый промежуток, так и расширенное внутреннее кольцо бедренного канала. Это выгодно при сочетанных бедренных и паховых грыжах.
Широкое распространение получили синтетические материалы для закрытия грыжевых ворот (лавсан, фторлон и др.). Лавсановые и фторлоновые сетки длительное время сохраняют прочность, они не вызывают реакции отторжения, хорошо прорастают соединительной тканью при имплантации.
Возможны два варианта применения синтетического материала - закрытие грыжевых ворот со стороны передней или задней поверхности. Считается, что при грыжах передней брюшной стенки выгоднее располагать эксплантат под мышцами, подшивая его в виде заплаты к грыжевым воротам сзади. В этом случае синтетическая сетка замещает участок внутрибрюшной фасции, которая здесь обычно истончена и не обладает механической прочностью.
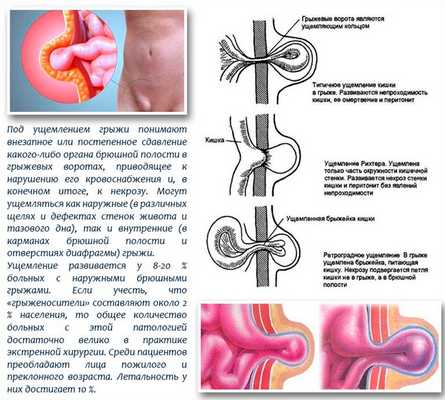
Наиболее частым и опасным для жизни осложнением грыж является их ущемление.
Различают следующие варианты ущемлений: пристеночное (ущемление стенки кишки без нарушения продвижения содержимого), антеградное (ущемленная петля кишки находится в грыжевом мешке) и ретроградное (ущемленная петля кишки находится в брюшной полости) сопровождаются развитие клиники кишечной непроходимости. При операциях по поводу ущемленных грыж должна соблюдаться определенная последовательность этапов оперативного вмешательства:
выделение грыжевого мешка;
вскрытие грыжевого мешка;
фиксация грыжевого содержимого;
рассечение ущемляющего кольца (грыжевых ворот);
ревизия грыжевого содержимого и оценка жизнеспособности органа по цвету, блеску, перистальтике, пульсации сосудов брыжейки);
при некрозе или подозрении на нежизнеспособность ущемленного органа - резекция в пределах здоровых тканей;
пластика грыжевых ворот;
На этапе ликвидации ущемления хирург должен четко знать границы грыжевых ворот и какую из стенок можно рассекать.
Операции при грыжах брюшной стенки.
Принципы операции при грыжах передней брюшной стенки состоят в устранении грыжевого выпячивания и пластическом укреплении слабого места брюшной стенки для предотвращения рецидива грыжи. Укрепление брюшной стенки производят с помощью апоневрозов (апоневротическая пластика), мышц и апоневрозов (мышечно-апоневротическая пластика), мышц и фасций (мышечно-фасциальная пластика).
Оперируют чаще под местным обезболиванием. При больших невправимых и ущемленных грыжах предпочтителен наркоз.
Операция включает в себя следующие этапы: 1) оперативный доступ к грыжевому мешку; 2) рассечение грыжевых ворот; 3) выделение грыжевого мешка; 4) вскрытие мешка и ревизия его содержимого; 5) перевязка и отсечение мешка у его шейки; 6) пластическое закрытие грыжевых ворот.
Грыжесечение при паховых грыжах
Паховые грыжи встречаются значительно чаще других: на их долю приходится 73,4% всех грыж.
Целью операции при паховых грыжах является ликвидация грыжевого мешка и закрытие грыжевых ворот.
Для закрытия грыжевых ворот предложено свыше 100 различных способов, из которых только немногие нашли применение в хирургической практике (способы Жирара, С.И. Спасокукоцкого, А.В. Мартынова, Бассини, М.А. Кимбаровского и др.).
Операции при косых паховых грыжах
Как правило, операции по поводу паховых грыж производят под местной анестезией. Общее обезболивание применяют только у детей и очень нервных больных.
Разрез кожи, подкожной клетчатки и поверхностной фасции длиной 8 - 12 см производят на 2 см выше паховой связки (рис. 19). Кровоточащие сосуды захватывают зажимами и перевязывают.
Апоневроз наружной косой мышцы живота тщательно отслаивают от подкожной жировой клетчатки и рассекают по желобоватому зонду. Образовавшиеся в результате этого лоскуты апоневроза захватывают зажимами, растягивают в стороны и тупфером отделяют от подлежащих тканей: внутренний лоскут - от m. obliquus internus abdominis, а наружный - от семенного канатика, выделяя при этом желоб паховой связки. Вдоль семенного канатика осторожно рассекают fascia cremasterica, m. cremaster, поперечную фасцию и обнажают грыжевой мешок, а также элементы семенного канатика. Грыжевой мешок тщательно отделяют от окружающих тканей пальцем, обвернутым марлевой салфеткой или тупфером, начиная от дна к шейке, до полного его освобождения. Следует помнить, что грубые манипуляции с семенным канатиком могут вызвать повреждение его элементов, что приводит к отеку яичка; в тканях, прилежащих к наружной поверхности грыжевого мешка, располагается подвздошно-паховый нерв, который во избежание повреждения необходимо сместить кнаружи. Выделенный грыжевой мешок у дна захватывают двумя пинцетами и осторожно, избегая повреждения содержимого, вскрывают.
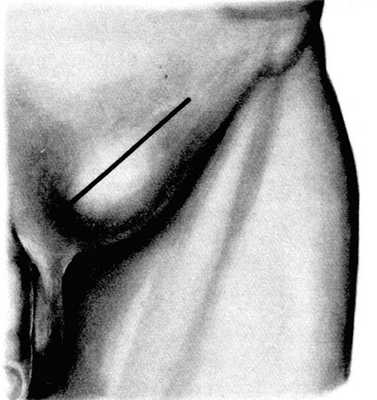
Рис. 19. Оперативный доступ к грыжевому мешку при паховой грыже.
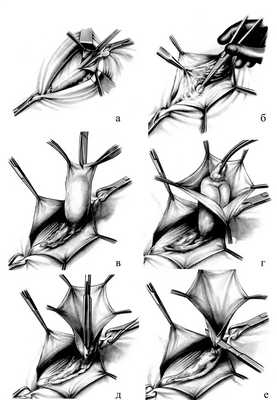
При наличии спаек между стенкой мешка, и грыжевым содержимым (сальник, кишка) их разъединяют, а содержимое осматривают и вправляют в брюшную полость. После этого стенку мешка рассекают по длине до шейки. Шейку грыжевого мешка как можно проксимальнее прошивают под контролем зрения, и концы нитей завязывают вначале на одной, а затем на другой стороне. Во время прошивания шейки и завязывания лигатур грыжевой мешок следует хорошо подтянуть, чтобы не захватить в шов стенку кишечной петли или сальник. Периферическую часть грыжевого мешка дистальнее наложенной лигатуры отсекают. Убедившись, что нет кровотечения из культи грыжевого мешка, срезают концы нитей, а на рассеченную fascia cremasterica накладывают несколько узловых кетгутовых швов. На этом заканчивается первый этап операции грыжесечения (рис.20).
Затем приступают к пластике пахового канала. При этом наиболее часто применяют способы Жирара, Спасокукоцкого, Мартынова, Кимбаровского, Боброва.
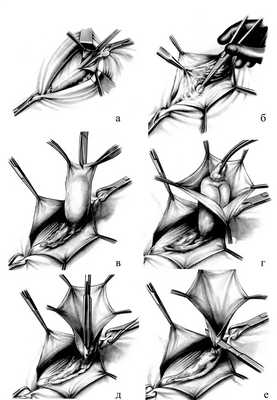
Рис. 20. Этапы грыжесечения при паховой грыже. а - рассечение грыжевых ворот; б - выделение грыжевого мешка; в - вскрытие грыжевого мешка; г - ревизия содержимого грыжевого мешка; д - погружение содержимого в брюшную полость с прошиванием шейки; е - отсечение грыжевого мешка.
Способ Жирара (Girard). Способ Жирара заключается в укреплении передней стенки пахового канала поверх семенного канатика.
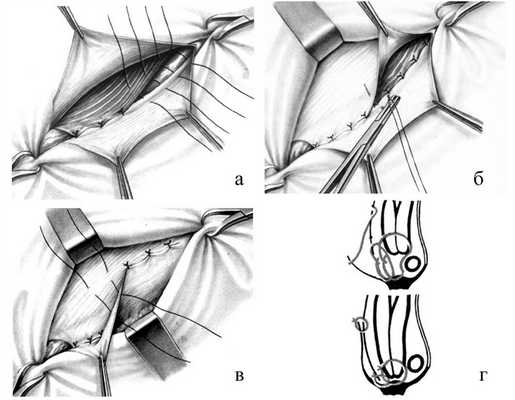
После обработки и отсечения грыжевого мешка оттягивают в стороны лоскуты апоневроза наружной косой мышцы живота и подшивают узловыми швами край внутренней косой и поперечной мышц к паховой связке поверх семенного канатика. При этом необходимо избегать захватывания в лигатуру подвздошно-пахового нерва, так как ущемление его ведет к развитию тягостных и длительных болей, иррадиирующих в пах. Сначала шелковой нитью прошивают край внутренней косой и поперечной мышц живота, а затем паховую связку (рис. 21). Для предупреждения повреждения брюшины и органов брюшной полости в момент прошивания мышц под них подводят палец или шпатель. Во избежание повреждения бедренных сосудов паховую связку не следует прокалывать слишком глубоко, для этого лучше пользоваться иглами небольшого диаметра. Всего накладывают 5 - 7 швов, которые затем поочередно завязывают. После этого на всем протяжении разреза узловыми швами подшивают внутренний лоскут апоневроза к краю паховой связки. Первый шов накладывают в области лонного бугорка; завязывая его, следует убедиться, не ущемлен ли семенной канатик. Наружный лоскут апоневроза укладывают поверх внутреннего (как полы пальто) и подшивают рядом узловых швов к последнему. Вновь образованное наружное кольцо пахового канала должно пропускать конец указательного пальца.
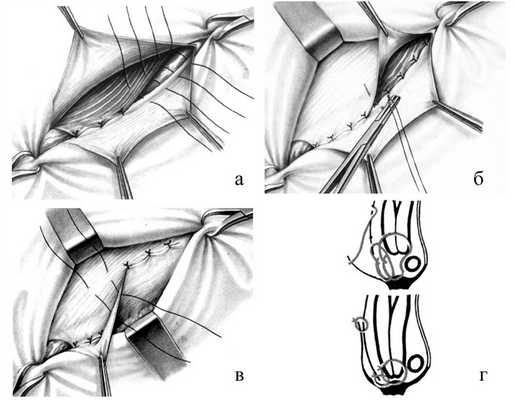
Рис. 21. Пластика передней стенки пахового канала по Жирару. а - подшивание краев внутренней косой и поперечной мышц живота к паховой связке; б - подшивание верхнего лоскута апоневроза наружной косой мышцы живота к паховой связке; в - создание дубликатуры апоневроза; г - схема.
В результате произведенной пластики пахового канала создается довольно прочный мышечно-апоневротический слой, состоящий из внутренней косой, поперечной мышц живота и дубликатуры апоневроза наружной косой мышцы, который препятствует выпячиванию внутренностей и повторному образованию грыжи.
После пластики пахового канала на подкожную клетчатку (если она хорошо развита) накладывают несколько кетгутовых швов. Кожу зашивают рядом узловых швов.
Недостаток метода - возможное разволокнение паховой связки и недостаточная прочность первого ряда швов, а также отсутствие прочного рубца вследствие сшивания разнородных тканей.
Способ С.И. Спасокукоцкого заключается в том, что внутренний лоскут апоневроза наружной косой мышцы живота вместе с краями внутренней косой и поперечной мышц живота подшивают к паховой связке одним рядом узловых швов. Затем наружный лоскут апоневроза подшивают поверх внутреннего (рис. 22).
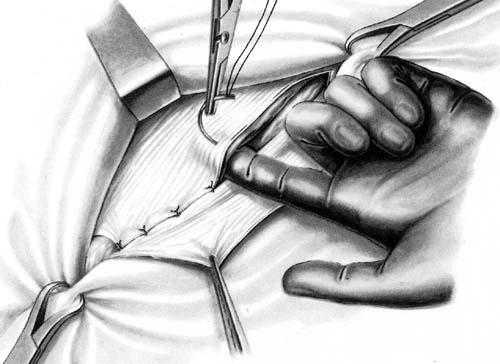
Рис. 22. Пластика передней стенки пахового канала по способу Спасокукоцкого.
Недостаток метода - возможность интерпозиции мышечной ткани и ущемления ее между апоневрозами и паховой связкой, что ухудшает процессы заживления.
Способ Кимбаровского. После обработки и отсечения грыжевого мешка внутренний лоскут рассеченного апоневроза и подлежащие мышцы прошивают снаружи внутрь, отступя на 1 см от края разреза. Иглу проводят вторично только через край внутреннего лоскута апоневроза, идя изнутри кнаружи, затем той же нитью прошивают край паховой связки. Наложив 4 - 5 таких швов, их поочередно завязывают; при этом край внутреннего лоскута апоневроза подворачивается под край мышц и приводится в плотное соприкосновение с паховой связкой. Поверх внутреннего лоскута подшивают наружный лоскут апоневроза (рис. 23).
Способ А.В. Мартынова. Исходя из того, что прочное сращение наступает между однородными тканями, А.В. Мартынов предложил использовать для укрепления передней стенки пахового канала только апоневроз наружной косой мышцы живота.
Способ его сводится к образованию дубликатуры из листков рассеченного апоневроза: подшивают внутренний лоскут апоневроза к паховой связке, затем наружный лоскут укладывают поверх внутреннего и подшивают к последнему.
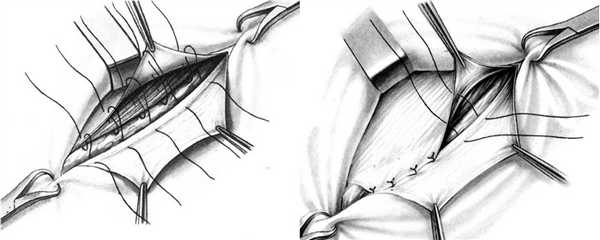
Рис. 23. Пластика передней стенки пахового канала. а - по Кимбаровскому; б - по Мартынову.
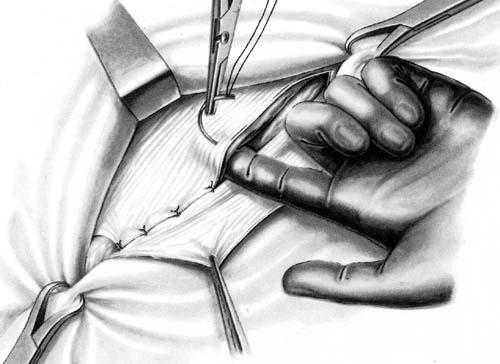
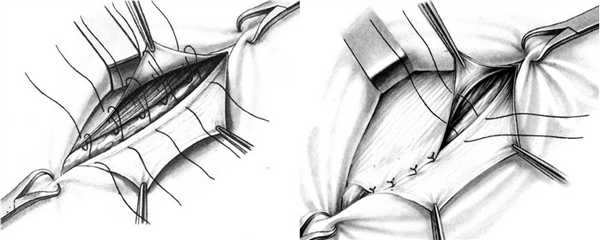
Послеоперационная вентральная грыжа
По определению Европейского герниологического общества (EHS) послеоперационная вентральная грыжа (ПВГ) - это любой дефект брюшной стенки, без или с грыжевым выпячиванием, возникший на месте послеоперационного рубца после оперативного вмешательства на органах брюшной полости, определяющийся при клиническом исследовании или визуализации.
Составными элементами грыжи являются: грыжевые ворота, грыжевой мешок, содержимое грыжевого мешка и оболочки грыжи. Встречаются случаи, когда нет выраженных грыжевых ворот, но на большом протяжении брюшной стенки отсутствует мышечный слой, вследствие чего рубцово измененный апоневротический слой под действием внутрибрюшного давления постепенно начинает выпячиваться.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация послеоперационных вентральных грыж необходима для выбора оптимального метода лечения и для анализа научных данных. Использование единой классификации позволяет в ходе клинических исследований сравнить различные варианты лечения послеоперационных грыж [12,13,14,15,16].
В настоящее время существует множество классификаций послеоперационных грыж, хотя ни одна из них не получила широкого использования на практике. В России известна классификация послеоперационных грыж по К.Д. Тоскину и В.В. Жебровскому (1990), основанная на оценке размера грыжевого выпячивания, где учитывается анатомический принцип деления брюшной стенки на 9 областей. По этой классификации выделяется:
• малая грыжа - занимает менее 1-й области живота, не изменяет конфигурацию живота и определяется только пальпаторно;
Классификация, предложенная Европейским обществом герниологов (EHS), является результатом точного определения критериев и их всестороннего обсуждения (табл. 1).
Послеоперационные грыжи классифицируются по трем параметрам - локализации, ширине грыжевых ворот и наличию рецидива. По локализации на брюшной стенке: срединная (М); латеральная (L). По ширине грыжевых ворот: W1 (малая) -
Таблица 1. Классификация послеоперационных вентральных грыж Европейского герниологического общества (EHS) [16].
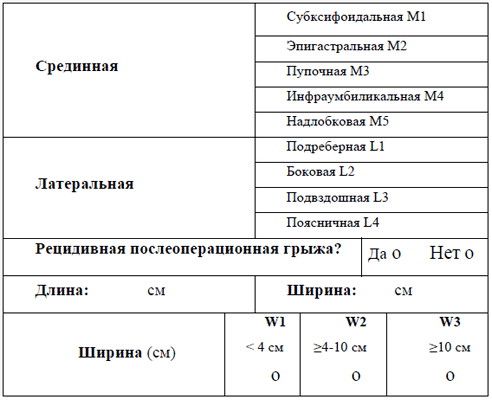
Срединная (M) грыжа включает 5 зон (W1-W5) (рис. 1): M1 - субксифоидальная (от мечевидного отростка до 3 см каудально), M2 - эпигастральная (от 3 см ниже мечевидного отростка до 3 см над пупком), M3 - пупочная (3 см выше и ниже пупка), M4 - инфраумбиликальная (от 3 см ниже пупка до 3 см над лобком), M5 - надлобковая (от лобковой кости до 3 см краниально). Латеральная (L) грыжа включает 4 зоны: L1 - подреберная (латеральнее прямой мышцы между реберной дугой и горизонтальной линией на 3 см выше пупка) , L2 - боковая (латеральнее прямой мышцы между горизонтальной линией на 3 см ниже и выше пупка) L3 - подвздошная (латеральнее прямой мышцы между горизонтальной линией на 3 см ниже пупка и подвздошной области), L4 - поясничная (латеральнее передней подмышечной линии).
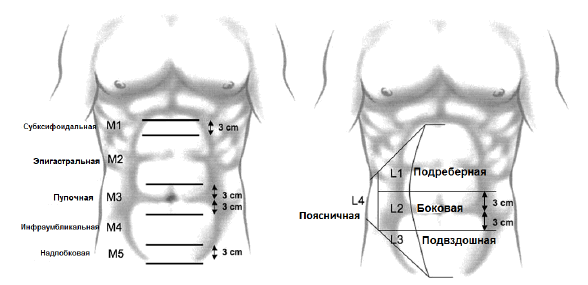
Классификация EHS требует измерения размера грыжевых ворот во время хирургической операции. Ширина грыжевых ворот определяется как наибольшее расстояние по горизонтали в сантиметрах между краями грыжевых ворот (рис. 2). В случае множественных грыжевых ворот ширина измеряется между наиболее латерально расположенными краями грыжевых ворот. Длина грыжевых ворот определяется как наибольшее вертикальное расстояние в сантиметрах между наиболее краниальным и наиболее каудальным краем грыжевых ворот.
Локализация грыжи имеет большое значение для выбора хирургической стратегии. Необходимо учитывать близость грыжи к костным структурам, напряжение в грыжевом мешке и состав фасциальных слоев.
Среди экспертов существует консенсус, что классифицировать вентральные и послеоперационные грыжи необходимо проспективно, чтобы получить полезные данные, которые помогут приблизиться к пониманию рецидива грыжи, позволить сопоставить результаты и оптимизировать алгоритмы лечения.
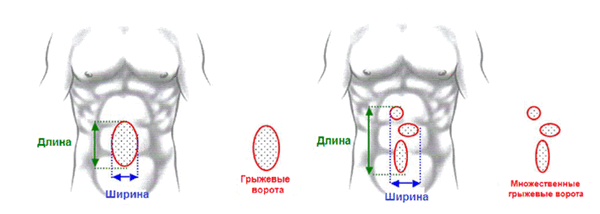
Рис. 2. Измерение размеров грыжевых ворот.
- Рекомендуется классифицировать вентральные и послеоперационные грыжи до хирургического вмешательства и использовать классификацию Европейского герниологического общества (EHS) [16].
Комментарии. Количество перенесенных операций, размер грыжевых ворот и грыжевого выпячивания, факторы риска и способность к регенерации должны быть включены в любую систему классификации и фиксироваться в документации пациентов [16].
Этиология и патогенез
Причины возникновения послеоперационных вентральных грыж разнообразны. Хирургическая техника закрытия лапаротомной раны и послеоперационная раневая инфекция считаются наиболее важными причинными факторами, увеличивающими риск образования послеоперационной грыжи.
Возникновение послеоперационных грыж в течение первого года после операции чаще всего обусловлено наличием ранних послеоперационных осложнений (нагноение послеоперационной раны, эвентрация), которые, в свою очередь, могут развиваться вследствие необоснованного выбора хирургического доступа, травматичного оперирования, плохого гемостаза, сшивания неоднородных тканей, наложения чрезмерно частых или редких швов на апоневротические структуры, неправильного выбора шовного материала, выведения тампонов и дренажей через основную рану, плохого ухода за послеоперационной раной, неадекватного выбора антибактериальной терапии и др. [1,2]. Немаловажными этиологическими факторами, приводящими к развитию послеоперационных грыж в течение первого года после операции, являются состояния и заболевания, которые способствуют повышению внутрибрюшного давления: психическое возбуждение, кашель, парез кишечника, хронические запоры, затрудненное мочеиспускание и т.п. [3].
Факторами, способствующими увеличению риска возникновения послеоперационных грыж, являются: мужской пол, повышенный ИМТ, пожилой возраст, сахарный диабет, желтуха, анемия, использование вазопрессорных препаратов, курение [4]. К возникновению послеоперационных грыж приводят также послеоперационная дыхательная недостаточность, аневризматическая болезнь, хроническое расстройство питания, прием гормональных препаратов, почечная недостаточность, онкологические заболевания, несколько операций через один и тот же доступ, хроническая обструктивная болезнь легких, доброкачественная гипертрофия предстательной железы, асцит.
Нарушение метаболизма коллагена и диастаз прямых мышц живота предрасполагают к развитию послеоперационной грыжи в более поздние сроки. Причинами развития грыж в эти сроки часто является нарушение синтеза коллагена на фоне ожирения, кахексии, пожилого возраста, анемии, гипопротеинемии, онкологических заболеваний, заболеваний печени, сахарного диабета и пр. [2,5,6,7].
Подтверждено, что перечисленные ранее факторы риска влияют на количество повторных рецидивов. При планировании хирургической операции, при консультировании пациента относительно предполагаемого течения послеоперационного периода, а также прогноза рецидива в отдаленном периоде, необходимо принимать во внимание эти факторы риска. Тем не менее, основными факторами являются: необоснованный выбор способа пластики грыжевых ворот при первичной операции, неправильный выбор размеров импланта, плохое техническое выполнение операции [1,2,3].
После формирования малых грыж на брюшной стенке со временем они увеличиваются в размерах из-за постоянного воздействия внутрибрюшного давления, сокращения диафрагмы и мышц переднебоковой стенки живота. В результате органы брюшной полости перемещаются через дефект брюшной стенки, расширяя последний и формируя грыжевое выпячивание.
Эпидемиология
Несмотря на совершенствование хирургической техники и использование современного шовного материала, по меньшей мере, 10% лапаротомий осложняются образованием грыж, а в группах риска частота их возникновения достигает 31%. Имеется множество работ, посвященных различным аспектам хирургического лечения этой патологии, но проблема во многом остается недостаточно разрешенной. Существует около 200 способов пластики брюшной стенки при послеоперационных грыжах, частота развития рецидивов после различных аутопластических операций достигает 60%. Даже при использовании эндопротезов частота рецидивов колеблется в широких пределах и может превышать 30%. Число рецидивов особенно велико при больших и гигантских грыжах [8,9,10]. В России в 2019 году зафиксировано 52 667 операций по поводу послеоперационной вентральной грыжи (45 случаев на 100 тыс. взрослого населения), из них в 36,8% выполнена пластика грыжевых ворот местными тканями, в 59,6% - с использованием импланта и в 3,6% - лапароскопическая герниопластика. Летальность составила 0,14% [11].
Клиническая картина
Cимптомы, течение
Основными симптомами заболевания являются наличие грыжевого выпячивания и боли в области грыжи. Выпячивание появляется при натуживании или вертикальном положении пациента и исчезает или уменьшается в горизонтальном положении без или после ручного вправления. Боль в области грыжевого выпячивания возникает при физической нагрузке, ходьбе, резких движениях. Нередко появляются тошнота, отрыжка, вздутие живота, запоры. Развитие грыжи происходит, как правило, медленно. Выпячивание постепенно увеличивается, приобретает округлую или овальную форму. При длительном существовании послеоперационные грыжи достигают гигантских размеров, становятся невправимыми, появляются боли в поясничной области. С ростом величины грыжи отмечается снижение физической активности пациентов, а также нарушение их трудоспособности. У некоторых из них вследствие множественных операций передняя брюшная стенка обезображена широкими рубцами, которые бывают настолько истончены, что под ними легко пальпируются кишечные петли. Иногда перистальтика кишечника заметна визуально. Широкие, истонченные рубцы брюшной стенки подвержены мацерации и изъязвлению, что может привести к разрыву грыжи [1,17].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
1). Жалоб пациента на наличие выпячивания в области брюшной стенки и указание на перенесенные операции на органах брюшной полости;
2). Определения при осмотре и пальпации эластичного образования, выходящего через дефект брюшной стенки в проекции послеоперационного рубца;
3). Дополнительных методов исследования (УЗИ, КТ) в случае отсутствия явных клинических признаков ПВГ.
- При расспросе пациента с подозрением на ПВГ рекомендуется обратить внимание на жалобы на наличие выпячивания в области послеоперационного рубца, боли в области выпячивания, диспепсические расстройства, явление дискомфорта, ограничение физической активности [1,2,8,9].
Комментарии. Грыжевые ворота могут быть небольшими и таят опасность ущемления, а большие вызывают жалобы и чувство тяжести, обусловленные выхождением внутренних органов в грыжевой мешок и спаечным процессом в нем. Увеличиваясь, грыжа может достигать значительных размеров, что приводит к потере трудоспособности. Послеоперационные вентральные грыжи чаще возникают в течение 1- 2 лет после операции. Развитие симптомов наблюдается у 33-78% пациентов с послеоперационной вентральной грыжей [1,2,8,9].
- Основным методом диагностики ПВГ является физикальное обследование пациента (визуальный осмотр и пальпация брюшной стенки), которое рекомендуется проводить в положении пациента стоя и лежа с целью определения дефекта в брюшной стенке и грыжевого выпячивания [1,2,8,9].
Комментарии. Обычно диагноз послеоперационной грыжи устанавливается при физикальном обследовании пациента. Осмотр проводят в положении стоя и в горизонтальном положении; при этом необходимо у пациента обнажить живот и верхнюю треть обоих бедер. При обследовании живота в положении стоя в области послеоперационного рубца в результате расхождения апоневроза определяется выпячивание. В положении пациента лежа на спине можно определить вправимость содержимого грыжевого мешка, а при натуживании или при поднимании верхней части туловища пациентом, можно определить не только размеры грыжи, но и наличие добавочных грыж в стороне от основной. Следует тщательно пропальпировать все отделы брюшной стенки, чтобы не упустить другие грыжевые выпячивания. Диагностика послеоперационных грыж малых размеров при физикальном обследовании затруднена, особенно у лиц с большим отложением подкожного жирового слоя на брюшной стенке.
- Всем пациентам с ПВГ рекомендуется выполнять стандартный набор лабораторных исследований: общий (клинический) анализ крови, общий (клинический) мочи, анализ крови биохимический общетерапевтический 78.
Комментарии. Неосложненная послеоперационная грыжа не оказывает влияния на лабораторные показатели. Пациентам с ПВГ лабораторные исследования назначаются перед оперативным вмешательством 77.
- Пациентам с подозрением на ПВГ при отсутствии явных клинических признаков рекомендуется выполнение ультразвукового исследования (УЗИ) брюшной полости и брюшной стенки с целью выявления дефекта в мышечно-апоневротическом слое в области послеоперационного рубца, а также для оценки состояния грыжевого мешка, определения его содержимого [18].
Комментарии. Физикальное обследование занимает основное место в диагностике абдоминальных грыж. В то же время, доступным и эффективным инструментальным методом у пациентов с послеоперационными вентральными грыжами следует считать УЗИ брюшной стенки и органов брюшной полости, которое позволяет:
- определить точную локализацию, истинные размеры и форму основного грыжевого дефекта, а также выявить дополнительные грыжевые ворота;
- изучить форму и содержимое грыжевого мешка: наличие в нем петель кишечника, большого сальника, стенки мочевого пузыря и других органов брюшной полости;
- диагностировать очаги хронического воспаления (ОХВ) в мягких тканях живота в области грыжи (хронические воспалительные инфильтраты, околошовные гранулёмы, абсцессы, лигатурные свищи);
- изучить особенности спаечного процесса в грыжевом мешке и брюшной полости, провести дифференциальную диагностику между невправимой и ущемлённой грыжей, а также между частичной и острой кишечной непроходимостью в грыжевом мешке;
- исследовать особенности изменения топографии мышечно-апоневротических структур передней брюшной стенки, возникающих при формировании послеоперационной грыжи, определить наличие и выраженность атрофии тканей;
- проводить раннюю диагностику раневых осложнений в послеоперационном периоде (инфильтрат, серома, нагноение);
- проводить раннюю диагностику рецидива заболевания с высокой степенью достоверности.
- В сложных случаях диагностики ПВГ обследование рекомендуется дополнить компьютерной томографией (КТ) органов брюшной полости с целью выявления грыжевого выпячивания или дефекта в передней брюшной стенке, а также для уточнения состояния тканей и органов в области грыжевого выпячивания [19,20,26].
Комментарии. Данных по использованию КТ в диагностике грыж брюшной стенки недостаточно. Существующие литературные источники концентрируются, преимущественно, на узких вопросах. Например, при наличии гнойного свища в области операционного рубца, который может быть связан с инфицированной лигатурой или ранее имплантированным эндопротезом, но также может быть обусловлен кишечным свищом. В этих ситуациях рекомендуется компьютерно-томографическая фистулография. В случаях травмы живота среди прочих диагностических процедур рекомендуется проведение КТ брюшной полости с целью выявления возможных посттравматических вентральных грыж [19]. КТ рекомендуется в случаях ожирения, неоднократных операций в анамнезе, больших грыж с нечеткими контурами грыжевого мешка, посттравматических грыж и для диагностики редких вентральных грыж [20,23,26].
В настоящее время в ряде исследований описывается применение КТ после лапароскопической пластики вентральных грыж. Сообщалось о 50 пациентах, которым выполнялась лапароскопическая операция, и которые прошли клиническое обследование через 1 год после операции, включая КТ и диагностическую лапароскопию. Рецидивы были диагностированы правильно в 98% случаев по данным КТ и в 88% случаев по данным клинического осмотра [21]. В рамках проспективного исследования 35 пациентов после лапароскопической пластики сообщено о четырех наблюдениях выбухания брюшной стенки в зоне операции, при которых с помощью КТ удалось дифференцировать серому и рецидив грыжи [22]. КТ является методом выбора для послеоперационной дифференциальной диагностики рецидива, серомы и выбухания или остаточных грыж. В настоящее время отсутствуют исследования, посвященные предоперационной МРТ- диагностике вентральных грыж.
Доказательств целесообразности использования КТ в повседневной практике недостаточно. В некоторых случаях, например, при посттравматических грыжах, у пациентов с ожирением, а также у пациентов с грыжами большого размера без четких границ грыжевых ворот или с редкими грыжами, например, поясничными, проведение КТ может быть оправданным [23,24,25,26,27].
- Пациентам при подозрении на рецидив грыжи рекомендуется выполнение КТ брюшной полости [21,22].
Комментарии. В диагностике рецидива грыжи надежность КТ превосходит физикальное обследование. В особых случаях, включающих, например, посттравматические грыжи, редкие грыжи, такие как поясничная или спигелиевой линии, или при ожирении, применение КТ может быть оправданным.
КТ органов брюшной полости помогает оценить анатомические детали грыжевых ворот, грыжевого мешка и его содержимого, состояние мышц брюшной стенки, а также нередко позволяет выявить скрытые грыжевые дефекты. Точное определение размеров грыжевых ворот дает возможность заранее подобрать соответствующий им имплантат [21,22].
Как проходит операция по удалению грыжи живота
Грыжа живота - распространенная патология, требующая хирургического вмешательства. Выпячивание способно сформироваться у пациентов независимо от половой принадлежности и возраста, но причины для женщин и мужчин - разные. У первых грыжа живота возникает из-за тяжелых физических нагрузок, подъема предметов с большой массой.
У женщин, проблему провоцируют беременности и роды в анамнезе. Не исключено развитие грыжи у детей, но в таких случаях есть шанс, что выпячивание ликвидируется самостоятельно. Затягивать с началом лечения грыж живота - нельзя, при подозрении на образование грыжи, пациенту надо обратиться к доктору в экстренном порядке.

Грыжевые ворота - это отверстие, образовавшееся на передней брюшной стенке. Оно формируется под действием разных факторов. Часто возникает из-за серьезных физических нагрузок, оперативных вмешательств и врожденной слабости соединительных тканей. По статистике проблема распространена, она присутствует у 5% населения. В 80% случаев, выпячивание случается у мужчин из-за особенностей ежедневной активности (тяжести, подъем большого веса, не размеренные нагрузки). Для женщин основным предрасполагающим фактором является расхождение белой линии живота. Чаще всего грыжу диагностируют у лиц в возрасте от 45 лет и старше.
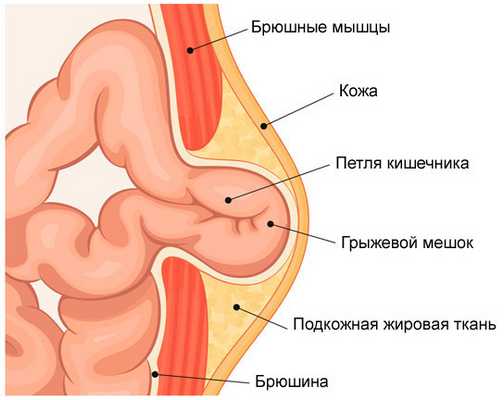
Не исключено образование грыжи в детстве, но выпячивание не требует хирургического лечения. Состояние ребенка должны контролировать медики, применяя консервативный подход. Лучших результатов можно достичь при использовании комплекса физиотерапевтических процедур с дополнением курса массажем и ЛФК. Если грыжа обнаружена у взрослого, рекомендовано хирургическое воздействие. После удаления дефекта, на восстановление уйдет около 2 недель, если все пройдет без осложнений. К работе взрослый человек сможет вернуться не раньше, чем через месяц.
Болезнь имеет подвиды и разделяется по месту выявления грыжи. Дефекту присваивают наружное и внутреннее размещение. Наружные грыжи передней брюшной стенки выходят за пределы области, проступают над кожей. Внутренние - располагаются в брюшине и могут долгое время оставаться незамеченными, пока не достигнут больших размеров, и не станут вызывать симптоматику. Есть деление по локализации образования. Грыжи бывают:
- эпигастральные - находятся у белой линии живота;
- вентральные - располагаются по передней брюшной стенке, находятся внизу живота;
- паховые - размещаются в паху, чаще встречаются у мужчин;
- околопупочные - отходят от пупочного кольца вправо или влево;
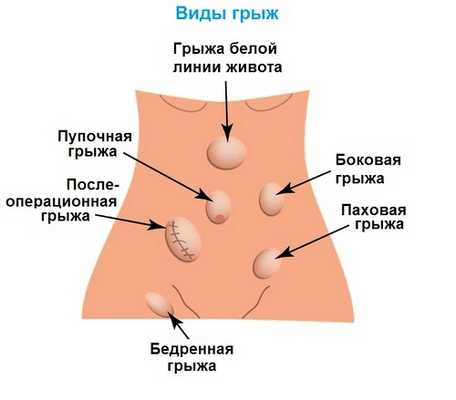
В хирургической практике различают бедренные, поясничные запирательные грыжи. Они появляются крайне редко, по объемам бывают полными и неполными. В первом случае грыжевой мешок находится в пределах брюшной стенки, во втором - покидает пространство, но остается в допустимых границах. Операция взрослым показана независимо от таких особенностей.
Ситуацию считают опасной при выявленном у пациента ущемлении. Это - острое болезненное состояние, которое предопределяет необходимость экстренного проведения манипуляции. Если реанимационные мероприятия не провести, исход может быть плачевным, не исключена смерть пациента. Именно поэтому лучше обратиться к доктору на ранних сроках, при появлении маленькой грыжи.
Грыжа брюшной полости не возникает сама по себе, ее провоцируют определенные причины, причем для их воздействия необходимо определенное время. Повлиять на развитие грыж живота могут такие факторы:
- врожденная слабость передней брюшной стенки, заложенная генетически;
- полученные травмы живота;
- проведенные ранее полостные вмешательства;
- резкое похудение или набор веса;
- постоянные ненормированные физические нагрузки;
- опухолевые процессы, протекающие на органах брюшной полости;
- беременность, особенно повторная, тяжелые роды;
- профессиональная игра на духовых инструментах;
- болезни с хроническим течением.

Грыжа белой линии живота и другие выпячивания образуются, когда перечисленные факторы влияют на человека в течение долгого времени. Кратковременное воздействие не может приводить к возникновению существенных проблем. На начальном этапе патологии, грыжа - не большая, соответственно она не беспокоит больного. Чтобы улучшить прогноз на восстановление, обратиться к доктору надо именно в этот момент, тогда последствия будут минимальными, разрез будет очень маленьким.
При грыже живота проявляются различные симптомы, которые позволяют хирургу диагностировать патологию. Основным признаком является наличие грыжевого мешка, возникающего в виде выпячивания в области живота. Оно способно достигать существенных размеров. На фоне роста грыжи возникает боль, но этот признак чаще всего отсутствует на раннем этапе развития болезни. Острая боль может указывать на развитие защемления, что опасно для пациента. Проявления будут зависеть от содержания дефекта.
На начальном этапе развития грыжи, боль может проявляться при совершении любых движений, усугубляться на фоне кашля чихания, натуживании при дефекации. В запущенных случаях симптомы проявляются даже на вдохе. Боль может достигать максимума в месте развития формирования. Характерные признаки, свойственные для грыж разного типа, можно заметить на фото. На них показано, как выглядит грыжа у взрослого человека.
На фоне промежностной грыжи у мужчин и женщин возникает ощущение давления в области прямой кишки. Возможными являются существенные нарушения мочеиспускания. В месте образования грыж всегда образуются кожные дефекты, потому что образование выпадает. Ситуация часто осложняется при попытках опорожнить кишечник, человек чувствует острую боль. При первом рассмотрении, симптомы часто путают с внутренним геморроем. Действительно эти патологии связаны, последняя может появиться на фоне грыжи живота из-за воспалительного процесса. Есть определенные симптомы, которые появляются при грыжах разного типа:
- Если у больного диагностировано поражение кишечных петель у него может проявиться непроходимость. Он столкнется с чувством постоянного давления в пояснично-крестцовом отделе, боль будет иметь растекающийся характер. Признаки интоксикации с повышением температуры будут нарастать резко из-за наличия внутри организма каловых скоплений. Не исключено возникновение приступов рвоты и тошноты.
- При вовлечении в воспалительный процесс мочевого пузыря нарушается процесс отделения мочи, позывы будут частыми, но не продуктивными. Увеличивается риск развития воспалительного процесса, формирования пиелонефрита или цистита. С такими проблемами чаще сталкиваются женщины.
- Наиболее крупными являются грыжи белой линии живота. Они достигают больших и гигантских размеров, появляются на передней брюшной стенке и всегда являются наружными. На фоне напряжения мышц переднего пресса усиливается боль в эпигастральной области.
- При пупочной грыже появляются приступы тошноты и рвоты. Боль является опоясывающей, имеет способность растекаться.
При бедренной грыже, боль интенсивная, эпизоды являются яркими. Человек вынужден менять положение своего тела для облегчения самочувствие. Сам дефект распространяется на низ живота и человек выпрямляется, приступ часто сопровождается нарушением мочеиспускания и дефекации.
Если грыжа белой линии живота и другие выпячивания имеют небольшие размеры, они будут доставлять пациенту дискомфорт при ходьбе и провоцировать боль при совершении резких движений. Игнорировать такую симптоматику нельзя, потому что образование будет расти. При небольших грыжах естественное положение выпячивание легко восстанавливается при помощи вдавливания. Со временем сделать это будет невозможно и даже опасно из-за образования спаек. Из-за этого возрастает риск развития ущемления.
Попытки вправления могут спровоцировать осложнение, не исключен некроз тканей. Самочувствие может заметно ухудшится. К перечню распространенных осложнений грыжи относят:
- массивные внутренние кровотечения;
- застойные процессы в полости;
- появление сильного болевого синдрома;
- проявление симптомов интоксикации;
- сбои в работе сердечно-сосудистой системы;
- изменение дыхательного ритма.
Это происходит, если внутри грыжевого мешка располагается часть толстой кишки, каловые массы застаиваются. Больной будет ощущать естественные позывы к опорожнению, но обеспечить его не сможет. Если не провести операцию, некроз распространяется на все ткани внутренней брюшной полости, появится перитонит.
Читайте также:
