Патогенез стрессовой кардиомиопатии (СКМП). Механизмы развития
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Кардиомиопатия такоцубо — это преходящая острая сердечная недостаточность, сопровождающаяся расширением верхушки левого желудочка. Основные клинические проявления включают резкую загрудинную боль, одышку, тахикардию. Иногда развиваются пресинкопальные состояния и обмороки. Для диагностики назначают лабораторные анализы (определение уровня креатинкиназы, тропонина, ПНП), инструментальные неинвазивные (ЭКГ, ЭхоКГ, МРТ сердца) и инвазивные методы (коронарография, сцинтиграфия). При синдроме такоцубо показано медикаментозное лечение — гипотензивные средства, антикоагулянты, транквилизаторы. При кардиогенном шоке проводится внутриаортальная контрпульсация.
МКБ-10
Общие сведения
Кардиомиопатия такоцубо имеет множество синонимов: синдром «разбитого сердца» (СРС), стресс-индуцированная кардиомиопатия, синдром верхушечного баллонирования. Необычное название «такоцубо» происходит от японского слова tako-tsubo, что в переводе означает «ловушка для осьминога». Это приспособление имеет широкое основание и узкое горлышко — похожую форму приобретает левый желудочек во время приступа. Кардиомиопатия такоцубо выявляется у 1-2% пациентов с острым коронарным синдромом. Более 90% больных — женщины в постменопаузальном периоде.

Причины
Точные этиологические факторы развития кардиомиопатии такоцубо неизвестны. В качестве ведущих рассматриваются две рабочие гипотезы:
- Стрессовая. Основная теория заключается во влиянии стрессовых ситуаций на выработку гормонов, что приводит к транзиторным нарушениям работы миокарда. Триггерами начала болезни «разбитого сердца» бывают как эмоциональные потрясения (смерть близких, насилие, попадание в чрезвычайную ситуацию), так и медицинские причины — операция, астматический приступ.
- Наследственная. В последние годы разрабатывается теория о генетической предрасположенности к синдрому такоцубо. Описано несколько случаев появления кардиомиопатии у близких родственников. Предположительно, такие эпизоды вызваны наличием мутаций в генах, которые отвечают за чувствительность рецепторов к катехоламинам и эстрогенам. У страдающих стресс-индуцированной кардиомиопатией наблюдается функциональный полиморфизм этих генов.
Факторы риска
Среди способствующих факторов наиболее важны неуправляемые — пол и возраст. Кардиомиопатии такоцубо преимущественно встречается у женщин после 60 лет, что обусловлено большей чувствительностью к эмоциональным стрессам и гормональными перестройками в периоде постменопаузы. Фактором риска является наличие хронической сердечно-сосудистой патологии, которая увеличивает процент осложненного течения синдрома такоцубо. К управляемым факторам принадлежат: избыточный вес, частые стрессы дома или на работе, вредные привычки.
Патогенез
В клинической кардиологии выделяют несколько патогенетических механизмов развития синдрома. Характерное расширение верхушки сердца обусловлено аномальным расположением левой нисходящей артерии, которая кровоснабжает этот отдел сердца. Переходящий сбой в сократительной способности миокарда, вероятно, связан с одновременным вазоспазмом нескольких коронарных артерий и транзиторной ишемией сердечной стенки.
Другая патогенетическая теория предполагает множественную дисфункцию микрососудистого русла. Мелкие ветви коронарных артерий подвергаются спазму или дегенеративно-дистрофическим изменениям, в результате чего нарушается оксигенация миокарда левого желудочка. Важную роль в патогенезе кардиомиопатии играет чрезмерная активация симпатической системы и выделение катехоламинов, которые влияют на состояние сосудистого русла.
Классификация
Заболевание подразделяется на варианты в зависимости от локализации анатомических изменений. В 75-80% случаев развивается апикальное расширение желудочка, у 10-15% больных диагностируют срединно-левожелудочковый вариант кардиомиопатии. Более редкие разновидности поражения: инвертированный (менее 5%), бивентрикулярный (до 0,5%), правожелудочковый. Кардиологи чаще пользуются классификацией по клиническому течению, которая включает:
- Первичный синдром такоцубо. Расстройство возникает у здорового человека и зачастую имеет конкретные триггерные факторы. Тяжелые клинические симптомы служат причиной для обращения за экстренной медицинской помощью.
- Вторичный синдром такоцубо. Состояние наблюдается у пациентов, которые госпитализированы по поводу хирургической, акушерской или другой патологии. Кардиомиопатия осложняет течение основного заболевания, что обуславливает особые подходы к диагностике и лечению.
Симптомы
Основное проявление стресс-индуцированной формы кардиомиопатии — внезапная загрудинная боль. Приступ кардиалгии чаще возникает на фоне сильного эмоционального потрясения или испуга. Человек испытывает сжимающую или острую боль в области проекции сердца, которая может иррадиировать в плечо, лопатку. Характерным признаком синдрома такоцубо является «волна давления», которая поднимается от груди к шее и голове.
Болевой синдром обычно сопровождается повышенной потливостью, тревожностью. Одновременно с болью появляются одышка, чувство нехватки воздуха. Человек ощущает сильное сердцебиение, слабость в ногах. При этом кожа бледнеет, становится холодной и влажной. Часто появляется головокружение, потемнение в глазах. Тяжело протекающий приступ кардиомиопатии заканчивается обмороком вследствие снижения сердечного выброса.
Осложнения
В первые дни после манифестации кардиомиопатии сохраняется высокий риск фибрилляции предсердий (5-15%). У пациентов с отягощенным преморбидным фоном в 4% случаев наблюдаются желудочковые аритмии, в 1,5% — кардиогенный шок. Летальность при тяжелом течении синдрома составляет около 1%. У 5% больных, перенесших острый приступ, наступает рецидив, обусловленный теми же пусковыми механизмами.
Диагностика
По клинической картине индуцированная стрессом кардиомиопатия напоминает приступ стенокардии или инфаркт миокарда, что требует от врача-кардиолога проведения дифференциальной диагностики. Обследование необходимо выполнить в максимально короткие сроки. Диагностическая программа включает ряд лабораторно-инструментальных исследований:
- Электрокардиографию. Типичные изменения на ЭКГ регистрируют у 95% пациентов в острой фазе СРС. Основные признаки заболевания: изменение положения сегмента ST относительно изоэлектрической линии, блокада ножки пучка Гиса. Через сутки после развития кардиомиопатии наблюдается удлинение интервала QT.
- Определение биомаркеров. Первично определяются уровни сердечного тропонина и креатинкиназы, количество которых незначительно повышено. В остром периоде кардиомиопатии выявляют увеличение концентрации предсердного натрийуретического пептида (ПНП).
- Эхокардиография. Трансторакальная ЭхоКГ выполняется всем больным с предположительным диагнозом стресс-индуцированной кардиомиопатии. При УЗИ сердца выявляют большую площадь дисфункции миокарда, симметричные нарушения сокращения стенок левого желудочка.
- Коронарная ангиография. Назначение исследования в ургентном порядке целесообразно для исключения инфаркта миокарда. При кардиомиопатии такоцубо визуализируются неизмененные коронарные сосуды с сохраненным кровотоком. Для уточнения диагноза рекомендована левожелудочковая вентрикулография.
- Высокоспециализированные методы. Для разграничения кардиомиопатии такоцубо и других кардиологических болезней применяется МРТ сердца, отображающая участки поражения миокарда в трехмерном режиме. При невозможности проведения исследования показана перфузионная сцинтиграфия миокарда.

Лечение
Консервативная терапия
Кардиомиопатия такоцубо относится к неотложным состояниям, поэтому медицинскую помощь оказывают в условиях специализированного кардиологического стационара или в отделениях интенсивной терапии. Обычно назначается поддерживающая лечебная схема, которая обеспечивает постепенное восстановление функциональной активности миокарда. Для лечения используют следующие группы лекарственных препаратов:
- Кальциевые сенсибилизаторы. Рекомендованы при резком снижении фракции выброса и динамической обструкции кровотока из левого желудочка. Медикаменты (в основном — левосимендан) улучшают показатели перфузии и микроциркуляции, предотвращают развитие кардиогенного шока.
- Гипотензивные препараты. Средства из этой группы используются при легком варианте течения кардиомиопатии для устранения возможных провоцирующих факторов. Назначаются бета-адреноблокаторы, антагонисты кальция, диуретики.
- Антикоагулянты. Применяются для профилактики образования апикальных тромбов и растворения уже имеющихся кровяных сгустков. Показано профилактическое введение низкомолекулярных гепаринов в терапевтических дозах, прием ацетилсалициловой кислоты.
- Транквилизаторы. Препараты целесообразно использовать, если появлению симптомов кардиомиопатии такоцубо предшествовал сильный стресс. Помимо влияния на психоэмоциональное состояние транквилизаторы обладают дополнительным анальгетическим эффектом.
Хирургическое лечение
Если кардиомиопатия такоцубо осложняется кардиогенным шоком, используют современный малоинвазивный метод — внутриаортальную баллонную контрпульсацию. Процедура предполагает механическое нагнетание крови в большой круг кровообращения с помощью небольшого медицинского насоса, установленного в аорте. Методика внутриаортальной контрпульсации улучшает гемодинамические показатели.
Прогноз и профилактика
При своевременной медицинской помощи большинство пациентов переживают острый приступ кардиомиопатии без отдаленных осложнений. Долгосрочный прогноз, как правило, благоприятный. Даже у больных с хроническими сердечно-сосудистыми заболеваниями сократительная способность миокарда после приступа индуцированной стрессом кардиомиопатии восстанавливается почти полностью. Специфическая профилактика патологии не разработана.
3. Синдром «разбитого сердца» или стресс-индуцированная кардиомиопатия (синдром такоцубо). Т.П. Харина, П.В. Таряник, Е.В. Геращенко, Н.А. Конорева, А.И. Баранец // Здоровье. Медицинская экология. Наука. - 2016.
4. Синдром такоцубо: современное состояние проблемы. Н.Т. Ватутин, Г.Г. Тарадин, А.С. Смирнова, М.А. Эль-Хатиб, Ю.П. Гриценко, Д.В. Борт, Е.В. Картамышева, Е.С. Гасендич// Практическая ангиология. - 2016.
Кардиомиопатия Takotsubo: определение понятий, роль катехоламинов в развитии заболевания, диагностические критерии
Стресс-индуцированная кардиомиопатия, также называемая синдром преходящей дисфункции левого желудочка или Takotsubo-кардиомиопатия, становится все более известной, обычно характеризуется транзиторной систолической дисфункцией и обширной акинезией апикальных и / или средних сегментов левого желудочка, жалобами имитирующие острый коронарный синдром, но при отсутствии обструкции коронарных артерии [1, 2], сопровождаются изменениями на ЭКГ, а также ограниченным выбросом сердечных маркеров, не соответствующих этой степени акинезией.
Около 20 лет назад этот синдром описывался только у японских пациентов. Однако во всем мире на данный момент по статистике 2% из 300000 сердечных приступов приходится на это заболевание. Это говорит о большей информированности врачей, улучшении диагностики и установления четких критериев для постановки диагноза. Следует ожидать увеличения частоты своевременной диагностики такоцубо-кардиомиопатии при условии доступности неотложной коронароангиографии в большинстве кардиологических центров в первые 24 часа, как того и требуют современные рекомендации по оказанию неотложной помощи больным с острым коронарным синдромом [3].
Термин «такоцубо» (tako-tsubo) в переводе с японского языка означает приспособление для ловли осьминогов - керамический горшок с круглым основанием и узким горлышком. Именно такую форму у больных при эхокардиографии приобретает левый желудочек (ЛЖ) в систолу, что объясняется отсутствием сокращения его верхушки с одновременным избыточным сокращением базальных отделов [4].
Патогенез
Патогенетические механизмы включают в себя избыток катехоламинов спазм коронарных артерии, и микрососудистую дисфункцию [5, 6].
Потенциальная роль разрыва холестериновой бляшки и тромбоза со спонтанным тромболизисом не были установлены. Однако результаты внутрисосудистого ультразвукового исследования (ВСУЗИ) показали доказательство разрыва бляшки в середине левой передней нисходящей коронарной артерии в 5 из 5 пациентов с диагнозом стресс-индуцированной кардиомиопатии [7] , но другая серия ВСУЗИ не нашла никаких доказательств относительно этой гипотезы [8, 9] .
Связь развития стрессовой кардиомиопатии с физическим или эмоциональным стрессом [1, 10-15], показывают, что это расстройство может быть вызвано диффузным действием катехоламинов вызванным микрососудистым спазмом или дисфункцией, путем прямого токсического действия катехоламинов [16]. У некоторых пациентов с индуцированной стрессом кардиомиопатией, единственным очевидным стрессом является воздействие препаратов катехоламинов или бета-агонистов в обычных клинических дозах [17].
Дальнейшая поддержка гипотезы действия катехоламинов обеспечивается наблюдениями подобной обратимой кардиомиопатии с глобальной или очаговой дисфункцией у пациентов с феохромоцитомой [24] и в условиях острого повреждения головного мозга, которые также постулируются связанными с действием катехоламинов [25]. По данным эндомиокардиальной биопсии в серии из восьми пациентов в период дисфункции левого желудочка [11, 13, 16] обнаружены гистологические признаки катехоламиновой токсичности [26, 27] - отсутствие признаков миокардита [28], обнаружение интерстициального фиброза [11], внутриклеточное накопление гликогена, множество вакуолей, дезорганизованность цитоскелета миокардиоцитов, увеличение белка внеклеточного матрикса [23, 27]. Эти изменения нивелировались почти полностью после функционального восстановления. Предположительно, что наибольший эффект в апикальной части миокарда может быть связан с более высокой плотностью бета-адренорецепторов в этом месте [29].
Эпидемиология
Факторы риска
К факторам риска, которые обычно связаны с развитием стрессовой кардиомиопатии следует отнести курение, злоупотребление алкоголем, тревожные состояния и гиперлипидемия. Провоцирующими факторами могут выступать: физический стресс, внезапное падение артериального давления, тяжелая болезнь, операция или медицинская процедура (например, сердечный стресс-тест), сильная боль, насилие в семье, приступ астмы, получение плохих новостей (например, диагностика рака), несчастный случай, неожиданная потеря или болезнь близкого родственника, финансовый убыток, сильный страх, публичные выступления [34].
Клиника
Наиболее распространенным симптомами являются острая загрудинная боль (58,8% случаев), а затем одышка (30% случаев), обмороки, тахикардия. Острыми осложнениями стресс-индуцированной кардиомиопатии являются остановка сердца, тахиаритмии (включая желудочковую тахикардию и фибрилляцию желудочков), брадиаритмии. Стресс-индуцированный гиперкинез левого желудочка может способствовать развитию шока и серьезной митральной регургитации [1, 10, 12], верхушечное тромбообразование и инсульт [17]. Вероятность развития острой сердечной недостаточности возможно предсказать на основе наличия или отсутствия следующих трех переменных : возраст > 70 лет, наличие физического стрессора и снижение фракции выброса левого желудочка ( ФВ ЛЖ ) < 40 процентов [35] . При обследовании 118 больных, вероятность развития острой сердечной недостаточности был < 10 процентов при отсутствии этих факторов риска.
Диагностика
Диагностическими критериями клиники Мейо являются [30, 34, 35]:
- Переходные гипокинезия, акинезия или дискинезия левого желудочка середины сегментов с или без апикального участия.
- Региональных аномалий движения стенки обычно выходят за рамки одного эпикардиальной коронарного распределения.
- Наличие стрессовых триггеров часто, но не всегда.
- Отсутствие обструкции коронарных артерий или ангиографических признаков острого разрыва бляшки.
- Электрокардиографические аномалии (либо изменение высоты ST- сегмента и / или инверсия зубца Т).
- Скромные высоты сердечного тропонина и креатинфостокиназы.
- Отсутствие феохромоцитомы или миокардита.
- Фракция выброса левого желудочка (ФВ ЛЖ ) < 40 процентов.
Электрокардиографические проявления имитируют острый коронарный синдром. Характерен инфарктоподобный подъем сегмента ST, наиболее распространенной в передних грудных отведениях ; диффузная инверсии зубца Т с продлением интервала QT , аномальные волны Q , неспецифические нарушения. Восстановление ЭКГ происходит на 2-3 неделе болезни.
Наиболее специфичные изменения при ЭХО-кг и контрастной вентрикулографии. Характерен акинез или дискинез верхушки и средней части ЛЖ с гиперконтрактильностью основания и обструкцией выходного тракта ЛЖ. При этом форма ЛЖ напоминает приспособление для ловли осьминогов. Общая систолическая функция снижается, а средняя ФВ ЛЖ варьируется в диапазоне от 20 до 49 процентов [1, 2, 31].
Ангиография является ценным методом диагностики. Принципиальное отличие кардиомиопатии токацубо от острого коронарного синдрома - отсутствие гемодинамически значимого стеноза коронарных артерий.
МРТ с гадолинием помогает в дифференциальном диагнозе с такими заболеваниями как инфаркт миокарда и миокардит. Гадолиний не накапливается при стресс-индуцированной кардиомиопатии, в отличие от инфаркта миокарда, в котором интенсивное (т.е. > 5 стандартных отклонений выше средней интенсивности сигнала дистанционного миокарда) субэндокардиально или трансмурально. При миокардите характерно неоднородное накопление гадолиния. МРТ может также дать определение тромбов в левом или правом желудочке, которые не могут быть обнаружены с помощью ЭХО-кг [11, 31].
Повышение сердечных сывороточных маркеров контрастирует с часто тяжелыми нарушениями гемодинамики. Распространенность повышения креатинкиназы-МВ и / или тропонина у пациентов было в 89,3% случаев, в 10,7% показало нормальный уровень этих сердечных ферментов. Средняя максимальная вариабельность креатинкиназы-MB и рост тропонина были 27,4 мкг/л (норма 5.2-115.7 мкг / л) и 18,7 мкг / л (норма 2.0-97.6 мкг/л), соответственно [1, 3, 20].
Лечение
До настоящего времени отсутствуют формальные рекомендации по лечению больных с СКМП. Считается, что в острой фазе заболевания показано применение транквилизаторов, если развитию синдрома предшествовал эмоциональный стресс, а также устранение других возможных провоцирующих факторов, например боли. Назначаются ингибиторы АПФ, бетаадреноблокаторы, антикоагулянты, диуретики, антагонисты кальция. Кроме того, в таких случаях целесообразно выполнение внутриаортальной баллонной контрпульсации. При динамической обструкции выходного тракта ЛЖ противопоказано использование препаратов положительного инотропного действия. Продолжительность приема антикоагулянтов варьируются в зависимости от скорости восстановления функции сердца. На фоне поддерживающей терапии всегда происходит спонтанное выздоровление в течение 2 месяцев. В 5% случаев возникает рецидив заболевания, вероятно, провоцируемый ассоциированным пусковым механизмом.
Заключение
Takotsubo кардиомиопатия представляет собой новый вариант кардиомиопатии, который стал диагностироваться в последние годы. Основным пусковым фактором заболевания является выраженный физический и эмоциональный стресс, относительно часто встречается у пожилых женщин. Патогенетические механизмы обуславливаются токсическим действием катехоламинов, поэтому сочетании α-и β-адреноблокаторов, добавление эстрогенов в терапию у женщин в постменопаузе может защитить от его развития или смягчить клинические проявления. Этот вид кардиомиопатии следует считать возможной причиной внезапной сердечной смерти в результате аритмии, в том числе у лиц без явных сердечных заболеваний. Чтобы лучше понять патогенетические механизмы, разработать рациональную систему профилактики и схем лечения, созданы регистры.
Кардиомиопатия Такотсубо, или стресс - индуцированная кардиомиопатия
Донецкая О.П., Тулупова В.А., Дзвониская В.Н., Бесшапошникова И.А.
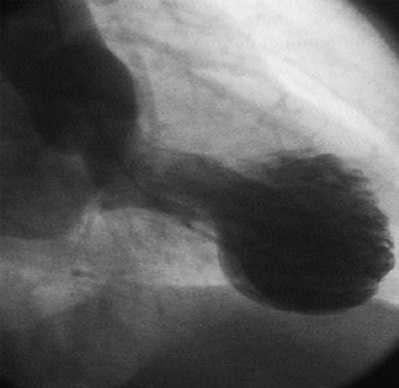
Кардиомиопатия такотсубо была описана впервые в Японии в 1990 г. H. Satoh как преходящие нарушения сократимости миокарда. Классический вариант болезни сопровождается акинезом или дискинезом верхушки сердца с гиперкинезом базальных сегментов. Сердце при этом приобретает своеобразную конфигурацию: левый желудочек в острой фазе по форме напоминает песочные часы или японскую ловушку для осьминогов такотсубо — кувшин с узким горлышком и широким дном. Кадиомиопатия такотсубо - это обратимая дисфункция левого желудочка в ответ на физический или психический стресс, клинически и электрокардиографически напоминающая острый коронарный синдром, преимущественно у женщин в посменопаузе без значимого стеноза коронарных артерий, отличающаяся относительно благоприятным исходом.
Патогенез синдрома такотсубо полностью не известен. Для объяснения возможных механизмов развития КМПТ было предложено несколько гипотез: вазоспазм коронарных артерий, обструкция выводного тракта левого желудочка (ВТЛЖ), перегрузка катехоламинами, нейрогуморальные нарушения и дисфункция микроциркуляторного коронарного русла. Основной теорией развития кардиомиопатии на настоящий момент является токсическое действие повышенного уровня катехоламинов на миокард и избыточная симпатическая стимуляция. Воздействие эндогенного (эмоционального) или экзогенного (травма, хирургические операции или чрезмерная физическая нагрузка) стресса отмечают в преобладающем большинстве случаев развития кардиомиопатии. Данная взаимосвязь привела к предположению, что механизм развития кардиомиопатии может быть ассоциирован с воздействием симпатической нервной системы при стрессе.
Клиническая картина. Как описано российскими и зарубежными исследователями, симптомы, развивающиеся при кардиомиопатии, во многом совпадают с клинической картиной, наблюдаемой при остром инфаркте миокарда. Так, наиболее типичными клиническими признаками кардиомиопатии являются острое начало, приступ загрудинных болей или одышки, тогда как на электрокардиограмме наиболее часто наблюдаются подъемы сегмента ST, а в крови определяется повышение уровня креатинфосфокиназы, МВ-фракции креатинфосфокиназы и тропонина, а также гиперкатехоламинемия. В тех случаях, когда проводится эндомиокардиальная биопсия, гистологически определяются очаги миоцитолиза, инфильтрация мононуклеарами, а также некроз кардиомиоцитов по типу полос пересокращения при отсутствии признаков миокардита. При проведении эхокардиографии у таких пациентов определяются тяжелые нарушения сократимости миокарда левого желудочка. При этом на коронарографии у пациентов с кардиомиопатией отсутствуют значимые стенозы коронарных артерий. Необходимо отметить, что основным критерием для постановки диагноза КМПТ является полная обратимость нарушений сократимости миокарда. Изменения ЭКГ в острой фазе КМПТ развиваются примерно в 80-85 % случаев. Согласно рекомендациям по диагностике КМПТ, основными изменениями ЭКГ, характерными для КМПТ, являются подъемы сегмента ST, инвертированные зубцы Т, удлинение интервала QT и редкие реципрокные изменения либо их отсутствие. Наиболее часто среди изменений ЭКГ у пациентов с КМПТ встречаются подъемы сегмента ST в грудных отведениях (в отведениях V1-V4). Также с течением времени возможно появление отрицательных зубцов Т и патологических зубцов Q. Таким образом, особенностями течения КМП Такотсубо является: отсутствие значимой обструкции коронарных артерий; площадь акинезии не соответствует зоне, которая может кровоснабжаться одной коронарной артерией; колоссальная разница между объемом вовлеченного миокарда и степенью повышения ферментов; быстрая полная нормализация сократимости миокарда.
Основные критерии диагностики кардиомиопатии Такотсубо («модифицированные критерии клиники Мейо»):
1. Транзиторный гипокинез, дискинез и акинез средних сегментов левого желудочка с вовлечением верхушки или без такового, баллоноподобное расширение полости левого желудочка, не соответствующее зоне кровоснабжения какой - либо одной коронарной артерии, желателен физический или психический травмирующий фактор, предшествующий развитию этого состояния.
2. Отсутствие обструкции коронарных артерий или ангиографического свидетельства признаков острого разрыва атеросклеротической бляшки.
3. Появление изменений ЭКГ - элевация сегмента ST, возможна инверсия зубца Т.
4. Умеренное повышение тропонина
5. Отсутствие предшествующей травмы головы, внутричерепного кровоизлияния, гипертрофической кардиомиопатии, феохромоцитомы или миокардита.
Осложнения:
- Аритмии: АВ - блокады, синусовая брадикардия, фибрилляция предсердий, желудочковые тахикардия и фибрилляция
- Острая левожелудочковая недостаточность
- Образование тромба в верхушке ЛЖ и эмболии
Лечение: В настоящее время специфические методы лечения не разработаны. Четких критериев длительности терапии нет. Необходимо продолжить терапию до полного восстановления сердечной функции. В большинстве случаев пациенты с кардиомиопатией поступают в больницу с клиническими и лабораторными признаками острого инфаркта миокарда, до установления диагноза кардиомиопатии тактика их лечения определяется рекомендациями по лечению острого инфаркта миокарда с подъемом сегмента ST. После диагностирования кардиомиопатии такотсубо возможно переведение пациентов на поддерживающую медикаментозную терапию. В связи с тем, что синдром такотсубо сопровождается развитием преходящей дисфункции левого желудочка, пациентам показано лечение ингибиторами ангиотензинпревращающего фермента либо блокаторами рецепторов к ангиотензину II. У гемодинамически нестабильных пациентов необходимо исключать возможную обструкцию выходного тракта левого желудочка (ВТЛЖ), при наличии которой требуется назначение в-блокаторов. В связи с отсутствием исследований по негативному влиянию вазопрессоров при тяжелом течении кардиомиопатии таким пациентам также показана поддержка ионотропными препаратами. Некоторые исследователи считают, что длительное лечение в-блокаторами показано для предотвращения рецидивов кардиомиопатии. Однако данное заболевание является доброкачественным, в большинстве случаев заканчивающийся полным восстановлением функции левого желудочка через 2-4 недели после манифестирования симптомов.
Прогноз: 95 % пациентов прогноз благоприятный, в течение нескольких недель наблюдается полная обратная динамика изменений ЭКГ и ЭХО-КГ, повторные случаи крайне редкие 2,7%
Заключение: Таким образом, кардиомиопатия такотсубо относится к редким синдромам. Тем не менее можно предположить, что встречается данный синдром значительно чаще, чем описывается, что связано со сложностью его диагностики. Синдром такотсубо занимает важное место среди сердечно-сосудистых заболеваний. Связано это прежде всего с тем, что в остром периоде по клиническим характеристикам болезнь напоминает острый инфаркт миокарда. Чаще всего болезнь развивается после эмоционального стресса и сопровождается приступом загрудинной боли, подъемами сегмента ST на ЭКГ, а также нарушениями сократимости миокарда по данным ЭхоКГ. Показано, что из числа пациентов, поступающих в отделение неотложной кардиологии с предварительным диагнозом ОКС, 3 % впоследствии ставится диагноз кардиомиопатии такотсубо.
Эндогенная интоксикации как фактор развития стрессорной кардиомиопатии

Санкт-Петербургский государственный педиатрический медицинский университет
Эндогенную интоксикацию (ЭИ) рассматривают как один из универсальных механизмов патогенеза различных заболеваний, который включает выход в кровь из патологического очага токсических продуктов, их распространение по организму с током крови и воздействие на другие органы и ткани (Чаленко В. В., Кутушев Ф. Х., 1990; Торбинский А. М., 1994).
Очевидно, что развитие патологических нарушений в организме при интоксикации будет зависеть от баланса двух противоположно направленных процессов — скорости образования и выхода в кровь эндотоксинов, с одной стороны, и элиминации (детоксикации) этих веществ, осуществляемой защитными системами организма, с другой стороны. Сывороточные альбумины участвуют в поддержании осмотического гомеостаза, транспорте органических молекул, обладают антиоксидантным действием. Они связывают токсины и метаболиты и элиминируют их из организма (Комарова М. Н., Грызунов Ю. А., 1998; Степуро И. И., 1998).
Имеются многочисленные данные, показывающие, что способность альбумина связывать и переносить различные вещества ухудшается при различных заболеваниях. Их список весьма широк: онкологические, инфаркт миокарда, заболевания печени и почек и др. (Грызунов Ю. А., Добрецов Г. Е., 1994).
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Для изучения роли эндогенной интоксикации в патогенезе стрессорной кардиомиопатии (СКМП) у спортсменов нами проводилось определение эффективной концентрации альбумина (ЭКА) и общей концентрации альбумина (ОКА), а также вычисление их соотношений: ЭКА/ОКА; КИА (концентрация измененного альбумина), КИА=ОКА-ЭКА и ИТ (индекс токсичности), ИТ=(ОКА/ЭКА)-1. Параметры ОКА и ЭКА измеряли стандартным методом с помощью наборов реактивов «ЗОНД-Альбумин» на анализаторе АКЛ-01.
Были произведены обследования у 174 спортсменов (109 — мужчин, 65 — женщин), из них у 78 человек имела место СКМП (49 — мужчин, 29 — женщин) и у 96 человек поражения сердца не выявлено (60 — мужчин, 36 — женщин). Контрольную группу составили лица, не занимающиеся спортом такого же возраста — 32 человека (17 — мужчин, 15 — женщин).
Показатели сывороточного альбумина у мужчин и женщин со СКМП, без СКМП и в контрольной группе представлены в табл. 1-2.
Показатели сывороточного альбумина в обследованных группах спортсменов и в контрольной группе (мужчины)
Вторичная кардиомиопатия
Вторичная кардиомиопатия - структурные и функциональные изменения сердечной мышцы, возникающие вследствие основного первичного заболевания. К симптомам вторичной кардиомиопатии относятся одышка, головокружение, боли в грудной клетке, нарушения ритма, слабость. Диагностика вторичной кардиомиопатии включает проведение ЭКГ, эхокардиографии, рентгенографии органов грудной клетки, биохимического исследования крови. Патогенетическое лечение вторичной кардиомиопатии заключается в воздействии на метаболические процессы в миокарде; симптоматическое - в устранении нарушений ритма и проводимости, сердечной недостаточности.
Кардиомиопатии - заболевания, сходные клинически, но различные по этиологии и патогенезу, характеризующиеся дистрофическими изменениями сердечной мышцы. Понятие «кардиомиопатия» исключает повреждения миокарда, возникающие вследствие ИБС, артериальной гипертензии, легочной гипертензии, клапанных пороков сердца и пр.
Первичные (идиопатические) кардиомиопатии объединяет преимущественное или изолированное поражение миокарда некоронарного и невоспалительного генеза, в основе которого лежит недостаточность сократительной функции сердечной мышцы в связи с ее дистрофией. Первичные кардиомиопатии могут иметь врожденное (генетическое, наследственное), приобретенное или смешанное происхождение. К первичным (идиопатическим) кардиомиопатиям относят гипертрофическую (констриктивную, субаортальный стеноз), дилатационную (конгестивную, застойную), рестриктивную (эндомиокардиальный фиброз) кардиомиопатии и аритмогенную дисплазию правого желудочка (болезнь Фонтана).
Термином «вторичные кардиомиопатии» (симптоматические кардиомиопатии, миокардиодистрофия, дистрофия миокарда) в кардиологии объединяют гетерогенную группу специфических поражений миокарда различной этиологии, обусловленных биохимическими или физико-химическими нарушениями метаболизма. В отличие от первичной кардиомиопатии, этиология которой не установлена, вторичная кардиомиопатия всегда является следствием генерализованных системных заболеваний других органов или патологических состояний.
Причины вторичной кардиомиопатии
Причины вторичных кардиомиопатий могут быть разнообразны. Вторичные кардиомиопатии могут встречаться при уремии, интоксикациях алкоголем, лекарственными препаратами, этиленгликолем, солями тяжелых металлов и др. В некоторых случаях к развитию вторичной кардиомиопатии приводят инфекции: вирусные заболевания, тифы, трихинеллез, трипаносомоз; заболевания обмена - гиперпаратиреоз, тиреотоксикоз, сахарный диабет, подагра, амилоидоз, нарушения электролитного обмена, авитаминоз и пр. Встречаются вторичные кардиомиопатии, обусловленные патологией органов пищеварения (панкреатитом, циррозом печени, синдроме мальабсорбции).
Дистрофия миокарда может возникать при системных нервно-мышечных заболеваниях, таких, как миопатия, миастения. К вторичным кардиомиопатиям относятся такие редкие формы, как амилоидоз сердца, гемохроматоз сердца, ксантоматоз, гликогеноз.
При вторичной кардиомиопатии развивается диффузное равномерное поражение миокарда. Первичная роль в цепи изменений принадлежит поражению ферментных систем, участвующих во внутриклеточном метаболизме. Нарушение обменных процессов в сердечной мышце приводит к дисфункции внутриклеточных структур миофибрилл и ослаблению сократительной активности миокарда. На гистохимическом уровне при вторичной кардиомиопатии имеет место метаболическая нестабильность миокарда.
Классификация вторичной кардиомиопатии
С учетом повреждающих факторов выделяют следующие клинические формы вторичной кардиомиопатии:
- алкогольная кардиомиопатия - обусловлена повреждающим воздействием этанола на клетки миокарда. Чаще встречается у мужчин, злоупотребляющих алкоголем. При вторичной алкогольной кардиомиопатии развивается жировая дистрофия миокарда, вследствие чего макроскопически сердечная мышца приобретает желтоватый оттенок;
- токсические и медикаментозные кардиомиопатии - связаны с повреждением миокарда такими элементами, как кадмий, литий, мышьяк, кобальт, изопротиренол. Следствием токсического влияния являются возникающие в сердечной мышце микроинфаркты и последующая воспалительная реакция;
- метаболические кардиомиопатии - возникают при нарушениях обменных процессов в миокарде, обусловленных гипертиреозом, гипотиреозом, гиперкалиемией (болезнь Аддисона, сахарный диабет), гипокалиемией (заболевания почек, болезнь Иценко-Кушинга, частые поносы и рвоты), гликогенозом, недостаточностью тиаминов и др. витаминов;
- вторичные кардиомиопатии, ассоциированные с заболеваниями органов пищеварения (синдромом нарушенного всасывания, панкреатитом, циррозом печени и т. д.);
- вторичные кардиомиопатии, ассоциированные с заболеваниями соединительной ткани (ревматоидным артритом, узелковым периартериитом, системной красной волчанкой, склеродермией, дерматомиозитом, псориазом и др.);
- вторичные кардиомиопатии, ассоциированные с нервно-мышечными заболеваниями (миотонической дистрофией, мышечной дистрофией, атаксией Фридрейха и др.);
- вторичные кардиомиопатии, ассоциированные с мукополисахаридозом и дислипидозом (синдром Хантера, болезнь Сандхоффа, болезнь Андерсона-Фабри);
- вторичные кардиомиопатии, ассоциированные с вирусными, бактериальными, паразитарными инфекциями;
- вторичные кардиомиопатии, ассоциированные с инфильтрацией миокарда при карциноматозе, лейкемии, саркоидозе;
- климактерическая (дизовариальная) кардиомиопатия - развивается у женщин в период климакса.
Симптомы вторичной кардиомиопатии
Клинические проявления вторичной кардиомиопатии связаны с нарушением сократительной способности миокарда. При этом отмечаются разлитые ноющие боли в области сердца, не зависящие от физической нагрузки. Ангинозные боли не сопровождаются характерной для ИБС иррадиацией и проходят самостоятельно, без приема коронаролитиков. Со временем присоединяются и нарастают признаки сердечной недостаточности - одышка, периферические отеки. Характерны слабость, головокружение, тахикардия, нарушения ритма сердца (экстрасистолия, мерцательная аритмия).
Симптоматика вторичной кардиомиопатии развивается на фоне клинической картины основного заболевания. Осложнения вторичных кардиомиопатий включают хроническую сердечно-сосудистую недостаточность, тромбоэмболический синдром, внезапную смерть вследствие фибрилляции желудочков (при алкогольной кардиомиопатии).
Диагностика вторичной кардиомиопатии
Вторичная кардиомиопатия всегда является лишь дополнением к основному диагнозу. Распознавание вторичной кардиомиопатии осуществляется на основании данных электрокардиографии, ритмокардиографии, эхокардиографии, рентгенографии органов грудной клетки, биохимического анализа крови.
ЭКГ-признаки вторичной кардиомиопатии проявляются, главным образом, снижением, сглаживанием или отрицательным значением зубца Т. Отчетливая связь между изменениями ЭКГ с выраженностью кардиалгического синдрома не прослеживается. При проведении велоэргометрии толерантность к физической нагрузке снижена, однако признаки явной коронарной недостаточности также отсутствуют. Рентгенологическое и электрокардиографическое исследование обнаруживают увеличение границ и расширение полостей сердца.
Биохимические исследования крови могут включать определение содержания микроэлементов, уровня глюкозы, липопротеидов, электролитов, гормонов щитовидной железы, катехоламинов, маркеров некроза миокарда, и др. Для верификации диагноза вторичной кардиомиопатии также используются фонокардиография, ритмография, холтеровское мониторирование, МРТ, сцинтиграфия миокарда с таллием-201, биопсия миокарда и др.
Дифференциальная диагностика вторичной кардиомиопатии проводится с миокардитом, ишемической болезнью сердца, атеросклеротическим и миокардитическим кардиосклерозом.
Лечение вторичной кардиомиопатии
Ввиду полиэтиологичности патологии и многообразия клинических форм вторичной кардиомиопатии, к ее лечению целесообразно привлекать специалистов различных профилей - кардиологов, гинекологов, инфекционистов, ревматологов. Лечения вторичной кардиомиопатии направлено на улучшение метаболических процессов, максимальное увеличение сердечного выброса и предотвращение дальнейшего прогрессирования снижения сократительной способности сердечной мышцы.
С целью снижения нагрузки на сердце исключаются прием алкоголя, курение, интенсивные физические нагрузки. При ярко выраженных клинических проявлениях вторичной кардиомиопатии назначаются β-адреноблакаторы, антиаритмические средства, антикоагулянты, соли калия, витамины группы В, сердечные гликозиды. Целесообразно применение активаторов миокардиального метаболизма (инозина, АТФ). Улучшению функции миокарда и повышению толерантности к нагрузкам способствует бальнеотерапия, умеренные занятия лечебной физкультурой.
При жизнеугрожающих нарушениях ритма показана имплантация электрокардиостимулятора или кардиовертер-дефибриллятора. Тяжелые варианты вторичной кардиомиопатии, не поддающиеся медикаментозной коррекции, следует рассматривать как основание для трансплантации сердца.
Прогноз и профилактика вторичной кардиомиопатии
Трудоспособность больных с вторичной кардиомиопатией, как правило, нарушается в связи с основным заболеванием, а при развитии сердечной недостаточности - и вследствие поражения миокарда. Прогноз вторичной кардиомиопатии во многом определяется течением первичного заболевания и развитием осложнений со стороны сердца.
Профилактика вторичной кардиомиопатии заключается в предупреждении поражения миокарда при заболеваниях, часто сопровождающихся дистрофическими изменениями сердечной мышцы. Раннее и адекватное лечение данных заболеваний, применение средств, улучшающих метаболические процессы в миокарде, позволяют предупредить или отсрочить поражение сердца.
Читайте также:
- Термины поражения глазодвигательных нервов. Семиотика поражения пути глазодвигательного нерва
- Механизмы восприятия боли: головной мозг и боль
- Диагностика травматической ишемии и инфаркта головного мозга по КТ, МРТ
- Экономика профилактики заболеваний. Экономика вакцинации и приема аспирина
- Гипертензия и ее виды. Мишени антигипертензивных средств
