Подготовка к операции при гидроцефалии. Операции при детской краниофарингиоме
Добавил пользователь Skiper Обновлено: 21.01.2026
Краниофарингиомы — это редкий вид опухолей, возникающих в головном мозге. Наиболее часто их диагностируют у детей в возрасте 5-14 лет. Опухоли этого типа составляют примерно 6% от всех опухолей головного мозга у детей. В США ежегодно регистрируется 100-200 случаев краниофарингиомы у детей. 10-летняя выживаемость при краниофарингиоме составляет 80-90%.
Краниофарингиомы обычно состоят из плотного новообразования и заполненной жидкостью кисты . Это доброкачественные , медленно растущие опухоли, которые редко распространяются на другие части головного мозга. Однако такое новообразование может быть очень опасным из-за воздействия на жизненно важные окружающие структуры головного мозга. Краниофарингиомы обычно развиваются вблизи гипофиза и гипоталамуса . При таком расположении опухоль оказывает влияние на эндокринные функции. Если опухоль расположена близко к зрительному нерву, может нарушаться и зрение.
Лечение краниофарингиомы включает хирургическую операцию, лучевую терапию или и то, и другое. В отдельных случаях, когда возможно безопасное удаление опухоли с ограниченными побочными эффектами, может быть достаточно хирургической операции. Часто операция требуется для удаления части опухоли, чтобы снизить компрессию зрительных проводящих путей или ослабить обструкцию заполненных жидкостью ( спинномозговой жидкостью ) путей.
Хирургическое вмешательство может включать размещение постоянного катетера в кистозной части опухоли. Катетер присоединяют к резервуару, из которого можно сливать жидкость. Расположение опухоли может ограничивать возможность ее удаления или дренажа.
Для лечения остаточной опухоли после операции применяют лучевую терапию. В отдельных случаях ее можно применять без использования других методов лечения.
Лучевая терапия чаще всего является фракционированной, т. е. проводится с применением небольших доз, называемых фракциями. Большинство пациентов проходят лечение с понедельника по пятницу, 5 дней в неделю в течение примерно 6 недель. Обычно лучевую терапию проводят однократно. Повторный курс фракционированной лучевой терапии назначают редко.
В особых случаях, например у пациентов с опухолями, прогрессирующими после лучевой терапии, для лечения краниофарингиомы может использоваться однократная доза лучевой терапии (радиохирургия). В радиохирургии более высокую дозу облучения направляют на целевой участок опухоли.
Новая форма лучевой терапии, протонная лучевая терапия, может иметь преимущества по сравнению с традиционной лучевой терапией рентгеновскими лучами. Однако этот метод лечения все еще исследуется и доступен не в каждом медицинском центре.
Факторы риска и причины возникновения краниофарингиомы
Причины возникновения краниофарингиомы неизвестны. Исследования, посвященные выявлению генетических изменений, связанных с этими опухолями, продолжаются. Чаще всего краниофарингиому диагностируют у детей в возрасте от 5 до 14 лет. Эта опухоль редко возникает у детей младше 2 лет.
Признаки и симптомы краниофарингиомы
Симптомы краниофарингиомы различаются в зависимости от размера и расположения опухоли. К возможным симптомам относятся:
- Изменения гормональных и эндокринных функций. Это может привести к таким проблемам, как замедление роста и задержка полового созревания .
- Изменения зрения
- Головные боли, которые часто усиливаются по утрам и проходят после рвоты
- Спутанное сознание
- Тошнота и рвота
- Изменения уровня энергии, утомляемость
- Проблемы мышления и обучения
- Изменения личности и поведения
- Усиление жажды или мочеиспускания
- Низкое кровяное давление
- Увеличение массы тела
- Усиление или потеря аппетита
По мере роста опухоли может нарушаться нормальная циркуляция спинномозговой жидкости. Это вызывает накопление жидкости в головном мозге — состояние, называемое гидроцефалией . Жидкость вызывает расширение желудочков и повышает давление на головной мозг (внутричерепное давление). Многие из симптомов краниофарингиомы связаны с повышенным давлением на ткани головного мозга.
Диагностика краниофарингиомы
Врачи проверяют наличие краниофарингиомы и воздействия опухоли несколькими способами. Используют такие исследования:
- Изучение истории болезни и медицинский осмотр помогают врачам получить сведения о симптомах, общем состоянии здоровья, перенесенных заболеваниях и факторах риска.
- Для определения содержания веществ в крови и моче выполняют биохимический анализ сыворотки крови, мочи и гормональные исследования.
Врачи могут проводить проверку уровня электролитов в сыворотке крови и моче, таких как натрий, а также удельного веса (концентрации мочи) для определения наличия несахарного диабета . Врачи могут проверять сывороточные уровни альфа-фетопротеина (α-FP) и бета-хорионического гонадотропина человека (β-ХГЧ), чтобы исключить наличие герминогенной опухоли, которую иногда можно спутать с краниофарингиомой. Для выявления аномального уровня гормонов могут проводить измерение уровня гормона роста, гормона щитовидной железы, адренокортикотропного гормона и гонадотропина в крови.
- В ходе неврологического обследования оцениваются функции головного мозга, спинного мозга и нервов. Во время обследования проверяют различные аспекты работы мозга: память, зрение, слух, мышечную силу, равновесие, координацию и рефлексы.
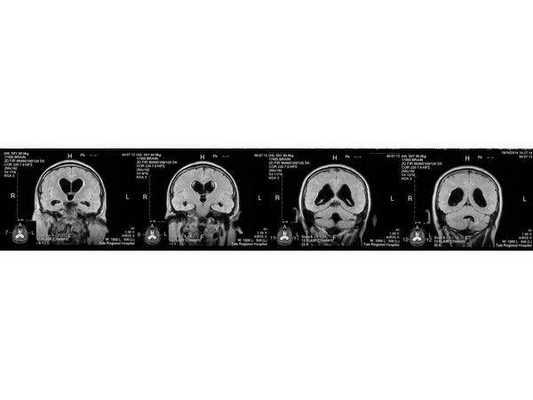
- С помощью диагностической визуализации — компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) — получают детализированные изображения головного и спинного мозга. Врачи могут увидеть размеры и расположение опухоли и лучше понять, какие участки мозга оказались затронуты. МРТ часто предпочтительнее, поскольку обычно обеспечивает более четкую визуализацию опухолей головного мозга.
- Для диагностики краниофарингиомы может выполняться биопсия. При биопсии небольшой образец опухоли извлекается с помощью иглы. Морфолог изучает образец ткани под микроскопом, чтобы определить конкретный тип опухоли. В качестве альтернативы для диагностических целей может выполняться оценка жидкого содержимого опухолевой кисты. Если хирургическая операция не проводится или результаты биопсии не дают однозначного ответа, диагностическое значение может иметь наличие кальцификации на КТ-изображении, а также размеры, форма и расположение опухоли.
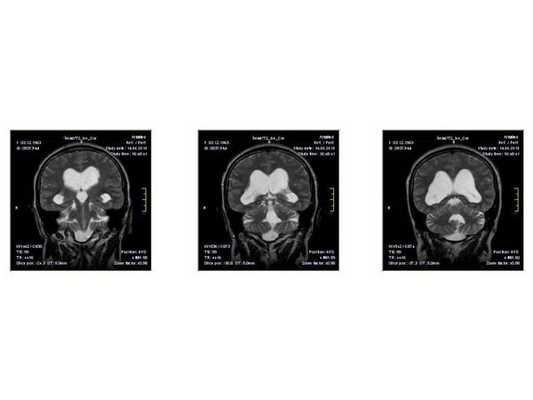
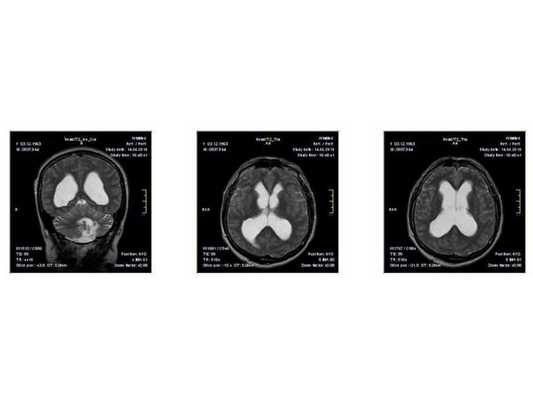
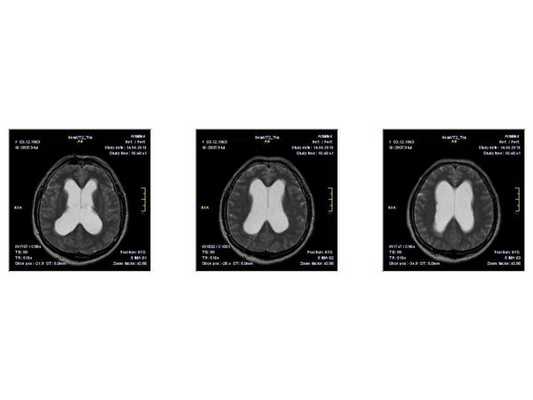
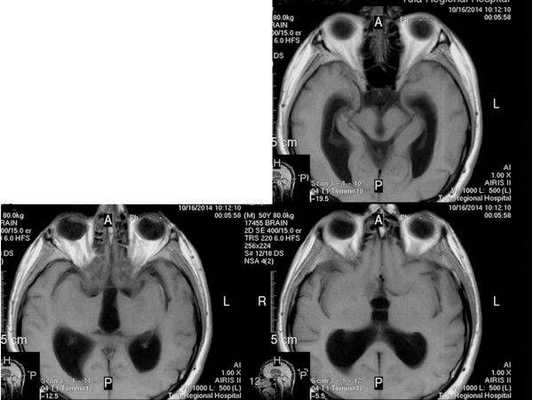
Краниофарингиома на осевой КТ
Краниофарингиома на МРТ в осевой проекции
МРТ в сагиттальной плоскости с метками для обозначения размеров краниофарингиомы
Прогноз при лечении краниофарингиомы
Стандартной системы определения стадии развития краниофарингиомы не существует. Такая опухоль описывается как впервые диагностированная или рецидивирующая.
Краниофарингиомы представляют собой доброкачественные опухоли, которые редко распространяются на другие части головного мозга, однако они могут вызывать серьезные проблемы, в том числе изменения эндокринных функций и повреждение зрительного нерва. Расположение опухоли может затруднять лечение.
Показатели коэффициента выживаемости при краниофарингиоме составляют от 80 до 90% через 10 лет после постановки диагноза, но при планировании лечения важно учитывать качество жизни пациентов в долгосрочной перспективе. Опухоли, прогрессирующие после проведения лучевой терапии, трудно излечить, если невозможно их полное удаление.
Лечение краниофарингиомы
Лечение зависит от нескольких факторов, в том числе от размера и расположения опухоли, возраста ребенка и особенностей опухоли. Лечение краниофарингиомы может включать в себя хирургическую операцию и лучевую терапию. Химиотерапия этого заболевания не является эффективной. В большинстве случаев подход к лечению краниофарингиомы — это не столько решение проблемы выживания, сколько качества жизни. Важно, чтобы лечение пациентов проводила опытная междисциплинарная команда, в которую входят специалисты по радиационной онкологии, нейрохирургии, эндокринологии, неврологии и офтальмологии. Врачам следует обсуждать риски и пользу каждого вида лечения с семьей пациента, давая возможность принимать обоснованные решения.
Хирургическая операция
Объем хирургического вмешательства при краниофарингиоме зависит от размеров и расположения опухоли, а также от потенциальных рисков операции. В некоторых случаях для обеспечения долгосрочного контроля опухоли достаточно хирургической операции. Однако часто полностью удалить опухоль хирургическим путем невозможно. Кроме того, при удалении опухоли (радикальном вмешательстве) часто возникают серьезные осложнения из-за потенциального воздействия на важные функции головного мозга и эндокринной системы.
Врачи могут планировать ограниченное хирургическое вмешательство, при котором опухоль не удаляется полностью. Вместо этого основной целью становится устранение симптомов или проблем. При ограниченном хирургическом вмешательстве задачами хирурга будут подтверждение диагноза, дренирование жидкости из кисты в опухоли и снижение давления на зрительный нерв. Ограниченное хирургическое вмешательство обычно сопровождается лучевой терапией.
Во многих случаях хирург устанавливает катетер в кисту опухоли. Катетер представляет собой тонкую трубку, отводящую жидкость из кисты. Выведение жидкости способствует облегчению многих симптомов, связанных с заболеванием. Катетер может быть временным либо постоянным.
Для доступа к опухоли используются различные хирургические методы. Доступ к опухоли можно получить посредством транссфеноидального либо эндоназального хирургического вмешательства. В этом случае при проведении хирургической операции доступ к опухоли осуществляется через носовые ходы и носовую пазуху. В других случаях хирурги могут выполнить краниотомию либо хирургическое вскрытие черепной коробки. Выбор хирургического метода зависит от расположения опухоли и целей операции.
| Преимущества | Недостатки | |
|---|---|---|
| Радикальная резекция | Предупреждение осложнений, связанных с лучевой терапией | Острые поражения, в том числе инсульт, потеря зрения, несахарный диабет и дефицит гормонов, а также травматическое повреждение головного мозга; долгосрочные последствия, включая изменения личности, несахарный диабет и дефицит гормонов, патологическое ожирение |
| Ограниченное хирургическое вмешательство и лучевая терапия | Меньший риск для личности пациента | Когнитивные эффекты, дефицит гормонов, потеря слуха, повреждения кровеносных сосудов, включая инсульт, некроз, вторичные опухоли (доброкачественные и злокачественные) |
Лучевая терапия
Лучевая терапия применяется в качестве дополнения к хирургической операции, особенно если проводилось ограниченное хирургическое вмешательство. Вид лучевой терапии зависит от расположения опухоли. Возраст ребенка является важным фактором, влияющим на применение лучевой терапии. Лучевую терапию также используют для лечения рецидивирующего заболевания после предшествующего хирургического вмешательства, которое считалось радикальным.
Лучевая терапия чаще всего являетсяфракционированной,т. е. проводится с применением небольших доз, называемых фракциями. Большинство пациентов проходят лечение с понедельника по пятницу, 5 дней в неделю в течение примерно 6 недель. Обычно лучевую терапию проводят однократно. Повторный курс фракционированной лучевой терапии назначают редко.
В особых случаях, например у пациентов с опухолями, прогрессирующими после лучевой терапии, для лечения краниофарингиомы может использоваться однократная доза лучевой терапии (радиохирургия). В радиохирургии более высокую дозу облучения направляют на целевой участок опухоли.
Новая форма лучевой терапии, протонная лучевая терапия, может иметь преимущества по сравнению с традиционной лучевой терапией рентгеновскими лучами. Однако этот метод лечения все еще исследуется и доступен не в каждом медицинском центре.
Лучевая терапия используется в дополнение к хирургической операции, особенно в тех случаях, когда проводилась ограниченная хирургическая операция. Этот метод терапии позволяет уменьшить размеры опухоли и уничтожить раковые клетки с помощью ионизирующего излучения, рентгеновских лучей или протонов. Излучение повреждает ДНК внутри опухолевых клеток.
Химиотерапия
Химиотерапию редко используют для лечения краниофарингиомы.
Жизнь после краниофарингиомы
Большинство людей, перенесших краниофарингиому, живут с осложнениями, которые влияют на качество жизни. Они могут быть вызваны как самой опухолью, так и ее лечением.
К возможным проблемам относятся:
- Нарушение эндокринных функций, связанное с повреждением гипофиза и гипоталамуса
- Потеря зрения
- Когнитивные нарушения
- Эмоциональные расстройства
- Метаболический синдром
- Заболевания сосудов, такие как аневризма и инсульт
Гипофиз называют главной железой, поскольку он отвечает за выработку многих гормонов и контролирует работу других желез. Нарушение функции гипофиза может привести к ряду проблем: ожирению, ухудшению липидного профиля, снижению минеральной плотности костной ткани и снижению фертильности. Эти проблемы могут возникать даже тогда, когда пациент принимает препараты заместительной гормональной терапии.
Повреждение гипоталамуса также приводит к гормональным изменениям, влияющим на качество жизни. К ним относятся повышенный аппетит, патологическое ожирение, изменения в поведении и эмоциях.
Метаболический синдром — важный вопрос здоровья, который влияет на качество и продолжительность жизни детей, перенесших краниофарингиому. Этот синдром представляет собой группу нарушений, включающих ожирение, высокий уровень триглицеридов, низкий уровень ЛПВП («хорошего» холестерина), высокое кровяное давление и высокий уровень сахара в крови. Метаболический синдром связывают с заболеваниями сердца, инсультом и диабетом.
Лечение краниофарингиомы, в том числе хирургическое вмешательство и лучевая терапия, повышает риск возникновения проблем с кровеносными сосудами головного мозга у пациента. Это может привести к развитию аневризмы и инсульта. У пациентов также выше риск возникновения судорог и когнитивных нарушений.
Для мониторинга прогрессирования заболевания, оценки уровня и функции гормонов и решения проблем со здоровьем, связанных с заболеванием и/или лечением, ребенку с краниофарингиомой требуется непрерывное ведение многопрофильной командой врачей.
Случай успешного лечения повышенного внутричерепного давления и гидроцефалии без операции. Клиническое наблюдение в течение полутора лет.
В нейрохирургическое отделение Тульской областной клинической больницы госпитализирован пациент 1963 года рождения.
Жалобы
Пациент жаловался на выраженную распирающую головную боль с тошнотой и рвотой. В последнее время отметил, что ухудшилось зрение.
Со слов пациента, боль усиливалась при изменении погоды, незначительных умственных нагрузках и в положении лёжа.
Анамнез
В 15 лет ( 1978 год) пациенту удалили ангиоретикулёму (доброкачественную сосудистую опухоль) левого полушария мозжечка. До января 2013 года головные боли появлялись при перемене погоды и длительной работе за компьютером. Чтобы снять боль, мужчина принимал анальгетики, если они не давали эффекта, пил мочегонные средства (преимущественно Диакарб ).
В начале января 2013 года после перенесённого простудного заболевания головная боль усилилась, появилась тошнота, рвота, системное головокружение , шаткость при ходьбе, ухудшилось зрение. Пациент наблюдался у невролога, принимал анальгетики и Диакарб, но они помогали только на короткое время.
По заключению МРТ от 14.05.2013, после операции в левом полушарии мозжечка появились кистозно-глиозные изменения (на месте повреждённых нейронов образовались рубцовая ткань), а также выраженная внутренняя асимметричная гидроцефалия (избыточное скопление спинномозговой жидкости в полости черепа).
Так как консервативное лечение оказалось неэффективным, пациента направили к нейрохирургу. 13.06.2013 мужчину госпитализировали в нейрохирургическое отделение для дообследования и решения вопроса о необходимости операции.
Пациент закончил школу, институт, работает инженером в НИИ. Из перенесённых заболеваний — простудные, возникают редко.
Обследование
- Больной в сознании, разговаривает нормально, отвечает на вопросы.
- При ходьбе нарушена координация движений.
- Определяется горизонтальный мелкоразмашистый нистагм (колебания глазных яблок с малой амплитудой) с вращательными колебательными движениями.
- Рефлексы оживлены, слева чуть выше.
- В позе Ромберга (стоя со сдвинутыми вместе стопами, закрытыми глазами и вытянутыми прямо перед собой руками) отмечается пошатывание.
- При пальценосовой пробе — лёгкое дрожание пальца с обеих сторон.
- Чувствительных нарушений не выявлено.
- Артериальное давление 125/85 мм рт. ст., пульс колеблется от 60 до 70 ударов в минуту.
По заключению окулиста, у пациента были стушёваны границы дисков зрительных нервов на фоне их частичной старой атрофии .
- ЭКГ — без патологии.
- Общий и биохимический анализы крови — без отклонений от нормы.
Диагноз
- Состояние после удаления ангиоретикулёмы левого полушария мозжечка, кистозно-глиозные изменения.
- Окклюзионная гидроцефалия (скопление спинномозговой жидкости из-за блокировки ликворных путей), стадия декомпенсации.
- Стойкая цефалгия (головная боль).
- Вестибуло-атактический синдром.
Лечение
Пациент поступил в отделение 13.06.2013. При поступлении ему один раз за весь период пребывания в стационаре внутривенно ввели мочегонный препарат Лазикс и назначили гомеопатические препараты в гранулах для ежедневного приёма: Апис, Апоцинум и Аргентум нитрикум. Операция была назначена на третий день пребывания в стационаре.
После начала лечения у пациента снизилась интенсивность головной боли, уменьшилось головокружение и тошнота, ходьба стала устойчивее. На фоне этих улучшений больной отказался от операции.
Пациента выписали из стационара 20.06.2013. После выписки наблюдение за больным не прекратилось. Схема приёма гомеопатических средств оставалась практически неизменной. Пациент отмечал, что состояние постепенно улучшается. Он продолжал работать на прежнем месте, с работой справлялся.
С 13.10.2014 по 21.10.2014 пациента повторно госпитализировали в нейрохирургическое отделение, чтобы проанализировать его состояние и провести контрольное обследование:
- При осмотре отмечено, что координация при ходьбе практически не нарушена, нистагм уменьшился.
- По заключению окулиста, диски зрительных нервов бледные, границы чёткие.
- Проведена люмбальная пункция (поясничный прокол): внутричерепное давление (ВЧД) в пределах нормы — 170 мм вод. ст.
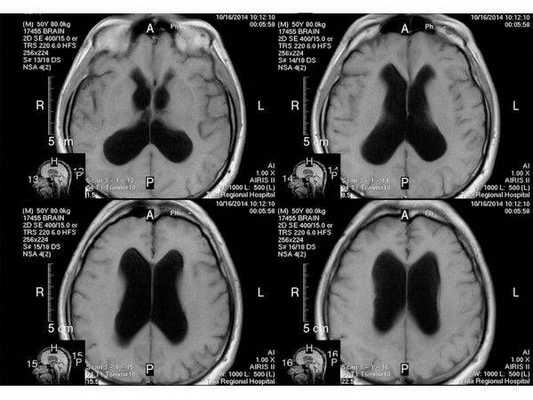
- МРТ в динамике показывает постепенное сужение желудочковой системы на 2 мм. Для сравнения представлены снимки МРТ от 14.05.2013 и от 16.10.2014.
Заключение
Синдром внутричерепной гипертензии (повышенного ВЧД) является серьёзной клинической проблемой. Он возникает не только из-за внутричерепных образований (опухоли, кровоизлияния), но и при нарушении процессов образования и оттока ликвора (спинномозговой жидкости). Приведённое клиническое наблюдение описывает эту патологию.
Процесс образования спинномозговой жидкости относительно постоянный, поэтому его влияние на регуляцию ВЧД незначительно. В основном внутричерепное давление регулируется за счёт оттока спинномозговой жидкости пахионовыми грануляциями (ворсинчатыми образованиями на паутинной оболочке головного мозга).
Можно предположить, что у этого пациента регуляция ВЧД нарушилась после удаления ангиоретикулёмы левого полушария мозжечка. На фоне этого сформировалось состояние, когда головной мозг не мог поддерживать постоянство ВЧД.
В последующем пациент перенёс инфекцию, которая затронула грануляции паутинной оболочки. Из-за повреждения пахионовых грануляций нарушился отток спинномозговой жидкости, что привело к развитию гидроцефалии и повышению ВЧД. Комплексная терапия помогла нормализовать отток спинномозговой жидкости в кровеносную систему, и состояние пациента улучшилось.
Краниофарингиома
Краниофарингиома - это доброкачественное кистозно-эпителиальное новообразование, локализующееся в области турецкого седла, которое развивается из остатков эпителия кармана Ратке. По мере прогрессирования и роста опухоли у пациента наблюдается повышение внутричерепного давления, нарушение зрения, отставание в физическом и психическом развитии, гипофункция аденогипофиза. Наиболее информативными методами диагностики краниофарингиомы являются МРТ и КТ, которые помогает определить структуру, границы опухоли и наличие кальцинатов. Лечение - хирургическое, после которого пациенту назначают курс лучевой терапии, направленной на остановку дальнейшего роста новообразования.
МКБ-10
Общие сведения
Краниофарингиома - это опухоль головного мозга доброкачественного характера, которая происходит от эмбрионального периода и, как правило, располагается в гипоталамо-гипофизарной области. По мере прогрессирования новообразования в его тканях могут формироваться кисты, наполненные жидкостью с большим содержанием холестерина и белков. Заболевание больше присуще для детей, однако может появляться в любом возрасте.
Частота развития краниофарингиом составляет приблизительно 2-3% от всех видов новообразований головного мозга. Чаще всего встречается нейроэпителиальная краниофарингиома (около 10% случаев), причем пик развития заболевания приходится в возрасте от 5 до 15 лет. Другая разновидность краниофарингиомы - папиллярная, встречается чаще всего у людей после 40 лет.
Причины развития краниофарингиомы
Основными причинами развития краниофарингиомы являются наследственность и различного рода мутации. Кроме этого, на развитие патологии оказывают влияние неблагоприятные факторы, особенно в период закладки основных органов - первый триместр беременности. К причинным факторам возникновения краниофарингиомы относится влияние лекарственных препаратов, токсинов, ядов, радиационного излучения и пр.; внутриутробное инфицирование, тяжело протекающий ранний токсикоз, хронические заболевания беременной (туберкулез, сахарный диабет, почечная недостаточность).
Краниофарингиома подразделяется на 2 вида: адамантиноматозная и папиллярная. Примерно 60% краниофарингиом представляют собой кистозное образование, около 15% - это солидные образования, остальные 35% имеют смешанную структуру и строение.
Краниофарингиома развивается из эмбриональных остатков кармана Ратке - структуры, из которой впоследствии формируется и развивается аденогипофиз. Новообразование в большинстве случаев имеет кисты, а у взрослых людей содержит кальцификаты. Из-за своей локализации и прогрессирования краниофарингиома вызывает отставание в развитии у детей, нарушения зрительной функции, заболевания органов эндокринной системы у взрослых.
Симптомы краниофарингиомы
Краниофарингиомы могут никак не проявляться клинически на протяжении длительного периода времени. Чаще всего первые симптомы заболевания возникают ближе к 5-10 годам. Первичными проявлениями, которые заставляют больного обратиться к врачу, являются постоянные головные боли, не купирующиеся анальгетиками, расстройства неврологического характера, нарушения в работе органов эндокринной системы.
По мере прогрессирования опухоли она начинает сдавливать гипоталамус, гипофиз и зрительный перекрест, что делает клиническую симптоматику более выраженной и яркой. Наиболее типичными клиническими проявлениями краниофарингиомы являются ожирение и низкий рост.
Прогрессирование и рост опухоли вызывает ухудшение зрения пациента на начальном этапе, на что врачи обращают внимание при первичном осмотре пациента. На более поздних сроках развития заболевания осмотр офтальмолога с проведением офтальмоскопии обнаруживает необратимые изменения на глазном дне, отек и атрофию зрительного нерва. Выраженность клинической картины во многом зависит от размера и степени прогрессирования новообразования.
Главным признаком краниофарингиомы, который определяется только путем рентгенологического исследования черепа, является изменение турецкого седла. На снимке четко видно истончение его спинки и клиновидных отростков.
Диагностика краниофарингиомы заключается в проведении инструментальной современной диагностики и консультации невролога. Рентгенография черепа позволяет выявить кальцинаты в опухоли, эрозию ее стенок и увеличение размеров турецкого седла. В обязательном порядке пациенту проводят ряд анализов на выявление количества гормонов в крови (исследование уровня СМТ, АКТГ, ТТГ, кортизола и гормонов щитовидной железы).
Наиболее информативными и точными методами диагностики краниофарингиомы являются МРТ и КТ головного мозга. При помощи данных методов исследования специалисту удается получить послойное изображение мозговых тканей, что позволяет наиболее точно определить место локализации патологического процесса, размеры образования, структура и форму опухоли, ее расположение относительно окружающих тканей.
Краниофарингиому необходимо дифференцировать с другими опухолями гипофизарной области: аденомой гипофиза, глиомой хиазмы, герминомой, а также с коллоидной кистой III желудочка. Точная дифференциация опухолей возможна только после проведения гистологического исследования их тканей.
Лечение краниофарингиомы проводится хирургическим путем и осуществляется нейрохирургами. Путь доступа к опухоли во многом зависит от места ее локализации и размеров. Если полное удаление новообразования по каким-либо причинам невозможно, то в послеоперационном периоде используют методы лучевой терапии.
Резекция краниофарингиомы устраняет давление опухоли на гипофиз и соседние ткани головного мозга, а при помощи лучевой терапии удается сдержать прогрессирующий рост опухоли в 90% случаев. Современным и эффективным методом лечения краниофарингиомы является дренирование кисты и введение в ее полость антибиотика, губительно действующего на ткани и клетки опухоли (блеомицина).
Прогноз и профилактика
Прогноз в большинстве случаев зависит от своевременности постановки диагноза и опытности врачей во время проведения оперативного вмешательства. Рецидив заболевания встречается в первые 3 года после операции и возникает, как правило, при нерадикальном удалении новообразования. Одним из осложнений в послеоперационном периоде является развитие диабета несахарного типа, поэтому пациент нуждается в длительной заместительной терапии гормональными препаратами под наблюдением эндокринолога.
Кроме этого, применение лучевой терапии хотя и является эффективным способом остановки дальнейшего роста и прогрессирования опухоли, но вызывает отставание в умственном развитии (ЗПР) у детей и тяжелые поражения внутренних органов, в частности печени. Профилактика патологического процесса заключается в антенатальной охране плода.
Краниофарингиома у детей и подростков - диагностика и лечение
В ведущих нейрохирургических центрах мира краниофарингиомы удаляют щадящими методами с полным сохранением важнейших структур мозга. При этом используют микронейрохирургию, интраоперационную нейронавигацию и эндоскопическую технику.
Краниофарингиома - доброкачественная внутричерепная опухоль из не подвергшихся обратному развитию зародышевых клеток. Встречается всего у нескольких человек из миллиона, но половину их составляют дети 5-15 лет.
Несмотря на доброкачественный характер и отсутствие метастазирования, краниофарингиома требует обязательного лечения. Это связано с особенностями ее расположения в ограниченном пространстве черепа, в области важнейших структур мозга - гипофиза, гипоталамуса, ликворной системы, проводников зрительного анализатора. В результате увеличивающегося с ростом опухоли давления на эти образования, появляются и прогрессируют серьезные расстройства:
- повышение внутричерепного давления из-за блока путей ликвороциркуляции и роста опухолевого объема;
- нарушение зрения;
- расстройства координации движений;
- гормональные нарушения - ожирение, низкорослость, замедленное половое созревание, несахарный диабет;
- психические расстройства.
Перечисленные симптомы неспецифичны, поэтому кроме неврологического и офтальмологического осмотров требуются дополнительные методы обследования:
- рентгенография черепа позволяет выявить признаки внутричерепной гипертензии и кальцификаты - очаги обызвествления, выявляющиеся в 90% краниофарингиом;
- компьютерная томография - для более детального послойного изучения опухоли и дополнительных включений в ней. Это лучший метод для обнаружения и идентификации кальцификатов;
- магнитно-резонансная томография позволяет выявить в опухоли солидные участки, кисты и кальцификаты. Их сочетание считается характерным для краниофарингиом;
- лабораторная диагностика - мутация в гене бета-катенина встречается более чем у двух третей пациентов.
Лечебная тактика зависит от расположения и размеров опухоли, клинической картины и скорости прогрессирования нарушений, возраста и общего состояния пациента.
Операция по удалению краниофарингиомы
Хирургическое удаление опухоли является предпочтительным методом лечения краниофарингиомы. Однако это сопряжено с огромными техническими трудностями в силу малодоступности новообразования и высокого риска повреждения располагающихся в непосредственной близости сонных артерий, гипофиза, зрительных нервов, дна третьего желудочка. Тем не менее в ведущих нейрохирургических центрах мира краниофарингиомы удаляют щадящими методами с полным сохранением важнейших структур мозга. При этом используют микронейрохирургию, интраоперационную нейронавигацию и эндоскопическую технику.
Опухоль стремятся удалить радикально, так как это на 80% снижает риск рецидивов, столь характерных для краниофарингиом. Чтобы еще более минимизировать этот риск, а также если новообразование невозможно удалить радикально, часто проводится адъювантная (послеоперационная) лучевая терапия.
В зависимости от расположения краниофарингиомы применяют:
- краниотомический доступ с традиционным вскрытием костей черепа. Даже в этих случаях благодаря предоперационному компьютерному планированию и применению нейронавигации во время операции опытные детские нейрохирурги выполняют операцию максимально бережно, с сохранением структур гипоталамуса и других важных образований;
- транссфеноидальный доступ - эндоскопический, через миниатюрный разрез под носом и пазуху клиновидной кости. Операция выполняется с использованием нейроэндоскопа. За счет малой инвазивности операция переносится пациентами значительно легче, а реабилитационный период укорачивается. Однако эндоскопическому удалению доступны только некоторые краниофарингиомы, расположенные особым образом (супраселлярно).
Другие виды терапии при краниофарингиоме
Иногда назначается химиотерапия. Препараты вводятся в спинномозговой канал, внутривенно, или в ложе опухоли после ее удаления. В некоторых клиниках получен положительный эффект от введения в кисты краниофарингиомы препаратов интерферона. Они вызывали цитотоксический эффект и запускали процессы апоптоза (самоуничтожения) в опухолевых клетках.
Для детей до трехлетнего возраста, имеющих в опухоли крупные кистозные включения, часто оказывается предпочтительной имплантация в кисту катетера, который оканчивается подкожным резервуаром. Таким образом, за счет дренажа кисты она сокращается в размерах, и давление на ближайшие отделы мозга существенно уменьшается. Катетеризация кисты выполняется малоинвазивным способом, с использованием стереотаксической установки для повышения точности вмешательства. Иногда в полость кисты вводится препарат, под действием которого стенки ее склеиваются, и дальнейшее накопление жидкости прекращается. По мере роста ребенка решается вопрос о радикальной операции, частичном удалении опухоли или лучевой терапии.
Из-за склонности краниофарингиом к рецидивам, нередко уже в первый год после операции, даже если были удалены все видимые ткани опухоли, большое значение придается адъювантной (послеоперационной) лучевой терапии. Доказано, что риск рецидива при этом снижается почти в 2 раза. В крупных нейрохирургических центрах мира есть технические возможности для проведения ее с максимальной точностью и эффективностью, добиваясь соответствия формы ионизирующего потока сложной форме опухоли в пределах долей миллиметра. Здесь проводится:
- с применением более тяжелых заряженных частиц, чем при традиционной лучевой терапии. Практически всю энергию они выделяют в зоне расположения опухоли. Благодаря точному планированию каждого сеанса с использованием компьютерной техники, пограничные с краниофарингиомой зоны, в том числе расположенные за ней по ходу потока протонов, остаются не вовлеченными в процесс облучения. Поэтому протонная терапия - метод выбора лучевой терапии у детей;
- интракавитарная радиотерапия (разновидность внутритканевой радиотерапии), для которой источник излучения вводится в ткань опухоли, повреждая ее клетки, но не разрушая ткани гипофиза, гипоталамуса, черепно-мозговых нервов и крупных сосудов;
В качестве альтернативы хирургическому удалению краниофарингиомы у детей в клиниках мира используют метод стереотаксической радиохирургии Гамма-ножом. Этот метод высокодозной лучевой терапии с предельной точностью наведения позволяет ликвидировать большую часть опухолевой массы, не прибегая к традиционной операции и не повреждая пограничные с опухолью зоны.
Где лечить краниофарингиому?
Лечение внутричерепных опухолей у детей всегда представляется чрезвычайно сложным, тем более в случае краниофарингиом, расположенных в основании мозга, в окружении жизненно важных мозговых структур. Тем важнее в такой ситуации довериться профессионалу с международной известностью и большим опытом, работающему в отлично оснащенном нейрохирургическом центре. Среди самых востребованных клиник можно выделить:
Гидроцефалия у детей
Гидроцефалия у детей - чрезмерное накопление спинномозговой жидкости в ликвороносных путях головного мозга, обусловленное ее повышенной продукцией, нарушением циркуляции или резорбции. Гидроцефалия у детей характеризуется выбуханием родничков, расхождением костных швов, увеличением окружности головы, набуханием подкожных вен головы, экзофтальмом, отставанием в физическом и психомоторном развитии, признаками повышенного внутричерепного давления. Диагностика гидроцефалии у детей включает проведение НСГ, Эхо-ЭГ, рентгенографии черепа, КТ или МРТ головного мозга, радионуклидной цистернографии. Лечение гидроцефалии у детей может быть консервативным либо хирургическим (эндоскопическая коагуляция сосудистого сплетения, вентрикулостомия, ликворошунтирующие операции и др.).
Гидроцефалия у детей («водянка головного мозга») обусловлена избыточным скоплением ликвора в ликворопроводящих путях (желудочках мозга, базальных цистернах, субарахноидальном пространстве), что приводит к их расширению, повышению внутричерепного давления и сдавлению мозговых структур. В детской неврологии и педиатрии врожденная гидроцефалия встречается у 1-4 детей на 1000 новорожденных. Кроме этого, гидроцефалия у детей может сопровождать воспалительные процессы нервной системы (15-25%), родовые и черепно-мозговые травмы (30-40%), опухоли головного мозга (75%). Прогрессирующее накопление ликвора в полости черепа приводит к атрофическим изменениям мозговой ткани, выраженным неврологическим и психическим нарушениям у ребенка с гидроцефалией.
Классификация
Гидроцефалия у детей классифицируется в зависимости от этиологических, морфологических, клинических признаков, уровня ликворного давления.
С учетом полиэтиологичного характера гидроцефалия у детей может быть врожденной, постинфекционной, посттравматической, связанной с опухолевым процессом или цереброваскулярной патологией, иногда причины гидроцефалии остаются неуточненными.
По морфологическим критериям различают сообщающуюся (открытую) и окклюзионную (закрытую) гидроцефалию у детей. При открытой гидроцефалии имеет место несоответствие процессов образования (продукции) и всасывания (резорбции) ликвора, при этом вентрикулярные и субарахноидальные пространства свободно сообщаются между собой. В зависимости от механизма нарушения выделяют гиперпродукционную, арезорбтивную и смешанную с преобладанием продукции над резорбцией форму открытой гидроцефалию у детей. Случаи окклюзионной гидроцефалии у детей связаны с окклюзией ликворных пространств на различных уровнях, что сопровождается их разобщением и расширением.
Также на основе морфологических признаков гидроцефалия у детей подразделяется на внутрижелудочковую (внутреннюю), субарахноидальную (наружную) и смешанную.
С учетом уровня ликворного давления гидроцефалия у детей может носить нормотензивную, гипертензивную или гипотензивную форму. По клиническому течению гидроцефалия у детей бывает компенсированной, субкомпенсированной, декомпенсированной; прогрессирующей, стабилизировавшейся или регрессирующей.
Причины гидроцефалии у детей
Истинно врожденная гидроцефалия у детей обусловлена аномалиями развития головного мозга:
- первичным стенозом или атрезией водопровода мозга;
- мальформацией Арнольда-Киари 1-го или 2-го типа;
- синдромом Денди-Уокера;
- арахноидальными кистами,
- гипоплазией субарахноидальных пространств;
- аномалиями венозной системы головного мозга (врожденная аневризма вены Галена и др.);
- стенозом сильвиева водопровода (служит причиной врожденной гидроцефалии в 30% всех случаев).
Врожденная гидроцефалия у детей может быть обусловлена внутриутробно перенесенными инфекциями (токсоплазмозом, цитомегалией, краснухой, герпесом, врожденным сифилисом ), тромбофлебитом вен и синусов мозга, травмами мозга.
В постнатальном периоде постинфекционная гидроцефалия у детей может возникать вследствие бактериального менингита, арахноидита, энцефалита. Причинами посттравматической гидроцефалии у детей обычно выступают внутричерепные родовые травмы (субарахноидальные, внутрижелудочковые кровоизлияния), черепно-мозговые травмы. Возникновение гидроцефалии опухолевого генеза может быть обусловлено наличием папилломы, карциномы, менингиомы сосудистого сплетения, опухоли желудочков, опухоли костей черепа и спинного мозга. В детском возрасте встречается гидроцефалия, связанная с артерио-венозными мальформациями головного мозга.
Факторами риска развития гидроцефалии у детей служат преждевременные роды (до 35 недель), недоношенность (вес менее 1500 г), узкий таз у матери, применение активных акушерских пособий, гипоксия плода и асфиксия новорожденных, легочная гипертензия и др. патологические состояния.
Нарушение ликвородинамики при гидроцефалии у детей обусловливает вторичные изменения головного мозга, мозговых оболочек, мягких покровов и костей черепа. Патологические изменения представлены расширением полостей желудочков, уплощением извилин, сглаженностью борозд; атрофией сосудистых сплетений; отеком, фиброзом, сращением мозговых оболочек и пр.
Симптомы гидроцефалии у детей
Гидроцефалия у детей может проявиться уже в первые дни жизни или развиться позже, в любом возрасте. На степень выраженности симптомов гидроцефалии у детей влияют ее форма, скорость прогрессирования, наличие синдрома внутричерепной гипертензии, основное заболевание. Тяжелые формы гидроцефалии, связанные с грубыми нарушениями развития, нередко вызывают гибель ребенка в неонатальном периоде.
Ранними спутниками гидроцефалии у детей могут являться беспокойное поведение, плаксивость (монотонный плач «на одной ноте»), частые обильные срыгивания. Основным объективным признаком гидроцефалии у детей служит быстрый темп увеличения окружности головки и ее непропорционально большой размер, определяемые при антропометрии. При внешнем осмотре обращает внимание выбухание родничков, расхождение черепных швов, напряжение подкожной венозной сети головы, редкий рост волос. Дети с гидроцефалией имеют большую голову при относительно небольшом туловище, маленькое лицо с нависающим лбом, глубоко расположенные глазницы.
Неврологические нарушения у детей с гидроцефалией могут включать нистагм, симметричную спастическую параплегию верхних или нижних конечностей, судорожный синдром. Часто имеет место экзофтальм, птоз, симптом Грефе (расходящееся косоглазие со смещением глазных яблок книзу - «симптом заходящего солнца»). При гидроцефалии дети отстают в моторном развитии: поздно начинают держать головку, переворачиваться, сидеть и ползать. Степень интеллектуальных нарушений у детей с гидроцефалией может варьировать от легкой дебильности до идиотии.
У детей старше 2-х лет течение гидроцефалии имеет свои особенности и характеризуется, главным образом, признаками повышенного внутричерепного давления - головными болями, тошнотой и рвотой, снижением зрения, носовыми кровотечениями. Кроме этого, у детей могут возникать нарушения координации движений, диплопия, судороги, потеря сознания, тазовые расстройства (задержка или недержание мочи) и пр.
Диагностика гидроцефалии у детей
С помощью методов пренатальной диагностики (определение альфа-фетопротеина в сыворотке беременной и амниотической жидкости) гидроцефалия у плода может быть выявлена уже с первого триместра беременности. УЗИ плода позволяет обнаружить гидроцефалию у ребенка на 16-20 неделе беременности. В этих случаях решается вопрос о прерывании беременности.
Трансиллюминация (диафаноскопия) черепа позволяет выявить наружную гидроцефалию у детей, исключить гидроанэнцефалию и субдуральную гигрому. У детей в возрасте до 1 года для оценки состояния ликвороносных путей выполняется нейросонография через родничок. С помощью краниографии обнаруживается увеличение размеров черепа, расхождение швов, пальцевые вдавления.
Широкое внедрение КТ головного мозга значительно сузило показания к проведению рентгенографии черепа, вентрикулографии, пневмоэнцефалографии, радионуклидной диагностики гидроцефалии у детей. Компьютерная томография дает представление о состоянии мозгового вещества, ликворосодержащих полостей, форме и выраженности гидроцефалии у детей. При окклюзирующих процессах методом выбора является МРТ головного мозга. К вспомогательным методам неврологической диагностики относятся эхоэнцефалография, ЭЭГ, МР-ангиография сосудов головного мозга.
Детям с гидроцефалией показана консультация детского офтальмолога с проведением офтальмоскопии для своевременного выявления начальных признаков атрофии зрительного нерва.
Для оценки давления цереброспинальной жидкости, исследования ее состава и проведения ликвородинамических проб прибегают к вентрикулярной и люмбальной пункциям.
Лечение гидроцефалии у детей
Основными принципами лечения гидроцефалии у детей является снижение продукции ЦСЖ и нормализация ее циркуляции по ликвороносным путям, в т. ч. с помощью создания обходных анастомозов.
С целью снижения ликворопродукции и внутричерепного давления проводится дегидратационная терапия диуретиками, ингибиторами карбоангидразы, салуретиками. При прогрессирующем нарастании гидроцефалии у детей в течение 2—3-х месяцев (а иногда и ранее) ставится вопрос о хирургическом вмешательстве.
Оптимальный способ оперативного вмешательства определяется этиологией, формой, стадией гидроцефалии у детей. В настоящее время все виды операций при гидроцефалии у детей могут быть поделены на 5 групп:
- паллиативные вмешательства, позволяющие временно снизить внутричерепное давление и устранить краниоцеребральную диспропорцию (люмбальные и вентрикулярные пункции, наружное вентрикулярное дренирование)
- операции, направленные на подавление ликворопродукции (клипирование, коагуляция сосудистого сплетения)
- операции, направленные на восстановление естественных путей циркуляции ликвора или создание новых путей ликворооттока (удаление опухолей, внутричерепных гематом , вентрикулостомия)
- операции, активизирующие ликворосорбцию (рассечение арахноидальных спаек и др.)
- шунтирующие операции, предусматривающие отведение ликвора в другие системы организма (вентрикулоперитонеальное шунтирование, люмбоперитонеальное шунтирование, вентрикулоатриарное шунтирование, вентрикулоцистерностомия, кистовентрикулоперитонеостомия, субдуроперитонеостомия). При невозможности выполнения стандартных шунтриующих операций проводятся атипичные шунтирующие вмешательства - вентрикулоплевральное, вентрикулоуретральное вентрикулобиллиарное шунтирование. Ликворошунтирующие операции при гидроцефалии у детей сопряжены с риском нарушения функционирования дренажных систем, гипердренированием или осложнениями воспалительного характера.
Прогноз и профилактика гидроцефалии у детей
Возможность излечения гидроцефалии у детей, перспективы для жизни и здоровья ребенка зависят от ряда факторов: причин, формы заболевания, своевременности диагностики, успешности консервативного или оперативного лечения. В целом надлежащее лечение оказывается эффективным примерно в половине случаев. Приобретенная гидроцефалия у детей имеет худший прогноз, по сравнению с врожденной.
Рекомендации по профилактике гидроцефалии у детей включают тщательное планирование беременности, раннюю пренатальную диагностику, предупреждение родового травматизма, наблюдение детей из групп риска педиатром и детским неврологом.
Читайте также:
