Полиневритический синдром - синонимы, авторы, клиника
Добавил пользователь Алексей Ф. Обновлено: 08.01.2026
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.
Полиневрит - это тяжелое и опасное заболевание, связанное с поражением периферической нервной системы. Патология носит множественный и обширный характер. Полиневрит сопровождается множественными парезами, мышечной слабостью, снижением функционала и чувствительности конечностей. При остром характере течения болезни полиневриты могут осложняться. Воспалительные процессы, распространившиеся на центральную нервную систему, существенно ухудшают самочувствие пациента.
Причины возникновения болезни
Диагностика полиневрита начинается с определения и выявления причин, вызвавших заболевание. Чаще всего инфекционный полиневрит вызван внешним механическим или токсическим воздействием. Особое внимание при сборе анамнеза и определения клинической картины стоит уделить взаимодействию с ядами - полиневрит часто вызывается при отравлении организма ртутью или свинцом. Однако это не главная причина развития патологии - сильнодействующие антибиотики, злоупотребление наркотическими или алкогольными веществами тоже может нанести ущерб периферической нервной системе и вызвать неконтролируемое распространение болезни.
Также вызывают распространение полиневрита тяжелые бактериальные или онкологические заболевания, при которых периферическая нервная система теряет способность к нормальному функционированию. Принимая собственные нервные волокна за опасные инородные тела, организм может начать атаковать сам себя - так проявляется аутоимунный характер полиневрита.
Классификация полиневритов
Перед началом лечения необходимо выявить не только форму (хроническую или острую) заболевания, но и его тип. В зависимости от причин, повлекших за собой распространение полиневрита, назначается разное лечение. Полиневрит делят на две обширные категории - аксонопатический (погибает аксон нерва) и демиелинизационный (разрушается оболочка нерва). Дальнейшая классификация говорит об источнике заболевания:
Инфекционный полиневрит. Возникает при воспалительных процессах в периферической нервной системе. Один из самых опасных видов патологии, поскольку характеризуется обширной зоной поражения и гибелью множества нервных волокон.
Дифтерийный полиневрит. Возникает у 10-20% детей, перенесших дифтерию, при несвоевременном диагностировании и лечении болезни.
Алкогольный полиневрит. Воспалительный процесс форсируется за счет неумеренного потребления алкогольных токсичных веществ. Ускоряет развитие алкогольного полиневрита постоянное поступление токсинов и отравляющих веществ.
Мышьяковый полиневрит. Следствие отравления организма мышьяком. Не имеет хронической формы, так как болезнь сразу же переходит в острую форму.
Диабетический полиневрит. Повреждаются периферические нервы лица или конечностей.
Классификация не ограничивается причиной происхождения заболевания. Как мы упоминали ранее, выделяют острую и хроническую форму полиневрита. Острая форма - одно из наиболее опасных проявлений полиневрита, она развивается в считанные часы или дни. Чаще всего острая форма заболевания возникает на фоне ослабления иммунитета и перенесенного инфекционного заболевания. Хроническая же форма заболевания прогрессирует медленно и может быть с легкостью упущена как пациентом, так и лечащим врачом. Заболевание растет с каждым днем на фоне постоянного воздействия провоцирующего фактора - алкоголя, отравления ядами, инфекции.
Симптомы полиневрита
Полиневрит - чрезвычайно опасное заболевание, грозящее не только возможными проблемами со здоровьем, но и инвалидизацией пациента. Для того, чтобы своевременно диагностировать заболевание, определить его классификацию и причины, нужно знать симптомы полиневрита:
Мышечная слабость, постоянное чувство усталости и разбитости.
Пониженная чувствительность нервных окончаний конечностей. В частности, пациент ощущает утрату природной чувствительности подушечек пальцев.
Истончение кожного покрова на руках и ногах. Изменение цвета кожи с природного до мраморно-белого или синюшного.
Повреждение периферических нервов в области лица. Пониженная чувствительность органов восприятия - глаз, ушей, носа.
Симптомы полиневрита становятся тем заметнее, чем больше прогрессирует заболевание. На более поздних этапах периферическая нервная система поражена настолько, что человеку становится трудно управляться с конечностями - ослабленные мышцы практически не подчиняются воле пациента. Затрудняется ходьба, стопа начинает отвисать. При ходьбе пациент с запущенным полиневритом выглядит неуверенно и неловко, высоко поднимает ноги и с трудом их переставляет. Нарушается координация и равновесие - возможны частые падения.
Диагностика полиневрита
Определить наличие или отсутствие столь тяжелого заболевания на ранних этапах развития полиневрита может специализированный врач. Опытный невролог без труда определит не только наличие или отсутствие болезни, но и ее характер и классификацию. Для этого проводится ряд клинических анализов и медицинских исследований:
Сбор анамнеза и опрос пациента. Зачастую на этом этапе невролог уже имеет четкое представление о болезни пациента - характерные жалобы и видимые признаки позволяют определить наличие или отсутствие болезни.
Для подтверждения результатов первичного опроса и осмотра проводятся биохимические анализы крови и мочи. Лаборант проверит жидкости на наличие токсических веществ.
Завершающий этап сбора информации - диагностика эндокринной и поджелудочной желез, печени и почек.
Для того, чтобы определить степень поражения периферической нервной системы и определить стадию полиневрита, используется электромиография - инструмент для определения электрической проводимости мышц.
Также в диагностике принимает участие и специалист-онколог. С его помощью невролог может дифференцировать полиневрит и не перепутать его с онкологическими заболеваниями.
Лечение полиневрита
Полиневрит - опасное заболевание, но на данном этапе развития медицины при грамотном подходе он поддается лечению. Общее время восстановления организма и реабилитации нервов составляет около 3-х месяцев, а негативное воздействие болезни на организм пациента прекращается на 10 день после начала лечения.
Общие рекомендации носят следующий характер:
Пациенту необходимо соблюдать постельный режим и двигаться как можно меньше вне зависимости от характера полиневрита и тяжести заболевания. Это обусловлено необходимостью обездвижить поврежденные сегменты тела.
Токсины, провоцирующие развитие патологии, устраняются при помощи антидотов. Пациент избавляется от негативных факторов, влияющих на развитие болезни, после чего полиневрит прекращает свое развитие.
При инфекционном полиневрите лечение происходит за счет медицинских препаратов. Дифтерийный тип болезни лечится сывороткой против дифтерии.
Независимо от классификации полиневрита начальная стадия включает в себя медицинскую терапию - средства для обезболивания, ускорения метаболизма, витаминотерапию и многое другое.
После окончания постельного режима и перехода на домашнее восстановление полиневрит лечится при помощи соблюдения особого режима реабилитации. Он включает в себя регулярные занятия физкультурой, стимулирующие поврежденные нервные волокна конечностей, специальную диету, регулярный массаж.
Несмотря на то, что полиневриты и полинейропатии являются достаточно опасными заболеваниями, их можно вылечить при своевременном обращении к врачу. При возникновении первых симптомов развития болезни следует немедленно посетить невролога, чтобы избежать возможных осложнений, а также исключить провокационные факторы - алкоголь, курение, наркотические вещества, токсины вроде мышьяка, свинца или ртути. Промедление грозит не только возможной инвалидностью, но и летальным исходом - опасность полиневрита для нормальной жизнедеятельности и жизни человека нельзя недооценивать.
Процедуры
Приемы и консультации
- Прием врача-невролога лечебно-диагностический, первичный 2 360 руб.
- Прием врача-невролога лечебно-диагностический, повторный 2 230 руб.
- Прием врача-невролога к.м.н., первичный 2 970 руб.
- Прием врача-невролога к.м.н., повторный 2 620 руб.
- Прием врача-невролога д.м.н., первичный 3 570 руб.
- Прием врача-невролога д.м.н., повторный 3 210 руб.
- Прием врача-гирудотерапевта 2 360 руб.
Манипуляции
- Гирудотерапия до 5 пиявок 3 080 руб.
- Гирудотерапия за 1 дополнительную пиявку 320 руб.
- Кинезиотейпирование - 1 зона 1 310 руб.
Полинейропатические синдромы
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Консультация невролога, нейрофизиолога со скидкой 20%
Пациенты, обратившиеся в нашу клинику и прошедшие исследования МРТ, рентген, ЭЭГ или РЭГ, могут получить первичную консультацию .
Житель района
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский предоставляется скидка 5% на ВСЕ медицински.
Варавкин Виктор Борисович
Врач-невролог, мануальный терапевт, остеопат
Высшая квалификационная категория, заведующий отделением неврологии
Гергерт Андрей Александрович
Врач-невролог, мануальный терапевт, иглорефлексотерапевт
Грибанов Василий Вячеславович
Врач-невролог, мануальный терапевт
Никулин Александр Валерьевич
Высшая квалификационная категория, кандидат медицинских наук
Новожилов Владислав Васильевич
Врач-невролог, мануальный терапевт, рефлексотерапевт
Павлинова Юлия Александровна
Врач-невролог, рефлексотерапевт, мануальный терапевт, остеопат
Соловьянович Сергей Викторович
Высшая квалификационная категория
Мы в Telegram и "Одноклассниках"
Хронический болевой синдром: причины и методы лечения
Полинейропатические синдромы - это комплекс признаков полинейропатии или полиневрита, у которых существует множество разновидностей.
Специфика полинейропатических синдромов заключается в том, что поражаются не отдельные нервы, а нервные волокна, сплетающие периферическую нервную систему. Это происходит последовательно или одновременно, но на множестве участков.
Следует отличать полинейропатию от множественной мононейропатии, при которой поражаются единичные нервы в различных местах.
Таким образом, полинейропатия - это множественное диффузное поражение периферических нервов человеческого организма, ведущее к вялотекущим параличам, слабости мышц, нарушениям в моторике движений, снижению осязательной способности, трофическим (язвенным) поражениям и вегетативным расстройствам, в первую очередь, конечностей.
Причины и признаки заболевания
К известным признакам полинейропатических синдромов относятся тремор, тетрапарез, синдром беспокойных ног и т.д.
Факторы возникновения и развития тех или иных полинейропатических синдромов весьма разнообразны.
Так, к группе метаболических факторов полинейропатических синдромов относятся диабетические заболевания, нарушения обмена веществ, хронические почечная и печеночная недостаточность, а также злоупотребление алкоголем (алиментарная полинейропатия).
Полинейропатические синдромы могут быть спровоцированы также токсикозами (вызванные наркотическими средствами, отравляющими веществами типа мышьяка или свинца, лекарственными препаратами).
Кроме того, полинейропатии могут быть следствием перенесённых вирусных заболеваний (особенно известна в качестве провокатора полинейропатии дифтерия), а также воздействия радиации, длительной вибрации, ранения и т.д.
Могут вызывать полинейропатию и ишемические расстройства - нарушения кровоснабжения периферической нервной системы.
Аутоиммунными, то есть связанными с врождёнными нарушениями иммунитета, полинейропатиями называют синдромы неадекватной реакции организма на собственные нервные ткани, провоцирующие их раздражение и разрушение.
Виды полинейропатических синдромов
В целом по причине возникновения полинейропатические синдромы делят на воспалительные, аллергические, токсические и травматические.
Также полинейропатические синдромы различают по форме поражения.
Если патологические изменения развиваются в аксонах - отростках нервных клеток, проводящих импульсы от рецептора к периферии, то говорят об аксонной полинейропатии.
Если поражены миелиновые оболочки нервных клеток, то речь идёт о демиелинизирующей полинейропатии.
Ещё одно деление полинейропатических синдромов связано с временным периодом их развития: от острого до хронического.
В целом полинейропатические синдромы склонны развиваться без явных признаков и затем с вялотекущими симптомами в течение довольно длительного периода времени, то есть большинство полинейропатических синдромов являются хроническими.
Диагностика и лечение
В зависимости от общего состояния здоровья человека, факторов, спровоцировавших развитие полинейропатии, характера и зон поражения нервных волокон и сопутствующих заболеваний, хронические полинейропатические синдромы могут развиваться, не обостряясь, от нескольких месяцев до нескольких десятков лет.
По отдельным признакам типа мышечной слабости или снижения чувствительности рук либо ног, особенно на фоне других хронических заболеваний, выявить развитие полинейропатии может только опытный невролог с помощью качественной лабораторной и инструментальной диагностики. В «МедикСити» прием ведут специалисты высокого класса с большим опытом работы.
Полинейропатические синдромы зачастую тесно связаны с иной патологией и к тому же обладают схожей симптоматикой с целым рядом других заболеваний, что осложняет диагностику. Правильно подобрать курс лечения может лишь высокопрофессиональный врач с помощью хорошего медицинского оборудования.
При острых формах полинейропатических синдромов, сопровождающихся нарушениями моторики, параличами конечностей, трофическими поражениями и проч. необходимо срочно обращаться к высококвалифицированному врачу-неврологу. Причем лучше обращаться в многопрофильное медицинское учреждение, оснащённое высококлассным оборудованием, такое как клиника «МедикСити». Мы предложим вам комплексное лечение при полинейропатических синдромах и других неврологических заболеваниях.
Полиневропатии (полиневриты). Причины. Симптомы. Диагностика. Лечение.
Полиневропатии (полиневриты) - группа заболеваний, характеризующаяся диффузным поражением периферических нервов, - проявляются периферическими парезами, нарушениями чувствительности, трофическими и вегетативно-сосудистыми расстройствами преимущественно в дистальных отделах конечностей.
Этиология и патогенез
Истинное воспаление периферических нервов - явление редкое. В основе так называемых полиневритов чаще лежат токсические, обменные (дисметаболические), ишемические и механические факторы, которые приводят к развитию однотипных морфологических изменений соединительнотканного интерстиция, миелиновой оболочки и осевого цилиндра. Даже в случаях инфекции в нервах обнаруживаются не столько явления воспаления сколько нейроаллергии. В связи с этим в клиническую практику введен термин «полиневропатия». Если наряду с периферическими нервами в процесс вовлекаются и корешки спинного мозга, то такое заболевание называют полирадикулоневропатией.
Причинами полиневропатии являются нообразные интоксикации: алкоголь, препараты мышьяка, свинец, ртуть, таллий, ортокрезилфосфат, сульфокарбонат. Медикаментозные полиневропатии развитей при лечении эметином, висмутом, солями золота, сульфаниламидами, изониазидом, мепробаматом, антибиотиками. Полиневропатии бывают при вирусных и бактериальных инфекциях, диффузных -болезнях соединительной ткани, васкулитах, криоглобулинемии, после введения сывороток и вакцин, при авитаминозе, злокачественных новообразованиях (рак, лимфогранулематоз, лейкозы), при заболеваниях внутренних органов (печень, почки, поджелудочная железа), эндокринных желез (диабет, гипер- и гипотиреоз, гиперкортицизм), при генетических дефектах ферментов (порфирия).
Классификация
Полиневропатии делятся на две группы: аксонопатии (когда преимущественно страдают осевые цилиндры - аксоны) и демиелинизирующие невропатии (поражается миелиновая оболочка). Аксонопатии обычно бывают следствием токсических и метаболических поражений или генетического дефекта. Демиелинизирующие полиневропатии часто бывают аутоиммунными или наследственными. Обычно стремятся определить ведущую природу полиневропатии, что и отражается в диагнозе, например, алкогольная полиневропатия, диабетическая полиневропатия и т.п.
Клиническая картина
При демиелинизирующей полиневропатии страдают преимущественно крупномиелинизированные двитательные и чувствительные проприоисптивные волокна, сохранными остаются немиелинизированные вегетативные и чувствительные волокна, проводящие поверхностную чувствительность. При таком варианте полиневропатии рано выпадают глубокие рефлексы и грубо нарушается проприоцептивная чувствительность с сенситивной атаксией, утратой вибрационного чувства. Поверхностная чувствительность относительно сохранена. Демиелинизация захватывает не только дистальные отделы нервов конечностей, но и распространяется в проксимальном направлении, иногда захватывает и корешки. Клинически это проявляется периферическими парезами как дистальных отделов ног, так и проксимальных (преобладает слабость дистальных отделов конечностей). Характерно несоответствие степени пареза и атрофии мышц, преобладает слабость, атрофия менее грубая. При хроническом течении происходит утолщение нервов. После устранения этиологического фактора миелиновая оболочка восстанавливается за 6-10 нед. Это приводит к полному регрессу неврологических симптомов у значительного числа больных.
Аксонопатии бывают как в крупных миелинизированных, так и в маломиелинизированных волокнах. Для аксонопатии характерно постепенное развитие, преимущественное вовлечение дистальных отделов конечностей, быстрое развитие амиотрофий, частое расстройство болевой и температурной чувствительности, вегетативных функций. Глубокие рефлексы на ранних стадиях могут сохраняться. Восстановление часто бывает неполным и происходит более медленно путем регенерации аксонов или разрастания концевых веточек сохранившихся аксонов, которые берут на себя функцию утраченных.
Диагностика полиневропатий
Дифференциальный диагноз варианта поражения нервных волокон при полиневропатии проводится по особенностям клинических проявлений и по данным электронейромиографии. Признаками демиелинизации являются: снижение скорости проведения импульсов по нерву, увеличение дистальной латенции, изменение F-ответа, блоки проведения и временная дисперсия. Признаки денервации появляются сравнительно поздно. Для аксонопатии, по данным ЭНМГ, характерно снижение М-ответа в отсутствии признаков демиелинизации. Ранее развитие денервационных изменений в мышцах.
По темпу развития полиневропатии разделяют на острые (развиваются в течении нескольких дней), подострые (несколько недель), хронические (несколько месяцев).
По самой полиневропати этиологический фактор определить практически невозможно. Решающее значение имеет анемнез и выявление основного заболевания, при котором развивается и полиневропатия. Для примера приведем несколько вариантов полиневропатии, которые часто встречаютмя в практике врача.
Диабетическая полиневропатия
Развивается у лиц, страдающих диабетом. Полиневропатия может быть первым приявлением диабета или возникает через много лет после его начала. Синдром полиневропатии встречается почти у половины больных диабетом.
Наиболее существенными механизмами в развитии невропатии являются ишемия и метаболические нарушения в нерве.
Ранним проявлением полиневропатии нередко может быть укорочение вибрационной чувствительности на лодыжках голеней и снижение ахилловых рефлексов. Эти явления могут существовать многие годы. Затем отмечается прогрессирование болезни: боли в стопах и голенях нарастают до мучительных, боль часто обостряется под влиянием тепла и в покое. Выявляется слабость стоп. Нередко нарушается вегетативная иннервация. Если процесс прогрессирует, боли нарастают, появляются участки кожи, окрашенные в фиолетовый и черный цвет, мумификация гангренизированной ткани (диабетическая стопа). Часто в таких случаях возникает зуд.
Лечение
Эффективная терапия диабета, что важно для начальных проявления диабетической полиневропатии. В остальном лечение проводиться по общим принципам реабилитируемой терапии.
Полиневропатия беременных
Впервые описана Жоффруа и Пинар в 1888 году как послеродовой полиневрит. Однако дальнейшие наблюдения показали, что полиневропития может возникнуть не только после родов, но в любой период беременности.
Этиология
Вначале ее возникновение связывали с токсикозом. В дальнейшем была предложена иммунологическая теория, объяснявшая возникновение полиневропатии повышенной чувствительностью к чужеродным белкам, поступающим в организм беременной от плода и плаценты.
Патогенез
При невропатиях беременных, вероятно, играет роль комплекс причин: недостаточность витаминов (в основном В), а также явления нейроаллергии, токсическое воздействие продуктов метаболизма на периферическую нервную систему беременных.
Клиническая картина
Полиневропатия возникает остро или подостро. Обычно появляются парестезии и боли в ногах, затем присоединяются парезы и параличи. У беременных могут быть проявления общей интоксикации (рвота, слабость и др.).
Назначают витамины группы В (нейромультивит, мильгаму), десенсибилизирующие средства, хлорид кальция.
Алкогольная полиневропатия
Наблюдается у лиц, злоупотребляющих спиртными напитками. Частота развития алкогольной полиневропатии - 2-3%. В развитии ее основная роль принадлежит токсическому действию алкоголя на нервы и нарушению в них обменных процессов. Изменения развиваются не только в спинномозговых и черепных нервах, но и в других отделах нервной системы (головном и спинном мозге).
Алкогольная полиневропатия чаще развивается подостро. Появляются парестезии в дистальных отделах конечностей, болезненность в икроножных мышцах, причем боли усиливаются при сдавлении мышц и надавливании на нервные стволы (один из ранних характерных симптомов алкогольной полиневропатии). Вслед за этим развиваются слабость и параличи всех конечностей, более выраженные в ногах. Преимущественно поражаются разгибатели стопы. В паретичных мышцах быстро развиваются атрофии. Глубокие рефлексы нередко оказываются повышенными, а зоны их расширены. Однако при выраженной клинической картине имеется мышечная гипотония с резким снижением мышечно-суставного чувства. Возникает расстройство поверхностной чувствительности по типу перчаток и носков. Расстройства глубокой чувствительности приводят к атактическим нарушениям, и в сочетании с выпадением глубоких рефлексов клиническая картина напоминает сифилитическую сухотку спинного мозга и даже получила название псевдотабеса.
Полинейропатия - симптомы и лечение
Что такое полинейропатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богдановой Евгении Павловны, нейрофизиолога со стажем в 10 лет.
Над статьей доктора Богдановой Евгении Павловны работали литературный редактор Вера Васина , научный редактор Наталья Пахтусова и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Полинейропатия (Polyneuropathy) — это группа заболеваний периферической нервной системы, при которых повреждаются периферические нервные волокна, входящие в состав различных нервов. Полинейропатия может быть вызвана множеством причин, но проявляется общими симптомами: слабостью в руках и ногах, онемением, покалыванием и жжением в кистях и стопах.

Полиневропатия и полинейропатия — это разные варианты написания одного и того же термина.
Как часто встречается полинейропатия
Полинейропатией страдает около 2,4 % населения, заболевание чаще встречается среди пожилых людей [6] .
Причины полинейропатии
Выделяют первичные и вторичные полинейропатии. Первичные полинейропатии — это наследственные формы, которые могут сочетаться с поражением других органов и отделов нервной системы. К наследственным полинейропатиям относятся транстиретиновая семейная амилоидная полинейропатия, болезнь Фабри, порфирийная полинейропатия, болезнь Рефсума.
Вторичные полинейропатии встречаются гораздо чаще. В зависимости от причинного фактора их можно разделить на несколько видов:
- Инфекционные и инфекционно-аллергические (с известным и неизвестным возбудителем, аллергические). В эту группу входит синдром Гийена — Барре.
- Токсические: медикаментозные, при хронических бытовых и производственных интоксикациях (ртутью, свинцом, литием), при токсикоинфекциях (ботулизм, дифтерия, столбняк), алкогольные. Медикаментозные полинейропатии могут развиться при приёме Амиодарона, Колхицина, Хлоракина, Хлорамфеникола, Дапсона, Дисульфирама, Этамбутола, Этионамида, Глутетимида, статинов, Изониазида, Гидралазина, Фенитоина, Никотинамида, препаратов золота. Чаще всего полинейропатия развивается при длительном применении больших доз этих лекарств. Также к ней может привести приём нуклеозидов — препаратов для лечения ВИЧ-инфекции. Полинейропатия может возникать на фоне химиотерапии — примерно через месяц после начала применения Цисплатина, если доза превышает 400 мг/м 2 ; при терапии Винкристином и Винбластином — нередко в первые два месяца лечения, если суммарная доза препаратов превышает 30-50 мг [8] . В редких случаях полинейропатию вызывает Интерферон-альфа, используемый при гепатите С и опухолях.
- При воздействии физических факторов: холода, вибрации, радиации, хронических компрессиях (из-за утолщения оболочек вокруг нерва при системных болезнях соединительной ткани) и т. д.
- Сосудистые: при системных заболеваниях соединительной ткани, специфических и неспецифических васкулитах, атеросклерозе.
- Метаболические: при болезнях обмена веществ, дефиците витаминов (алиментарные), эндокринных заболеваниях (например, при сахарном диабете), болезнях печени и почек. Полинейропатия может быть первым проявлением сахарного диабета, чаще всего 2-го типа.
- Паранеопластические (при злокачественных новообразованиях).
Около 20-30 % аксональных полинейропатий, т. е. возникших из-за повреждения длинных отростков нервов, являются идиопатическими: их причину не удаётся выявить, несмотря на полную диагностику [7] . Иногда поиск причины полинейропатии может затянуться на месяцы. Это связано с многообразием провоцирующих факторов и трудностями при сборе анамнеза: пациенты не всегда честно рассказывают о вредных привычках и часто не знают, чем болели родственники.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы полинейропатии
Клиническая картина полинейропатий типична и проявляется следующими симптомами:
- Двигательные нарушения. При заболевании развиваются периферические парезы — снижается мышечная сила и тонус, атрофируются мышцы, угнетаются или исчезают рефлексы. Постепенно слабеют и уменьшаются в размерах мышцы рук и ног, чаще в стопах, голенях и кистях. Пациенты быстро устают при ходьбе, подъёме по лестнице и занятиях спортом, не могут встать на носки и пятки, взять и удержать тяжёлые предметы, чувствуют неловкость в руках, отмечают шаткость при ходьбе.
- Чувствительные нарушения. Страдают глубокие (суставно-мышечное чувство, вибрационная чувствительность) и поверхностные виды чувствительности (чаще — болевая чувствительность). Чувствительные нарушения проявляются следующими симптомами:
- Снижается или исчезает чувствительность к боли и температуре, преимущественно в стопах, голенях и кистях. Немеют руки и ноги, пациенты не различают горячую и холодную воду, могут поранить ногу, наступить на что-то острое и не заметить этого, так как не чувствуют боли.
- Нейропатическая боль — пациенты описывают болевые ощущения по-разному: колющие, кинжальные, жгучие, ноющие, как от удара электрическим током. Боль может сочетаться с нарушением болевой и температурной чувствительности, аллодинией (боль возникает из-за прикосновения к коже) и гипералгезией (слабый раздражитель вызывает сильную боль). Нейропатическая боль часто начинается со стоп, но пациент, как правило, не может указать точно, где болит, и лишь примерно показывает область боли. Боль может быть постоянной или периодической, возникать самопроизвольно или в ответ на прикосновение.
- Из-за нарушения глубоких видов чувствительности развивается сенситивная атаксия: пациент неустойчив, вынужден при ходьбе всегда смотреть под ноги, так как не чувствует поверхность под ногами. К глубоким видам чувствительности относится ощущение вибрации и суставно-мышечное чувство — понимание положения своего тела в пространстве. При ходьбе по твёрдой поверхности у больного возникает ощущение мягкого ковра под ногами. Особенно сложно передвигаться в темноте, когда невозможно смотреть под ноги. В таких случаях пациенты часто падают.
- Трофические нарушения. Истончается кожа и изменяется её окраска, утолщаются ногтевые пластины. Эти изменения связаны с тем, что периферические нервы не только обеспечивают движения мышц, но и питают мышцы и кожу.
При поражении периферических отделов вегетативной нервной системы нарушается работа внутренних органов. Эти нарушения сопровождаются следующими симптомами:
- ортостатическая гипотензия — давление снижается при перемене положения тела, например когда человек сидел или лежал, а потом резко встал ; в покое;
- ригидный пульс, т. е. исчезновение его физиологической нерегулярности;
- пониженное потоотделение;
- нарушение тонуса мочевого пузыря и недержание мочи;
- запоры и диарея; [3][6] .
Патогенез полинейропатии
Периферической называют ту часть нервной системы, которая не входит в центральную нервную систему, т. е. нервы за пределами головного и спинного мозга.

Периферическую нервную систему образуют длинные отростки нервных клеток, тела которых залегают в спинном мозге, стволе головного мозга, спинномозговых и вегетативных узлах. Эти длинные отростки называют аксонами. Аксоны получают питание из тела нервных клеток [11] .
Выделяют два типа нервных волокон: тонкие ( безмиелиновые ) и толстые ( миелиновые ). Миелин окружает аксон прерывистой электроизолирующей оболочкой, благодаря чему возбуждение передаётся быстрее. Этому способствуют перехваты Ранвье — периодические участки, не покрытые миелином.

Полинейропатии делят на два основных класса:
- аксонопатии, или аксональные полинейропатии, — повреждён непосредственно сам аксон;
- миелинопатии, или демиелинизирующие полинейропатии, — поражена миелиновая оболочка аксона.
Зачастую при поражении миелиновой оболочки позже повреждается и сам аксон, а при первичном повреждении аксона со временем разрушается и миелиновая оболочка.
Классификация и стадии развития полинейропатии
Формы полинейропатии в зависимости от причины:
- инфекционные и инфекционно-аллергические;
- токсические;
- от воздействия физических факторов;
- метаболические;
- паранеопластические.
По течению полинейропатии могут быть:
- острыми — развиваются от нескольких дней до четырёх недель;
- подострыми — симптомы усиливаются в течение 4-8 недель;
- хроническими — развиваются в течение нескольких месяцев или лет.
По патоморфологическим признакам выделяют аксонопатии и миелинопатии.
По преобладанию симптомов выделяют:
- сенсомоторные полинейропатии (в равной степени присутствуют чувствительные и двигательные нарушения);
- преимущественно моторные;
- преимущественно сенсорные;
- преимущественно вегетативно-трофические (с нарушением работы внутренних органов).
В чистом виде они встречаются редко, чаще развивается сочетанное поражение двух или трёх видов нервных волокон [6] .
Осложнения полинейропатии
К ослож нениям полинейропатии можно отнести атрофию мышц и утрату движений в конечностях, тревожные и депрессивные расстройства из-за боли при сенсорных полинейропатиях.
Также на фоне полинейропатии могут возникать ожоги, повреждения кожи из-за нарушения чувствительности и частые падения, которые приводят к травмам [15] .
Диагностика полинейропатии
Сбор анамнеза
При диагностике полинейропатии важно выяснить, на что жалуется пациент, какой образ жизни он ведёт и какими болезнями страдают его близкие родственники.
На приёме доктор спрашивает:
- о наличии хронических и онкологических болезней, а также уточняет, проводилась ли химиотерапия;
- о вредных привычках и профессиональных факторах, например работе с тяжёлыми металлами и фосфорорганическими соединениями;
- о схожих симптомах у родственников, например слабости и онемении в ногах и руках, — эти нарушения могут указывать на наследственную полинейропатию.
Нужно обязательно рассказать доктору о вредных привычках, в том числе о злоупотреблении алкоголем, а также о том, что предшествовало развитию полинейропатии, например инфекция, боль в животе, голодание и т. д.
Неврологический осмотр
Доктор осматривает кожу, ощупывает мышцы, измеряет окружность рук и ног, оценивает сухожильные, надкостничные рефлексы и чувствительность.
Сухожильные рефлексы проверяют с помощью лёгкого удара неврологическим молоточком по сухожилию мышцы:
- при ударе по ахиллову сухожилию стопа сгибается в области подошвы;
- при ударе по сухожилию четырёхглавой мышцы бедра разгибается голень (проверка коленного рефлекса);
- при ударе по шиловидному отростку лучевой кости рука сгибается в локте и поворачивается кисть (проверка надкостничного рефлекса).
Если рефлексы выпадают, описанные движения не происходят.
Чтобы оценить походку, силу мышц рук и ног, доктор просит пациента встать на носки и пятки, сесть на корточки и встать, лёжа потянуть стопы на себя и от себя, согнуть и разогнуть ноги в коленях, сжать кулаки, согнуть и разогнуть руки в локтях и т. д.
Нарушение разных видов чувствительности определяют различными методами:
- для оценки температурной чувствительности к коже прикасаются пробирками с тёплой и холодной водой;
- болевую чувствительность проверяют с помощью лёгкого покалывания заострённой деревянной палочкой;
- вибрационную чувствительность исследуют с помощью камертона;
- при оценке суставно-мышечного чувства пациент закрывает глаза, доктор шевелит пальцами его рук и ног, пациент описывает свои ощущения.
Определить интенсивность боли можно с помощью специальных шкал, например DN4 и визуальной аналоговой шкалы (ВАШ). Принцип ВАШ состоит в том, что пациенту предлагают оценить силу боли по 10-балльной шкале, где 0 — это отсутствие боли, а 10 — самая сильная боль, какую он испытывал в жизни. С помощью этой шкалы можно оценить эффективность лечения, сравнив интенсивность боли до него и после.
Лабораторная диагностика
Лабораторная диагностика позволяет установить причину полинейропатии.
К основным лабораторным методам относятся:
- Общий анализ крови, определение концентрации витамина В12, анализ крови и мочи на содержание тяжёлых металлов, проба Уотсона — Шварца (специфическое исследование мочи при подозрении на порфирию).
- Биохимический анализ крови (глюкоза, гликированный гемоглобин, показатели работы печени, почек).
- Исследование антител к ганглиозидам — информативный метод при моторной мультифокальной и хронической воспалительной демиелинизирующей полинейропатии, синдроме Гийена — Барре и других аутоиммунных невропатиях. Однако повышенный титр антител к GM1-ганглиозидам выявляют у 5 % здоровых людей, зачастую у пожилых пациентов [6] .
- Антитела к ассоциированному с миелином гликопротеину (анти-MAG антитела) — определяются при парапротеинемической полинейропатии и ряде других аутоиммунных полинейропатий.
- Исследование спинномозговой жидкости — проводится при подозрении на демиелинизирующие полинейропатии. Повышенное содержание белка в ликворе может указывать на синдром Гийена — Барре, хроническую воспалительную демиелинизирующую полинейропатию. Реже небольшое повышение встречается при диабетической полинейропатии. Избыток клеток в ликворе может указывать на полинейропатию при ВИЧ-инфекции и болезни Лайма[8] .
- Молекулярно-генетический анализ — назначают при подозрении на наследственные мотосенсорные полинейропатии [6] . При анализе берут кровь из вены и отправляют в лабораторию.
Инструментальная диагностика
- Стимуляционная электронейромиография (ЭНМГ) — основной метод диагностики полинейропатии, при котором определяется скорость проведения импульса по двигательным и чувствительным нервам. Позволяет подтвердить полинейропатию, определить её тип (аксонопатия или миелинопатия).
- Игольчатая электромиография с оценкой состояния мышц рук и ног — проводится, если результаты стимуляционной ЭНМГ сомнительны: например, пограничные между нормой и патологией, или требуется дифференциальная диагностика между полинейропатией и поражением мышц (миопатией) [1][2][6] .
- Ультразвуковое исследование нервов (УЗИ) — позволяет определить, на каком именно участке повреждены нервы.
- Биопсия нервов — при полинейропатии проводится редко, целесообразна при подозрении на васкулит и амилоидную полинейропатию. Чаще всего для биопсии выбирают икроножный нерв [6] .

Лечение полинейропатии
Чтобы вылечить полинейропатию, нужно выявить и устранить причину болезни, а также подавить механизмы её развития.
Методы лечения полинейропатии зависят от основного заболевания:
- при сахарном диабете — подбирают диету и терапию, которая снижает уровень глюкозы;
- при дефиците витаминов — дают рекомендации по питанию и назначают витамины;
- при аутоиммунных воспалительных полинейропатиях — применяют плазмаферез и внутривенно вводят иммуноглобулин [14] .
Чтобы уменьшить нейропатическую боль, применяют:
- медикаментозное лечение — антидепрессанты и антиконвульсанты (препараты для лечения эпилепсии);
- немедикаментозное лечение — психотерапия, методы с биологической обратной связью.
Нестероидные противовоспалительные препараты (НПВС) при нейропатической боли неэффективны [6] [8] .
В терапии диабетической полинейропатии широко применяют препараты тиоктовой кислоты — антиоксиданта, защищающего клетки от повреждения [13] .
Помимо медикаментозного лечения, проводится физическая реабилитация: лечебная физкультура, массаж, методы с биологической обратной связью, физиотерапия (электромиостимуляция) и т. п.
Эффективного лечения наследственных полинейропатий пока не существует [6] . При болезни Рефсума основной метод лечения — это диетотерапия, также может применяться плазмаферез . Пациенту нужно ограничить поступление фитановой кислоты, есть меньше зелёных овощей, говядины, рыбы (тунца, пикши и трески).
Прогноз. Профилактика
Прогноз зависит от течения основного заболевания и своевременного и правильного лечения. Также влияет тип полинейропатии: при миелинопатиях прогноз благоприятнее, чем при аксонопатиях [8] .
Наследственные полинейропатии, как правило, неуклонно прогрессируют, но благодаря их медленному развитию пациенты адаптируются и обслуживают себя самостоятельно до поздних стадий болезни.
Прогноз токсических полинейропатий относительно благоприятный при прекращении интоксикации, например если пациент откажется от алкоголя.
При диабетической полинейропатии с адекватной терапией прогноз тоже относительно благоприятный. Без лечения заболевание прогрессирует, а невропатическая боль снижает качество жизни: пациенты не могут нормально спать и работать [6] [8] .
Профилактика полинейропатии
Профилактика заключается в своевременной диагностике и лечении соматических заболеваний, нарушений обмена веществ, а также отказе от алкоголя. Пациентам с хроническими заболеваниями необходимо регулярно посещать лечащего врача и выполнять его рекомендации. При подозрении на полинейропатию доктор направит больного на электронейромиографию [5] [7] .
Людям, занятым на вредном производстве, необходимо регулярно посещать профпатолога. Обычно такие консультации входят в ежегодный профилактический медицинский осмотр.
Пациентам, чьи родственники страдают наследственными формами полинейропатии, желательно обратиться к медицинскому генетику, чтобы определить свой риск развития болезни.
Полинейропатия
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Полинейропатия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Полинейропатия - группа состояний, для которых характерно диффузное, относительно симметричное поражение периферических нервных волокон невоспалительного характера, проявляющееся моторными, сенсорными и вегетативными симптомами.
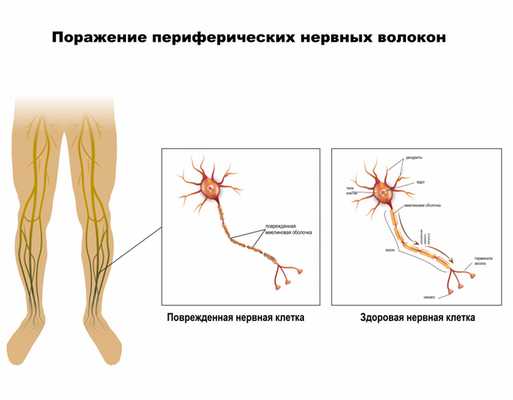
Разновидности полинейропатии
Периферическая нервная система соединяет головной и спинной мозг с другими системами с помощью двух видов нервных волокон. Первая группа волокон называется чувствительными и проводит импульсы от периферии к центральной нервной системы (ЦНС). Вторая проводит импульсы от ЦНС к органу - это двигательные нервные волокна.
Нервы состоят из нейронов - клеток нервной системы, которые способны возбуждаться (генерировать потенциалы действия) и проводить возбуждение. В нейроне выделяют тело (сому) и отростки. Одни отростки короткие, сильно ветвятся и называются дендритами. Их основная функция - сбор информации от множества других нейронов. Другие длинные отростки - аксоны, ветвящиеся только на дальнем от сомы конце. Часть аксонов центральной нервной системы покрывается специальным электроизолирующим веществом миелином, которое состоит из плотно упакованных, перемежающихся липидных и белковых мембранных слоев.
В результате какого-либо патологического процесса происходит поражение двигательных и/или чувствительных и/или вегетативных волокон.
По характеру клинической картины выделяют:
- моторные полинейропатии (нарушение иннервации мышц конечностей с развитием атрофии);
- сенсорные (нарушения поверхностной, двигательной и вибрационной чувствительности);
- вегетативные (нарушения, которые влияют на рефлекторные функции организма: сердцебиение, поддержание артериального давления, потоотделение, пищеварение).
Поражение моторных волокон может приводить к развитию вялых парезов, мышечной слабости, мышечной атрофии. При тяжелом течении нередко отмечается поражение черепных нервов и дыхательных мышц. Обычно снижаются или выпадают сухожильные рефлексы (непроизвольное сокращение мышцы в ответ на раздражение).
Развивающиеся нарушения чувствительности чаще всего симметричные, возникают в дистальных отделах по типу «носков» и «перчаток» и распространяются проксимально. Пациенты могут отмечать парестезии (покалывание, озноб, жжение, онемение), дизестезии (неприятное, ненормальное чувство осязания), гиперестезии (повышенную чувствительность). При дальнейшем развитии процесса симптомы раздражения сменяются снижением чувствительности.
Нарушение глубокой мышечной и вибрационной чувствительности возникает при поражении толстых миелинизированных волокон; нарушение болевой и температурной чувствительности - при поражении тонких миелинизированных волокон.
О патологии висцеральных вегетативных волокон могут говорить снижение артериального давление при смене положения тела, учащенное сердцебиение, повышенная потливость, нарушение работы желудочно-кишечного тракта, эректильная дисфункция. Нарушение вегетативной регуляции сердца может стать причиной внезапной смерти.
По локализации процесса выделяют полинейропатии:
- с преимущественным вовлечением верхних конечностей;
- с преимущественным вовлечением нижних конечностей;
- с преимущественным вовлечением краниальных нервов (нервов, отходящих от ствола мозга и обеспечивающих двигательную функцию мышц лица, глазных яблок, мягкого неба, глотки, голосовых связок и языка, а также чувствительность кожи лица, слизистых оболочек глаза, ротовой полости, носоглотки, гортани).
- острые (симптомы достигают максимальной выраженности в течение нескольких дней или недель);
- подострые (симптомы нарастают в течение нескольких недель);
- хронические (симптомы развиваются на протяжении многих месяцев и лет).
- наследственные полинейропатии (наследственная моторно-сенсорная невропатия (НМСН) типа 1, синдром Русси-Леви, НМСН типа 2, НМСН типа 3, НМСН типа 4, порфирийная полинейропатия и др.);
- приобретенные полинейропатии:
- аутоиммунные полинейропатии (острые воспалительные демиелинизирующие полинейропати, парапротеинемические, паранеопластические и др.);
- метаболические полинейропатии (диабетическая полинейропатия; уремическая полинейропатия; печеночная полинейропатия; полинейропатия при первичном системном амилоидозе);
- полинейропатии, связанные с дефицитом витаминов (витамин В1-дефицитная полинейропатия; витамин В6-дефицитная полинейропатия; витамин В12-дефицитная полинейропатия; витамин Е-дефицитная полинейропатия);
- токсические полинейропатии (алкогольная, лекарственная, при отравлении тяжелыми металлами, органическими растворителями и другими токсичными веществами);
- полинейропатии при системных заболеваниях (при системной красной волчанке, склеродермии, ревматоидном артрите, синдроме Шегрена, саркоидозе, васкулитах);
- инфекционно-токсические полинейропатии (дифтерийная, после гриппа, кори, эпидемического паротита, инфекционного мононуклеоза).
Полинейропатии, вызванные дефицитом витаминов группы В чаще всего возникают у пациентов, страдающих алкоголизмом, наркоманией, ВИЧ-инфекцией, нарушением функций желудочно-кишечного тракта, недостаточным питанием. Полинейропатия начинается с нижних конечностей. Врачи выявляют гипостезию в дистальных отделах конечностей, слабость дистальных мышц ног, боль и жжение в стопах, нарушение глубокой мышечной чувствительности, возможны снижение памяти и умственной работоспособности.
Диабетическая полинейропатия встречается у больных сахарным диабетом. Риск ее развития зависит от уровня гликемии и длительности заболевания. Заболевание в типичных случаях начинается с чувства онемения I либо III-V пальцев одной стопы, присоединяется чувство онемения пальцев второй стопы, затем процесс охватывает стопы целиком и может подниматься до уровня колен. Присоединяется чувство онемения кончиков пальцев рук. Нарушаются болевая, температурная, вибрационная чувствительность. Боли присоединяются через несколько лет после начала полинейропатии и плохо поддаются лечению. Развиваются трофические нарушения кожи голеней (сухость кожи, выпадение волос, язвы). Вегетативная дисфункция проявляется снижением вариабельности сердечного ритма, снижением артериального давления при смене положения тела, импотенцией, нарушением работы желудочно-кишечного тракта.
При хронической почечной недостаточности, когда скорость клубочковой фильтрации менее 20-10 мл/мин., возникает уремическая полинейропатия. Тяжесть ее течения зависит от длительности и выраженности основного заболевания.
Уремическая полинейропатия обычно начинается с нарушения чувствительности в нижних конечностях, затем присоединяются слабость и атрофии дистальных мышц ног, а потом и рук.
Снижается вибрационная чувствительность, отсутствуют сухожильные рефлексы, периодически возникают судороги в икроножных мышцах, отмечается умеренная мышечная слабость. Почти у половины пациентов с уремической полинейропатией развивается вегетативная дисфункция.Парапротеинемические полинейропатии проявляются преимущественно нарушениями чувствительности, а двигательные нарушения чаще всего выражены умеренно. Течение симптома - прогрессирующее.
При полинейропатиях происходит поражение аксона и демиелинизация нервного волокна. Оба процесса тесно взаимосвязаны.
По механизму зарождения и развития полинейропатии разделяют:
- на аксональные, при которых первично поражается осевой цилиндр;
- демиелинизирующие, в основе которых лежит патология миелина;
- смешанные (аксонально-демиелинизирующие).
Известно более 200 причин полинейропатий, среди которых - интоксикации (алкоголь, промышленные токсины, соли тяжелых металлов и др.), вирусные и бактериальные инфекции, заболевания соединительной ткани, авитаминозы (дефицит витаминов В6, В12 др.), злокачественные новообразования, эндокринные заболевания (сахарный диабет, гипер- и гипотиреоз и др.), применение сывороток и вакцин, лекарственных препаратов (антибиотиков, амиодарона, дигоксина, гиполипидемических средств и др.). В некоторых случаях причина не может быть установлена.
Из дисметаболических полинейропатий наиболее часто встречается диабетическая. Среди токсических преобладает алкогольная полинейропатия. У пациентов с инфекционными заболеваниями полинейропатия наиболее часто возникает у ВИЧ-инфицированных. Полинейропатия может развиваться при тяжелых хронических заболеваниях печени, почек, желудочно-кишечного тракта, легких.
К каким врачам обращаться
Диагностикой и терапией полинейропатий занимается врач-невролог. Лечением основного заболевания, на фоне которого развилась полинейропатия, должен заниматься соответствующий специалист:
Диагностика и обследования при полинейропатии
Полинейропатия может напоминать различные болезни нервно-мышечной системы, поэтому ее диагностика бывает затруднена. Для уточнения причины возникновения полинейропатии проводится комплексное обследование пациента:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Читайте также:
- Трудности перевязки легочных сосудов. Пневмэктомия при трансперикардиальном подходе к сосудам легкого
- Инфекции мочевыводящих путей. Предрасполагающие факторы инфекций мочеполового тракта.
- Какие таблетки эффективно снижают давление? Лекарства от гипертонии
- Твердое и мягкое небо. Миндалины. Строение и функции миндалин.
- МРТ признаки липомы мостомозжечкового угла-внутреннего слухового прохода (ММУ-ВСП)
