Послеоперационный уход после перелома надколенника
Добавил пользователь Владимир З. Обновлено: 01.02.2026
ФГБОУ ВПО «Российский университет дружбы народов», Москва, РФ;
ФГБУ «Национальный медицинский исследовательский центр травматологии и ортопедии им. Н.Н. Приорова» Минздрава России, Москва, РФ
ФГБУ «Центральный научно-исследовательский институт травматологии и ортопедии им. Н.Н. Приорова» Минздрава России, Москва, Россия;
ФГАОУ ВО «Российский университет дружбы народов», Москва, Россия
Алтайский филиал ФГБНУ РОНЦ им. Н.Н. Блохина, Барнаул, Россия;
КГБУЗ «Алтайский краевой онкологический диспансер», Барнаул, Россия
ФГБУ «Национальный медицинский исследовательский центр травматологии и ортопедии им. Н.Н. Приорова» Минздрава России, Москва, Россия;
Кафедра медицинской реабилитации Факультет дополнительного профессионального образования Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва, Россия
ФГБОУ ВПО «Российский университет дружбы народов», Москва, РФ;
Городская клиническая больница им. А.К. Ерамишанцева, Москва, РФ
ФГБОУ ВПО «Российский университет дружбы народов», Москва, Россия
Возможности хирургического лечения и реабилитации пациентов с переломами надколенника
Журнал: Вестник травматологии и ортопедии им Н.Н. Приорова. 2019;(1): 11‑16
Актуальность. Переломы надколенника составляют около 1% всех переломов костей скелета. Cреди хирургов нет единого подхода к лечению пациентов с многофрагментарными и сложными переломами надколенника, и на практике врачи-травматологи применяют разные методы его остеосинтеза. После хирургического лечения пациентов наблюдаются осложнения (миграция спиц, нагноение, контрактуры в коленном суставе и др.). Таким образом, изучение отдаленных результатов лечения пациентов после переломов надколенника приобретает особую актуальность. Цель исследования: анализ наблюдения пациентов, перенесших хирургическое лечение переломов надколенника, для выработки наиболее оптимальных методик его остеосинтеза. Пациенты и методы. Обследовали 78 пациентов с переломами надколенника. В зависимости от вида хирургического вмешательства и характера перелома были выделены следующие группы: остеосинтез по Weber при 2-фрагментарных переломах; «крестообразный остеосинтез» и другие идентичные варианты остеосинтеза спицами и проволоками при 3- и более фрагментарных переломах надколенника; комбинированный остеосинтез (по Weber с дополнительной фиксацией винтом или серкляжом); частичная пателлэктомия при оскольчатых переломах дистального полюса надколенника; остеосинтез нижнего полюса двойными лавсановыми нитями с частичным армированием собственной связки надколенника с обеих сторон. Проведен сравнительный анализ результатов лечения пациентов после частичной пателлэктомии и остеосинтеза надколенника спицами и стягивающими проволочными петлями. Оценку результатов проводили с помощью Шкалы исхода травмы и остеоартроза коленного сустава шкалы (The Knee Injury and Osteoarthritis Outcome Score — KOOS) с клиническим осмотром и рентгенологическим исследованием пациентов. Кроме того, учитывалось собственное мнение пациентов об эффективности лечения. Результаты. Средний срок наблюдения за пациентами составил 1 год и 10 мес. Сравнительный анализ групп пациентов после хирургического лечения переломов надколенника по шкале KOOS показал наилучшие результаты (72%) при остеосинтезе поперечных двухфрагментарных переломов надколенника по Weber. Эффективность лечения пациентов с многофрагментарными переломами надколенника с использованием 3-5 спиц и 2-3 проволок составила 64%; после восстановления нижнего полюса — 68%, после частичной пателлэктомии — 51%. Заключение. При 3-фрагментарных переломах надколенника хорошие результаты достигаются использованием 3 спиц и 2 стягивающих проволочных петель. При 4- и более фрагментарных переломах надколенника оптимальным для его остеосинтеза является применение «крестообразного» способа с 4 и более спицами в сочетании с 2-3 проволочными петлями. Применения пателлэктомии с последующей фиксацией блокирующей проволочной петлей следует избегать при всех видах переломов надколенника, в том числе при переломах нижнего полюса и многооскольчатых переломах надколенника. При переломах нижнего полюса надколенника предпочтительна его фиксация к основному фрагменту двойными лавсановыми нитями с боковым армированием собственной связки надколенника с обеих сторон. Конфликт интересов: не заявлен Источник финансирования: исследование проведено без спонсорской поддержки
Однако среди хирургов нет единого подхода к лечению пациентов с многофрагментарными переломами надколенника. Одни авторы [9, 10] используют пластины разных конструкций для остеосинтеза сложных переломов, другие [11] прибегают к частичной пателлэктомии. После хирургического лечения часто наблюдаются такие осложнения, как миграция спиц, нагноение, контрактуры в коленном суставе и пателлофеморальные артрозы 5. T. LeBrun и соавт. [12] опубликовали отдаленные результаты лечения 40 пациентов после переломов надколенника, которым выполняли не только остеосинтез по Weber, но и остеосинтез каннюлированными винтами, продольным передним стягиванием со серкляжом и даже частичную пателлэктомию. Однако авторы не проводили анализ результатов в зависимости от вида операции.
В связи с вышеизложенным изучение отдаленных результатов лечения пациентов после переломов надколенника приобретает особую актуальность.
Цель исследования — изучить результаты лечения пациентов после хирургического лечения переломов надколенника для определения оптимальных методик его остеосинтеза.
Пациенты и методы
Обследовали 78 пациентов с переломами надколенника, которым было проведено хирургическое лечение в период 2014-2018 гг.: 36 (46%) женщин и 42 (54%) мужчины в возрасте от 19 лет до 91 года (средний возраст 52,4 года). Всем пациентам было выполнено хирургическое лечение в течение первой недели после травмы. Предоперационное обследование включало осмотр пациента с целью оценки функции разгибательного аппарата коленного сустава и состояния кожных покровов, рентгенологическое исследование коленного сустава в прямой и боковой проекциях, УЗИ вен нижних конечностей, ЭКГ, осмотр терапевтом, а также клинические анализы крови и мочи.
В связи с тем что были использованы различные варианты остеосинтеза переломов надколенника в зависимости от характера повреждения и ввиду малого числа пациентов в отдельных группах остеосинтеза были выделены следующие группы: остеосинтез по Weber при 2-фрагментарных переломах; «крестообразный остеосинтез» и другие идентичные варианты остеосинтеза спицами и проволоками при 3- и более фрагментарных переломах надколенника; комбинированный остеосинтез (по Weber с дополнительной фиксацией винтом или серкляжом); частичная пателлэктомия при оскольчатых переломах дистального полюса надколенника; остеосинтез нижнего полюса двойными лавсановыми нитями с частичным армированием собственной связки надколенника с обеих сторон. При сравнении результатов лечения пациентов после частичной пателлэктомии и после остеосинтеза надколенника спицами и проволоками при многофрагментарных переломах надколенника, оценки результатов совокупностей применяли критерий cтьюдентa.
Процесс реабилитации состоял из нескольких этапов: иммобилизации (от момента операции до 14 сут после операции — ранний послеоперационный), восстановления функции коленного сустава (от 2 до 6 нед после операции — поздний послеоперационный), резидуальный (первые 2 года после операции — профилактики прогрессирования посттравматического пателлофеморального артроза). Задачами раннего послеоперационного периода были активизация (обучение ходьбе с помощью дополнительных средств опоры) и профилактика гипотрофии мышц оперированной ноги. Поздний послеоперационный период включал два подпериода: восстановления амплитуды пассивных движений в коленном суставе, восстановления силы и выносливости мышц оперированной ноги. В резидуальном периоде проводили реабилитационные мероприятия, направленные на укрепление мышц бедра, улучшение трофики суставных и околосуставных тканей поврежденного сустава.
Результаты хирургического лечения пациентов с переломами надколенника оценивали в период от 8 мес до 3 лет после операции. Оценку проводили с помощью Шкалы исхода травмы и остеоартроза коленного сустава шкалы (The Knee Injury and Osteoarthritis Outcome Score — KOOS) с клиническим осмотром и рентгенологическим исследованием пациентов. Кроме того, учитывалось собственное мнение пациентов об эффективности лечения.
Результаты
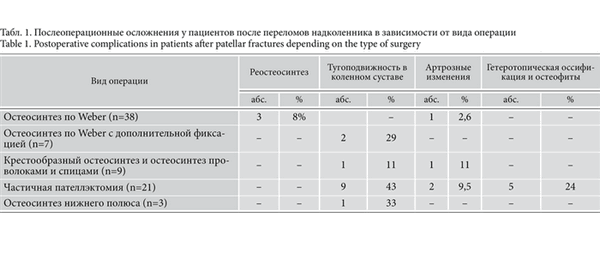
Для определения функционального результата лечения исследовали амплитуду активных и пассивных движений не только в травмированном коленном суставе, но и в здоровом. Результаты оценки показали незначительные ограничения сгибания у 13 пациентов (в пределах 90-120°), 7 пациентов отмечали дискомфорт при полном сгибании в коленном суставе. У 3 пациентов возникла рефрактура надколенника, после чего им был выполнен реостеосинтез. У 5 пациентов в отдаленные сроки отмечали гетеротопические оссификаты и костные наросты. Артрозные изменения наблюдались у 4 пациентов (табл. 1). Табл. 1. Послеоперационные осложнения у пациентов после переломов надколенника в зависимости от вида операции Остеосинтез по Weber с дополнительной фиксацией (n=7) Крестообразный остеосинтез и остеосинтез проволоками и спицами (n=9) Частичная пателлэктомия (n=21)
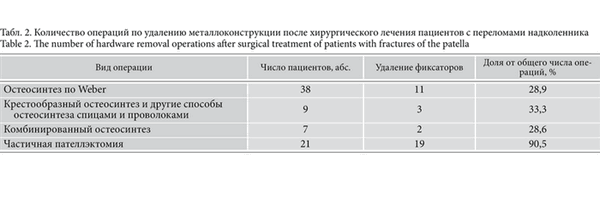
Средний срок наблюдения составил 1 год 10 мес. Металлоконструкции были удалены у 40 (51%) из 78 пациентов (табл. 2). Табл. 2. Количество операций по удалению металлоконструкции после хирургического лечения пациентов с переломами надколенника
Как видно из табл. 2, частота обращений пациентов для удаления металлофиксаторов надколенника в группах различного остеосинтеза была примерно одинаковой. При фиксации нижнего полюса надколенника к его основному фрагменту методом чрескостного шва с частичным армированием связки надколенника с обеих сторон из-за отсутствия металлофиксаторов не возникла необходимость в повторных хирургических вмешательствах для их удаления, что является большим преимуществом. После частичной пателлэктомии с наложением блокирующей проволочной петли 19 из 21 пациента обратились для ее удаления из-за ломки и отрыва. Во время операций по удалению блокирующей проволочной петли отмечались технические трудности, особенно при ее фрагментарном отрыве.
Кроме того, эффективность хирургического вмешательства и лечения оценивали по шкале KOOS. По KOOS каждый вопрос предполагает 4 варианта ответа в баллах от 0 до 4: нет — 0, незначительно — 1, умеренно — 2, сильно — 3, чрезмерно — 4. По каждой подшкале подсчитывали сумму баллов. Общий пересчет баллов производили по специальным формулам для получения оценки от 0 до 100 баллов. При этом 100 баллов указывали на отсутствие симптомов, а 0 — на выраженность всех симптомов.
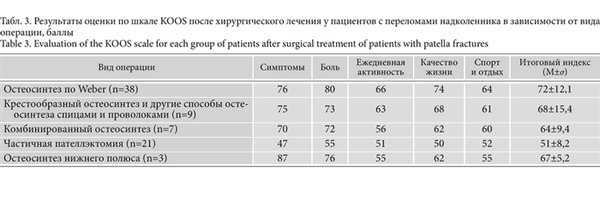
Анкетирование по шкале KOOS после хирургического лечения показало следующие результаты (средние значения) по подшкалам: симптомы — 72,2 балла, боль — 76,4 балла, ежедневная активность — 60,2 балла, качество жизни — 64,5 балла, спорт и отдых — 59,7 балла. Средние значения по шкале KOOS для каждой группы пациентов приведены в табл. 3. Табл. 3. Результаты оценки по шкале KOOS после хирургического лечения у пациентов с переломами надколенника в зависимости от вида операции, баллы
Как видно из табл. 3, наилучшие результаты хирургического лечения переломов надколенника получены в группе остеосинтеза по Weber при 2-фрагментарных переломах надколенника, что соответствует данным литературы [13]. Результаты лечения многофрагментарных переломов надколенника уступали по эффективности лечения в связи с тяжестью переломов. Результаты лечения пациентов со сложными переломами надколенника, которым применяли «крестообразный» остеосинтез и другие идентичные методы остеосинтеза спицами и проволоками (68%), превосходили по эффективности лечение пациентов после пателлэктомии (51%) (t=5,4; p=0,021).
При опросе пациентов о том, как они оценивают лечение, 56% дали оценку «хорошо», 30% — «удовлетворительно», 2% пациентов ожидали лучшего результата, а 2% не дали четкого ответа.
Несмотря на то что шкала KOOS является признанной многими коллегами шкалой, в результате исследования отдаленных результатов были выявлены недостатки (пробелы) в ее использовании для оценки состояния пациентов после остеосинтеза надколенника. Так, по шкале KOOS нельзя определить состояние коленного сустава до перелома надколенника; отсутствует учет возраста пациентов и сопутствующих заболеваний как костно-суставной системы, так и хронических соматических симптомов, препятствующих нормальному функционированию коленного сустава, что, несомненно, влияло на исход лечения. Кроме того, подшкалы «ежедневная активность» и «спорт и отдых» не очень приемлемы для пожилых пациентов, так как они в основном не занимаются спортом и не очень активны.
В связи с изложенным методы оценки результатов пациентов с переломами надколенника по шкале KOOS и субъективного опроса были дополнены рентгенологическими исследованиями для выявления артрозных изменений коленного сустава при жалобах на боли. Были выявлены костные нарастания (гетеротопические оссификации), которые могли вызывать боль и дискомфорт в области коленного сустава.
Руководствуясь данными литературы и собственным опытом лечения, авторы настоящего исследования пришли к выводу, что остеосинтез по Weber дает хорошие результаты при 2-фрагментарных переломах надколенника. Целесообразно сохранять целостность надколенника и избегать частичной или тотальной пателлэктомии даже при многофрагментарных переломах. С. Gwinner и соавт. [3] считают, что выполнение частичной пателлэктомии уменьшает пространство между надколенником и бедренной костью, что приводит к увеличению их контактного давления, развитию артроза и ослаблению силы мышц квадрицепса [3]. M. Kastelec и M. Veselko [14] показали, что при оскольчатых переломах нижнего полюса надколенника имеет преимущество применение «корзинчатых» пластин (Basket plate) по сравнению с пателлэктомией. Кроме того, авторы описали высокую частоту низкого стояния надколенника (Patella baja) по сравнению с его остеосинтезом. H. Oh и соавт. [15] и H. Song и соавт. [16] тоже старались избегать пателлэктомии и использовали вертикальные проволочные швы при переломах нижнего полюса. При этом они не фиксировали надколенник дополнительной проволочной петлей [15, 16]. Несмотря на это, J. Joseph и M. Manoj [11] до сих пор практикуют частичную пателлэктомию при оскольчатых переломах надколенника и рекомендуют фиксировать надколенник блокирующей проволочной петлей.
Исходя из постулата, что в организме человека нет ничего лишнего, и учитывая хорошее кровоснабжение надколенника, необходимо и важно сохранить все фрагменты перелома, фиксируя их 3 и более спицами с затягиванием 2-3 проволочными петлями. При отрывах нижнего полюса рекомендуется его не удалять, а фиксировать оторванный фрагмент к основному чрескостным лавсановым швом с дополнительным армированием собственной связки надколенника с двух сторон, избегая при этом фиксации надколенника блокирующей проволочной петлей. Эта методика показала хорошие результаты и позволила достичь стабильной фиксации без частичной пателлэктомии надколенника или его фиксации блокирующей проволочной петлей Mclaughlin.
Заключение. Выбор методики лечения многофрагментарных переломов надколенника среди травматологов остается дискутабельным. Оценки результатов лечения пациентов с переломами надколенника по шкале KOOS показали разные значения в зависимости от вида травмы и методики фиксации. «Крестообразный» остеосинтез многофрагментарных переломов надколенника и остеосинтез с использованием 3 спиц и 2 стягивающих проволочных петель при 3-фрагментарных переломах являются методами выбора, обеспечивающими прочность фиксации отломков перелома. Следует избегать пателлэктомии с дополнительной фиксацией блокирующей проволочной петлей в связи с возникающей необходимостью удалять эту петлю через 6-8 нед, а также ввиду риска развития такого осложнения, как низкое стояние надколенника (Patella baja). При отрывах нижнего полюса оптимальным является его фиксация чрескостным швом лавсаном и частичным армированием собственной связки надколенника с обеих сторон.
Реабилитация после перелома колена

Любое нарушение целостности костей, принимающих участие в образовании колена, способно повлечь за собой ряд негативных последствий. Они могут развиться на любом этапе восстановительного периода, нарушая функциональность конечности и привычный жизненный уклад человека. И только комплексная реабилитация после перелома коленного сустава позволяет достичь значимых результатов лечения, избежать осложнений и в максимально короткие сроки восстановить двигательную активность.
Рассказывает специалист ЦМРТ
Дата публикации: 12 Августа 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Действительно ли нужна реабилитация?
Коленный сустав является самой крупной и самой сложной анатомической конструкцией, обеспечивающей широкую амплитуду активных движений. Поэтому резкое ограничение его подвижности быстро влечет за собой значительные функциональные изменения, усугубляющие тяжесть перелома. Уменьшается кровоснабжение и питание, нарушается трофика тканей, замедляется процесс заживления. И только система комплексной реабилитации, направленная на определение и устранение слабых звеньев, позволяет в короткие сроки вернуть суставу функциональность и общую работоспособность.
Возможные осложнения
Игнорирование врачебных рекомендаций и несоблюдение реабилитационного режима может повлечь за собой серьезные статико-динамические нарушения поврежденной конечности:
- формирование спаек, сгибательных и разгибательных контрактур
- тугоподвижность
- упорные боли
- вторичные смещения костных фрагментов и мыщелковых осколков
- воспаление мягких тканей
- деформация колена
- посттравматический артроз
- двигательная дисфункция
- инвалидность
Через сколько можно начинать реабилитацию?
Восстановительное лечение после перелома коленного сустава разрабатывается в индивидуальном порядке. Реабилитацию рекомендуется начинать не после снятия гипса, а сразу же, после утихания острой боли. В зависимости от тяжести повреждения, это происходит на 2-3-й день.
Продолжительность восстановительного периода
Реабилитация, направленная на устранение последствий травмы, проводится поэтапно. Полный период восстановления занимает 4-6 недель.
Когда будут заметны улучшения?
Здесь многое зависит от тяжести повреждения, способа коррекции и общего состояния здоровья. Если пациент является активным участником собственного восстановления, первые признаки улучшения станут заметны еще на I этапе пассивной реабилитации. Главное - найти хорошего специалиста реабилитации, верить в себя и силу собственного организма!
Реабилитация после остеосинтеза

Самым эффективным методом сращения сложных переломов является остеосинтез. Оперативный способ коррекции, ставший достойной альтернативой гипсованию, предполагает надежную фиксацию костных обломков специальными приспособлениями. Применение современных технологий позволяет проводить тончайшие анатомические репозиции и максимально сокращать начальный этап оперативного лечения. Однако восстановление после остеосинтеза шейки бедра не может быть полным без последующей реабилитации, ориентированной на улучшение отдаленных результатов.
Дата публикации: 24 Декабря 2020 года
Кому и зачем проводится операция остеосинтеза
В ортопедической практике в качестве имплантов, фиксирующих отломки кости, используются штифты, пластинки, спицы и проволочные стержни. Существует два основных вида металлоостеосинтеза: внутрикостный (интрамедуллярный) и наружный (чрескостный). В первом случае фиксаторы размещаются внутри тела, во втором - снаружи, при помощи дистракционно-компрессионных аппаратов. Операцию проводят при переломах, не способных к сращению без скрепления отломков. Самые уязвимые участки:
- локтевой отросток
- надколенник
- шейка бедра
- внутрисуставные повреждения большеберцовой, бедренной, лучевой, дистального отдела плечевой кости
Помимо этого, остеосинтез проводят при внедрении мягких тканей между фрагментами кости, угрозе разрыва костным отломком кожи, повреждениях нервов и магистральных сосудов. Все эти переломы являются достаточно сложными в лечении и требуют длительного восстановления после операции остеосинтеза.
Восстановление после остеосинтеза
Базовым элементом лечения, позволяющим реализовать преимущества технологий остеосинтеза и предотвратить развитие осложнений, является реабилитация. Восстановительная программа РЦ «Лаборатория движения» в Санкт-Петербурге включает обширный перечень методов и приемов функциональной терапии.
Физиотерапевтические процедуры
Для усиления местного кровообращения, ликвидации отека, снижения мышечного напряжения и ускорения регенерации костной ткани назначают курсы УВЧ, УВТ, магнито-, лазеротерапии и светолечения.
Мануальная терапия
Методы классической мануальной мобилизации и релаксации направлены на ликвидацию негативных симптомов и восстановление нарушенных двигательных функций. Кроме того, в период реабилитации после остеосинтеза бедренной кости штифтом, лучезапястного сустава, шейки бедра, надколенника и других сложных переломов активно используется мануальная терапия по Каттельборну-Эвенту и концепции Маллиган. Эта оригинальная методика, включающая суставные и мягкотканные вспомогательные техники, нацелена на быстрое устранение боли и ригидности анатомических структур.
Электромиостимуляция
Стимуляцию мышц и двигательных нервов электрическим током рекомендуется проводить со вторых суток после остеосинтеза. ЭМС интенсифицирует метаболические процессы в костных и мягких тканях, активирует местный кровоток, ускоряет разрешение послеоперационного отека, улучшает сократительную работу мышц, существенно снижает болезненность и препятствует образованию рубцовой ткани.
Лечебный массаж
Массажные процедуры направлены на стимуляцию крово- и лимфообращения и снижение отечности. Ранняя реабилитация после интрамедуллярного остеосинтеза (2-3 день) включает легкие разминания, постукивания и поглаживания. Полноценный массаж вводится постепенно, только при отсутствии в зоне воздействия тромбов.
Кинезиотейпирование
Аппликации тейпов, наложенных по мышечной технике тейпирования, активируют проприорецепторы, включают в работу ослабленные мышцы и способствуют увеличению объема движений.
PNF (проприоцептивная нейромышечная фасилитация)
PNF-терапия направлена на воссоздание связей между ЦНС на уровне повреждения. Тактильная стимуляция отдельных мышечных групп и функциональные паттерны движения туловища и конечностей устраняют компенсаторные перестройки и ограничения и ускоряют восстановление двигательной активности.
IASTM-терапия
Инструментальная мобилизация мягких тканей с применением специальных вспомогательных инструментов включает методы воздействия на триггерные точки, участвующие в мышечно-тонических реакциях. Физиотерапевтическая процедура устраняет мышечный дисбаланс, облегчает миофасциальные боли, усиливает отток лимфы, предотвращает развитие рубцовых изменений, стимулирует синтез нео-коллагена, ускоряет восстановление целостности кости. В период активного этапа реабилитации после операции остеосинтеза в комплексе с IASTM используется NEURAC-терапия. Это метод нейромышечной активации включает тесты и упражнения, выполняемые на специальной подвесной системе. При отсутствии осевой нагрузки на суставы и позвоночник прорабатываются ослабленные группы мышц и формируются правильные двигательные паттерны.
Медицинский фитнес
Эффективными способами адаптации организма к физическим нагрузкам после операции является йога-терапия и пилатес. Специальные асаны и техники способствуют укреплению связок и мышц, расширяют двигательный диапазон и повышают результативность восстановительного лечения.
Перелом надколенника
Чрезвычайно редкой и, в то же время, особенно коварной травмой является перелом надколенника. Несмотря на кажущуюся простоту, повреждение может привести к стойкому снижению двигательных функций. И только своевременное обращение к ортопеду-травматологу, грамотно подобранное лечение и последующая реабилитация дают шанс на максимально полное восстановление.
Дата публикации: 07 Июня 2021 года
Причины перелома надколенника
Надколенник - это самая крупная сесамовидная кость, расположенная в толще мощного сухожилия четырехглавой мышцы бедра. Именно он увеличивает её мускульную силу при сокращении, и защищает поверхности сочленяющихся в коленном суставе костей от боковых смещений. Перелом коленной чашечки относится к травмам, полученным в результате низко- и высокоэнергетических воздействий. Чаще всего он встречается у пожилых людей. Спровоцировать повреждение способно неудачное падение на согнутое колено:
- с высоты собственного роста
- с лестницы
- с высоты более 2 метров
Также причиной травмы может стать ДТП, удар, резкое сокращение четырехглавой мышцы бедра.
Симптомы перелома надколенника
Нарушение целостности коленной чашечки сопровождается резкой болью, выраженной припухлостью и ограничением разгибания голени. При попытке согнуть колено болевые ощущения усиливаются. В случае смещения костных отломков наблюдается характерный хруст и патологическая подвижность у линии перелома. Из поврежденных сосудов в полость коленного сустава изливается кровь. Её наличие ощущается при надавливании. При выраженном гемартрозе в области надколенника формируется углубление в виде лошадиного седла. При переломе коленной чашечки без смещения человек может самостоятельно передвигаться, превозмогая сильную боль. Перелом надколенника со смещением полностью обездвиживает пострадавшего.
Классификация переломов надколенника
Травматические повреждения сесамовидной кости колена бывают открытыми, сочетающимися с нарушением целостности кожи, и закрытыми. В зависимости от локализации линии перелома они подразделяются на
- краевые
- продольные
- поперечные
- оскольчатые.
Все повреждения, кроме краевых, являются внутрисуставными. По количеству костных фрагментов выделяют 2-х, 3-х, 4-х и многофрагментарные (раздробленные) переломы. При полном отрыве полюса надколенника диагностируется отрывной, а при отделении от суставной поверхности - остеохондральный перелом.
Диагностика
Для постановки окончательного диагноза применяются инструментальные методики:
- рентгенография в прямой и боковой проекции (выявление нарушения целостности кости)
- КТ (более подробная информация о состоянии костной ткани)
- МРТ (оценка состояния мягкотканных структур и связочно-менискового комплекса)
- артроцентез (внутрисуставная пункция).
Самым безопасным и информативным методом диагностики перелома правой или левой коленной чашечки признана магнитно-резонансная томография. Высокотехнологичное неинвазивное исследование позволяет с точностью определить локализацию и протяженность линии перелома, визуализировать сухожилия четырехглавой мышцы бедра и собственную связку надколенника, выявить структурные изменения в костной и хрящевой ткани, обнаружить мельчайшие повреждения, «невидимые» для других методик.
К какому врачу обратиться
Лечением перелома надколенника занимается ортопед-травматолог. Он работает в тесном сотрудничестве со специалистами других направлений: хирургами артрологами, реабилитологами, неврологами, врачами спортивной медицины.

Аверюшкин Андрей Владимирович
Чарин Юрий Константинович
Дихнич Олег Анатольевич
Гайдук Александр Александрович
Бодань Станислав Михайлович

Кученков Александр Викторович
Самарин Олег Владимирович
Ткаченко Максим Викторович

Булацкий Сергей Олегович
Мамонтов Иван Сергеевич
Степанов Владимир Владимирович
Телеев Марат Султанбекович

Сомов Евгений Вадимович
Субхи Азиз Абдалаевич
Атамурадов Тойли Атамурадович
Ахмедов Казали Мурадович
Мирзаев Ахмед Габибуллаевич
Как лечить перелом коленной чашечки
Травматические повреждения надколенника без смещения костных отломков лечатся консервативно. В соответствии с клиническими рекомендациями на конечность, от бедра до голеностопа, накладывается фиксирующая гипсовая повязка. Параллельно, для снятия боли, отека и воспаления, назначается медикаментозная терапия. Длительность иммобилизации гипсом составляет 4-6 недель. Точные сроки лечения при переломе надколенника без смещения зависят от возраста пациента и его общего состояния.
При нарушении целостности коленной чашечки с выраженным смещением отломков (более 3 мм) требуется хирургическая операция. В идеале она должна проводиться в течение суток после травмирования. Существует несколько методов оперативной коррекции: фиксация костным швом, стягивающей петлей, спицами, крестообразный остеосинтез и пр. При выборе того или иного способа учитывается характер травмы и степень повреждения.
Реабилитация после перелома надколенника
Для существенного сокращения сроков лечения при переломе коленной чашечки без и со смещением отломков требуется ранняя активизация и комплексная реабилитация пациента. Восстановительная программа обязательно включает:
- физиотерапевтические процедуры
- лечебную физкультуру
- массаж
Максимально возможное восстановление функций разгибательного аппарата коленного сустава во многом зависит от регулярности и правильности выполнения рекомендованных процедур.
Последствия
Без активной и качественной медицинской помощи перелом самой большой сесамовидной кости может повлечь за собой ряд серьезных осложнений:
- замедленное сращение костных отломков
- формирование ложного сустава
- контрактуры и тугоподвижность
- дегенеративные изменения надколенника, приводящие к пателофеморальному артрозу
- вальгусную деформацию коленного сустава
- хромоту, инвалидность.
Профилактика
Чтобы защитить коленную чашечку от перелома, необходимо минимизировать риск травмирования, носить удобную обувь, включать в рацион продукты, богатые кальцием и витамином D, поддерживать здоровый вес. При занятиях контактными видами спорта следует обязательно надевать защитные наколенники. Людям преклонных лет рекомендуется проводить регулярные обследования, для исключения причин остеопороза.
Лечение и реабилитация после перелома надколенника в клиниках ЦМРТ
Основным направлением работы реабилитационного центра «Лаборатория движения», созданного на базе клиник ЦМРТ в Санкт-Петербурге, является восстановление оптимальной двигательной активности пациентов, перенесших различные травмы колена. Наши реабилитологи разрабатывают индивидуальные программы восстановительного лечения и реабилитации, включающие:
- поэтапный курс лечебной физкультуры
- физиопроцедуры (электромиостимуляцию, магнитотерапию, ультразвук и пр.)
- различные виды массажа
- механотерапию
- прикладную кинезиологию
- фармакопунктуру
- профессиональное тейпирование
- занятия йогатерапией и пилатесом
Лечебно-восстановительные сеансы проводятся после предварительной консультации врача. Для записи на прием оставляйте заявку на сайте «Лаборатории движения» или звоните по контактному номеру телефона.
Опасность перелома надколенника
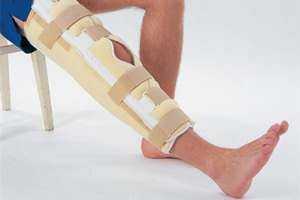
Среди всех переломов конечностей одним из наиболее распространенных является перелом надколенника. Его частота - примерно 2% от общего количества травм такого рода. Причина повреждения - падение на колено или получение удара по этой части тела.
Иногда встречаются косвенные переломы, которые возникают по причине внезапного спазма четырехглавой мышцы бедра (это довольно редкая ситуация). В большинстве случаев встречаются поперечные и осколочные переломы. Краевые и продольные более редки. Степень повреждения влияет на направление смещения отломков. Также этот фактор зависит от крепости фиброзного апоневроза.
Клиническая картина
Травма сопровождается рядом характерных признаков.
- Она всегда является внутрисуставной.
- Наличествует гемартроз.
- Поврежденный участок опухает.
- Пострадавший вынужден держать ногу в определенном положении, слегка согнув ее в колене и направив в сторону.
- Если при механическом воздействии был поврежден связочный аппарат, ногу невозможно поднять, движения в голени тоже невозможны.
- При пальпации происходит баллотирование надколенника.
- Если перелом произошел с возникновением осколков, они располагаются на определенном расстоянии один от другого и вызывают резкую боль.
Помните! Точный диагноз может поставить только специалист. Для определения специфики травмы требуется рентгенологическая диагностика. Только так можно определить сложность повреждения, количество отломков и степень их смещения.
Перелом надколенника: реабилитация и лечение
Сложность и срок процесса восстановления зависит от тяжести травмы. Определяющим фактором является количество отломков, а также степень, в которой они смещены. Если компоненты расходятся не более чем на 5 мм, а связочный аппарат не подвергся повреждениям, можно обойтись исключительно консервативным лечением. Для этого проводятся следующие процедуры:
- пункция;
- промывание;
- введение лекарственных средств непосредственно в сустав;
- наложение гипса (чаще всего его нужно носить не более 1 месяца).
После снятия гипса проводится реабилитационная терапия.
Если осколки разошлись в значительной степени, придется прибегнуть к помощи специалиста. Выполняется процедура остеосинтеза. Эта операция подразделяется на несколько видов. Выбор конкретного метода зависит от особенностей перелома. В особо сложных случаях применяется открытая репозиция.
Также следует помнить, что повреждения коленного сустава не ограничиваются только лишь переломом надколенника. Возможны другие травмы, так что обращение к врачу является обязательным.
Восстановительный период
Важнейшим этапом является реабилитация. Начинать ее следует как можно раньше, лучше всего - сразу после того, как конечность была иммобилизована. Особое значение имеют ранние этапы реабилитации, во время начала восстановления конечности. Лечебную гимнастику нужно проводить с учетом некоторых нюансов:
- сначала продолжительность упражнений не должна превышать 10 минут, в дальнейшем время увеличивают до 30 минут, несколько раз в день;
- начинать следует с облегченных положений, либо занятий в воде, чтобы не допустить чрезмерной нагрузки;
- только активная гимнастика дает возможность обеспечить качественный результат;
- специалист обязан подобрать движения такой амплитуды, которые не приведут к появлению болей при растягивании мышц;
- во время первых этапов реабилитации не допускается массаж и иные пассивные движения в отношении поврежденного коленного сустава;
- возможен массаж неповрежденного участка конечности, а также здоровой ноги и поясницы.
После снятия гипса можно будет проводить легкий массаж. Его назначением является восстановление объема движений и предупреждение появления атрофий. Вдобавок, процедура поможет быстро избавиться от кровоизлияний.
Специалист по физиопроцедурам подберет оптимальное количество упражнений. Слишком большое их число может привести к негативным последствиям. Хорошо, если ЛФК сопровождается ультразвуком и тепловыми процедурами.
Важно! Без прохождения периода реабилитации есть риск появления тяжелых последствий - например, повреждения связок, нервов и сосудов. В особо тяжелых случаях это приводит к пожизненной инвалидности.

Заместитель главного врача по клинико-экспертной работе, контролю качества и безопасности медицинской деятельности
Читайте также:
