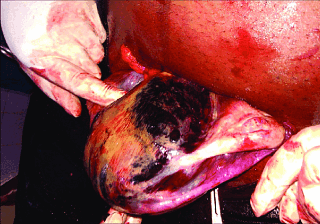
Преждевременная отслойка плаценты (ПОНРП): причины, симптомы и лечение
Добавил пользователь Владимир З. Обновлено: 08.01.2026
Преждевременная отслойка нормально расположенной плаценты - это частичное или полное отделение нормально расположенной плаценты от стенок матки, которое происходит до рождения плода во время беременности или родов в сроке 20 недель и более [1].
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| О45 | Преждевременная отслойка нормально расположенной плаценты |
| О45.0 | Преждевременная отслойка нормально расположенной плаценты с нарушением свертываемости |
| О45.8 | Другая преждевременная отслойка нормально расположенной плаценты |
| О45.9 | Преждевременная отслойка неуточненная |
Дата пересмотра протокола: 2013 год (пересмотр 2017 г).
Сокращения, используемые в протоколе:
| ПОНРП | - | преждевременная отслойка нормально расположенной плаценты |
| АГ | - | артериальная гипертензия |
| КС | - | кесарево сечение |
| ВОП | - | врач общей практики |
| ПМСП | - | первичная медико санитарная помощь |
| КТГ | - | Кардиотокограмма |
| АФС | - | Антифосфолипидный синдром |
| УЗИ | - | Ультразвуковое исследование |
| ЧСС | - | Частота сердечных сокращений |
| РКИ | - | Рандомизированное контролируемое испытание. |
Пользователи протокола: акушеры-гинекологи, акушерки, ВОП.
Категория пациентов: беременные, роженицы.
Шкала уровня доказательности:
Таблица 1 Шкала уровня доказательности:
| Классификация силы рекомендаций | |
| Уровень доказательности | Описание |
| I | Доказательства, полученные по крайней мере из одного качественного рандомизированного контролируемого испытания. |
| II-1 | Доказательства, полученные, из хорошо спланированного контролируемого исследования без рандомизации. |
| II-2 | Доказательства, полученные, из хорошо спланированного когортного исследования или исследования типа «случай -контроль», одно- или многоцентрового. |
| II-3 | Доказательства, полученные из нескольких серий случаев с наличием вмешательства и без вмешательства. |
| Степень рекомендаций | |
| Класс А | требует по крайней мере одного мета-анализа, систематического обзора или РКИ, или доказательства расценены как хорошие и непосредственно применимые для целевой популяции. |
| Класс В | требует доказательств, полученных из хорошо проведенных клинических испытаний, непосредственно применимых для целевой популяции и демонстрирует полную согласованность результатов; или доказательства экстраполированы из мета-анализа, систематического обзора и РКИ. |
| Класс С | требует доказательств, полученных из отчетов экспертных комиссий, или мнений и/или клинического опыта авторитетных лиц, указывает на недостаток клинических исследований хорошего качества. |
| Класс D | экспертное мнение без критической оценки, или основанное на клиническом опыте илилабораторных исследованиях. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Выделяют три типа кровотечения при ПОНРП:
· наружное кровотечение - отслаивается край плаценты и кровь вытекает наружу из половых путей.
· скрытое кровотечение - ретроплацентарное, кровь скапливается между плацентой и стенкой матки, часто с выраженной экстравазацией и имбибицией в миометрий, кровотечения из половых путей при этом нет.
· смешанное кровотечение - часть крови вытекает наружу из половых путей, а часть остается ретроплацентарно.
Клиническая классификация ПОНРП
Легкая степень (40% случаев):
· объем кровопотери из половых путей не более 100 мл при образовании ретроплацентарной гематомы наружное кровотечение отсутствует;
· тонус матки слегка повышен;
· ЧСС плода в пределах нормы;
· состояние беременной женщины или роженицы удовлетворительное;
· основные физиологические параметры и показатели свертывающей системы в норме (АД, пульс, ЧДД, гемоглобин, тромбоциты, гематокрит, фибриноген, МНО, АЧТВ)
Средняя степень (45% случаев):
· Объем кровопотери из половых путей 100 - 500 мл. При образовании ретроплацентарной гематомы наружное кровотечение отсутствует
· тонус матки повышен. Возможна болезненность матки при пальпации.
· отмечаются аномалии сердечного ритма плода (тахикардия, брадикардия), иногда отсутствие сердцебиения плода.
· у беременной отмечается тахикардия, ортостатическая гипотония и низкое артериальное и пульсовое давление.
· возможно снижение уровня фибриногена, тромбоцитов, гемоглобина, гематокрита, изменение МНО, АЧТВ.
Тяжелая степень (15% случаев)
· объем кровопотери более 500 мл. При образовании ретроплацентарной гематомы наружное кровотечение отсутствует
· матка резко напряжена, болезненная при пальпации.
· антенатальная гибель плода
· у беременной развивается геморрагический шок.
· присоединяется ДВС- синдром.
Факторы риска ПОНРП
· Артериальная гипертензия до и во время беременности;
· Насильственные действия в отношении беременной, падения, травмы
· Курение, употребление наркотиков
· Экстрагенитальная патология (гломерулонеарит, тяжелая анемия) и эндокринопатии (сахарный диабет);
· Аутоиммунные состояния (АФС, системная красная волчанка);
· Генетические дефекты гемостаза, предрасполагающие к тромбозам;
· Короткая пуповина, предлежание плаценты;
· Быстрая декомпрессия перерастянутой матки (при многоплодии, многоводии);
· Многорожавшие, кесарево сечение в анамнезе;
· ПОНРП в анамнезе;
· Внутриутробные инфекции;
· Аномалии развития и опухоли матки;
· Юный или старший (>40 лет) возраст первородящих;
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Жалобы:
· кровотечение из половых путей;
· боли в животе;
· напряжение и болезненность матки.
Сбор анамнеза: Расспросить не было ли травм, характер кровотечения, сопровождается ли кровотечение болью, были ли кровотечения ранее и выяснить возможные факторы риска ПОНРП.
Физикальное обследование:
При объективном осмотре и обследовании отмечается:
· болезненность и напряжение матки (преимущественно в тяжелых случаях);
· увеличение матки в динамике при формировании ретроплацентарной гематомы;
· может быть окрашивание околоплодных вод кровью;
· возможны признаки геморрагического шока;
· признаки нарушения ритма сердечной деятельности плода (тахикардия, брадикардия);
· ПОНРП может спровоцировать начало родов.
Кровотечение из половых путей наблюдается в 80% случаев, в 20% формируется ретроплацентарная гематома. Боль, чаще внезапная, носит постоянный характер, локализуется внизу живота и в пояснице.
Инструментальные методы исследования:
· УЗИ - информативность УЗИ 25% (УД - II-2). [1,2]
УЗИ необходимо проводить для установления жизнеспособности и наличия сердцебиения плода, если жизнеспособность плода невозможно определить с помощью аускультации наружным методом. Отсутствие ретроплацентарной гематомы на УЗИ не исключает отслойку плаценты.
NB! Диагноз отслойки плаценты является в большой степени клиническим диагнозом. Кесарево сечение не должно откладываться для проведения УЗИ, если имеются клинические признаки нестабильного состояния матери и плода. [D]
NB! По возможности, КТГ может быть выполнен тогда, когда знания о состоянии плода будет влиять на сроки и способ родоразрешения.
Лабораторные исследования:
· общий анализ крови (гемоглобин, гематокрит, тромбоциты);
· общий анализ мочи;
· определение группы крови и Резус-фактора .
NB! тест Клейгауэра Бетке проводится у женщин с резус-отрицательной кровью для измерения фетоматеринского кровотечения, с целью рассчитать требуемую дозу антирезусного иммуноглобулина (anti-DIg). [D]
NB! анализ свертывающей системы, печеночные пробы, почечные показатели, электролиты, проба на перекрестную совместимость проводят при сильном, массивном кровотечении.
NB! при незначительном (легкая степень) кровотечении необходимо провести общий анализ крови. Нет показаний для взятия коагулограммы, только если количество тромбоцитов не отклонено от нормы.
Показания для консультации специалистов: консультация узких специалистов по показаниям или при наличии сопутствующих патологий.
Дифференциальный диагноз
Диагностический алгоритм дифференциальной диагностики при ПОНРП
Таблица - 2. Дифференциальный диагноз ПОНРП.
| Симптомы | ПОРНП | Предлежание плаценты | Предлежание сосудов пуповины | Ложные схватки | Опухоль шейки матки |
| Болевой синдром | От незначительной до резкой боли | Отсутствует | отсутствует | Схваткообразная боль | отсутствует |
| Кровотечение | Могут отсутствовать при скрытой форме ПОНРП в 20% | От незначительных до обильных | Внезапное после амниотомии или излития околоплодных вод | Отсутствуют | От незначительных до обильных |
| Тонус матки | Постоянный гипертонус | Нет | Нет | Между схватками расслабляется | Нет |
| Гемодинамика | Страдает | Не страдает | Не страдает | Не страдает | Не страдает |
| Состояние плода | При прогрессировании ПОНРП до антенатальной гибели плода | удовлетворительное | Прогрессивно ухудшается | удовлетворительное | Удовлетворительное |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Во время консультирования беременных женщин с кровотечением из половых путей при подозрении или установленной ПОНРП в условиях ПМСП вагинальное исследование не проводится. Беременная срочно транспортируется в стационар третьего уровня регионализации перинатальной помощи.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика ведения беременности при ПОНРП зависит от следующих показателей: величина кровопотери; состояние беременной и плода; срок гестации; состояние гемостаза. На уровне приемного отделения показано проведение первичного осмотра с оценкой жизненно важных функции. При необходимости начало реанимационных мероприятий и поиск причины кровотечения или шока.
Если состояние беременной и плода удовлетворительное, нет выраженного наружного или внутреннего кровотечения (небольшая непрогрессирующая ретроплацентарная гематома по данным УЗИ), анемии при сроке гестации до 34- 36 недель при постоянном наблюдении за состоянием плода (допплерометрия, КТГ) возможна выжидательная тактика. Профилактика РДС плода смотрите протокол «Преждевременные роды». Родоразрешение через естественные родовые пути возможно при следующих условиях:
· степень тяжести отслойки плаценты - легкая степень;
· кровопотеря менее 250 мл;
· не прогрессирующая ретроплацентарная гематома по данным УЗИ;
· отсутствие признаков нарушения жизнедеятельности плода (УЗИ, доплерография матки и плода, КТГ);
· отсутствие лабораторных и клинических признаков коагулопатии.
При наличии данных условий показана ранняя амниотомия, мониторинг состояния плода (постоянная КТГ) и роженицы (лист наблюдений с мониторингом АД, пульса, ЧДД, диуреза, выделений из половых путей) в течение родового акта. Влагалищные родоразрешающие операции (наложение акушерских щипцов, вакуум - экстракция плода) во втором периоде родов проводится по акушерским показаниям и/или по показаниям со стороны матери. После родоразрешения профилактика кровотечения проводится по общепринятой схеме активного ведения третьего периода родов. Если диагностируется антенатальная гибель плода, при условии удовлетворительного состояния матери и отсутствия изменений в лабораторных показателях, вагинальное родоразрешение является более предпочтительным. [С]
Если кровотечение от легкого до умеренного (состояние матери стабильное), дальнейшие действия будут зависеть от состояния внутриутробного плода. Если частота сердечных сокращений плода патологическая (меньше 100 или больше 180 ударов в минуту, патологическая КТГ) показано срочное вагинальное родоразрешение при наличии условий для быстрого родоразрешения или кесарево сечение, если вагинальное родоразрешение произвести невозможно.
При наличии клиники средней, тяжелой степени ПОНРП и отсутствии условий для быстрого родоразрешения через естественные родовые пути показано кесарево сечение.
Тактика при обнаружении матки Кювелера во время лапаротомии (багровый или синюшный цвет матки в результате пропитывания кровью из ретроплацентарной гематомы):
· если в динамике наблюдения и проведения хирургического гемостаза (при наличии показаний) матка хорошо сокращается, вопрос сохранения матки решается консилиумом врачей.
· При атонии, не поддающейся терапии утеротониками, отсутствии эффекта от хирургического гемостаза (гемостатические швы по B-Lynch, матрасные или другой модификации, перевязки маточных, яичниковых, а затем внутренних подвздошных артерий) при продолжающемся кровотечении производят гистерэктомию.
Медикаментозное лечение: нет
Немедикаментозное лечение при наличии легкого кровотечения:
Режим: II.
Диета: персонализированная.
Оценка состояния беременной (лист наблюдения с мониторингом АД, пульса, ЧДД, Т, диуреза, выделений из половых путей) и внутриутробного плода (лист наблюдения с мониторингом аускультации плода, КТГ 2 раза в сутки).
Хирургическое вмешательство:
Кесарево сечение (смотрите клинический протокол по кесареву сечению);
Дальнейшее ведение
В послеоперационном/послеродовом периоде профилактика кровотечения и тромбозов в соответствии с рисками (смотрите клинический протокол по тромбоэмболическим осложнениям в акушерстве).
Профилактические мероприятия в группе риска по развитию ПОНРП:
• прием аспирина с целью снижения риска развития преэклампсии (протокол «Артериальная гипертензия у беременных»).
• отказ от курения, приема наркотиков;
• соблюдение интергенетического интервала после операции кесарева сечения более 1 года.
Индикаторы эффективности лечения:
• частота гистерэктомий при ПОНРП;
• удельный вес консервативного родоразрешения при ПОНРП;
• перинатальная и материнская смертность.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет
Показания для экстренной госпитализации:
• кровотечение из половых путей после 20 недели беременности;
• нарастающие боли внизу живота при повышенном тонусе матки, изменение качества шевелений плода вплоть до отсутствия.
Госпитализация в учреждения третьего уровня регионализации перинатальной помощи.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Royal College of Obstetricians and Gynaecologists Antepartum Haemorrhage. Green-top. Guideline No. 63 November 2011. 2) Клиническое руководство по кесареву сечению. Национальный центр сотрудничества по охране здоровья женщин и детей. Руководство RCOG, 2011г. 3) Оперативное акушерство Манро Керра. Томас Ф. Баскетт, Эндрю А.Калдер, Сабаратнам Арулкумаран и другие. 2010г. 4) Акушерство. Справочник Калифорнийского университета 1999г. 5) Centre for Maternal and Child Enquiries (CMACE). Saving Mothers’ Lives: reviewing maternal deaths to make motherhood safer: 2006-08. The Eighth Report on Confidential Enquiries into Maternal Deaths in the United Kingdom. BJOG 2011; 118 (Suppl. 1):1-203 6) McGEOWN P (2000): Practice Recommendations for Obstetric emergencies. British Journal of Midwifery Vol.9 No.2 71-73 7) Comprehensive Textbook of Postpartum Hemorrhage An Essential Clinical Reference for Effective Management 2nd Ed. /Edit.: S. Arulkumaran, M. Karoshi, L. G. Keith, A.B. Lalondé, Ch. B-Lynch-The Global Library of Women’s Medicine-Sapiens Publishin-2012-654 р.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Бапаева Гаури Биллахановна - доктор медицинских наук, ассоциированный профессор, руководитель отдела акушерства и гинекологии филиала АО «Национальный научный центр материнства и детства».
2) Сармулдаева Чапен Акановна - кандидат медицинских наук, заместитель главного врача по аудиту ГКП на ПХВ «Центр перинатологии и детской кардиохирургии», г.Алматы.
3) Копобаева Ирина Леонидовна - врач акушер-гинеколог высшей категории, заведующая кафедрой акушерства и гинекологии РГП на ПХВ «Карагандинский государственный медицинский университет».
4) Ан Зоя Николаевна - врач акушер-гинеколог высшей категории, национальный эксперт по ЭПУ г. Астана.
5) Калиева Шолпан Сабатаевна - кандидат медицинских наук, доцент, заведующая кафедрой клинической фармакологии и доказательной медицины РГП на ПХВ «Карагандинский государственный медицинский университет».Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Ион Бологан - Государственный университет медицины и фармакологии им. Николая Тестемицану, доктор медицинских наук, г. Кишинев, Молдова;
2) Kaпрош Христиана - Государственный Университет Медицины и фармации им. Николая Тестемицану, доктор медицинских наук, г. Кишинев, Молдова.Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Преждевременная отслойка плаценты
Преждевременная отслойка плаценты - раннее отделение плаценты от стенок матки, произошедшее до рождения плода. Классическими проявлениями преждевременной отслойки плаценты служат боль, кровотечение, напряжение мышц матки, нарушения со стороны плода. Преждевременная отслойка плаценты диагностируется, основываясь на жалобах беременной, данных влагалищного исследования, УЗИ. Лечение преждевременной отслойки плаценты заключается в проведении токолитической, спазмолитической, кровоостанавливающей, противоанемической терапии; в ряде случаев ставится вопрос об оперативном родоразрешении.
![Преждевременная отслойка плаценты]()
Общие сведения
Преждевременная отслойка плаценты является серьезным осложнением, ставящим под угрозу жизнь матери и плода и требует проведения неотложных врачебных мероприятий. В акушерстве и гинекологии различают преждевременную отслойку нормально расположенной плаценты при ее локализации в верхних отделах матки, на стенках тела или дна, и отслойку предлежащей плаценты, расположенной в области маточного зева. Преждевременная отслойка плаценты может развиться, как в течение беременности, так и в процессе родов. Частота данной патологии встречается в 0,4-1,4% всех беременностей.
В процессе беременности на плаценту оказывают давление, с одной стороны, мышцы матки, с другой - плодное яйцо и околоплодная жидкость. В норме эти силы уравновешиваются значительной эластичностью плацентарной ткани ввиду ее губчатого строения и меньшей способностью к сокращению участка матки, к которому прикреплена плацента. Эти механизмы при нормальной беременности исключают развитие преждевременной отслойки плаценты.
![Преждевременная отслойка плаценты]()
Причины преждевременной отслойки плаценты
Современные взгляды на этиологию преждевременной отслойки плаценты в качестве ведущего фактора выделяют развитие васкулопатии - сосудистых изменений, нарушающих маточно-плацентарное кровообращение. Сосудистые нарушения могут возникать при наличии у беременной соматических заболеваний (пиелонефрита, гипертонической болезни, ожирения, сахарного диабета), токсикозов (гестоза) и др.
Васкулопатии характеризуются повышенной проницаемостью, хрупкостью и ломкостью капилляров, множественными инфарктами и тромбозами в ткани плаценты. Нарушение контакта плаценты и стенки матки сопровождается скоплением крови между стенкой матки и плацентой с образованием ретроплацентарной (позадиплацентарной) гематомы, еще более усугубляющей отслойку плаценты.
Существует теория, что развитие преждевременной отслойки плаценты является следствием хронически протекающей маточно-плацентарной недостаточности, причины которой кроются в воспалительных, дегенеративных и других патологических процессах матки и плаценты. Такие изменения встречаются при хронических эндометритах, эндоцервицитах, миоме матки, анатомических аномалиях матки, переношенной беременности.
В качестве факторов риска преждевременной отслойки плаценты также выделяют травмы живота, многоплодие, многоводие, короткую пуповину, многочисленные роды или прерывания беременности, запоздалое вскрытие плодного пузыря, анемию, вредные привычки, аутоиммунные заболевания (СКВ). В редких случаях преждевременная отслойка плаценты развивается в ответ на введение каких-либо препаратов (белковых растворов, донорской крови).
Варианты преждевременной отслойки плаценты
По площади отторгнутого участка различают частичную и полную тотальную преждевременную отслойку плаценты. Тотальная (полная) отслойка сопровождается гибелью ребенка ввиду прекращения газообмена между организмами матери и плода.
Частичная отслойка плаценты происходит на ограниченном участке и может иметь прогрессирующее или непрогрессирующее течение. При непрогрессирующем характере преждевременной отслойки плаценты наступает тромбирование сосудов матки и дальнейшее отделение плаценты приостанавливается. Последующий ход беременности и родов при этом не нарушается. В случае прогрессирующей отслойки гематома нарастает, отделение плаценты продолжается, что приводит к патологическому течению беременности и родов.
По локализации зоны отделения плацентарной ткани выделяют краевую (периферическую) и центральную преждевременную отслойку плаценты. В случае преждевременной отслойки центральной части плаценты наружное кровотечение может отсутствовать; отслаивание краевой части обычно сопровождается вытеканием крови из половых путей. При отсутствии наружного кровотечения кровь пропитывает толщу миометрия, что приводит к повреждению нервно-мышечного аппарата матки, потере ее возбудимости и сократительной способности. В тяжелых случаях кровь может проникать в околоплодные воды и брюшную полость.
Симптомы преждевременной отслойки плаценты
Признаки преждевременной отслойки плаценты включают кровотечение, боль и напряжение в матке, гипоксию и нарушения сердечной деятельности со стороны плода. Кровотечение при преждевременной отслойке плаценты может быть наружным, внутренним и смешанным (внутренне-наружным) с выделением алой или темной крови в зависимости от давности отслоения. Величину кровопотери при внутреннем или внутренне-наружном кровотечении определить затруднительно, поэтому в практике ориентируются на объем наружной кровопотери и состояние беременной (показатели пульса, давления, Hb и пр.).
Напряженность матки и боли в животе при преждевременной отслойке плаценты присутствуют практически всегда. Боль может быть тупой, приступообразной, с иррадиацией в лоно, бедро или поясницу, локальной либо разлитой. При пальпации гинеколог определяет, что матка напряжена и имеет плотную консистенцию. Степень внутриутробного страдания плода при преждевременной отслойке плаценты обусловлена площадью отелившегося участка плацентарной ткани. При отслойке более 1/4 площади плаценты плод начинает испытывать гипоксию, при отслойке 1/3 - гипоксию тяжелой степени; при отторжении свыше 1/3-1/2 поверхности плаценты наступает внутриутробная гибель плода.
По тяжести клинических проявлений различают легкую, среднетяжелую и тяжелую формы преждевременной отслойки плаценты. Легкая степень преждевременной отслойки плаценты может не проявляться отчетливыми симптомами и часто обнаруживается при плановом УЗИ или при осмотре плаценты после родов. Среднетяжелая форма патологии характеризуется болями в животе и незначительными выделениями крови и сгустков из половых путей. Пальпаторно определяется несколько напряженная матка, локальная умеренная болезненность. При аускультации плода выслушиваются нарушения со стороны сердечной деятельности, свидетельствующие о гипоксии различной степени.
При тяжелой форме преждевременной отслойки плаценты наблюдаются внезапные интенсивные распирающие боли в животе, резкая слабость, головокружение, иногда - обморочные состояния, бледность кожи, тахикардия, гипотония. Из половых путей выделяется умеренное количество темной крови. Отмечается резкое напряжение и асимметрия матки: на одной ее стороне пальпируется болезненное выпячивание. Сердцебиение плода аускультативно не определяется.
Диагностика преждевременной отслойки плаценты
При развернутых проявлениях преждевременной отслойки плаценты диагностика незатруднительна. При этом учитывается наличие болевого синдрома, кровотечения, нарушений гемодинамики, гипоксических страданий плода. Проведение гинекологического исследования выявляет гипертонус матки, ее локальную или разлитую болезненность, асимметрию.
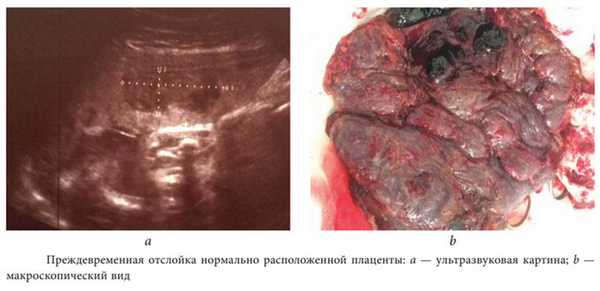
В процессе УЗИ устанавливается локализация плаценты, величина участка отслойки. При допплерографии маточно-плацентарного кровотока выявляются нарушения трансплацентарной гемодинамики. Степень гипоксии плода устанавливается с помощью кардиотокографии плода или фонокардиографии. Легкая степень преждевременной отслойки может быть обнаружена при осмотре уже родившейся плаценты по характерному небольшому вдавлению на ее поверхности, заполненному темными кровяными сгустками.
Лечение преждевременной отслойки плаценты
Тактика при преждевременной отслойке плаценты зависит от времени развития патологии (беременность, роды), выраженности кровотечения, состояния беременной и плода. Беременные с признаками преждевременной отслойки плаценты госпитализируются в акушерское отделение стационара.
При частичной непрогрессирующей отслойке на сроке до 36 нед. назначается постельный режим, спазмолитическая, токолитическая, кровоостанавливающая, антианемическая терапия. Лечение проводится под контролем коагулограммы, динамического УЗИ и допплерографии. При указаниях на прогрессирование преждевременной отслойки плаценты возникает необходимость в досрочном родоразрешении. При готовности родовых путей (укорочении, размягчении шейки матки, проходимости цервикального канала) производится амниотомия; роды могут вестись естественным путем с тщательным кардиомониторингом.
При среднетяжелой и тяжелой преждевременной отслойке плаценты выбор делается в пользу оперативного родоразрешения. При тяжелой степени отслойки кесарево сечение выполняется независимо от срока гестации и жизнеспособности плода. После извлечения плода и отделения плаценты удаляются сгустки, осматриваются стенки матки, уточняется состояние миометрия. При выраженных изменениях матки показана гистерэктомия.
Независимо от способа родоразрешения проводится восстановление кровопотери, противошоковая терапия, коррекция анемии и нарушений свертываемости крови с помощью инфузионной и трансфузионной терапии. Для профилактики послеродовых кровотечений назначаются утеротонические препараты (окситоцин, простагландины, метилэргометрин).
Прогноз и профилактика преждевременной отслойки плаценты
Легкая форма непрогрессирующей преждевременной отслойки плаценты прогностически наиболее благоприятна. При более тяжелом течении возникает опасность для беременной и плода. В тяжелых случаях может наступить внутриутробная гибель плода. Основная угроза для женщины состоит в развитии геморрагического шока с ДВС-синдромом.
Профилактика преждевременной отслойки плаценты заключается в своевременной терапии общесоматической и гинекологической патологии женщин, планирующих беременность; лечении позднего токсикоза, динамическом отслеживании маточно-плацентарного кровотока на всех этапах ведения беременности.
Матка Кувелера ( Маточно-плацентарная апоплексия )
Матка Кувелера - это симптомокомплекс, который возникает в результате преждевременной отслойки нормально расположенной плаценты и пропитывания кровью миометрия. Состояние проявляется острой болью в животе и симптомами массивного внутреннего кровотечения, приводит к внутриутробной гибели плода. Диагностируется интраоперационно во время экстренного кесарева сечения. Лечение матки Кувелера заключается в остановке кровотечения путем радикальной операции - экстирпации матки с сохранением яичников и труб. Разработаны и применяются методики органосохраняющих операций.
МКБ-10
![Матка Кувелера]()
![Поверхность матки Кувелера: 1 - передняя, 2 - задняя]()
![Материнская поверхность плаценты с огромной плацентарной гематомой в ее верхней части]()
![Вкрапления темно-фиолетового и медного цвета с экхимозами и участками уплотнений - диагностические признаки матки Кувелера. Также наблюдается геморрагическая инфильтрация в боковых отделах матки]()
![Краевая отслойка плаценты в результате огромной ретроплацентарной гематомы по данным УЗИ]()
![Экстирпация матки Кувелера]()
Матка Кувелера, или маточно-плацентраная апоплексия, впервые описана в 1911 году французским гинекологом Александром Кувелером. Он характеризовал апоплексичную матку как пропитанную кровью, синюшную и неспособную к сокращениям, с точечными кровоизлияниями на серозной оболочке. Это состояние является редким осложнением преждевременной отслойки плаценты, которая наблюдается в 0,4-1,4% всех беременностей. Из всех случаев отслойки в 3,4-6,4% развивается матка Кувелера. Материнская смертность от данного осложнения достигает 5%. Плод чаще всего гибнет внутриутробно.
![Матка Кувелера]()
Причины
Причиной развития матки Кувелера является отслойка плаценты и внутреннее кровотечение. В норме отделение плаценты от децидуальной оболочки происходит в третьем периоде родов. Если процесс запускается в период вынашивания ребенка, это угрожает развитием острой гипоксии плода, его гибелью. К отслойке предрасполагают следующие факторы:
- Артериальная гипертензия. Если гипертония существовала на момент зачатия, происходит неправильное формирование плацентарных сосудов. На протяжении беременности наблюдается фетоплацентарная недостаточность, может развиться гестоз. Частое повышение артериального давления и тяжелая степень гестоза может привести к отслойке.
- Патология матки. Хронические воспалительные процессы, осложненные роды, операции и последствия абортов ведут к микроповреждениям и изменению структуры эндометрия. У беременных происходит нарушение формирования плаценты. При сочетании с дополнительными факторами увеличивается вероятность отслоения плаценты.
- Коагулопатии. Заболевания, которые увеличивают риск тромбозов, обостряются во время беременности. Микротромбы закупоривают сосуды плаценты, что вызывает ее отслойку и полостное кровотечение. Патология свертывания крови и склонность к микротромбозам наблюдается при аутоиммунных патологиях: системной красной волчанке, антифосфолипидном синдроме.
- Миома матки. Узлы, расположенные в толще миометрия, изменяют характер кровотока, питание эндометрия. Прикрепление хориона в проекции узлов увеличивает риск нарушения кровообращения при беременности поздних сроков, приводит к фето-плацентраной недостаточности, гипоксии плода.
- Экстрагенитальные заболевания. Вероятность нарушения формирования плацентарных сосудов увеличивается при сахарном диабете, гипотиреозе, анемии. Патология может быть связана с действием курения, злоупотреблением алкоголем на ранних сроках беременности, когда происходит формирование хориона.
Наличие предрасполагающих факторов не всегда означает, что произойдет отслойка плаценты. В качестве производящих причин выступают многоводие, вынашивание двойни, тупая травма живота и преждевременные роды.
![Поверхность матки Кувелера: 1 - передняя, 2 - задняя]()
Патогенез
Плацента прикреплена к децидуальной оболочке матки якорными ворсинами. Разрыв сосуда в них приводит к кровотечению и формированию мелких гематом. Постепенно они сливаются в крупную и отслаивают плаценту от мышечного слоя. Если разрыв произошел по краю, начинается наружное кровотечение. В противном случае образуется ретроплацентраная гематома.
Продолжающееся кровотечение приводит к пропитыванию кровью плаценты и миометрия. Стенка матки перерастягивается, возникают трещины. В них поступает кровь, которая может достигать серозного покрова, а после его разрыва выходить в параметрий и брюшную полость. В месте отслойки плаценты образуется большое количество тромбопластина. Он проникает в системный кровоток и приводит к развитию ДВС-синдрома. Кровотечение усиливается, вызывая тяжелый геморрагический шок, и может закончиться смертью женщины.
![Материнская поверхность плаценты с огромной плацентарной гематомой в ее верхней части]()
Симптомы матки Кувелера
Патология проявляется симптомами отслойки плаценты в тяжелой форме. Внезапно появляется острая боль в животе, при этом наружного кровотечения нет или беспокоят незначительные выделения. Локализация боли зависит от места прикрепления плаценты. Если плодное место расположено по задней стенке, болевые ощущения отдают в поясницу и крестец. Отслойка плаценты, прикрепленной по передней стенке, вызывает острую боль ниже пупка и образование локальной припухлости. Могут присоединиться схватки. Когда объем гематомы достигает 150 мл, возникает гипертонус матки, миометрий не расслабляется, живот становится каменистым на ощупь.
Плод находится в состоянии острой гипоксии, которая проявляется сначала резким увеличением его активности, сменяющимся полным отсутствием движений. Ребенок гибнет при отслойке 1/3 площади плаценты. У женщины при потере 300 мл крови появляются гемодинамические нарушения, присоединяются симптомы геморрагического шока. Она чувствует слабость, головокружение, возникает тахикардия, бледнеет кожа и проступает пот. Дыхание становится учащенным и поверхностным. Может наступить потеря сознания.
![Вкрапления темно-фиолетового и медного цвета с экхимозами и участками уплотнений - диагностические признаки матки Кувелера. Также наблюдается геморрагическая инфильтрация в боковых отделах матки]()
Вкрапления темно-фиолетового и медного цвета с экхимозами и участками уплотнений - диагностические признаки матки Кувелера. Также наблюдается геморрагическая инфильтрация в боковых отделах матки
Осложнения
Если вовремя не обратиться за медицинской помощью, тяжелая отслойка приводит к антенатальной гибели плода. При размере ретроплацентраной гематомы 500 мл и более тоны сердца ребенка перестают выслушиваться. Массивная кровопотеря становится пусковым механизмом геморрагического шока и ДВС-синдрома. В этом состоянии необходима экстренная хирургическая помощь и госпитализация в акушерское отделение. Промедление при матке Кувелера приводит к гибели беременной.
Матка Кувелера подтверждается интраоперационно при кесаревом сечении. Основная диагностика до хирургического вмешательства направлена на установление факта отслойки плаценты. Учитываются клинические симптомы, данные анамнеза, акушерский осмотр, который дополняют инструментальной диагностикой. Лабораторные методы необходимы для уточнения степени тяжести состояния.
- Осмотр на кресле. В половых путях заметны кровянистые выделения, но они могут и отсутствовать, если происходит центральная отслойка. Шейка сомкнута, на небольшом сроке признаков созревания цервикса нет. Плодный пузырь цел, но напряжен, воды не подтекают. Предлежащая часть плода над входом в малый таз.
- Наружный акушерский осмотр. Характерен гипертонус матки, ее увеличение в размерах, резкая болезненность. Если плацента расположена спереди, матка может быть деформирована локальным выпячиванием. В случае антенатальной гибели шевеления плода нет, сердцебиение акушерским стетоскопом не выслушивается.
- КТГ. По данным кардиотокографии диагностируется гипоксия плода, сердцебиение слабое, характерна брадикардия. Оценка КТГ по Фишеру менее 5-6 баллов. Шевеление плода отсутствует. При антенатальной гибели на КТГ сердцебиение не прослушивается.
- УЗИ матки. Между плацентой и миометрием определяется эхо-негативная зона. Можно приблизительно рассчитать площадь отделившегося участка плаценты. Сердцебиение плода сохраняется до момента его гибели, но двигательная активность снижена. Шейка матки сомкнута, нормальной длины.
![Краевая отслойка плаценты в результате огромной ретроплацентарной гематомы по данным УЗИ]()
При наличии кровянистых выделений из половых путей диффдиагностику проводят с кровотечением, связанным с предлежанием плаценты. Также необходимо дифференцировать состояние с разрывом матки по рубцу. В последнем случае в анамнезе есть указание на перенесенное кесарево сечение или пластические операции на матке.
Лечение матки Кувелера
Тактика врача-гинеколога зависит от степени тяжести, присоединения осложнений в виде ДВС-синдрома или геморрагического шока. Консервативная терапия или выжидательная тактика при тяжелой отслойке, ведущей к матке Кувелера, не применяется. Цель хирургического вмешательства - спасение жизни матери, т. к. ребенок часто гибнет еще на пути в роддом.
Медикаментозная терапия
До начала операции проводится коррекция гемодинамики, возмещение кровопотери и лечение ДВС-синдрома. Для этого осуществляют переливание свежезамороженной плазмы, криопреципитата, тромбоконцентрата, введение рекомбинантного фактора VIIа, антифибринолитиков. Цельная кровь при ДВС-синдроме запрещена к использованию. Внутривенную инфузию коллоидных и кристаллоидных растворов продолжают после операции, их соотношение и объем рассчитывают индивидуально. Для обезболивания в первые несколько суток применяют наркотические анальгетики.
Хирургическое лечение
В практике большинства акушерских стационаров преждевременная отслойка с формированием матки Кувелера расценивается как показание для кесарева сечения. Это один из немногих случаев, когда операцию проводят при мертвом плоде. В остальных ситуациях, когда ребенок гибнет внутриутробно, роды ведут через естественные пути. Кесарево сечение - это начальный этап хирургического лечения матки Кувелера. После извлечения плода и оценки сократительной способности матки принимается решение об экстирпации органа вместе с шейкой с сохранением придатков.
![Экстирпация матки Кувелера]()
Экспериментальное лечение
В странах западной Европы и США матка Кувелера не считается абсолютным показанием для радикальной операции. Разработаны и успешно используются органосохраняющие методики, которые получают все большее распространение в гинекологических стационарах стран СНГ. Основное условие для их применения - отсутствие ДВС-синдрома и стабильные гемодинамические показатели у матери. После извлечения плода может выполняться:
- Шов поB-linch. Это компрессионный шов, который накладывают через маточное дно, наподобие лямок рюкзака. Он приводит к сдавлению аркуатных артерий - наиболее крупных сосудов, отходящих от маточной артерии. Эффективность методики 90%.
- Оментоутеропексия. Первый этап операции включает перевязку маточных артерий на трех уровнях с обеих сторон для остановки кровотечения. Вторым этапом производится подшивание сальника к миометрию для его реваскуляризации и формирования сосудистых анастомозов.
- Эмболизация маточных артерий. Операция проводится сосудистым хирургом. Через бедренную вену к артериям, питающим матку, проводится желатиновая губка. Она останавливает кровотечение, а через месяц полностью рассасывается.
Ораганосохраняющие операции позволяют женщинам, у которых при первой беременности диагностирована отслойка, осложнившаяся маткой Кувелера, не терять шанс иметь детей в будущем. Статистика показывает, что при правильной тактике у пациенток после лечения возможна нормальная беременность.
Прогноз и профилактика
Прогноз зависит от тяжести состояния беременной и уровня оснащенности лечебного учреждения. Вопрос о рождении живого плода не ставится, в большинстве случаев при матке Кувелера ребенок гибнет. Врачебные действия направлены на сохранение жизни матери. При своевременной помощи, наличии препаратов для коррекции ДВС-синдрома шансы увеличиваются. Поэтому появление кровянистых выделений из влагалища при беременности - показание для экстренного обращения к акушеру-гинекологу. Профилактика заключается в тщательной прегравидарной подготовке, коррекции экстрагенитальных патологий, способных вызвать нарушение плацентации.
1. Органосохраняющая тактика при матке Кувелера/ Эйныш Е.А., Крот И.Ф., Вакульчик И.О., Кирьянова В.Л.- 2013.
2. Проблема преждевременной отслойки нормально расположенной плаценты/ Аманжолова З. Д., Кобзарь Н.Н., Бижанова М.О.// Материалы X юбилейного Всероссийского научного форума «Мать и дитя», Москва, 29 сент. - 2 окт. 2009.
3. Оментоутеропексия при матке Кувелера: клинический случай/ Евсеева М.П., Иванян А.Н., Киракосян Л.С.// Научные ведомости белгородского государственного университета. Серия: Медицина и фармация. - 2017.
Отслойка плаценты
![Отслойка плаценты]()
Преждевременная отслойка нормально расположенной плаценты относится к наиболее актуальным проблемам акушерства и представляет собой раннее (до рождения плода, в процессе беременности) отделение плаценты от стенок матки. В норме плацента отделяется лишь после рождения плода. Несмотря на относительную редкость развития этой патологии (от 0,4 до 1,4%), она в любом случае рассматривается как экстренная ситуация, сопровождающаяся высоким риском угрозы для жизни матери и ребенка. Почти в 56% случаев отслойка плаценты встречается до 36 недели гестации, вызывая последствия, которые характерным для преждевременных родов (ДВС-синдром/геморрагический шок).
Преждевременная отслойка плаценты — это наиболее частая причина обильных кровотечений, приводящих к смерти матери. А последствия для ребенка, родившегося на фоне преждевременно отслойки плаценты заключаются в высокой вероятности развития неврологической патологии, поскольку плод страдает от тяжелой гипоксии. Кроме того, присутствует высокий риск гибели плода: по различным данным показатели неонатальной летальности варьирует в пределах 20-40%.
Однако, следует понимать, что, диагноз «отслойка плаценты» — это не приговор и во многих случаях женщинам при соблюдении всех рекомендаций врача удается «доносить беременность» до конца и родить здорового ребенка, о чем свидетельствуют форум-отзывы.
Преждевременное отслоение плаценты при ее нормальном расположении возникает наиболее часто при развитии в матке/плаценте воспалительных и дегенеративных процессов (эндометриты, подслизистые миомы матки, гиповитаминозы и др.). Установлено, что отслойка плаценты чаще встречается у женщин с экстрагенитальной патологией (эндокринной патологией, заболеваниями почек/сердечно-сосудистой системы), а также у лиц с осложненным гинекологически-акушерским анамнезом (выкидыши, аборты).
Ведущая роль в патогенезе преждевременной отслойки плаценты отводится патологии сосудов плаценты (повышению хрупкости/снижению эластичности септмежворсинчатых пространств и терминальных отделов сосудов в зоне прикрепления плаценты). Основными патогенетическими звеньями патологии являются: спонтанный разрыв сосудов в маточно-плацентарной зоне, нарушение сократительной функции матки, отсутствие пережатия сосудов при кровотечении/формирование ретроплацентарной гематомы. Разрыв патологически изменённых сосудов могут инициировать различные факторы (механические нагрузки, повышение давления в сосудах матки, изменения давления амниотической жидкости и др.).
В основу классификации преждевременной отслойки плаценты положен ряд признаков.
По площади: выделяют частичную, при которой от стенки матки отслаивается ее часть и полную отслойку плаценты, для которой характерна отслойка всей плаценты. В свою очередь частичная отслойка подразделяется на краевую, когда отслаивается только край плаценты и центральную с образованием ретроплацентарной гематомы.
Также выделяют прогрессирующую и не прогрессирующую отслойку плаценты, при которой происходит тромбирование маточных сосудов и приостановка отделения плаценты без нарушения процесса беременности/родов.
По тяжести клинического течения различают:
- Лёгкую форму — характеризуется отслойкой небольшого участка плаценты, выделения из половых путей незначительные (не более 100 мл), тонус матки слегка повышен. Такая небольшая отслойка плаценты не сопровождается изменениями основных физиологическхе параметров женщины/плода, общее состояние не страдает.
- Среднюю степень тяжести — кровопотери из половых путей в пределах 100-500 мл, отслойка 1/3-1/4 поверхности, матка в гипертонусе, со стороны плода — (тахикардия, брадикардия), со стороны беременной — тахикардия, низкое АД/пульсовое давление, изменения со стороны крови (снижение тромбоцитов, уровня фибриногена, гематокрита, гемоглобина). При развитии шока плод погибает.
- Тяжёлую форму — объем кровопотери превышает 500 мл, а отслойка — более половины площади поверхности плаценты, матка асимметрична/резко напряжена, при пальпации болезненная. Со стороны плода — острой гипоксии/гибели плода. Со стороны беременной — геморрагический шок/ДВС- синдром.
Из-за чего происходит преждевременная отслойка плаценты?
Причины отслойки плаценты чрезвычайно разнообразны и включают:
- Сосудистые нарушения — васкулопатии, ангиопатия плацентарного ложа, неполноценная инвазия трофобласта в эндометрии (в спиральных артериях матки).
- Гемостатические расстройства (тромбофилия).
- Антифосфолипидный синдром.
- Несовместимость крови по резус-фактору/группе крови.
- Пороки развития матки, хронический эндометрит.
- Механические травмы (падение, удар), гинекологические манипуляции/акушерские осложнения, операции на матке.
- Сильные/длительные стрессы, способствующие увеличению тонуса матки.
- Возраст матери — после 40 лет.
- Высокое артериальное давление.
- Хронические урогенитальные инфекции.
- Заболевания почек, протекающие с артериальной гипертензией.
- Острые инфекционные заболевания.
- Эндокринная патология (заболевания коры надпочечников/щитовидной железы, сахарный диабет).
- Аутоиммунные заболевания.
- Многоплодная беременность, перерастяжение матки из-за многоводия/крупного плода; обильное/быстрое излитие околоплодных вод.
- Алкоголизм/наркомания.
Причины отслойки плаценты на ранних сроках беременности (1-2 месяц беременности) — наиболее частыми являются гипоплазия амниона, гипоплазия плаценты, внутриматочные ретрохориальные/ретроплацентарные/субамниотические гематомы, отслойка хориона. Однако, необходимо понимать, что диагноз гипоплазия амниона/гипоплазии плаценты, представляющую собой недостаточное развитие органа (размер меньше относительно нормы, что сопровождается функциональной недостаточностью) ставится достаточно редко.
Причины на поздних сроках — достаточно часто отслоение плаценты происходит при быстром/резком изменении маточного объема (при двойне после рождения первого ребенка, преждевременное отхождение околоплодных вод), малой длине пуповины.
Симптомы
Симптомы отслойки плаценты включают наружное/внутреннее или смешанное кровотечение, напряжение и боль в матке, нарушения сердечной деятельности и гипоксию у плода. Сформировавшаяся краевая небольшая отслойка плаценты проявляется незначительным наружным кровотечением из влагалища. При недавней отслойке кровь алой окраски и темная кровь со сгустками, когда от момента отслойки до кровотечения прошло время. После образования ретроплацентарной гематомы может происходить тромбирование маточных сосудов с прекращением дальнейшего процесса отслойки плаценты. При легкой форме отслойки матка находится в обычном тонусе или слегка напряжена, при этом состояние пациентки/плода не страдает.
Симптомы отслойки плаценты во втором триместре определяются формой отслойки и ее видом.
При значительной площади отслойки плаценты, обширной ретроплацентарной гематоме и обильном кровотечении, кровь зачастую пропитывает маточную стенку, что нарушает ее способность к сокращению (матка Кувелера). Признаки во втором семестре беременности кроме кровотечения проявляются значительными болевыми ощущениями, которые и постепенно распространяются на всю матку и быстро усиливаются. При пальпации — матка имеет плотную консистенцию и напряжена.Симптомы отслойки плаценты на поздних сроках беременности при тяжелой форме более выражены: матка болезненна, асимметричной формы. Боль может быть локальной или разлитой, приступообразной/тупой с иррадиацией в поясницу, лоно, бедро. Живот вздут, головокружение, слабость, рвота. Кожные покровы бледные, холодные и влажные, АД снижено, частый пульс, дыхание учащено. Со стороны плода — глухость сердечных тонов, трудность определения частей плода пальпаторно из-за напряжённости матки. При тяжелой форме и объеме кровопотери более 500 мл признаки в третьем триместре дополняются гипоксией плода различной степени, а отторжение плаценты свыше 1/2 ее площади вызывает внутриутробную гибель плода.
Нарастание кровотечения/увеличение интервала на поздних сроках беременности от времени отслойки плаценты до родоразрешения, сопровождается резким нарушением свертывающей системы крови.
Анализы и диагностика
Диагностика отслойки плаценты при ее нормальном расположении базируется на данных анамнеза, жалобах пациентки, результатах объективного обследования: наличие влагалищных кровяных выделений на фоне повышенного тонуса матки и изменения ее формы, сочетании болей в животе с нарастающей кислородной недостаточность плода. Также используются данные лабораторного/инструментального исследования.
Лабораторные исследования включают:
- общий анализ мочи/крови (тромбоциты, гемоглобин, гематокрит);
- определение группы крови/резус-фактора;
- при сильном кровотечении — печеночные пробы, анализ свертывающей системы.
Из инструментальных методов проводится УЗИ, в процессе которого устанавливается величина участка отслойки/локализация плаценты. Для определения степени гипоксии плода проводится кардиотокография/фонокардиография плода.
![Отслойка плаценты]()
Лечение
Лечение отслойки плаценты определяется рядом факторов: сроком беременности, временем начала отслоения, интенсивностью/выраженность кровотечения, объемом кровопотери, сроком гестации, состоянием беременной/плода. Лечение отслойки плаценты на ранних сроках беременности (менее 36 недель) при не прогрессирующем процессе, небольшой кровопотере и нормальном состоянии женщины и плода проводится консервативно (выжидательная тактика). Пациентка госпитализируется в стационар до момента стабилизации состояния.
Назначается постельный режим; для уменьшения сократительной активности матки — спазмолитики (Но-шпа, Дротаверин, Спазоверин, Папаверин, Спаковин) и токолитики (раствор магния сульфата). Проводится гемостатическая терапия (Амбен, Викасол, Дицинон), назначаются антианемические лекарственные средства — препараты трехвалентного железа (Феррум Лек, Железа полиизомальтозат, Мальтофер, Мальтофер Фол, Фер-Ромфарм, Венофер, Ликффер 100, Сорбитрим). Для профилактики внутриутробной гипоксии плода назначается внутривенно раствор глюкозы и аскорбиновой кислоты, проводится ингаляция воздушно-кислородной смесью.
При прогрессирующей отслойке плаценты и значительной кровопотере — досрочные роды (по показания: при нормальной проходимости цервикального канала/размягченной шейке матки через естественные родовые пути или путем кесарева сечения). Для восстановления кровопотери проводится инфузионная терапия (Дисоль, Трисоль, Хлосоль, Трисамин, Лактосол). При коагулопатии — переливание тромбоцитов/свежезамороженной плазмы.
Объем инфузионно-трансфузионной терапии определяется непосредственно объемом кровопотери, длительностью шока, показателями гематокрита. При этом, в первые 2 часа от начала кровотечения необходимо восстановить 75% от потерянного объема кровопотери.
Роды ведут под контролем сократительной деятельности матки, гемодинамики женщины и сердцебиения плода. При развитии осложнений (геморрагический шок, ДВС-синдром) проводится соответствующая терапия.
Преждевременный разрыв плодных оболочек
Преждевременный разрыв плодных оболочек - это нарушение целостности оболочек и излитие вод до начала родовой деятельности, которое может происходить на любом сроке беременности. Причинами патологии выступают экстрагенитальные заболевания матери, маточно-плацентарные нарушения, внутриутробные инфекции. ПРПО проявляется одномоментным излитием вод либо их постоянным подтеканием небольшими порциями. Диагностика включает акушерское исследование, УЗИ беременности, кардиотокографию, амниоцентез. Лечение проводится двумя способами: пролонгирование беременности, если это возможно, либо родоразрешение, которое может быть плановым или экстренным.
![Преждевременный разрыв плодных оболочек]()
![Преждевременный разрыв плодных оболочек]()
![Акушерское УЗИ]()
Преждевременный разрыв плодных оболочек (ПРПО) является одним из самых частых осложнений в акушерстве и встречается примерно в 12% случаев от всех беременностей. В структуре преждевременных родов частота достигает 20-51%, поэтому патология становится основной причиной перинатальных заболеваний. ПРПО чаще встречается у молодых первородящих до 18 лет и у женщин старше 35 лет, что коррелирует с общим риском осложненного течения родов. Состояние представляет серьезную угрозу для здоровья ребенка и матери, требует комплексной медицинской помощи.
![Преждевременный разрыв плодных оболочек]()
Слишком ранний разрыв плодных оболочек вызывается многообразием этиологических факторов. Акушеры-гинекологи не могут выделить главную причину патологии, поскольку у беременных встречаются разнообразные комбинации провоцирующих факторов. Более высокая вероятность патологии наблюдается при многоплодии. По происхождению все причины ПРПО можно разделить на 3 большие категории:
- Материнские факторы. Чаще всего патология наблюдается у женщин, чья предыдущая беременность также закончилась преждевременными родами. К факторам риска относят маточные кровотечения на любом сроке гестации, длительное лечение глюкокортикостероидами, наличие системных заболеваний соединительной ткани (синдром Элерса-Данлоса).
- Маточно-плацентарные факторы. Ключевым фактором из этой группы является отслойка плаценты, которая вы становится причиной 15% разрывов оболочек до начала родовой деятельности. Значимую роль играют аномалии развития матки, истмико-цервикальная недостаточность.
- Плодовые факторы. Ведущей причиной из этой категории являются внутриутробные инфекцией плода, особенно возникающие в 3-м триместре. К отягощающим факторам относят врожденные аномалии скелета и внутренних органов, задержку внутриутробного развития.
Помимо вышеназванных причин, определенную роль в манифестации преждевременного разрыва оболочек имеют социально экономические факторы и образ жизни матери. Патология чаще наблюдается у женщин с вредными привычками (табакокурение, частое употребление алкоголя), несбалансированным питанием, дефицитом витаминов и микроэлементов. Более высокий риск имеют женщины, которые в силу плохого финансового состояния или недостаточного внимания к своей беременности игнорируют регулярные посещения гинеколога женской консультации
Ведущую роль в повреждении плодных оболочек имеют факторы, которые стимулируют клеточный апоптоз, запускают процессы разрушения фосфолипидов и деградации коллагена. Такие процессы развиваются на фоне дисбаланса микроэлементов, которые являюся кофактором матричных металлопротеиназ (ММП) и способствуют нестабильности соединительнотканного матрикса. Негативное влияние имеет оксидантный стресс, сопровождающийся продукцией радикалов.
Ученые подтвердили влияние инфекционных факторов на преждевременные роды и разрыв околоплодных оболочек. Их участие в патогенезе обусловлено активизацией ММП, стимуляцией иммунной системы, которая в ответ вырабатывает провоспалительные цитокины. Эти механизмы приводят к локальной деградации коллагена в плодных оболочках, повышают уровень простагландинов и усиливают гипертонус матки, провоцируя преждевременную родовую деятельность.
![Преждевременный разрыв плодных оболочек]()
Симптомы ПРПО
Основное проявление преждевременного разрыва плодных оболочек - выделение светлой жидкости из половых путей, которое не связано с нагрузкой или другими внешними факторами. Некоторые женщины изначально принимают воды за недержание мочи или обильные вагинальные выделения, особенно при небольшом объеме вытекшей жидкости. В течение 24 часов у многих пациенток начинаются первые схватки, хотя довольно часто встречается отсутствие самостоятельной родовой деятельности после ПРПО.
Наиболее частой проблемой ПРПО являются преждевременные роды, которые сопряжены с большим стрессом для матери и ребенка. Младенец рождается недоношенным, имеет гипоплазированные легкие, респираторный дистресс-синдром (в 54% случаев), перивентрикулярную лейкомаляцию (30%). Риск перинатальной смертности при преждевременном разрыве плодных оболочек повышается в 4 раза, неонатальная заболеваемость у выживших младенцев увеличивается в 3 раза.
Одним из важнейших осложнений является присоединение вторичной инфекции. Интраамнионическая инфекция становится причиной до 20% перинатальных смертей. У 2-13% женщин возникает послеродовой эндометрит, обусловленный проникновением инфекции в безводном периоде. У таких пациенток повышается вероятность осложнений следующей беременности: отслойки нормально расположенной пациенты, маточных кровотечений, необходимости кесарева сечения.
При подозрении на ПРПО женщине необходима немедленная консультация акушера-гинеколога, чтобы определить тактику ведения беременности и родов. Первичный прием начинается со сбора анамнеза, внутреннего и наружного акушерского исследования. Чтобы подтвердить преждевременный разрыв оболочек и выяснить причины, которые могли этому поспособствовать, проводится расширенное обследование. Основные методы диагностики:
- Акушерское УЗИ. Ультразвуковой метод визуализации назначается, чтобы оценить состояние и активность плода, измерить количество оставшихся околоплодных вод, выявить патологии прикрепления плаценты и другие аномалии, которые могли стать причиной ПРПО.
- Кардиотокография. Диагностика показывает характер сердечных сокращений плода в комплексе с регистрацией тонуса матки. Это основное исследование для выявления признаков пренатальной гипоксии и других показаний к экстренному родоразрешению.
- Амниоцентез. Исследование назначают для исключения или подтверждения диагноза хориоамнионита. Диагностическую ценность имеет повышенный уровень лейкоцитов и лактатдегидрогеназы в амниотической жидкости. Бактериологическое исследование материала позволяет выяснить точную этиологию воспаления.
Дифференциальная диагностика
В большинстве случаев ПРПО имеет типичную клиническую картину и своевременно диагностируется при акушерском обследовании. Сложности с дифференциальной диагностикой возникают при скудном подтекании вод. В такой ситуации необходимо исключить недержание мочи, которое часто бывает у беременных на большом сроке, и воспаление влагалища (кольпит), сопровождающееся обильными жидкими выделениями.
![Акушерское УЗИ]()
Лечение преждевременного разрыва плодных оболочек
Родоразрешение
При сроке гестации 37 и более недель пролонгирование нецелесообразно, поэтому после разрыва оболочек и излития вод женщина переходит в период родов. Родоразрешение возможно через естественные пути, если у пациентки отсутствует абсолютные противопоказания. При излитии вод активно применяется эпидуральная анестезия, поскольку у таких беременных она имеет сильный обезболивающий эффект и является менее токсичной для организма плода.
Преждевременный разрыв оболочек далеко не всегда сопряжен с началом родовых схваток. Для стимуляции могут использовать препараты окситоцина. Они запускают процесс сокращения матки и стимулируют ритмичные схватки. Изредка с целью активизации родов применяется простагландин Е2. По показаниям проводится профилактика стрептококковой инфекции пациенткам, которые являются носителями данного возбудителя или не были обследованы во время беременности.
При невозможности физиологических родов выполняется оперативное родоразрешение — кесарево сечение. Операция является методом выбора при преждевременных родах, если не удалось пролонгировать беременность, потому что кесарево сечение снижает риск поражения головного мозга у ребенка. Если же роды происходят в срок, операция выполняется по строгим показаниям, поскольку она достоверно увеличивает риск синдрома дыхательных расстройств и бронхолегочной дисплазии.
Пролонгирование беременности
При сроке гестации до 37 недель и при отсутствии абсолютных показаний к экстренным родам применяется выжидательная тактика. Пролонгирование беременности под круглосуточным медицинским наблюдением создает условия для развития бронхолегочной системы плода, снижает риск внутрижелудочковых кровоизлияний, некротического энтероколита и других осложнений недоношенности. Беременным назначают ряд лекарственных препаратов:
- Глюкокортикостероиды. Лекарства стимулируют образование сурфактанта и дозревание легких плода, что позволяет предупредить развитие дистресс-синдрома в неонатальном периоде.
- Антибиотики. Препараты обязательно назначаются для профилактики попадания инфекции внутрь матки, поскольку разрыв оболочек создает прямой канал для распространения возбудителей по половым путям.
- Токолитики. Медикаменты уменьшают тонус матки и препятствуют развитию преждевременных родов. Токолитическая терапия необходима, поскольку разрыв плодных оболочек зачастую индуцирует родовую деятельность.
Чтобы снизить риск развития хориоамнионита и послеродового эндометрита, в палате беременной с ПРПО устанавливают самые строгие требования к стерильности. Уборка комнаты и обработка бактерицидной лампой проводится 3 раза в сутки, постельное белье меняют ежедневно, гигиенические подкладки на простыни - каждые 3 часа. Оценку состояния беременной проводят раз в 4 часа, ежедневно берут кровь на гемограмму и уровень С-реактивного белка.
Если во время пролонгирования беременности возникают признаки ухудшения состояния, выжидательная тактика сменяется немедленным родоразрешением. Показания к активной тактике включают: клинические и/или лабораторные признаки хориоамнионита, преэклампсию и эклампсию, кровотечение в случае предлежания плаценты. Оперативное родоразрешение также проводится при декомпенсированном состоянии матери или плода.
Исход беременности, осложненной преждевременным разрывом плодных оболочек, зависит от срока гестации, степени развития легких плода, состояния матери, своевременности лечебных мероприятий. Благодаря усовершенствованию акушерских протоколов большинство беременностей завершается живорождением. Однако осложнения гипоксии плода представляют серьезную опасность, поэтому младенцы находятся под пристальным наблюдением неонатологов.
Для профилактики ПРПО необходимо по возможности исключить провоцирующие факторы. Особо внимательное ведение беременности показано женщинам, которые имеют преждевременные роды или раннее излитие околоплодных вод в анамнезе. Превентивные меры включают рациональную организацию женских консультаций, углубленное обследование пациенток из групп риска.
2. Исходы беременности при преждевременном разрыве плодных оболочек/ И.И. Тошева, Г.А. Ихтиярова// РМЖ. Мать и дитя. - 2020. - №1.
3. Пренатальные исходы при преждевременном разрыве плодных оболочек/ В.Н. Кузьмин// Лечащий врач. - 2018. - №3.
4. Современная диагностика и лечение преждевременного разрыва плодных оболочек (обзор литературы)/ Н.К. Деменина, Г.И. Ищенко// Перинатология и педиатрия. - 2017. - №2.
Читайте также: