Причину тугоухости у детей. Этиология
Добавил пользователь Cypher Обновлено: 08.01.2026
Резюме. Экссудативный средний отит остается актуальной проблемой детской оториноларингологии и является одной из самых частых причин снижения слуха у детей в возрасте от 2 до 7 лет. В данной статье описаны особенности этиологии и течения экссудативного среднего отита, рассмотрены современные возможности диагностики и тактика лечения данного заболевания.
Ключевые слова: экссудативный средний отит, снижение слуха, лечение, дети
Summary. Exudative otitis media remains one of the most pressing problems of pediatric otorhinolaryngology and is one of the most common causes of hearing loss in children aged 2 to 7 years. This article describes the features of the etiology and course of exudative otitis media, considers modern diagnostic capabilities and treatment tactics for this disease.
Key words: kids, intestinal infection, probiotic, Hilak forte
Экссудативный средний отит (ЭСО) - негнойный средний отит, характеризующийся присутствием экссудата в полостях среднего уха, медленно нарастающей тугоухостью (звукопроводящего или смешанного типа), отсутствием болевого синдрома и дефекта барабанной перепонки [1, 2, 3].
Распространенность ЭСО составляет у детей первого года жизни - до 35%, 3-5 лет - 10-30, 6-7 лет -3-10, 9-10 лет - 1-3%. ЭСО является наиболее частой причиной снижения слуха в возрасте от 2 до 7 лет, которое при массовых осмотрах обнаруживается у 30,2% детей [4]. Исследования зарубежных авторов подтверждают самостоятельное разрешение большинства случаев ЭСО, остальные пациенты нуждаются в лечении [5]. С учетом клинической картины течения данного заболевания основной жалобой является снижение слуха, что отражается на качестве жизни пациентов.
Принято считать, что данная патология наиболее характерна для детей [6]. В детском возрасте этот процесс чаще двусторонний (86%), а у взрослых - односторонний (70%) [7].
Проблема ЭСО на сегодня остается одной из самых актуальных в детской оториноларингологии и занимает важное место в структуре причин тугоухости [8].
Пусковой механизм развития ЭСО - дисфункция слуховой трубы, развивающаяся на фоне механической обструкции, зияния глоточного устья слуховой трубы или рефлюкса из полости носоглотки.
Причины возникновения ЭСО в детском возрасте целесообразно разделить на общие и местные. Общие причины включают уменьшение общей иммунной реактивности, аллергизацию, специфические заболевания, снижающие иммунитет, системные заболевания, сопровождающиеся нарушением мукоцилиарного клиренса, экологические факторы, инфекционные заболевания. К местным причинам относятся нарушение вентиляционной функции слуховой трубы вследствие гипертрофии аденоидных вегетаций или течения воспалительного процесса в носоглотке, ротоглотке, полости носа и околоносовых пазухах; врожденная узость слуховой трубы, гипертрофия трубных миндалин, вялость тубарных мышц, образования в носоглотке, рубцы после ранее перенесенных оперативных вмешательств, расщелина мягкого нёба, зияние глоточного устья слуховой трубы, рефлюкс слизи из носоглотки и т.д.
В настоящее время в детском возрасте принято выделять острый (до 3 недель), подострый (3-8 недель) и хронический ЭСО (длительность заболевания более 8 недель) [1]. Острый ЭСО у детей чаще встречается на фоне вирусных или бактериальных инфекций верхних дыхательных путей. Нередко после купирования катаральных явлений, вызвавших дисфункцию слуховых труб из-за отека близлежащих к глоточному устью евстахиевой трубы тканей (например, лимфоидной ткани носоглотки), ЭСО разрешается самостоятельно через короткий временной период. Однако течение ЭСО может затянуться и перейти в подострую форму.
Существуют три наиболее распространенные теории этиологии и патогенеза ЭСО: 1) «hydrops ex vacuo», согласно которой в результате развития отрицательного давления в полостях среднего уха образуется транссудат; 2) экссудативная теория, объясняющая образование экссудата в барабанной полости в результате воспалительных изменений слизистой оболочки среднего уха; 3) секреторная, указывающая на возникновение факторов, которые способствуют гиперсекреции слизистой оболочки среднего уха. Фактически указанные теории могут рассматриваться как звенья единого процесса, отражающего различные стадии течения хронического воспаления [1].
Наиболее существенным в классификации ЭСО является выделение стадий болезни, формирующихся в соответствии с патогенезом.
Патогенетически выделяют четыре стадии течения ЭСО:
- катаральную (до 1 мес.);
- секреторную (1-12 мес.);
- мукозную (12-24 мес.);
- фиброзную (более 24 мес.) [9].
Родители часто объясняют необычное поведение ребенка индивидуальными чертами характера, невнимательностью, непослушанием, слабым развитием, в то время как в действительности у него нарушен акустический контакт с окружающим миром. У школьников младших классов снижение слуха может проявляться неправильными ответами на уроках. Старшие дети, как правило, сами замечают, что плохо слышат. Они жалуются также на периодическое покалывание в ушах, ощущение давления в них или указывают, что хорошо слышат собственный голос (аутофония). Ухудшение слуха у них может быть связано с положением головы [10].
Комплексное обследование детей с ЭСО включает стандартный осмотр ЛОР-органов, эндоскопическое исследование полости носа и носоглотки, отоскопию, акустическую импедансометрию, отоакустическую эмиссию (ОАЭ), тональную пороговую аудиометрию (если позволяет возраст ребенка), компьютерную томографию височных костей по показаниям.
При отоскопии у пациентов с катаральной стадией ЭСО чаще всего отмечается втяжение барабанной перепонки, при пневмоотоскопии - ограничение ее подвижности, изменение цвета от мутного до розового, укорочение светового конуса. Экссудат за барабанной перепонкой не определяется. При тональной пороговой аудиометрии пороги воздушного звукопроведения не превышают 20 дБ, костное звуковосприятие в норме. На тимпанограмме, как правило, определяется тип «С» с отклонением пика в сторону отрицательного давления до 200 мм вод. ст. (рис. 1).
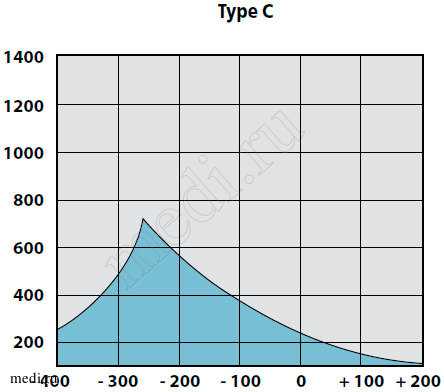
Рис. 1. Вариант тимпанограммы тип С
У детей с секреторной стадией ЭСО при отоскопии определяются утолщение барабанной перепонки, ее втяжение в верхних отделах, иногда с цианотичным оттенком, выбухание в нижних квадрантах. На аудио-грамме выявляется повышение порогов воздушного звукопроведения до 20-40 дБ. При акустической импедансометрии всегда определяли тип «В» и отсутствие акустических рефлексов (рис. 2).
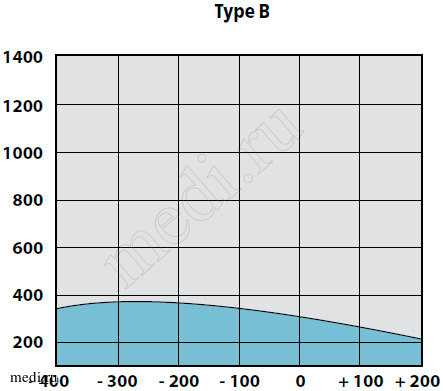
Рис. 2. Вариант тимпанограммы тип В
При эндоскопии носоглотки у детей с ЭСО наблюдается гипертрофия аденоидных вегетаций II—III ст., нередко блокирующих устья слуховых труб, пролабирующих в хоаны.
В лечении ЭСО применяют консервативные и хирургические методы. Хирургическое лечение в большинстве случаев рекомендуется при неэффективности консервативной терапии и при сроках заболевания 24 недели и более [11, 12].
К консервативным методам лечения относятся: активное наблюдение, оральное или топическое применение стероидных препаратов, антибиотиков, деконгестантов, продувание слуховых труб; к хирургическим: парацентез, шунтирование (установка вентиляционной трубки) с одновременной аденотомией или без нее, миринготомия, хирургия среднего уха.
Активное наблюдение (active observation) - это метод регулярного осмотра пациента, включающий оценку слуха и лингвального развития. При использовании этого метода лечение не назначают, но пациент постоянно находится под контролем лечащего врача. Несмотря на то что пациент получает регулярные консультации, право выбора и ответственность за принятые решения в отношении лечения остаются за пациентом или родителями (если пациент несовершеннолетний). Ранее данный метод носил название «динамическое наблюдение» или «выжидательная тактика».
Продувание слуховых труб представляет собой метод, при котором евстахиеву трубу (соединяющую среднее ухо и носоглотку) открывают за счет повышения давления в полости носа. Техника данного метода заключается в проведении воздуха под давлением в среднее ухо посредством евстахиевой трубы для выравнивания давления и эвакуации секрета из барабанной полости [13]. Это может быть достигнуто путем форсированного выдоха с закрытым ртом и носом, продувания слуховых труб по Политцеру, катетеризации слуховых труб. Последний метод применяют у детей редко в связи с техническими сложностями у данной возрастной категории.
Антибиотики, антигистаминные препараты, деконгестанты назначают в каждом случае индивидуально. Стероидные препараты (системные или топические) используются для скорейшей эвакуации секрета и восстановления нормального функционирования составляющей цепи воздушной проводимости [14].
Кроме того, при ЭСО у детей оправданы применение препаратов, обладающих мукорегулирующим действием и улучшающих мукоцилиарный клиренс; эндоуральный электрофорез с йодистым калием; пневмомассаж барабанных перепонок; кинезитерапия для восстановления функции слуховой трубы.
Миринготомия (парацентез, тимпанотомия) - это хирургическое вмешательство, при котором производят разрез барабанной перепонки с лечебно-диагностической целью. Разрез длиной несколько миллиметров выполняют специальной иглой (имеющей копьевидное лезвие) на задне-нижней части барабанной перепонки. Таким образом, возможно введение лекарственных препаратов в среднее ухо [5].
Шунтирование барабанной полости (тимпаностомия, установка вентиляционных трубок) является хирургическим вариантом лечения ЭСО и, как правило, применяется при повторном наполнении барабанной полости экссудатом при отсутствии эффекта после неоднократной тимпанотомии. Метод заключается в установке вентиляционных трубок в барабанную перепонку для восстановления давления и улучшения оттока экссудата и позволяет осуществить транстимпанальное введение различных лекарственных препаратов. В последующем вентиляционные трубки удаляются самопроизвольно в течении 6 месяцев - 1 года или их удаляют хирургическим путем в те же сроки. Контроль осуществляется путем повторной аудиометрии и тимпанометрии через 2 недели - 1 месяц после удаления вентиляционных трубок.
Во многих странах у детей при выявлении ЭСО в протокол обследования входит эндоскопия носоглотки для определения степени гипертрофии лимфоидной ткани (аденоидов). При наличии закупорки лимфоидной тканью устья слуховых труб показана аденотомия. В ряде случаев этой операции бывает достаточно для полного восстановления слуха и нормального функционирования структур барабанной полости. Дополнительно пациентам с гипертрофией трубных миндалин показано проведение их эндоскопической коррекции с помощью электрохирургического аппарата. В некоторых случаях, чаще у взрослых, проводят более радикальные оперативные вмешательства на среднем ухе в целях санации барабанной полости [15].
Таким образом, ЭСО - это полиэтиологическое заболевание среднего уха, в этиопатогенезе которого ключевую роль играет дисфункция слуховой трубы. Выбор тактики диагностического обследования и лечения зависит от возраста пациента и длительности заболевания. Ведение больных с ЭСО в зависимости от стадии процесса показывает высокую эффективность лечения детей с указанной патологией. В случае неэффективности консервативного ЭСО одномоментно с хирургической санацией (или коррекцией структур) носоглотки под эндоскопическим контролем показано проведение миринготомии. Шунт при этом устанавливается в случае получения вязкого экссудата и при отсутствии возможности его полностью эвакуировать.
Нейросенсорная тугоухость
Нейросенсорная тугоухость - нарушение слуха, обусловленное поражением слухового анализатора и проявляющееся односторонним или двусторонним снижением слуха, шумом в ушах, а также возникающими в связи с этим нарушениями социальной адаптации. Диагностика заболевания основана на изучении анамнеза, данных физикального и инструментального обследования (камертональных методов, аудиометрии, МРТ, УЗИ БЦА и др.). Лечение предусматривает восстановление сниженной слуховой функции при помощи слухопротезирования, использование глюкокортикоидов, медикаментозных средств с ангиопротекторным и нейропротекторным действием.
Общие сведения
Нейросенсорная тугоухость (НСТ, сенсоневральная глухота) - снижение функции слухового анализатора, проявляющееся частичной или полной потерей слуха. При этом патологический процесс может поражать структуры, участвующие в восприятии звука, на различных участках: в клетках внутреннего уха, в нервных проводниках, в стволе или коре головного мозга. По данным статистики, примерно 6% населения нашей планеты имеют нарушения слуха различной степени выраженности. Из них около 80-90% жалуются на шум в ушах. С возрастом нарушения слуха прогрессируют, от 30 до 60% людей старше 65-70 лет страдают тугоухостью.
Причины нейросенсорной тугоухости
Нейросенсорная потеря слуха может возникать в результате врожденных или приобретенных нарушений функции слуха.
1. Врожденная патология.
- пороки развития среднего или внутреннего уха, в том числе - обусловленные генетическими нарушениями (синдромы Ваарденбурга, Стиклера, Ушера, Пендреда, Ланге-Нильсена, Альпорта, нейрофиброматоз II типа, болезнь Рефсума);
- патология в родах (гипоксия плода).
2. Внешние факторы.
- инфекции (грипп, ОРЗ, паротит, корь, краснуха, скарлатина, менингит и др.);
- сосудистые расстройства при артериальной гипертензии, церебральном атеросклерозе;
- интоксикации (промышленные и бытовые токсины, медикаментозные средства с ототоксическим действием: аминогликозиды, антималярийные препараты, анальгетики, цитостатики и т. д.),
- травмы костей черепа;
- акустические повреждающие агенты и баротравма;
- эндокринные расстройства;
- болезни крови;
- неблагоприятные метеорологические факторы;
- физиологическое старение.
Вышеперечисленные внешние воздействия приводят к возникновению патологического процесса в слуховом анализаторе с развитием преходящей ишемии, стойкого нарушения кровообращения, а затем и гибели чувствительных клеток внутреннего уха, проводящего аппарата или корковых центров органа слуха.
Классификация
Нейросенсорная тугоухость классифицируется по длительности и тяжести течения, уровню поражения, времени появления основной симптоматики и степени снижения слуха.
- Продолжительность. Симптомы НСТ могут появиться внезапно (за 3-6 часов, например, во время ночного сна) или постепенно (на протяжении 3-5 суток). Заболевание может приобретать хроническое течение со стабильным или прогрессирующим снижением слуха.
- Время появления. Ухудшение слуха может возникнуть в первые годы жизни ребенка, еще до развития полноценной речи (в долингвальный период), или уже после формирования речевой функции (постречевая тугоухость).
- Выраженность нарушений. Выделяют четыре степени тугоухости, которые определяют при сравнении с нормальными показателями. В норме слуховой порог находится в промежутке между 0 и 25 дБ, при первой степени НСТ он равен 26-30 дБ, при второй (умеренные нарушения) - 41-55, при третьей - 56-70, при четвертой (тяжелая степень) - 71-90 дБ. При полной глухоте этот показатель превышает 90 дБ.
Симптомы нейросенсорной тугоухости
Основными проявлениями заболевания являются снижение слуха и шум в ушах, реже наблюдается головокружение и сопутствующие соматоформные расстройства. Изменяется восприятие обычной разговорной и шепотной речи. При легкой степени НСТ обычный разговор слышен с расстояния 5-7 метров, а шепот - с 2-3 метров. При умеренных нарушениях эти показатели снижаются соответственно до 3-4 и 1 метра, при тяжелых разговорная речь слышна в лучшем случае с расстояния 1 метра, а шепот неразличим вообще. При IV степени нейросенсорной тугоухости человек неспособен воспринимать даже громкие звуки с самого близкого расстояния без специальных приборов.
Снижение слуха нередко сопровождается появлением шума в ушах периодического или постоянного характера. Шум может восприниматься в виде высокочастотных звуков по типу писка, звона, шипения, а также представлять собой постоянный надоедливый низкочастотный гул. При наличии сопутствующего кохлеовестибулярного синдрома больных беспокоят приступы головокружения, нередко сочетающиеся с тошнотой (иногда рвотой), признаки нарушения равновесия: ухудшается координация движений при выполнении простых бытовых манипуляций, появляется пошатывание при ходьбе, неустойчивость и высокая вероятность падения при резких поворотах.
Длительное хроническое течение нейросенсорной тугоухости со значительным нарушением слуховой функции становится причиной развития психоэмоциональных расстройств (снижение настроения, раздражительность, беспокойство, тревога), потере социальных контактов, снижению и утрате работоспособности (трудоспособности). В пожилом возрасте частичная или полная утрата слуха при отсутствии своевременной коррекции и наличии сопутствующих сосудистых заболеваний головного мозга нередко приводит к прогрессирующим нарушениям памяти, мышления, появлению бредовых и галлюцинаторных синдромов.
При остром развитии болезни клиническая симптоматика появляется внезапно (в течение 3-12 часов, часто во время ночного сна) на фоне полного благополучия. Иногда снижение слуха может быть более продолжительным (на протяжении 3-5 суток). При подостром и хроническом течении нейросенсорной тугоухости патологический процесс развивается в течение 1-3 месяцев и более.
Диагностика
Выявление этиологических факторов, определение выраженности нарушений слуха и наличия сопутствующих заболеваний, влияющих на течение НСТ, требует участия в диагностике врачей различных специальностей: отоларинголога, отоневролога, офтальмолога, кардиолога, эндокринолога, травматолога-ортопеда и других специалистов. Стандартное физикальное обследование, в частности, отоскопия, не дает какой-либо значимой информации, так как признаки поражения наружного уха и барабанной перепонки обычно отсутствуют. При этом простая оценка слышимости разговорной и шепотной речи на определенном расстоянии в кабинете ЛОР-врача позволяет ориентировочно оценить степень снижения слуха.
Более информативным является использование специальных инструментальных исследований: камертональных проб (Вебера, Ринне, Федеричи), тональной аудиометрии, регистрации слуховых потенциалов (электрокохлеографии), проведения вестибулометрических тестов. Для выявления сопутствующих заболеваний нервной системы и патологии позвоночника, исключения травматических повреждений может назначаться МРТ или КТ костей лицевого черепа и головного мозга, шейного отдела позвоночника, УЗИ брахиоцефальных артерий и т. д. Дифференциальная диагностика нейросенсорной тугоухости проводится с другими заболеваниями уха, горла и носа (хроническим средним отитом и связанными с ним кондуктивными нарушениями, болезнью Меньера, лабиринтитом, невриномой слухового нерва и др.), рассеянным склерозом, сосудистыми заболеваниями головного мозга (дисциркуляторной энцефалопатией, последствиями перенесенного инсульта, сосудистой деменцией).
Лечение нейросенсорной тугоухости
Основная цель лечебных мероприятий - восстановление или стабилизация функции слуха, устранение сопутствующей симптоматики (головокружения, шума в ушах, нарушений равновесия, нервно-психических расстройств), возвращение к активной жизни, социальным контактам.
- Физиотерапия, рефлексотерапия. На начальных стадиях заболевания применяется фоноэлектрофорез, электростимуляция тканей внутреннего уха, акупунктура и электропунктура, что позволяет в ряде случаев снизить интенсивность шума в ушах, избавиться от головокружения, улучшить сон и настроение.
- Медикаментозное лечение. Эффективность лекарственного воздействия наиболее высока при раннем начале лечения. При внезапно наступившей тугоухости полностью восстановить слух иногда позволяет применение ударных доз глюкокортикоидных гормонов в течение 5-8 суток. Широкое применение находят препараты, улучшающие кровообращение, проведение нервных импульсов и микроциркуляцию: пентоксифиллин, пирацетам. При сопутствующем НСТ головокружении назначают средства с гистаминоподобным действием, например, бетагистин. Используются медикаменты, оказывающие гипотензивное действие при наличии артериальной гипертензии, а также психотропные препараты при наличии нервно-психических расстройств.
- Слухопротезирование. Показано при умеренной и тяжелой степени утраты слуха. Применяются заушные, внутриушные и карманные аналоговые и цифровые аппараты для моноаурального или бинаурального слухопротезирования.
- Хирургическое лечение, кохлеарная имплантация. Практикуется транстимпанальное введение глюкокортикоидных гормонов в барабанную полость. Оперативные вмешательства проводятся при опухолях задней черепной ямки для уменьшения выраженности некоторых симптомов, сопровождающих вестибулярные расстройства. Кохлеарная имплантация выполняется при полном отсутствии слуха при условии сохранности функции слухового нерва.
Прогноз и профилактика
Прогноз у больных с острой нейросенсорной тугоухостью при своевременном лечении в 50% случаев относительно благоприятный. Применение слуховых аппаратов и имплантации при хронической НСТ обычно позволяет стабилизировать слух. Профилактические мероприятия по предотвращению утраты слуховой функции предусматривают исключение вредных факторов внешней среды (шума и вибрации на производстве и в быту), отказ от алкоголя и приема токсичных медикаментозных средств, предупреждение травматизма, в том числе акустических и баротравм, своевременное лечение инфекционных и соматических заболеваний.
Сенсоневральная тугоухость у взрослых
Категории МКБ: Внезапная идиопатическая потеря слуха (H91.2), Другие уточненные потери слуха (H91.8), Нейросенсорная потеря слуха двусторонняя (H90.3), Нейросенсорная потеря слуха неуточненная (H90.5), Нейросенсорная потеря слуха односторонняя с нормальным слухом на противоположном ухе (H90.4), Пресбиакузис (H91.1)
Общая информация
Краткое описание
- Национальная медицинская ассоциация оториноларингологов
Сенсоневральная тугоухость у взрослых
Сенсоневральная тугоухость (СНТ) - форма снижения (вплоть до утраты) слуха, при которой поражаются какие-либо из участков звуковоспринимающего отдела слухового анализатора, начиная от непосредственного сенсорного аппарата улитки и заканчивая поражением невральных структур [1, 2].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
1. По степени тяжести (усредненный порог слышимости воздушного звукопроведения на частотах 500, 1000, 2000 и 4000 Гц):
- I степень -26-40 дБ;
- II степень - 41-55 дБ;
- III степень - 56-70 дБ;
- IV степень - 71-90 дБ;
- глухота - 91 дБ и более.
- стабильная;
- прогрессирующая;
- флюктуирующая;
- внезапная - снижение слуха развивается в срок до 12 часов;
- острая - снижение слуха развивается в течение 1-3 суток и сохраняется до 1 месяца;
- подострая - снижение слуха сохраняется в срок 1-3 месяцев;
- хроническая (стойкая) - снижение слуха сохраняется более 3 месяцев.
- односторонняя;
- двусторонняя (симметричная и асимметричная).
- генетическая (наследственная);
- мультифакториальная (с наследственным предрасположением);
- приобретенная.
Этиология и патогенез
Патоморфологическим субстратом СНТ является количественный дефицит работающих невральных элементов на различных уровнях слухового анализатора, начиная от периферического участка - спирального органа и заканчивая центральным отделом, представленным слуховой корой височной доли головного мозга. Повреждение рецепторов - чувствительных структур улитки является основным морфофункциональным условием развития СНТ вплоть до полной глухоты. Первоначальным патоморфологическим субстратом в улитке является дистрофический процесс в волосковых клетках, который может быть обратимым при своевременном начале оказания медицинской помощи.
- Инфекционные заболевания (вирусные - грипп, эпидемический паротит, корь, клещевой энцефалит; бактериальные - эпидемический цереброспинальный менингит, скарлатина, дифтерия, тифы, сифилис).
- Токсические воздействия (острые интоксикации, в том числе бытовые и промышленные; лекарственные ятрогенные повреждения ототоксическими препаратами - аминогликозидные антибиотики, «петлевые» диуретики, противоопухолевые препараты, нестероидные противовоспалительные препараты и др.).
- Заболевания органов кровообращения (сердечно-сосудистые - гипертоническая болезнь, ишемическая болезнь сердца; нарушения мозгового кровообращения преимущественно в вертебро-базиллярном бассейне, нарушения реологических свойств крови и др.).
- Дегенеративно-дистрофические заболевания позвоночника (унковертебральный артроз С1-С4, спондилез, спондилолистез с клинической картиной «синдрома позвоночной артерии»).
- Генетическая моногенная патология и генетическая предрасположенность к отрицательному воздействию факторов окружающей среды.
Эпидемиология
Около 6% населения земного шара (466 млн человек) имеют социально значимые (более 40 дБ) нарушения слуха различной этиологии. По прогнозам Всемирной организации здравоохранения, при отсутствии необходимой помощи к 2030 году количество лиц с нарушениями слуха достигнет 630 млн, к 2050 году - 900 млн. По оценкам Всемирной организации здравоохранения число больных с социально значимым нарушением слуха в Российской Федерации превышает 13 млн человек [3].
По данным Минздрава России, основанным на статистической отчетности медицинских учреждений по обращаемости, распространенность двусторонней сенсоневральной тугоухости среди взрослого населения в возрасте 18 лет и старше в 2017 году составила 490 на 100 000 лиц соответствующего возраста, среди лиц старше трудоспособного возраста - 1094 на 100 000 [4].
Клиническая картина
Cимптомы, течение
Основными признаками сенсоневральной тугоухости у взрослых является снижение слуха, нарушение разборчивости речи, шум в ушах, ощущение заложенности в ушах.
Среди данных анамнеза особое внимание стоит уделять состоянию слуха у ближайших родственников, характеру работы, наличию инфекционных и соматических заболеваний, диспансерному наблюдению у других специалистов.
Физикальное обследование включает отоскопию и осмотр других ЛОР-органов для исключения патологических состояний уха, носа и глотки, нарушающих воздушное звукопроведение. При отоскопии наружный слуховой проход свободный, барабанная перепонка перламутрово-серая, матовая, опознавательные знаки четко контурируются.
Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
В жалобах уточняется время возникновения слухового нарушения, скорость нарастания, симметричность слуха справа и слева, степень проявления коммуникативных проблем, степень выраженности. Активно задаются вопросы по наличию у пациента тинитуса (шума в ушах), степени его выраженности и тональность, вестибулярным нарушениям, неврологической симптоматике и другим симптомам, важным для установления клинического диагноза.
- внезапное одно- или двустороннее понижение слуха (ухудшение разборчивости речи и восприятия звуков) вплоть до глухоты;
- в некоторых случаях (острая травма, нарушение кровотока в лабиринтной артерии, токсическое воздействие на структуры лабиринта) снижение слуха может сопровождаться субъективным шумом различной высоты в ухе, иногда острой вестибулярной и вегетативной дисфункцией в виде атаксии, головокружения, тошноты, потливости, тахикардии, изменения уровня артериального давления, появления спонтанного нистагма.
Среди жалоб пациентов па первом месте стоит нарушение слуха, в сочетании с шумом в ухе, чаще всего постоянного, преимущественно смешанной тональности.
- Рекомендуется обращать внимание на следующие факторы риска - наличие родственников со снижением слуха (особенно при совпадении степени, формы тугоухости и условий возникновения), работу в условиях повышенного производственного шума, прием ототоксических препаратов, инфекционные заболевания (менингит, эпидемический паротит, корь, грипп и другие инфекции), наличие соматических заболеваний [2, 5-8].
Комментарии: Жалобы и анамнестические данные позволяют уточнить природу нарушений слуха и составить план дифференциальной диагностики индивидуально.
Какой характер головокружения: может ли пациент указать в какую сторону направлено головокружение или все кружится хаотично, без четкого направления? Имеются ли вегетативные нарушения (тошнота, рвота, диарея, потливость)? Если была рвота, стало ли головокружение и шум в ушах меньше? Отмечал ранее эпизоды системного головокружения?
Был ли установлен диагноз болезни (синдрома) Меньера? Не страдает ли пациент отитом? Принимал ли пациент какие-либо лекарственные средства?
Нет ли слабости в конечностях, асимметрии лица, нарушения чувствительности, произвольных движений, зрения?
- Рекомендуется у пациентов с СНТ убедиться в отсутствии патологических изменений структур наружного и среднего уха. Отоскопическая картина при СНТ соответствует нормальной [1, 9].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: у пациентов с ранее имевшейся или присутствующей патологией среднего уха также может развиться острая сенсоневральная тугоухость, требующая соответствующего лечения, поэтому отоскопия необходима, но не достаточна для диагностики и определения лечебной тактики.
- Рекомендуется всем пациентам с СНТ с целью оценки общего состояния организма проводить общий (клинический) анализ крови. [2, 7].
- Рекомендуется пациентам с СНТ при наличии соотвествующей патологии проводить анализ крови биохимический общетерапевтический, анализ крови по оценке нарушений липидного обмена биохимический, коагулограмма (ориентировочное исследование системы гемостаза), исследование уровня тиреотропного гормона (ТТГ) в крови [2, 7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
- Рекомендуется всем пациентам при подозрении на СНТ проведение акуметрии - исследование слуха шепотной и разговорной речью, исследование слуха с помощью камертона [1, 3, 4, 7, 9, 14, 15, 21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: акуметрические тесты имеют ориентировочное значение, поэтому они достаточны на ЛОР-приеме для дальнейшего направления к врачу-сурдологу-оториноларингологу.
- Рекомендуется всем пациентам при подозрении на СНТ определение порогов слышимости на воздушно- (125-8000 Гц) и костнопроведенные тональные стимулы (250-6000 Гц), в том числе при определении нормативных показателях, но наличии жалоб на снижение слуха или субъективного шума в ушах в расширенном диапазоне частот(125-20000 Гц) методом тональной пороговой аудиометрии. При диагностировании внезапной и острой идиопатической потери слуха тональная аудиометрия должна быть проведена не позднее суток от первого обращения. Это базовый метод как Для первичной диагностики, так и для динамического наблюдения [1, 7, 15]. Во время проведения лечения, перед выпиской пациента должна быть проведена тональная аудиометрия повторно с констатацией факта восстановления порогов слышимости до нормы или восстановление порогов слышимости для определения эффективности проведенного лечения и дальнейшей тактики ведения, но не достигнута норма или достигнута стабилизация состояния (отсутствие дальнейшего прогрессирования потери слуха) [1, 7, 15]. В случае диагностирования хронической двусторонней нейросеснсорной тугоухости выполнить определение показаний к коррекции нарушенной слуховой функции различными методами (традиционное слухопротезирование, имплантационное слухопротезирование, включая кохлеарную имплантацию) с целью компенсации потери слуха. В случае необходимости определить показания для направления пациента на медико-социальную экспертизу и составлению индивидуальной программы реабилитации. В случае если пациент является пользователем технического средства реабилитации слуха (слуховой аппарат, аппарат костного звковпроведения, кохлеарный имплант) определить эффективность слухопротезирования, при необходимости провести коррекцию [1, 7, 15] с целью определения эффективности слухопротезирования и компенсации потери слуха.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: при наличии асимметричного снижение слуха проводится маскировка не исследуемого (лучше слышащего уха).
- Рекомендуется всем пациентам при подозрении на СНТ проводить надпороговые тесты (определение порогов дискомфорта, SISI, Люшера) для определения нарушения функции громкости (рекрутмента) [1, 7, 15].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: Исследование может быть дополнено сравнением порогов слышимости с порогами акустического рефлекса на частотах 500-4000Гц.
- Рекомендуется всем пациентам при подозрении на СНТ проведение импедансометрии (тимпанометрия и акустическая рефлексометрия на ipsi и contra сторонах) для исключения патологии среднего и внутреннего уха, для дифференциации с кондуктивной тугоухостью и диагностика поражений слухового и лицевого нервов, центральных слуховых путей и ядер VII и VIII пар на уровне продолговатого мозга и моста [1, 8, 12, 15, 17].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: при использовании регистрации рефлекса в широком временном окне (до 10 с) возможно определение распада акустического рефлекса, указывающего на наличие ретрокохлеарного поражения.
- Рекомендуется всем пациентам при подозрении на СНТ проведение речевой аудиометрии в тишине и при наличии маскировочного шума [3, 4, 9].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: обеспечивает информацию о порогах восприятия и разборчивости речи, выявление рече-тональной диссоциации может быть проявлением центральных нарушений.
- Рекомендуется всем пациентам при подозрении на СНТ с целью раннего выявления признаков эндолимфатического гидропса проводить электрокохлеографию [2, 14, 15].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: амбулаторно проводится экстратимпанальная электро-кохлеография с использованием внутриушного электрода и регистрацией потенциалов на стимулы с начальными фазами сгущения и разрежения.
- Рекомендуется всем пациентам при подозрении на СНТ проводить исследование коротколатентных вызванных потенциалов, а также исследование вызванной отоакустической эмиссии и исследование отоакустической эмиссии на частоте продукта искажения для решения вопросов дифференциальной и топической диагностики [1, 6, 9, 15].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: при асимметричной тугоухости целесообразно использование низких частот предъявления стимулов и сравнение межпиковых интервалов V-I с обеих сторон.
- Рекомендуется всем пациентам при подозрении на СНТ проведение вестибулометрии с целью определения состояния преддверия и полукружных каналов внутреннего уха, а также выявления дисфункции лабиринта и дифференциальной диагностики [1, 2, 15, 28].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
- Рекомендуется всем пациентам с СНТ при наличии соотвествующих заболеваний дуплексное сканирование брахиоцефальных артерий с цветным допплеровским картированием кровотока, дуплексное сканирование экстракраниальных отделов брахиоцефальных артерий, дуплексное сканирование инракраниальных отделов брахиоцефальных артерий, триплексное сканирование вен [2, 7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: выявление нарушений липидного и углеводного обмена позволяет провести патогенетически обоснованный комплекс лечения.
При дифференциальной диагностике необходимо иметь в виду другие формы заболеваний, проявляющиеся снижением слуха - лабиринтопатии (следствие хронического гнойного воспаления среднего уха, произведенной радикальной операции среднего уха, перенесенного лабиринта), поражения внутреннего уха вследствие инфекционного заболевания, интоксикации, невриномы VIII нерва, нарушения мозгового кровообращения в вертебро-базиллярном бассейне, рассеянный склероз, объемные процессы головного мозга, черепно-мозговая и спинальная травмы, серная пробка, сахарный диабет, гипотиреоз, хроническая почечная недостаточность и др.
Диагноз острой сенсоневральной тугоухости на догоспитальном этапе носит предположительный характер. Учитывая особую социальную значимость функции слуха для индивида, установление этого диагноза, даже в предположительной форме, диктует особую тактику - экстренную цитопротекцию сенсорных структур внутреннего уха и проводящих путей, срочную медицинскую эвакуацию в многопрофильный стационар (имеющий ЛОР-отделение) для дифференциальной диагностики, назначения или коррекции терапии.
Типичным для периферического уровня поражения (кохлеарной тугоухости) является нисходящий тип аудиограммы при отсутствии костно-воздушного разрыва, наличие признаков феномена ускоренного нарастания громкости (ФУНГ). При центральных корковых и подкорковых формах тугоухости чаще также выявляется нисходящий тип аудиограммы при отсутствии костно-воздушного разрыва при отсутствии ФУНГ. Значительно нарушается разборчивость речи в условиях шума и функция локализации слуха.
Тугоухость
Тугоухость - стойкое ослабление слуха, при котором нарушается восприятие звуков окружающего мира и речевая коммуникация. Степень тугоухости может варьироваться от незначительного снижения слуха до полной глухоты. Диагностика тугоухости проводится отоларингологом и отоневрологом с помощью комплекса исследований (отоскопии, аудиометрии, камертональных проб, регистрации слуховых ВП и отоакустической эмиссии, импедансометрии, вращательной пробы, стабилографии и др.). В зависимости от формы тугоухости могут применяться консервативные (слухопротезирование, физиотерапия, медикаментозная терапия) и хирургические (тимпанопластика, мирингопластика, кохлеарная имплантация и др.) методы.
Тугоухость - снижение слуха, при котором затрудняется речевое общение. Глухота - степень снижения слуха, при которой больной не слышит слова, громко произнесенные около его уха. Проблема глухоты и тугоухости приобретает большое значение в связи с ее широкой распространенностью. В настоящее время глухота и клинически значимая тугоухость наблюдается у 13 млн. россиян, причем более миллиона больных - дети в возрасте до 18 лет. Один новорожденный из тысячи рождается с тотальной глухотой или глубокой тугоухостью. Нарушения слуха выявляются у 14% россиян в возрасте 45-64 года и у 30% жителей нашей страны в возрасте старше 65 лет.
Если снижение слуха наблюдается с рождения или возникло до того, как ребенок начинает говорить, такая тугоухость называется ранней. Все остальные случаи нарушения слуха относятся к поздней тугоухости. Ранняя глухота и тугоухость труднее поддаются лечению, поскольку пациент не знает, что такое звуки и разговорная речь.
Классификация тугоухости
Существуют классификации тугоухости, учитывающие уровень поражения, степень нарушения слуха и период времени, в течение которого развиваются слуховые нарушения.
Виды тугоухости в зависимости от уровня поражения:
Вызывается препятствием на пути проведения и усиления звука. Препятствие возникает на уровне наружного уха (пороки развития, серные пробки, опухоли, наружный отит) или среднего уха (травматическое повреждение барабанной перепонки и слуховых косточек, средний отит, адгезивный отит, тубоотит, отосклероз).
- Нейросенсорная (сенсоневральная) тугоухость.
На уровне внутреннего уха механические колебания преобразуются в электрические импульсы. Гибель волосковых клеток становится причиной нарушения этого процесса. В результате восприятие звуков ухудшается и искажается. При нейросенсорной тугоухости часто наблюдается снижение болевого порога звуковосприятия. Для здорового человека болевой порог при восприятии звуков составляет примерно 100 дБ. Пациенты с нейросенсорной тугоухостью могут испытывать боль при восприятии звуков, незначительно превышающих порог слышимости.
Нейросенсорная тугоухость может развиться при микроциркуляторных нарушениях во внутреннем ухе, болезни Меньера (повышении давления жидкости во внутреннем ухе), патологии слухового нерва и т.д. Причиной нейросенсорной глухоты могут стать некоторые инфекционные заболевания (корь, менингит, эпидемический паротит, СПИД). Крайне редко к развитию нейросенсорной тугоухости приводят аутоиммунные заболевания (гранулематоз Вегенера).
Более чем у 60% пациентов с врожденной глухотой и тугоухостью нарушения слуха развиваются вследствие токсического влияния алкоголя на плод при фетальном алкогольном синдроме. При внутриутробном заражении сифилисом глухим становится каждый третий ребенок.
Нейросенсорную тугоухость могут вызывать лекарственные препараты. Необратимое нарушение слуха возникает у ряда больных после приема антибиотиков аминогликозидного ряда (мономицин, канамицин, неомицин, гентамицин). Обратимая тугоухость может развиваться при приеме некоторых мочегонных препаратов, антибиотиков из группы макролидов и нестероидных противовоспалительных лекарственных средств. Причиной развития нейросенсорной глухоты может быть воздействие транспортного, бытового и промышленного шума, интоксикация организма свинцом, ртутью и окисью углерода.
Развивается при одновременном влиянии факторов, вызывающих кондуктивную и нейросенсорную тугоухость. Для коррекции этого вида тугоухости нередко требуются сложные слуховые аппараты.
Виды тугоухости в зависимости от периода развития слуховых нарушений:
Нарушение слуха развивается в течение нескольких часов. Причиной потери слуха при внезапной глухоте (внезапной тугоухости) является воздействие ряда вирусов (вирусы герпеса, свинки и кори), нарушения кровообращения в лабиринте, ототоксическое влияние некоторых лекарств, опухоли и травмы.
Из-за характерной симптоматики и особенностей течения внезапную глухоту (внезапную нейросенсорную тугоухость) выделяют, как самостоятельную нозологическую единицу. Пациенты с внезапной глухотой описывают наступившее нарушение слуха, как «выключение» или «обрыв телефонного провода». Эта форма тугоухости обычно бывает односторонней.
Для внезапной тугоухости характерна высокая степень ухудшения слуха, вплоть до полной глухоты с первых часов заболевания. Примерно у половины пациентов через несколько дней после появления симптомов внезапной глухоты наступает самоизлечение. У ряда больных нарушение слуха носит необратимый характер. Возможно как полное, так и частичное восстановление слуха.
Нарушение слуха развивается в течение нескольких суток. В случае, когда развитие тугоухости продолжается более семи дней, но менее одного месяца, принято говорить о подострой тугоухости.
Слух пациента снижается постепенно, в течение месяцев или даже лет. Выделяют стабильную и прогрессирующую стадию хронической тугоухости.
При всех видах тугоухости могут наблюдаться различные степени снижения слуха - от легкой тугоухости до полной глухоты.
Степени тугоухости
- I степень - потеря слуха, при которой пациент не воспринимает звуки речевого диапазона, не превышающие 26-40 дБ;
- II степень - потеря слуха, при которой пациент не воспринимает звуки речевого диапазона, не превышающие 41-55 дБ;
- III степень - потеря слуха, при которой пациент не воспринимает звуки речевого диапазона, не превышающие 56-70 дБ;
- IV степень - потеря слуха, при которой пациент не воспринимает звуки речевого диапазона, не превышающие 71-90 дБ.
В случае, когда больной не слышит звуки речевого диапазона мощностью свыше 90 дБ, ему выставляется диагноз «глухота».
Диагностика тугоухости
В процессе диагностики глухоты и тугоухости важно выявить не только степень нарушения слуха. Необходимо максимально точно определить причину нарушения слуха, уровень поражения, стойкость тугоухости, ее прогрессирование или регрессирование. Предварительное распознавание глухоты и выраженной тугоухости не представляет затруднений и проводится отоларингологом. Применяется речевая аудиометрия (разговорная и шепотная речь). При выявлении тугоухости необходима консультация сурдолога. Для распознавания тугоухости легкой степени используется специальная аппаратура (аудиометры, камертоны и т. д.).
Дифференцировка между кондуктивной тугоухостью (поражением звукопроводящего аппарата) и нейросенсорной тугоухостью (патологией аппарата звуковосприятия) проводится при помощи аудиометрии и отоскопии. У пациентов с кондуктивной тугоухостью при отоскопии могут выявляться перфоративные или рубцовые изменения барабанной перепонки. В ряде случаев (рубцы в барабанной полости, сращения стремечка, молоточка и наковальни) изменения при проведении отоскопического исследования не обнаруживаются. Подвижность звукопроводящей системы оценивается при помощи пневматической воронки Зигле.
Существенную помощь в процессе дифференциальной диагностики между кондуктивной и нейросенсорной тугоухостью оказывает сравнительная оценка воздушной и костной проводимости. При кондуктивной тугоухости воздушная звукопроводимость ухудшается, а костная сохраняется на нормальном уровне или даже улучшается. Для нейросенсорной тугоухости характерно ухудшение как воздушной, так и костной проводимости. На аудиограмме пациента с кондуктивной тугоухостью выявляется значительный разрыв между линиями костной и воздушной проводимости, на аудиограмме больного с нейросенсорной тугоухостью линии проводимости сливаются.
Для определения локализации уровня поражения слухового нерва и дифференциальной диагностики между нейросенсорной и корковой (появившейся в результате повреждения соответствующих участков головного мозга) глухотой необходима консультация отоневролога. Применяются специальные обследования (пороговая аудиометрия, тоновая аудиограмма, исследование слуховых ВП и т.д.).
Значительные трудности возникают при выявлении тугоухости и глухоты у детей раннего возраста. Для оценки состояния слуха в этом случае применяется компьютерная аудиометрия и акустическая импедансометрия среднего уха.
Лечение тугоухости
Лечение кондуктивной тугоухости
При нарушении функциональности или целостности слуховых косточек и барабанной перепонки обычно требуется оперативное лечение. Существует большое количество хирургических операций, которые обеспечивают полное восстановление или существенное улучшение слуха (протезирование слуховых косточек, тимпанопластика, мирингопластика и т. д.). В ряде случаев восстановление слуха возможно даже при полной глухоте. Вид оперативного вмешательства определяется характером поражения звукопроводящей системы.
Лечение нейросенсорной тугоухости
Гибель волосковых клеток необратима независимо от причины их поражения. Корригировать нарушения хирургическим путем невозможно. На начальных стадиях заболевания при точной постановке диагноза в ряде случаев хороший эффект дает лекарственная терапия в сочетании с физиолечением, электростимуляцией и оксигенобаротерапией. Единственным способом компенсации при значительной давности заболевания, глухоте и тяжелой двухсторонней нейросенсорной тугоухости было и остается слухопротезирование. Подбор установка и настройка слухового аппарата осуществляется врачом-слухопротезистом.
Благодаря современным достижениям медицины разработаны оперативные методы лечения нейросенсорной тугоухости и альтернативой слуховому аппарату стала кохлеарная имплантация.
Профилактика тугоухости
Основной профилактической мерой по предупреждению глухоты и тугоухости является массовое обследование. Регулярные обследования показаны всем работникам шумных производств и другим категориям населения, которые входят в группы повышенного риска. Очень важно своевременно выявлять признаки тугоухости у детей, поскольку не обнаруженные вовремя нарушения слуха могут стать причиной задержки формирования речи и отставания в интеллектуальном развитии.
Тугоухость у детей
Тугоухость у детей - понижение слуха различной степени выраженности, затрудняющее восприятие речи и окружающих звуков. Симптомами тугоухости у детей может служить отсутствие реакции на звук игрушки, материнский голос, зов, просьбы, шепотную речь; отсутствие гуления и лепета; нарушение речевого и психического развития и др. Диагностика тугоухости у детей включает проведение отоскопии, аудиометрии, акустической импедансометрии, регистрацию отоакустической эмиссии, определение слуховых ВП. С учетом причин и вида тугоухости у детей может использоваться медикаментозное и физиотерапевтическое лечение, слухопротезирование, методы функциональной отохирургии, кохлеарная имплантация.
Тугоухость у детей - нарушение слуховой функции, при котором восприятие звуков затруднено, но в той или иной степени сохранно. Тугоухость у детей является предметом изучения детской отоларингологии, сурдологии, отоневрологии. В России число детей и подростков с тугоухостью и глухотой составляет более 600 тысяч, при этом у 0,3% больных нарушения слуха носят врожденный характер, а у 80% малышей возникают в первые три года жизни. Потеря слуха в детском возрасте тесно связана с развитием речевой функции и интеллекта ребенка, поэтому раннее выявление и реабилитация детей с тугоухостью является важно задачей практической педиатрии.
Классификация тугоухости у детей
С учетом этиологической обусловленности различают наследственную, врожденную и приобретенную тугоухость у детей. В зависимости от локализации повреждения в слуховом анализаторе принято выделять:
- нейросенсорную (сенсоневральную) тугоухость у детей, развивающуюся вследствие поражения звуковоспринимающего аппарата: внутреннего уха, слухового нерва или центральных отделов слухового анализатора.
- кондуктивную тугоухость у детей, развивающуюся вследствие поражения звукопроводящего аппарата: наружного уха, барабанной перепонки и среднего уха (слуховых косточек).
- смешанную тугоухость у детей, при которой одновременно нарушаются функции звукопроведения и звуковосприятия.
В структуре детской тугоухости в 91% случаев выявляются сенсоневральные поражения, в 7% — кондуктивные, в остальных - смешанные.
Степень тяжести тугоухости у детей оценивается на основании данных речевой и тональной аудиометрии:
- 1 степень (26-40 дБ) - ребенок слышит разговорную речь с расстояния 4-6 м, шепотную речь - с расстояния 1-3 м; не различает речь на фоне постороннего шума, удаленную речь;
- 2 степень (41-55 дБ) - ребенок различает разговорную речь только с расстояния 2-4 м, шепотную речь - с расстояния 1 м;
- 3 степень (56-70 дБ) - ребенок слышит разговорную речь только с расстояния 1-2 м; шепотная речь становится неразличимой;
- 4 степень (71-90 дБ) - ребенок не различает разговорную речь.
Повышение слухового порога выше 91 дБ расценивается как глухота.
По времени возникновения снижения слуха различают прелингвальную (наступившую до развития речи) и постлингвальную (наступившую после появления речи) тугоухость у детей.
Причины тугоухости у детей
Наследственная нейросенсорная тугоухость у детей в большинстве случаев передается по аутосомно-рецессивному; реже - по доминантному типу. В этом случае у ребенка имеются необратимые, непрогрессирующие изменения органа слуха, обусловленные двусторонним нарушением звуковосприятия. Наследственная форма тугоухости у 80% детей встречается изолированно, в остальных случаях входит в структуру многих генетических синдромов. Из более чем 400 известных синдромов, включающих нейросенсорную тугоухость у детей, наиболее распространенными являются синдромы Дауна, Патау, Альпорта, Пендреда, Ледпарода, Клайпеля-Фейла и др.
Развитию врожденной тугоухости у детей способствуют различного рода патологические воздействия на слуховой анализатор во внутриутробном периоде. Наибольшую опасность для формирующегося органа слуха плода представляют инфекционные заболевания, перенесенные беременной в I триместре: краснуха, грипп, герпес, корь, токсоплазмоз, цитомегаловирусная инфекция, туберкулез, сифилис. Эти и другие внутриутробные инфекции, как правило, приводят к поражению звуковоспринимающего отдела слухового анализатора, а степень выраженности нарушения слуха у детей может варьировать от легкой тугоухости до полной глухоты.
Врожденная патология слуха у ребенка может быть обусловлена различными хроническими заболеваниями матери (тиреотоксикозом, сахарным диабетом, анемией, авитаминозами), приемом беременной ототоксических препаратов (неомицина, стрептомицина, гентамицина, канамицина и др.), профессиональными вредностями, алкогольной интоксикацией (фетальный алкогольный синдром) и пр. Нередко причиной тугоухости у ребенка выступает гемолитическая болезнь, асфиксия плода, внутричерепные родовые травмы, пороки развития органа слуха. Недоношенность (вес ребенка при рождении менее 1500 кг) является фактором риска развития врожденной тугоухости у детей.
Причины приобретенной тугоухости у детей воздействуют на нормально сформированный орган слуха уже в постнатальном периоде. Приводить к снижению слуха у ребенка могут серные пробки, инородные тела уха, перфорация барабанной перепонки, аденоиды, хронический ринит, тонзиллит, рецидивирующий средний отит, травмы различных отделов уха и другие заболевания ЛОР-органов. Кроме этого, тугоухость у детей может являться осложнением общих инфекций (ОРВИ, эпидемического паротита, скарлатины, дифтерии, энцефалита, менингита, сепсиса новорожденных), гидроцефалии, черепно-мозговых травм с вовлечением пирамиды височной кости, лекарственной интоксикации, вакцинации детей. Развитию приобретенной сенсоневральной тугоухости способствует увлечение подростков прослушиванием громкой музыки через наушники плеера.
Симптомы тугоухости у детей
Главная роль в распознавании тугоухости у детей отводится наблюдательности родителей. Взрослых должно насторожить, если до 4-х месяцев у ребенка отсутствует реакция на громкие звуки; к 4-6 месяцам отсутствуют предречевые вокализации; к 7-9 месяцам ребенок не может определить источник звука; 1-2 годам отсутствует словарный запас.
Дети постарше могут не реагировать на шепотную или разговорную речь, обращенную к ним сзади; не отзываться на свое имя; несколько раз переспрашивать одно и то же, не различать звуки окружающей среды, говорить громче, чем это необходимо, «читать с губ».
Для детей с тугоухостью характерно системное недоразвитие речи: имеется полиморфное нарушение звукопроизношения и резко выраженные трудности слуховой дифференциации фонем; крайняя ограниченность словарного запаса, грубые искажения звуко-слоговой структуры слова, несформированность лексико-грамматического строя речи. Все это обусловливает формирование у слабослышащих школьников различных видов дисграфии и дислексии.
Тугоухость на фоне терапии ототоксическими препаратами у детей обычно проявляется через 2-3 месяца после начала лечения и имеет двусторонний характер. Снижение слуха может достигать 40-60 дБ. Первыми признаками тугоухости у детей чаще выступают вестибулярные нарушения (неустойчивость походки, головокружение), шум в ушах.
Диагностика тугоухости у детей
На этапе скрининга ведущая роль в диагностике тугоухости у детей отводится неонатологу, педиатру и детскому отоларингологу. Особое внимание в первый год жизни должно уделяться выявлению врожденной и наследственной тугоухости у детей групп риска. У хорошо слышащих новорожденных в ответ на звуки в норме регистрируются различные безусловные реакции (мигание, расширение зрачков, рефлекс Моро, торможение сосательного рефлекса и пр.). С 3-4 месяцев у ребенка можно определить способность к локализации источника звука. Для выявления патологии наружного уха и барабанной перепонки проводится отоскопия.
Для исследования слуховой функции у детей младшего возраста с предполагаемой тугоухостью используется игровая аудиометрия, у школьников - речевая и тональная пороговая аудиометрия, камертональное исследование слуха. К методам объективной аудиологической диагностики относятся акустическая импедансометрия (тимпанометрия), регистрация слуховых вызванных потенциалов, отоакустическая эмиссия. С целью выяснения места поражения слухового анализатора используется электрокохлеография. Углубленное обследование слуховой функции позволяет судить о степени и характере тугоухости у детей.
При получении данных за наличие у ребенка снижения слуха дальнейшее ведение пациента осуществляется специалистами сурдологами, отоневрологами, слухопротезистами.
Лечение тугоухости у детей
Все методы лечения и реабилитации детей с тугоухостью делятся на медикаментозные, физиотерапевтические, функциональные и хирургические. В ряде случаев бывает достаточно проведения несложных процедур (удаления серной пробки или удаления инородного тела уха) для восстановления слуха.
При кондуктивной тугоухости у детей, обусловленной нарушением целостности барабанной перепонки и слуховых косточек, обычно требуется проведение слухулучшающей операции (мирингопластики, тимпанопластики, протезирования слуховых косточек и пр.).
Лекарственная терапия сенсоневральной тугоухости у детей проводится с учетом этиологического фактора и степени тугоухости. При снижении слуха сосудистого генеза назначаются препараты, улучшающие церебральную гемодинамику и кровоснабжение внутреннего уха (винпоцетин, никотиновую кислоту, папаверин, эуфиллин, бендазол). При инфекционной природе тугоухости у детей препаратами первой линии являются нетоксичные антибиотики. При острых интоксикациях проводится дезинтоксикационная, дегидратационная и метаболическая терапия, гипербарическая оксигенация.
Во многих случаях единственным способом реабилитации детей с сенсоневральной тугоухостью является слухопротезирование. При наличии соответствующих показаний детям с сеносневральной тугоухостью выполняется кохлеарная имплантация.
Комплексная реабилитация детей, страдающих тугоухостью, включает в себя помощь логопеда, сурдопедагога, дефектолога, детского психолога.
Прогноз и профилактика тугоухости у детей
Своевременное выявление тугоухости у детей позволяют избежать задержки речевого развития, отставания в интеллектуальном развитии, развития вторичных психологических наслоений. При раннем начале лечения тугоухости у детей в большинстве случаев удается добиться стабилизации слуха и успешно осуществлять реабилитационные мероприятия.
Профилактика тугоухости у детей включает исключение перинатальных факторов риска, проведение вакцинации, предупреждение заболеваний ЛОР-органов, отказ от приема ототоксических препаратов. Для обеспечения гармоничного развития детей, страдающих тугоухостью, им необходимо комплексное медико-педагогическое сопровождение на всех возрастных этапах.
Читайте также:
