Профессиональные болезни легких. Неаллергическое воспаление легких.
Добавил пользователь Владимир З. Обновлено: 01.02.2026
Для цитирования: Диагностика, лечение и профилактика профессиональных заболеваний легких. РМЖ. 2012;6:306.
Литература
1. Косарев В.В., Бабанов С.А. Профессиональные болезни. М.: ГЭОТАР-Медиа, 2010. 368 с.
2. Величковский Б.Т. Молекулярные и клеточные механизмы развития заболеваний органов дыхания пылевой этиологии // РГМУ. Актовая речь. М., 1997. 33 с.
3. Профессиональная патология. Национальное руководство // Под ред. Н.Ф. Измерова.
М.: ГЭОТАР-Медиа,2011.784 с.
4. Parkes W.R. Pneumoconiosis asosiated with coal and other carbonaceous materials // Parkers W.R., ed. Occupational Lung Disorders. 3rd ed. L.: Butterworths, 1994. P. 366-368.
5. Классификация пневмокониозов. Методические рекомендации. М., 1996.
6. Краснюк Е.П. Пылевые заболевания легких у рабочих промышленного производства Украины // Украiнський пульмонологiчный журнал. 1998. № 4. С. 13-16.
7. Guidelines for the use of the ILO international classification of the radiographs of pneumoconioses. Revised edition 2000. Intern. Lab. Office. Geneva. P. 43.
8. Басанец А.В. О классификации пневмокониозов: новая редакция международной классификации труда 2000 года // Украiнський пульмонологiчный журнал. 2003. № 4. C. 12-15.
9. Королюк И.П., Косарев В.В., Капишников А.В. Лучевая диагностика пылевых заболеваний легких. Самара: Офорт, 2004. С. 67-105.
10. Seaton A. Silicosis / Morgan W.K., Seaton A., eds. Occupational Lung Diseases, 3rd Ed. London, WB Saunders, 1995. P. 222-267.
11. Жестков А.В. Клинические и иммунологические проявления пылевых заболеваний легких: Автореф. дис. докт. мед. наук. Самара, 2000. 32 с.
12. Косов А.И. Клинические и иммунологические проявления хронической обструктивной болезни легких и пылевых заболеваний органов дыхания: Автореф. дис. докт. мед. наук. Самара, 2008. 40 с.
13. Silicosis and Silicate Diseases Committee. Diseases associated with exposure to silica and non fibrous silicate materials // Arch. Pathol. Lab. Med. 1988. 112. P. 673-720.
14. Jones R.N., Hughes J., Weill H. Asbestos exposure, asbestosis and asbestos attributable lung cancer // Thorax. 1996. 51 (Suppl. 2). Р. 9-15.
15. Begin R. Asbestos-related diseases // Occupational Lung Disorders. Eur. Resp. Monogr. Ed. by C.E. Mapp. Vol. 4. 1999. P.158-178.
16. Данилин А.В. Клинико-экспериментальное исследование пневмокониоза и пылевого бронхита, вызванных известняково-доломитовой пылью: Автореф. дис. канд. мед. наук.
Л., 1990. 24 с.
17. Полякова И.А. Пневмокониозы. В кн: Респираторная медицина. Руководство под ред. А.Г. Чучалина. Т. 2. М.: ГЭОТАР-Медиа, 2007. С. 335-351.
18. Косарев В.В. Пылевое легкое или пылевая болезнь легких // Гигиена труда и проф. заболевания. 1989. № 8. С. 34-36.
19. Бабанов С.А. Осадчий А.С., Васюков П.А., Аверина О.М., Устинова Т.В., Коренченко Н.В. Компьютерная томография как метод визуализации при пневмокониозе и хроническом пылевом бронхите: Материалы Всероссийской научно-практической конференции «Инновационные технологии в медицине труда». Новосибирск, 2011. С. 30-31.
20. Green F.H.Y. Coal workers’ pneumoconiosis and due to other carbonaceous dusts. // In: Churg A., Green F.H.Y, eds. Pathology of Occupational Lung Diease.2nd Edn. Baltimore, Williams and Wilkins Publishers. 1998. P. 126-209.
21. Вознесенский Н.К. Экзогенный фиброзирующий альвеолит от воздействия аэрозоля конденсата (дыма) оксида цинка // Вестник РАМН. 2004. № 3. С. 18-25.
22. Горблянский Ю.Ю. Клинико-функциональный диагноз на этапах формирования профессиональных заболеваний органов дыхания: Материалы 2-го Всерос. съезда профпатологов. Ростов-на-Дону, 2006. С. 140-142.
23. Гринштейн Ю.И. Клиническое значение цитологической характеристики воспаления бронхов при обструктивных болезнях легких) / Ю.И. Гринштейн, В.А. Шестовицкий, А.В. Кулигина-Максимова // Терапевт. архив. 2004. Т.76. № 3. С. 36-39.
24. Зинченко В.А. Профессиональная хроническая обструктивная болезнь легких (ХОБЛ) - пропущенное звено в классификации профессиональных заболеваний легких (критический обзор) / В.А. Зинченко, В.В. Разумов, Е.Б. Гуревич. Клинические аспекты профпатологии: сб. науч. тр. Томск, 2002. С. 15-18.
25. Пульмонология. Национальное руководство / Под ред. А.Г. Чучалина. М.: ГЭОТАР-Медиа, 2009. 960 с.
Профессиональные болезни легких. Неаллергическое воспаление легких.
предоставляем актуальную медицинскую информацию от ведущих специалистов, помогая врачам в ежедневной работе
Хронические обструктивные болезни легких и хроническая пневмония: терминологические и клинические аспекты
Для цитирования: Хронические обструктивные болезни легких и хроническая пневмония: терминологические и клинические аспекты. РМЖ. 2000;12:487.
Хроническая пневмония (ХП) - термин, наиболее распространенный в 60-80-х годах среди врачей, занимающихся пульмонологией, к концу 90-х годов в научной литературе практически перестал употребляться. Наряду с этим после 1995 г. в отечественной пульмонологической литературе довольно часто стал использоваться термин “хронические обструктивные болезни легких” (ХОБЛ), активизировалась работа по оптимизации диагностики и лечения этого контингента больных, и, наконец, создана Федеральная программа по проблеме ХОБЛ. На 9-м Национальном конгрессе по болезням органов дыхания (Москва, 1999) нередко возникал вопрос, не произошло ли простой подмены одного термина (ХП) другим (ХОБЛ) и не является ли все это терминологической эквилибристикой и попыткой соответствовать станда ртам англоязычной литературы, не происходит ли “нарушений традиций русской медицины”.
В начале 60-х годов термин ХП в СССР объединял большинство заболеваний органов дыхания. Это положение узаконено в 1964 г., когда в Минске была принята классификация ХП, а в 1972 г. в Тбилиси она была дополнена и детализирована. Тогда же были сделаны попытки выделения из понятия ХП хронического бронхита, но научная общественность съезда терапевтов не поддержала это начинание. Однако вскоре появились серии работ, обосновывающие нецелесообразность использования термина ХП, объединяющего главные нозологические формы пульмонологии. Из ХП вычленен целый ряд заболеваний: хронический необструктивный бронхит, хронический обструктивный бронхит, эмфизема легких, очаговый пневмосклероз, бронхоэктазы. Каждая нозологическая форма имеет свои особенности этиологии, патогенеза и клиники, что предполагает применение различных программ профилактики и лечения. К 90-м годам формулировка понятия ХП представлялась следующим образом: “хроническая пневмония - ограниченное хроническое, склонное к рецидивированию воспаление легких инфекционной этиологии, являющееся следствием неразрешившейся острой пневмонии”.
Хронические обструктивные болезни легких (ХОБЛ) - термин, имеющий двойное содержание.
Во-первых, ХОБЛ - это собирательное понятие, объединяющее группу хронических болезней респираторной системы, характеризующихся прогрессирующей необратимой бронхиальной обструкцией и нарастанием хронической дыхательной недостаточности. В эту группу входят хронический обструктивный бронхит (ХОБ), эмфизема легких (ЭЛ), некоторые формы бронхиальной астмы (БА) с нарастанием необратимой бронхиальной обструкции (чаще неатопическая БА).
Во-вторых, ХОБЛ как самостоятельное заболевание (нозологическая форма) является конечной стадией прогрессирующего течения ХОБ, ЭЛ, БА, т.е. той стадии, при которой вследствие прогрессирования болезни утрачивается обратимый компонент бронхиальной обструкции, и болезни, приведшие к ХОБЛ, теряют свою индивидуальность.
Такое отношение к проблеме соответствует и Международной классификации болезней 10-го пересмотра (МКБ-10), в ней под рубрикой J.44.8 выделен хронический обструктивный бронхит без дополнительных уточнений, входящий в состав уточненной ХОБЛ.
Рубрика J.44.9 выделяет хроническую обструктивную болезнь легких не уточненную, что рассматривается как терминальная фаза болезней, при которой уже стираются все индивидуальные особенности отдельных заболеваний, приведших к ХОБЛ.
Таким образом, у больных ХОБЛ есть как минимум 2 основных признака, принципиально отличающих их от ХП, - диффузный характер поражения респираторной системы и прогрессирующая дыхательная недостаточность по обструктивному типу.
Следовательно, можно констатировать, что ХОБЛ и ХП - различные по своей сути поражения органов дыхания. Что касается самого термина “ХП”, то в МКБ-10 нет такой нозологической формы. На 9-м Национальном Конгрессе по болезням органов дыхания (Москва, 1999) высказывалось два мнения: сохранить это понятие, применяемое для ограниченных форм легочной патологии, или называть конкретные патологические состояния, образующие ХП (очаговый пневмослероз, сегментарный бронхит с бронхоэктазией).
Хронические обструктивные болезни легких (ХОБЛ) занимают ведущее место среди причин заболеваемости и смертности взрослого населения.
Терминологическая неопределенность, существовавшая многие годы, не позволяет назвать точные данные о распространенности ХОБЛ. В связи с разночтениями по вопросам определений, диагностики и лечения ХОБЛ, в 90-х стали создаваться национальные и международные стандарты по этой проблеме (Канада, 1992; США, 1995; Европейское Респираторное Общество, 1995; Россия, 1995; Великобритания, 1997). Во всех этих документах подчеркивается, что пока нет надежных и точных эпидемиологических данных по ХОБЛ. Так, в США в 1995 г. ХОБЛ болели 14 млн человек, из них у 12,5 млн диагностирован ХОБ. С 1982 по 1995 г. в США число больных возросло на 41,5%. Около 6% мужчин и 3% женщин болеют ХОБЛ, а среди лиц старше 55 лет эта цифра достигает 10%.
В России, по подсчетам с использованием эпидемиологических маркеров, должно быть около 11 млн больных ХОБ. Однако в официальной медицинской статистике числится около полумиллиона больных ХОБ, т.е. налицо диагностика в поздних стадиях заболевания, когда самые современные лечебные программы не в состоянии тормозить неуклонное прогрессирование болезни. Это является основной причиной высокой смертности больных ХОБЛ. Несмотря на то, что эти приблизительные цифры требуют уточнения, не вызывает сомнения социально-экономическая значимость этого широко распространенного заболевания.
Этиология и патогенез
ХОБЛ проявляется хроническим воспалительным процессом с преимущестенным поражением дистального отдела дыхательных путей. Для этой категории больных характерно снижение максимальной скорости выдоха и медленное постепенное ухудшение газообменной функции легких, что отражает необратимый характер обструкции дыхательных путей. Биомаркерами хронического воспаления при ХОБЛ является участие нейтрофилов с повышенной активностью миелопероксидазы, эластазы; дисбаланс в системах протеолиз-антипротеолиз и оксиданты-антиоксиданты. Основными клиническими проявлениями ХОБЛ являются кашель различной степени выраженности, выделение мокроты и одышка. ХОБЛ относится к группе мультигенетических заболеваний.
Внешне и внутренне этиологическе факторы ХОБЛ (факторы риска) разделяют в зависимости от значимости (табл. 1).
Главный фактор риска (в 80-70% случаев) ХОБЛ - курение. Курящие имеют максимальные показатели смертности, у них быстрее развиваются необратимые обструктивные изменения функции дыхания и все известные признаки ХОБЛ. Считается, что демография ХОБЛ отражает распространенность курения.
Наиболее часто (около 70%) причиной ХОБЛ является ХОБ, около 1% составляет ЭЛ (вследствие дефицита a1- антитрипсина), остальные проценты приходятся на тяжелую БА. Выделение ХОБ в отдельную нозологическую форму имеет принципиальное значение с позиций ранней диагностики и лечения на стадии сохранного обратимого компонента бронхиальной обструкции, т.е. тогда, когда болезнь еще не утратила свою индивидуальность и существует реальная возможность торможения прогрессирования болезни путем воздействия на обратимый компонент бронхиальной обструкции.
Хронический обструктивный бронхит - заболевание, характеризующееся хроническим диффузным неаллергическим воспалением бронхов, ведущее к прогрессирующему нарушению вентиляции по обструктивному типу и проявляющееся кашлем, одышкой и выделением мокроты, не связанными с поражением других систем и органов.
Вследствие суммации факторов риска окружающей среды и генетической предрасположенности разивается хронический воспалительный процесс, в который вовлекаются все морфологические структуры бронхов разного калибра, интерстициальная (перибронхиальная) ткань и альвеолы. Главным следствием действия этиологических факторов (факторов риска) является хроническое воспаление. Локализация воспаления и особенности пусковых факторов определяют специфику патологического процесса. Цепь событий, развивающихся у больных ХОБ, представлена на рис. 1.
Клиническая картина ХОБЛ зависит от стадии заболевания, скорости прогрессирования болезни и преимущественного уровня поражения бронхиального дерева. ХОБ как основная составная часть ХОБЛ развивается в условиях действия факторов риска медленно и прогрессирует постепенно. Так, в стандартах Американского торакального общества подчеркивается, что появлению первых клинических симптомов у больных ХОБ обычно предшествует курение, по крайней мере, 20 сигарет в день на протяжении 20 и более лет. Скорость прогрессирования и выраженность симптомов ХОБ зависит от интенсивности воздействия этиологических факторов и их суммации.
Первыми признаками, с которыми пациенты обычно обращаются к врачу, является кашель и одышка, иногда сопровождающиеся свистящим дыханием с выделением мокроты. Эти симптомы наиболее выражены по утрам. Наиболее ранним симптомом, появляющимся к 40-50 годам жизни, является кашель. К этому же времени в холодные сезоны начинают возникать эпизоды респираторной инфекции, не связываемые вначале в одно заболевание. Одышка, ощущаемая вначале при физической нагрузке, возникает в среднем на 10 лет позже появления кашля.
Мокрота выделяется в небольшом количестве (редко более 60 мл/сутки) утром, имеет слизистый характер и приобретает гнойный характер лишь во время инфекционных эпизодов, которые обычно расцениваются как обострения.
По мере прогрессирования ХОБ промежутки между обострениями становятся короче.
Результаты физического исследования пациентов ХОБ зависят от степени выраженности бронхиальной обструкции, тяжести легочной гиперинфляции и телосложения. По мере прогрессирования болезни к кашлю присоединяется свистящее дыхание, наиболее ощутимое при ускоренном выдохе. Нередко при аускультации выявляются сухие разнотембровые хрипы. Одышка может варьировать в очень широких пределах: от ощущения нехватки воздуха при стандартных физических нагрузках до тяжелой дыхательной недостаточности. По мере прогрессирования бронхиальной обструкции и нарастания гиперинфляции легких переднезадний размер грудной клетки нарастает. Подвижность диафрагмы ограничивается, аускультативная картина меняется: уменьшается выраженность хрипов, выдох удлиняется.
Чувствительность физических методов для определения степени тяжести ХОБЛ невелика. Среди классических признаков можно назвать свистящий выдох и удлиненное время выдоха (>5 сек), которые могут свидетельствовать о бронхиальной обструкции.
Таким образом, развитие и прогрессирование ХОБЛ происходит в условиях действия факторов риска, характеризуется медленным постепенным началом. Первым (наиболее ранним) признаком ХОБЛ является кашель. Остальные признаки присоединяются позже по мере прогрессирования болезни, при этом происходит постепенное ускорение прогрессирования болезни.
Выраженность клинических признаков и изменений основных функциональных показателей в зависимости от степени тяжести ХОБЛ представлены в табл. 2.
Установление диагноза ХОБЛ основано на выявлении главных клинических признаков с учетом действия факторов риска и исключения заболеваний легких со сходными признаками. Большинство больных - заядлые курильщики, в анамнезе - частые респираторные заболевания, преимущественно в холодное время года.
Физического обследования при ХОБЛ недостаточно для установления диагноза заболевания, оно дает лишь ориентиры для дальнейшего направления диагностического исследования с применением инструментальных и лабораторных методов. Условно все диагностические методы можно разделить на методы обязательного минимума, используемого у всех больных (общий анализ крови, мочи, мокроты, рентгенография грудной клетки, исследование функции внешнего дыхания (ФВД), ЭКГ), и дополнительные методы, применяемые по специальным показаниям.
Для повседневной клинической работы с больными ХОБ помимо общеклинических тестов рекомендуется исследование ФВД (ОФВ1, форсированная жизненная емкость легких или ЖЕЛ), тест с бронходилататорами (b2-агонистами и холинолитиками), рентгенография грудной клетки. Остальные методы исследования рекомендуется применять по специальным показаниям в зависимости от тяжести заболевания и характера его прогрессирования.
Большое значение в диагностике ХОБ и объективной оценке степени тяжести заболевания имеет исследование ФВД. Благодаря хорошей воспроизводимости и простоте измерения ОФВ1 в настоящее время является общепризнанным показателем для оценки степени обструкции при ХОБ. На основе этого показателя определяется и степень тяжести ХОБ. Легкая степень тяжести - ОФВ1>70% должных величин, средняя - 50-69%; тяжелая степень - менее 50%. Эта градация рекомендована Европейским Респираторным Обществом и принята за рабочую в России.
В повседневной практике у больных ХОБ применяются тесты с бронходилататорами (b-агонистами и/или холинолитиками), которые в определенной мере характеризуют способность к быстрой регрессии бронхиальной обструкции, другими словами, “обратимый” компонент обструкции. Увеличение во время теста ОФВ1 более чем на 15% от исходных показателей условно принято характеризовать как обратимую обструкцию.
Итак, диагностика ХОБ осуществляется при наличии:
• клинических признаков, главными из которых являются кашель и экспираторная одышка;
• нарушения бронхиальной проходимости (снижение ОФВ1) при исследовании ФВД. Важным компонентом диагностики является прогрессирование болезни. Обязательным условием диагностики является исключение других заболеваний, которые могут привести к появлению аналогичных симптомов.
При появлении у больных БА необратимого компонента бронхиальной обструкции дифференциальная диагностика между этими заболеваниями теряет смысл, так как можно констатировать присоединение второй болезни - ХОБ и приближение конечной фазы заболевания - ХОБЛ.
Целями лечения являются: снижение темпов прогрессирования диффузного повреждения бронхов, ведущего к нарастанию бронхиальной обструкции и дыхательной недостаточности, уменьшение частоты и продолжительности обострений, повышение толерантности к физической нагрузке и улучшение качества жизни.
Указанные стратегические направления являются основным ориентиром для индивидуальной работы с больным. При определении стратегии лечения конкретного больного цель лечения должна быть реальной и достаточной. Необходима ранняя и последовательная терапия на всех этапах развития ХОБЛ. Реализация стратегических целей обычно осуществляется путем проведения ряда индивидуализированных организационных и лечебных мероприятий (тактика лечения):
1. Прекращение курения и ограничение действия внешних факторов риска.
2. Обучение пациентов.
3. Бронходилатирующая терапия.
4. Мукорегуляторная терапия.
5. Противоинфекционная терапия.
6. Коррекция дыхательной недостаточности.
7. Реабилитационная терапия.
При формировании стратегии и тактики лечения больных ХОБЛ принципиально важно выделять 2 схемы лечения: лечение вне обострения (поддерживающая терапия) и лечение обострения ХОБЛ (табл. 3 и 4).
Подавляющее большинство больных должно лечиться в амбулаторных условиях, по индивидуальной программе, разработанной лечащим врачом.
Госпитализация подобных больных показана лишь при обострении ХОБЛ, которое не контролируется в амбулаторных условиях, при нарастании гипоксемии, возникновении или нарастании гиперкапнии, декомпенсации легочного сердца.
Пребывание в стационаре должно быть краткосрочным, направленным на купирование обострения и установление нового режима амбулаторного лечения.
1. Хронические обструктивные болезни легких. Федеральная программа, М., 1999.
2. Хроническая обструктивная болезнь легких /Под ред. А.Г. Чучалина М., 1998.
3. Standards for the Diagnosis and Care of patients with chronic obstructive pulmonary disease. Resp. Crit. Care Med. 1995; 152 (5): 78-121.
4. Optimal assessment and management of chronic obstructive pulmonary disease. Siafakas N.M. et al., Eur. Resp. J. 1995; 8: 1398-420.
5. Fletcher C., Peto R. The natural history of chronic airflow obstruction. Br. Med. J. 1977; 1: 1645-8.
6. Vermiere P. Definition of COPD. in book: COPD: Diagnosis and treatment. ed by van Herwaarden C.L.A., et al., Exepta Med., 1996.
7. BTS Guidelines for the managment of chronic obstructive pulmonary disease. Thorax 1997; 52 (Suppl. 5).
8. Saetta M. Central airways inflammation in the development of COPD. Eur. Resp. Rev. 1997; 7 (43): 109-10.
Профессиональные заболевания легких

Воздух на многих рабочих местах содержит опасные вещества в виде пыли, дыма, тумана, газов и паров. Это могут быть химические или биологические вещества, например, животные аллергены, споры грибков и бактерии.
При их вдыхании рабочие могут повредить легкие и другие части дыхательных путей. В некоторых случаях опасные агенты перемещаются через легкие в другие части тела, причиняя вред другим органам.
Дыхательная система разделена на три отдела:
- Верхние дыхательные пути, которые включают рот, нос, пазухи, глотку и гортань.
- Средние дыхательные пути, включают трахею и бронхи.
- Нижние дыхательные пути, включают бронхиолы и альвеолы.
Многие люди имеют генетическую склонность к аллергическим заболеваниям. После воздействия химических или биологических агентов у них чаще развиваются такие заболевания, как ринит и астма. Многие из болезней, описанных в этом разделе сайта, могут возникать без профессионального контакта.
Перечень профессиональных заболеваний легких
Раздражение дыхательных путей.
Раздражение дыхательных путей может быть вызвано многими видами пыли, газов, паров и испарений. Эти газы также могут раздражать глаза. Степень поражения дыхательных путей определяется их растворимостью. Высокорастворимые газы, такие как аммиак, оказывают немедленное воздействие на верхние дыхательные пути (и глаза).
Обычно, если кто-то подвергается воздействию раздражающего вещества, он удаляется от источника, ограничивая сильное повреждение. Очень сильное воздействие или постоянное воздействие опасного вещества может привести к интенсивному поражению дыхательных путей, что приведет к воспалению и отеку бронхиол и альвеол (отек легких), который может привести к летальному исходу, если его не лечить.
К другим растворимым газам относятся хлор и двуокись серы. Относительно нерастворимые газы, такие как фосген, могут не иметь немедленного эффекта, но могут вызвать отек легких через несколько часов после воздействия. Азотная кислота, фтор и озон также могут вызывать замедленную реакцию.
Некоторые раздражители также могут вызвать необратимое повреждение легких, особенно если воздействие очень высокое или происходит часто. Другие могут предрасполагать людей к таким условиям, как хроническая обструктивная болезнь легких (ХОБЛ) или пневмония.
Астма
Астма является наиболее распространенным профессиональным респираторным заболеванием. Это хроническое заболевание, характеризующееся периодическим воспалением бронхов и сокращением окружающих их мышц. Оно возникает в ответ на один или несколько триггеров. Типичными симптомами являются свистящее дыхание, кашель, стеснение в груди и одышка.
Профессиональная астма, вызванная работой, может быть разделена на две категории: профессиональная астма и астма, усугубляемая работой. Профессиональная астма может быть вызвана широким спектром агентов, известных как астмагены. К ним относятся такие химические вещества, как изоцианаты и ангидриды кислот, а также биологические материалы, такие как мучная пыль и некоторые белки, а также аллергены лабораторных животных, такие как кожа, моча, мех или слюна крыс и мышей.
Как правило, состояние работников, страдающих от профессиональной астмы, ухудшается в течение рабочей недели и улучшается в выходные дни или во время отсутствия на работе.
Астма, усугубляемая работой, — это уже существующая астма, которая усугубляется чем-то на рабочем месте. Иногда ее называют астмой, связанной с работой.
Опасные вещества, раздражающие дыхательные пути, могут вызывать приступы астмы у людей, страдающих профессиональной астмой, а также у людей, страдающих астмой, связанной с работой.
Ринит
Ринит — это воспаление клеток, которые находятся в носу. Симптомы включают зуд, чихание и выделения из носа. Астма и ринит часто сосуществуют. С астмой и ринитом связан конъюнктивит, который характеризуется зудом, слезливостью и воспалением глаз. Важно, чтобы работодатели и работники серьезно относились к риниту, так как он может перерасти в профессиональную астму.
Хроническая обструктивная болезнь легких (ХОБЛ)
Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание легких, при котором дыхательные пути со временем сужаются, что затрудняет дыхание. Другие симптомы включают кашель, хрипы и увеличение производства мокроты.
Главная причина ХОБЛ — курение, хотя воздействие на различные типы опасных веществ может вызвать или способствовать его развитию.
Биссиноз
Биссиноз вызывается вдыханием необработанной хлопчатобумажной пыли. В настоящее время он встречается очень редко. Симптомы включают одышку, кашель и закупорку дыхательных путей. Симптомы обычно возникают в первый день рабочей недели и ослабевают в более поздние дни. Если работник долгое время подвергается воздействию хлопчатобумажной пыли, их симптомы могут стать хроническими.
Пневмокониоз
Пневмокониоз охватывает группу заболеваний легких, которые вызываются вдыханием нерастворимой пыли, в основном минеральной, от которой легкие не могут избавиться. Наиболее распространенными заболеваниями этой группы являются силикоз, пневмокониоз угледобытчиков и асбестоз.
Силикоз возникает при вдыхании кристаллической кремнеземной (кварцевой) пыли. Обычно он встречается у людей, работающих в карьерах, шахтах и на пескоструйных работах, а также у тех, кто работает в гончарной промышленности и на сталелитейных заводах. Это прогрессирующая болезнь — она ухудшается даже после прекращения воздействия — и характеризуется возрастающими затруднениями дыхания, иногда приводящими к смерти.
Пневмокониоз у угледобытчиков вызывается вдыханием угольной пыли. Он характеризуется легким кашлем и выделением черной мокроты. У некоторых людей это приводит к прогрессирующему массовому фиброзу, инвалидности и смерти.
Асбестоз характеризуется рубцеванием или фиброзом легких после длительного воздействия асбеста. Симптомы включают одышку, сухой кашель и деформацию пальцев и ногтей. Обычно это прогрессирует, неизменно приводя к смерти. Он также связан с мезотелиомой и раком бронхов.
Аллергический альвеолит
Аллергический альвеолит вызывается при вдыхании определенных органических материалов, как правило, спор грибков. Альвеолит — это воспаление альвеолы аллергеном. Симптомы обычно начинаются через несколько часов после воздействия, с симптомами, похожими на грипп: лихорадка, усталость и дрожь.
По мере прогрессирования болезни больной испытывает одышку и развивается кашель. Продолжительное воздействие может привести к хроническим симптомам и фиброзу легких. «Легкие фермера» — это вид аллергического альвеолита, вызываемого вдыханием пыли или спор из заплесневелого сена, зерна или соломы.
Тефлоновая лихорадка
Тефлоновая лихорадка полимеров вызвана вдыханием дыма, который высвобождается при нагревании политетрафторэтилена до высокой температуры. Симптомы напоминают грипп и включают лихорадку, кашель, боль или стянутость в груди.
Литейная лихорадка
Литейная лихорадка вызывается вдыханием дыма, содержащего некоторые виды оксидов металлов, например, оксид цинка и оксид магния, или вдыханием дыма, высвобождающегося при нагревании или плавлении металлов. Страдающий испытывает гриппоподобные симптомы, включая лихорадку, кашель, боль или стеснение в груди. Обычно он встречается у сварщиков и литейщиков.
Рак может возникать в любом месте дыхательных путей, от носа до легких. Хотя самой большой причиной рака легких и других респираторных заболеваний является курение, опасные вещества, встречающиеся на некоторых рабочих местах, также могут вызывать рак, например, кристаллический кремнезем, частицы выхлопных газов дизельного топлива и радоновый газ.
Воздействие асбеста может привести к раку легких или мезотелиоме — раку эпителия легких или кишечника. Относительно небольшое или кратковременное воздействие асбеста может привести к обоим видам рака. Люди, как правило, подверженные воздействию асбеста, и, следовательно, подверженные повышенному риску, это сантехники, плотники и другие рабочие, занятые в строительстве и обслуживании зданий. Обычно существует длительная задержка между первым воздействием и появлением симптомов (до 50 лет). Если работники подвергаются воздействию асбеста, а также курят, то у них гораздо больший риск развития рака легких, чем у тех, кто подвергается только воздействию асбеста или только курит.
Люди, подвергающиеся воздействию полициклических ароматических углеводородов, например, работники коксохимической промышленности, сталкиваются с более высоким риском развития рака легких. Другие канцерогены легких включают мышьяк, кадмий, хром и никель.
Люди, работающие с деревом или кожей и подвергающиеся воздействию пыли, подвергаются повышенному риску заболевания раком носовых пазух.
Инфекции
Инфекции, вызванные биологическими агентами на рабочем месте, составляют очень небольшую часть более серьезных проблем, связанных с болезнями на рабочем месте.
Инфекции, связанные с профессиональной деятельностью, включают сибирскую язву, пситтакоз, болезнь легионеров и птичий грипп (птичий грипп).
Удушье
Удушье представляет опасность для людей, работающих в замкнутом пространстве, например, сварщиков. Когда кислород вытесняется газом или паром, людям может быть трудно и даже невозможно дышать. Удушье можно разделить на простое и химическое.
Простыми асфиксиантами являются инертные газы или пары, такие как азот, углекислый газ, водород и метан, которые при высоких концентрациях вытесняют кислород из воздуха. К химическим асфиксиантам относится угарный газ, который в сочетании с гемоглобином препятствует доставке кислорода в клетки, а также цианисто-водородная кислота и сероводород, которые нарушают дыхание на клеточном уровне.
Хроническая обструктивная болезнь легких (ХОБЛ) - симптомы и лечение
Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитиной Ирины Леонидовны, терапевта со стажем в 27 лет.
Над статьей доктора Никитиной Ирины Леонидовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Хроническая обструктивная болезнь лёгких (ХОБЛ) — заболевание, которое набирает обороты, продвигаясь в рейтинге причин смерти людей старше 45 лет. По данным за 2020 год, эта болезнь входит в тройку лидеров смертности населения. Она находится на третьем месте после ишемической болезни сердца и инсульта [6] .
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ - это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов. [1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
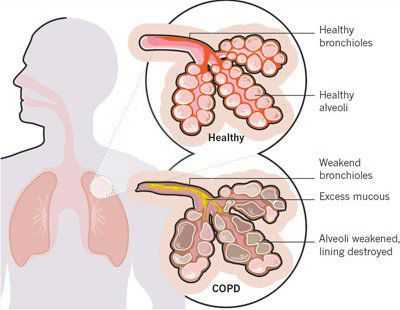
Основными причинами заболевания ХОБЛ являются:
- воздействие вредных факторов окружающей среды;
- табакокурение.
К другим причинам относятся:
- факторы профессиональной вредности (пыль содержащая кадмий, кремний);
- общее загрязнение окружающей среды (выхлопные газы автомобилей, SO2, NO2);
- частые инфекции дыхательных путей;
- наследственность.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам). [2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ: [1]
- Кашляете ли Вы каждый день по нескольку раз? Беспокоит ли это Вас?
- Возникает ли при откашливании мокрота или слизь (часто/ежедневно)?
- У Вас быстрее/чаще появляется одышка, в сравнении со сверстниками?
- Вы старше 40 лет?
- Курите ли Вы и приходилось ли курить раньше?
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
- гиперплазию слизистых желёз (избыточное новообразование клеток) [4] ;
- слизистое воспаление и отёк;
- бронхоспазм и закупорку дыхательных путей секретом, что приводит к сужению дыхательных путей и увеличению их сопротивления.
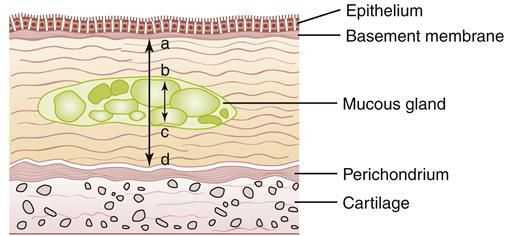
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов. [4]
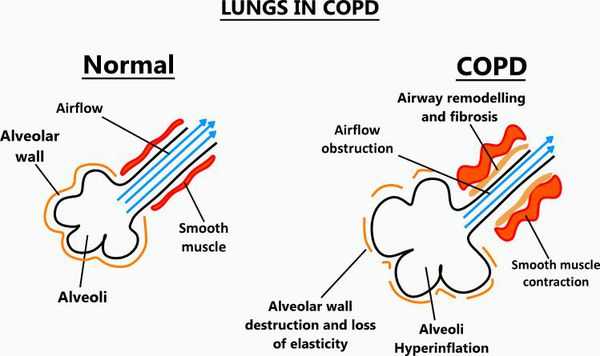
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.
Классификация и стадии развития хронической обструктивной болезни легких
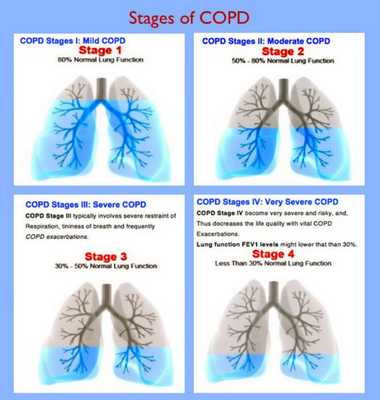
Дыхательная недостаточность — состояние аппарата внешнего дыхания, при котором либо не обеспечивается поддержание напряжения О2 и СО2 в артериальной крови на нормальном уровне, либо оно достигается за счёт повышенной работы системы внешнего дыхания. Проявляется, главным образом, одышкой.
Хроническое лёгочное сердце — увеличение и расширение правых отделов сердца, которое происходит при повышении артериального давления в малом круге кровообращения, развившееся, в свою очередь, в результате лёгочных заболеваний. Основной жалобой пациентов также является одышка.
Диагностика хронической обструктивной болезни легких
Если у пациентов кашель, выделение мокроты, одышки, а также были выявлены факторы риска развития хронической обструктивной болезни лёгких, то у них у всех должен предполагаться диагноз ХОБЛ.
Для того, чтобы установить диагноз, учитываются данные клинического обследования (жалобы, анамнез, физикальное обследование).
При физикальном обследовании могут выявляться симптомы, характерные для длительно протекающего бронхита: «часовых стекол» и/или «барабанных палочек» (деформация пальцев), тахипноэ (учащённое дыхание) и одышка, изменение формы грудной клетки (для эмфиземы характерна бочкообразная форма), малая подвижность её во время дыхания, западение межреберных промежутков при развитии дыхательной недостаточности, опущение границ лёгких, изменение перкуторного звука на коробочный, ослабленное везикулярное дыхание или сухие свистящие хрипы, которые усиливаются при форсированном выдохе (то есть быстром выдохе после глубокого вдоха). Тоны сердца могут прослушиваться с трудом. На поздних стадиях может иметь место диффузный цианоз, выраженная одышка, появляются периферические отёки. Для удобства заболевание подразделяют на две клинические формы: эмфизематозную и бронхитическую. Хотя в практической медицине чаще встречаются случаи смешанной формы заболевания.
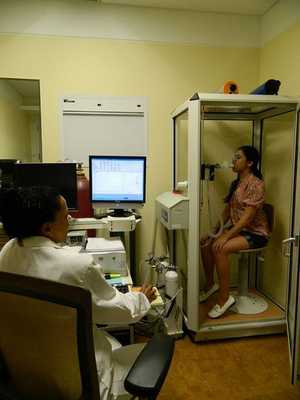
Самый важный этап диагностики ХОБЛ — анализ функции внешнего дыхания (ФВД). Он необходим не только для определения диагноза, но и для установления степени тяжести заболевания, составления индивидуального плана лечения, определения эффективности терапии, уточнения прогноза протекания болезни и оценки трудоспособности. Установление процентного соотношения ОФВ1/ФЖЕЛ чаще всего применяется в лечебной практике. Уменьшение объема форсированного выдоха в первую секунду к форсированной жизненной ёмкости лёгких ОФВ1/ФЖЕЛ до 70 % — начальный признак ограничения воздушного потока даже при сохранённой ОФВ1>80% должной величины. Низкая пиковая скорость потока воздуха на выдохе, незначительно меняющаяся при применении бронходилятаторов также говорит в пользу ХОБЛ. При впервые диагностируемых жалобах и изменениях показателей ФВД спирометрия повторяется на протяжении года. Обструкция определяется как хроническая, если она фиксируется не менее 3-х раз за год (невзирая на проводимое лечение), и диагностируется ХОБЛ.
Мониторирование ОФВ1 — важный метод подтверждения диагноза. Спиреометрическое измерение показателя ОФВ1 осуществляется многократно на протяжении нескольких лет. Норма ежегодного падения ОФВ1 для людей зрелого возраста находится в пределах 30 мл в год. Для пациентов с ХОБЛ характерным показателем такого падения является 50 мл в год и более.
Бронхолитический тест — первичное обследование, при котором определяется максимальный показатель ОФВ1, устанавливаются стадия и степень тяжести ХОБЛ, а также исключается бронхиальная астма (при положительном результате), избирается тактика и объём лечения, оценивается эффективность терапии и прогнозируется течение заболевания. Очень важно от личить ХОБЛ от бронхиальной астмы, так как у этих часто встречаемых заболеваний одинаковое клиническое проявление — бронхообструктивный синдром. Однако подход к лечению одного заболевания отличается от другого. Главный отличительный признак при диагностике — обратимость бронхиальной обструкции, которая является характерной особенностью бронхиальной астмы. Установлено, что у людей с диагнозом ХО БЛ после приёма бронхолитика процент увеличения ОФВ 1 — менее 12% от исходного (или ≤200 мл), а у пациентов с бронхиальной астмой он, как правило, превышает 15%.
Рентгенография грудной клетки имеет вспомогательное зн ачение, так как изменения появляются лишь на поздних стадиях заболевания.
ЭКГ может выявлять изменения, которые характерны для лёгочного сердца.
ЭхоКГ необходима для выявления симптомов лёгочной гипертензии и изменений правых отделов сердца.
Общий анализ крови — с его помощью можно оценить показатели гемоглобина и гематокрита (могут быть повышены из-за эритроцитоза).
Определение уровня кислорода в крови (SpO2) - пульсоксиметрия, неинвазивное исследование для уточнения выраженности дыхательной недостаточности, как правило, у больных с тяжёлой бронхиальной обструкцией. Кислородная насыщенность крови менее 88%, определяемая в покое, указывает на выраженную гипоксемию и необходимость назначения оксигенотерапии.
Лечение хронической обструктивной болезни легких
Лечение ХОБЛ способствует:
- уменьшению клинических проявлений;
- повышению толерантности к физической нагрузке;
- профилактике прогрессирования болезни;
- профилактике и лечению осложнений и обострений;
- повышению качества жизни;
- снижению смертности.
К основным направлениям лечения относятся:
- ослабление степени влияния факторов риска;
- образовательные программы;
- медикаментозное лечение.
Ослабление степени влияния факторов риска
Отказ от курения обязателен [7] . Именно это является наиболее эффективным способом, который снижает риск развития ХОБЛ.
Производственные вредности также следует контролировать и снижать их влияние, применяя адекватную вентиляцию и воздухоочистители.
Образовательные программы
Образовательные программы при ХОБЛ включают в себя:
- базовые знания о заболевании и общих подходах к лечению с побуждением пациентов к прекращению курения;
- обучение тому, как правильно использовать индивидуальные ингаляторы, спейсеры, небулайзеры;
- практику самоконтроля с применением пикфлоуметров, изучение мер неотложной самопомощи.
Обучение пациентов занимает значимое место в лечении пациентов и влияет на последующий прогноз (уровень доказательности А).
Метод пикфлоуметрии даёт возможность пациенту ежедневно самостоятельно контролировать пиковый объём форсированного выдоха — показатель, тесно коррелирующий с величиной ОФВ1.
Пациентам с ХОБЛ на каждой стадии показаны физические тренирующие программы с целью увеличения переносимости физических нагрузок.
Медикаментозное лечение
Фармакотерапия при ХОБЛ зависит от стадии заболевания, тяжести симптомов, выраженности бронхиальной обструкции, наличия дыхательной или правожелудочковой недостаточности, сопутствующих заболеваний. Препараты, которые борются с ХОБЛ, делятся на средства для снятия приступа и для профилактики развития приступа. Предпочтение отдают ингаляционным формам препаратов.

Для купирования редких приступов бронхоспазма назначают ингаляции β-адреностимуляторов короткого действия: сальбутамол, фенотерол.
Препараты для профилактики приступов:
- формотерол;
- тиотропия бромид;
- комбинированные препараты (беротек, беровент).
Если применение ингаляции невозможно или их эффективность недостаточна, то возможно необходимо применение теофиллина.
При бактериальном обострении ХОБЛ требуется подключение антибиотиков. Могут быть применены: амоксициллин 0,5-1 г 3 раза в сутки, азитромицин по 500 мг трое суток, кларитромицин СР 1000 мг 1 раз сутки, кларитромицин 500 мг 2 раза в сутки, амоксициллин + клавулановая кислота 625 мг 2 раза в сутки, цефуроксим 750 мг 2 раза в сутки.
Снятию симптомов ХОБЛ также помогают глюкокортикостероиды, которые также вводят ингаляционно (беклометазона дипропионат, флутиказона пропионат). Если ХОБЛ протекает стабильно, то назначение системных глюкокортикостероидов не показано.
Традиционные отхаркивающие и муколитические средства дают слабый положительный эффект у пациентов с ХОБЛ.
У тяжёлых пациентов с парциальным давлением кислорода (рО2) 55 мм рт. ст. и менее в покое показана кислородотерапия.
Прогноз. Профилактика
На прогноз заболевания влияет стадия ХОБЛ и число повторных обострений. При этом любое обострение негативно сказывается на общем течении процесса, поэтому крайне желательна как можно более ранняя диагностика ХОБЛ. Лечение любого обострения ХОБЛ следует начинать максимально рано. Важно также полноценная терапия обострения, ни в коем случае не допустимо переносить его «на ногах».
Зачастую люди решаются обратиться к врачу за медицинской помощью, начиная со II среднетяжелой стадии. При III стадии болезнь начинает оказывать довольно сильное влияние на пациента, симптомы становятся более выраженным (нарастание одышки и частые обострения). На IV стадии происходит заметное ухудшение качества жизни, каждое обострение становится угрозой для жизни. Течение болезни становится инвалидизирующим. Эта стадия сопровождается дыхательной недостаточностью, не исключено развитие лёгочного сердца.
На прогноз заболевания влияет соблюдение больным медицинских рекомендаций, приверженность лечению и здоровому образу жизни. Продолжение курения способствует прогрессированию заболевания. Отказ от курения приводит к замедлению прогрессирования заболевания и замедлению снижения ОФВ1. В связи с тем, что заболевание имеет прогрессирующее течение, многие пациенты вынуждены принимать лекарственные средства пожизненно, многим требуются постепенно возрастающие дозы и дополнительные средства в период обострений.
Наилучшими средствами профилактики ХОБЛ являются: здоровый образ жизни, включающий полноценное питание, закаливание организма, разумную физическую активность, и исключение воздействия вредных факторов. Отказ от курения - абсолютное условие профилактики обострения ХОБЛ. Имеющиеся производственные вредности, при постановке диагноза ХОБЛ — достаточный повод для смены места работы. Профилактическими мерами также являются избегание переохлаждений и ограничение контактов с заболевшими ОРВИ.
С целью профилактики обострений пациентам с ХОБЛ показана ежегодная противогриппозная вакцинация. Людям с ХОБЛ в возрасте 65 лет и старше и пациентам при ОФВ1 < 40% показана вакцинация поливалентной пневмококковой вакциной.
Хронические неспецифические заболевания легких ( ХНЗЛ )
Хронические неспецифические заболевания легких - это различные в этиологическом и патоморфологическом отношении болезни дыхательной системы, протекающие с постоянным продуктивным кашлем и диспноэ вследствие преимущественного поражения бронхов или паренхимы. Включают в себя такие нозологически самостоятельные формы, как хронический бронхит, БЭБ, бронхиальную астму, эмфизему легких, пневмосклероз, хроническую пневмонию. ХНЗЛ диагностируются по результатам спирографии, рентгеновского и эндоскопического обследования. Методы лечения ХНЗЛ могут включать фармакотерапию, бронхоскопическую санацию, физиотерапию, ЛФК; при стойких морфологических изменениях - хирургическое лечение.
МКБ-10
Общие сведения
Группа хронических неспецифических заболеваний легких (ХНЗЛ) объединяет болезни органов дыхания, имеющие различные причины и механизмы развития, но сходные клинические проявления и морфофункциональные нарушения. Показатели заболеваемости ХНЗЛ в регионах России варьируют от 12 до 29 случаев на 1000 населения.
Показатель ХНЗЛ увеличивается с возрастом и достигает своего пика в возрастной группе 40-60 лет. Среди пациентов большинство составляют мужчины. В структуре ХНЗЛ преобладает хронический бронхит (около 60%), бронхиальная астма (~35%), бронхоэктазы (около 4%), на остальные болезни приходится менее 1%.
Причины ХНЗЛ
Основными факторами, определяющими частоту заболеваемости населения хроническими неспецифическими заболеваниями легких, являются высокий уровень загрязненности воздушной среды, профессионально-производственные вредности, острые инфекционные заболевания дыхательных путей, негативные привычки. Более высокие эпидемиологические показатели по ХНЗЛ отмечаются в индустриальных городах, где в атмосферном воздухе регистрируется содержание поллютантов (оксидов азота, диоксида серы, диоксида углерода, пыли, взвешенных частиц и др.), превышающее ПДК в 3-5 раз.
Основной профессиональный контингент среди пациентов с ХНЗЛ составляют лица, подвергающиеся сквознякам, воздействию загазованности, запыленности, раздражающих запахов на рабочем месте. Многочисленные исследования подтверждают связь между частотой развития ХНЗЛ и длительным курением (свыше 10 лет). Преморбидными состояниями для клинически выраженных форм ХНЗЛ выступают частые и затяжные ОРВИ, повторные острые бронхиты и пневмонии, хронические заболевания верхних дыхательных путей, аллергические заболевания, иммунные нарушения.
Патогенез
В основе морфогенеза различных хронических неспецифических заболеваний легких лежит один из трех механизмов: бронхитогенный, пневмониогенный и пневмонитогенный. Бронхитогенный путь развития ХНЗЛ связан с нарушением бронхиальной проходимости и дренажной функции бронхов. По такому механизму развиваются заболевания с обструктивным компонентом: хронический бронхит, БЭБ, бронхиальная астма и эмфизема легких. Пневмониогенный механизм лежит в основе формирования хронической пневмонии и хронического абсцесса легкого, которые являются осложнениями бронхопневмонии или крупозной пневмонии. При этих заболеваниях выражен рестриктивный компонент. Пневмонитогенный путь определяет развитие интерстициальных заболеваний легких.
Исходом любого из названных морфогенетических механизмов ХНЗЛ служит развитие пневмосклероза (пневмофиброза, пневмоцирроза), легочной гипертензии, легочного сердца и сердечно-легочной недостаточности. Хронические неспецифические заболевания легких рассматриваются как фактор риска развития туберкулеза легких, рака легкого.
Классификация
Впервые это понятие "ХНЗЛ" было введено в обращение на международном симпозиуме пульмонологов, состоявшемся в 1959 г. в Лондоне. Тогда в группу ХНЗЛ были включены три нозологии:
Спустя три года на научной конференции в Москве этот список бы дополнен еще тремя заболеваниями:
Специфические поражения легких (туберкулез), профессиональные болезни (пневмокониозы) и бронхопульмональный рак в эту группу включены не были.
В современной пульмонологии вопросы классификации хронических неспецифических заболеваний легких остаются дискуссионными. Так, ряд авторов дополнительно относят к ХНЗЛ интерстициальные болезни легких. Другие возражают, что самостоятельными нозологиями из ХНЗЛ являются лишь хр. бронхит, эмфизема и бронхиальная астма; остальные же (пневмосклероз, хр. пневмония, бронхоэктазы) носят синдромальный характер и должны рассматриваться как осложнения основных, самостоятельных форм. Существование хронической пневмонии также признается не всеми исследователями.
Основные формы ХНЗЛ
Хронический бронхит
Как и другие хронические неспецифические заболевания легких, часто является следствием затяжного течения острого бронхита вирусной этиологии (развившегося на фоне гриппа, кори, аденовирусной или РС-инфекции) или бактериального генеза (вызванного длительной персистенцией в бронхах гемофильной палочки, пневмококка и др.). Может развиваться в результате продолжительного воздействия на воздухоносные пути химических и физических факторов (курения, запыленности воздуха, загрязнения промышленными отходами).
По распространенности может быть локальным или диффузным; по типу воспаления - катаральным или слизисто-гнойным; по наличию/отсутствию бронхиальной обструкции - обструктивным и необструктивным; по характеру морфологических изменений в бронхах - атрофическим, полипозным, деформирующим. Клиническими критериями хронического бронхита служат 2-3 обострения воспалительного процесса в год на протяжении 2-х лет с ежегодной продолжительностью не менее 3-х месяцев. Больных беспокоит постоянный кашель с мокротой. Во время обострений кашель усиливается, мокрота становится гнойной, присоединяется субфебрильная температура, потливость. Исходами и осложнениями хронического бронхита могут становиться хроническая пневмония, ателектаз легкого, эмфизема, пневмофиброз.
Бронхиальная астма
Является второй по частоте формой хронических неспецифических заболеваний легких. Характеризуется гиперреактивностью бронхиального дерева, приводящей к гиперсекреции бронхиальной слизи, отеку и пароксизмальному спазму воздухоносных путей. К основным клиническим типам относятся неатопическая, атопическая, смешанная, аспирин-индуцированная, профессиональная БА.
Клинически БА любого генеза проявляется повторяющимися приступами экспираторной одышки. В их развитии выделяют 3 периода: предвестников, удушья и обратного развития. Предвестниками, сигнализирующими о приближающемся приступе БА, могут служить покашливание, слизистые выделения из носа, явления конъюнктивита, двигательное беспокойство. Во время приступа удушья появляется свистящее дыхание, резкая одышка с удлиненным выдохом, диффузный цианоз, непродуктивный кашель. Больные принимают вынужденное вертикальное положение с приподнятым плечевым поясом. При тяжелом приступе смерть больного может наступить от дыхательной недостаточности. В период обратного развития приступа при кашле начинает отделяться мокрота, уменьшается количество хрипов, дыхание становится свободным, исчезает одышка.
Между приступами состояние больных БА вполне удовлетворительное. При длительном анамнезе хронического неспецифического заболевания легких развивается обструктивная эмфизема, легочное сердце, легочно-сердечная недостаточность.
Хроническая обструктивная эмфизема легких
Представляет собой хроническое неспецифическое заболевание легких, морфологической основой которого выступает стойкое расширение просвета респираторных бронхиол и альвеол в результате хронической обструкции воздухоносных путей на фоне хронического бронхита и облитерирующего бронхиолита. Легкие приобретают повышенную воздушность, становятся перераздутыми, увеличенными в размерах.
Клинические проявления эмфиземы обусловлены резким сокращением площади газообмена и нарушением легочной вентиляции. Симптоматика нарастает постепенно, по мере распространения патологических изменений на большую площадь легочной ткани. Беспокоит прогрессирующая одышка, кашель со скудной слизистой мокротой, похудание. Обращает внимание бочкообразное расширение грудной клетки, синюшность кожи, утолщение ногтевых фаланг пальцев рук по типу барабанных палочек. При эмфиземе часты инфекционные осложнения, легочные кровотечения, пневмоторакс. Причиной смерти становится тяжелая дыхательная недостаточность.
Бронхоэктатическая болезнь
Морфологическим субстратом настоящей формы хронических неспецифических заболеваний легких служат мешковидные, цилиндрические или веретенообразные расширения бронхов. Бронхоэктазы могут носить локальный или диффузный характер, врожденное или приобретенное происхождение. Врожденные бронхоэктазы обусловлены нарушениями развития бронхиального дерева в пренатальном и постнатальном периодах (в результате внутриутробных инфекций, при синдроме Зиверта-Картагенера, муковисцидозе и др.). Приобретенные бронхоэктазы могут формироваться на фоне рецидивирующих бронхопневмоний, хр.бронхита, длительного нахождения инородного тела в бронхах.
Основные респираторные симптомы включают постоянный кашель, выделение желто-зеленой мокроты с запахом, иногда кровохарканье. Обострения протекают по типу обострений хронического гнойного бронхита. Внелегочный симптомокомплекс при бронхоэктатической болезни представлен деформацией пальцев в виде барабанных палочек и ногтей в форме часовых стекол, «теплым» цианозом. Осложнениями хронического неспецифического заболевания легких может стать легочное кровотечение, абсцесс легкого, сердечно-легочная недостаточность, амилоидоз, гнойный менингит, сепсис. Каждое из этих состояний представляет потенциальную опасность для жизни пациента с ХНЗЛ.
Хроническая пневмония
Патоморфологические изменения при хронической пневмонии сочетают воспалительный компонент, карнификацию, хр.бронхит, бронхоэктазы, хронические абсцессы, пневмофиброз, поэтому в настоящее время данное хроническое неспецифическое заболевание легких как самостоятельная нозология признается не всеми авторами. Каждое обострение хр.пневмонии приводит к появлению новых очагов воспаления в легочной ткани и увеличению площади склеротических изменений.
К постоянным симптомам, сопровождающим течение хронической пневмонии, следует отнести кашель с отделением мокроты (слизисто-гнойной в фазе ремиссии и гнойной в фазе обострения) и стойкие хрипы в легких. В остром периоде повышается температура тела, возникают боли в груди в проекции инфильтрата, дыхательная недостаточность. Заболевание может осложняться легочно-сердечной недостаточностью, абсцедированием, эмпиемой плевры, гангреной легких и др.
Пневмосклероз
Хроническое неспецифическое заболевание легких, протекающее с замещением функционирующей паренхимы соединительной тканью, носит название пневмосклероза. Является следствием воспалительно-дистрофических процессов, приводит к сморщиванию, безвоздушности и уплотнению легочной ткани. Часто развивается в исходе хр.бронхита, БЭБ, хр.пневмонии, ХОБЛ, пневмоконикозов, плевритов, фиброзирующего альвеолита, туберкулеза и мн. др. По распространенности изменений различают локальный (очаговый) и диффузный пневмосклероз. По степени выраженности разрастания соединительной ткани выделяют три стадии патологического процесса - пневмофиброз, пневмосклероз, пневмоцирроз.
Проявляется как признаками причинно значимого заболевания, так и признаками дыхательной недостаточности (одышкой, кашлем, синюшным оттенком кожи, «пальцами Гиппократа»). В стадии цирроза легкого резко выражена деформация грудной клетки, отмечается атрофия грудных мышц. Больной ослаблен, быстро устает, теряет в массе. Течение основного заболевания ведет к прогрессированию пневмосклероза, а пневмосклероз утяжеляет основную патологию.
Диагностика
Диагноз различных форм хронических неспецифических заболеваний легких устанавливается пульмонологом с учетом особенностей клинического течения патологии и результатов инструментальной и лабораторной диагностики.
- Лучевая диагностика. Для подтверждения характера морфологических изменений проводится обзорная рентгенография легких, которая при необходимости дополняется линейной томографией или КТ грудной клетки.
- Визуализация бронхов. С целью выявления структурных изменений в бронхиальном дереве выполняется бронхоскопия (при необходимости с забором мокроты или биопсией), бронхография.
- Анализы. При помощи анализа мокроты и смыва с бронхов (микроскопического и микробиологического) можно уточнить активность воспалительного процесса в бронхах и причину его возникновения.
- Спирометрия. Оценить функциональные резервы легких при хронических неспецифических заболеваниях помогает исследование ФВД.
- Кардиодиагностика. Выявить признаки гипертрофии правого желудочка сердца возможно путем электрокардиографии и ЭхоКГ.
Лечение ХНЗЛ
Лечение хронических неспецифических заболеваний легких зависит от этиологических факторов, патогенетических механизмов, степени морфофункциональных изменений, остроты процесса. Однако можно выделить некоторые общие подходы к лечению различных самостоятельных форм ХНЗЛ.
Консервативная терапия
С целью купирования инфекционно-воспалительных процессов в бронхах и легких подбираются противомикробные препараты с учетом чувствительности микрофлоры. Назначаются бронхолитические, отхаркивающие и секретолитические средства. С целью санации бронхиального дерева осуществляется бронхоальвеолярный лаваж. В этом периоде широко используются постуральный дренаж, вибромассаж, СВЧ и УФО на грудную клетку. Во время приступов затруднения дыхания рекомендуются бронходилататоры, оксигенотерапия.
Вне обострения показано диспансерное наблюдение пульмонолога, лечение в санатории, ЛФК, спелеотерапия, аэрофитотерапия, прием растительных адаптогенов и иммуномодуляторов. С десенсибилизирующей и противовоспалительной целью могут назначаться глюкокортикостеродиды. Для адекватного контроля над течением БА подбирается базисная терапия.
Хирургическое лечение
Вопрос о хирургической тактике при хронических неспецифических заболеваниях легких ставится в случае развития стойких локальных морфологических изменений легких или бронхов. Чаще всего прибегают к резекции пораженного участка легкого либо пневмонэктомии. При двухстороннем диффузном пневмосклерозе может быть показана трансплантация легких.
Читайте также:
