Пример интрамурального инфаркта миокарда. Пример инфаркта без зубца Q
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый - охватывает менее половины толщины стенки; крупноочаговый - больше ½; трансмуральный - поражение проходит сквозь все слои миокарда.
Признаки патологии на пленке
Электрокардиография на сегодня − наиболее важный и доступный метод диагностики инфаркта миокарда. Делают исследование с помощью электрокардиографа − аппарата, который трансформирует сигналы, полученные от работающего сердца, и превращает их в кривую линию на пленке. Запись расшифровывает врач, сформировав предварительное заключение.
К общим диагностическим критериям ЭКГ при инфаркте миокарда относят:
Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор - прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
Раньше выделяли четыре стадии ИМ:
- острейшая;
- острая;
- подострая;
- рубцевания.
В последних классификациях первая стадия носит название острого коронарного синдрома (ОКС).
- Увеличение высоты зубца Т (высокий и заостренный).
- Смещение ST вверх (элевация) или вниз (депрессия) от изолинии.
- Слияние ST и T.
- Патологический зубец Q или QS.
- Уменьшение зубца R.
- Смещение ST ближе к изолинии.
- Формируется T (в основном отрицательный, «коронарный Т»).
- Патологический зубец Q или QS.
- ST на изолинии.
- Уменьшение глубины T, который прежде был отрицательным.
- Патологический зубец Q или QS сохраняется.
- ST на изолинии.
- Т бывает: отрицательным, изоэлектрическим, слабоположительным.
К свойствам первых трех стадий относятся реципрокные изменения - при сравнении, в отведениях, противоположных патологическому процессу, наблюдают обратные ему отклонения (элевация вместо депрессии, положительный Т взамен отрицательного).
Фото с расшифровкой

Рис. 1. Острый коронарный синдром.

Рис. 2. Острый коронарный синдром-2.
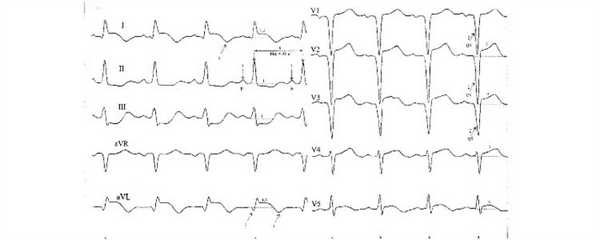
Рис 3. Острый инфаркт миокарда.
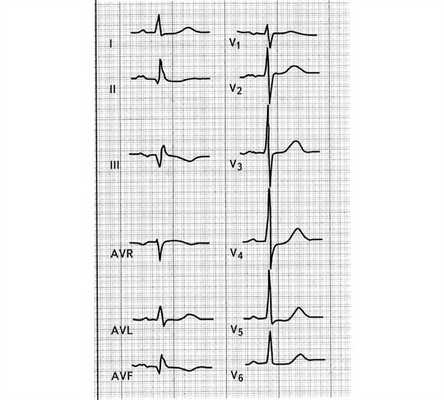
Рис. 4. Подострый инфаркт миокарда.

Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І - левый желудочек (ЛЖ) спереди и сбоку;
- ІІ - подтверждает І или ІІІ-отведение;
- ІІІ - диафрагмальная поверхность, сзади;
- aVL - боковая стенка ЛЖ;
- aVF - та же, что и ІІІ;
- V1, V2 - межжелудочковая перегородка;
- V3 - передняя стенка;
- V4 - верхушка;
- V5, V6 - ЛЖ сбоку;
- V7, V8, V9 - ЛЖ сзади.
Отведение по Небу:
- A - передняя стенка ЛЖ;
- I - нижнебоковая стенка;
- D - сбоку и сзади;
- V3R, V4R - правый желудочек (ПЖ).
- патологический Q, QS, QR;
- ST выше изолинии;
- T «коронарный»;
- R не увеличивается в правых грудных.
- зубец R уменьшается;
- остальные признаки, как при ИМ МЖП.
- аналогичны ИМ-верхушки, только есть еще и в V3, I и А по Небу;
- противоположные отклонения в ІІІ, aVF.
- характерные для инфаркта изменения в І, ІІ, aVL, V3 - V6, A и I по Небу;
- реципрокные изменения в ІІІ, aVF и D по Небу.
- отклонения в І, aVL;
- реципрокные изменения в V1, V2, реже в ІІІ, aVF;
- прямые особенности ИМ в дополнительных грудных.
- отклонения в V5 - V6, І, ІІ, aVL и І по Небу;
- противоположные изменения в V1 - V2.
- отклонения только в aVL.
- отклонения в ІІ, ІІІ, aVF и D по Небу;
- реципрокные изменения в І, aVL, V1 - V3.
- отклонения в ІІ, ІІІ, aVF, V5 - V6;
- противоположные изменения в V1 - V3.
- только в V3R - V4R, иногда V5R - V6R.
- PQ выше изолинии во II, III, aVF, V1 - V2 (чаще при инфаркте правого);
- PQ снижен во II, III или поднят в I, aVL, V5 - V6 (при ИМ левого предсердия).
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.
Рис. 6. Переднеперегородочный ИМ.

Рис. 7. ИМ с переходом на верхушку сердца.
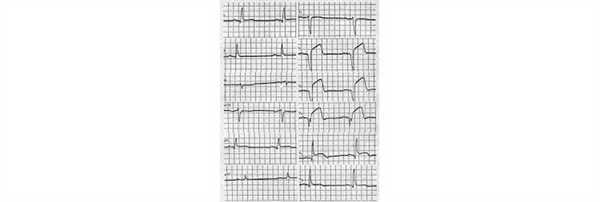
Рис. 8. ИМ передней стенки ЛЖ.
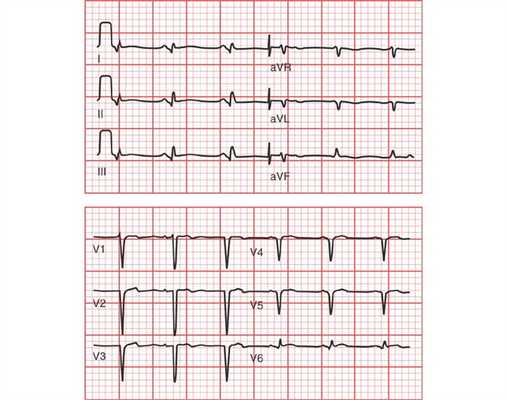
Рис. 9. Переднебоковой ИМ.
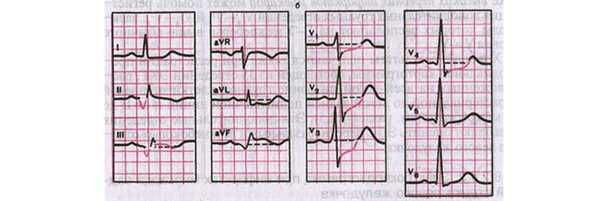
Рис. 10. Заднедиафрагмальный ИМ.
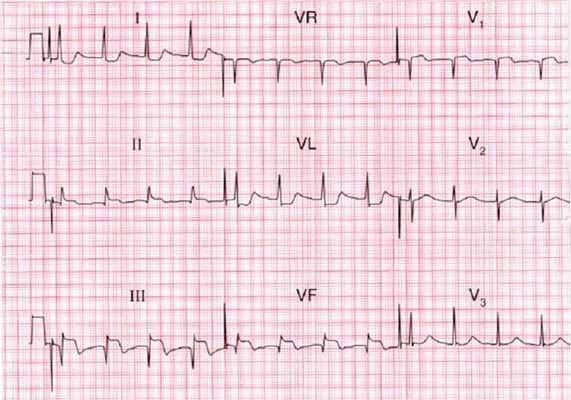
Рис. 11. Инфаркт ПЖ.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Для подготовки материала использовались следующие источники информации.
Инфаркт миокарда без зубца Q - распознавание и лечение этой уникальной и многоликой разновидности заболевания
В 1996 году сердечная патология была ответственна за большее число смертей, чем церебро-васкулярные нарушения, рак легкого, рак молочной железы и СПИД вместе взятые [1]. Острый коронарный синдром включает целый спектр сердечных приступов - от нестабильной стенокардии до инфаркта миокарда. Инфаркт миокарда без зубцов Q характеризуется коронарными симптомами, повышением уровня сердечных ферментов и ишемическими изменениями, выявляемыми при электрокардиографии (ЭКГ), без развития зубцов Q (табл. 1).
Инфаркт миокарда без зубцов Q не настолько обширен и не столь часто вызывает смерть в больнице, по сравнению с инфарктами миокарда с зубцами Q, но зато он чаще вызывает нестабильность миокарда, что ведет к повышению частоты повторных инфарктов и рекуррентной стенокардии.
Частота инфаркта миокарда без зубцов Q за последние 10 лет повысилась, теперь его доля составляет 50% от всех острых инфарктов миокарда. А некоторые недавние выкладки показывают, что >71% острых инфарктов миокарда - инфаркты без зубцов Q [2]. Среди объяснений этого повышения - более раннее выявление инфаркта путем измерения уровня специфических сердечных ферментов; ускоренные методы лечения, в том числе тромболитическая терапия и чрескожная внутрипросветная коронарная ангиопластика; кроме того, повысилась осведомленность населения о ранних тревожных симптомах.
Механизмы и распределение повреждений
Острые сердечные приступы варьируют от мелкого повреждения бляшки и лабильности следующего за этим тромбоза - до тяжелого разрыва бляшки и массивных фиксированных тромботических масс [3]. Наиболее подвержены разрыву эксцентрически расположенные бляшки, а также бляшки с массивной липидной сердцевиной, покрытой фиброзным слоем различной толщины. Эти бляшки становятся нестабильными и разрываются, когда они подвергаются воздействию внешних сил, в их числе - обыкновенный стресс, артериальный спазм, аггрегация тромбоцитов и активность белков гемостаза. Когда бляшка разрывается, происходит кровоизлияние в стенку сосуда, причем эритроциты входят в липидное депо. В ответ на это возникает тромботическая реакция в просвете сосуда.
Несколько показателей помогают отличить инфаркт без зубцов Q от инфаркта с зубцом Q и от нестабильной стенокардии: характеристики тромбообразования, время разрешения тромба и наличие, либо отсутствие коллатеральных сосудов. Эти факторы влияют на распространенность некроза, на объем резидуально-нестабильного миокарда и на ограничение функции левого желудочка. По сравнению с инфарктами с зубцом Q, инфаркты без зубца Q обычно имеют меньшую площадь, меньшую пиковую концентрацию креатин-киназы, большее число функционирующих артерий в зоне инфаркта и более обширные участки жизнеспособного, но потенциально нестабильного миокарда в зоне инфаркта. По сравнению с нестабильной стенокардией, при инфаркте без зубцов Q отмечается более выраженная окклюзия артерий, что приводит к снижению кровотока и некрозу миокарда.
Диагностика
Диагностика инфаркта без зубца Q обычно основывается на совокупности анамнеза больного, данных ЭКГ и лабораторных данных.
Клиническая картина
Картина болезни указывает на инфаркт без зубца Q, когда имеется сочетание продолжительной боли в груди, вегетативных симптомов и снижения сегмента ST [4]. Симптоматика напоминает другие коронарные синдромы и варьирует от неприятного ощущения в груди или в эпигастрии до сильной боли за грудиной. Аналогично, сопутствующие симптомы те же, что и при инфаркте с зубцами Q, а именно, - тошнота, рвота, одышка, общее беспокойство и синкопальные эпизоды. Пациенты со сглаженным зубцом Q или без такового имеют относительно небольшую зону инфаркта с меньшим объемом некроза миокарда, отсюда - меньшая частота гипотонии и тяжелой левожелудочковой недостаточности [5]. А вот при инфаркте с зубцами Q выше частота застойной сердечной недостаточности и кардиогенного шока уже при обращении больного за помощью.
Данные ЭКГ
У пациентов на ранних фазах инфаркта с зубцами Q обычно отмечается подъем волн Т или поднятие сегмента ST, который переходит в выраженные зубцы Q в течение нескольких часов - нескольких дней. Пациенты, обращающиеся за помощью с инфарктом без зубца Q часто имеют неспецифические изменения на ЭКГ, в том числе - поднятие сегмента ST и инверсию воли Т [5]. Следует отметить, что некоторые больные, поступающие с трансмуральным инфарктом, не имеют поднятия интервала ST, кроме того, иногда у больных с первоначальным подозрением на инфаркт без зубцов Q эти зубцы затем все же появляются - иногда спустя 3 дня после поступления. Поэтому до того, как причислять сердечный приступ к инфарктам без зубца Q, следует убедиться, чтобы имелась ЭКГ, по меньшей мере, 3-х дневной давности.
Таблица 1. Характеристики острых коронарных синдромов.
| Синдром | Жалобы | Концентрации ферментов | Изменения ЭКГ |
| Нестабильная стенокардия | Есть | Нормальные | Снижение сегмента ST Инверсия волны Т |
| Инфаркт миокарда без зубца Q | Есть | Повышены | Снижение сегмента ST Поднятие сегмента ST Инверсия волны Т Сверх-острые волны Т |
| Инфаркт миокарда с зубцом Q | Есть | Повышены | Поднятие сегмента ST Сверх-острые волны Т Волны Q |
Инфаркт без зубца Q связан с меньшим объемом некроза, с более низкой концентрацией креатин-киназы, с большим числом потенциально работающих артерий и с большим объемом нестабильного миокарда, чем инфаркт с зубцами Q
Прогноз у пациентов после острого инфаркта миокарда зависит, в значительной степени, от размеров инфаркта, от функционирования левого желудочка и от наличия, либо отсутствия желудочковых аритмий [6]. Ретроспективный анализ 1869 пациентов, поступавших на лечение по поводу острого инфаркта миокарда [6] показал, что у пациентов без зубца Q болевой синдром был сильнее (как на госпитальном этапе, так и при последующем наблюдении), чем у пациентов с зубцами Q при инфаркте. Кроме того, пациенты с инфарктом без зубца Q имеют гораздо меньшую выживаемость спустя 1 год, хотя их больничная смертность была несколько меньшей, чем у других больных.
Анализ по подгруппам в Исследовании по тромбо-лизису при инфаркте миокарда - II (ТIМI II) [7] включал оценку прогноза после тромболитической терапии. Оценивались изменения на ЭКГ, особенности поражений, выявляемых при ангиографии, функция левого желудочка и смертность у пациентов с инфарктами, при этом сравнивались результаты у пациентов с зубцом Q и без такового. Различия между этими 2-мя группами до проведения лечения включали различную картину на ЭКГ и более выраженные симптомы стенокардии за неделю до инфаркта, если при инфаркте нет зубца Q. В группе без зубца Q после тромболитической терапии с большей частотой отмечалось возвращение сегментов ST к норме, что указывает на успешную реперфузию артерий, затронутых инфарктом. Тем не менее, ангиографически не выявлено существенных различий между двумя группами по числу коллатеральных сосудов и по числу пациентов со степенью стеноза более 60%. При инфаркте без зубца Q у большего числа пациентов степень сохранности кровотока по артерии, затронутой инфарктом соответствовала уровню 3 по ТIМI (этот уровень соответствует норме). У больных с отсутствием зубца Q при инфаркте миокарда отмечались более благоприятные показатели фракций выброса при неинвазивном обследовании перед выпиской, у них существенно больше было фракций выброса, превышающих 55%. Что касается клинической картины, то при инфаркте без зубцов Q меньше было случаев застойной сердечной недостаточности, развившейся за время госпитализации. Показатели однолетней выживаемости и частоты повторных инфарктов были схожими в обеих группах, хотя в группе с инфарктами без зубца Q имелась тенденция к увеличению числа повторных инфарктов. Анализ по критерию инвазивности-не-инвазивности лечебных мероприятий не выявил существенной разницы клинических исходов.
Лечение
Лечение инфаркта без зубца Q включает экстренные мероприятия в отделении скорой помощи, а также постинфарктное лечение, направленное на уменьшение риска осложнений. Оценка вероятности возможных осложнений помогает направлять лечение.
Экстренное лечение
Как всегда при остром коронарном синдроме пациент подключается к непрерывному кардиальному монитору, и применяется, дополнительно, кислород, аспирин, нитроглицерин и антитромботическая терапия. Поднятие сегмента ST, в сочетании с соответствующей клиникой, должно быть расценено как показание к реперфузии с применением либо тромболитической терапии, либо немедленной ангиопластики, причем выбор между этими двумя методами необходимо сделать как можно скорее.
Ввиду того, что волны Q могут появиться лишь спустя 3 дня после поступления больного, необходимо проводить ЭКГ-исследования в течение минимум 3-х дней, и лишь после этого можно сделать заключение об инфаркте миокарда без зубца Q
Кислород. Ввиду того, что кислород мало токсичен и заметно улучшает самочувствие пациентов, терапию кислородом не изучали путем контролируемых рандомизированных испытаний. Подача кислорода интраназальным путем показана всем больным с уровнем насыщения кислорода менее 90%. Даже если у пациента нормальное насыщение кислородом, применение О2 может быть, тем не менее, показанным, ввиду того, что даже при неосложненном инфаркте миокарда имеется субклиническая гипоксемия.
Аспирин. Аспирин следует давать всем больным, которые поступают с подозрением на инфаркт миокарда. Эта рекомендация основана, прежде всего на результатах Второй международной программы исследований по выживанию при инфаркте [8], при проведении которой пациенты в ходе рандомизации распределялись по группам с разным лечением: назначалось комбинированное лечение с аспирином, со стрептокиназой, с обоими этими препаратами или без этих препаратов. Использование 160 мг аспирина (имеется в виду дневная доза, - прим. перев.) приводило к сокращению смертности от инфаркта на 21%, по сравнению с плацебо. При использовании аспирина необходимо тщательно наблюдать больных на предмет возможных желудочно-кишечных осложнений.
Нитраты. В проспективном рандомизированном односторонне-слепом плацебо-контролируемом исследовании [9] было показано, что нитроглицерин эффективен в лечении острого инфаркта миокарда. Джудатт и Варника путем рандомизации распределяли 310 пациентов с острым инфарктом миокарда, поступавших в их клинику один за другим, в группу, в которой давался нитроглицерин, или в группу плацебо. Объем инфаркта, определявшийся по уровню креатинфосфокиназы, был на 27% меньше у пациентов, получавших нитроглицерин, расширение инфаркта у них отмечалось в 2 раза реже, а длительное динамическое наблюдение (через 29-68 мес, в среднем 43 мес) показало, что у них смертность существенно ниже, чем в группе плацебо.
Антитромботические препараты. Применение гепарина при инфаркте без зубца Q было основано на экстраполяции его свойств при других коронарных синдромах. В мета-анализе применения гепарина при нестабильной стенокардии [10] гепарин сокращал риск последующего инфаркта миокарда и риск смерти на 33%. Прямое сравнение гепарина с низким молекулярным весом и стандартного нефракционированного гепарина, вводимого внутривеино, показало, что еноксапарин-натрий (Lovenox) нисколько не хуже, а, очевидно, гораздо лучше, чем стандартный гепарин, по своей способности уменьшать риск постинфарктных явлений ишемии [11]. Таким образом, применение гепарина с низким молекулярным весом завоевывает широкое признание как полезная альтернатива нефракционированному гепарину.
Постинфарктное лечение
Постинфарктное лечение включает применение ингибиторов ангиотензин-превращающего фермента (angiotensin-converting enzyme) - АСЕ-ингибиторов, блокаторов кальциевых канальцев и бета-блокаторов.
АСЕ-ингибиторы. Применение АСЕ-ингибиторов при остром инфаркте миокарда хорошо изучено, однако не проводилось рандомизированных, двойных слепых, плацебо-контролируемых исследований их применения именно при инфаркте без зубца Q. Большинство исследований включало либо пациентов с обширными передне-стеночными инфарктами миокарда, либо пациентов со сниженной фракцией выброса [12, 13]. Согласно существующим представлениям, АСЕ-ингибиторы необходимо назначать сразу вслед за инфарктом миокарда, особенно у больных с риском застойной сердечной недостаточности (то есть у тех, у которых отмечается инфаркт передней стенки, или когда фракция выброса - <40%).
Ингибиторы кальциевых канальцев. Нет данных за эффективность блокаторов кальциевых канальцев у больных с левожелудочковой недостаточностью и при инфаркте с зубцом Q. Однако, при инфаркте без зубца Q или при нижних локализациях инфаркта без .дисфункции левого желудочка блокаторы кальциевых канальцев могут снизить риск повторных инфарктов. В 1986 г. группа исследователей изучала, насколько гидрохлорид дилтиазема может предотвращать повторный инфаркт [14]. В их исследование было включено 576 больных, которым рандомизированно назначали либо 90 мг дилтиазема каждые 6 часов per os, либо плацебо, - в течение 14 дней. При анализе результатов лечения первой важности оказалось, что в группе плацебо существенно выше частота повторного инфаркта и пост-инфарктной стенокардии. Таким образом, у больных с неосложнеиным инфарктом без зубца Q дилтиазем эффективен для предотвращения постинфарктной стенокардии и повторного инфаркта. Такие результаты, однако, не продемонстрированы для других блокаторов кальциевых канальцев.
Бета-блокаторы. Хотя широко признана польза бета-блокаторов при инфаркте с зубцом Q, не доказано, что они приносят пользу при инфаркте без зубца Q. По крайней мере, 3 отдельные исследования 17 оценивали эффект бета-блокаторов при остром инфаркте без зубца Q, и их результаты противоречивы. На основании ограниченных и противоречивых данных но применению бета-блокаторов при инфаркте миокарда без зубца Q, Американская коллегия по кардиологии отнесла бета-блокаторы в класс IIb практической применимости (полезность/эффективность относительно мало подтверждена данными/мнениями) для больных с инфарктом миокарда без зубца Q. Среди противопоказаний к применению этих веществ - тяжелая лево-желудочковая недостаточность, тяжелые обструктивные заболевания легких, брадикардия и гипотензия.
Бета-блокаторы полезны в лечении инфаркта с зубцами Q, но их польза при инфаркте без зубца Q не доказана
Исследование VANQWISH показывает, что в отсутствии индуцированной ишемии рутинное использование коронарной ангиографии не рекомендуется
Определение риска в период после перенесенного инфаркта миокарда без зубца Q имеет целью выявить пациентов с повышенным риском, которые являются кандидатами на реваскуляризацию. В наше время, когда большое внимание уделяется стоимости услуг, риск последующих ишемических приступов у пациентов со стабильным состоянием после инфаркта миокарда необходимо определять с помощью неинвазивиых методик, выявляющих резидуальную ишемию. Методики для оценки риска и для выбора постинфарктных мероприятий включают тесты с малой нагрузкой и тесты до возникновения симптоматики, стрессовую эхокардиографию, изотопные методы и катетеризацию сердца. Если исходные данные ЭКГ у пациента затрудняют интерпретацию стрессовой ЭКГ, или если больной не может выполнять диагностические упражнения, тогда следует провести изотопные или эхокардиографические исследования с применением соответствующих препаратов, в зависимости от опыта и возможности данной клиники. Инвазивное обследование стоит ограничить больными со спонтанной ишемией, с персистирующей нестабильностью гемодинамики или с данными об индуцируемой ишемии при неинвазивных тестах.
Инвазивная или консервативная терапия?
Программа исследований ТIМI IIIВ [18] охватила 1473 пациента с острым инфарктом миокарда, которых лечили тромболитиками или антикоагулянтами, причем им, по рандомизации, проводили либо консервативное лечение (ангиография применялась только когда предшествующая медикаментозная терапия не приносила успеха), либо инвазивное лечение (раннее применение ангиографии). Из общего числа чрескожных внутрипросветных ангиопластик, 96,1% были успешными. По истечении 6 нед, эти группы оказались схожими по частоте смертельных исходов, частоте инфаркта миокарда и по результатам упражнений до первых симптомов, то есть, но показателям первостепенной важности. Однако, дополнительные показатели, характеризующие результат лечения, а именно - продолжительность госпитализации и частота повторной госпитализации были существенно ниже в группе, получавшей инвазивную терапию.
Единственным рандомизированным исследованием, сравнивавшим ранние инвазивные и ранние консервативные стратегии у пациентов, поступающих по поводу инфаркта без зубца Q, было исследование Veterans Affairs Non-Q-Wave Infarction Strategies in Hospital (VANQWISH) - "Стратегии при инфарктах без зубца Q в больницах в рамках Помощи ветеранам" [19]. Инвазивный подход включал катетеризацию с последующим выбором между медикаментозной терапией и реваскуляризацией, - этот выбор был за врачом. Консервативный подход включал медикаментозное лечение, радиоизотопное исследование для оценки функции левого желудочка и тест - перед выпиской - на индуцируемую ишемию (это был либо тест на нагрузку с помощью бегущей дорожки, либо сканирование с дипиридамолом-таллием) для определения необходимости в реваскуляризации. Результаты лечения первостепенной важности (частота смертельных исходов, инфарктов миокарда) в группе с консервативным лечением были лучше как на момент выписки, так и спустя 1 мес и 1 г. В этой группе были ниже и показатели смертности от любых причин на всех этапах наблюдения в динамике. Такие данные, как нам представляется, указывают на то, что пациенты в стабильном состоянии после инфаркта миокарда без зубца Q не выигрывают от рутинного раннего применения инвазивных методик, которые увеличивают смертность и нетрудоспособность в течение первого года после инфаркта миокарда. Данное исследование показывает, что в отсутствие индуцированной ишемии не рекомендуется рутинное использование коронарной ангиографии с последующей реваскуляризацией.
Ингибиторы гликопротеина IIb/IIIa
Несколько обширных, рандомизированных, плацебо-контролируемых исследований показали клинический эффект ингибиторов гликопротеина IIb/IIIa у больных с острым инфарктом миокарда без зубца Q 22. Хотя эти вещества еще не применяются как стандартная терапия, их будущее, несомненно, является многообещающим. В ходе дальнейших исследований предстоит определить, имеют ли они долговременные положительные эффекты.
Заключение
Инфаркт миокарда без зубца Q - это особая патология сердца, со своим собственным перечнем прогностических показателей, с соответствующим набором диагностических методов и вариантов лечения. Лечение острых коронарных синдромов начинается с правильного определения риска и с отнесения больного к группе высокого или группе низкого риска. Нет абсолютно одинаковых случаев инфаркта миокарда, и инфаркт без зубца Q имеет особенно разнообразные проявления. Поэтому любой случай инфаркта миокарда без зубца Q нуждается в тщательном рассмотрении, больных необходимо обследовать активно (но не обязательно инвазивно) и лечить индивидуально. Обследование и лечение должно быть основано на тяжести инфаркта, на исходном состоянии функции левого желудочка, на учете сопутствующих заболеваний и наличия доступных методов лечения.
Литература
Q-инфаркт миокарда (или крупноочаговый) и его признаки на ЭКГ
Инфаркт миокарда - одно из самых опасных заболеваний сердечно-сосудистой системы, имеющее летальность до 35%. Я убежден в том, что статистические показатели можно заметно улучшить, если больные будут владеть простыми навыками распознавания признаков патологии и оказания первой помощи. Здесь я хочу рассказать о ведущих клинических симптомах болезни, диагностике и лечении. Эти знания однажды могут спасти жизнь.
Что это такое
Начнём с определения. Инфаркт миокарда представляет собой некроз сердечной мышцы, возникший в результате острого нарушения кровоснабжения органа. Главным фактором является длительность ишемии. Если боль, обусловленная недостатком питания сердца, превышает 15-20 минут, то необратимых изменений не избежать. В 99,9% случаев развивается инфаркт левого желудочка, так как именно он берёт на себя всю основную нагрузку.
По объёму вовлечённых тканей выделяют:
- крупноочаговый или инфаркт миокарда с зубцом q;
- мелкоочаговый или инфаркт миокарда без зубца q.
При наличии зубца Q на электрокардиограмме патологию называют Q-инфарктом миокарда.
Причины
В норме сердце получает кровь посредством коронарных сосудов.
Выделяют целый ряд факторов, из-за которых гемодинамика может быть нарушена:
- Атеросклеротическое поражение венечных артерий, питающих сердце. Кроме сужения просвета сосудов наблюдается изъязвление бляшек и наложение в данных очагах тромботических масс, которые ещё больше усугубляют ситуацию, приводя практически к полной окклюзии.
- Острый тромбоз артерий. Тромбы чаще всего образуются в венах нижних конечностей на фоне длительной гиподинамии или варикозной болезни.
- Длительный спазм коронарного русла, который возникает на фоне целого спектра патологий центральной нервной системы (черепно-мозговые травмы, систематические стрессы, невроза и т.п.)
Врачи так же выделяют целый ряд факторов риска, способствующих развитию сосудистой катастрофы:
- сахарный диабет;
- гипертоническая болезнь или симптоматическая артериальная гипертензия;
- вредные привычки (курение, злоупотребление алкоголем и наркотиками);
- ожирение (индекс массы тела выше 30);
- малоподвижный образ жизни;
- дислипидемия (повышение общего холестерина и ЛПНП);
- мужской пол;
- возраст более 45 лет.
Больше информации о факторах рисках и том, как с ними бороться, читайте по ссылке.
Я уверен, что у вас имеется минимум несколько подобных критериев. Если их вовремя не устранить (большинство из них корригируемые), то в будущем не избежать такого грозного осложнения, как инфаркт миокарда. Пожалуйста, не забывайте, что чем раньше начата профилактика, тем меньше риск развития серьезной патологии.
Классификация
Принципов систематики данного заболевания множество и они различаются в разных странах. Остановимся на основных типах, которые имеют практическое значение.
В зависимости от этапа развития некроза выделяют следующие стадии:
- Острейшая - до 6 часов от начала развития. Именно в этот период можно попытаться устранить причину окклюзии коронарных артерий, что приведёт к полному восстановлению жизнедеятельности кардиомиоцитов.
- Острая - от 6 часов до 2 недель.
- Подострая - от 14 дней до 2 месяцев.
- Период рубцевания. Продолжается до 5-10 лет, в ряде случаев может наблюдаться пожизненно.
Классификация заболевания по стадиям основана на ЭКГ-признаках. С тонкостями диагностики мы разберёмся позднее.
К сожалению, статистика показывает, что второй вариант встречается лишь в 20% случаев. При мелком очаге поражения функции миокарда практически не нарушаются, а вероятность развития фатальных осложнений (аневризма с тампонадой сердца, острая сердечная недостаточность) близка к нулю. Все больные быстро возвращаются к привычной жизни. Бывали случаи, когда они самостоятельно сбегали из отделения.
Клиническая картина
Симптоматика заболевания крайне разнообразная.
В продромальном периоде (несколько часов до сосудистого осложнения) больных может беспокоить:
- гипертонический криз;
- приступ нестабильной стенокардии (при наличии ИБС в анамнезе);
- эпизоды аритмий;
- изменение общего состояния (взволнованность, резкие головные боли, повышенная потливость).
Любые изменения состояния организма (особенно в возрасте от 45 лет и при наличии серьёзных сердечно-сосудистых заболеваний) должны насторожить. Всегда рекомендую своим больным в таких ситуациях бросить все дела, присесть или прилечь на кровать, а затем измерить артериальное давление и пульс. При наличии нарушений - принять соответствующие медикаменты, заранее рекомендованные лечащим врачом, или вызвать бригаду скорой помощи.
Типичная клиническая картина сходна практически у всех пациентов.
Болевой синдром носит интенсивный характер и всегда локализуется за грудиной. Может наблюдаться иррадиация в левое плечо и предплечье, лопатку. Реже развивается дискомфорт в горле и эпигастральной области.
Важный признак - длительность болей свыше 15 минут и полное или частичное отсутствие эффекта от приёма «Нитроглицерина». Если у вас наблюдаются подобные симптомы - срочно вызывайте скорую помощь. Ни в коем случае нельзя принимать анальгетики. Они могут смазать картину боли и обеспечить мнимое благополучие, при котором некроз будет продолжать бессимптомно прогрессировать.
Нарушение функций сердца
При q-образующем инфаркте миокарда могут иметь место признаки сердечной недостаточности со стороны малого (одышка до 40 дыхательных движений в минуту, малопродуктивный кашель с прожилками крови) или большого (отёки ног, бледность кожных покровов, акроцианоз, эпизоды потери сознания) кругов кровообращения.
В зоне некроза часто оказываются зоны проведения импульсов, которые обеспечивают сокращение и расслабление органа.
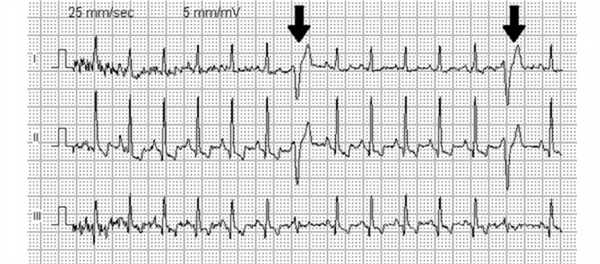
ЭКГ при инфаркте миокарда
При этом чаще всего наблюдаются:
- экстрасистолия; ;
- АВ-блокады любой степени; .
Практика показывает, что при развитии таких осложнений вероятность смертельного исхода возрастает в несколько раз, так как значительно нарушается местная и общая гемодинамика.
Большую опасность представляют собой атипичные формы инфаркта миокарда:
- - боли в верхних отделах живота, тошнота, рвота,вздутие. Признаки напоминают обострение гастрита или панкреатита.
- Астматическая. При таком варианте быстро нарастает одышка, напоминая симптоматику бронхиальной астмы.
- Безболевая. У больных имеется только слабость и различные проявления осложнений (изменение окраса кожных покровов, угнетение сознания). Типична для лиц с сахарным диабетом.
- Церебральная - головокружения, нарушения сознания, бред, галлюцинации.
- Периферическая. При данной форме боли в области сердца отсутствуют полностью, но могут наблюдаться в прочих участках тела: левый мизинец, нижняя челюсть, шейно-грудной отдел позвоночника.
- Отёчная. В течение нескольких минут нарастают отёки ног и внутренних полостей с развитием асцита, гепатомегалии.
При наличии патологий со стороны сердечно-сосудистой системы любое изменение поведения организма должно насторожить вас. Хоть частота развития подобных форм низкая (за последний год встречал около 20 таких больных, что составляет 1-2% от общего потока поступающих), не обращать внимания на них нельзя.
Диагностика
Ведущим методом распознавания заболевания является ЭКГ, который может быть выполнен после приезда скорой помощи.
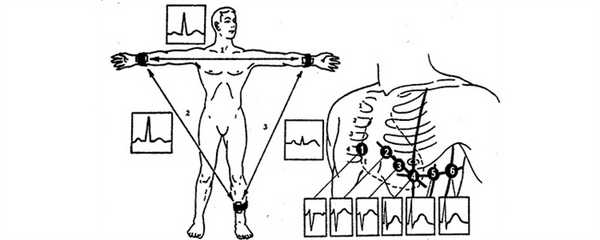
Точки наложения электродов при снятии электрокардиограммы
Изменения кривой отличаются в зависимости от стадии инфаркта миокарда.
Подъём сегмента ST, зубец Q остаётся положительным.
Появление патологического Q, уменьшение амплитуды зубца R, замедление подъёма сегмента ST по сравнению с предыдущей стадией. Tлибо сглажен (располагается на изолинии), либо отрицательный.
Подострый (время начала рубцовых изменений)
Зубец Q остаётся, ST приходит в нормативное расположение (на линии), T-резко отрицательный.
Наличие Q, зубец T постепенно возвращается на изолинию.
Совет специалиста
Сейчас существует множество электронных браслетов, которые кроме показа времени и подсчёта шагов позволяют регистрировать ЭКГ в нескольких отведениях (как правило, в двух). Точки приложения электродов представлены на фото.
Если вы хотите самостоятельно распознать инфаркт миокарда, то просто сравните, похожа ли линия на электрокардиограмме на кошачью спинку, где зубец R является головой кота, сегмент ST - спиной, а правая часть контура T - опущенным хвостом. Посмотрите на изображения. Всё крайне просто, не так ли? Q-инфаркт миокарда будет отличаться лишь наличием патологического зубца.
Большое значение имеет выявление локализации очага некроза. Его легко обнаружить, зарегистрировав вышеописанные изменения в определённых отведениях:
- боковая стенка - I, aVL,V5, V6;
- перегородка - V3;
- передняя область - I, V1 и V2;
- нижняя стенка - II,III, avF;
- верхушка - V
Попутно, при изучении электрокардиограммы, определяются различные нарушения ритма.
Следует отметить, что инфаркт без зубца q имеет некоторые отличия. Вольтаж (дистанция подъёма или опущения) элементов ЭКГ значительно менее выражены, а главный признак крупноочагового поражения (Q) отсутствует.
Лабораторная диагностика
Существуют и другие методы, подтверждающие наличие диагноза. К ним относят:
- Общий анализ крови (наблюдается лейкоцитоз, повышение СОЭ); - маркёр некроза поперечно-полосатой мускулатуры. Однако он так же будет положительным, при поражении любой скелетной мышцы.
Оба метода могут подтвердить наличие инфаркта миокарда лишь спустя 6-8 часов и выполняются на стационарном уровне после госпитализации больного.
Инструментальная диагностика
Обычно одними лабораторными тестами дело не ограничивается. Дополнительную помощь может оказать коронография - введение контрастного вещества в коронарные артерии, которое визуализируется на рентгенограмме. Метод позволяет оценить локализацию очага поражения, степень окклюзии, а так же принять решение относительно дальнейшего лечения.
Первая помощь
Если у Вас или ваших близких случилась подобная неприятная ситуация - не паникуйте.
Можно предпринять определённый ряд действий, которые помогут облегчить общее состояние:
- Вызвать бригаду скорой медицинской помощи.
- Уложить больного на кровать с приподнятым изголовьем или подложить под спину и шею подушки.
- Обнажить грудную клетку, открыть окна. Нужно как можно больше свежего воздуха.
- Каждые 5 минут давать под язык «Нитроглицерин» или «Нитроспрей». Важно обязательно контролировать давление перед новой дозой нитропрепаратов. Если оно ниже 100/60 мм. рт. ст. или близко к этим цифрам, то оказание медикаментозной помощи следует прекратить. Нужно так же следить за ЧСС, чтобы она не превышало 100 ударов/мин.
- Дать «Аспирин» в дозе 300 мг.
Ни в коем случае не следует употреблять обезболивающие средства и прочие медикаменты. Они могут исказить картину боли и привести к более тяжёлым последствиям.
Лечение
Если специалисты после осмотра и проведения ЭКГ установили диагноз: «Инфаркт миокарда», то они экстренно госпитализируют больного, оказывая неотложную помощь в медицинской карете:
- «Ацетилсалициловая кислота» 0,3, если она не была дана ранее;
- «Бисопролол» 0,0125;
- «Морфин» 1 мл 1% раствора - для купирования болевого синдрома;
- «Атропин» 0,1% 1 мл - при признаках гипотонии и брадикардии;
- «Клопидогрель» 0.3;
- «Гепарин» — 70 ЕД на каждый килограмм массы тела пациента, но не более 4 000 ЕД;
- кислородотерапия - при одышке или других признаках дыхательной недостаточности.
Больной доставляется в реанимационное отделение кардиохирургического стационара. Если с момента инфаркта прошло менее 6 часов - проводится системный или локальный тромболизис. На более поздних сроках - аорто-коронарное шунтирование или постановка стенка.
В больнице назначается симптоматическая терапия.
Методы лечения:
- Предупреждение развития аритмий. Используются b-блокаторы («Метопролол», «Атенолол», «Карведилол»), антагонисты кальциевых каналов («Верапамил», «Амиодарон», «Нифедепин»).
- Профилактика тромбоэмболических осложнений («Гепарин», «Ксарелто», «Клексан»).
- Обезболивание («Фентанил» и «Дроперидол»).
- Предотвращение повторной ишемии миокарда («Нитроглицерин», «Изосорбида динитрат»).
После выхода из реанимации (2-3 сутки) назначается строгая диета с уменьшением пищи по объёму и её калорийности. Исключаются острые, жареные, жирные блюда. Приёмы еды должны быть частыми - до 6-8 раз в день.
Личный опыт показал, что больные, которые не пытались купировать ангинозные боли самостоятельно, а срочно обратились за медицинской помощью, имеют более хорошие шансы на благоприятный исход. В 10% случаев наблюдается полное восстановление сердечной мышцы.
Клинический пример
Встречаются ситуации, когда клиническая картина инфаркта миокарда настолько слабо выражена, что больные не придают ей должного значения и не обращаются за помощью к специалистам.
Больная Д. 59 лет. Пришла ко мне на приём с жалобами на частые загрудинные боли, появление отёков ног и увеличение живота в объёме, одышку при ходьбе на маленькие дистанции.
При физикальном обследовании выявлено повышение артериального давления (165/105 мм.рт.ст.), акроцианоз, отёки ног и асцит. Выслушиваются влажные хрипы в лёгких (нижние отделы), акцент IIтона над аортой. Левая граница сердца смещена влево (на 2 см кнаружи от среднеключичной линии).
В ходе обследования был поставлен диагноз: «ИБС. Стабильная стенокардия напряжения. 3ФК. Состояние после инфаркта миокарда. ГБ 3 ст. АГ 2 ст. Р4. Н2б. ДЛЖ, микроальбуминурия».
Основополагающими методами диагностики были:
- ЭКГ (перегрузка правых отделов сердца, ГЛЖ, рубцовые изменения после ИМ);
- Эхо-КГ (гипокинезия передней и боковой стенки левого желудочка, ДЛЖ и ГЛЖ);
- ОАМ (микроальбуминурия - 0.03 г/л);
- обзорная рентгенография ОГК (застойные явления в лёгких, повышение КТИ).
Получается, что больная в прошлом (около 4-5 лет назад) перенесла инфаркт миокарда с поражением переднебокового отдела левого желудочка. Терапия назначена не была, участки сердца перестали адекватно работать, что привело к застою в малом и большом кругах кровообращения за счёт массивного ремоделирования миокарда. Рекомендованы препараты: «Эналаприл», «Гидрохлортиазид», «Нитроглицерин - при болях за грудиной», «Изосорбида динитрат», «Месидол», «Курантил». Подобная терапия замедлит патологические изменения и продлит жизнь пациентке.
Таким образом, патология представляет серьёзную проблему, способную забрать человеческую жизнь. При инфаркте миокарда, особенно подтверждённом обилием клинических признаков, следует срочно начать оказание первой помощи, предварительно вызвав бригаду врачей. Только уверенные действия и полное спокойствие дают надежду на успех.
Трансмуральный инфаркт миокарда
Трансмуральный инфаркт миокарда — это наиболее тяжелая форма некроза кардиальной мышцы, при которой поражаются все слои сердца. Проявляется выраженным болевым синдромом, беспокойным поведением, лихорадкой. Главный этиологический фактор состояния — атеросклероз. Выявление патологии производится с помощью электрокардиографии, лабораторных анализов крови, ангиографии с контрастом. Лечение включает в себя методы консервативной терапии, но приоритетным, наиболее эффективным является хирургическое вмешательство в виде коронарного стентирования, шунтирования, трансмиокардиальной лазерной реваскуляризации.
МКБ-10

Общие сведения
Трансмуральный инфаркт миокарда — одна из самых тяжелых, жизнеугрожающих патологий сердца, уже многие годы остающаяся ведущей причиной смерти больных с сердечно-сосудистыми заболеваниями. Госпитальная смертность достигает 10%, а в некоторых регионах России 15%. В течение года после интенсивной терапии умирает еще около 10%. Половина больных с тяжелой формой кардиального некроза погибает на догоспитальном этапе. Мужчины 40-60 лет болеют чаще женщин, пик заболеваемости отмечается после 50 лет. Основная группа пациентов — люди с сопутствующим сахарным диабетом, гиперлипидемией, отягощенным семейным анамнезом.
Подавляющее большинство случаев инфаркта миокарда является следствием окклюзии главного ствола или ветви коронарной артерии. Процесс сопровождается значительным ухудшением снабжения кровью сердечной мышцы. При увеличении нагрузки на кардиальную мышцу она начинает испытывать гипоксию, ее функции снижаются, что приводит к последующему некрозу. В рамках современной медицины выделяют несколько причин сужения просвета венечных сосудов:
- Атеросклероз. Ведущий фактор развития инфаркта, обнаруживаемый у 95% людей, умерших от крупноочаговых процессов. Частый признак — высокий уровень липидов крови. Перекрытие диаметра артерии более чем на 75% вызывает отмирание тканей.
- Тромбоз. Флотирующие образования в кровотоке могут попадать в коронарные сосуды двумя путями: из левого желудочка, в котором образуются в результате фибрилляции предсердий и клапанных патологий, либо при незакрытом овальном окне.
К факторам риска развития инфаркта относят отягощенную наследственность (сердечно-сосудистые заболевания у ближайших родственников), возраст старше 50 лет, многолетний стаж курения. Провоцировать отложение липидов в стенках сосудов может ожирение, недостаточная физическая активность. Группу риска составляют пациенты с установленной артериальной гипертензией, сахарным диабетом, системными заболеваниями (особенно васкулитами).
Патогенез
Трансмуральный инфаркт развивается вследствие нарушения кровоснабжения сердечной мышцы. Адекватность коронарного кровотока запросам миокарда определяется наполненностью венечных артерий, которое зависит от аортального давления и сосудистого сопротивления, насыщенности кислородом, колеблющейся в зависимости от нагрузки на сердце и частоты его сокращений, а также составом плазмы и форменных элементов, меняющемся при гипогидратации, анемиях, токсических отравлениях. Любое нарушение баланса приводит сначала к ишемии, затем к омертвлению кардиальных клеток.
Крупноочаговый характер патологии практически всегда находит отражение в интенсивном болевом синдроме. Это связано с массивным поражением кардиальной мышцы, активацией большого количества болевых рецепторов, значительным снижением ее функции. Массивный очаг некроза может стать причиной попадания в кровь большого количества продуктов распада (миоглобин, тропонины) с развитием системного воспалительного ответа — резорбционно-некротического синдрома.
Симптомы
Трансмуральный инфаркт миокарда обычно имеет выраженную клиническую картину. Наиболее характерным симптомом является интенсивная боль, способная иррадиировать в левую сторону тела — руку, шею, спину, челюсть. Кардиалгия при данной патологии напоминает хорошо знакомый пациентам с заболеваниями сердечно-сосудистой системы приступ стенокардии, но, в отличие от него, крайне сложно купируется, длится более 20 минут.
Применение нитроглицерина, оправданное в большинстве случаев, не дает должного эффекта даже после трех таблеток. Также малоэффективно изменение положения тела, подача свежего воздуха, холодное питье. Помимо боли пациенты могут ощущать головокружение, тошноту вплоть до рвоты. При выраженной сердечной недостаточности на фоне инфаркта появляется одышка, особенно выраженная у женщин. Поражение массивного участка миокарда приводит к нарушению проведения импульса, тахикардии, экстрасистолии, различным блокадам. К общим признакам относят холодный пот, угнетение сознания или эмоциональное возбуждение, выраженную слабость.
Ретроспективно диагностируется около 50% случаев патологии, особенно у пожилых людей или больных сахарным диабетом на фоне развившейся нейропатии, в состоянии после трансплантации сердца. В подобных случаях инфаркт начинается без боли в грудной клетке, поэтому второстепенные признаки приобретают ведущую роль. Нетипичная манифестация может включать в себя инсульт, острый психоз, расстройства пищеварения, периферические эмболии.
Осложнения
Трансмуральный инфаркт миокарда способен привести к целому ряду жизнеугрожающих состояний. Самое частое осложнение — нарушения ритма сердца вплоть до фибрилляции желудочков. Нередко наблюдается сердечная недостаточность, обычно - левожелудочковая, сопровождающаяся хрипами, сердечной астмой, отеком легких. Специфическим именно для массивного некроза сердечной мышцы является кардиогенный шок, для которого характерно критическое уменьшение сердечного выброса, падение давления.
К менее частым последствиям относят эмболии в системе легочной артерии, аневризму и разрыв стенки сердца с тампонадой. При затрагивании инфарктом сосочковых мышц может возникнуть недостаточность митрального клапана с острой кардиальной недостаточностью. Описаны случаи так называемого постинфарктного синдрома, появляющегося через одну или несколько недель после болезни как иммунологическая реакция на некротическую ткань. Протекает как перикардит или плеврит с выраженной эозинофилией.
Физикальное обследование не позволяет выявить каких-то надежных диагностических признаков, подтверждающих либо опровергающих инфаркт миокарда, однако имеет большое значение в процессе оценки тяжести состояния больного. Визуально пациент обычно беспокоен, бледен, кожа покрыта холодным потом. Артериальное давление может повышаться на пике болевого приступа, сочетаться с тахикардией. Нередко нарастают признаки левожелудочковой недостаточности. Из инструментальных методик врачи-кардиологи используют:
- Электрокардиографию. Базовый метод диагностики. Изменения на ЭКГ появляются уже во время стенокардии и проходят ряд характерных стадий. Трансмуральный инфаркт характеризуется глубоким и широким зубцом Q, снижением амплитуды R, сегмент ST поднимается над изолинией. Через несколько дней формируется отрицательный зубец Т, сегмент ST снижается. Локализацию процесса определяют по грудным отведениям.
- Лабораторные методы. Массивный некроз мышечной ткани находит свое отражение в общем анализе крови. У пациентов обнаруживается выраженный лейкоцитоз на фоне лихорадки, лейкоцитарный сдвиг влево, увеличение СОЭ. В биохимическом анализе повышается значение внутриклеточных ферментов (АЛТ, АСТ, ЛДГ), отмечается высокий уровень креатининфосфокиназы, тропонинов.
- Коронарная ангиография. Рентгенологический метод, помогающий установить окклюзию коронарной артерии тромбом, оценить функцию желудочков, риск аневризм или разрыва стенок. Является обязательным компонентом предоперационной подготовки перед аортокоронарным шунтированием, ангиопластикой.
Лечение трансмурального инфаркта миокарда
Все больные с подозрением на данную патологию подлежат скорейшей госпитализации в специализированные отделения — реанимации, неотложной кардиологии, сосудистые центры. Терапию начинают на этапе до госпитализации, особенно при активном вызове скорой медицинской помощи, и продолжают стационарно. Больному прописывается строгий постельный режим, психический и эмоциональный покой, диета.
Консервативная терапия
Важнейшей начальной целью лечения является адекватное обезболивание, предотвращение шоковых состояний, жизнеугрожающих аритмий. Применяют сильные обезболивающие средства (морфин, промедол, трамадол), комбинируемые с атропином, кордароном. Назначают ингаляции кислорода, при угрозе фибрилляции желудочков используют дефибрилляцию либо внутривенное введение лидокаина. При подозрении на тромбоз показаны антикоагулянты прямого действия, преимущественно гепарин или стрептокиназа в больших дозировках.
Хирургическое лечение
Непосредственная цель инвазивных методов — восстановление адекватного кровоснабжения миокарда (реваскуляризация). Своевременно сделанная операция может значительно уменьшить зону некроза, снизить риск осложнений, предупредить рецидивы патологии. В настоящее время хирургическое лечение является приоритетным методом в терапии ишемической болезни сердца и инфаркта миокарда, позволяет добиться тех результатов, которые недоступны при медикаментозном воздействии. Применяются:
- Чрескожная коронаропластика. Расширение просвета сосуда достигается путем введения в него сетчатой металлической трубочки. Манипуляция провидится под рентген-контролем, чаще с доступом из бедренной или подключичной артерии. Результат вмешательства по многом зависит от материала, из которого изготовлен стент. В последующем от пациента требуется долгосрочный прием лекарственных средств (гиполипидемических, антитромбоцитарных).
- Аортокоронарное шунтирование. Суть операции заключается в создании обходного пути для тока крови в обход склерозированного или тромбированного участка сосуда. Это более серьезная манипуляция, приводимая на открытом сердце с использованием аппарата искусственного кровообращения. В качестве шунта может применяться как эндогенный материал (части дистальных артерий), так и искусственные импланты.
- Трансмиокардиальная лазерная реваскуляризация. Перспективный хирургический метод лечения, появившийся в последние годы. С помощью специальной лазерной установки в миокарде проделывается несколько десятков тонких сквозных ходов глубиной плоть до желудочковых полостей. По этим ходам кровь поступает непосредственно из камер к мышечным клеткам, минуя коронарные сосуды.
Прогноз и профилактика
Трансмуральный инфаркт наиболее неблагоприятен по прогнозу вследствие высокой вероятности летального исхода еще до момента оказания медицинской помощи, 20% вероятности гибели в первый месяц после приступа. Полноценная своевременная помощь минимизирует эти риски. Профилактика состояния, главным образом, сводится к предупреждению или коррекции атеросклероза. Важна нормализация массы тела, уровня липидов крови, контроль артериального давления, отказ от вредных привычек. Эти мероприятия особенно необходимы лицам с неблагоприятным семейным анамнезом.
Читайте также:
