Примеры биопсии и фотодинамической терапии приобретенной астроцитомы сетчатки
Добавил пользователь Morpheus Обновлено: 28.01.2026
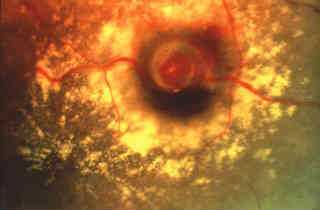
Фотодинамическая терапия (ФДТ) представляет собой один из современных методов лечения серьезного офтальмологического заболевания — влажной формы ВМД (возрастной макулодистрофии). Для лечения другой формы данного заболевания (сухой ВМД) этот метод не применяется.
Суть метода ФДТ
Суть фотодинамического лечения — в «запаивании» патологических сосудов под макулой, ломкие стенки которых способствуют развитию отека сетчатки и угрожают возникновением кровотечения. Для этого в кровоток вводят определенное вещество, вертепорфин (препарат Визудин), которое обладает специфической светочувствительностью. Вещество избирательно накапливается в аномальных сосудах, после чего глаз подвергается воздействию безопасного лазерного излучения, которое активирует действие вертепорфина. Происходящая в сосудах реакция приводит к образованию тромбов в патологических сосудах, их блокировке и выключению из работы кровотока.
Таким образом, «спаивание» аномальных кровеносных сосудов в процессе фотодинамической терапии приводит к замедлению:
- Скопления под сетчаткой жидкости, приводящей к ее отеку и нарушению положения и формы макулы.
- Разрастания, разрушающей клетки макулы соединительной ткани и патологической мембраны.
- Потери центрального зрения.
Процедура занимает примерно 20-25 минут и должна проводиться в специализированной клинике, опытным специалистом.
Вещество вертепорфин, входящее в состав препаратов-фотосенсибилизаторов, для проведения ФДТ способно повышать светочувствительность глаз и кожи пациента. Поэтому, после лечения необходимо избегать прямого солнечного воздействия и защищать глаза солнечными очками не менее 5 дней.
Спустя месяц после окончания лечения, назначается контрольный осмотр для оценки эффективности проведенной терапии.
Преимущества и недостатки метода ФДТ
Ограничение роста аномальных кровеносных сосудов в субретинальном пространстве после проведения фотодинамической терапии существенно замедляет прогрессирование процесса влажной формы возрастной макулодистрофии.
Конечно, данный метод восстановить утраченное уже зрение не поможет, но с его помощью можно затормозить дальнейшее повреждение ткани сетчатки, приводящее к ухудшению зрения. Для улучшения зрения при влажной ВМД, достижение клинического эффекта зачастую требует назначение пациентам сразу нескольких видов различной терапии.
По мнению специалистов, курс процедур ФДТ во многих случаях значительно эффективнее лазерной хирургии и имеет меньше рисков развития офтальмологических осложнений у пожилых пациентов. Ведь подобные процедуры действуют направленно на кровеносные сосуды не повреждая нервные клетки макулы и всей сетчатки. В то время, как хирургические операции с применением лазера при ВМД практически всегда сопровождаются немедленной, перманентной утерей центрального зрения — образованием слепого пятна в центральной зоне. Кроме того, подобные операции не способны остановить дальнейший рост аномальных кровеносных сосудов.
Благодаря предупреждению разрастания аномальных сосудов в субретинальном пространстве и прекращению кровотечения из них, фотодинамическая терапия снижает риск значительного ухудшения зрения. Однако при определенных типах влажной возрастной макулодистрофии проведение ФДТ не имеет значимого эффекта. Это объясняется некоторыми особенностями строения патологических сосудов и их местоположения под сетчаткой. Таким образом, результативность применения ФДТ при разных типах влажных форм возрастной макулярной дегенерации очень отличается, о чем необходимо заранее предупреждать пациента.
Торможение процесса развития возрастной дегенерации макулы после проведения фотодинамической терапии часто имеет временный характер. Спустя несколько месяцев (от 3 до 5), патологические сосуды вновь начинают кровоточить. То есть, пациентам с ВМД для получения значимого клинического эффекта, в определенное время необходимо повторять процедуру ФДТ и проводить комплексную терапию с применением всех известных методов лечения этого заболевания.
Таким образом, к основным недостаткам ФДТ можно отнести ограниченность применения метода (только для определенных форм влажной макулодистрофии), ограниченность количества случаев (особенности течения болезни) и временный эффект применения метода.

Риски и осложнения ФДТ
При всей безопасности и хорошей переносимости процедуры пациентами всех возрастов, после ее проведения иногда возникают осложнения. Так в очень редких случаях, проведение ФДТ может привести к значительному ухудшению зрения (1-4% случаев). Правда в своем большинстве, зрение в дальнейшем частично восстанавливается.
Среди других побочных эффектов проведения фотодинамической терапии, специалисты отмечают:
- Временные нарушения зрения (расплывчатость зрения, снижение его остроты, дефекты полей зрения).
- Кровотечения, отек, боль или воспалительные реакции в месте введения вертепорфина. В некоторых случаях, пациенты отмечают в том числе и боль в спине, которую относят к введению препарата.
- Повышение АД, лихорадочные состояния, вазовагальные реакции.
- Реакции фотосенсебилизации (ожоги при пребывании на солнце).
Что необходимо учитывать пациенту
В офтальмологической практике, фотодинамическая терапия сегодня считается эффективной только для определенных типов влажной возрастной макулодистрофии у пациентов с определенной формой заболевания. Поэтому стоит принимать в расчет, что кандидатами на проведение процедуры могут стать далеко не все пациенты. Целесообразность проведения ФДТ в том или ином случае определяется после проведения необходимых диагностических исследований.
Также необходимо учитывать, что эффективность процедуры и ее отдаленные последствия пока находятся на стадии изучения.
Вещество вертепорфин, как и препараты, в составе которых он находится (Визудин), относится к дорогостоящим медицинским средствам. Поэтому цена процедуры с введением одного из них достаточно высока, что увеличивает общую стоимость лечения возрастной макулярной дегенерации. Правда, принимая решение о выполнении процедуры ФДТ в комплексной терапии ВМД стоит помнить, что ее потенциальный положительный эффект, это замедление прогрессирования заболевания, а значит и предупреждения наступления необратимой слепоты.
Препарат Визудин (вертепорфин) в фотодинамической терапии заболеваний сетчатки
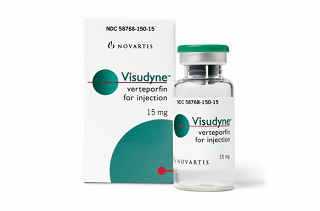
Инновационные разработки в области биохимии, фармакологии и патофизиологии за последнее десятилетие сделали возможным применение эффективных, но невозможных ранее методов лечения патологий сетчатки, в особенности центральной ее части - макулы. Заболевания макулы носят название макулодистрофий, и за этим термином скрывается крайне серьезная проблема, приводящая к инвалидизации и полной слепоте огромной части населения всех стран мира, включая и экономически развитые.
Название нового метода лечения — фотодинамическая терапия (ФДТ). Несколько ранее, его начали использовать в онкологии и полученные отличные результаты, натолкнули на мысль о расширении области применения новой технологии.
Немного о методе ФДТ
Основа метода ФДТ — применение фотосенсибилизирующих веществ, которые повышают чувствительность пораженных тканей к световому излучению, и воздействие лазерным лучом, который максимально поглощается используемым фотосенсибилизатором. Фотосенсибилизатором в данном методе терапии выступает фармакологический препарат, вводимый пациенту внутривенно. Он обладает способностью избирательно накапливаться строго в патологически измененных ткани, что сводит к нулю риск побочных реакций для других органов. При лазерном воздействии на ткань, в которой фотосенсибилизатор накоплен, внутри возникает химическая реакция, при которой образуется свободный кислород и свободные радикалы, повреждающие в зоне облучения патологические клетки, что ведет к их гибели.
В офтальмологии наиболее эффективным фотосенсибилизирующим веществом признано химическое соединение вертепорфин и препарат на его основе Визудин. Именно его применяют для борьбы с неовоскуляризацией в зоне глазного дна (хориоидальной «субретинальной» неоваскуляризацией) - образованием аномально слабых кровеносных сосудов, чрезмерное разрастание которых сопровождает некоторые заболевания сетчатки и, в частности возрастную макулодистрофию.
Препарат Визудин
Визудин выпускается в виде порошка (лиофилизата), из которого методом растворения приготавливают состав для внутривенных инъекций. Лиофилизат препарата содержит основное действующее вещество вертепорфин, в количестве 15мг и дополнительные компоненты, которыми выступают: димиристолфосфатидилхолин, лактоза, фосфатидилглицерин, Е304, Е321.
Фармакологическое действие препарата Визудин
Вертепорфин, включенный как основное вещество в препарат Визудин, является фотосенсибилизатором. При его активации светом, с условием присутствия кислорода, синтезируются цитотоксические агенты. В возникающей реакции поглощаемая данным порфирином энергия сообщается кислороду, который в свою очередь превращается в короткоживущий, но высоко активный синглетный кислород. В зоне воздействия светом, данное соединение легко разрушает живые структуры, что становится причиной гибели клеток и закупорки сосудов. Без активации светом, вводимые дозы вертепорфина цитотоксичным действием не обладают.
Селективность или избирательность препарата Визудин в фотодинамической терапии обусловлена строго локальным воздействием светового пучка и быстром поглощением порфирина клетками эндотелия новообразованных сосудов сетчатки с мгновенным его накоплением.
По существующей гипотезе, подобное накопление порфирина происходит из-за высокой чувствительности пролиферирующих клеток, а точнее, их рецепторного аппарата. После фотодинамической терапии с Визудином, закупорка новообразованных сосудов обязательно должна найти подтверждение в ходе проведения процедуры флуоресцентной ангиографии глаза.
Показания к проведению ФДТ с препаратом Визудин
Фотодинамическая терапия с препаратом Визудин показана в случае заболеваний глаз, сопровождающихся неоваскуляризацией в зоне глазного дна. К таким заболеваниям относятся:
- Возрастную дегенерацию макулы у пациентов с классической субфовеолярно локализованной хориоидальной неовасуляризацией (ХНВ);
- Патологическую миопию с ХНВ.

Способ применения Визудина при проведении ФДТ
Проведение фотодинамической терапии предусматривает 2 этапа.
На первом этапе выполняется внутривенное введение пациенту препарата Визудин. Для этого лиофилизат растворяют в 7 мл стерильной воды для инъекций, после чего получается 7,5 мл раствора, чья концентрация составляет 2 мг/мл. При рекомендованной дозировке в 6 мг/м 2 необходимо определенное количество полученного раствора развести раствором 5% глюкозы, чтобы общий объем составлял 30 мл. Внутривенное вливание этого раствора требует осторожности и внимания и выполняется медленно, не менее 10-ти минут.
На втором этапе происходит активации порфирина светом. Ее выполняют холодным лучом лазера спустя 15 минут после выполнения внутривенного вливания. Лазерный луч с красным нетермическим светом имеет длину волны в 689 нм и направляется точно в зону хориоидального неоваскулярного поражения. Для этого применяют определенное, встроенное в щелевую лампу устройство и специальные контактные линзы для пациента. Необходимую дозу облучения, пациент получает в течение примерно 83 секунд воздействия лазерным лучом.
Снимки глазного дна при проведении флуоресцентной ангиографии определяют максимальный объем имеющегося неоваскулярного поражения. Затем при воздействии лазерным лучом охватывают всю зону неоваскуляризации, а также зоны, где флуоресценция блокируется. Увеличение периметра всей области флуоресценции на 500 мкм является гарантией того, очаг поражения полностью подвергся лечению. При этом, отнесение назальной границы терапевтической зоны должно составлять не менее 200 мкм от височного края зрительного диска. Объем очагов поражения, превышающих максимальную зону облучения, лечат направлением лазерного луча в самые поврежденные зоны.
Соблюдение данных рекомендаций дает возможность получить оптимальный терапевтический эффект.
Когда существует необходимость проведения фотодинамической терапии на обоих глазах, воздействие лазером на парном глазу проводится сразу после первого, таким образом, чтобы от начала введения препарата прошло не более 20-ти минут.
Контрольные обследования пациентов, получающих лечение Визудином проводятся раз в три месяца. При рецидивах ХНВ терапия повторяется в полном объеме.
Противопоказания и ограничения для ФДТ
Процедура фотодинамической терапии с препаратом Визудин не выполняется пациентам при следующих заболеваниях и состояниях:
- Реакции гиперчувствительности к вертепорфину;
- Тяжелые степени гепатита;
- Порфирия;
- Беременность, грудное вскармливание.
Особую осторожность в назначении ФДТ соблюдают, если для введения препарата пациенту необходимо выполнение общего наркоза, а также когда пациент страдает болезнями печени или обструкцией желчных путей.
Побочные действия и передозировка Визудина
Внутривенное введение препарата Визудин в некоторых случаях может вызвать следующие негативные последствия, к которым стоит быть готовым пациентам:
- Расплывчатость и затуманивание зрения, снижение его остроты, возникновение вспышек света и дефектов поля зрения.
- Появление отеков мягких тканей, боли и воспаления в области введения, образование под кожей гематомы;
- Обесцвечивание кожи в области инъекции, геморрагии;
- Преходящая светобоязнь;
- Возникновение спинальных болей во время введения препарата;
- Астения.
В клинической практики до настоящего момента случаев передозировки препаратом не отмечалось. Но, потенциально возможная подобная ситуация или слишком долгое световое воздействие способно вызывать нарушение кровотока и в здоровых сосудах сетчатки, что может сопровождаться острым нарушением зрения и увеличением времени фотосенсибилизации. Так доза в 20 мг/м 2 , что почти в 3 раза выше рекомендованной, увеличивает время фотосенсибилизации практически на неделю.
Основная рекомендация для пациентов в этом случае, продлить срок защиты глаз и кожи от прямого воздействия солнечных лучей и интенсивного искусственного освещения.
Взаимодействие Визудина с другими лекарственными препаратами
При назначении процедуры ФДТ, пациентам необходимо учитывать, что вертепорфин, как химическое соединение способен входить во взаимодействие с некоторыми лекарственными препаратами.
Так, при приеме тетрациклинов, фенотиазинов, сульфаниламидов и производных сульфонилмочевины, гризеофульвина или тиазидных диуретиков, которые также являются фотосенсибилизирующими средствами, повышается вероятность реакций светочувствительности.
Активность Визудина снижают следующие соединения диметилсульфоксид, этанол, формиат, бетакаротен, маннитол, а также препараты-вазоконстрикторы, антиагреганты и антикоагулянты.
На время лечения препаратом Визудин от их применения стоит отказаться или сообщить о приеме врачу.

Особые указания к проведению фотодинамической терапии
Контакт раствора препарата со слизистыми оболочками и кожей представляет опасность. Кроме того, Визудин не применяют при ярком освещении.
После проведения процедуры ФДТ первые несколько суток пациенты остаются фотосенсибилизированными, т.е. очень чувствительными к воздействию света, поэтому стоит предохранять свои кожу и глаза от солнечных лучей, а также от яркого искусственного освещения. В связи с этим, рекомендуется покидать помещение только в светонепроницаемой одежде, так как УФ-крема в данном случае неэффективны, и надевать солнечные очки. При этом, неяркий свет внутри помещения опасности не представляет. Вместе с тем, в полной темноте после воздействия вертепорфина также оставаться не рекомендуется, ведь неяркое искусственное освещение помогает выведению препарата из организма.
После терапии препаратом Визудин очень часто наблюдается проходящее ухудшение зрения, что является препятствием для управления автотранспортными средствами и для работы с движущимися, потенциально опасными механизмами.
Если после проведения ФДТ наблюдается выраженное ухудшение качества зрения, повторные процедуры можно проходить только после его восстановления до уровня предшествующего лечению.
Пигментный ретинит (абиотрофия сетчатки)
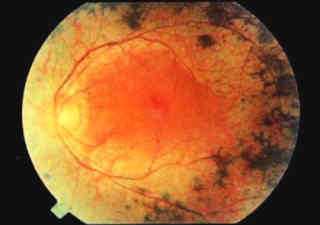
Пигментный ретинит именуемый по-другому абиотрофией сетчатки, представляет собой генетически обусловленное гетерогенное заболевание. Для него характерно изменение функции пигментного эпителия сетчатой оболочки глаза, что проявляется различными нарушениями зрения.
Клиническая картина пигментного ретинита и степень выраженности симптомов напрямую связаны с формой патологии. Особенно часто, проявлением заболевания становится ухудшение качества зрения со снижением его остроты и сужением полей. Кроме того, могут развиваться скотомы (слепые пятна) и нарушаться темновая адаптация. Во многих случаях пигментного ретинита, исходом заболевания становится слепота.
Для диагностики заболевания проводят сбор анамнеза и выполняют ряд офтальмологических исследований, включая осмотр глазного дна, электроретинографию, электроокулографию. Кроме того, назначают молекулярно-генетические анализы.
В клинической практике для пациентов с пигментным ретинитом применяют поддерживающую терапию, так как специфическое лечение заболевания (генная терапия с трансплантацией стволовых клеток), находится в стадии разработки.
Причины возникновения пигментного ретинита
Пигментный ретинит, известный также, как пигментная абиотрофия, является одним из дегенеративных заболеваний сетчатой оболочки глаза, наследственной природы. Данная патология сопровождается возникновением выраженных нарушений зрительной функции и чаще всего заканчивается полной слепотой.
Данное заболевание известно с древнейших времен, как одна из причин полной утери зрения в разном возрасте. Однако, его название — «пигментный ретинит» предложил офтальмолог из Голландии Ф. Дондерс в 1857 году. Развитие научной мысли и возникновение генетики позволило доказать, что данное заболевание включает целую совокупность патологий сетчатки со сходным патогенезом и абсолютно различной этиологией.
На сегодняшний день выявлено несколько десятков генов, которые в сотнях вариантов мутаций, могут приводить к возникновению пигментного ретинита. Механизм наследования данного заболевания также различен. На данный момент описаны аутосомно-доминантные формы патологии, аутосомно-рецессивные, а также сцепленные с Х-хромосомой. К последним относятся, как рецессивные разновидности (носителями являются только мужчины), так и доминантные (когда заболевают представители обоих полов).
Встречаемость пигментного ретинита в популяции, в среднем составляет примерно 1 случай на 5 тысяч человек. Причем, некоторые формы заболевания встречаются чаще, другие - очень редко. Существуют данные медицинской статистики, согласно которым, почти 100-120 млн. человек на планете являются носителями генетических аномалий (включая бессимптомное носительство).
Вследствие генетической гетерогенности пигментного ретинита, этиология заболевание весьма разнообразна. Сегодня известно огромное количество его форм, что обусловлено мутациями различных генов. Однако, достоверно доказано, что причиной его возникновения становятся нарушения метаболизма в пигментном эпителии и фоторецепторах сетчатки, которые приводят к накоплению продуктов распада и вредных токсинов.
Классификация заболевания
Современная классификация пигментного ретинита включает четыре основные группы заболевания, подразделяющихся по механизму наследования генетического нарушения. Таким образом заболевание бывает:
- С аутосомно-доминантным путем наследования. Данный вариант патологии составляет 70-90% от всех случаев заболевания и считается наиболее распространенным. В качестве причин этой формы пигментной абиотрофии называют мутации генов PRPH2 (6 хромосома), IMPDH1 и RP9 (7 хромосома), RP1 (8 хромосома), а также широкого ряда других. Для всех известных генов характерна одна деталь — они кодируют белки, которые заняты в процессе метаболизма пигментного эпителия. Собственно, поэтому их структурные изменения приводят к различным расстройствам зрения. Пигментный ретинит с аутосомно-доминантным путем наследования, даже при большой его встречаемости, сопровождается менее выраженными нарушениями зрительных функций и медленным прогрессом. Поэтому, при адекватно выстроенной поддерживающей терапии заболевания, довольно часто удается значительно отсрочить наступление слепоты или даже избежать ее.
- С аутосомно-рецессивным путем наследования. Данная форма заболевания считается достаточно редкой и агрессивной. Проявления ее возникают довольно рано, в молодом или даже детском возрасте, а течение бывает столь быстрым, что полная слепота наступает еще до достижения человеком возраста взросления. Причиной аутосомно-рецессивного пигментного ретинита называют мутации в генах CRB1 (1 хромосома) и SPATA7 (14 хромосома). Вместе с тем, существуют более редкие формы заболевания, возникающие на фоне дефектов других генов. Аутосомно-рецессивные формы заболевания, пока остаются с недостаточно изученным патогенезом. Однако по имеющимся предположениям, кодируемые вышеуказанными генами белки, принимают участие в процессе эмбрионального развития органа зрения человека.
- С Х-сцепленным путем наследования.Эта генетическая форма заболевания признается специалистами одной из самых тяжелых. Как правило, она возникает при дефектах генов RP2 и RPGR имеющих рецессивный путь наследования. Этим обусловлено поражение такого типа формой заболевания исключительно мальчиков, у которых отсутствует гомологичная Х-хромосома. Названные выше гены задействованы в процессе кодирования белков-ферментов, активно участвующих в процессе метаболизма сетчатки глаза. В связи с этим, их дефект приводит к выраженным клиническим проявлениям заболевания.
- С мутациями митохондриальной ДНК. Данная форма пигментного ретинита очень редка. Заболевание наследуется исключительно по линии матери и передается потомству только от матери. Подвергающиеся мутации участки митохондриальной ДНК, врачам-генетикам при данной форме пигментного ретинита, пока выявить не удается.
Наряду с вышеописанными, существуют и иные типы классификаций данного заболевания: по клиническому течению, возрасту в котором возникли симптомы патологии (врожденный, ювенильный), наличию/отсутствию сопутствующих недостатков развития, и ряду прочих критериев. К настоящему моменту, общепринятая единая классификация пигментного ретинита отсутствует. Поэтому, разделение форм заболевания по механизму наследования, которому отдают предпочтение большинство офтальмологов, считается самым понятным и наиболее удобным. Только оно охватывает большинство генетических форм пигментного ретинита и их клинических особенностей.
Симптомы пигментного ретинита
Проявления пигментного ретинита могут возникать у носителя заболевания в любом возрасте. В раннем детстве, как правило, чаще развиваются симптомы рецессивных и сцепленных с Х-фактором форм патологи, а аутосомно-доминантные разновидности зачастую проявляют себя много позже - у людей зрелого и даже пожилого возраста.
Первым «звоночком» начавшегося заболевания, обычно становится ухудшение темновой адаптации и дневная слепота при избыточном освещении. Такие симптомы, могут оставаться единственными признаками заболевания в течение нескольких недель при быстротекущей форме или лет, у пигментного ретинита с медленным течением.
Дальнейшее прогрессирование заболевания сопровождается ночной слепотой (никталопией), при том, что дневное зрение остается практически в норме. Это происходит от того, что в сетчатке дегенерационным изменениям подвергаются преимущественно фоторецепторы-палочки, задействованные в процессе световосприятия в условиях низкой освещенности.
Следующей фазой в течение болезни становится постепенное сужение полей зрения и возникновением периферической скотомы - слепого пятна с выпадением участков периферического зрения. Это объясняется дальнейшим патологическим изменением палочек, в основном расположенным по краям (по периферии) сетчатой оболочки. Тяжелые формы заболевания приводят к возникновению «туннельного» зрения с очень низкой остротой и больным пигментным ретинитом грозит инвалидизация.
Дистрофические изменения начинают постепенно затрагивать сосуды глаза, из-за чего фоторецепторы колбочки тоже разрушаются, хрусталик глаза и стекловидное тело мутнеют, склеры истончаются. Перечисленные процессы в совокупности и приводят к слепоте. Правда, такой исход присущ далеко не каждой форме заболевания. Для многих аутосомно-доминантных разновидностей пигментного ретинита характерно длительное время проявляющаяся дневная слепота (гемералопия) и сужение полей зрения невыраженного характера.
Диагностика заболевания
Подтверждение диагноза «пигментный ретинит» требует изучения собранного анамнеза пациента в отношении наследственности, проведения молекулярно-генетических проб и офтальмологических исследований. Офтальмологические исследования, при этом включают: осмотр глазного дна, электроокулографию, электроретинографию и прочие необходимые процедуры.
Если пациент отмечает снижение зрения в темное время суток, обязательно проведение тщательного офтальмологического осмотра. Так исследование глазного дна поможет обнаружить костные пятна - специфические точки по периферии сетчатки, которые являются ничем иным, как отложениями жироподобного пигмента. Прогрессирование заболевания приводит к увеличению их количества и продвижению в направлении макулы. На глазном дне, в случае выраженной картины заболевания, также выявляется атрофия капилляров и сужение артериол, а позднее — атрофия диска зрительного нерва восковидного характера.
При исследовании объема полей зрения, выявляется их концентрическое сужение, которое, в зависимости от стадии пигментного ретинита имеет различную степень выраженности.
Еще одним специфическим признаком данной патологии является снижение чувствительности (вплоть до тританопии) к синему цвету, что определяется с применением таблиц Рабкина.
Проведение электроокулографии ставит своей целью вычисление коэффициента Ардена, нормальное значение которого составляет 180% и более. При пигментном ретините, этот показатель находится на уровне 100% или еще более снижается.
Данные электроретинографии зависят от стадии пигментного ретинита. Таким образом, полученная картина может отображать состояние со снижением всех волн или даже нерегистрируемую ЭРГ, что присуще полной слепоте.
Молекулярно-генетические тесты - это последнее назначаемое исследование для окончательного постановления диагноза пигментного ретинита и определения его прогноза. Современным лабораториям доступны все методы генетической диагностики особенно распространенных форм заболевания, которые вызваны мутациями генов RP1, RP2, RPO, CRB1, SPATA7, RPGR и пр. Такие тесты информативны примерно для 70-80% случаев пигментного ретинита, однако при немногочисленных более редких формах заболевания они малоэффективны. В таких случаях, диагностическая техника, обычно сводится к секвенированию последовательности (прямому или автоматическому) вышеназванных генов.
Лечение пигментного ретинита и его прогноз
На сегодняшний день, разработка специфических методов лечения пигментного ретинита находится на стадии клинических испытаний и тестирования. В перспективе, для лечения заболевания планируется применять определенные методики генной терапии, с использованием стволовых клеток, а также другие эффективные медицинские методики.
На настоящий момент в офтальмологии практикуется только поддерживающее лечение, которое имеет своей целью замедление прогрессирования симптоматики заболевания. Для этого применяют витаминотерапию, препараты для улучшения трофики сетчатой оболочки и других глазных сред. В странах запада, больным с пигментным ретинитом могут предложить имплантацию протеза сетчатки, что весьма положительно отражается на зрительной функции. Правда, во многих случаях заболевания, особенно при его аутосомно-рецессивных и Х-сцепленных формах, вопреки всем терапевтическим мероприятиям, исходом пигментного ретинита становится полная слепота.
В связи с этим, прогноз пигментного ретинита, в целом считается неблагоприятным, ведь заболевание прогрессирует постепенно и неуклонно, в конечном итоге приводя к слепоте. При этом, различные формы пигментного ретинита отличает лишь скорость нарастания симптомов. У аутосомно-рецессивных вариантов она значительно выше, чем у доминантных форм патологии. Применение поддерживающей терапии, как правило, дает отсрочку в наступлении слепоты примерно на 5-10 лет, однако иных способов лечения пигментного ретинита в настоящее время нет.
В качестве профилактики пигментного ретинита может выступать медико-генетическая консультация родителей, относящихся к группам риска (уже имеющие симптомы заболевания или с наличием пигментного ретинита у близких родственников). По существующим данным регулярная защита глаз с помощью солнцезащитных очков, замедляет прогрессирование патологии, поэтому их использование также может быть предложено в качестве превентивной меры.
Фотодинамическая терапия (ФДТ) сетчатки глаза в офтальмологии
Фотодинамическая терапия (ФДТ) - один из наиболее современных высокоэффективных методов лечения лиц с влажной формой серьезного возрастного заболевания - дегенерация макулы. В качестве лечения для сухой формы макулярной дегенерации, метод не подходит.
Суть ФДТ заключается во введении в кровяное русло определенного светочувствительного препарата Визудин, с действующим веществом вертепорфин. Данное вещество имеет свойство накапливаться в патологических сосудах, разрастающихся в макулярной зоне. После этого, пораженный глаз подвергается лазерному воздействию. Лазерный луч активируют препарат, который закупоривает патологические сосуды кровяными сгустками, которые становятся причиной их отмирания.
Фотодинамическая терапия сетчатки глаза что это
«Склеивание» таким образом сосудов при процедуре ФДТ приостанавливает:
- Выход под сетчатку жидкости сквозь неполноценную стенку патологических сосудов и скопление ее там, что провоцирует нарушение формы и локации желтого пятна.
- Разрастание под сетчатой оболочкой соединительной ткани и аномальной мембраны, разрушающей макулу.
В конечном итоге, это помогает сохранить центральное зрение.
Процедура занимает примерно 20 минут, не вызывает серьезных болевых ощущений. Ее можно проводить в специализированной клинике или в оборудованном кабинете врача.
Через месяц после проведенного лечения, пациенту необходимо явиться на контрольный осмотр к лечащему офтальмологу.
О методе
Фотодинамическая терапия, как метод лечения, подходит только для влажной формы ВМД. Также необходимо понимать, что данная процедура, применима лишь для очень небольшого количества случаев возрастной макулодистрофии.
Проведение фотодинамической терапии способствует ограничению роста патологических вновь образованных кровеносных сосудов, которые прорастают под макулу. Таким образом, процедура приостанавливает дальнейшее прогрессирование заболевания, предупреждая потерю центрального зрения.
Для восстановления утраченного уже зрения, данный метод не подходит. Его задача — остановить поражение сетчатки в дальнейшем, сохранить оставшуюся остроту зрения. Влажная форма ВМД требует применения одновременно нескольких методов терапии, что необходимо учитывать, начиная лечение. Только так можно достичь необходимого положительного результата.
Эксперты сходятся во мнении, что процедура ФДТ во многих случая более эффективна и менее рискованна, чем применяемая при влажной форме ВМД лазерная хирургия. Ведь при лазерном воздействии, достаточно высок риск немедленной, необратимой потери центрального зрения (образование центрального слепого пятна). Кроме того, лазерное лечение не всегда гарантирует, что рост патологических сосудов остановится в дальнейшем.
ФДТ - единственный метод направленного на сосуды действия, который не повреждает нервные клетки центральной макулярной зоны, как остальные известные.
Терапевтический эффект ФДТ
Фотодинамическая терапия снижает риск масштабной потери зрения благодаря остановке дальнейшего разрастания новообразованных патологических сосудов, из-за которых под сетчаткой регулярно возникают кровотечения. Результативность лечения напрямую связана с локацией патологических сосудов под сетчатой оболочкой, а также от возможных особенностей в их строении. Именно поэтому, ФДТ может применяться не во всех случаях ВМД, ведь при определенных формах возрастной макулодистрофии, необходимого терапевтического эффекта подобное лечение не принесет.
Необходимо учитывать, что прогрессирование ВМД после фотодинамической терапии часто замедляется лишь на определенное время. Затем, патологические сосуды вновь начинают кровоточить. Как правило, это происходит не ранее, чем через 3 месяца. Для более стойкого клинического эффекта, пациенты с влажной формой ВМД должны получать комплекс специального лечения, схему которого разрабатывает лечащий врач.
Фотодинамическая терапия сетчатки в Москве
Возможные осложнения и побочные эффекты
В 1-4% случаев после проведения ФДТ происходит значительное ухудшение зрения. Как правило, этот процесс необратим, хотя есть случаи его частичного восстановления.
Кроме того, специалисты отмечают следующие побочные эффекты процедуры:
- Временное ухудшение качества зрения (снижение остроты, изменение полей зрения, иные патологии).
- Боль, отек, воспаление на месте инъекции препарата Визудин, иногда кровоточивость ранки.
- Болезненность в поясничном отделе позвоночника, как реакция на введение вертепорфина.
- Фотосенсебилизация. Она объясняется тем, что Визудин делает кожу и глаза очень чувствительными к свету.
Чтобы избежать солнечного ожога, вызванного особой чувствительностью к свету, 2-5 дней после лечения необходимо беречься от прямых солнечных лучей, обязательно носить темные очки.
Важные моменты
Процедура ФДТ подходит не всем, это эффективный метод лечения лишь для ряда пациентов, страдающих влажной формой ВМД сетчатки. Поэтому следует учитывать, что после диагностики может последовать отказ в лечении этим методом.
Эффективность процедуры, как и отдаленные последствия ее проведения, сегодня находятся пока на стадии изучения. Вертепорфин (Визудин) - препарат достаточно дорогостоящий, из-за этого стоимость всего лечения довольно высока. Однако, соизмеряя стоимость ФДТ-терапии и риск потерять центральное зрение полностью, большинство пациентов не отказываются от предложенного лечения.
Фотодинамическая терапия в нашей клинике выполняется высококвалифицированными специалистами в условиях стерильной процедурной. Опыт врачей позволяет гарантировать пациентам наиболее подходящую в конкретном случае схему комплексного лечения и наименьшее количество осложнений инъекции Визудина.
Цены на ФДТ сетчатки
ВНИМАНИЕ! Точную стоимость лечения можно будет сказать только после очной коснультации, когда будет определено состояние сетчатки глаз пациента и составлен план лечения. Узнать стоимость основных процедур и операций вы можете в разделе ЦЕНЫ.
Тапеторетинальная абиотрофия (пигментная дистрофия) сетчатки
Пигментной дистрофией (синоним тапеторетинальная абиотрофия) называется наследственное дистрофическое заболевание, которое сопровождается прогрессирующим ухудшением зрения.
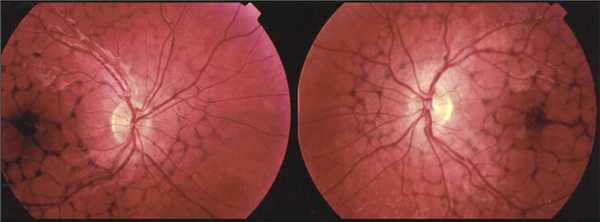
Пигментная дистрофия сетчатки причины и симптомы
Немного истории
Тапеторетинальная абиотрофия сетчатки - дистрофическое заболевание (пигментная дистрофия), передающаяся по наследству. Протекает с повреждением фоторецепторов сетчатки, преимущественно палочек. Встречается достаточно редко.
Патология была впервые описана в 1857 году Donders. Тогда ее симптомы и признаки были определены, как «пигментный ретинит». При детальном изучении в последующем причин и симптоматики этого заболевания, его стали называть «первичной тапеторетинальной дистрофией», «палочково-колбочковой дистрофией», так как поражение сначала преимущественно касалось только палочек. Правда, на поздних стадиях, колбочки тоже имели повреждения. Итоговым названием патологии стал термин, детально отражающий ее суть — «пигментная абиотрофия сетчатки».
Причины возникновения заболевания
Сетчатка, как светочувствительная оболочка органа зрения, состоит из двух типов клеток-фоторецепторов — палочек и колбочек, которые называются так из-за их формы. Колбочки большей частью локализованы в центре сетчатки. Их функция - обеспечение высокой остроты зрения, а также цветовосприятие. Палочки же, в свою очередь, находятся в сетчатке везде, но большее их количество расположено на периферии. Палочки отвечают за периферическое зрение, а также за возможность отчетливо видеть в сумерках.
Поражение определенных генов, которые обеспечивают питание и нормальную функцию сетчатой оболочки, влечет за собой медленное разрушение слоя сетчатки, находящегося снаружи, с расположенными там палочками и колбочками. Такое повреждение берет начало на периферии, а затем, десятки лет медленно продвигается к центральной зрительной зоне.
Обычно оба глаза страдают в равной степени, причем, первые проявления заболевания выявляются в детском возрасте. К 20 годам происходит нарастание симптоматики и больные, как правило, теряют трудоспособность. Правда, течение болезни может иметь различные варианты: поражается только один глаз или один сектор сетчатки, заболевание имеет позднее начало.
Пигментная абиотрофия сетчатки, зачастую сопровождается глаукомой, может возникать макулярный отек, катаракта.
Проявления и симптомы
Наиболее характерными симптомами для пигментной абиотрофии, специалисты считают:
- Гемералопию или «ночную слепоту», которая возникает в ответ на поражение рецепторов-палочек сетчатки. Люди с этим заболеванием при пониженной освещенности практически теряют способность к ориентации. Невозможность ориентации в темноте можно считать первым признаком патологии, который проявляется задолго до остальных видимых изменений сетчатке.
- Постепенно развивающееся поражение периферического зрения, обусловленное поражением рецепторов-палочек сетчатки. Оно постепенно продвигается к центру сетчатки с периферии, поэтому сужение периферического зрения сначала кажется незначительным. Однако с развитием заболевания, периферическое зрение пропадает совсем, остается тоннельное зрение с остаточным островком видения в центре сетчатки.
- На поздних этапах прогрессирования патологии страдает и цветовосприятие, что связано с повреждением рецепторов-колбочек в макулярной зоне сетчатой оболочки. На последнем этапе заболевания, наступает слепота.
Диагностика болезни
Офтальмологический осмотр включает проверку остроты зрения, исследование полей зрения. Обследуются структуры глазного дна, где выявляются характерные поражения сетчатки соответствующие стадии заболевания. К ним относят: костные тельца, представляющие собой зоны дистрофического поражения клеток рецепторов, сужение просвета артерий сетчатки, бледность диска зрительного нерва.
Электрофизиологические исследования, проводимые для уточнения диагноза, оценивают функции сетчатки наиболее объективно. Кроме того, посредством специальных методик исследуются возможности зрения человека в темноте и способность ориентирования при низком освещении.
При установке диагноза пигментной абиотрофии сетчатки или подозрении на него, рекомендуется осмотр близких родственников пациента для раннего выявления патологии. Ведь заболевание носит наследственный характер.
Диагностика и лечение пигментной дистрофиии сетчатки
Лечение
Отсутствие специфического лечение данной патологии не означает, что борьба с заболеванием невозможна. Прогрессирование процесса можно приостановить применением витаминных и улучшающих питание сетчатки за счет активации кровотока, препаратов. Кроме того назначаются средства из группы пептидных биорегуляторов, способствующих улучшению питания сетчатки, восстановлению ее функции.
В домашних условиях пациентам рекомендуется использовать аппаратное лечение — прибор АМВО-01 (в том числе, на фоне проводимой медикаментозной терапии).
В нашей клинике мы успешно прововим хирургическое лечение тапеторатинальной абиотрофии — РЕВАСКУЛЯРИЗАЦИЮ ЗАДНЕГО ОТДЕЛА ГЛАЗА, которая даёт хорошие результаты в улучшении и сохранении зрения у наших пациентов.
К сожалению, в нашей стране такие технологии не находят широкого применения (на данный момент было имплантировано всего 2 протеза сетчатки, а стволовые клетки находятся только на этапе исследований).
Ретинологи нашей клиники успешно занимаются лечением заболеваний сетчатки. Ими накоплен солидный опыт терапии тапеторетинальной абиотрофии и других дистрофических поражений внутренней светочувствительной оболочки глаз. Новейшее офтальмологическое оборудование и профессионализм врачей позволяют гарантировать отличные результаты терапии и короткий период восстановления после лечения.
Читайте также:
- Синдром чемодана без ручки. Как разорвать отношения, которые себя изжили?
- УЗИ желудка в норме
- Развитие ребенка с нарушением зрения и его адаптация
- Пример дефицита кости гленоида и головки плечевой кости при множественных вывихах плечевого сустава
- Стимулирующие контактные и раздражающие слабительные средства. Диарея и ее причины
