Примеры фотодинамической терапии гемангиобластомы сетчатки
Добавил пользователь Владимир З. Обновлено: 21.01.2026
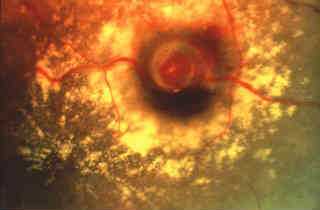
Фотодинамическая терапия (ФДТ) представляет собой один из современных методов лечения серьезного офтальмологического заболевания — влажной формы ВМД (возрастной макулодистрофии). Для лечения другой формы данного заболевания (сухой ВМД) этот метод не применяется.
Суть метода ФДТ
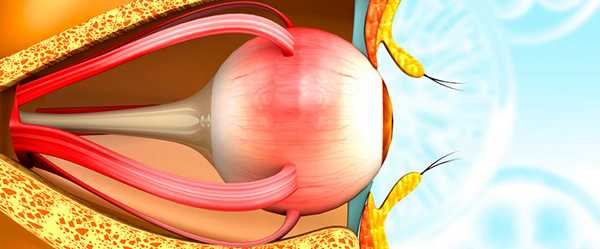
Суть фотодинамического лечения — в «запаивании» патологических сосудов под макулой, ломкие стенки которых способствуют развитию отека сетчатки и угрожают возникновением кровотечения. Для этого в кровоток вводят определенное вещество, вертепорфин (препарат Визудин), которое обладает специфической светочувствительностью. Вещество избирательно накапливается в аномальных сосудах, после чего глаз подвергается воздействию безопасного лазерного излучения, которое активирует действие вертепорфина. Происходящая в сосудах реакция приводит к образованию тромбов в патологических сосудах, их блокировке и выключению из работы кровотока.
Таким образом, «спаивание» аномальных кровеносных сосудов в процессе фотодинамической терапии приводит к замедлению:
- Скопления под сетчаткой жидкости, приводящей к ее отеку и нарушению положения и формы макулы.
- Разрастания, разрушающей клетки макулы соединительной ткани и патологической мембраны.
- Потери центрального зрения.
Процедура занимает примерно 20-25 минут и должна проводиться в специализированной клинике, опытным специалистом.
Вещество вертепорфин, входящее в состав препаратов-фотосенсибилизаторов, для проведения ФДТ способно повышать светочувствительность глаз и кожи пациента. Поэтому, после лечения необходимо избегать прямого солнечного воздействия и защищать глаза солнечными очками не менее 5 дней.
Спустя месяц после окончания лечения, назначается контрольный осмотр для оценки эффективности проведенной терапии.
Преимущества и недостатки метода ФДТ
Ограничение роста аномальных кровеносных сосудов в субретинальном пространстве после проведения фотодинамической терапии существенно замедляет прогрессирование процесса влажной формы возрастной макулодистрофии.
Конечно, данный метод восстановить утраченное уже зрение не поможет, но с его помощью можно затормозить дальнейшее повреждение ткани сетчатки, приводящее к ухудшению зрения. Для улучшения зрения при влажной ВМД, достижение клинического эффекта зачастую требует назначение пациентам сразу нескольких видов различной терапии.
По мнению специалистов, курс процедур ФДТ во многих случаях значительно эффективнее лазерной хирургии и имеет меньше рисков развития офтальмологических осложнений у пожилых пациентов. Ведь подобные процедуры действуют направленно на кровеносные сосуды не повреждая нервные клетки макулы и всей сетчатки. В то время, как хирургические операции с применением лазера при ВМД практически всегда сопровождаются немедленной, перманентной утерей центрального зрения — образованием слепого пятна в центральной зоне. Кроме того, подобные операции не способны остановить дальнейший рост аномальных кровеносных сосудов.
Благодаря предупреждению разрастания аномальных сосудов в субретинальном пространстве и прекращению кровотечения из них, фотодинамическая терапия снижает риск значительного ухудшения зрения. Однако при определенных типах влажной возрастной макулодистрофии проведение ФДТ не имеет значимого эффекта. Это объясняется некоторыми особенностями строения патологических сосудов и их местоположения под сетчаткой. Таким образом, результативность применения ФДТ при разных типах влажных форм возрастной макулярной дегенерации очень отличается, о чем необходимо заранее предупреждать пациента.
Торможение процесса развития возрастной дегенерации макулы после проведения фотодинамической терапии часто имеет временный характер. Спустя несколько месяцев (от 3 до 5), патологические сосуды вновь начинают кровоточить. То есть, пациентам с ВМД для получения значимого клинического эффекта, в определенное время необходимо повторять процедуру ФДТ и проводить комплексную терапию с применением всех известных методов лечения этого заболевания.
Таким образом, к основным недостаткам ФДТ можно отнести ограниченность применения метода (только для определенных форм влажной макулодистрофии), ограниченность количества случаев (особенности течения болезни) и временный эффект применения метода.

Риски и осложнения ФДТ
При всей безопасности и хорошей переносимости процедуры пациентами всех возрастов, после ее проведения иногда возникают осложнения. Так в очень редких случаях, проведение ФДТ может привести к значительному ухудшению зрения (1-4% случаев). Правда в своем большинстве, зрение в дальнейшем частично восстанавливается.
Среди других побочных эффектов проведения фотодинамической терапии, специалисты отмечают:
- Временные нарушения зрения (расплывчатость зрения, снижение его остроты, дефекты полей зрения).
- Кровотечения, отек, боль или воспалительные реакции в месте введения вертепорфина. В некоторых случаях, пациенты отмечают в том числе и боль в спине, которую относят к введению препарата.
- Повышение АД, лихорадочные состояния, вазовагальные реакции.
- Реакции фотосенсебилизации (ожоги при пребывании на солнце).
Что необходимо учитывать пациенту
В офтальмологической практике, фотодинамическая терапия сегодня считается эффективной только для определенных типов влажной возрастной макулодистрофии у пациентов с определенной формой заболевания. Поэтому стоит принимать в расчет, что кандидатами на проведение процедуры могут стать далеко не все пациенты. Целесообразность проведения ФДТ в том или ином случае определяется после проведения необходимых диагностических исследований.
Также необходимо учитывать, что эффективность процедуры и ее отдаленные последствия пока находятся на стадии изучения.
Вещество вертепорфин, как и препараты, в составе которых он находится (Визудин), относится к дорогостоящим медицинским средствам. Поэтому цена процедуры с введением одного из них достаточно высока, что увеличивает общую стоимость лечения возрастной макулярной дегенерации. Правда, принимая решение о выполнении процедуры ФДТ в комплексной терапии ВМД стоит помнить, что ее потенциальный положительный эффект, это замедление прогрессирования заболевания, а значит и предупреждения наступления необратимой слепоты.
Субретинальная неоваскулярная мембрана (СНМ) и ее лечение
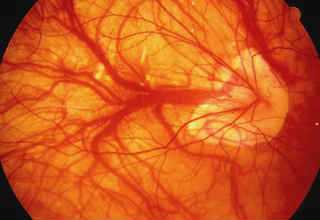
Основной причиной слабовидения и полной слепоты у лиц старшего и пожилого возраста, по данным эпидемиологических исследований, является возрастная макулярная дегенерация (ВМД). Заболевание имеет наследственную предрасположенность и, в первую очередь, поражает пигментный эпителий, а также хориокапилляры в центральной (макулярной) зоне сетчатой оболочки.
Подавляющее большинство (почти 90%) случаев утери зрения от ВМД обусловлено развитием экссудативной формы этого заболевания, по-другому называемой «влажной». Данная форма ВМД сопровождается чрезмерным ростом аномальных, новообразованных сосудов, прорастающих из хориокапиллярного слоя сосудистой оболочки сквозь дефекты в мембране Бруха под нейроэпителий и/или пигментный эпителий сетчатки. В офтальмологии подобное состояние получило название субретинальной (локализованной под сетчаткой) неоваскулярной мембраны (СНМ).
Новообразованные сосуды при СНМ имеют аномально слабую стенку, из-за чего под сетчатку начинает просачиваться жидкая часть крови, с отложением там липидов и холестерина. Зачастую эти сосуды рвутся, и возникают кровоизлияния, как правило, небольшие по объему и локальные, а в некоторых случаях и довольно значительные. Все это нарушает питание сетчатки и приводит к возникновению фиброза, когда прозрачная ткань сетчатки замещается соединительной. В исходе влажной формы ВМД формируется субретинальный рубец, из-за чего сетчатка перестает выполнять свои функции
К абсолютной слепоте центральная хориоретинальная дистрофия (ЦХРД) не приводит никогда. Но из-за появления в центральной части поля зрения темного пятна (абсолютной скотомы) у человека постепенно пропадает центральное зрение. Так как патологический процесс затрагивает лишь центральную часть (макулу), периферическое поле зрения остается сохранным. В исходе процесса остаточное зрение, как правило, составляет 0,1 (первая строчка таблицы) и пациент видит лишь «боковым зрением.
Патологический процесс всегда протекает индивидуально, но развитие СНМ «включает» временной фактор, который приобретает первостепенное значение. При этом, избежать полной потери зрения поможет только ранняя диагностика заболевания и своевременно начатое адекватное лечение, приводящее к длительной ремиссии или обратному развитию патологического процесса.
Методы лечения неоваскулярной мембраны
Среди методов лечения субретинальной неоваскулярной мембраны при влажной форме ВМД выделяют лазеркоагуляцию сетчатки (см. страницу «Операции на сетчатке глаза«) , транспупиллярную термотерапию (ТТТ), фотодинамическую терапию (ФДТ) и удаление СНМ хирургическим способом (см страницу «Хирургические операции на глазах«.
Однако за последние несколько лет терапия данного заболевания вышла на новый уровень, благодаря появлению эффективных лекарственных препаратов. Это препараты-ингибиторы выработки фактора эндотелиального роста сосудов (VEGF).
Ведь хотя причины возникновения СНМ до конца не изучены, из данных исследований последних лет ученые сделали вывод, что роль VEGF в ее развитии очень важна. Таким образом, фармакологические ингибиторы VEGF возможно являются новым и наиболее перспективным направлением в терапии данных патологий.

В современной клинической практике, сегодня уже широко применяют следующие препараты:
Мacugen® (Макуджен)
Это один из первых фармакологических ингибиторов VEGF, применяющийся в офтальмологии. Мacugen® или Макуджен (основное вещество пегаптаниб) позиционируется, как так называемый анти-VEGF аптамер. Лечение им помогает замедлить снижение остроты зрения пациентов с СНМ при влажной форме ВМД. Эффективность препарата сравнима с действием фотодинамической терапии. Он стал первым из препаратов данной группы, разрешенным FDA для интравитреального введения в полость стекловидного тела при лечении любых форм субретинальной неоваскулярной мембраны при возрастной макулодистрофии (2004 г.). Особенно хороший эффект от применения препарата Макуджен наблюдается на ранних стадиях ВМД.
Lucentis® (Луцентис)
Препарат Lucentis® или Луцентис (основное вещество ранибизумаб) действует как антиген-связующий фрагмент к VEGF антител мышей. Препарат является рекомбинантным, полученным одним из методов генной инженерии. Молекула ранибизумаба — высокоспецифичная часть антитела мыши к VEGF с низким молекулярным весом (48 кДа). Она может проникать сквозь все слои сетчатой оболочки к патологическому объекту блокируя рецепторы VEGF входящих в СНМ новообразованных сосудов. Lucentis — первый препаратом данной группы, терапия которым ведет к частичному восстановлению зрения, а не только к торможению его прогрессирующего снижения (стабилизация зрения в 95% случаев, повышение остроты зрения в 25-40% случаев). Положительные результаты клинических исследований позволили FDA утвердить Lucentis, как средство лечения субретинальной неоваскулярной мембраны при ВДМ (2006 г.).
Avastin™ (Авастин)
Бевацизумаб — действующее вещество препарата Avastin™ (Авастин), является полноразмерным антителом против любых изоформ (разновидностей) VEGF. Еще в 2004 году его стали активно использовать в онкологии при лечения рака прямой кишки и толстого кишечника.
Первый опыт применения Авастина у пациентов с влажной формой ВМД принадлежит американским исследователям Rosenfeld и Puliafito. Это произошло в 2005 году, когда положительные результаты от его применения были получены у пациентов с СНМ и прогрессирующим падением остроты зрения после поведения фотодинамической терапии и лечения Макудженом. Пациентам выполнялось 2-3 кратное введение Авастина внутривенно по 5 мг/кг с перерывом в две недели. При этом было достоверно зафиксировано проведением ОКТ повышение остроты зрения, а также уменьшение толщины сетчатки в зоне макулы.
Какое-то время целесообразность интравитреального введения препарата оставалась под сомнение. Ведь его молекулярная масса в несколько раз выше, чем у Макуджена и Луцентиса, и были сомнения насчет его способности проникать сквозь сетчатку. Но опубликованные в последующем результаты исследований убедительно доказали, что введенный в полость стекловидного тела бевацизумаб, легко проникать сквозь все слои сетчатой оболочки.
При внутривенном введении Авастина существует риск потенциально возможных побочных эффектов, уже описанных при применении его в онкологии. Среди них: повышение АД, носовые кровотечения, риск тромбоэмболии, протеинурия. Однако интравитреальные инъекции данного препарата буквально сводят на нет возможность возникновения указанных побочных эффектов, ведь применяемая доза в 400-500 раз меньше. В тоже время этот путь введения обеспечивает высокую концентрацию действующего вещества именно в месте поражения.
Введение Авастина в полость стекловидного тела осуществляют раз в 3-4 недели в дозировке 1,25 мг. По результатам многочисленных исследований такие инъекции повышают остроту зрения в 30-43% случаев и стабилизируют ее в 53-56% случаев. Положительный эффект от инъекций Авастина сводится к уменьшению толщины сетчатки в зоне макулы, что подтверждается данными ОКТ, а также к стабилизации объема СНМ и к уменьшению пропотевания флюоресцеина сквозь сосудистую стенку по данным ФАГ. Максимальная эффективность препарата бнаруживается с первых инъекций. При этом, степень выраженности ее не зависит проводимых ранее фотодинамической терапии и/или лечения Макудженом. По имеющимся данным, повторное ухудшение зрения, а также скопление в субретинальном пространстве жидкости после однократной инъекции Авастина возникает в 30% случаев примерно через 70-80 дней, что делает особенно актуальной своевременность следующей инъекции.
Наиболее частыми неприятными последствиями интравитреального введения Авастина бывают: транзиторная (преходящая) инъекция конъюнктивальных сосудов и кровоизлияние в зоне введения препарата. Возникновения системных побочных эффектов подобного способа введения до настоящего времени не отмечалось.
В странах Европы, как и в США показания к применению Авастина в офтальмологической практике до сих пор отсутствуют в официальном перечне и препарат применяется по т.н. системе «off-label». И все же, Авастин с каждым годом становится все более популярным в группе препаратов-ингибиторов VEGF. Не последнюю роль в этом играет и экономический фактор, ведь инъекции Авестина имеют самую низкую стоимость в сравнении со средствами аналогичного действия - Макудженом и Луцентисом, а также процедурами фотодинамической терапии.
За последние два года появилось немало публикаций с результатами исследований терапии препаратом Avastin у пациентов с субретинальной неоваскулярной мембраной при влажной форме ВМД. Однако, отдаленных результатов подобного лечения пока нет и ожидается не ранее, чем через 3-5 лет. Но все же, имеющийся уже сегодня высокий процент положительных результатов интравитреального введении группы ингибиторов VEGF говорит о том, что достаточно эффективный метод лечения экссудативной формы возрастной макулярной дегенерации наконец появился. Применение Авастина или какого-либо из иных препаратов-ингибиторов VEGF является сегодня методом выбора при лечении пациентов с ВМД, как альтернатива дорогостоящей процедуре фотодинамической терапии.
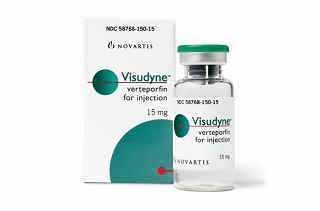
Препарат Визудин (вертепорфин) в фотодинамической терапии заболеваний сетчатки
Инновационные разработки в области биохимии, фармакологии и патофизиологии за последнее десятилетие сделали возможным применение эффективных, но невозможных ранее методов лечения патологий сетчатки, в особенности центральной ее части - макулы. Заболевания макулы носят название макулодистрофий, и за этим термином скрывается крайне серьезная проблема, приводящая к инвалидизации и полной слепоте огромной части населения всех стран мира, включая и экономически развитые.
Название нового метода лечения — фотодинамическая терапия (ФДТ). Несколько ранее, его начали использовать в онкологии и полученные отличные результаты, натолкнули на мысль о расширении области применения новой технологии.
Немного о методе ФДТ
Основа метода ФДТ — применение фотосенсибилизирующих веществ, которые повышают чувствительность пораженных тканей к световому излучению, и воздействие лазерным лучом, который максимально поглощается используемым фотосенсибилизатором. Фотосенсибилизатором в данном методе терапии выступает фармакологический препарат, вводимый пациенту внутривенно. Он обладает способностью избирательно накапливаться строго в патологически измененных ткани, что сводит к нулю риск побочных реакций для других органов. При лазерном воздействии на ткань, в которой фотосенсибилизатор накоплен, внутри возникает химическая реакция, при которой образуется свободный кислород и свободные радикалы, повреждающие в зоне облучения патологические клетки, что ведет к их гибели.
В офтальмологии наиболее эффективным фотосенсибилизирующим веществом признано химическое соединение вертепорфин и препарат на его основе Визудин. Именно его применяют для борьбы с неовоскуляризацией в зоне глазного дна (хориоидальной «субретинальной» неоваскуляризацией) - образованием аномально слабых кровеносных сосудов, чрезмерное разрастание которых сопровождает некоторые заболевания сетчатки и, в частности возрастную макулодистрофию.
Препарат Визудин
Визудин выпускается в виде порошка (лиофилизата), из которого методом растворения приготавливают состав для внутривенных инъекций. Лиофилизат препарата содержит основное действующее вещество вертепорфин, в количестве 15мг и дополнительные компоненты, которыми выступают: димиристолфосфатидилхолин, лактоза, фосфатидилглицерин, Е304, Е321.
Фармакологическое действие препарата Визудин
Вертепорфин, включенный как основное вещество в препарат Визудин, является фотосенсибилизатором. При его активации светом, с условием присутствия кислорода, синтезируются цитотоксические агенты. В возникающей реакции поглощаемая данным порфирином энергия сообщается кислороду, который в свою очередь превращается в короткоживущий, но высоко активный синглетный кислород. В зоне воздействия светом, данное соединение легко разрушает живые структуры, что становится причиной гибели клеток и закупорки сосудов. Без активации светом, вводимые дозы вертепорфина цитотоксичным действием не обладают.
Селективность или избирательность препарата Визудин в фотодинамической терапии обусловлена строго локальным воздействием светового пучка и быстром поглощением порфирина клетками эндотелия новообразованных сосудов сетчатки с мгновенным его накоплением.
По существующей гипотезе, подобное накопление порфирина происходит из-за высокой чувствительности пролиферирующих клеток, а точнее, их рецепторного аппарата. После фотодинамической терапии с Визудином, закупорка новообразованных сосудов обязательно должна найти подтверждение в ходе проведения процедуры флуоресцентной ангиографии глаза.
Показания к проведению ФДТ с препаратом Визудин
Фотодинамическая терапия с препаратом Визудин показана в случае заболеваний глаз, сопровождающихся неоваскуляризацией в зоне глазного дна. К таким заболеваниям относятся:
- Возрастную дегенерацию макулы у пациентов с классической субфовеолярно локализованной хориоидальной неовасуляризацией (ХНВ);
- Патологическую миопию с ХНВ.

Способ применения Визудина при проведении ФДТ
Проведение фотодинамической терапии предусматривает 2 этапа.
На первом этапе выполняется внутривенное введение пациенту препарата Визудин. Для этого лиофилизат растворяют в 7 мл стерильной воды для инъекций, после чего получается 7,5 мл раствора, чья концентрация составляет 2 мг/мл. При рекомендованной дозировке в 6 мг/м 2 необходимо определенное количество полученного раствора развести раствором 5% глюкозы, чтобы общий объем составлял 30 мл. Внутривенное вливание этого раствора требует осторожности и внимания и выполняется медленно, не менее 10-ти минут.
На втором этапе происходит активации порфирина светом. Ее выполняют холодным лучом лазера спустя 15 минут после выполнения внутривенного вливания. Лазерный луч с красным нетермическим светом имеет длину волны в 689 нм и направляется точно в зону хориоидального неоваскулярного поражения. Для этого применяют определенное, встроенное в щелевую лампу устройство и специальные контактные линзы для пациента. Необходимую дозу облучения, пациент получает в течение примерно 83 секунд воздействия лазерным лучом.
Снимки глазного дна при проведении флуоресцентной ангиографии определяют максимальный объем имеющегося неоваскулярного поражения. Затем при воздействии лазерным лучом охватывают всю зону неоваскуляризации, а также зоны, где флуоресценция блокируется. Увеличение периметра всей области флуоресценции на 500 мкм является гарантией того, очаг поражения полностью подвергся лечению. При этом, отнесение назальной границы терапевтической зоны должно составлять не менее 200 мкм от височного края зрительного диска. Объем очагов поражения, превышающих максимальную зону облучения, лечат направлением лазерного луча в самые поврежденные зоны.
Соблюдение данных рекомендаций дает возможность получить оптимальный терапевтический эффект.
Когда существует необходимость проведения фотодинамической терапии на обоих глазах, воздействие лазером на парном глазу проводится сразу после первого, таким образом, чтобы от начала введения препарата прошло не более 20-ти минут.
Контрольные обследования пациентов, получающих лечение Визудином проводятся раз в три месяца. При рецидивах ХНВ терапия повторяется в полном объеме.
Противопоказания и ограничения для ФДТ
Процедура фотодинамической терапии с препаратом Визудин не выполняется пациентам при следующих заболеваниях и состояниях:
- Реакции гиперчувствительности к вертепорфину;
- Тяжелые степени гепатита;
- Порфирия;
- Беременность, грудное вскармливание.
Особую осторожность в назначении ФДТ соблюдают, если для введения препарата пациенту необходимо выполнение общего наркоза, а также когда пациент страдает болезнями печени или обструкцией желчных путей.
Побочные действия и передозировка Визудина
Внутривенное введение препарата Визудин в некоторых случаях может вызвать следующие негативные последствия, к которым стоит быть готовым пациентам:
- Расплывчатость и затуманивание зрения, снижение его остроты, возникновение вспышек света и дефектов поля зрения.
- Появление отеков мягких тканей, боли и воспаления в области введения, образование под кожей гематомы;
- Обесцвечивание кожи в области инъекции, геморрагии;
- Преходящая светобоязнь;
- Возникновение спинальных болей во время введения препарата;
- Астения.
В клинической практики до настоящего момента случаев передозировки препаратом не отмечалось. Но, потенциально возможная подобная ситуация или слишком долгое световое воздействие способно вызывать нарушение кровотока и в здоровых сосудах сетчатки, что может сопровождаться острым нарушением зрения и увеличением времени фотосенсибилизации. Так доза в 20 мг/м 2 , что почти в 3 раза выше рекомендованной, увеличивает время фотосенсибилизации практически на неделю.
Основная рекомендация для пациентов в этом случае, продлить срок защиты глаз и кожи от прямого воздействия солнечных лучей и интенсивного искусственного освещения.
Взаимодействие Визудина с другими лекарственными препаратами
При назначении процедуры ФДТ, пациентам необходимо учитывать, что вертепорфин, как химическое соединение способен входить во взаимодействие с некоторыми лекарственными препаратами.
Так, при приеме тетрациклинов, фенотиазинов, сульфаниламидов и производных сульфонилмочевины, гризеофульвина или тиазидных диуретиков, которые также являются фотосенсибилизирующими средствами, повышается вероятность реакций светочувствительности.
Активность Визудина снижают следующие соединения диметилсульфоксид, этанол, формиат, бетакаротен, маннитол, а также препараты-вазоконстрикторы, антиагреганты и антикоагулянты.
На время лечения препаратом Визудин от их применения стоит отказаться или сообщить о приеме врачу.

Особые указания к проведению фотодинамической терапии
Контакт раствора препарата со слизистыми оболочками и кожей представляет опасность. Кроме того, Визудин не применяют при ярком освещении.
После проведения процедуры ФДТ первые несколько суток пациенты остаются фотосенсибилизированными, т.е. очень чувствительными к воздействию света, поэтому стоит предохранять свои кожу и глаза от солнечных лучей, а также от яркого искусственного освещения. В связи с этим, рекомендуется покидать помещение только в светонепроницаемой одежде, так как УФ-крема в данном случае неэффективны, и надевать солнечные очки. При этом, неяркий свет внутри помещения опасности не представляет. Вместе с тем, в полной темноте после воздействия вертепорфина также оставаться не рекомендуется, ведь неяркое искусственное освещение помогает выведению препарата из организма.
После терапии препаратом Визудин очень часто наблюдается проходящее ухудшение зрения, что является препятствием для управления автотранспортными средствами и для работы с движущимися, потенциально опасными механизмами.
Если после проведения ФДТ наблюдается выраженное ухудшение качества зрения, повторные процедуры можно проходить только после его восстановления до уровня предшествующего лечению.
Болезнь Гиппеля-Линдау: гемангиобластома сетчатки
Информация только для специалистов в сфере медицины, фармации и здравоохранения!
Содержание
- Гемангиобластома центральной нервной системы
- Гемангиобластома сетчатки
- Светлоклеточный почечно-клеточный рак
- Феохромоцитома
- Опухоли эндолимфатического мешка среднего уха
- Серозная цистаденома и нейроэндокринные опухоли поджелудочной железы
- Папиллярная цистаденома придатка яичка и широкой связки матки
Молекулярная биология болезни Гиппеля-Линдау

Ген фон Гиппеля-Линдау (VHL) был картирован на хромосоме 3p25 и клонирован в начале 1990-х, а дальнейшие исследования в понимании функции гена VHL продолжались в течение следующих 20 лет. Продукт этого гена, белок VHL, действует как супрессор опухолей. Как и в случае с патогенными вариантами некоторых других генов-супрессоров опухолей (например, гена ретинобластомы 1, RB1), модель «двух ударов» была подтверждена для БГЛ, при которой вариант потери функции зародышевой линии инактивирует одну копию VHL-гена во всех клетках. Для развития опухолей, связанных с VHL, должна произойти потеря экспрессии второго нормального аллеля либо из-за соматических изменений, либо из-за делеции второго аллеля, либо из-за гиперметилирования его промотора. При спорадическом почечно-клеточном раке инактивация VHL за счет соматических изменений обоих аллелей очень распространена.
За последние два десятилетия были достигнуты значительные успехи в понимании биологии, лежащей в основе формирования опухолей, связанных с VHL. Белок VHL образует стабильный комплекс с несколькими другими белками, включая элонгины В и С, а также куллин 2. Этот комплекс нацелен на несколько белков для протеасомной деградации, тем самым регулируя их уровни внутри клетки. Компонент VHL этого комплекса функционирует как убиквитинлигаза E3 для молекул-мишеней. После связывания с комплексом VHL молекулы-мишени ковалентно связываются с убиквитином, облегчая деградацию протеасомой.
В дополнение к своей функции убиквитинлигазы E3, VHL выполняет несколько других важных клеточных функций, включая поддержание первичной реснички, регуляцию цитокинеза, контроль функции микротрубочек, целостность внеклеточного матрикса и регуляцию клеточного цикла. Патогенные варианты гена VHL также связаны с врожденными формами истинной полицитемии.
Клиническая картина капиллярной гемангиобластомы сетчатки

Капиллярные гемангиобластомы сетчатки обычно локализуются либо в периферической части сетчатки, либо в юкстапапиллярной области. Потеря зрения при капиллярных гемангиобластомах сетчатки обычно вызывается экссудацией из опухоли, вызывающей отек сетчатки, или тракционными эффектами, при которых глиальная пролиферация на поверхности опухоли вызывает стрии и деформацию сетчатки. Кроме того, капиллярные гемангиобластомы сетчатки могут кровоизлиять, что приводит к отслойке сетчатки, глаукоме и потере зрения.
Капиллярные гемангиобластомы сетчатки обнаруживаются у 70% пациентов с БГЛ к возрасту 60 лет; они часто многоочаговые и двусторонние. По сравнению с пациентами со спорадическими гемангиобластомами сетчатки пациенты с БГЛ намного моложе и чаще имеют множественные поражения. В одной серии из 31 пациента с БГЛ и 37 пациентов без неё пациенты с БГЛ были моложе (18 лет против 36 лет соответственно), имели в среднем четыре опухоли и были более склонны к развитию новых опухолей, чем пациенты без заболевания. заболевание.
В исследовании 890 пациентов с БГЛ у 335 пациентов была капиллярная гемангиобластома сетчатки как минимум в одном глазу. Поражения были обнаружены односторонне у 42% и двусторонне у 58% пострадавших пациентов. Корреляции между возрастом, полом и латеральностью поражения выявлено не было. Из вовлеченных глаз 87% имели опухоли, которые можно было визуализировать индивидуально; из них опухоли обычно обнаруживались только в периферической части сетчатки (85%) и реже в юкстапапиллярной области (15%). Количество опухолей на периферии в среднем составляло 2,5+/-1,8 на глаз, при этом 25% глаз имели поражение более одного квадранта сетчатки. Оценка взаимосвязи генотип-фенотип при капиллярной гемангиобластоме сетчатки показала, что у 15% людей с вариантами, которые приводят к полной потере белка VHL, развилась гемангиобластома по сравнению с общей распространенностью в популяции пациентов 37%. Было обнаружено, что риск потери зрения увеличивается с возрастом, хотя количество опухолей существенно не увеличивается в зависимости от возраста.
Как и в случае с кажущимися спорадическими гемангиобластомами центральной нервной системы (ЦНС), любой пациент с капиллярной гемангиобластомой сетчатки (особенно в возрасте до 40 лет) должен пройти генетическое тестирование зародышевой линии на наличие патогенных вариантов гена VHL.
Рутинное наблюдение за капиллярной гемангиобластомой сетчатки рекомендуется для пациентов с заболеванием VHL из-за его высокой частоты. Частое появление таких поражений в детстве делает важным инициировать офтальмологическое наблюдение в педиатрической популяции после постановки диагноза, и это является одной из причин, по которой рекомендуется генетическое тестирование на патогенные варианты гена VHL у детей раннего возраста.
Диагностика капиллярной гемангиобластомы сетчатки
Диагноз болезни (фон) Гиппеля-Линдау (БГЛ) обычно устанавливается путем обнаружения зародышевого патогенного (обычно с потерей функции) варианта гена VHL. Это чаще всего наблюдается у пациентов, которые проходят генетическое тестирование после того, как у них диагностировано одно проявление БГЛ, или у тех, кто проходит тестирование, потому что у их близких родственников диагностирована эта болезнь. Диагноз также может возникнуть, когда генетическое тестирование проводится по другой причине и неожиданно обнаруживает вторичный патогенный вариант VHL. В редких случаях у пациентов, у которых нет доступа к генетическому тестированию, диагноз болезни может быть основан на клинических критериях (например, у пациентов с одним поражением, связанным с БГЛ, и соответствующим семейным анамнезом, или у пациентов с множественными поражениями, связанными с БГЛ).
Пациентов с подозрением на БГЛ следует направлять в специализированные центры для оценки, генетического консультирования и окончательного диагноза с помощью генетического тестирования, даже если в семейном анамнезе нет этой болезни.
Пациентов следует направлять на соответствующую генетическую консультацию в сочетании с генетическим тестированием на патогенные варианты гена VHL. Болезнь наследуется по аутосомно-доминантному типу, и больные люди имеют 50-процентную вероятность передачи ассоциированного с болезнью варианта гена VHL каждому потомку. Учитывая разный возраст появления опухоли, большинство людей с БГЛ доживают до зрелого возраста и рожают детей в основном до постановки диагноза. Таким образом, нет ничего необычного в том, чтобы увидеть многопоколенческие родословные БГЛ со многими пораженными людьми, каждый из которых имеет несколько разные модели диагнозов опухолей и разный возраст начала заболевания.
Среди редких пациентов с соматическим мозаицизмом риск для потомства зависит от того, несет ли зародышевая ткань патогенный вариант, хотя это обычно не определяется клинически. Таким образом, пациенты с документально подтвержденным мозаицизмом должны быть проинформированы о том, что риск рождения больного ребенка может достигать 50% и что любой больной ребенок унаследует патогенный вариант в 100% своих клеток и потенциально будет иметь более тяжелые проявления болезни, чем мозаичный родитель.
Диагноз БГЛ у ребенка здоровых родителей может быть очень тревожным, и следует тщательно объяснить концепцию патогенных вариантов de novo или переменной экспрессивности (например, когда у родителя еще не была диагностирована опухоль, связанная с БГЛ). Никогда не следует предполагать, что здоровые родители отрицательны на патологический вариант гена VHL без прямого генетического тестирования. Родителей следует успокоить, а возможную вину смягчить, объяснив, что патогенный вариант de novo вряд ли может быть результатом какого-либо действия, имевшего место непосредственно перед беременностью или во время нее.
Растет обеспокоенность родителей относительно того, когда предоставлять информацию о диагнозе детям с положительным генетическим тестом на VHL. В общем, лучше всего передавать эту информацию в различных условиях по мере взросления ребенка, и родители могут получить помощь от медицинского работника при инициировании этих дискуссий.
Лечение капиллярной гемангиобластомы сетчатки
Лечение капиллярной гемангиобластомы сетчатки требует, чтобы преимущества лечения были сбалансированы с потенциальными осложнениями, связанными с лечением. Данные о том, можно ли внимательно наблюдать за небольшими поражениями без специфического лечения, до тех пор, пока не появятся какие-либо признаки роста или симптомы, противоречивы. Некоторые группы рекомендуют лечить капиллярную гемангиобластому сетчатки сразу после обнаружения (чтобы предотвратить рост и осложнения), в то время как другие ждут некоторого изменения в размере, прежде чем начинать лечение. Для тех, кто начинает лечение, мы предлагаем лазерную фотокоагуляцию, а не другие методы лечения. Другие альтернативные варианты включают фотодинамическую терапию или лучевую терапию. Системная терапия белзутифаном является приемлемым вариантом для пациентов, которым противопоказана местная терапия из-за близости опухоли к зрительному нерву или множественных прогрессирующих поражений. Клинические испытания приветствуются, если таковые имеются.
Местная терапия. Лазерная фотокоагуляция эффективна более чем в 70% случаев, как правило, при однократном лечении и является предпочтительным методом лечения. Исключением является то, что гемангиобластомы зрительного нерва не следует лечить этими методами из-за вредных побочных эффектов на нормальную сетчатку. Фотодинамическая терапия также может рассматриваться как вариант лечения капиллярной гемангиобластомы сетчатки, хотя данные о ее эффективности ограничены. Внешняя лучевая терапия может быть использована в качестве терапии спасения, если другие методы оказались неэффективными.
Белзутифан, ингибитор индуцируемого гипоксией фактора-2альфа (HIF-2альфа), является вариантом лечения пациентов с капиллярными гемангиобластомами сетчатки, расположенными близко к зрительному нерву, или пациентов с множественными прогрессирующими гемангиобластомами; такие пациенты, как правило, не подходят для местной терапии. В исследовании фазы II белзутифан улучшил состояние во всех 16 глазах (100%) у 12 пациентов с подлежащими оценке гемангиобластомами сетчатки.
Экспериментальная терапия (антиангиогенные средства) - необходимы дальнейшие исследовательские исследования для лучшего понимания биологии исходной гемангиобластомной клетки и ее эндотелия, а также для разработки активной системной терапии. Несколько ингибиторов рецепторов фактора роста эндотелия сосудов (VEGF), которые препятствуют ангиогенезу, такие как сунитиниб, пазопаниб, бевацизумаб и ранибизумаб, продемонстрировали ограниченную эффективность при гемангиобластоме сетчатки.
Наблюдение за пациентами с капиллярной гемангиобластомы сетчатки

Заболеваемость и смертность у пациентов с болезнью (фон) Гиппеля-Линдау (БГЛ) значительно снизились благодаря лучшему пониманию естественного течения серьезных клинических проявлений заболевания, более совершенным методам визуализации и улучшениям в терапии. Наблюдение важно не только для выявления новых поражений на ранней стадии, но и для наблюдения за небольшими бессимптомными поражениями на предмет признаков прогрессирования.
Протоколы наблюдения сосредоточены на гемангиобластомах (включая капиллярные гемангиобластомы сетчатки), почечно-клеточном раке (ПКР), феохромоцитомах и аудиологическом исследовании, учитывая повышенный риск опухолей эндолимфатического мешка (ЭЛСТ) у пациентов с БГЛ. Рекомендации по наблюдению могут быть адаптированы к каждому пациенту с учетом текущего или предшествующего диагноза опухоли. Тем не менее, все люди с БГЛ, даже если в настоящее время они бессимптомны, должны понимать, что у них могут развиться проявления болезни, и им будет полезно следовать рекомендациям по эпиднадзору.
Несколько организаций предоставляют обновленные руководства по эпиднадзору, учитывающие современные методы визуализации и лабораторной диагностики. Международная группа клиницистов, занимающихся лечением детей с БГЛ, была созвана в 2016 году в рамках семинара Американской ассоциации исследований рака (AACR) по детской предрасположенности к раку. Группа рассмотрела как американские, так и европейские схемы по БГЛ и опубликовала рекомендации по эпиднадзору, которые предусматривали повышение интенсивности и более раннее начало скрининга. Эти рекомендации впоследствии были оценены консенсусной комиссией, сформированной Альянсом БГЛ, состоящей из клиницистов, занимающихся всеми областями знаний, связанных с лечением болезни, и представителей семинара AACR. Ниже приводится сводка этих рекомендаций.
Фотодинамическая терапия (ФДТ) сетчатки глаза в офтальмологии
Фотодинамическая терапия (ФДТ) - один из наиболее современных высокоэффективных методов лечения лиц с влажной формой серьезного возрастного заболевания - дегенерация макулы. В качестве лечения для сухой формы макулярной дегенерации, метод не подходит.
Суть ФДТ заключается во введении в кровяное русло определенного светочувствительного препарата Визудин, с действующим веществом вертепорфин. Данное вещество имеет свойство накапливаться в патологических сосудах, разрастающихся в макулярной зоне. После этого, пораженный глаз подвергается лазерному воздействию. Лазерный луч активируют препарат, который закупоривает патологические сосуды кровяными сгустками, которые становятся причиной их отмирания.
Фотодинамическая терапия сетчатки глаза что это
«Склеивание» таким образом сосудов при процедуре ФДТ приостанавливает:
- Выход под сетчатку жидкости сквозь неполноценную стенку патологических сосудов и скопление ее там, что провоцирует нарушение формы и локации желтого пятна.
- Разрастание под сетчатой оболочкой соединительной ткани и аномальной мембраны, разрушающей макулу.
В конечном итоге, это помогает сохранить центральное зрение.
Процедура занимает примерно 20 минут, не вызывает серьезных болевых ощущений. Ее можно проводить в специализированной клинике или в оборудованном кабинете врача.
Через месяц после проведенного лечения, пациенту необходимо явиться на контрольный осмотр к лечащему офтальмологу.
О методе
Фотодинамическая терапия, как метод лечения, подходит только для влажной формы ВМД. Также необходимо понимать, что данная процедура, применима лишь для очень небольшого количества случаев возрастной макулодистрофии.
Проведение фотодинамической терапии способствует ограничению роста патологических вновь образованных кровеносных сосудов, которые прорастают под макулу. Таким образом, процедура приостанавливает дальнейшее прогрессирование заболевания, предупреждая потерю центрального зрения.
Для восстановления утраченного уже зрения, данный метод не подходит. Его задача — остановить поражение сетчатки в дальнейшем, сохранить оставшуюся остроту зрения. Влажная форма ВМД требует применения одновременно нескольких методов терапии, что необходимо учитывать, начиная лечение. Только так можно достичь необходимого положительного результата.
Эксперты сходятся во мнении, что процедура ФДТ во многих случая более эффективна и менее рискованна, чем применяемая при влажной форме ВМД лазерная хирургия. Ведь при лазерном воздействии, достаточно высок риск немедленной, необратимой потери центрального зрения (образование центрального слепого пятна). Кроме того, лазерное лечение не всегда гарантирует, что рост патологических сосудов остановится в дальнейшем.
ФДТ - единственный метод направленного на сосуды действия, который не повреждает нервные клетки центральной макулярной зоны, как остальные известные.
Терапевтический эффект ФДТ
Фотодинамическая терапия снижает риск масштабной потери зрения благодаря остановке дальнейшего разрастания новообразованных патологических сосудов, из-за которых под сетчаткой регулярно возникают кровотечения. Результативность лечения напрямую связана с локацией патологических сосудов под сетчатой оболочкой, а также от возможных особенностей в их строении. Именно поэтому, ФДТ может применяться не во всех случаях ВМД, ведь при определенных формах возрастной макулодистрофии, необходимого терапевтического эффекта подобное лечение не принесет.
Необходимо учитывать, что прогрессирование ВМД после фотодинамической терапии часто замедляется лишь на определенное время. Затем, патологические сосуды вновь начинают кровоточить. Как правило, это происходит не ранее, чем через 3 месяца. Для более стойкого клинического эффекта, пациенты с влажной формой ВМД должны получать комплекс специального лечения, схему которого разрабатывает лечащий врач.
Фотодинамическая терапия сетчатки в Москве
Возможные осложнения и побочные эффекты
В 1-4% случаев после проведения ФДТ происходит значительное ухудшение зрения. Как правило, этот процесс необратим, хотя есть случаи его частичного восстановления.
Кроме того, специалисты отмечают следующие побочные эффекты процедуры:
- Временное ухудшение качества зрения (снижение остроты, изменение полей зрения, иные патологии).
- Боль, отек, воспаление на месте инъекции препарата Визудин, иногда кровоточивость ранки.
- Болезненность в поясничном отделе позвоночника, как реакция на введение вертепорфина.
- Фотосенсебилизация. Она объясняется тем, что Визудин делает кожу и глаза очень чувствительными к свету.
Чтобы избежать солнечного ожога, вызванного особой чувствительностью к свету, 2-5 дней после лечения необходимо беречься от прямых солнечных лучей, обязательно носить темные очки.
Важные моменты
Процедура ФДТ подходит не всем, это эффективный метод лечения лишь для ряда пациентов, страдающих влажной формой ВМД сетчатки. Поэтому следует учитывать, что после диагностики может последовать отказ в лечении этим методом.
Эффективность процедуры, как и отдаленные последствия ее проведения, сегодня находятся пока на стадии изучения. Вертепорфин (Визудин) - препарат достаточно дорогостоящий, из-за этого стоимость всего лечения довольно высока. Однако, соизмеряя стоимость ФДТ-терапии и риск потерять центральное зрение полностью, большинство пациентов не отказываются от предложенного лечения.
Фотодинамическая терапия в нашей клинике выполняется высококвалифицированными специалистами в условиях стерильной процедурной. Опыт врачей позволяет гарантировать пациентам наиболее подходящую в конкретном случае схему комплексного лечения и наименьшее количество осложнений инъекции Визудина.
Цены на ФДТ сетчатки
ВНИМАНИЕ! Точную стоимость лечения можно будет сказать только после очной коснультации, когда будет определено состояние сетчатки глаз пациента и составлен план лечения. Узнать стоимость основных процедур и операций вы можете в разделе ЦЕНЫ.
Читайте также:
