Примеры увеличения площади солитарной врожденной гипертрофии пигментного эпителия сетчатки
Добавил пользователь Алексей Ф. Обновлено: 22.01.2026
Врожденная гипертрофия ретинального пигментного эпителия (РПЭ) - достаточно часто встречающееся доброкачественное образование сетчатки. Она может проявляться, либо в виде одиночного отложения РПЭ, либо группы отложений.
При его типичной форме изолированно поражается только пигментный эпителий сетчатки. Но гораздо чаще, при атипичной форме, кроме изменений органа зрения имеют место и другие системные поражения.
В частности, в 80% случаев врожденная гипертрофия ретинального пигментного эпителия сочетается с семейным аденоматозным полипозом (САП) толстого кишечника [1, 2, 7]. Это аутосомно-доминантное наследственное заболевание, являющееся облигатным предраком кишечника и в 90% случаев к 30-60 годам заканчивающееся его малигнизацией [6]. Чаще всего им страдают несколько членов одной семьи.
По статистике САП встречается достаточно редко и составляет 15% структуры всех видов полипозов толстого кишечника [1, 3]. Полипы обычно выявляют во второй половине второго десятилетия жизни. Их озлокачествление наступает приблизительно через 15-25 лет. Заболевание встречается достаточно редко: 1 случай на 22 тыс. населения [6].
При этом, в литературе мы встретили лишь единичные описания конкретных клинических наблюдений сочетания полипоза толстого кишечника с гиперплазией пигментного эпителия сетчатки [4].
Поскольку данная патология встречается достаточно редко и мало описана, мы сочли целесообразным описать клинический случай данной патологии. Это необходимо для ее адекватной диагностики офтальмологами.
Цель - клиническая демонстрация случая диагностики атипичной формы врожденной гипертрофии ретинального пигментного эпителия, связанного с САП толстого кишечника.
Материал и методы
В диагностическое отделение Хабаровского филиала ФГБУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России обратился пациент П., 42 года, направленный районным окулистом для определения тактики дальнейшего ведения по поводу множественных пигментных невусов хориоидеи обоих глаз. При поступлении предъявлял жалобы на невозможность выполнения зрительной работы вблизи в течение последних 6 мес. Очков для близи он никогда не имел. Из анамнеза выяснили, что у окулиста мужчина никогда не наблюдался. При прохождении ежегодных медицинских осмотров по месту работы глазное дно окулист осматривал без мидриаза.
В течение двадцати лет он стоит на учете у онколога по поводу аденоматозного полипоза толстого кишечника. Отец пациента умер в возрасте 53 лет от карциномы прямой кишки. И 3 из 7 его потомков в трех различных поколениях умерли от колоректального рака. Сын пациента, 22 года, находится на учете у гастроэнтеролога с раннего детского возраста, где ему ежегодно проводится эндоскопическое обследование всех отделов толстого кишечника.
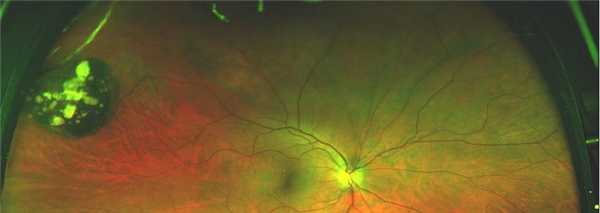
При первичном осмотре в диагностическом отделении ХФ МНТК острота зрения правого глаза составила 1,0 без коррекции, левого - 1,0 без коррекции. Внутриглазное давление - 19 мм рт.ст. и 21 мм рт.ст. соответственно. Оптические среды прозрачные. На глазном дне обоих глаз определялось наличие далеко расположенных друг от друга множественных непроминирующих очагов вытянутой веретенообразной формы (более 10 на каждом глазу). Очаги имели серо-коричневый цвет, и были гипопигментированы с одной стороны. Они имели четкие контуры. Их размеры были различными и варьировали от 0,5 до 2,5 диаметров диска зрительного нерва (ДЗН). При офтальмоскопической оценке не было выявлено наличия тракционного витреоретинального компонента. Очаги были хаотично расположены относительно друг друга. При этом ДЗН обоих глаз были розового цвета, обычными; ход и калибр ретинальных сосудов сетчатки не был изменен. Макулярная зона обоих глаз была полностью интактной.
Была выполнена дифференциальная диагностика с невусами и меланомой хориоидеи. Так, результаты ультразвукового обследования не выявили, проминирующих образований под сетчаткой. На ФАГе, начиная с артериальной фазы и до фазы рециркуляции флюоресцеина, отмечалась гипофлюоресценция участков гиперплазии РПЭ.
При проведении общей максимальной электроретинограммы отклонений в амплитудных и временных параметрах не обнаружено. Исследование порога электрочувствительности и электрической лабильности зрительного нерва не выявило наличия отклонения от нормальных показателей. При периметрии также не обнаружено каких бы то ни было скотом в поле зрения или сужения поля зрения.
Углубленный и целенаправленный сбор анамнеза позволил установить, что его беспокоят нарушения деятельности желудочно-кишечного тракта (боли в животе, поносы и постоянные ректальные кровотечения). У членов его семьи и родителей отмечались аналогичные жалобы. Учитывая семейный анамнез патологии, пациент был направлен на консультацию к онкологу. При проведении ему эндоскопического исследования выявлено наличие множественных полипов колоректальной зоны без признаков малигнизации (при их гистологическом исследовании). Оказалось, что пациент наблюдался у онколога много лет по поводу САП толстого кишечника.
По совокупности выявленных симптомов: изменений сетчатки (более 4 очагов гиперплазии пигментного эпителия различных размеров), а также семейного анамнеза по наличию полипоза толстого кишечника ему был выставлен клинический диагноз: атипичная врожденная гипертрофия ретинального пигментного эпителия, ассоциированная с САП толстого кишечника.
Результаты и обсуждение
Учитывая то, что каких либо жалоб на состояние зрительных функций пациент не предъявлял, ему были лишь подобраны очки для чтения вблизи и рекомендован повторный осмотр в диагностическом отделе МНТК через месяц (для оценки динамики состояния пигментного эпителия, поскольку изменения его были выявлены впервые).
Спустя месяц пациент жалоб не предъявлял. При осмотре острота зрения равнялась 1,0 на обоих глазах. Уровень ВГД правого глаза составил 18 мм рт.ст, левого глаза - 19 мм рт.ст. На глазном дне сохранялась прежняя картина локализации и размеров гиперплазии пигментного эпителия. Какая-либо их динамика отсутствовала. Вновь проведенные дополнительные обследования отклонений от нормальных показателей не выявили. Подобранные очки для близи полностью удовлетворили его. При обследовании у онколога был подтвержден диагноз аутосомно-доминантного наследственного заболевания, характеризующегося образованием аденоматозных полипов в прямой и толстой кишке.
Пациенту было рекомендовано наблюдение у окулиста по месту жительства с регулярными осмотрами не реже 1 раза в год, в условиях максимального мидриаза, и у онколога.
Как видно, иногда при обычном офтальмологическом обследовании и отсутствии жалоб у пациентов, бывают интересные диагностические находки. Так, при развитии явлений пресбиопии в данном случае, удалось случайно выявить врожденную атипичную гиперплазию ретинального пигментного эпителия, связанную с САП толстого кишечника.
Обобщая данный клинический случай, следует отметить, что особую трудность представляла некоторая схожесть клинической картины атипичной врожденной гипертрофии пигментного эпителия со сгруппированными пигментными невусами хориоидеи. Ввиду этого, иногда ее можно принять и за более тяжелую патологию - меланому хориоидеи. Это, по данным литературы, бывает в случаях, когда очаги гиперплазии РПЭ достаточно крупные и их немного. Но чаще всего необходимо отличать врожденную атипичную гиперплазию пигментного эпителия от типичной [2, 5, 7].
Меланома хориоидеи, также чаще встречается на глазном дне в виде отдельного проминирующего очага с нечеткими контурами. Нередко на его поверхности определяются включения липофусцина. При проведении УЗИ данного участка глазного дна определяется его проминация в стекловидное тело, на ФАГе определяются собственные сосуды опухоли. Кроме того, как при невусах, так и при меланомах хориоидеи поражения всегда односторонние, тогда как при атипичной врожденной гипепрплазии РПЭ, связанной с системным аденоматозным полипозом толстого кишечника, изменения напротив - двусторонние [2, 5, 7].
Для пигментных невусов хориоидеи характерно то, что они обычно встречаются в единичном числе, имеют менее интенсивную коричневую или серую окраску и более округлую форму. Они не отличаются от типичной гиперплазии пигментного эпителия сетчатки по картире УЗИ-исследования и ФАГ глазного дна.
При типичной форме гиперплазии РПЭ отложения пигмента могут быть как одиночными, так и сгруппированными. Но они всегда только односторонние. Они вариабельны по размерам, четкоочерченные и имеют более округлую форму, хотя могут быть и овальными. Характер их расположения напоминает «медвежьи следы», их локализация ограничена одним квадрантом глазного дна. Если очаг единичный, то он чаще располагается юкстапапиллярно. В очагах могут присутствовать и участки депигментации. Гистологическая картина атипичной гиперплазии РПЭ, пигментных невусов и типичной гиперплазии пигментного эпителия похожа - все эти состояния являются доброкачественными.
1. САП толстого кишечника - аутосомно-доминантное заболевание, относящееся к облигатному предраку и часто заканчивающееся малигнизацией в 4 декаде жизни.
2. Внекишечным проявлением САП, более чем в 80% случаев является врожденная атипичная форма гипертрофии пигментного эпителия сетчатки, которая обнаруживается случайно при обычном офтальмологическом осмотре и не вызывает нарушения функций органа зрения.
3. Дебют заболевания происходит в подростковом возрасте, но изменения сетчатки наблюдаются с самого раннего детского возраста.
4. Детей из группы риска (в семьях, которых наблюдается САП) необходимо как можно раньше направлять на осмотр к офтальмологу, учитывая, что манифестация изменений пигментного эпителия сетчатки происходит раньше, чем в толстом кишечнике. Обнаружение трех или более очагов определенной формы («рыбий хвост») очагов гиперплазии РПЭ свидетельствует о высокой вероятности полипоза кишечника. В то время как офтальмологический осмотр является достаточно простым и неинвазивным методом обследования.
Врождённая гипертрофия пигментного эпителия

Врождённая гипертрофия пигментного эпителия - это доброкачественное пигментированное поражение в заднем полюсе, имеющее характерный вид. Оно плоское, округлое, имеет чёткие контуры; обычно чёрного цвета, с внутренними беспигментными лакунами, но может быть совершенно лишенным пигмента. В течение многих лет очаги поражения могут несколько увеличиваться, их пигментация способна меняться. Несмотря на то, что злокачественная трансформация встречается исключительно редко, обследования следует проводить ежегодно.
Ключевые слова
Об авторах
Эдвард Черни
Список литературы
Комментарии к статье
- journal the best
ramdani Ardiansyah (01.07.2020) - UNOSLOT : BOCORAN GAME SLOT ONLINE TERGACOR DENGAN JACKPOT TERBESAR HARI INI
Rimsha Sims (27.06.2022) - PGSLOT88 : DAFTAR PROVIDER GAME SLOT GACOR TERBAIK DI TAHUN 2022
Fahim Meyer (02.07.2022) - 88Jackpot Agen Judi Slot Online Gacor
rica pladimer (04.07.2022) - Pragmatic138 situs judi slot online provider pragmatic play
chindy lou (05.07.2022) - SULTANGACOR AGEN JUDI TERPERCAYA 2022
nani teamo (07.07.2022) - Goslot88 : Situs Judi Slot Online Gampang Menang Dengan Deposit Pulsa Tanpa Potongan
Lewie Williams (19.07.2022) - Permainan Judi Casino Terbaik
beruang jpgacor (26.09.2022) - live judi casino
starlight princess598 (03.10.2022) - bandar judi casino live bonus melimpah
elemental gems (04.10.2022) - togel gacor
bocah seo google (11.10.2022)
Эта статья доступна по лицензии Creative Commons Attribution 4.0 International License.
Врождённая гипертрофия пигментного эпителия сетчатки ("след медведя")
При врожденной гипертрофии пигментного эпителия сетчатки речь идет о нарушении формирования этого слоя в период внутриутробной жизни. Проявляется заболевание сгруппированной пигментацией, которая имеет внешнее сходство со следом медведя.
До конца патогенез гипертрофии сетчатки не изучен. Некоторые ученые полагают, что в результате формирования в патологической сетчатке макромеланосом происходит изменение катаболической функции. В результате клетки пигментного эпителия погибают, а на их месте формируются лакуны, или очаги гипогигментации.
Клинические проявления гипертрофии
При врожденной гиперплазии пигментного слоя сетчатки возникает очаговая гиперпигментация. По своей форме очаги гиперпигментации напоминают медвежий след. Окраска этих пятен может быть светло-коричневой или черной. Форма пятен округлая, а края гладкие или фестончатые. Вокруг очагов гиперпигментации можно обнаружить довольно обширную плакоидную область. Лакуны, формирующиеся при гиперплазии, могут носить одиночный или множественный характер. Сгруппированные очаги гиперпигментации (маленькие пучки или скопления) называют следом медведя. Размер этих скоплений может быть с маленький диск, а иногда достигает целого квадранта глазного дна. Типичной локализации для этих патологических изменений не выявлено. Центральная область сетчатки, то есть макула, довольно редко вовлекается в патологический процесс.
Заболевание может протекать бессимптомно. Иногда очаги гиперплазии увеличиваются в размерах или озлокачествляются. При выполнении флуоресцентной ангиографии на ранних стадиях патологий можно рассмотреть крупные сосуды хориоидальной оболочки, которые пересекают лакуны. При этом слой хориокапилляров отсутствует. На всем протяжении гипертрофированного участка можно выявить гипофлуоресценцию.
Диагностика
Световая микроскопия
Слой гипертрофированного пигментного эпителия представляет собой большие пигментные гранулы овальной формы. Фоторецепторы, которые прилежат к этой зоне, подвергаются дистрофии (наружные и внутренние сегменты). Также имеется утоление мембраны Бруха, а в лакунах с гипопигментацией отсутствуют фоторецепторы и пигментные эпителиальные клетки. Сосудистая оболочка при этом заболевании не изменена.
Инструментальные исследования
Во время выполнения флуоресцентной ангиографии в зоне гиперпигментации можно заметить блокаду фоновой флуоресценции хориоидеи. В гипопигментированных лакунах хориоидальный кровоток сохранен. Сеть сосудов, которая покрывает очаг изменения, невидима. Иногда имеются признаки облитерации капилляров, микроаневризм, сосудистых шунтов, отмечается разреженность структур, флуоресцеин может просачиваться.
При исследовании поля зрения могут возникать относительные скотомы, которые увеличиваются с возрастом. ЭОГ и ЭРГ сохраняются в норме.
Дифференциальная диагностика
Следует отличать врожденную гипертрофию пигментного эпителиального слоя сетчатки от меланомы, невуса хориоидеи, меланоцитомы. Также дифференциальную диагностику нужно проводить с реактивной гиперплазией этого слоя сетчатки, которая возникает в результате травмы, кровоизлияния, воспаления или приема токсических веществ.
Лечение
Лечения этого заболевания не проводят.
Прогноз
При отсутствии патологических изменений в зоне макулы снижения остроты зрения не отмечается.
Аномалии развития сетчатки
Аномалии в развитии оболочек глазного яблока можно обнаружить сразу после рождения. Появление их связывают с мутацией генов, хромосомными аномалиями, а также с патологическим влиянием на внутриутробное развитие эндогенных и экзогенных факторов. Важная роль в этом случае принадлежит инфекциям матери, которые она перенесла во время беременности, употреблению в этот период некоторых лекарственных средств, токсинов, влиянию радиации. Наиболее грубые аномалии возникают при воздействии вредных факторов на протяжении первого триместра беременности. Среди прочих заболеваний к порокам развития чаще приводят простой герпес, цитомегаловирус, ВИЧ, токсоплазмоз, краснуха, сифилис. Лекарственные средства, которые чаще других неблагоприятно влияют на развитие зародыша, относят талидомид, этанол и кокаин.
Аномалии развития сетчатки включают колобому, дисплазию, аплазию, гипоплазию, альбинизм, гиперплазию пигментного слоя, сосудистые аномалии, миелиновые нервные волокна и факоматозы.
Колобома сетчатки
При колобоме сетчатки происходит отсутствие ее на определенном участке. Довольно часто эта аномалия сочетается с колобомой радужки и хориоидеи. Располагаться дефект может в центральной или периферической области в нижней половине глаза. Связано появление колобомы с неполным закрытием щели в эмбриональный период.
При офтальмоскопии колобома выглядит как зона с ровными краями белого цвета, форма которой может быть овальной или круглой. Обычно она располагается в непосредственной близости от диска зрительного нерва. В той зоне, где отсутствует сетчатка и хориоидея происходит обнажение склеры. Нередко колобома сочетается с другими аномалиями организма (дефекты строения скелета, микрофтальм).
Дисплазия
При дисплазии происходит нарушение соотношения клеточных элементов сетчатки. К ней относят неприлегание сетчатой оболочки, которое связано с недостаточной инвагинацией оптического пузырька. Дисплазия сетчатки возникает при хромосомных патологиях (синдром Вокера-Варбурга, трисомия 13 хромосомы) и сочетается с другими аномалиями развития, которые вовлекают мышечную ткань, глаза, мозжечок.
Альбинизм
При альбинизме, который генетически детерминирован, нарушается синтез меланина. При этом возникает также нистагм, нарушение рефракции, включая астигматизм, недостаточная пигментация структур глазного дна, нарушение строения хиазмы, дисплазия зоны макулы. В результате нарушается цветовое зрение, яркостная чувствительность.
При тирозиннегативном альбинизме отсутствует синтез меланина и тирозиназы. У пациентов при этом светлая кожа и волосы и они не могут загорать. Цвет радужки у них также очень светлый, поэтому просвечивает, а рефлекс с глазного дна заметен на расстоянии как ярко-розовое пятно.
Другим типом заболевания является тирозинпозитивный альбинизм, который сопровождается сохраненной способностью к синтезу меланина. При этом проблема заключается в невозможности нормального накопления меланина в тканях. Кожа у пациентов слабо пигментирована, но способна к загару, волосы обычно светлые или желтоватые, а патология зрительной системы выражена в меньшей степени.
Способов лечения альбинизма не разработано. Чтобы оказать помощь пациентам с альбинизмом, нужно использовать очковую коррекцию, защиту глаз с применением светофильтров.
Гиперплазия пигментного эпителия
При этом заболевании возникает очаговая гиперпигментация сетчатки. Эти пятна скопления пигмента напоминают медвежий след. Очаги гиперпигментации бывают одиночными и множественными. Окружающая сетчатка обычно не изменена. Очаги гиперпигментации довольно редко подвергаются малигнизации или увеличиваются в размере.
Миелиновые нервные волокна
Такой тип нервных волокон может быть отнесен к аномалиям развития сетчатки или зрительного нерва. чаще всего миелиновая оболочка нервных волокон заканчивается на уровне заднего края решетчатой пластины. В ряже случаев миелиновая ткань переходит на нервные волокна второго порядка, расположенные в сетчатке . при офтальмоскопии миелиновые нервные волокна выглядят белыми и блестящими полосами, которые расходятся радиально от диска зрительного нерва. Иногда эти волокна не связаны с диском зрительного нерва. Обычно миелиновые нервные волокна не вызывают появления симптоматики, но в ряде случаев они приводят к формированию скотом.
Сосудистые аномалии
Врожденные сосудистые аномалии сопровождаются появлением гроздьевидной ангиомы, болезни Коатса, капиллярной гемангиомы Гиппеля-Линдау, ретиопатии недоношенных, кавернозной гемангиомы сетчатки, милиарных аневризм сетчатки Лебера, капиллярной гемангиомы сетчатки, парафовеальных телеангиэктазий.
Гроздьевидная ангиома является односторонним образованием, которое при офтальмоскопии проявляется расширением и повышенной извитостью вен, артерий и артериовенозных шунтов. При одновременной церебральной сосудистой патологией заболевание называют синдромом Вабуна-Мазона. При этом отмечается также снижение центрального зрения. Чаще всего прогрессирования заболевания не происходит, в связи с чем лечение не выполняют.
При болезни Коатса имеются врожденные аномалии в строении сосудов, на фоне которых возникают микро- или макроанвризмы, телеангиэктазии сетчатки. В резульатте таких изменений возникают экссудации, а затем и отслойка сетчатки. Иногда болезнь Коатса относят к сосудистым патологиям сетчатки и называют ее наружным геморрагическим ретинитом. При болезни Коатса имеется одностороннее поражение, которое чаще диагностируют у мальчиков (около 90% случаев).
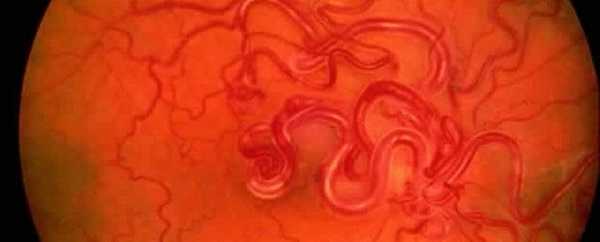
В заднем полюсе глазного яблока в субретинальном пространстве происходит отложение твердого экссудата, имеющего ярко-желтую окраску. На поздних стадиях заболевания может развиваться катаракта, субатрофия глаза, неоваскулярная глаукома. При средней тяжести заболевания изменения заключаются только в формировании телеангиэктазий. Заболевание следует отличать от других процессов, в том числе и опухолевых, которые проявляются отслоением сетчатки и формированием экссудата, кроме того, заболевание нужно дифференцировать с ретинопатией недоношенных.
Лечение направлено на облитерацию сосудов, чтобы предотвратить формирование экссудаций. Для этого можно использовать криотерапию и лазерфотокоагуляцию. Если имеется распространенная экссудативная отслойка сетчатой оболочки, то лучше выполнять хирургическое лечение.
Факоматоз
При факоматозах, которые также являются врожденными пороками развития, возникают характерные изменения, включая гемангиомоподобных образований, узлов и гамартом. К факоматозам относят нейрофиброматоз Реклингаузена, болезнь Гиппеля-Линдау, туберозный склероз, синдром Стерджа-Вебера-Краббе. Причиной патологии является мутация гена, который является супрессором опухоли.
Офтальмологические проявления этого типа нейрофиброматоза заключаются в формировании S-образной глазной щели, плексиформной нейрофибромы глазницы и век, врожденной глаукомы, меланоцитарных гамартом на радужке, гамартомной инфильтрации в зоне сосудистой оболочки, глиомы зрительного нерва, утолщенияроговичных нервов, астроцитарной гамартомы сетчатки, пульсирующего экзофтальма, конъюнктивальной нейрофибромы, буфтальма.
Гамартома
Гамартома представляет собой опухолевое образование, которое формируется из эмбриональной ткани. Связано его формирование с задержкой процессов дифференцировки по сравнению с органом-носителем. Клетки, их которых образуется гамартома, имеют нормальную структуру, однако плотность и соотношение популяций аномальны. Узелки Пиша формируются до того, как возникли кожные проявления. Их можно обнаружить на радужке у всех пациентов с этим заболеванием, поэтому они являются надежным диагностическим критерием.
При плексиформной нейрофиброме имеется клубок гипертрофированных нервных волокон, которые имеют бугристую поверхность в результате пролиферации эндоневральных фибробластов и шванновских клеток.
Нередко нейрофиброматоз осложняется сужением просвета сосудов вплоть до их окклюзии. Далее формируется периваскулярная фиброглиальная пролиферация. При нйрофиброматозе ишемия сетчатки проявляется формированием аваскулярных зон в периферической области, артериовенозных шунтов, атрофией диска зрительного нерва, а также появлением преретинальных фиброглиальных мембран.
Опухолевые узлы, которые вызывают деформацию окружающих тканей, а также приводят к нарушению функции, следует удалять.
Нейрофиброматоз второго типа является редким заболеванием. Симптоматика, характерная для этого заболевания, включает формирование двусторонней шванномы слухового нерва. Офтальмологические симптомы включают глиому и менингиому зрительного нерва, а также комбинированные гамартомы пигментного эпителия и сетчатки.
Болезнь Гиппеля-Линдау
Эта болезнь носит наследственный характер. Нередко его выявляют случайно в ходе обследования детей с косоглазием или во время обычной диспансеризации. Внешний вид ангиом напоминает черешню, к которой подходят извитые и крупные дренирующие и питающие сосуды. Их называют гемангиобластомами, потому что по гистологическому строению они напоминают образования, которые развиваются в ткани мозжечка. В зоне сетчатки гемангиобластомы могут иметь экзофитный или эндофитный рост. В патологический процесс могут вовлекаться зрительный нерв и его диск. Нередко гемангиобластомы обнаруживают вместе с макулопатиями. При этом имеется поражение и других органов, включая почечную карциному, кистоз почек, феохромоцитому и т.д.
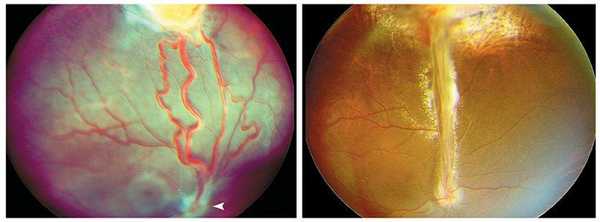
Из-за того, что нарушается проницаемость капиллярной стенки, в них нередко происходит накопление экссудата с высоким содержанием липидов. На поздних стадиях заболевания происходит отслойка сетчатки. При ангиографии можно обнаружить признаки заболевания: накопление контраста в ангиоме во время артериовенозной фазы, а также повышенная проницаемость флуоресцеина в поздней фазе.
Для лечения можно применять лазерную коагуляцию или криотерапию. В некоторых случаях прибегают к хирургическому удалению опухоли.
Туберозный склероз
Болезнь Бурне-Вилля встречается довольно редко. Это заболевание передается по наследству (аутосомно-доминантный путь) и связано с мутацией генов в 9 и 16 хромосомах. Триада туберозного склероза включает умственную отсталость, наличие ангиофибром на коже, эпилепсию. На глазном дне в непосредственной близости от диска зрительного нерва можно обнаружить опухолевые образования беловатого цвета, которые по внешнему виду напоминают тутовую ягоду. Гигантские друзы, которые образуются на диске зрительного нерва, представляют собой астроцитомы. Нередко их ошибочно принимают за ретинобластому. Лечение проводят в неврологическом отделении, а при нарастании неврологической симптоматики довольно быстро наступает летальный исход.
Макулодистрофия (возрастная макулярная дегенерация) - симптомы и лечение
Что такое макулодистрофия (возрастная макулярная дегенерация)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Казанцевой Екатерины Игоревны, офтальмолога со стажем в 6 лет.
Над статьей доктора Казанцевой Екатерины Игоревны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Макулодистрофия (макулярная дегенерация, или макулопатия) — это обширная группа хронических прогрессирующих заболеваний, при которых постепенно поражается центральная зона нервной ткани глаза — макулярная область сетчатки. Сопровождается снижением центрального зрения. Как правило, поражает оба глаза.
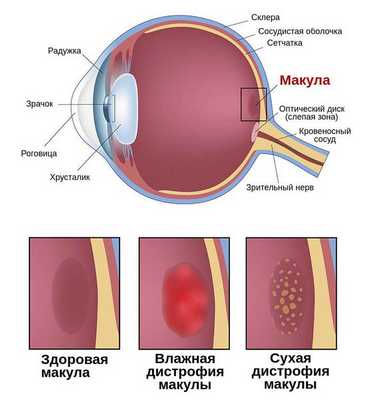
Заболевания, разрушающие макулярную область, входят в пятёрку главных причин снижения остроты зрения у взрослого населения России [1] . Одной из распространённых форм макулодистрофии является возрастная макулярная дегенерация, или, как её ещё называют, сенильная (старческая) макулодистрофия. Этой форме и посвящена данная статья.
Возрастная макулодистрофия — одна из основных причин необратимого ухудшения и потери зрения у людей старше 50 лет во всём мире [1] .
В основном данное заболевание поражает женщин, причём после 75 лет оно встречается в два раза чаще. Причина такой закономерности пока неизвестна.
В основе возрастной макулодистрофии лежит нарушение питания центральной зоны сетчатки. Причин такого нарушения множество. Прежде всего оно возникает в результате старения, о чём говорит связь частоты появления болезни с возрастом. Отдельная роль отводится наследственности [5] .
Другим доказанным фактором риска является курение. Отказ от этой пагубной привычки может снизить риск развития макулодистрофии в несколько раз [4] .
Также риск появления возрастной макулодистрофии повышают сердечно-сосудистые заболевания, особенно атеросклероз, атеросклеротические бляшки на сонной артерии и гипертоническая болезнь [6] .
Вероятность развития дистрофии повышается у людей, которые употребляют больше насыщенных жиров и холестерина, а также при высоком индексе массы тела. Ниже риск разрушения макулы у людей, потребляющих достаточное количество омега-3 полиненасыщенных жирных кислот — содержатся в морской рыбе, мясе диких животных, морских водорослях и др.
Одной из важных причин появления макулодистрофии является избыточная инсоляция — облучение солнечным светом. При попадании на сетчатку ультрафиолета коротковолнового или синего спектра видимого света в ходе фотохимических реакций формируются свободные радикалы. Они повреждают мембраны клеток, т. е. фоторецепторов [19] . В норме для защиты сетчатки от действия свободных радикалов в тканях присутствует антиоксидантная защита. При макулодистрофии в системе формирования свободных радикалов и антиоксидантной защиты возникает дисбаланс [8] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы макулодистрофии
При возрастной макулодистрофии зрение снижается постепенно и безболезненно в течение нескольких лет. Пациенты замечают снижение остроты зрения, которое не получается скорректировать подбором очков. Также появляются жалобы на затуманивание зрения, трудности при чтении, снижение контрастной чувствительности, особенно в помещении с плохим освещением или в сумерках.
Иногда при запущенных стадиях центральное зрение снижается до такой степени, что пациенты видят лишь боковым зрением или эксцентрично, а в центре — только чёрное или серое пятно.

На начальных стадиях развития возрастной макулодистрофии жалоб у пациентов может и не быть, поэтому заболевание становится находкой во время офтальмологического осмотра, проводимого по другому поводу [15] .
Патогенез макулодистрофии
Несмотря на многочисленные исследования возрастной макулодистрофии, патогенез этого заболевания до сих пор остаётся невыясненным. Но часть основных звеньев патогенеза всё же изучена.
C возрастом между слоями сетчатки откладываются продукты жизнедеятельности фоторецепторов — липофусцин, или пигмент "старости". Их называют друзами. Они возникают из-за ухудшения питания тканей и замедленного выведения из них продуктов обмена.
![Друзы [13]](/pimg3/primeri-uvelicheniya-ploshadi-F339DE5.jpg)
Механизм формирования друз похож на процесс образования атеросклеротических бляшек артерий. Избыточное отложение липофусцина способствует повреждению пигментного эпителия и фоторецепторов, так как это вещество способно под воздействием света производить активные формы кислорода, включая перекисное окисление липидов. Этот процесс ещё больше усугубляется при большом количестве ультрафиолета [19] . В итоге повреждаются окружающие клетки и ткани.
Далее патогенез может пойти по одному из путей:
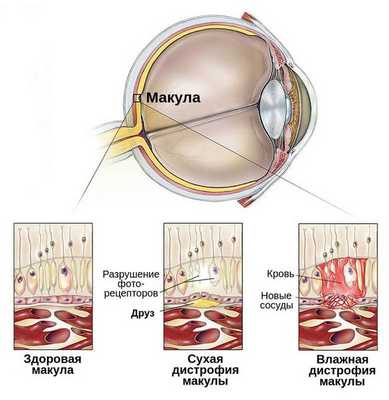
- возникают обширные участки атрофии сетчатки — формируется сухая форма заболевания;
- высвобождаются факторы роста сосудов или VEGF с развитием неоваскуляризации — формируется влажная форма макулодистрофии.
Все эти процессы протекают с выраженной дисфункцией макулы и резким ухудшением центрального зрения.
Классификация и стадии развития макулодистрофии
Разные подходы и взгляды на патогенез макулодистрофии, развитие методов диагностики стали причиной появления нескольких вариантов классификаций возрастной макулодистрофии.
Одна из международных классификаций была принята в 1995 году. В ней разделяли обширное понятие "возрастная макулодистрофия" следующим образом:
- ранние формы заболевания, или возрастная макулопатия — образование друз, диспигментация;
- поздние формы заболевания, или, собственно, сама возрастная макулярная дегенерация — географическая атрофия и хориоидальная неоваскуляризация — разрастание сосудов.
Но большинство офтальмологов в России используют в своей практике классификацию макулодистрофии, основанную на этапах развития дистрофического процесса. Кацнельсон Л. А. с соавторами выделяют три формы (стадии) заболевания [9] :
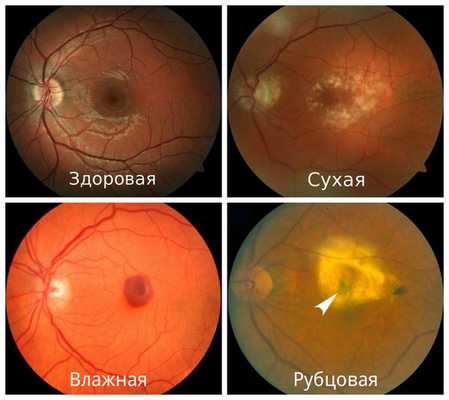
- Сухая форма (неэкссудативная). На начальном этапе может никак себя не клинически проявлять либо сопровождаться снижением центрального зрения при плохом освещении или в сумерках. Далее нарушение центрального зрения прогрессирует. Это проявляется наличием друз, дефектов пигментного эпителия, перераспределением пигмента, атрофией пигментного эпителия. На данном этапе заболевание может остановиться в своём развитии и не переходить в другие формы.
- Влажная форма (экссудативная). Она отличается процессами, которые возникают в ответ на прогрессивную отёк и ишемию сетчатки в виде неоваскуляризации сетчатки — разрастания сосудов. Является более агрессивной формой, чем сухая, и влечет за собой более быстрое и прогрессивное ухудшение центрального зрения. Проявляется быстрым снижением центрального зрения, искривлением предметов, появлением серого пятна перед глазом.
- Рубцовая форма. Является финалом заболевания. Проявляется стойким снижением остроты зрения вплоть до потери центрального зрения. Пациенты зачастую видят периферией или эксцентрично. Под сетчаткой формируется грубая соединительная ткань на фоне ранее новообразованных сосудов. Атрофируется пигментный эпителий и слой фоторецепторов, в результате чего макулярная зона становится нефункциональной или малофункциональной.
Осложнения макулодистрофии
Так как заболевание на начальных стадиях протекает практически бессимптомно, очень высок риск того, что впервые макулодистрофия обнаружится только тогда, когда сетчатка уже будет достаточно повреждена. Это состояние будет сопровождаться стойким снижением остроты и качества центрального зрения.
К тому же при нерегулярных осмотрах врача-офтальмолога можно пропустить переход возрастной макулодистрофии из сухой формы во влажную, из-за чего пациент не получит своевременное и эффективное лечение.
Осложняет ситуацию то, что сетчатка очень чувствительна к ишемии, которая усугубляется из-за прогрессирующей болезни. Если не провести эффективное лечение, то время до полного ухудшения макулодистрофии может исчисляться в месяцах. Поэтому при несвоевременном обращении за специализированной помощью пациент необратимо теряет центральное зрение на один глаз, и получает высокий риск развития данного заболевания и аналогичного исхода на втором глазу. В результате человек становится инвалидом [16] .
Диагностика макулодистрофии
Первым этапом диагностики является самодиагностика с помощью теста Амслера. Для этого пациент располагает тест на расстоянии 15-20 см от лица, сосредотачивает свой взгляд на центральной точке, прикрывает ладонью один глаз и оценивает квадраты и линии вокруг точки: есть ли искривления, искажения, все ли квадраты одинаковое или появились серые пятна. Потом тоже самое он повторяет и для второго глаза.
Такой периодический самоконтроль должен проводить каждый пациент с сухой формой возрастной макулодистрофии. При первых признаках искажений линий требуется немедленное обратиться к специалисту.
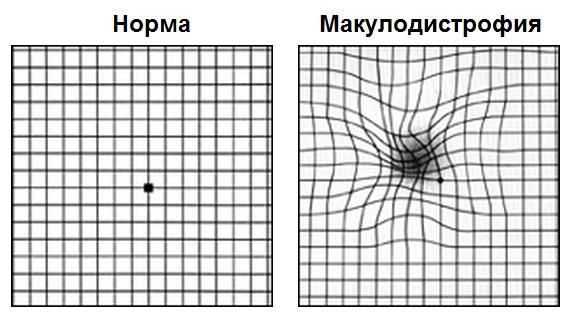
На картинке справа проиллюстрировано то, как видит тест Амслера пациент с сухой макулодистрофией развитой стадии или с рисками перехода из сухой формы во влажную; слева — зрение пациента без макулодистрофии или на начальных стадиях сухой формы болезни.
В целом диагностика возрастной макулодистрофии базируется на основных и дополнительных методах исследования.
Основные данные врач получает при стандартном офтальмологическом осмотре:
- сбор жалоб;
- уточнение истории болезни;
- оценка зрительных функций и данных офтальмоскопии, а лучше — биомикроофтальмоскопии (осмотр глазного дна).
К дополнительным методам диагностики относятся:
- флуоресцентная ангиография;
- ангиография с индоцианином зелёным;
- оптическая когерентная томография сетчатки;
- электроретинография.
Наиболее информативными методами выявления патологии сетчатки являются флуоресцентная ангиография и ангиография с индоцианином зелёным. Они визуализируют новообразованные сосуды, состояние пигментного эпителия и кровеносного русла глазного дна в целом. Для проведения этих двух методик использую различные модели фотокамер, а также флуоресцеин или индоцианин зелёный, которые вводят внутривенно перед исследованием. Однако при планировании и проведении данных манипуляций стоит помнить, что эти препараты могут вызывать аллергические реакции и другие побочные эффекты. Поэтому отбор пациентов для таких видов исследований должен быть тщательным.
Противопоказания к ангиографии:
- а ллергические реакции в анамнезе; в стадии обострения;
- заболевания сердечно-сосудистой системы в стадии обострения;
- острый и хронический гломерулонефрит ; в стадии обострения;
- хроническая почечная недостаточность в стадии обострения;
- беременность и кормление грудью.
Наиболее информативным и безопасным методом диагностики для пациента является оптическая когерентная томография (ОКТ). Она используется для оценки морфологической и топографической оценки макулярной зоны, показывает структурные изменения сетчатки. Этот способ позволяет не только выявить начальные проявления возрастной макулодистрофии, такие как друзы и дефекты пигментного эпителия, но и уже явные признаки влажной формы болезни — отслойку пигментного эпителия и нейроэпителия, появление новых сосудов под сетчаткой. Эти данные являются основными показателями эффективности лечения, с помощью который оценивается дальнейшая тактика ведения пациента [2] .
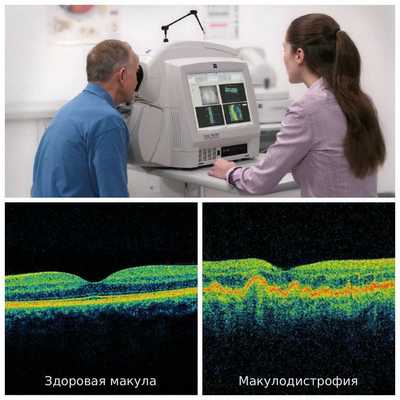
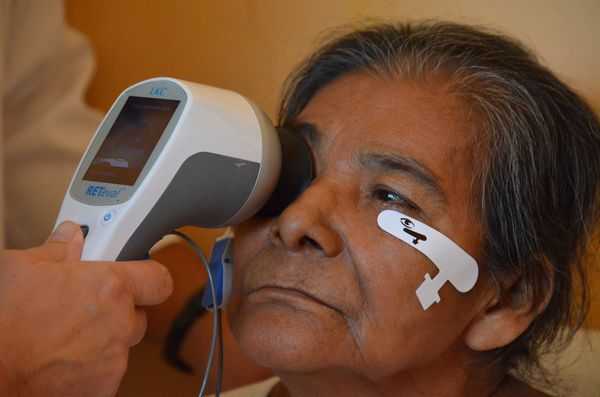
Для определения степени функционального поражения сетчатки центральной зоны используется электроретинография (ЭРГ). Она может проводиться на начальных этапах болезни, когда морфологические изменения ещё не заметны, но уже присутствуют симптомы. Хотя, как показывает практика, функциональные нарушения в слоях сетчатки при возрастной макулодистрофии в явной степени появляются только на развитых и далеко зашедших стадиях заболевания [10] [11] .
Лечение макулодистрофии
Несмотря на большие успехи в диагностике возрастной макулодистрофии на ранних этапах развития, лечение этой патологии остаётся проблемой. Ни один из существующих вариантов лечения не способен полностью предупредить развитие возрастной макулодистрофии. FDA (управление по санитарному надзору за качеством пищевых продуктов и медикаментов) не одобрило ни одного лекарства от сухой макулодистрофии [14] .
При высоких рисках развития и начальных стадиях сухой макулодистрофии в первую очередь рекомендуется проводить курсы антиоксидантной терапии [18] . Они позволяют нормализовать обменные процессы и увеличить антиоксидантную защиту сетчатки. Согласно результатам исследований, лечение антиоксидантами и микроэлементами (цинком и медью) при продолжительных курсах снижают частоту развития поздних стадий возрастной макулодистрофии почти на четверть [12] .
Среди веществ с антиоксидантным эффектом, защищающих сетчатку от окислительного стресса и развития макулодистрофии, главное место занимают каротиноиды. Организм человека не способен синтезировать данные вещества, поэтому их количество в клетках сетчатки напрямую зависит от качества пищи. Каротиноиды содержатся в моркови, цитрусах, томатах, шпинате, кукурузе. Из поступаемой пищи только зеаксантин и лютеин транспортируются белками плазмы крови в фоторецепторы сетчатки, где они уже формируют жёлтый пигмент — ксантофилл. Он как раз и является главной защитой при окислительном стрессе, блокируя ультрафиолет [9] [13] . Также антиоксидантным воздействием на сетчатку обладают антоцианозиды, которые содержатся в экстракте плодов черники.
Для того, чтобы данные витаминно-минеральные комплексы работали, необходимо, чтобы все компоненты находились в правильных пропорциях: лютеин — минимум 2 мг, антоцианы — минимум 10 мг, цинк — более 10 мг, медь — менее 1 мг.
Однозначного ответа о длительности курсового лечения нет. По мнению некоторых авторов, витаминно-минеральные комплексы идут как заместительная терапия, их следует принимать постоянно [4] .
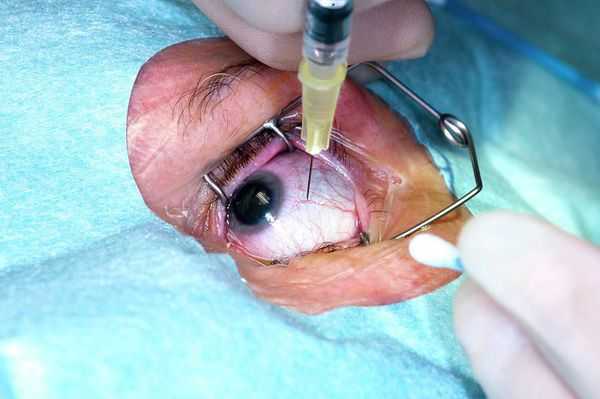
Как показали результаты всемирных клинических исследований, анти-VEGF препараты эффективны в отношении остроты зрения по сравнению с другими методами лечения — использования глюкокортикостероидов, лазерного лечения и др. Поэтому они заслуженно стали препаратами первой линии выбора при лечения влажной макулодистрофии, причиной которой является образование новых кровеносных сосудов.
Прогноз. Профилактика
Пациентам с сухой возрастной макулодистрофией рекомендуется принимать добавки с антиоксидантами — каротиноиды, витамины, микроэлементы. При лечении влажной формы болезни одним из главных и решающих факторов является время, так как перспектива лечения будет напрямую зависеть от своевременно начатой эффективной терапии, т. е. от начала постановки ингибиторов VEGF. Чем раньше начато правильное лечение, тем лучше результат. Терапевтическим окном считают один год от начала заболевания. Важен ежемесячный мониторинг показателей остроты зрения, данных ОКТ и биомикроофтальмоскопии для оценки необходимости повторных инъекций после стандартной "загрузочной дозы".
Стандартное ведение сухой возрастной макулодистрофии предполагает самоконтроль пациента с помощью теста Амслера, регулярные осмотры один раз в 6-12 месяцев с контролем остроты зрения и проведением биомикроофтальмоскопии, а также приём антиоксидантов. Регулярные осмотры позволят как можно раньше выявить признаки перехода болезни из сухой формы во влажную.
Не смотря на довольно простые меры профилактики влажной формы заболевания, меньше половины пациентов в России получают регулярное лечение сухой макулодистрофии, остальные либо получают его нерегулярно, либо оставляют заболевание вовсе бесконтрольным (18,2 %) [14] .
Курсовое лечение сухой макулодистрофии в условиях стационара не имеет смысла, так как весь объём наблюдений и необходимой замещающей терапии можно выполнять на уровне поликлиники.
Для профилактики возрастной макулодистрофии требуется ещё в молодом возрасте исключить факторы риска: курение, наличие в рационе большого количества насыщенных жирных кислот, избыточную инсоляцию. Если факторы риска не удалось исключить, то после 50-ти лет нужно начинать профилактический приём витаминно-минеральных комплексов с каротиноидами.
Читайте также:
