Синдром Годтфредсена (Godtfredsen) - синонимы, авторы, клиника
Добавил пользователь Владимир З. Обновлено: 01.02.2026
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский предоставляется скидка 5% на ВСЕ медицински.
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Мы в Telegram и "Одноклассниках"
Болезнь Рейно - одно из самых загадочных заболеваний, которым страдает около 5% населения планеты. Оно было впервые описано в 1862 году французским врачом, ученым и педагогом Морисом Рейно (Maurice Raynaud), который наблюдал девушку, страдающую внезапными приступами онемения конечностей. На основании анализа пяти подобных случаев автор сделал вывод о том, что эти симптомы принадлежат новому ранее неизвестному заболеванию, и подробно описал все его признаки.
Заболевание проявляется внезапными приступами спазма мелких артерий рук и/или ног, иногда других периферических частей тела - кончика носа и ушей. Вследствие этого кровь перестает поступать в достаточном количестве к клеткам этих частей тела, приводя к развитию так называемой ишемии (обескровливанию). Как правило, этому предшествуют переохлаждение организма или сильный стресс. Прогрессируя, болезнь может со временем привести к грозному осложнению - гангрене пальцев.
Чаще всего болезнь встречается у жителей стран холодного климата, преимущественно поражает людей среднего возраста (40-50 лет). Синдром Рейно у женщин встречается в 4 раза чаще, чем у мужчин.

Общий анализ крови

Диагностика синдрома Рейно
Говоря о данном заболевании, подразумевают два вида патологии: болезнь Рейно и синдром Рейно.
Болезнь Рейно считается самостоятельным заболеванием с неустановленной причиной.
Синдром Рейно может быть проявлением каких-либо других фоновых заболеваний. Когда говорят о феномене Рейно, то чаще всего (у большинства пациентов) имеют в виду синдром Рейно. И только у 15% пациентов - самостоятельное заболевание с одноименным названием.
Обязательный признак этого заболевания - симметричное поражение конечностей.
Причины синдрома Рейно
Синдром Рейно может быть следствием следующих болезней и факторов:
- различная аутоиммунная патология соединительной ткани (системная склеродермия, ревматоидный артрит, системная красная волчанка);
- воспалительные заболевания кровеносных сосудов - системные васкулиты (гранулематоз или болезнь Вегенера, узелковый полиартериит, лекарственные васкулиты, криоглобулинемический васкулит);
- болезни крови (тромбофлебит, тромбоцитемия, криоглобулинемия, лейкозы); (патология надпочечников и щитовидной железы);
- переохлаждение организма, стрессы, эмоциональное перенапряжение;
- длительный прием лекарств, обладающих сосудосуживающим действием (лечебные средства от мигрени).
Симптомы болезни Рейно
Симптомы болезни могут начаться совершенно внезапно, например, после стирки или мытья посуды в холодной воде, прогулки на морозе, иногда после воздействия стресса. Чаще всего поражаются 2-5 пальцы рук и ног, в более редких случаях - другие выступающие части тела: уши, нос, подбородок и даже язык.
Приступ проявляется резкой бледностью пальцев, они становятся белыми и очень холодными, затем цвет кожи приобретает синюшный оттенок, а после окончания приступа - пальцы становятся багрово-синюшными и болезненно горячими и отечными.
Со временем приступы учащаются, могут возникать без всякой причины, их продолжительность увеличивается до 2-х часов.
Вследствие нарушения питания кожи, подушечки кончиков пальцев уплощаются, кожа становится сухой, начинает шелушиться, вокруг ногтей могут появиться трудно заживающие язвочки. В тяжелых случаях может начаться и омертвение тканей - сухая гангрена.
Исследование капилляров (капилляроскопия) у пациентов, страдающих синдромом Рейно, нередко не выявляет значимых изменений.
Диагностика синдрома Рейно
Так как синдром Рейно нередко возникает на фоне ревматических и аутоиммунных заболеваний, то важное значение приобретают лабораторные методы исследования, направленные на их выявление. Сдаются следующие виды анализов (подробнее см. ревматологическое обследование):
Годтфредсена синдром
Один из синдромов сочетанного поражения краниальных нервов. Характеризуется поражением тройничного нерва (V), главным образом II ветви, глазодвигательных нервов (III, IV, VI), подъязычного нерва (XII), реже - также II, I, IX пар краниальных нервов. Развивается на раннй стадии прорастания опухолей носоглотки в основание черепа и сдавлением подъязычного (XII) нерва увеличенными ретрофарингеальными лимфоузлами. Клинически проявляется односторонней тригеминальной невралгией (главным образом, второй ветви) с чувствительными расстройствами и зачастую параличом жевательной мускулатуры; односторонним параличом отводящего(VI) нерва. Затем присодиняется поражение глазодвигательного (III) и блокового (IV) нервов. Далее поражается зрительный (II) нерв с прогрессирующим снижением зрения, вскоре наступает односторонняя гомолатеральная аносмия. В рамках синдрома Годтфредсена может наблюдаться гомолатеральный синдром Бернара - Горнера, припухание регионарных лимфоузлов. На аксиальных рентгенограммах черепа выявляются локальные деструктивные изменения в области рваного отверстия (foramen lacerum), овального отверстия (foramen ovale) или большого крыла клиновидной кости.
Синдром Уотерхауса — Фридериксена (аддисонический криз) - симптомы и лечение
Что такое синдром Уотерхауса — Фридериксена (аддисонический криз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Троицкой Ирины Николаевны, эндокринолога со стажем в 8 лет.
Над статьей доктора Троицкой Ирины Николаевны работали литературный редактор Вера Васина , научный редактор Екатерина Шрёдер и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Синдром Уотерхауса — Фридериксена (Waterhouse — Friderichsen syndrome) — это острая надпочечниковая недостаточность, которая развивается при двустороннем кровоизлиянии в надпочечники. Может возникать на фоне сепсиса. Проявляется слабостью, головокружением, рвотой, диареей, низким давлением, обмороками и судорогами [1] .

Заболевание ещё называют гипоадреналовым кризом, острым гипокортицизмом, кризом надпочечниковой недостаточности и аддисоническим кризом [1] .
Синдром Уотерхауса — Фридериксена — это редкое состояние, которое чаще развивается у детей. Среди всех заболевших 90 % — дети до 9 лет, 70 % — до 2 лет [24] .
Причины синдрома Уотерхауса — Фридериксена
- Бактериальная инфекция. Менингококковая инфекция — это самая распространённая причина кровоизлияния в надпочечники, но к этому состоянию могут привести и другие бактерии: стрептококки, которые вызывают пневмонию, гемофильная и кишечная палочки, золотистый стафилококк, гемолитический стрептококк группы А, гонококк, бледная трепонема и другие микробы [6][8][13] .
- Вирусы: цитомегаловирус, парвовирус, вирус ветряной оспы и Эпштейна — Барр [15][16] .
- Приём антикоагулянтов — препаратов, которые препятствуют свёртыванию крови [17] .
- Генетические заболевания: антифосфолипидный синдром, гемофилия, болезнь Шенлейн — Геноха, системная красная волчанка, узелковый периартериит[1][12] .
- Травма надпочечников [3] .
- Ожоги [1] .
- Адреналэктомия — удаление надпочечников [1] .
- Операция — осложнение после хирургического лечения, например эндопротезирования [3][18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Уотерхауса — Фридериксена
К первым проявлениям синдрома Уотерхауса — Фридериксена относятся:
- слабость и упадок сил;
- головокружение;
- ухудшение аппетита;
- снижение артериального давления;
- чаще увеличение и реже замедление частоты сердечных сокращений;
- угнетение рефлексов;
- уменьшение объёма мочи [23] .
При заболевании резко снижается давление, кожа становится бледной и синюшной. Уменьшение уровня кортизола и глюкозы проявляется потерей сознания и судорогами [1] . Присоединяются рвота и диарея, приводящие к обезвоживанию и коме [23] .
Если синдром Уотерхауса — Фридериксена развился на фоне менингококковой инфекции, на туловище, ногах и слизистых оболочках может появиться петехиальная сыпь. Петехии — это красные пятна размером меньше 2 мм. Они могут объединяться в кровоизлияния покрупнее: пурпуру и экхимозы (больше 2 и 3 мм). Чем ниже уровень тромбоцитов, тем чаще возникают крупные кровоизлияния [14] .
![Петехиальная сыпь [25]](https://probolezny.ru/media/bolezny/sindrom-uoterhausa-frideriksena/petehialnaya-syp-25_s.jpg)
Патогенез синдрома Уотерхауса — Фридериксена
К развитию синдрома Уотерхауса — Фридериксена приводят:
- нарушение работы надпочечников;
- интоксикация из-за острой инфекции.
Эти процессы отягощают друг друга. Из-за прекращения работы надпочечников нарушается выработка глюко- и минералокортикоидных гормонов, которые участвуют в белковом, углеводном, жировом и водно-электролитном обмене. При нехватке этих гормонов нарушается обмен веществ, что приводит к сбою в работе всех клеток . Ионы натрия и хлориды при этом выводятся с мочой, хуже всасываются в кишечнике, что приводит к обезвоживанию — так возникает порочный круг заболевания.
Нарушения электролитного баланса проявляются сильной рвотой и частым жидким стулом, у новорождённых — срыгиваниями [1] . Уменьшение объёма крови из-за резкой потери жидкости приводит к шоку.
Также в организме нарушается обмена калия: он плохо выводится с мочой, повышается его уровень в крови, клетках и жидкости между ними. Из-за избытка калия в миокарде сердце начинает хуже сокращаться и не может адекватно реагировать на повышенную нагрузку.
При синдроме Уотерхауса — Фридериксена также нарушается углеводный обмен, в частности снижается уровень глюкозы в крови. Если это происходит резко, то развивается гипогликемическая кома [19] .
Классификация и стадии развития синдрома Уотерхауса — Фридериксена
Общепринятой классификации синдрома Уотерхауса — Фридериксена не существует.
В Международной классификации болезней (МКБ-10) он кодируется как:
- E35.1 — синдром Уотерхауса — Фридериксена;
- А39.1 — менингококковая инфекция [10] .
Осложнения синдрома Уотерхауса — Фридериксена
Синдром Уотерхауса — Фридериксена сам по себе является осложнением инфекций и ожогов, следствием удаления надпочечников, побочным эффектом приёма антикоагулянтов и осложнением операций.
При заболевании резко ухудшается работа надпочечников и развивается сосудистый коллапс. Без своевременной медицинской помощи наступает кома и смерть [1] .
Диагностика синдрома Уотерхауса — Фридериксена
При подозрении на синдром Уотерхауса — Фридериксена собирают анамнез, проводят осмотр, применяют лабораторные и инструментальные методы диагностики.
Сбор анамнеза
По возможности врач постарается выяснить историю болезни: наличие заболеваний надпочечников, ДВС-синдрома (нарушения свёртываемости крови), острой инфекции, ожогов и перенесённой операции.
При синдроме Уотерхауса — Фридериксена пациенты часто жалуются на головные боли, тошноту, боли в животе, диарею и сильную рвоту, возможно с кровью.
Осмотр
Состояние обычно тяжёлое, возникает заторможенность, ступор и бред.
При осмотре врач обратит внимание на положительные менингеальные симптомы, характерные для синдрома:
- поза «легавой собаки» — больной лежит на боку, ноги согнуты в коленях и подтянуты к животу, голова запрокинута назад;
- ригидность затылочных мышц — при попытке пригнуть голову к груди мышцы сопротивляются и не дают этого сделать;
- симптом Кернига — ногу, согнутую под прямым углом в коленном и тазобедренном суставе, невозможно разогнуть в колене [22] .

Тоны сердца глухие, пульс едва прощупывается. Развиваются судороги и очаговые неврологические симптомы. Кожа бледная, может появиться сыпь, руки и ноги холодные, давление сильно снижено, вплоть до коллапса, сердцебиение учащается, может прекратиться выделение мочи [1] .
Лабораторная диагностика
Проводится анализ на базальные уровни гормонов коры надпочечников. Кровь нужно сдавать с 6 до 9 утра, так как именно в это время вырабатывается больше всего гормонов. Анализ назначают строго до начала лечения глюкокортикоидами: Гидрокортизоном, Дексаметазоном, Преднизолоном [23] .
Также проводятся другие анализы:
- Общий анализ крови — при синдроме Уотерхауса — Фридериксена сильно увеличены лейкоциты со сдвигом лейкоцитарной формулы влево, повышены эозинофилы.
- Коагулограмма (исследование системы свёртывания крови) — снижен протромбиновый индекс, повышено активированное частичное тромбопластиновое время и международное нормализованное отношение (АЧТВ и МНО).
- Анализ крови на электролиты — калий повышен, натрий снижен.
- Анализ на глюкозу — уровень глюкозы в крови понижен [23] .
Инструментальная диагностика
- Электрокардиография (ЭКГ) — на кардиограмме видны изменения, характерные для высокого уровня калия в крови.
- Рентген органов грудной клетки — видны очагово-инфильтративные изменения в лёгких.
- Ультразвуковое исследование почек и надпочечников (УЗИ) — наличие кровоизлияний в надпочечники.
- Компьютерная томография или магнитно-резонансная томография (КТ или МРТ) — может проводиться при стабильном состоянии, чтобы выявить причину кровоизлияния в надпочечники, например очаг инфекции в головном мозге, грудной клетке или брюшной полости, туберкулёз, опухоли и метастазы. КТ надпочечников при инфильтративном процессе не всегда информативна [1][21] .
Дифференциальная диагностика
Синдром Уотерхауса — Фридериксена следует отличать от септического шока. Эту форму сепсиса можно предположить, если давление остаётся низким, несмотря на введение вазопрессоров [19] .
Также симптомы острой надпочечниковой недостаточности бывают схожи с гиповолемическим шоком. Эти два состояния легко спутать, особенно если нет бактериальной инфекции.
Лечение синдрома Уотерхауса — Фридериксена
При подозрении на синдром Уотерхауса — Фридериксена больного нужно немедленно госпитализировать в реанимационное отделение.
Лечение начинают сразу, не дожидаясь результатов анализов. Если пациент находится в бессознательном состоянии, устанавливают катетер для введения лекарств, мочевой катетер для выведения мочи и желудочный зонд для промывания желудка.
При острой надпочечниковой недостаточности внутривенно вводят 0,9 % -й раствор натрия хлорида или 5 % -й раствор глюкозы. В первые сутки потребуется не меньше четырёх литров жидкости. Восполнение потерянной при рвоте и диарее жидкости поможет предотвратить развитие гиповолемического шока [1] .
Лечение проводят под контролем артериального и центрального венозного давления, объёма мочи и хрипов в лёгких. Также каждые два часа проверяют уровень калия, натрия и глюкозы.
При неукротимой рвоте в начале лечения и повторно при очень низком артериальном давлении внутривенно вводят 10 % -й раствор хлорида натрия. При необходимости используют плазму крови и её заменители.
Из-за нарушенной работы надпочечников в крови повышен калий и снижен натрий. Поэтому нельзя применять диуретики, калийсодержащие и гипотонические растворы.
Чтобы заместить выработку гормонов надпочечников, вводят Гидрокортизон. Препарат применяют немедленно, а затем через каждые шесть часов. При острой надпочечниковой недостаточности используют Гидрокортизон натрия гемисукцинат, его можно вводить внутривенно и внутримышечно. Другой препарат — Гидрокортизон ацетат — действует медленнее, поэтому не подходит для неотложной помощи [1] .
Если нет Гидрокортизона, например при транспортировке пациента в специализированный стационар, можно использовать Дексаметазон или Преднизолон. Но это временное лечение, затем нужно перейти на Гидрокортизон [1] .
Гидрокортизон применяют до тех пор, пока пациент не будет выведен из коллапса и систолическое артериальное давление не повысится до 100 мм рт. ст. На 2-3-и сутки лечения при стабилизации состояния дозировку постепенно снижают.
При уменьшении дозы Гидрокортизона добавляют Флудрокортизон (Кортинефф): при низких дозах Гидрокортизон перестаёт оказывать минералокортикоидный эффект, т. е. замедлять выделение натрия и воды из организма, а также усиленно выводить калий с мочой.
При лихорадке применяют антибиотики. Исключение — лихорадка на фоне обезвоживания [1] .
Прогноз. Профилактика
Прогноз зависит от тяжести заболевания. При двухстороннем поражении надпочечников около 15 % пациентов погибает, но при своевременной диагностике и адекватном лечении даже с таким диагнозом можно выздороветь. Около половины смертей связаны с поздним обращением за медицинской помощью [9] .
Профилактика синдрому Уотерхауса — Фридериксена
Всем пациентам с заболеваниями надпочечников рекомендуется носить идентификационный браслет или кулон, где будет указан диагноз и препараты, которые нужно ввести. Также желательно иметь под рукой инъекции глюкокортикостероидов для неотложных ситуаций.
Пациентам с болезнями надпочечников нужно не реже раза в год посещать эндокринолога. Это важно для оценки адекватности дозировки заместительной гормональной терапии [20] .
Расстройство аутистического спектра: «дети дождя»

Обзор
Кадр из фильма «Человек дождя», самой известной истории о человеке с аутизмом в поп-культуре
Автор
Редакторы
Статья на конкурс «био/мол/текст»: Они видят мир по-другому, не любят контактировать с обществом, имеют «странности» в поведении и нарушения речи. Родители и воспитатели часто принимают их за одаренных детей со своими особенностями, но врачи уже давно определили их диагноз — «расстройство аутистического спектра». В этой статье вы узнаете о том, что такое расстройство аутистического спектра и что известно о причинах его развития.

Конкурс «био/мол/текст»-2018
Эта работа опубликована в номинации «Свободная тема» конкурса «био/мол/текст»-2018.
Генеральный спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Спонсором приза зрительских симпатий выступил медико-генетический центр Genotek.
Если вы знаете одного человека с аутизмом,
то вы знаете одного человека с аутизмом.
Стивен Шор,
профессор Университета Адельфи (США),
имеет диагноз «аутизм»
У простого обывателя при упоминании термина «расстройство аутистического спектра» (РАС) в голове, скорее всего, всплывет образ главного героя фильма «Человек дождя», и на этом, пожалуй, всё. На постсоветском пространстве тема РАС не освещается в достаточной степени, а диагностика в большинстве случаев далека от совершенства [1]. Ежегодно в мире увеличивается количество детей с расстройствами аутистического спектра. Медики говорят о разных причинах: улучшенная система диагностики, подозрение влияния ранней вакцинации, вредное воздействие пресловутых ГМО и даже старший возраст будущих пап. Так что такое РАС и что ученым уже удалось узнать о причинах его развития?
Расстройство аутистического спектра (РАС) — это расстройство нервной системы, которое характеризуется дефицитом в социальных взаимодействиях и коммуникацией с наличием стереотипий (повторяющихся действий) [2], и, по данным Соединенных Штатов Америки за 2014 год, оно диагностируется у одного из 59 детей [3]. В России распространенность составляет один случай на 100 детей, но официальный диагноз получают гораздо меньшее количество людей [1]. РАС диагностируется во всех расовых, этнических и социально-экономических группах, в пять раз чаще встречается у мальчиков, чем у девочек [4]. На данный момент причины болезни не известны, но предполагается, что оно возникает вследствие сложного взаимодействия между генетическими, эпигенетическими и экологическими факторами [5], [6] (рис. 1).
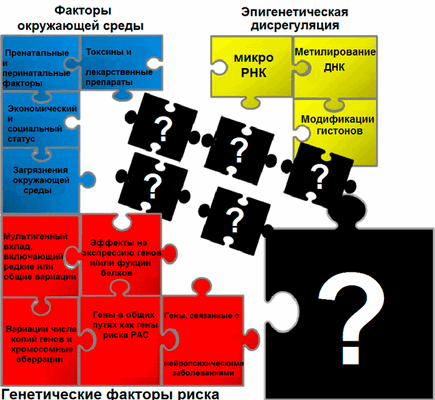
Рисунок 1. Причины РАС
До мая 2013 года в число официальных диагнозов аутистического спектра в американском «Диагностическом и статистическом руководстве по психическим расстройствам» (Diagnostic and statistical manual of mental disorders, DSM) входили: аутистическое расстройство, первазивное расстройство развития без дополнительных уточнений (ПРР-БДУ), синдром Аспергера, детское дезинтегративное расстройство и синдром Ретта. Сегодня в последнем, пятом издании DSM, существует только один диагноз — «расстройство аутистического спектра» с тремя степенями тяжести, но многие терапевты, клиницисты, родители и организации продолжают использовать такие термины, как ПРР-БДУ и синдром Аспергера [2].
Симптомы
Расстройство аутистического спектра часто характеризуется проблемами в социальных, коммуникативных и интеллектуальных способностях пациентов. В зависимости от возраста и интеллекта, у детей с аутизмом заметна различная степень дефицита коммуникации. Эти дефициты проявляются в речевых задержках, монотонной речи, эхолалии (неконтролируемом автоматическом повторении слов, услышанных в чужой речи), а также варьируют от плохого понимания до полного отсутствия устной речи. Невербальная коммуникация также нарушена и может включать трудности в установлении зрительного контакта, сложности в понимании выражений лица и жестов. Еще одной важной особенностью людей с РАС является дефицит социально-эмоциональной взаимности (рис. 2) [7].
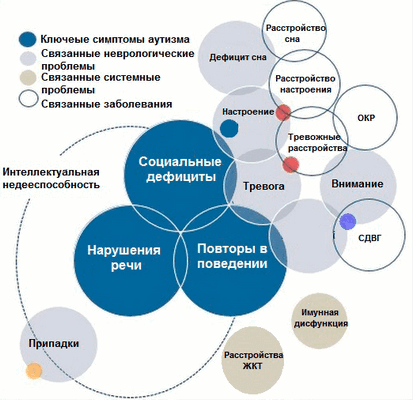
Рисунок 2. Симптоматика РАС
Проще говоря, дети с расстройством аутистического спектра не интересуются общением с людьми, плохо их понимают, любят придерживаться различных ритуалов, склонны к повторяющимся движениям тела, могут иметь языковые проблемы и задержки в интеллектуальном развитии. Различные симптомы приводят к значительному ухудшению во многих областях адаптивного функционирования. Одновременно с этим, дети с РАС часто имеют и множество сильных сторон: усидчивость, внимание к деталям, хорошая зрительная и механическая память, склонность к однообразной работе, что может быть полезно в некоторых профессиях.
История заболевания
Термин «аутизм» используется уже более 100 лет (с 1908 года). Впервые он был озвучен Эйгеном Блейлером, швейцарским психиатром, и использовался для описания пациентов с шизофренией, которые были особенно поглощены сами собой. Термин аутизм, который использовал Блейлер, происходит от греческого слова autós, что означает «сам». Оно предназначалось для описания «изолированного я», которое он увидел у людей с шизофренией [8]. На самом деле, эти диагнозы различны, так как у ребенка с аутизмом нет галлюцинаций, иллюзий, они не пользуются речью, чтобы передать свои иррациональные мысли, потому что они часто вообще не используют речь. К тому же дети с РАС имеют стабильные симптомы на протяжении жизни, а диагноз «шизофрения» обычно подразумевает периоды ремиссии.
В 1943 году доктор по имени Лео Каннер проводил наблюдения групп детей, которые ранее считались умственно отсталыми. Он отмечал, что у детей были трудности в социальном взаимодействии, тревожность при отклонении от привычного уклада жизни, эхолалия, ограниченность репертуара спонтанной активности, но при этом хороший интеллектуальный потенциал, неплохая память, гиперчувствительность к сенсорным воздействиям. Каннеру принадлежит введение термина «ранний детский аутизм» (РДА) для описания совокупности симптомов у детей, которых он изучал [8].
Немецкий ученый Ганс Аспергер в 1944 году описал «более мягкую» форму аутизма, которая до сегодняшнего времени была известна как синдром Аспергера. Он описывал случаи с мальчиками, которые были очень умными, но имели проблемы с социальными взаимодействиями. Он отмечал у детей трудности со зрительным контактом, стереотипные слова и движения, а также сопротивление изменениям, но при этом они не имели недостатков в речевом и языковом образовании. В отличие от Каннера, Аспергер отмечал также проблемы с координацией у этих детей, но при этом больше способностей к абстрактному мышлению. К сожалению, исследование Аспергера было обнаружено лишь три десятилетия спустя, когда люди начали подвергать сомнению используемые в то время диагностические критерии. Только в 1980-х годах работа Аспергера была переведена на английский язык, опубликована и получила известность [8], [9].
В 1967 году психиатр Бруно Беттельгейм писал, что аутизм не имеет органической основы, но является результатом воспитания матерей, которые сознательно или бессознательно не хотели своих детей, что в свою очередь приводило к сдержанности в отношениях с ними. Он утверждал, что основной причиной заболевания было отрицательное родительское отношение к младенцам на критических ранних стадиях их психологического развития [10].
Бернард Римланд, психолог и отец ребенка с аутизмом, не соглашался с Беттельгеймом. Он не мог смириться с мыслью, что причиной аутизма его сына были либо его родительские ошибки, либо ошибки его жены. В 1964 году Бернард Римланд опубликовал работу «Инфантильный аутизм: синдром и его последствия для нейронной теории поведения», которая указала направление для дальнейших исследований в то время [8].
Аутизм стал лучше известен в 1970-х годах, но на тот момент многие родители всё еще путали аутизм с умственной отсталостью и психозом. Ученые же начали вносить ясность в этиологию заболевания: исследование 1977 года на близнецах показало, что аутизм в значительной степени обусловлен генетикой и биологическими различиями в развитии мозга [10]. В 1980 году диагноз «инфантильный аутизм» впервые включен в «Диагностическое и статистическое руководство по психическим расстройствам» (DSM); болезнь также официально отделена от детской шизофрении. В 1987 году DSM заменил «инфантильный аутизм» более широким определением «аутистическое расстройство» и включил его в пересмотренную третью редакцию. Тогда же психолог и доктор философии Ивар Ловаас опубликовал первое исследование, которое показало, как интенсивная поведенческая терапия может помочь детям с аутизмом, что подарило родителям новую надежду (рис. 3) [8], [9]. В 1994 году синдром Аспергера добавили в DSM, расширяя диагнозы аутистического спектра, включая, таким образом, более «мягкие» случаи [10].

Рисунок 3. Ученые, которые внесли свой вклад в учение о расстройствах аутистического спектра

Рисунок 4. Фрагмент рисунка о связи РАС и вакцин
Наконец, в 2013 году DSM-5 объединяет все подкатегории состояния в один диагноз «расстройства аутистического спектра», а синдром Аспергера больше не считается отдельным состоянием 8.
Причины РАС
Точная причина расстройства аутистического спектра (РАС) в настоящее время неизвестна. Оно может возникать в результате генетической предрасположенности, экологических или неизвестных факторов, то есть РАС не является этиологически однородным. Вероятно, существует множество подтипов РАС, каждый из которых имеет различное происхождение.
Генетика
Предполагается, развитие РАС во многом связано с влиянием генетических факторов. В поддержку генетики как причины можно добавить результаты исследований, показывающие, что РАС чаще встречается у мальчиков, чем у девочек, что, скорее всего, вызвано генетическими различиями, связанных с Y-хромосомой [14]. В пользу теории говорят также исследования близнецов с РАС, которые определили показатели конкордантности (конкордантность — наличие определённого признака у обоих близнецов) для монозиготных (60-90%) и дизиготных (0-10%) близнецов [15]. Высокая конкордантность в парах монозиготных близнецов и существенно более низкая конкордантность в парах дизиготных близнецов свидетельствуют о значительной роли генетических факторов. В исследовании, проведенном в 2011 году, почти 20% младенцев со старшим биологическим братом с РАС также имели РАС, а если таких старших братьев было несколько, то вероятность иметь диагноз РАС была еще выше [16].
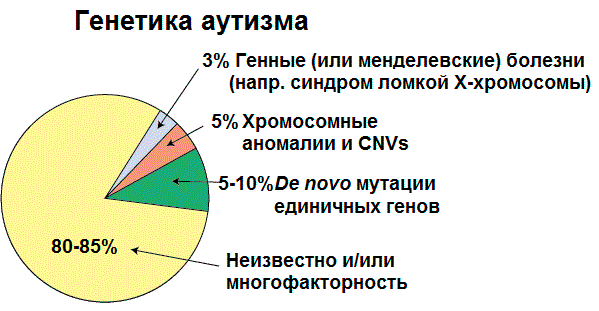
Рисунок 5. Генетические нарушения, ассоциированные с РАС
Нейробиологические факторы
Генетические аномалии могут приводить к аномальным механизмам развития мозга, что в свою очередь приводит к его структурным и функциональным, а также когнитивным и нейробиологическим нарушениям. Нейробиологические различия, связанные с диагнозом РАС, включают структурные и функциональные патологии головного мозга, в том числе:
- увеличенное серое вещество в лобной и височной долях [25];
- уменьшенное белое вещество по сравнению с серым веществом в подростковом возрасте [26];
- анатомические и функциональные различия в мозжечке и лимбической системе [26].
Исследователи в 2018 году обнаружили, что мальчики с РАС имеют меньшую фрактальную размерность (мера структурной сложности объекта) в правой части мозжечка, чем здоровые дети [27].
Некоторые исследования сосредоточены на гипотезе о том, что нарушенные взаимодействия между областями мозга являются главной причиной развития РАС [28], в то время как другие исследователи изучают молекулярные причины, такие как нарушения работы определенных типов нейронов (например, зеркальных нейронов) или нарушения нейротрансмиссии (передачи сигнала между нейронами) [29].
Другие причины
Все больше и больше исследователей пишут об экологических причинах, которые могут вносить свой вклад в аутизм. В исследованиях был выявлен ряд потенциально опасных веществ, которые могут быть связаны с развитием РАС: свинец, полихлорированные дифенилы (ПХД), инсектициды, автомобильные выхлопы, углеводороды и антипирены [25], однако пока ни для одного из этих веществ не было доказано наличие триггерного влияния на возникновение РАС.
Также возрастает интерес к роли иммунной системы в этиологии болезни. В июне 2018 сообщили, что 11,25% детей с РАС имеют пищевые аллергии, что значительно выше, чем 4,25% детей, страдающих аллергией без данного диагноза, что можно добавить к растущему набору доказательств, указывающих на иммунологическую дисфункцию, как возможный фактор риска для РАС [30].
Также недавно выходили исследования, которые связывали недостатки в диете беременных матерей и наличие повышенного уровня пестицидов в крови, с наличием диагноза РАС у их детей 32.
Диагностика
Осматривать ребенка с задержками развития должен врач с целью найти причину задержки развития. Если ребенок проявляет какие-либо симптомы расстройства аутистического спектра, то его, скорее всего, направят к специалистам для консультации, к примеру, к детскому психиатру, детскому психологу, педиатрическому неврологу.
Для правильного диагностирования надо учитывать полную историю пациента, физический осмотр, неврологическое обследование и прямую оценку социального, языкового и когнитивного развития ребенка. Необходимо предоставить достаточное время для стандартизированных интервью родителей относительно текущих проблем и истории поведения, а также структурированного наблюдения за социальным и коммуникативным поведением, игрой.
Согласно новому исследованию 2018 года, новый анализ крови может обнаружить около 17% детей с РАС. Ученые идентифицировали группу метаболитов крови, которые могли бы помочь обнаружить некоторых детей с расстройством аутистического спектра. Как часть проекта «Метаболом детского аутизма» (CAMP), крупнейшего исследования метаболомики РАС, эти результаты являются ключевым шагом на пути к разработке биомаркерного теста на РАС [34].
В августе 2018 года исследователи сообщили о различиях в экспрессии генов бактерий в ротовой области, которые могут отличать детей с РАС от их здоровых сверстников. Исследование предполагает, что нарушения микробиома ЖКТ, ранее выявленные у детей с РАС, могут распространяться на рот и горло [35].
Исследователи из Медицинской школы Университета Миссури и Центра аутизма и неврологических расстройств им. М. У. Томпсона в июне 2018 года выявили связь между дисбалансом нейромедиаторов и характеристикой соединений между регионами мозга, которые играют роль в социальной коммуникации и языке. В исследовании было описано два теста, которые могли бы привести к более точному лечению [36].
Лечение
Лечение, используемое в 60-х и 70-х годах, состояло из приема ЛСД, применения электрического тока и жесткого контроля поведения больного, которое часто включало боль и наказания. Только в 80-х и 90-х годах врачи начали внедрять более современные методы лечения детей с аутизмом, такие как поведенческая терапия с упором на положительное подкрепление и обучение под постоянным контролем [9].
Сегодня лечение может включать в себя как психотерапию, так и медикаментозное лечение. Многие люди с аутизмом имеют дополнительные симптомы, такие, как нарушение сна, судороги и проблемы с ЖКТ. Лечение этих симптомов может улучшить внимание пациентов, их обучение и связанное с этим поведение. Некоторые лекарства, используемые для других состояний, помогают с определенными симптомами: антипсихотики (рисперидон и арипипразол), антидепрессанты, стимуляторы, противосудорожные препараты [37]. Сейчас рисперидон и арипипразол являются единственными лекарствами, одобренными FDA (Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, США) для симптомов, связанных с расстройствами аутистического спектра, с учетом раздражительности, часто наблюдаемой при этом диагнозе. Дети и подростки с расстройством аутистического спектра, по-видимому, более восприимчивы к побочным эффектам при использовании лекарств, поэтому рекомендуется использование небольших доз [38].
Среди немедикаментозного лечения в настоящее время используют прикладной анализ поведения, когнитивно-поведенческую терапию, обучение социальным навыкам, сенсорную интеграционную терапию, трудотерапию, логопедию [35].
Дети с расстройствами аутистического спектра могут иметь и сильные стороны. Их уникальные взгляды на мир дают возможность другим людям увидеть мир с другой стороны, дети с РАС могут вырасти в талантливых и успешных людей, которые сделают замечательные открытия для улучшения нашего мира. Новые исследования в области диагностики и лечения «детей дождя» дают этим необычным детям надежду на более успешную социальную адаптацию и даже выздоровление.
Синдром Рейно причины, симптомы, методы лечения и профилактики
Синдром Рейно — вазоспастическое заболевание, расстройство артериального кровообращения в сосудах кистей и стоп. Патологическая реакция возникает под воздействием холода или эмоционального потрясения, волнения. Протекает в виде приступов, хотя предположительные первопричины нарушения тока крови по сосудам носят постоянный характер. К ним относятся заболевания крови, ревматоидный артрит, эндокринные, неврологические и другие патологии.
Болезнь Рейно стоит заподозрить при последовательном побледнении, цианозе и гиперемии кожи пальцев рук или ног, кончика носа, подбородка. Если такая реакция повторяется периодически, запишитесь на приём к врачу и пройдите обследование.
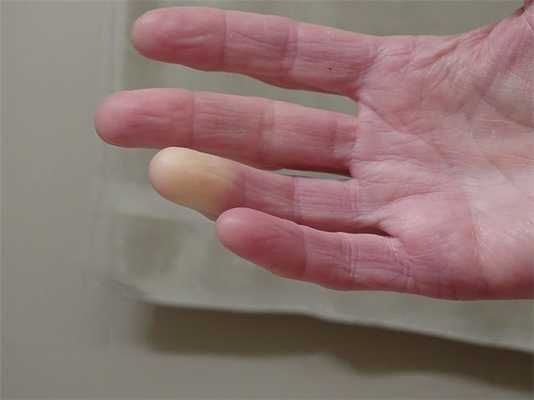
Симптомы заболевания обусловлены вазоспазмом и повреждением соединительной ткани и других тканей. Сначала приступы носят кратковременный характер, по мере прогрессирования болезни их продолжительность увеличивается. После воздействия холода, сильного стресса или даже после курения у больного возникают следующие симптомы:
- внезапная парестезия
- похолодание пальцев конечностей
- смена естественного цвета кожи на алебастрово-белый
- онемение, которое сменяется жжением, болью и ломотой, ощущением распирания
- резкой гиперемией кожного покрова и чувством жжения в финальной фазе приступа
Если ишемию сосудов не лечить, патология прогрессирует, течение приступов меняется. Они становятся более длительными, могут продолжаться до 1 часа и повторяются чаще. Между приступами стопы и кисти остаются холодными, бледно-синеватыми и влажными.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Причины
Достоверные причины развития синдрома Рейно неизвестны. К предрасполагающим факторам, которые увеличивают риск патологической реакции кожных покровов, относят:
- частые или длительные эпизоды переохлаждения конечностей
- эндокринные заболевания, нарушения обмена вещества, расстройства в работе щитовидной и половых желез
- регулярные травмы пальцев, в том числе постоянно повторяющиеся микротравмы, например, у представителей рабочих профессий;
- стрессы, тяжёлые эмоциональные потрясения
- неблагоприятное производственное воздействие, пример, при работе с постоянным воздействием вибрации
- ревматические болезни — ревматоидный артрит, узелковый периартериит, системная склеродермия, красная волчанка, дерматомиозит и другие
Врачи относят перечисленные факторы лишь к предрасполагающим, но не считают их достоверными причинами развития синдрома Рейно. Дело в том, что люди по разному реагируют на их воздействие: у некоторых проявляются признаки патологии, у других — нет. При этом в группу риска входят женщины 20-40 лет, у которых болезнь Рейно часто сопровождается мигренью и повышенным тонусом симпатической нервной системы.
Стадии развития синдрома Рейно
В течение заболевания выделяют 3 основных стадии:
- ангиоспастическую — возникают кратковременные спазмы концевых фаланг на указательном, среднем, безымянном пальцах и мизинце, иногда — на 1-3 пальцах стопы, спазмы быстро проходят и сменяются расширением сосудов с покраснением кожи
- ангиопаралитическую — приступы становятся дольше, кожа приобретает цианотический окрас, развивается отечность пальцев
- трофопаралитическую — в запущенных случаях увеличивается вероятность образования язв, возникают очаги поверхностного некроза мягких тканей, после их отторжения — долго не заживающие язвы
Для диагностики синдрома стоит обратиться к терапевту или сразу к профильному врачу — ревматологу или сосудистому хирругу. Врач запишет жалобы, проведет осмотр, чтобы выявить патологические изменения в сосудах, назначит аппаратную диагностику — ангиографию сосудов, капилляроскопию, лазерную доплеровскую флоуметрию и другие аппаратные исследования.
Чтобы подтвердить болезнь Рейно, в клинике ЦМРТ пациенту рекомендуют пройти следующую диагностику:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)
К какому врачу обратиться
При появлении тревожных симптомов необходимо обратиться к терапевту. Врач даст направление к ревматологу или другому профильному специалисту, в зависимости от причины недуга.
Как лечить синдром Рейно
Во время приступа болезни пациенту оказывают первую помощь — согревают конечности, дают теплое питье, если приступ затяжной — вводят инъекции спазмолитиков. Когда состояние нормализуется, терапию продолжают. Чтобы вылечить синдром, рекомендуют избегать провоцирующих факторов, назначают антиагрегантные лекарства, в тяжёлых случаях проводят хирургическую ганглиэктомию или симпатэктомию.
Осложнения
Если сосудистые нарушения в периферических артериях сохраняются в течение длительного времени, болезнь Рейно протекает в тяжёлой форме без своевременного лечения, у пациента могут развиваться опасные осложнения:
- трофические изменения — трофические язвы, которые плохо поддаются заживлению
- участки некроза
- дистрофическое поражение ногтевых пластин
- остеолиз
- деформация фаланг пальцев
- в наиболее тяжёлых случаях — гангрена
Последнее осложнение может стать поводом для ампутации и спровоцировать потерю работоспособности, возможности ходить и выполнять привычные действия руками.
При этом при своевременном начале терапии вылечить синдром Рейно просто. Чтобы предотвратить повторение приступов зачастую достаточно исключить воздействие провоцирующих факторов: избегать переохлаждения конечностей, уйти с работы на вредном производстве, отказаться от курения, по возможности не допускать стрессов.
Профилактика синдрома Рейно
Поскольку достоверные первопричины болезни Рейно неизвестны, первичных мер ее профилактики не существует. В рамках вторичной профилактики врачи рекомендуют:
Читайте также:
- Оценка функции миокарда при пороках клапанов по тканевой допплер-эхокардиографии
- ДНК и РНК слизистой рта. Содержание ДНК и РНК при потере зубов
- Укладка пациента и организация операционной при артроскопии плечевого сустава
- Пути метастазирования рака молочной железы во внутригрудные лимфатические узлы
- Болезнь Шегрена
