Приобретенный ВИЧ-энцефалит на КТ, МРТ
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
ВИЧ — вирус иммунодефицита человека
КТ — компьютерная томография
МРТ — магнитно-резонансная томография
ПМЛ — прогрессирующая многоочаговая лейкоэнцефалопатия
ЦМВИ — цитомегаловирусная инфекция
Одним из самых тяжелых вторичных заболеваний, возникающих при ВИЧ-инфекции, является прогрессирующая многоочаговая лейкоэнцефалопатия (ПМЛ). Эту инфекцию вызывает полиомавирус JC. Возбудитель широко распространен: антитела к нему обнаруживаются у 80% людей, однако реактивация вируса и клинические проявления возникают только при выраженном снижении клеточного иммунитета. Как правило, симптомы ПМЛ появляются у больных с уровнем лимфоцитов CD4 менее 100 В 1 мкл, но отмечены случаи развития заболевания и при количестве CD4, превышающем 200 В 1 мкл. ПМЛ диагностируется примерно у 2—5% больных инфекцией, вызванной вирусом иммунодефицита человека (ВИЧ) [1].
Вирус JC инфицирует и разрушает олигодендроциты головного мозга, продуцирующие миелин. Это приводит к множественной демиелинизации в полушариях головного мозга, мозжечке и стволе мозга. Для клинической картины ПМЛ характерны когнитивные расстройства, снижение остроты зрения, афазия, атаксия, моно- и гемипарезы, эпилептиформные припадки, а также другие признаки очаговых поражений головного мозга. Болезнь медленно прогрессирует в течение нескольких недель и даже месяцев и, как правило, приводит к летальному исходу [1, 2].
Прижизненная диагностика ПМЛ затруднена. Для заболевания не характерны изменения показателей периферической крови. При исследовании спинномозговой жидкости признаки воспаления отсутствуют, может отмечаться небольшое повышение уровня белка и двузначный цитоз. Возможно обнаружение JC-вируса в ликворе методом полимеразной цепной реакции. Однако чувствительность метода составляет около 80%, специфичность 90—99% [3]. Для установления диагноза наибольшее значение имеют лучевые методы исследования головного мозга, предпочтение отдается магнитно-резонансной томографии (МРТ), так как при компьютерной томографии (КТ) очаги пониженной плотности плохо визуализируются. Изменения на магнитно-резонансной томограмме при ПМЛ всегда начинаются с небольшого, единичного очага демиелинизации, постепенно приобретая картину многоочагового поражения мозга. Очаги могут располагаться в любой части головного мозга, как правило, они асимметричны [4].
Специфическое лечение ПМЛ с доказанной эффективностью в настоящее время отсутствует. Пока антиретровирусная терапия (АРВТ) является основным методом лечения ПМЛ при ВИЧ-инфекции. Но даже на фоне АРВТ прогноз у пациентов с развившейся клинической симптоматикой ПМЛ неблагоприятный. Средняя продолжительность жизни составляет 1—6 мес, крайне редко отмечаются случаи стабилизации и улучшения состояния больных на протяжении более 2 лет [5].
В виду трудности диагностики и лечения ВИЧ-инфицированных пациентов с ПМЛ, высокой летальности, наличия реальной возможности стабилизации их состояния представляем наш положительный опыт лечения ВИЧ-инфицированной пациентки с установленным диагнозом ПМЛ.
Пациентка Д., 33 года, поступила 20.06.14 в ГБУЗ ИКБ № 2 ДЗМ (ИКБ № 2) в профильное отделение для больных ВИЧ-инфекцией переводом из Научно-исследовательского института скорой помощи им. Н.В. Склифосовского (НИИ им. Н.В. Склифосовского) в тяжелом состоянии с направительным диагнозом: очаговые поражения головного мозга. ВИЧ-инфекция, стадия вторичных заболеваний. При поступлении уровень сознания — оглушение, выраженные нарушения когнитивных функций, выраженная дизартрия, тетрапарез.
Со слов мужа, диагноз ВИЧ-инфекции установлен в 2006 г., нигде не наблюдалась, АРВТ не получала. Путь заражения половой. Ухудшение состояния с 24.05.14, когда отметила сильную слабость, в последующие дни — нарушение речи (речь стала невнятной, замедленной), шаткость походки. По «03» госпитализирована в НИИ им. Н.В. Склифосовского с подозрением на острое нарушение мозгового кровообращения. При обследовании в общем анализе крови, мочи, биохимическом анализе крови существенных отклонений от нормы не обнаружено, в ликворе — незначительное повышение белка (до 0,43 г/л). Пациентке дважды проведена КТ головного мозга — патологических изменений не обнаружено. Однако при МРТ выявлено очаговое поражение мозжечка, моста, правой ножки мозга, правой теменной доли, единичные мелкие очаги в правом таламусе. После получения положительного анализа на ВИЧ-инфекцию больная переведена в профильное отделение ИКБ № 2.
23.06 состояние пациентки ухудшилось: в речевой контакт практически не вступала, стала заторможена, пассивно лежала в кровати, уровень сознания — оглушение. Больная переведена в отделение интенсивной терапии (ОИТ) для больных ВИЧ-инфекцией. Количество лимфоцитов CD4 339 в 1 мкл (20%), нагрузка ВИЧ в крови 160 761 копий/мл. В крови методом полимеразной цепной реакции обнаружена ДНК цитомегаловируса (ЦМВ) — 93 копий/мл. В ликворе зафиксирован подъем уровня белка до 0,69 г/л, цитоз до 5 лейкоцитов в 1 мкл, в мазке из 10 клеток все лимфоциты. В анализе ликвора на оппортунистические инфекции методом ПЦР обнаружена ДНК JC-вируса. Другие инфекции (ДНК ЦМВ, ДНК вируса Эпштейна—Барр, ДНК вируса герпеса VI типа, ДНК вируса простого герпеса I и II типа, ДНК Candida albicans, glabrata, krusei, parapsilosis, tropiccalis, ДНК Varicellae zoster virus, ДНК Toxoplasma gondii, ДНК Cryptococcus neoformans, Mycobacterium tuberculosis complex) не обнаружены. РНК ВИЧ в ликворе 341 копия в 1 мл.
Пациентка находилась в ОИТ с 23.06 по 10.09.14, где проводилась внутривенная дезинтоксикационная, антибактериальная, противоотечная, фунгицидная, седативная терапия, бисептол, цимевен, с последующим переходом на вальцит. Начата АРВТ по схеме: лопинавир/ритонавир, зидовудин и ламивудин в стандартных дозировках. Затем в связи с развитием цитопении (анемия, лейкопения) зидовудин заменен абакавиром.
У пациентки восстановилось сознание, она стала контактна, адекватна, ориентирована, критична. Дизартрия незначительная. По остальным органам и системам без динамики. К моменту выписки клинически значимых изменений в общем и биохимическом анализах крови не отмечалось. На фоне АРВТ нагрузка ВИЧ в крови снизилась до 709 копий в 1 мл, однако уровень лимфоцитов CD4 составлял 163 в 1 мкл (19%). После курса лечения цимевеном ДНК ЦМВ в клетках крови не обнаружена. В ликворе положительная динамика в виде снижения цитоза до 1 клетки в 1 мкл, снижения уровня белка с 0,69 до 0,55 г/л, РНК ВИЧ 20 копий в 1 мл. При последующих исследованиях ликвора ДНК JC-вируса обнаружить не удавалось. На повторном снимке МРТ головного мозга отмечалась отрицательная динамика в виде увеличения зоны патологических изменений с распространением диффузного билатерального симметричного поражения средних ножек мозжечка, определения патологической зоны в правой ножке мозга.
По настоятельной просьбе родственников пациентка выписана на амбулаторное лечение с диагнозом: ВИЧ-инфекция, стадия 4 В, фаза прогрессирования вне АРВТ: прогрессирующая мультифокальная лейкоэнцефалопатия, клинически проявляющаяся цитомегаловирусная инфекция (ЦМВИ) с поражением центральной и периферической нервной системы. Снижение массы тела более 10%. Осложнения: анемия.
Пациентка встала на учет в Клинико-диагностический центр СПИД в составе ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора (КДО СПИД), продолжала получать АРВТ по прежней схеме.
За период наблюдения пациентка дважды госпитализирована в ИКБ № 2 с 17.09 по 23.10 и с 05.05.15 по 25.07 в связи с различными нарушениями сознания (переставала вступать в контакт, появлялись словесные эмболы, страх смерти, эпизоды возбуждения, агрессии, инверсия сна, дизартрия). При обследовании в период госпитализаций данные, подтверждающих присоединение вторичных заболеваний, не выявлялись. В отделении проводилась инфузионная, противоотечная, противогрибковая, антибактериальная, противосудорожная, ноотропная терапия, по назначению психиатра получала галоперидол и циклодол. АРВТ по прежней схеме беспрерывно.
При МРТ головного мозга (от 05.07.15) картина очаговых и диффузных изменений вещества (в лобных долях интрасубкортикально очаги повышенного МР-сигнала без признаков перифокального отека до 0,4×0,3 см, в гемисферах мозжечка — диффузные зоны повышенного МР-сигнала без признаков перифокального отека).
В настоящее время пациентка наблюдается амбулаторно в КДО СПИД с диагнозом: ВИЧ-инфекция, стадия 4 В, фаза ремиссии на фоне АРВТ: прогрессирующая мультифокальная лейкоэнцефалопатия. В анамнезе клинически проявляющаяся ЦМВИ с поражением нервной системы. Сопутствующий диагноз: энцефалопатия сложного генеза. Психоорганический синдром в связи с ВИЧ-инфекцией.
Продолжает получать АРВТ по прежней схеме (лопинавир/ритонавир, абакавир и ламивудин), карбамазепин (финлепсин). Состояние стабильное, без ухудшений, выраженные когнитивные расстройства не наблюдаются, ограниченно себя обслуживает. Сохраняется вялый парапарез нижних конечностей. В показателях общего и биохимического анализов крови значительных отклонений нет. От 07.06.16: количество лимфоцитов СD4 1115 кл/мкл (26%), РНК ВИЧ в крови не определяется.
Данное клиническое наблюдение подтверждает сложность диагностики ПМЛ, в связи с отсутствием специфической симптоматики и необходимостью подтверждения диагноза дополнительными инструментальными и лабораторными методами, не всегда доступными в повседневной практике.
В связи с отсутствием специфической профилактики и этиотропного лечения ПМЛ, ВИЧ-инфицированным пациентам необходимо своевременное начало АРВТ. Несмотря на неблагоприятный прогноз заболевания, у пациентов, приверженных АРВТ, при иммунологической и вирусологической эффективности лечения возможно замедление развития ПМЛ, стабилизация состояния и сохранение качества жизни пациента.
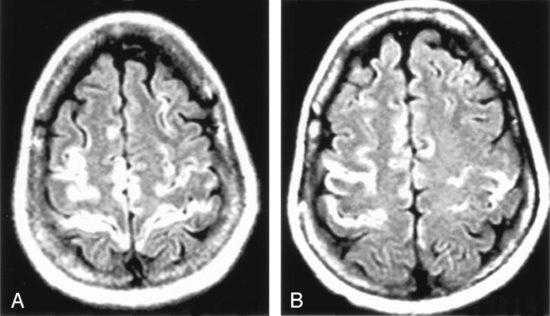
МРТ головного мозга при герпетическом энцефалите
За исключением герпетического энцефалита новорожденных, заболевание вызывается вторичной активацией инфекции HSV1. В полость черепа она попадает ретроградным путем по ходу тройничного нерва. Герпетический энцефалит начинается как локальное заболевание с дальнейшей генерализацией, отеком мозга и участками некроза. Начало острое, с головных болей, затем судорог и потери сознания. До 70% случаев оканчивается летально. Лечение симптоматическое и Ацикловиром.
МРТ головного мозга играет ключевую роль в выявлении, оценке распространения и прослеживания динамики герпетического энцефалита. При МРТ головного мозга типичные черты герпетического энцефалита: высокий сигнал от височной доли на Т2-взвешенных МРТ, чаще одностороннее поражение. Поскольку эта зона на МРТ соответствует области Вернике, то у пациента наблюдается афазия и другие речевые расстройства. На МРА нарушений проходимости сосудов не отмечается. МРТ в СПБ при герпетическом энцефалите проводится как в условиях стационара при тяжелом состоянии, так и амбулаторно, в том числе в открытом МРТ. Центры МРТ СПб не имеющие опыта МРТ головного мозга при инфекционных заболеваниях нередко принимают их за опухоли, что ведет к неверной тактике лечения.
МРТ головного мозга. Аксиальная Т2-взвешенная МРТ. Герпетический энцефалит.
МРТ головного мозга. Тот же пациент. Аксиальная Т1-взвешенная МРТ с контрастированием.
Для других видов энцефалитов, например клещевого, нехарактерно поражение височных долей, что отчетливо видно при МРТ головного мозга.
Дифференциальную диагностику при МРТ надо проводить с опухолями височной доли (ганглиоглиома), склерозом медио-базального отдела, типичного для височно-долевой эпилепсии, гипоксическими нарушениями.
МРТ головного мозга. Корональная Т1-взвешенная МРТ с контрастированием. Ганглиоглиома.
МРТ при синдроме приобретенного иммунодефицита
Заболевание вызывается вирусами ВИЧ. Неврологические нарушения наблюдаются у более, чем 80% больных, причем примерно у 10% они являются первыми проявлениями заболевания.
Следует различать признаки собственно ВИЧ инфекции и симптомы наслоившейся (оппортунистической) инфекции.
К ним относят:
- цитомегаловирусная инфекция;
- криптококкоз;
- токсоплазмоз;
- сифилис;
- прогрессирующая мультифокальная лейкоэнцефалопатия;
- наслоившиеся опухоли: лимфомы и саркомы Капоши.
На ранней стадии развития ВИЧ магнитно-резонансная томография патологии не обнаруживает.
По мере прогрессирования ВИЧ происходят изменения:
- поражается серое вещество, что принято называть комплексом деменции, что отмечается только на перфузионных МРТ и при МРС;
- на следующем этапе проявляется подострый энцефалит, который виден как генерализованный процесс в белом веществе (лейкоэнцефалопатия);
- развивается атрофия мозга.
На Т2-зависимых томограммах в белом веществе обнаруживаются:
- диффузные поля гиперинтенсивного сигнала без четких границ, одно- или двухсторонние;
- либо очаги 1-3 см в диаметре.
Типично расположение очагов воспаления в валике мозолистого тела. Дифференциальную диагностику необходимо выполнять с прогрессирующей мультифокальной лейкоэнцефалопатией и лимфомой.
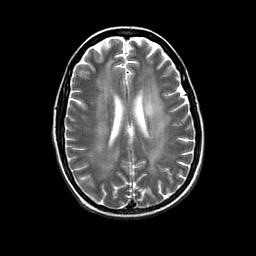
Токсоплазмоз - самая частая из инфекций, наслаивающихся на СПИД. Он представляет собой реактивацию инфекции и поражает головной мозг по типу некротизирующего кальцифицирующегося менингоэнцефалита.
При МРТ выявляются множественные очаги, гиперинтенсивные на Т2-зависимых томограммах, со слабым отеком вокруг них.
Типичная локализация - белое вещество перивентрикулярных зон, области водопровода, стык коры и белого вещества, базальные ганглии. Последнее отличает токсоплазмоз от цитомегаловируса, который не вовлекает подкорковые ядра.
Очаги могут быть неоднородными за счет кальцификации, реже кровоизлияний в очаг. Контрастирование хорошее, по кольцевому типу, реже узловому. Учитывая, что токсоплазмоз легко принять за лимфому, нередко практикуют пробный курс приема противопаразитарных препаратов. Очаги токсоплазмоза уменьшаются в течение 1-2 недель, в то время как лимфома остается без изменения.
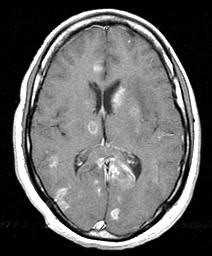
Криптококкоз диагностируется ~ у 6-7% больных нейроСПИДом. Он относится к грибковым инфекциям и при СПИДе протекает в паренхимальной форме.
При МРТ СПИДа выявляются:
- множественные очаги, кисты и псевдокисты;
- диффузная атрофия мозга;
- гидроцефалия;
- расширение пространств Вирхова - Робена.
В отдельных наблюдениях описаны другие микозы при СПИД - кандидиаз и кокцидоидомикоз.
Прогрессирующая мультифокальная энцефалопатия наблюдается у 0,7-7,7% больных СПИДом.
При МРТ картина ПМЛ типичная:
- выявляются несимметричные участки высокого сигнала на Т2-зависимых томограммах, преимущественно, в теменных и затылочных долях;
- поражение распространяются до подкорковых зон;
- масс-эффекта нет;
- контрастирование бывает редко, с быстрым увеличением и слиянием очагов.
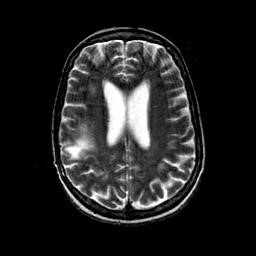
Цитомегаловирусная инфекция приводит к энцефалиту и вентрикулиту. Очаги двухсторонние с характерной локализацией в полуовальных центрах. Вентрикулит виден при контрастировании гадолинием как усиление стенок желудочков.
К редким вторичным инфекциям при СПИД можно отнести нейротуберкулез и сифилис, характеризующмеся быстрым прогрессированием. Описаны туберкулезные абсцессы при СПИД. Сифилитическая гумма может вызвать инсультоподобную клинику.
Лимфома при СПИДе чаще всего множественная:
- типично локализуется перивентрикулярно, вовлекая серое вещество подкорковых ядер;
- на Т2-зависимых томограммах лимфома слабо гиперинтенсивна;
- отек и масс-эффект умеренно выражены;
- усиление гадолинием всегда хорошее.
Сложность представляет дифференциальная диагностика лимфомы и токсоплазмоза. Быстрое прогрессирование узла свидетельствует в пользу лимфомы.
НейроСПИД
Неврологические проявления ВИЧ-инфекции (нейроСПИД) — обобщенное клиническое понятие, включающее многообразные первичные и вторичные синдромы и заболевания нервной системы, обусловленные ВИЧ. Проявлениями нейроСПИДа могут выступать менингоэнцефалит, полиневропатия, энцефало- и миелопатия, оппортунистические нейроинфекции, опухоли ЦНС, церебральные сосудистые нарушения и т. п. Диагностируется нейроСПИД при сопоставлении результатов анализов на ВИЧ, данных неврологического осмотра, нейропсихологического тестирования, ликворологических и томографических исследований, ЭФИ нервно-мышечного аппарата. Лечение нейроСПИДа осуществляется в рамках терапии ВИЧ-инфекции с назначением специфической и симптоматической терапии имеющихся неврологических проявлений.
Общие сведения
Общеизвестно, что при развитии СПИДа патологические изменения в той или иной степени затрагивают практически все жизненно важные органы и системы. В связи с этим СПИД признан мультидисциплинарной патологией. Однако основной «удар» приходится на иммунную и нервную системы. Клинические неврологические проявления ВИЧ-инфекции наблюдаются у 30-40% пациентов со СПИДом, а на аутопсии те или иные изменения в нервной системе выявляются в 90-100% случаев. По различным данным, от 20% до 30% случаев СПИДа манифестируют различными неврологическими симптомами. При этом нейроСПИД имеет весьма вариабельные клинические проявления, что существенно затрудняет его диагностику специалистами в области неврологии, особенно в случаях, когда неврологические расстройства являются первым проявлением заболевания. Если нейроСПИД возникает при установленном диагнозе ВИЧ-инфекции, его диагностика зачастую осложняется тем, что пациенты предпочитают скрывать свой ВИЧ-статус.
Причины возникновения нейроСПИДа
Несмотря на общепризнанность нейротропности ВИЧ, конкретные патогенетические механизмы его воздействия на нервную систему (НС) до конца не ясны. Предполагается, что нейроСПИД обусловлен как прямым, так опосредованным воздействием вируса на НС. Прямое влияние связывают с тропностью ВИЧ к CD4-рецепторам, которые имеются не только в мембране лимфоцитов, но и в глиальных клетках мозговой ткани.
Проникновение вируса через гематоэнцефалический барьер (ГЭБ) объясняют повышением проницаемости последнего на фоне вирусной инфекции и наличием в клетках эндотелия ГЭБ тех же CD4-рецепторов. Согласно другой гипотезе, вирус может переноситься в мозговые ткани вместе с макрофагами, которые беспрепятственно проходят ГЭБ. Известно, что при нейроСПИДе поражаются только глиальные клетки; нейроны, не имеющие CD4-рецепторов, остаются интактны. Однако, поскольку клетки глии выполняют роль «обслуживания» нейронов, при их поражении нормальное функционирование последних также нарушается.
Опосредованное воздействие ВИЧ реализуется несколькими путями. Во-первых, это развитие оппортунистических инфекций и опухолевых процессов за счет резкого снижения иммунного статуса организма. Во-вторых, предполагают наличие аутоиммунных механизмов (например, в развитии асептического менингита и полиневропатии при нейроСПИДе), связанных с синтезом антител к нервным клеткам, имеющим встроенный ВИЧ-антиген. Существует также гипотеза о нейротоксическом действии продуцируемых ВИЧ химических веществ. Кроме того, развитие нейроСПИДа возможно вследствие повреждения эндотелия мозговых сосудов провоспалительными цитокинами, приводящего к расстройству микроциркуляции и гипоксии, обуславливающей гибель нейронов.
Следует отметить, что отсутствие полной ясности в этиопатогенезе ВИЧ-инфекции и нейроСПИДа в частности, наличие существенного количества ложноположительных реакций на ВИЧ при его лабораторной диагностике, а также сложности с выделением вируса привели к появлению среди медиков и специалистов в области иммунологии лиц, считающих неправомочным само понятие ВИЧ-инфекция. При этом сторонники ВИЧ-отрицания признают существование синдрома иммунодефицита как такового, но опасаются, что с введением понятий ВИЧ-инфекция и нейроСПИД под эти диагнозы массово попадают пациенты с различными другими заболеваниями.
Классификация
В соответствии с прямым или опосредованным воздействием ВИЧ на нервную систему принято различать первичный и вторичный нейроСПИД. К базовым клиническим формам, которые включает первичный нейроСПИД, относят: острый асептический менингит, ВИЧ-энцефалопатию (СПИД-деменцию), ВИЧ-миелопатию (вакуолярную миелопатию), васкулярный нейроСПИД, поражения периферической НС (дистальная симметричная невропатия, синдром Гийена-Барре, множественная мононевропатия, хроническая воспалительная демиелинизирующая полинейропатия, синдром конского хвоста), поражение мышц (миопатии).
Вторичный нейроСПИД включает оппортунистические нейроинфекции и опухоли. Первые отличаются большим многообразием: церебральный токсоплазмоз, криптококковый менингит, герпесвирусная нейроинфекция (опоясывающий герпес, цитомегаловирусный и герпесвирусный энцефалиты, цитомегаловирусная полирадикулопатия, герпесвирусный миелит и ганглионевриты), прогрессирующая мультифокальная лейкоэнцефалопатия, туберкулезные поражения НС, нейросифилис. Наиболее часто встречающимися опухолями центральной НС при нейроСПИДе являются: первичная лимфома головного мозга, лимфома Беркитта, глионейробластома, диссеминированная саркома Капоши.
Симптомы нейроСПИДа
Первичный нейроСПИД зачастую имеет бессимптомное субклиническое течение. В 10-20% случаев неврологические симптомы дебютируют в первые 2-6 недель от заражения ВИЧ (период сероконверсии). В этот период на фоне фебрилитета, лимфаденопатии и кожных высыпаний у части пациентов манифестируют признаки асептического менингита и острой радикулоневропатии. Другие клинические формы первичного нейроСПИДа (ВИЧ-энцефалопатия, ВИЧ-миелопатия) возникают преимущественно в развернутой стадии ВИЧ-инфекции на фоне системных проявлений и выраженной иммуносупрессии. Вторичный нейроСПИД развивается в фазе симптомной хронической ВИЧ-инфекции (стадия вторичных заболеваний), которая наступает в период от 2 до 15 лет с момента первых клинических проявлений. Отдельные неврологические симптомы (головная боль, полиневропатия, нарушения сна, астения, депрессия, миопатия) могут быть вызваны токсичной антиретровирусной терапией.
Острая радикулоневропатия связана с острой воспалительной демиелинизацией корешков спинномозговых и черепных нервов. Характерны вялый тетрапарез, полиневритический тип нарушений чувствительности, корешковый синдром, поражение лицевого (реже глазодвигательного) нервов, бульбарные расстройства. Фаза нарастания симптомов может длиться от нескольких дней до месяца, затем после 2-4 недель стабильного состояния начинается регресс симптоматики. У 70% пациентов с этой формой нейроСПИДа отмечается полное восстановление, у 15% - выраженные остаточные парезы.
ВИЧ-энцефалопатия является самым частым проявлением первичного нейроСПИДа. Включает когнитивные, поведенческие и двигательные расстройства. Последние бывают представлены мозжечковой атаксией, тремором, пирамидной недостаточностью, вторичным паркинсонизмом, гиперкинезами. Отдельные симптомы и умеренный когнитивный дефицит отмечаются примерно у 75% пациентов со СПИДом. У 3-5% больных энцефалопатия выступает начальным синдромом нейроСПИДа. Морфологическим субстратом является мультифокальный гигантоклеточный энцефалит с поражением преимущественно лобных и височных долей, подкорковых структур, моста и мозжечка.
ВИЧ-миелопатия проявляется нижним спастическим парапарезом и тазовыми расстройствами. Отличается медленным течением и вариативностью тяжести клинических симптомов от легкого пареза до грубой плегии с недержанием мочи и кала. Это проявление нейроСПИДа отмечается у 20% пациентов с ВИЧ. Морфологически выявляется вакуолизация белого спинномозгового вещества, наиболее выраженная в грудных сегментах. Однако на МРТ позвоночника изменения зачастую не фиксируются.
Васкулярный нейроСПИД обусловлен васкулитом церебральных сосудов и зачастую приводит к развитию ишемического инсульта, отличительной чертой которого является волнообразное течение и частая трансформация в геморрагический инсульт. Характерны предшествующие инсульту ТИА, а также повторные инсульты, вследствие мультифокального поражения сосудов.
Диагностика нейроСПИДа
Учитывая частую встречаемость нейроСПИДа, консультация невролога рекомендована всем больным ВИЧ-инфекцией. В связи с тем, что первыми симптомами ВИЧ-энцефалопатии зачастую выступают когнитивные нарушения, исследование неврологического статуса целесообразно дополнять нейропсихологическим обследованием. Среди практических неврологов должна существовать определенная настороженность в отношении впервые обратившихся пациентов из групп риска, поскольку неврологические проявления у них могут являться симптомами первичного нейроСПИДа. В таких случаях следует обращать внимание на наличие у больного признаков иммуносупрессии и системных симптомов (снижения массы тела, лимфаденопатии, выпадения волос и т. п.).
Наряду с обязательными в диагностике ВИЧ-инфекции исследованиями крови путем ИФА, иммуноблоттинга и определения вирусной нагрузки при помощи ПЦР, в диагностике нейроСПИДа широко используются электрофизиологические, томографические и ликворологические методы. При необходимости проводятся консультации психиатра, нейрохирурга и др. специалистов. Диагностика и анализ результатов лечения поражений периферической НС при нейроСПИДе осуществляются преимущественно с помощью ЭФИ нервно-мышечной системы (ЭМГ, ЭНМГ, исследование ВП).
С целью диагностики поражений центральной НС при нейроСПИДе, для анализа их течения и эффективности проводимой терапии широко используются методы компьютерной томографии и магнитно-резонансной томографии. КТ головного мозга особенно информативна в диагностике вторичных объемных процессов церебральной локализации. МРТ головного мозга более эффективно визуализирует диффузные и мелкоочаговые изменения (участки атрофии и демиелинизации), расположенные в глубинных отделах мозга патологические очаги. Однако результаты аутопсии показывают, что современные методы нейровизуализации способны отображать не все морфологические изменения, происходящие в мозговой ткани при нейроСПИДе.
Немаловажное значение в диагностике нейроСПИДа имеет исследование цереброспинальной жидкости, полученной при люмбальной пункции. У серопозитивных пациентов даже при отсутствии неврологической симптоматики в ликворе зачастую наблюдается умеренный лимфоцитоз, повышение уровня белка и снижение концентрации глюкозы. При наличии неврологических проявлении эти изменения, наряду со снижением уровня CD4-лимфоцитов, говорят о возможном развитии нейроСПИДа. Иммунологические исследования ликвора, как правило, выявляют повышенное содержание IgG.
Лечение нейроСПИДа
Основу терапии и профилактики развития нейроСПИДа составляет лечение ВИЧ-инфекции. Эффективная антиретровирусная терапия (АРТ) фармпрепаратами, способными проходить через ГЭБ, позволяет блокировать репликацию ВИЧ, остановить нарастание иммунодефицита и таким образом уменьшить тяжесть клинических проявлений нейроСПИДа, снизить риск возникновения оппортунистических нейроинфекций и повысить эффективность их терапии. К наиболее апробированным средствам, применяемым при нейроСПИДе, относятся зидовудин, ставудин, абакавир. Учитывая токсичность большинства антиретровирусных препаратов, АРТ назначается по индивидуально подобранной схеме только при наличии показаний и с согласия пациента.
Параллельно с АРТ осуществляется специфическая и симптоматическая терапия возникшей клинической формы нейроСПИДа. Так, при ВИЧ-энцефалопатии применяют холина альфосцерат и мягкие ноотропы (мебикар, цитиколин, пирацетам, фенибут), при инсульте — антикоагулянты и пентоксифиллин, при полиневропатии — цитиколин, комбинированные препараты витаминов группы В, при острых психических нарушениях — антипсихотические средства (клозапин). При поражениях периферической НС отмечена эффективность плазмафереза. В лечении миопатий используют плазмаферез и кортикостероидную терапию.
При оппортунистических нейроинфекциях применяют этиотропные препараты: при криптококовых менингитах — фторцитозин с амфотерицином, токсоплазменных энцефалитах — кларитромицин, азитромицин, спирамицин, при герпетических поражениях — ацикловир, валацикловир, ганцикловир, абакавир, саквинавир. Лечение опухолей, возникающих как проявление вторичного нейроСПИДа, может потребовать хирургического вмешательства. Вопрос о необходимости операции рассматривается совместно с нейрохирургом.
Энцефалит на МРТ головного мозга
МРТ играет важную роль в диагностике, контроле за эффективностью лечения многих заболеваний. В неврологии окончательный диагноз врачи ставят только после проведения этого ценного дополнительного исследования. Энцефалит на МРТ выявляют на ранних стадиях (с 3, 4 дня заболевания). В дальнейшем наблюдают за изменениями в мозге и корректируют лечение, контролируют развитие осложнений - абсцесса мозга, размягчения, атрофии.
Что такое энцефалит головного мозга?
Энцефалит головного мозга - воспалительный процесс в самом мозговом веществе. По природе бывает инфекционным - вирусным, бактериальным, а также аутоиммунным, посттравматическим, аллергическим. Возбудители попадают в вещество мозга с кровью (гематогенным путем) или по ходу нервных волокон (с тройничным и обонятельными нервами). При укусе клеща развивается первичный клещевой энцефалит.
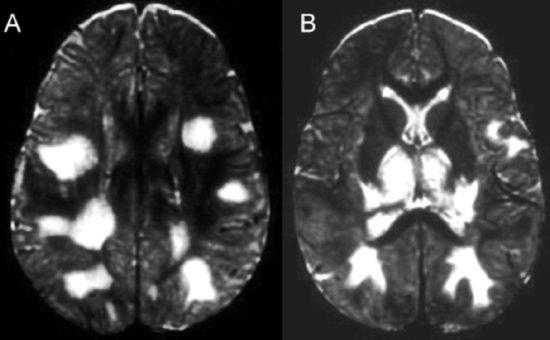
При сочетании с поражением мозговых оболочек ставят диагноз менингоэнцефалит. Если есть симптомы со стороны спинного и головного мозга - энцефаломиелит.
В зависимости от локализации различают:
Клиническая картина энцефалита:
Высокая температура тела.
Нарушение сознания от спутанности до комы. Наблюдаются изменения поведения, дезориентация пациента в пространстве, проблемы с памятью, потеря навыков самообслуживания.
Генерализованные и парциальные судороги.
В 30 % случаев развиваются очаговые признаки - парезы, нарушения чувствительности, афазия, афония, экстрапирамидные расстройства.
Тошнота, рвота, понос, при вовлечении оболочек - менингеальные симптомы.
При клещевом энцефалите кроме неврологических нарушений появляются симптомы поражения мышц: подергивания, спазмы, ломота. Могут наблюдаться нарушение аппетита, режима сна и бодрствования, повышение температуры кожи лица. Подтверждение диагноза - наличие антител к арбовирусу в крови и спинномозговой жидкости. Также учитывают сезонность (лето и осень-зима), пребывание в эндемичных очагах и укус клеща в анамнезе (за 10 - 30 дней до начала симптомов).
Из вирусов наиболее часто энцефалит вызывают герпевирусы. Также в качестве возбудителей выступают арбовирусы, вирус гриппа, кори, краснухи, ECHO- и энтеровирусы. Герпес-вирусы 1 типа поражают взрослых и детей старшего возраста, 2 типа - новорождённых. У взрослых вирусы постоянно находятся в латентном состоянии в области тройничного ганглия, при снижении иммунитета могут провоцировать клинически выраженное заболевание.
Особенно тяжело протекает герпетический энцефалит у новорождённых. Они заражаются при прохождении по инфицированным родовым путям матери. Хуже всего прогноз, если женщина впервые заражается генитальным герпесом во время беременности. Половина детей погибает, остальные имеют впоследствии тяжелые когнитивные нарушения, проблемы со слухом, зрением, памятью, речью, возможна эпилепсия, нарушения личности. Клинические признаки воспаления: лихорадка, высыпания в виде пузырьков на лбу, снижение веса, тошнота, рвота, судороги, нарушение сознания.
Из бактериальных возбудителей энцефалита часто встречаются пневмококки, стафилококки, стрептококки. Они распространяются в мозг из очагов хронической инфекции ЛОР органов, после травмы головы.
Покажет ли МРТ головного мозга энцефалит?
МРТ выявляет симптомы воспаления в головном мозге, но не позволяет достоверно назвать причину энцефалита.
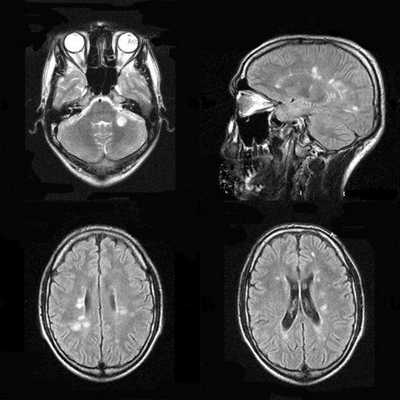
При энцефалите головного мозга на МРТ регистрируют:
Признаки отека головного мозга - сглаженность извилин, уменьшение различий между корой и белым веществом мозга (масс-эффект).
В подостром периоде очаги кровоизлияний в виде усиления сигнала на Т-2 зависимых снимках МРТ и выпадения МР-сигнала в GRE/SWI последовательностях.
На поздних этапах появляются очаги некроза в виде гипоинтенсивных участков без четких границ.
При хроническом течении обнаруживают рассеянные узелки из микроглии.
К признакам перенесенного воспаления головного мозга относят кальцификаты, зоны размягчения мозга по ходу извилин или диффузно расположенные. Они могут иметь вид кист. При этом компенсаторно может увеличиваться желудочек мозга на стороне поражения.
Для уточнения данных проводят МРТ с контрастированием. Контрастное вещество накапливается вдоль извилин, по ходу субарахноидального пространства, диффузно или кольцевидно.
Используют разные режимы МРТ диагностики энцефалита, наиболее чувствительным из которых будет импульсная последовательность FLAIR или TIRM: регистрируют сигнал повышенной интенсивности в области коры и сразу под ней.
Одним из методов исследования при энцефалите является протонная МР-резонансная спектроскопия. Она отражает поражение нейронов в головном мозге. Это проявляется в уменьшении пика N-ацетиласпартата (NAA) по сравнению с холином. По мере восстановления нервных клеток показатели NAA нормализуются.
При проведении МР ангиографии выявляют очаги кровоизлияния и тромбоза сосудов, отсутствие мозговых борозд, при поражении оболочек гидроцефалию, расширение цистерн между полушариями.
Как выглядит энцефалит головного мозга на снимке МРТ?
В первые 3 дня превалирует отек мозга, следующие 7 дней появляются участки деструкции мозговой ткани, кровоизлияния в паренхиму мозга. Если формируется капсула, отграничивающая абсцесс в мозге, ее обнаруживают по сигналам высокой интенсивности. Сам гной светится на диффузионно-взвешенных МРТ снимках. Это прогностически плохой признак. При расширенной МРТ контраст накапливается в стенках капсулы и не проникает внутрь абсцесса.
При переходе воспаления на стенки желудочков мозга, виден отек их и усиление сигнала. Такое поражение характерно для энцефалита, вызванного вирусом эпидемического паротита.
Диагностическая картина при вирусном энцефалите на МРТ зависит от вида возбудителя:
Для цитомегаловирусной этиологии присущи утолщение сетчатки, гиперэхогенные очаги в подкорковом слое с переходом на кору.
При внутриутробном заражении вирусом краснухи видна атрофия мозга и нарушение миелинизации нервных волокон.
Коревой энцефалит - поражается затылочная и лобная доли, в них выявляют участки демиелинизации волокон.
При клещевом энцефалите типичными местами поражения будут базальные ганглии, мозжечок, таламус. При болезни Лайма под корой и вблизи желудочков мозга выявляют очаги инфаркта мозга.
Сифилитическое поражение может проявляться вовлечением медиальных частей височной доли с двух сторон.
При герпетическом энцефалите на МРТ характерно поражение медиальной области височных долей, нижней поверхности лобных долей и островковой коры. Реже вовлекается корковое вещество затылочных долей, поясная извилина. Иногда поражается конвекситальная поверхность полушарий мозга. На ДВИ определяют ограничение диффузии среди элементов лимбической системы.
При герпетическом менингите у новорожденных поражаются кора полушарий, глубокие слои белого вещества, включая перивентрикулярные области и таламус. Медиальные области височных и нижние области лобных долей часто интактны. Геморрагии встречаются реже и появляются в более поздних стадиях.
Есть отличительные черты герпетической патологии, которые позволяют заподозрить конкретный этиологический фактор. Подтверждением природы энцефалита является положительная ПЦР на ДНК возбудителя в крови и ликворе, бактериологическое и серологическое исследование биологических жидкостей (ИФА на выявление антител). Изменения ДНК наблюдаются уже через одни сутки после заражения, антитела в крови и ликворе появляются позже - через 1 - 3 недели. При обследовании ликвора характерна белково-клеточная диссоциация. Положительная ПЦР с ликвором - наиболее специфический вид диагностики при герпетическом энцефалите.
Для наиболее раннего выявления энцефалита рекомендуют выполнение мультипланарной МРТ в режиме Т2-ВИ, FLAIR или ДВИ, исследование с контрастом в режиме Т1-ВИ. При этом изменения на МРТ обнаруживают раньше, чем на КТ на 1 - 2 суток. Также на МРТ изображениях больше видны последствия кровоизлияний спустя 7 дней от появления симптомов.
МРТ в 90 % случаев выявляет ранние частые признаки герпетического энцефалита - симметричное поражение медиальных областей теменной доли с преимущественным поражением серого вещества. Это помогает вовремя поставить диагноз, назначить правильное лечение, спасти жизнь больного и уменьшить риск осложнений.
Читайте также:
