Признаки кровотечения из средней артерии. Органы при кровотечении из артерии среднего калибра
Добавил пользователь Alex Обновлено: 21.01.2026
Внутреннее кровотечение - это состояние, при котором кровь изливается либо в естественную полость организма (желудок, мочевой пузырь, матку, легкие, полость сустава и пр.), либо в пространство, искусственно образованное излившейся кровью (забрюшинное, межмышечное). Симптомы внутреннего кровотечения зависят от его локализации и степени кровопотери, обычно включают головокружение, слабость, сонливость, потерю сознания. Патология диагностируется на основании данных внешнего осмотра, результатов рентгенографии, КТ, МРТ и эндоскопических исследований. Лечение - инфузионная терапия, оперативное устранение источника кровотечения.
МКБ-10
Общие сведения
Внутреннее кровотечение - потеря крови, при которой кровь истекает не наружу, а в одну из полостей человеческого тела. Причиной может стать травма или хроническое заболевание. Массивный характер кровопотери, позднее обращение больных за помощью и диагностические трудности при выявлении данной патологии усиливают серьезность проблемы и превращают внутренние кровотечения в серьезную угрозу для жизни пациентов. Лечение осуществляют специалисты в сфере клинической травматологии, абдоминальной и торакальной хирургии, нейрохирургии, сосудистой хирургии.
Причины
Причиной внутреннего кровотечения может стать как травма, так и некоторые хронические заболевания. Массивное, опасное для жизни посттравматическое кровотечение в брюшную полость может развиться в результате тупой травмы живота с повреждением селезенки и печени, реже - поджелудочной железы, кишечника или брыжейки (при ударе, падении с высоты, автомобильной аварии и т. д.). Кровотечение в плевральную полость обычно возникает при множественных переломах ребер с повреждением межреберных сосудов и плевры. В единичных случаях его причиной становятся переломы 1-2 ребер.
Кровотечение в полость черепа является одним из опасных осложнений черепно-мозговой травмы. Поскольку череп, в отличие от остальных естественных полостей, имеет жестко фиксированный объем, даже небольшое количество излившейся крови вызывает сдавление мозговых структур и представляет угрозу для жизни больного. Следует учитывать, что внутричерепное кровотечение может развиться не только сразу после травмы, но и спустя несколько часов или даже дней, иногда - на фоне полного благополучия.
Кровотечение в полость сустава может быть вызвано как внутрисуставным переломом, так и ушибом. Непосредственной опасности для жизни не представляет, однако при отсутствии лечения может повлечь за собой серьезные осложнения.
Значительную долю от общего количества внутренних кровотечений составляют кровотечения в полость какого-либо органа, развивающиеся вследствие хронических болезней желудочно-кишечного тракта: злокачественных опухолей, язвенной болезни желудка и кишечника, эрозивного гастрита, варикозного расширения вен пищевода при циррозе печени и т. д. В хирургической практике также нередко встречается синдром Меллори-Вейса - трещины пищевода вследствие злоупотребления алкоголем или однократного обильного приема пищи.
Еще одной достаточно распространенной причиной внутренних кровотечений являются гинекологические заболевания: разрывы яичников, внематочная беременность и пр. В гинекологической практике встречаются внутренние кровотечения после абортов. Возможны также внутренние кровотечения при предлежании или преждевременной отслойке плаценты, послеродовые кровотечения при задержке выхода плаценты, разрывах матки и родовых путей.
Классификация
Существует несколько классификаций внутренних кровотечений:
- С учетом причины возникновения: механическое (вследствие повреждения сосудов при травмах) и аррозивное (вследствие повреждения сосудистой стенки при некрозе, прорастании и распаде опухоли или деструктивном процессе). Кроме того, выделяют диапедезные кровотечения, возникающие из-за повышения проницаемости стенки мелких сосудов (например, при цинге или сепсисе).
- С учетом объема кровопотери: легкое (до 500 мл или 10-15% от объема циркулирующей крови), среднее (500-1000 мл или 16-20% ОЦК), тяжелое (1000-1500 мл или 21-30% ОЦК), массивное (более 1500 мл или более 30% ОЦК), смертельное (более 2500-3000 мл или более 50-60% ОЦК), абсолютно смертельное (более 3000-3500 мл или более 60% ОЦК).
- С учетом характера поврежденного сосуда: артериальное, венозное, капиллярное и смешанное (например, из артерии и вены или из вены и капилляров). Если кровь изливается из капилляров какого-либо паренхиматозного органа (печени, селезенки и т. д.), такое кровотечение называется паренхиматозным.
- С учетом локализации:желудочно-кишечное (в полость пищевода, желудка или кишечника), в плевральную полость (гемоторакс), в околосердечную сумку (гемоперикард), в полость сустава и пр.
- С учетом места скопления излившейся крови: полостные (в плевральную, брюшную и др. полости) и внутритканевые (в толщу тканей с их пропитыванием).
- С учетом наличия или отсутствия явных признаков кровотечения: явные, при которых кровь, пусть даже через какое-то время и в измененном виде, «выходит» через естественные отверстия (например, окрашивая стул в черный цвет), и скрытые, при которых она остается в полости тела.
- С учетом времени возникновения: первичные, возникающие сразу после травматического повреждения сосудистой стенки, и вторичные, развивающиеся через некоторое время после травмы. В свою очередь вторичные кровотечения подразделяются на ранние (развиваются на 1-5 сутки из-за соскальзывания лигатуры или выталкивания тромба) и поздние (обычно возникают на 10-15 день из-за гнойного расплавления тромба, некроза стенки сосуда и т.д.).
Симптомы внутреннего кровотечения
Общими ранними признаками данной патологии являются общая слабость, сонливость, бледность кожи и слизистых оболочек, головокружение, холодный пот, жажда, потемнение в глазах. Возможны обмороки. Об интенсивности кровопотери можно судить как по изменению пульса и артериального давления, так и по другим клиническим признакам. При малой кровопотере наблюдается незначительное учащение пульса (до 80 уд/мин) и незначительное снижение АД, в ряде случаев клинические симптомы могут отсутствовать.
О внутреннем кровотечении средней тяжести свидетельствует падение систолического давления до 90-80 мм. рт. ст. и учащение пульса (тахикардия) до 90-100 уд/мин. Кожа бледная, отмечается похолодание конечностей и незначительное учащение дыхания. Возможна сухость во рту, обмороки, головокружение, тошнота, адинамия, выраженная слабость, замедление реакции.
В тяжелых случаях наблюдается снижение систолического давления до 80 мм. рт. ст. и ниже, учащение пульса до 110 и выше уд/мин. Отмечается сильное учащение и нарушение ритма дыхания, липкий холодный пот, зевота, патологическая сонливость, тремор рук, потемнение в глазах, безучастность, апатия, тошнота и рвота, уменьшение количества выделяемой мочи, мучительная жажда, затемнение сознания, резкая бледность кожи и слизистых, цианотичность конечностей, губ и носогубного треугольника.
При массивных внутренних кровотечениях давление снижается до 60 мм рт. ст., отмечается учащение пульса до 140-160 уд/мин. Характерно периодическое дыхание (Чейна-Стокса), отсутствие или спутанность сознания, бред, резкая бледность, иногда - с синевато-серым оттенком, холодный пот. Взгляд безучастный, глаза запавшие, черты лица заостренные.
При смертельной кровопотере развивается кома. Систолическое давление понижается до 60 мм рт. ст. либо не определяется. Дыхание агональное, резкая брадикардия с ЧСС 2-10 уд/мин., судороги, расширение зрачков, непроизвольное выделение кала и мочи. Кожа холодная, сухая, «мраморная». В дальнейшем наступает агония и смерть.
Тошнота и рвота темной кровью («кофейной гущей») свидетельствуют об истечении крови в полость желудка или пищевода. Дегтеобразный стул может наблюдаться при внутреннем кровотечении в верхних отделах пищеварительного тракта или тонком кишечнике. Выделение неизмененной алой крови из заднего прохода свидетельствует о геморрое или кровотечении из нижних отделов толстого кишечника. Если кровь поступает в брюшную полость, выявляется притупление звука в пологих местах при перкуссии и симптомы раздражения брюшины при пальпации.
При легочном кровотечении возникает кашель с яркой пенистой кровью, при скоплении крови в плевральной полости - выраженная одышка, затруднение дыхания, нехватка воздуха. Истечение крови из женских половых органов свидетельствует о кровотечении в полость матки, реже - влагалища. При кровотечении в почках или мочевыводящих путях наблюдается гематурия.
Вместе с тем, ряд симптомов может не проявляться или быть слабо выраженным, особенно - при небольшой или умеренной выраженности внутреннего кровотечения. Это существенно затрудняет диагностику и иногда становится причиной того, что пациенты обращаются к врачам уже на поздних стадиях, при значительном ухудшении состояния вследствие значительной кровопотери.
Диагностика
При возникновении подозрения на внутреннее кровотечение необходимо провести ряд диагностических мероприятий для подтверждения диагноза и уточнения причины кровопотери. Выполняется детальный осмотр, включающий в себя измерение пульса и артериального давления, аускультацию грудной клетки, пальпацию и перкуссию брюшной полости. Для подтверждения диагноза и оценки тяжести кровопотери проводятся лабораторные исследования гематокрита, уровня гемоглобина и количества эритроцитов.
Выбор специальных методов исследования осуществляется с учетом предполагаемой причины внутреннего кровотечения: при заболеваниях желудочно-кишечного тракта может выполняться пальцевое исследование прямой кишки, зондирование желудка, эзофагогастродуоденоскопия, колоноскопия и ректороманоскопия, при болезнях легких - бронхоскопия, при поражении мочевого пузыря - цистоскопия. Кроме того, используются рентгенологические, ультразвуковые и радиологические методики.
Диагностика скрытых внутренних кровотечений, при которых кровь поступает в замкнутые полости (брюшную, грудную, полость черепа, перикард и т. д.), также производится с учетом предполагаемого источника кровопотери. Исчезновение нижнего контура легкого на рентгенограмме и затемнение в нижних отделах с четкой горизонтальной границей свидетельствует о гемотораксе. В сомнительных случаях выполняется рентгеноскопия. При подозрении на кровотечение в брюшную полость проводится лапароскопия, при подозрении на внутричерепную гематому - рентгенография черепа и эхоэнцефалография.
Лечение внутреннего кровотечения
Необходимо максимально быстро обеспечить доставку больного в отделение специализированной помощи. Пациенту нужно обеспечить покой. При подозрении на гемоторакс или легочное кровотечение больному придают полусидячее положение, при кровопотере в других областях укладывают на ровную поверхность. На область предполагаемого источника кровотечения следует положить холод (например, пузырь со льдом). Категорически запрещается греть больную область, ставить клизмы, давать слабительные или вводить в организм препараты, стимулирующие сердечную деятельность.
Пациенты госпитализируются в стационар. Выбор отделения осуществляется с учетом источника внутреннего кровотечения. Лечение травматического гемоторакса осуществляют врачи-травматологи, нетравматического гемоторакса и легочных кровотечений - торакальные хирурги, внутричерепных гематом - нейрохирурги, маточных кровотечений - гинекологи. При тупой травме живота и желудочно-кишечных кровотечениях осуществляется госпитализация в отделение общей хирургии.
Главные задачи в данном случае - срочная остановка внутреннего кровотечения, возмещение кровопотери и улучшение микроциркуляции. С самого начала лечения для профилактики синдрома пустого сердца (рефлекторной остановки сердца вследствие уменьшения объема ОЦК), восстановления объема циркулирующей жидкости и профилактики гиповолемического шока производится струйное переливание 5% раствора глюкозы, физиологического раствора, крови, плазмо- и кровезаменителей.
Иногда остановка внутреннего кровотечения производится путем тампонады или прижигания кровоточащего участка. Однако в большинстве случаев требуется неотложное хирургическое вмешательство под наркозом. При признаках геморрагического шока или угрозе его возникновения на всех этапах (подготовка к операции, оперативное вмешательство, период после операции) производятся трансфузионные мероприятия.
При легочном кровотечении производится тампонада бронха. При среднем и малом гемотораксе выполняется плевральная пункция, при большом гемотораксе - торакотомия с ушиванием раны легкого или перевязкой сосуда, при потере крови в брюшную полость - экстренная лапаротомия с ушиванием раны печени, селезенки или другого поврежденного органа, при внутричерепной гематоме - трепанация черепа.
При язве желудка производится резекция желудка, при язве двенадцатиперстной кишки - прошивание сосуда в сочетании с ваготомией. При синдроме Меллори-Вейса (кровотечении из трещины пищевода) выполняется эндоскопическая остановка кровотечения в сочетании с холодом, назначением антацидов, аминокапроновой кислоты и стимуляторов свертывания крови. Если консервативное лечение неэффективно, показана операция (прошивание трещин).
Внутреннее кровотечение вследствие внематочной беременности является показанием для экстренного хирургического вмешательства. При дисфункциональных маточных кровотечениях производят тампонаду полости матки, при массивных кровотечениях вследствие аборта, родовой травмы и после родов выполняют оперативное вмешательство.
Инфузионная терапия осуществляется под контролем АД, сердечного выброса, центрального венозного давления и почасового диуреза. Объем инфузии определяется с учетом выраженности кровопотери. Применяются кровезаменители гемодинамического действия: декстран, реополиглюкин, растворы солей и сахаров, а также препараты крови (альбумин, свежезамороженная плазма, эритроцитарная масса).
Если АД не удается нормализовать, несмотря на проводимую инфузионную терапию, после остановки кровотечения вводят допамин, норадреналин или адреналин. Для лечения геморрагического шока применяют пентоксифиллин, дипиридамол, гепарин и стероидные препараты. После устранения угрозы для жизни осуществляют коррекцию кислотно-щелочного баланса.
Желудочно - кишечное кровотечение. Причины, симптомы и признаки (рвота, кал с кровью,) диагностика, первая помощь при кровотечении.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Основные механизмы возникновения кровотечений
- Нарушение целостности сосуда в стенке пищеварительного канала;
- Проникновение крови через стенку сосудов при повышении их проницаемости;
- Нарушение свертывающей способности крови.
Виды желудочно-кишечных кровотечений
- Острые и хронические
- Острые кровотечения, могут быть профузными (объемными) и малыми. Острые профузные быстро проявляются характерной картиной симптомов и в течении нескольких часов или десятков минут вызывают тяжелое состояние. Малые кровотечения, постепенно проявляются симптомами нарастающей железодефицитной анемии.
- Хронические кровотечения чаще проявляются симптомами анемии, которая имеет повторяющийся характер и продлевается на значительное время.
- Кровотечения из верхнего отдела желудочно-кишечного тракта и кровотечения из нижнего отдела
- Кровотечения из верхнего отдела (пищевод, желудок, 12-перстная кишка)
- Кровотечения из нижнего отдела (тонкая, толстая, прямая кишка).
Подпишитесь на Здоровьесберегающий видеоканал
Причины кровотечений (наиболее частые)
I.Заболевания пищеварительного тракта:
- Хронический эзофагит
- Гастроэзофагеальная рефлюксная болезнь
- Медикаментозные (после длительного приема медикаментов: глюкокортикоидные гормоны, салицилаты, нестероидные противовоспалительные средства, резерпин и др.)
- Стрессовые (вызваны различными тяжелыми повреждениями как: механическая травма, ожоговый шок, инфаркт миокарда, сепсис и др. или же эмоциональным перенапряжением, после черепно-мозговой травмы, нейрохирургической операции и др.).
- Эндокринные (синдром Золлингера - Эллисона, снижение функции паращитовидных желез)
- На фоне заболеваний внутренних органов (печени, поджелудочной железы)
- Неспецифический язвенный колит
- Болезнь Крона
- Доброкачественные (липомы, полипы, лейомиомы, невриномы и др.);
- Злокачественные (рак, карциноид, саркома);
- Заболевания крови:
- Гемофилия
- Идеопатическая тромбоцитопеническая пурпура
- Болезнь фон Виллебранда и др.
- Сосудистые заболевания:
- Болезнь Рондю - Ослера
- Болезнь Шенлейна - Геноха
- Узелковый периартериит
- Сердечнососудистые заболевания:
- Заболевания сердца с развитием сердечной недостаточности
- Гипертоническая болезнь
- Общий атеросклероз
- Желчекаменная болезнь, травмы, опухоли печени, желчного пузыря.
Симптомы и диагностика кровотечений
- Беспричинная слабость, недомогание
- Головокружение
- Возможны обмороки
- Изменение сознания(спутанность, заторможенность, возбужденность и др.)
- Холодный пот
- Беспричинная жажда
- Бледность кожи и слизистых
- Посинение губ, кончиков пальцев
- Учащенный, слабый пульс
- Снижение артериального давления
Кроме того отсутствие общих симптомов кровопотери не исключает возможности желудочно-кишечного кровотечения.
- Изменение окраски кала, от коричневого плотной консистенции до черного, дегтеобразного жидко образного, так называемая - мелена. Однако если в течении суток в ЖКТ поступает до 100 мл крови, видимых на глаз изменений кала не наблюдается. Для этого используют специфическую лабораторную диагностику (проба Грегдерсена на скрытую кровь). Она положительна в том случае, если кровопотеря превышает 15мл/сутки.
- Кровотечение главным образом характеризуется наличием рвоты по типу «кофейной гущи» (более характерно для поражения 12-перстной кишки) или рвота в сочетании с неизмененной кровью (более специфично для поражения желудка).
- В момент кровотечение характерно снижение интенсивности или исчезновение язвенных болей (симптом Бергмана).
- При неинтенсивном кровотечении характерен темный или черный стул (мелена). При интенсивных кровотечениях усиливается двигательная активность кишечника, стул становится жидким дегтеобразного цвета.
- Кровотечения чаще неинтенсивные, незначительные, длительные, повторяющиеся;
- Могут проявляться рвотой с примесью «кофейной гущи»;
- Чаше всего кровотечения проявляются изменением окраски кала (цвет темный до дегтеобразного).
- Обильная рвота с примесью алой не измененной крови.
- Кровотечение развивается остро, обычно после перенапряжения, нарушения пищевого режима и пр.;
- Кратковременно нарушается общее самочувствие (недомогание, слабость, головокружение и пр.);
- На фоне плохого самочувствия возникает рвота с малоизмененной темной кровью, затем появляется дегтеобразный кал (мелена).
- Кровотечение, как правило, имеет интенсивный характер и сопровождается общими проявлениями кровопотери (выраженная слабость, бледность кожных покровов, слабый учащенный пульс, снижение артериального давления, возможна потеря сознания).
- Выделение алой крови (капельно или струйно) в момент акта дефекации или же сразу после него, иногда возникают и после физического перенапряжения.
- Кровь не смешана с калом. Кровь покрывает кал.
- Так же кровотечение сопровождают анальный зуд, чувство жжения, боль если присоединилось воспаление.
- При варикозном расширении вен прямой кишки на фоне повышенного давления в портальной системе характерно обильное выделение темной крови.
- Кровотечения не скудные, по характеру напоминают геморроидальные (не смешаны с калом, «лежат на поверхности»);
- Кровотечения сопровождаются выраженной болью в заднем проходе при акте дефекации и после него, а так же присутствует спазм анального сфинктера.
- Кровотечения обычно не интенсивные, длительные, приводят к развитию хронической анемии.
- Нередко при раке левых отделов ободочной кишки появляется слизь и темная кровь, смешанная с калом.
- Часто хронические кровотечения становятся первыми признаками рака толстой кишки.
- Основной признак заболевания водянистый стул с примесью крови, слизи и гноя в сочетании с ложными позывами на дефекацию.
- Кровотечения не интенсивные, имеют длительное повторяющееся течение. Вызывают хроническую анемию.
- Для толстокишечной формы характерно наличие примеси крови и гноевидной слизи в кале.
- Кровотечения редко бывают интенсивными, чаще приводят лишь к хронической анемии.
- Однако риск возникновения обильного кровотечения остается весьма высоким.
- Чаще внешние признаки кровотечения очень демонстративны и прямым образом указывают на наличие кровотечения. Однако необходимо учитывать тот факт, что в начале кровотечения внешние признаки могут отсутствовать.
- Следует помнить о возможности окраски каловых масс медикаментами (препараты железа: сорбифер, ферумлек и др., препараты висмута: де-нол и др., активированный уголь) и некоторыми пищевыми продуктами (кровяная колбаса, черная смородина, чернослив, ягоды черники, гранат, черноплодная рябина).
- Наличие крови в желудочно-кишечном тракте может быть связано с заглатыванием крови при легочном кровотечении, инфаркте миокарда, кровотечении из носа, полости рта. Однако кровь может при рвоте попадать и в дыхательные пути, в последующем проявляясь кровохарканием.
- Кровь выделяется во время рвоты
- Кровь имеет щелочную реакцию, алого цвета
- Нет пенистой крови
- Рвота, как правило, кратковременна и обильна
- Кал после рвоты, часто темный (мелена).
Первая помощь при желудочно-кишечном кровотечении
Нужно ли вызывать скорую?
Даже подозрение на кровотечение из пищеварительного тракта является поводом для госпитализации и интенсивного обследования и лечения. Конечно при первых же признаках кровотечения следует вызвать скорую помощь, здесь порой дорога каждая минута.
Пошаговое руководство
Пациента следует уложить и приподнять ноги.
Недопустимо любое физическое напряжение (ходьба, стояние, собирание вещей и т.п.).
Исключить прием пищи и воды. Необходимо соблюдать полный покой.
Передвигать больного следует только на носилках.
Приподнимая ноги, увеличивается приток крови к мозгу, что предотвращает потерю сознания и повреждения центральной нервной системы.
- Холод на живот
- Прием внутрь лекарственных средств
В некоторых источниках упоминается о возможности глотания кусочков льда при желудочном кровотечении. Данный метод сомнителен, так как только сам акт глотания может усилить кровотечение, а тут глотаются твердые кусочки льда.
- Введение кровеостанавливающих препаратов
Дицинон - активирует образование одного из основных компонентов свертывающей системы (тромбопластина), повышает активность и количество тромбоцитов. Обладает быстрым кровеостанавливающим действием.
Хлористый кальций - участвует в процессах образования кровяного сгустка (превращение протромбина в тромбин) снижает проницаемость сосудистой стенки, улучшает её сократимость.
Свежезамороженная плазма - комплексный сбалансированный препарат, содержащий полный комплекс факторов свертывающей и противосвертывающей системы.
Криопреципитат - комплексный сбалансированный препарат, который представляет собой концентрат полного набора всех компонентов свертывающей системы.
Ингибиторы протонной помпы - снижают кислотность желудка (фактор способствующий кровотечению), снижают процессы рассасывания тромба, усиливают функцию тромбоцитов.
Кровотечение - как оказать помощь? Классификация, виды, наружное, внутреннее, артериальное, венозное, капиллярное, симптомы и признаки, способы остановки кровотечения, оказание первой помощи. Жгут при кровотечении.
Виды кровотечений
Общие симптомы кровотечения
- Кожные покровы бледные, влажные;
- Учащенное сердцебиение (тахикардия);
- Снижение артериального давления.
- общая слабость и недомогание, беспокойство,
- головокружение, в особенности при подъеме головы,
- «мушки» перед глазами, «потемнение» в глазах,
- тошнота,
- чувство нехватки воздуха.
- непосредственное истечение крови из поврежденного сосуда.
- Желудочно-кишечное кровотечение: рвота кровью, не измененной или измененной («кофейная гуща); изменение цвета каловых масс, черный стул (мелена).
- Легочное кровотечение: кровохарканье или выделение пенящейся крови изо рта и носа.
- Кровотечение из почек: алая окраска мочи.
- Скопление крови в полостях (грудной, брюшной, в полость сустава, и др.). При кровотечении в брюшную полость живот вздут, двигательная активность пищеварительного тракта снижена, возможен болевой синдром. При скоплении крови в грудной полости ослабевает дыхание, двигательная активность грудной клетки снижена. При кровотечении в полость сустава, происходит увеличения его в объеме, резкая болезненность, нарушение функции.
Оказание первой помощи при кровотечении
- Жгут
- Прижатие артерии
- Фиксации конечности в определенном положении
- Приподнятое положение конечности
- Давящая повязка
- Тампонада раны
- Зажим на сосуд
Жгут при кровотечении
Правила наложения жгута
Наложение жгута очень надежный способ остановки кровотечения, однако, при неумелом его использовании может привести к очень тяжелым осложнениям.
Стандартный жгут (жгут Эсмарха)- резиновая лента длинной 1500 см, со специальными креплениями на концах. В качестве жгута могут быть использованы подручные средства (ремень. веревка и т.п.). Современные жгуты обладают способностью к самозатягиванию.
- Перед наложением жгута необходимо приподнять конечность;
- Нельзя накладывать жгут на голую конечность, необходимо подставить ткань (полотенце, одежду).
- По возможности накладывать жгут следует как можно ближе к ране, со стороны притока крови;
- При постановке жгута выполняют 2-3 тура, равномерно растягивая жгут, так чтоб туры не ложились один на другой, жгут должен прижать сосуд к костному выступу;
- В случае кровотечения из области запястья, жгут накладывают на плечо;
- После постановки жгута, обязательно следует указать точное время его постановки (час и минуты);
- Часть тела, где поставлен жгут должна быть доступна для осмотра. Это необходимо для наблюдения за изменениями, которые могут происходить в отсутствии кровоснабжения;
- Пострадавшего, которому наложен жгут должен быть транспортирован в медицинское учреждение и там обслуживаться в первую очередь;
- Снимать жгут следует постепенно, понемногу его ослабляя, предварительно выполнив обезболивание;
- Держать жгут следует не более 2 часов на нижних конечностях и не более 1,5 часа на верхних с условием, что каждые 30-40 минут жгут будут послаблять на 20-30 секунд. В холодное время года время выдерживания жгута снижается до 40-60 минут на нижних конечностях и 30-40 минут на верхних. Низкие температуры ухудшают циркуляцию в тканях, особенно в конечностях, это связано с рефлекторным сужением сосудов под воздействием холода. При длительной транспортировке пострадавшего, жгут каждые 30-40 минут независимо от внешней температуры, следует снимать на 20-30 секунд до порозовения кожи ниже жгута. Так можно поступать в течении нескольких часов, время записанное первоначально в записке не менять. Данный прием позволяет избежать необратимых процессов в тканях конечности. Временная доставка крови тканям поможет сохранить их жизнеспособность.
- Если после наложения жгута конечность резко начинает отекать и синеть, следует жгут немедленно снять и наложить заново. При этом контролируя исчезновение пульса ниже наложения жгута.
- Верхняя треть плеча место наложения жгута при кровотечении из сосудов верхней конечности, жгут накладывают. В случае кровотечения из сосудов нижней конечности, жгут накладывают в средней трети бедра.
- Под жгут следует подложить полотенце или одежду пострадавшего, для того чтоб не ущемить кожу и давление на сосуды было равномерным.
- Конечность приподнимают, под неё подводят жгут, максимально его растянув. Затем несколько раз обворачивают вокруг конечности. Туры должны ложиться рядом друг с другом при этом, не ущемляя кожу. Первый тур наиболее тугой, второй накладывают с меньшим натяжением, последующие с минимальным. Концы жгута закрепляют поверх всех туров. Ткани должны быть сдавлены до остановки кровотечения не больше, не меньше. Важно, убедиться, что на артерии ниже наложенного жгута нет пульса. Если исчезновение пульса неполное, через 10-15 минут конечность отечет и посинеет.
- Наложить на рану стерильную повязку.
- Прикрепить бумажку с точным временем наложения жгута (час и минуты).
- Зафиксировать конечность, используя транспортную шину, бинт, косынку или другие подручные средства.
Техника постановки: на кровоточащую рану накладывают валик из ткани (лучше стерильный бинт, если нет, можно использовать подручные средства). Жгутом прижимают валик затем обворачивают вокруг руки или же шины. Контроль остановки пульса не требуется. Держать жгут на шее можно столько времени сколько потребуется.
- Кровотечение из поврежденного сосуда прекратилось;
- Пульс на конечности ниже жгут не прощупывается;
- Конечность бледная и холодная.
- Не следует накладывать жгут на верхнюю треть бедра и среднюю треть плеча, это может привести к серьезным повреждениям нервных стволов и быть неэффективным в плане остановки кровотечения.
- Определен не правильный тип кровотечения, и постановка жгут его только усиливает (например: венозное кровотечение);
- Недостаточно затянут жгут или же крупные сосуды не прижаты к костным выступам;
- Чрезмерное затягивание жгута, возможны тяжелые повреждения мягких тканей (мышцы, сосуды, нервы), что пожжет привести к параличу конечности.
- Превышение сроков наложения жгута, впоследствии может привести к потере конечности;
- Наложение жгута на голую ногу. Не происходит достаточное прижатие сосудов, травмируется кожа под жгутом.
- Наложение жгута далеко от раны. Однако при неутонченном источнике кровотечения в экстренной ситуации, наложение жгута максимально высоко от раны является жизненно необходимым действием. Так кровотечение из бедренной артерии в течении 2-3 минут приводит к смерти, следовательно нет времени на долгие рассуждения и наложение жгута у основания ноги, чуть ниже паховой связки будет наилучшим вариантом.
Пальцевое прижатие артерии
- Прижатие височной артерии, 2 см кверху и кпереди от слухового прохода.
- Прижатие челюстной артерии, 2 см кпереди от угла нижней челюсти.
- Прижатие сонной артерии, середина края кивательной мышцы (верхний край щитовидного хряща).
- Прижатие плечевой артерии, внутренний край бицепса.
- Прижатие подмышечной артерии, передняя граница роста волос в подмышечной впадине.
- Прижатие бедренной артерии, середина паховой связки.
- Прижатие подколенной артерии, вершина подколенной ямки.
- Прижатие брюшной аорты, область пупка (прижатие производится кулаком).
Фиксация конечности в определенном положении
- При кровотечении из подключичной артерии, согнутые руки в локтях максимально отводят назад и плотно фиксируют на уровне локтевых суставов (рис. б).
- При кровотечении из подколенной артерии ногу фиксируют с максимальным сгибанием в коленном суставе (рис Д).
- При кровотечении из бедренной артерии бедро максимально приводится к животу (рис е).
- При кровотечении из плечевой артерии руку максимально сгибают в локтевом суставе (рис Г).
Возвышенное положение конечности

Метод прост, однако достаточно эффективен в случае венозного или капиллярного кровотечения. При поднятии конечности, приток к сосудам снижается, давление в них уменьшается, что создает благоприятные условия для формирования кровяного сгустка и остановки кровотечения. Метод особенно эффективен при кровотечениях из нижних конечностей.
Давящая повязка
- Умеренное венозное или капиллярное кровотечение
- Кровотечение из варикозно расширенных вен нижних конечностей
Тампонада раны
- Капиллярное и венозное кровотечение из мелких сосудов при наличии полости раны.
- Часто применяется на операциях.
Круговое перетягивание конечности
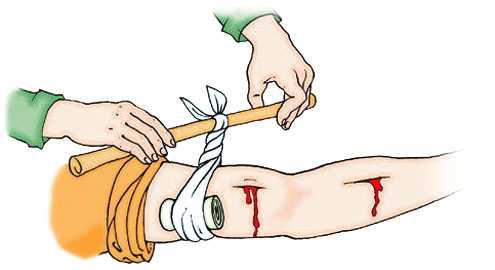
Для скручивания используют специальный жгут или резиновую трубку, ремень, кусок материи, платок. Применяемый для скрутки предмет свободно связывают на нужном уровне. В образованную петлю вводят дощечку, палку и т.п. Затем вращая вставленный предмет, петлю закручивают до полной остановки кровотечения. После чего дощечку или палку фиксируют к конечности. Процедура болезненна, поэтому под узел закрутки лучше по что-нибудь подложить. При закрутке опасности процедуры и осложнения сходны с таковыми при наложении жгута.
Наложение зажима на сосуд
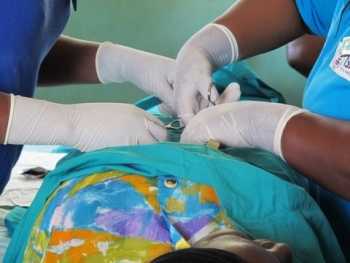
Метод показан для остановки кровотечения во время операции. В качестве кровеостанавливающего зажима используется зажим Бильрота. Зажим сосуда применяют кратковременно для подготовки к окончательному методу остановки кровотечения, чаще перевязка сосуда.
Как остановить артериальное, венозное кровотечение?
- Принять меры собственной защиты людям, которые оказывают помощь пострадавшему с кровотечением. Необходимо надеть резиновые перчатки, избегать попадания крови на слизистые оболочки и кожные покровы, особенно при наличии на них повреждений. Это профилактика различных инфекционных заболеваний (вирусный гепатит, ВИЧ и др.).
- Если кровотечение массивное, обязательно вызвать скорую помощь или же самостоятельно доставить пострадавшего в медицинское учреждение, предварительно выполнив временную остановку кровотечения.
- Остановить кровотечение, используя выше перечисленные методы в зависимости от типа и места кровотечения.
- Предупредить развитие острого малокровия и провести первые лечебные мероприятия при его возникновении:
Капиллярное кровотечение
Обычная повязка на рану легко останавливает кровотечение. Достаточно лишь приподнять поврежденную конечность выше туловища и кровотечение уменьшается. При этом снижается приток крови к ране, уменьшается давление в сосудах, что способствует быстрому образованию кровяного сгустка, закрытию сосуда и прекращению кровотечения.
Венозное кровотечение
Для остановки кровотечения необходимо: давящая повязка. Наложить поверх раны несколько слоев марли, плотный комок ваты и плотно забинтовать. Это приводит к тому, что под повязкой в сосудах кровь превращается в тромбы, которые надежно останавливают кровотечение. Особую опасность представляют кровотечения из крупных вен шеи и грудной клетки, в которых в норме отрицательное давление. И при их повреждении в них может попасть воздух, который впоследствии способен вызвать закупорку жизненно важных сосудов лёгких, сердца, мозга и привести к смертельному исходу. Поэтому в случае кровотечения из крупных венозных сосудов следует наложить плотную герметичную повязку. И если повязка полностью пропиталась кровью, не следует её снимать, поверх неё следует наложить еще одну чистую.
Артериальное кровотечение
Если кровотечение небольшое есть возможность его остановить с помощью давящей повязки. При кровотечении из крупной артерии для немедленной остановки кровотечения применяют пальцевое прижатие сосуда в ране на период подготовки жгута. Применяют остановку кровотечения путем наложения зажима на кровоточащий сосуд и проводят тугую тампонаду рану стерильной салфеткой. Зажим может использовать только врач-хирург или опытный фельдшер. Так же для экстренной остановки кровотечения применяется прижатие артерии на протяжении. Артерии прижимаются к подлежащим костным образованиям. Остановка кровотечения пальцевым прижатием выполняется только как кратковременная мера.
Для человека оказывающего помощь данный метод требует большой физической силы и терпения. Однако способ помогает выиграть время для постановки более надежного метода - наложение жгута. Артерию обычно прижимают большим пальцем, ладонью, кулаком. Наиболее легко прижимаются бедренная и плечевая артерия.
И так, способы, используемые для временной остановки артериального кровотечения следующие:
1)пальцевое прижатие сосуда в ране;
2)прижатие артерии на протяжении;
3)тугая тампонада;
4)наложение жгута;
5)круговое перетягивание конечности
6) кровоостанавливающий зажим.
Кровотечения
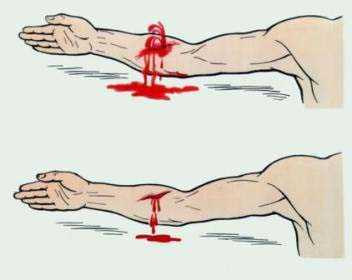
Первое, что необходимо установить при кровотечениях, какие кровеносные сосуды повреждены - вены, артерии, капилляры. Именно от этого будет зависеть первая помощь. При повреждении артерии кровь имеет ярко-алый цвет и фонтанирует из раны. Учитывая, что артериальная кровь поступает от сердца к периферии, кровотечение можно остановить, пережимая поврежденный сосуд выше места повреждения.
Пережать артерию можно, лишь прижав ее к кости. Если кровотечение происходит из раны средней и нижней трети плеча, предплечья и кисти, прижимают плечевую артерию, если кровотечение из ран в области плечевого сустава, подмышечной, подключичной области, прижимают подключичную или сонную артерию. Если источник кровотечения на нижних конечностях, прижимают бедренную артерию.
Помощь при артериальных кровотечениях
Пальцевое прижатие. Для экстренной остановки кровотечения необходимо прижать артерию к кости пальцами либо, если это бедренная артерия, - кулаком. Однако долго удерживать пальцы с таким усилием Вам не удастся, поэтому пока Вы удерживаете артерию пальцами, кому-то надо срочно найти резиновый артериальный жгут, марлевые салфетки и вату.
Наложение артериального жгута. На месте пальцевого прижатия необходимо наложить несколько туров артериального жгута, подложив под него марлевые салфетки и вату. О правильном наложении жгута свидетельствует прекращение кровотечения из раны (после первого же тура затянутого жгута) и отсутствие пульсации ниже места наложения жгута. Слабо наложенный жгут только усилит кровотечение.
Если Вы прижимаете жгутом сонную артерию, обязательно подложите под жгут неразмотанный бинт, чтобы не пережать трахею и не задушить своего пациента.
Жгут может быть наложен не больше, чем на 2 ч летом и на 1 ч зимой, поэтому под жгут необходимо вложить записку, где будет указано время наложения жгута.
После этого пациента следует немедленно госпитализировать, причем та часть тела, где наложен жгут, не должна быть закрыта одеждой.
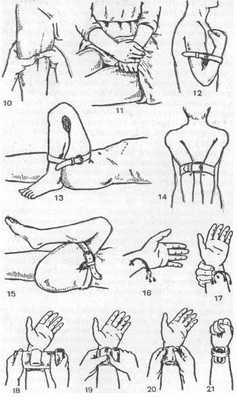
Способ форсированного сгибания конечности используется, если артериальное кровотечение не сопровождается переломами конечности. При кровотечении из кисти и предплечья с внутренней стороны сустава подкладывают бинт, руку сгибают до отказа в локтевом суставе и фиксируют ее с помощью бинта в таком положении к плечу. При кровотечении из ран плеча и подмышечной области руку до отказа заводят за спину и сгибают в локтевом суставе. Конечность фиксируют с помощью бинта. При кровотечении из нижней конечности бинт подкладывают под колено, сгибают ногу в колене до отказа и фиксируют ее к бедру. При кровотечении из бедра ногу сгибают и в коленном, и бедренном суставах. В область паха при этом подкладывают большой и тугой комок из ваты или одежды.
Признаки венозного кровотечения
Если кровь темно-красного цвета и поступает из раны медленной либо слабо пульсирующей в такт дыханию струей, у Вашего пациента венозное кровотечение. Кровотечение из крупных вен (бедренной, подключичной, яремной) представляет опасность для жизни больного как вследствие быстрой кровопотери, так и возможности воздушной эмболии. Кроме случаев травматического повреждения вен венозное кровотечение возможно при разрыве кровеносных сосудов в слизистой оболочке носа или варикозных вен нижних конечностей. Носовые кровотечения, обусловленные принятием аспирина, повышением артериального давления, могут не прекращаться длительное время и требуют госпитализации больного. Первая помощь при любых венозных кровотечениях предусматривает наложение давящей повязки, холод и возвышенное положение.
Помощь при венозных кровотечениях

Наложение давящей повязки и воздействие холодом. Давящая повязка накладывается ниже раны, поскольку венозная кровь поднимается от периферических сосудов к сердцу. Такая давящая повязка состоит из нескольких стерильных марлевых салфеток или неразмотанного бинта, на которые накладывают жгут или эластичный бинт. О правильности наложения венозного жгута свидетельствует остановка кровотечения, но сохранение пульсации ниже места прижатия. Сверху бинта в проекции к источнику кровотечения хорошо наложить пузырь со льдом или грелку, наполненную холодной водой. Не забывайте, что через 30-40 мин холод необходимо убрать на 10 мин, чтобы восстановить общий кровоток в этой области. Если кровотечение происходит из конечности, ей следует придать возвышенное положение.
При носовом кровотечении крыло носа прижимают к его перегородке, хорошо предварительно ввести в носовой ход комочек ваты, смоченный 3 % перекисью водорода. На область переносицы или затылка прикладывают холод на 3-4 мин с перерывами в 3-4 мин до прекращения кровотечения. Голову запрокидывать не надо, потому что кровь будет стекать по задней стенке глотки.
Признаки капиллярного кровотечения
Медленное истечение крови со всей поверхности раны - показатель капиллярного кровотечения. При всей кажущейся безобидности такой раны, остановка такого кровотечения представляет большие трудности, если больной страдает плохой свертываемостью крови (гемофилией).
Помощь при капиллярных кровотечениях
Наложение давящей повязки. Если в Вашей аптечке есть гемостатическая губка, ее следует наложить на рану, после чего сделать давящую повязку. Если такой губки нет, то на рану накладывают несколько слоев марлевых салфеток, которые фиксируют давящей повязкой.
В любом случае, если рана находится на конечности, ей следует придать возвышенное положение и обеспечить покой и холод (пузырь со льдом).
Кровотечение
Кровотечение - это излитие крови во внешнюю среду, естественные полости тела, органы и ткани. Клиническая значимость патологии зависит от величины и скорости кровопотери. Симптомы - слабость, головокружение, бледность, тахикардия, снижение АД, обмороки. Выявление наружного кровотечения не представляет затруднений, поскольку источник виден невооруженным глазом. Для диагностики внутреннего кровотечения в зависимости от локализации могут использоваться различные инструментальные методики: пункция, лапароскопия, рентгеноконтрастное исследование, эндоскопия и т. д. Лечение, как правило, оперативное.

Кровотечение - патологическое состояние, при котором кровь из сосудов изливается во внешнюю среду либо во внутренние органы, ткани и естественные полости тела. Является состоянием, при котором необходима неотложная медицинская помощь. Потеря значительного объема крови, особенно в течение короткого времени, представляет непосредственную угрозу жизни больного и может стать причиной летального исхода. Лечением кровотечений в зависимости от причины их возникновения могут заниматься травматологи-ортопеды, абдоминальные хирурги, грудные хирурги, нейрохирурги, урологи, гематологи и некоторые другие специалисты.
С учетом места, в которое изливается кровь, выделяют следующие виды кровотечений:
- Наружное кровотечение - во внешнюю среду. Есть видимый источник в виде раны, открытого перелома либо размозженных мягких тканей.
- Внутреннее кровотечение - в одну из естественных полостей тела, сообщающуюся с внешней средой: мочевой пузырь, легкое, желудок, кишечник.
- Скрытое кровотечение - в ткани или полости тела, не сообщающиеся с внешней средой: в межфасциальное пространство, желудочки мозга, полость сустава, брюшную, перикардиальную или плевральную полости.
Как правило, в клинической практике скрытые кровотечения тоже называют внутренними, однако с учетом особенностей патогенеза, симптомов, диагностики и лечения они выделяются в отдельную подгруппу.
В зависимости от типа поврежденного сосуда, различают следующие виды кровотечений:
- Артериальное кровотечение. Возникает при повреждении стенки артерии. Отличается высокой скоростью кровопотери, представляет опасность для жизни. Кровь ярко-алая, изливается напряженной пульсирующей струей.
- Венозное кровотечение. Развивается при повреждении стенки вены. Скорость кровопотери ниже, чем при повреждении артерии аналогичного диаметра. Кровь темная, с вишневым оттенком, течет ровной струей, пульсация обычно отсутствует. При повреждении крупных венозных стволов может наблюдаться пульсирование в ритме дыхания.
- Капиллярное кровотечение. Возникает при повреждении капилляров. Кровь выделяется отдельными каплями, напоминающими росу или конденсат (симптом «кровавой росы»).
- Паренхиматозное кровотечение. Развивается при повреждении паренхиматозных органов (селезенки, печени, почек, легких, поджелудочной железы), пещеристой ткани и губчатого вещества кости. Из-за особенностей строения этих органов и тканей поврежденные сосуды не сдавливаются окружающей тканью и не сокращаются, что обуславливает значительные трудности при остановке кровотечения.
- Смешанное кровотечение. Возникает при одновременном повреждении вен и артерий. Причиной, как правило, становится ранение паренхиматозных органов, имеющих развитую артериально-венозную сеть.
В зависимости от тяжести кровотечение может быть:
- Легким (потеря не более 500 мл крови или 10-15% ОЦК).
- Средним (потеря 500-1000 мл или 16-20% ОЦК).
- Тяжелым (потеря 1-1,5 л или 21-30% ОЦК).
- Массивным (потеря более 1,5 л или более 30% ОЦК).
- Смертельным (потеря 2,5-3 л или 50-60% ОЦК).
- Абсолютно смертельным (потеря 3-3,5 л или более 60% ОЦК).
С учетом происхождения выделяют травматические кровотечения, которые развиваются в результате травмы неизмененных органов и тканей и патологические кровотечения, которые возникают вследствие патологического процесса в каком-либо органе либо являются следствием повышенной проницаемости сосудистой стенки.
В зависимости от времени возникновения специалисты в области травматологии и ортопедии различают первичные, ранние вторичные и поздние вторичные кровотечения. Первичные кровотечения развиваются непосредственно после травмы, ранние вторичные - во время или после операции (например, в результате соскальзывания лигатуры со стенки сосуда), поздние вторичные - через несколько дней или недель. Причиной возникновения поздних вторичных кровотечений является нагноение с последующим расплавлением стенки сосуда.
Симптомы кровотечения
К числу общих признаков патологии относятся головокружение, слабость, одышка, сильная жажда, бледность кожи и слизистых оболочек, снижение давления, учащение пульса (тахикардия), предобморочные состояния и обмороки. Выраженность и скорость развития перечисленных симптомов определяется скоростью истечения крови. Острая кровопотеря переносится тяжелее хронической, поскольку в последнем случае организм успевает частично «приспосабливаться» к происходящим изменениям.
Местные изменения зависят от особенностей травмы или патологического процесса и вида кровотечения. При наружных кровотечениях имеется нарушение целостности кожных покровов. При кровотечении из желудка возникает мелена (дегтеобразный черный жидкий стул) и рвота измененной темной кровью. При пищеводном кровотечении также возможна кровавая рвота, но кровь более яркая, красная, а не темная. Кровотечение из кишечника сопровождается меленой, но характерная темная рвота при этом отсутствует. При повреждении легкого отхаркивается ярко-алая, светлая пенящаяся кровь. Для кровотечения из почечной лоханки или мочевого пузыря характерна гематурия.
Скрытые кровотечения - самые опасные и самые сложные в плане диагностики, их можно выявить только по косвенным признакам. При этом скапливающаяся в полостях кровь сдавливает внутренние органы, нарушая их работу, что в некоторых случаях может стать причиной развития опасных осложнений и смерти больного. Гемоторакс сопровождается затруднением дыхания, одышкой и ослаблением перкуторного звука в нижних отделах грудной клетки (при спайках в плевральной полости возможно притупление в верхних или средних отделах). При гемоперикарде из-за сдавления миокарда нарушается сердечная деятельность, возможна остановка сердца. Кровотечение в брюшную полость проявляется вздутием живота и притуплением перкуторного звука в его отлогих отделах. При кровотечении в полость черепа возникают неврологические расстройства.
Истечение крови за пределы сосудистого русла оказывает выраженное негативное влияние на весь организм. Из-за кровотечения снижается ОЦК. В результате ухудшается сердечная деятельность, органы и ткани получают меньше кислорода. При продолжительной или обширной кровопотере развивается анемия. Потеря значительного объема ОЦК в течение короткого периода времени становится причиной травматического и гиповолемического шока. Развивается шоковое легкое, уменьшается объем почечной фильтрации, возникает олигурия или анурия. В печени формируются очаги некроза, возможна паренхиматозная желтуха.
Виды кровотечения
Кровотечения при ранах
Резаные, колото-резаные, ушибленные, рваные и колотые раны сопровождаются излитием крови во внешнюю среду. Объем первой помощи зависит от вида кровотечения. При артериальном кровотечении на конечность накладывают жгут из эластичной резиновой ленты, предварительно подложив под него полосу ткани, сложенную в несколько слоев. Необходимо учитывать, что наложение жгута на голень или предплечье неэффективно, поскольку сосуды в этих сегментах расположены так, что их трудно «передавить» снаружи. Поэтому при ранениях верхней конечности, сопровождающихся артериальным кровотечением, жгут накладывается на плечо, а при ранениях нижней конечности - на бедро.
Область раны закрывают стерильной повязкой, пострадавшему дают обезболивающее и срочно доставляют в лечебное учреждение. Если транспортировка занимает значительное время, необходимо периодически ослаблять жгут, придавливая поврежденную артерию выше места ранения. Для взрослых максимальное время наложения жгута составляет 1 час, для детей - не больше 20 минут. При ранах, сопровождающихся венозным кровотечением, накладывается давящая повязка. При капиллярном кровотечении достаточно обычной стерильной повязки.
Постановка диагноза при наружных кровотечениях несложна. Ключевым моментом диагностики является выявление повреждений внутренних органов и важных анатомических образований. Если дно раны недоступно для непосредственного осмотра, а локализация не позволяет исключить нарушение целостности мышц, суставов, естественных полостей и внутренних органов, пациента направляют на дополнительное обследование и назначают консультации соответствующих специалистов: кардиохирурга, торакального хирурга, абдоминального хирурга, уролога и т. д. При необходимости могут быть проведены рентгенография грудной клетки, артроскопия, лапароскопия, УЗИ, МРТ и другие исследования.
Пациенты с повреждением внутренних органов переходят в ведение специалистов соответствующего профиля. Больных с повреждением капилляров, вен и небольших артерий направляют к травматологам. Лечением ран с нарушением целостности крупных артериальных стволов занимаются сосудистые хирурги. При поступлении всем пациентам с артериальным и венозным кровотечением делают анализ крови для оценки кровопотери. Лечение заключается в проведении ПХО. Операция выполняется под местной анестезией или общим наркозом. При повреждении крупных артериальных стволов на стенку сосуда накладывают швы или используют трансплантаты. Объем оперативных вмешательств при нарушении целостности внутренних органов зависит от характера и тяжести травмы.
Кровотечение при переломах
Все переломы сопровождаются кровотечением из поврежденных фрагментов кости. При открытых переломах кровь изливается наружу и в окружающие ткани, при закрытых внесуставных - только в окружающие ткани, при закрытых внутрисуставных - в полость сустава. Объем кровопотери зависит от локализации и вида перелома. При переломе пальца теряется всего несколько миллилитров крови, при переломе голени - 500-700 мл, при переломах таза - от 800 мл до 3 л. При повреждении сосуда острым отломком кости массивная кровопотеря возможна и в случаях, когда нарушается целостность относительно небольшой кости (например, плечевой). Потеря значительного объема ОЦК при переломах является одной из причин развития травматического шока.
Первая помощь заключается в обезболивании и иммобилизации шиной. При открытых переломах на рану накладывают стерильную повязку. Больного доставляют в травмпункт или травматологическое отделение. Для уточнения диагноза назначают рентгенографию поврежденного сегмента. При открытых переломах осуществляют ПХО, в остальном тактика лечения зависит от вида и локализации повреждения. При внутрисуставных переломах, сопровождающихся гемартрозом, выполняют пункцию сустава. При травматическом шоке проводят соответствующие противошоковые мероприятия.
Кровотечение при других травмах
ЧМТ может осложняться скрытым кровотечением и образованием гематомы в полости черепа. При этом перелом костей черепа наблюдается далеко не всегда, а больные в первые часы после травмы могут чувствовать себя удовлетворительно, что усложняет диагностику. При закрытых переломах ребер иногда наблюдается повреждение плевры, сопровождающееся внутренним кровотечением и формированием гемоторакса. При тупой травме брюшной полости возможно кровотечение из поврежденной печени, селезенки или полых органов (желудка, кишечника). Кровотечения из паренхиматозных органов особенно опасны ввиду массивности кровопотери. Для таких травм характерно быстрое развитие шока, без немедленной квалифицированной помощи обычно наступает летальный исход.
При травмах поясничной области возможен ушиб или разрыв почки. В первом случае кровопотеря незначительная, свидетельством кровотечения является появление крови в моче, во втором - наблюдается картина быстро нарастающей кровопотери, сопровождающаяся болью в поясничной области. При ушибах нижней части живота может возникнуть разрыв уретры и мочевого пузыря.
Первая помощь при всех внутренних кровотечениях травматической природы заключается в обезболивании, обеспечении покоя и немедленной доставке больного в специализированное мед. учреждение. Пациента укладывают в горизонтальное положение с приподнятыми ногами. К области предполагаемого кровотечения прикладывают холод (пузырь или грелку со льдом или холодной водой). При подозрении на пищеводное или желудочное кровотечение больному не дают есть и пить.
На догоспитальном этапе по возможности проводят противошоковые мероприятия, осуществляют восполнение ОЦК. При поступлении в мед. учреждение продолжают инфузионную терапию. Перечень диагностических мероприятий зависит от характера травмы. При ЧМТ назначают консультацию нейрохирурга, рентгенографию черепа и ЭхоЭГ, при гемотораксе - рентгенографию грудной клетки, при тупой травме живота - консультацию хирурга и диагностическую лапароскопию и т. д.
Лечение в большинстве случаев оперативное - вскрытие соответствующей полости с последующей перевязкой сосуда, ушиванием, удалением всего поврежденного органа либо его части. При незначительных кровотечениях может применяться выжидательная тактика, сочетающаяся с проведением консервативных мероприятий. При гемотораксе лечение, как правило, консервативное - плевральные пункции или дренирование плевральной полости. Во всех случаях осуществляется контроль над состоянием пациента, при необходимости проводится возмещение кровопотери.
Нетравматические кровотечения
Достаточно широко распространены нетравматические кровотечения из полных органов пищеварительной системы, преимущественно из верхних (пищевод, желудок), реже - нижних отделов желудочно-кишечного тракта. Причиной пищеводного и желудочного кровотечения может стать синдром Маллори-Вейсса, эрозивный гастрит, язвенная болезнь, злокачественная опухоль, полипы и варикозное расширение вен пищевода при циррозе печени. Кровотечение из нижних отделов пищеварительного тракта может наблюдаться при дивертикулах толстой и тонкой кишки, полипах, злокачественных опухолях, болезни Крона, неспецифическом язвенном колите, тромбозе или эмболии мезентериальных сосудов, а также разрывах аневризм мезентериальных артерий.
Диагноз устанавливают на основании местных (характерная темная рвота, мелена) и общих признаков внутреннего кровотечения. Для уточнения источника назначают специальные обследования: ФГДС, колоноскопию т. д. Лечение включает в себя восполнение ОЦК и устранение источника кровопотери. При синдроме Маллори-Вейсса применяют антациды, холод, аминокапроновую кислоту и стимуляторы свертывания; в тяжелых случаях производят гастротомию и прошивают разрывы слизистой оболочки. При язвенной болезни тактика определяется скоростью кровопотери и данными ФГДС. В легких случаях используют эндоскопические методики (обкалывание, электрокоагуляцию), в тяжелых выполняют резекцию желудка. При варикозном расширении вен пищевода проводят консервативное лечение: вводят зонд Блэкмора, назначают медикаментозную терапию. При продолжающемся кровотечении осуществляют экстренную лапаротомию с прошиванием субкардиального отдела желудка.
Кровотечение из легких и бронхов может развиваться при злокачественных опухолях, тяжелых формах легочного туберкулеза, митральных пороках сердца, аневризме аорты, инородных телах бронхов, гангрене легкого, инфаркте легкого, аденоме бронхов и бронхоэктазах. Диагноз устанавливают на основании характерных признаков и данных дополнительных исследований: рентгенографии грудной клетки, КТ грудной клетки, бронхоскопии и ангиографии бронхиальных артерий. В зависимости от причины излития крови возможно как консервативное, так и оперативное лечение. В ряде случаев проводят эндоскопическую тампонаду бронха.
2. Кровотечение, кровопотеря: учебно-методическое пособие/ Бордаков В.Н., Левченко П.А., Деркачев В.С. - 2012
Читайте также:
- Этиология остановки сердца. Механизм остановки сердца.
- Гиперфункция гипофиза. Избыток гормона роста
- Причины злокачественных новообразований у детей. Распространенность рака
- Центральный болевой синдром при повреждении спинного мозга. Лечение центрального болевого синдрома.
- Преимущества и недостатки местной анестезии при бронхоскопии. Противопоказания к местной анестезии
