Прогноз при омфалоцеле у плода. Развитие передней брюшной стенки у плода
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Гастрошизис - тяжелая врожденная патология, которая характеризуется эвентрацией органов брюшной полости сквозь дефект передней брюшной стенки. Клиника включает в себя овальное отверстие в животе (обычно - справа от пупка) диаметром 2-5 см, через которое наблюдается выпадение здоровых или патологически измененных петель кишечника. В отдельных случаях заболевание сочетается с другими врожденными пороками развития. Перинатальная диагностика заключается в проведении УЗИ, постнатально диагноз устанавливается при осмотре. Лечение хирургическое. Суть проводимых операций - погружение вышедших петель кишечника в брюшную полость с последующей пластикой передней брюшной стенки.

Общие сведения
Гастрошизис - врожденное заболевание, проявляющееся выходом органов брюшной полости за ее пределы через сквозное отверстие. Впервые патология была описана Ликостенсом в 1557 году, а термин был введен в 1733 г. Кадлером. В последние десятилетия наблюдается рост заболеваемости, показатели которой в разных странах мира составляют от 0,45 до 4,8 случаев на 10000 новорожденных. Гастрошизис чаще развивается у представителей мужского пола, соотношение между девочками и мальчиками составляет 1:1,6. На данный момент свыше 97% случаев патологии диагностируются в перинатальном периоде. Показатели общей смертности сильно различаются в зависимости от мирового региона: Евросоюз и США - 4-17%, страны Африки - 57-100%. Мертворождаемость составляет порядка 10% и преимущественно наблюдается в последнем триместре беременности.

Причины гастрошизиса
Гастрошизис - полиэтиологическое заболевание. Предполагается, что его возникновение связано с аномалиями развития мезентериальных сосудов плода. Наиболее значимым аспектом является возраст матери - при беременности в возрасте до 25 лет риск развития гастрошизиса у ребенка возрастает в 6-8 раз. Другими потенциальными факторами риска являются ранняя первая беременность, нерациональное питание, употребление наркотиков, табачных изделий и алкогольных напитков во время вынашивания ребенка. Существует теория, указывающая на генетическую склонность, однако наследственные случаи составляют не более 4% и распространены среди гетерозиготных близнецов.
Формирование гастрошизиса происходит между 3 и 5 неделями гестации. Основываясь на сроках формирования, специалисты полагают, что заболевание может возникать на фоне выпячивания кишечника в амниотическую полость сквозь латеральное вентральное отверстие, которое образуется вследствие аномалии развития париетальной брюшины. По другой теории гастрошизис обусловлен нарушением кровообращения в бассейне правой пупочной вены или омфаломезентериальных артерий. Недостаточное кровоснабжение становится причиной инфаркта и лизиса эмбриональных структур, которые должны участвовать в формировании передней брюшной стенки.
Симптомы гастрошизиса
В педиатрии и неонатологии принято разделять гастрошизис на две формы: простую и осложненную. Простая форма является более распространенной и встречается с частотой 69-91% случаев. При этой форме обнаруживается изолированный порок развития, который проявляется только дефектом передней брюшной стенки круглой или овальной формы размером от 2 до 5 см с эвентрацией сквозь него петель кишечника. Типичная локализация - справа примерно на одном уровне с пупком. Видимые петли отечные, вздутые, нередко спаяны между собой. При осложненной форме гастрошизиса наблюдается ассоциация с другими заболеваниями, в том числе - внутриутробными пороками развития. Может наблюдаться сочетание с заворотом средней кишки, стенозом, некрозом или перфорацией любого из отделов кишечника, дивертикулом Меккеля, крипторхизмом и т. п. Для осложненной формы характерно более длительное парентеральное питание ребенка, высокий риск развития резистентного к лечению сепсиса или летального исхода.
Как простая, так и осложненная форма гастрошизиса могут сопровождаться висцеро-абдоминальной диспропорцией (ВАД) - нарушением соотношения объема брюшной полости и сформированных внутренних органов. В зависимости от математического коэффициента выделяют три степени тяжести гастрошизиса: слабовыраженную (I), умеренную (II) и ярко выраженную (III). Для заболевания также характерна внутрибрюшная гипертензия, которая имеет аналогичную классификацию.
Осложнения гастрошизиса
Осложнения гастрошизиса наблюдаются в 9-31% случаев. Наиболее распространенными осложнениями являются атрезия кишечника (до 25%), крипторхизм (31%) и дивертикул Меккеля (12-16%). Порядка 16% детей имеют сопутствующие аномалии сердца: дефект межпредсердной и межжелудочковой перегородки, триаду и тетраду Фалло. Крайне редко гастрошизис ассоциируется с синдромом Дауна (1,7%), врожденной амиоплазией - артрогрипозом (1,6%), карликовостью (1,5%) и атрезией желчевыводящих путей (1,5%).
Самым редким и опасным осложнением гастрошизиса является внутриутробная смерть плода. Как правило, она возникает в III триместре беременности. Точный этиопатогенез не установлен. Наиболее вероятными причинами считаются внутриутробный заворот средней кишки и острое нарушение фетоплацентарного кровообращения вследствие сдавливания пуповины петлями кишечника. Существуют данные, указывающие на участие системной цитокин-опосредованной воспалительной реакции. Способствовать внутриутробной гибели плода при гастрошизе могут другие патологии беременности, чаще всего маловодие (50%) или многоводие (17%).
Довольно часто после хирургического лечения гастрошизиса в дальнейшей жизни ребенка наблюдается дисфункция ЖКТ, связанная с нарушениями гастроэзофагеальной и/или кишечной моторики. Примерно 30% детей в возрасте 1,2-2 года имеют задержку физического и умственного развития, легко поддающуюся коррекции. На фоне длительного парентерального питания могут развиваться заболевания печени: холестатическая дисфункция, обтурация желчевыводящих путей, и как следствие, - механическая желтуха.
Диагностика гастрошизиса
Ведущая роль отводится пренатальной диагностике гастрошизиса. На данный момент основным методом внутриутробного исследования плода является УЗИ. При его использовании уже на 10-й неделе гестации удается выявить дефект передней брюшной стенки и заподозрить развитие гастрошизиса. Окончательный диагноз выставляется на 13-14 неделях. Время окончательной диагностики обусловлено тем, что до 12 недели гестации возможно самостоятельное вправление эвентрированного кишечника и зарастание дефекта. Непосредственно при проведении УЗИ определяются несколько округлых тонкостенных анэхогенных структур трубчатой формы, не имеющих оболочек и находящихся за пределами брюшной полости. Примерно у 60% беременных удается выявить маловодие, многоводие или наличие внутриутробной задержки развития плода.
При подтверждении диагноза гастрошизис показан мониторинг состояния ребенка при помощи УЗИ с частотою 1 раз в 14 дней. Основная цель пренатальной диагностики - определить факт наличия заболевания и перевести беременную в специальное отделение (перинатальный центр) для соответствующего родовспоможения и оказания помощи ребенку. Постнатально гастрошизис устанавливается только на основе осмотра акушером и неонатологом или педиатром. Визуально определяется эвентрация кишечника через дефект передней брюшной стенки. Для идентификации других возможных патологий проводятся ЭхоКГ, нейросонография, УЗИ органов брюшной полости и забрюшинного пространства, рентгенография ОГК и ОБП, в т. ч. с контрастированием.
Лечение гастрошизиса
Основное лечение гастрошизиса - хирургическая пластика. Непосредственно после кесарева сечения ребенку выполняется обвертывание кишечника стерильной салфеткой и постановка назогастрального зонда с целью декомпрессии. По показаниям осуществляется инфузионная терапия. Сроки проведения пластики могут колебаться от нескольких часов до 3 суток. Оптимальным временем для оперативного вмешательства считаются первые 3-4 часа с момента рождения ребенка, поскольку каждые последующие 120 минут промедления вдвое увеличивают риск летального исхода.
На данный момент для устранения патологии применяются первичная пластика передней брюшной стенки и отсроченная пластика с использованием временного синтетического покрытия. Первый вариант подразумевает немедленное погружение кишечника в брюшную полость с коррекцией дефекта собственными тканями ребенка. Недостатком первичной пластики является повышение внутрибрюшного давления, которое может приводить к осложнениям, в том числе - компрессии нижней полой вены, дыхательной, сердечной и почечной недостаточности, тромбозу, ишемии, некрозу и перфорации кишечника.
Из-за риска возникновения перечисленных осложнений некоторые специалисты предпочитают отсроченную пластику с использованием вспомогательных материалов, при помощи которых формируется временный экстраабдоминальный мешок. Суть метода состоит в постепенном отсроченном погружении кишечника в брюшную полость с репозицией органов. В качестве материалов для формирования экстаабдоминального мешка могут применяться биологические (ксеноперикард, твердая мозговая оболочка, остатки ткани пуповины) и синтетические (силастиковое покрытие, лавсан, поливинилхлорид, полипропилен) имплантаты. На данный момент существуют готовые силастиковые мешки с упруго-эластическим кольцом, выполняющие функцию временной полости для кишечника.
Прогноз и профилактика гастрошизиса
В 90% случаев прогноз для жизни детей с гастрошизисом благоприятный. При этом имеется высокий риск развития осложнений, которые в дальнейшем могут переходить в жизнеугрожающие состояния. Вероятность благоприятного исхода и дальнейшее состояние здоровья ребенка напрямую зависят от степени поражения кишечника, сопутствующих заболеваний и пороков внутриутробного развития, эффективности и адекватности проведенного хирургического лечения. С целью контроля дальнейшего психомоторного развития ребенок ставится на диспансерный учет и находится под постоянным мониторингом педиатра.
Профилактика гастрошизиса включает в себя правильное планирование беременности, рациональное питание матери, отказ от употребления табачных изделий, алкоголя и наркотиков во время вынашивания ребенка, своевременное посещение женской консультации и прохождение профилактических осмотров, в том числе УЗИ. При сроке гестации до 22 недель возможно прерывание беременности по желанию матери.
Омфалоцеле
Омфалоцеле - врожденная аномалия передней брюшной стенки, при которой органы брюшной полости выходят за ее пределы в составе грыжевого мешка. Клинически патология проявляется эвентрацией петель кишечника, желудка, печени и других органов, прикрытых висцеральной брюшиной, через грыжевые ворота в участке пупочного кольца. Антенатальная диагностика включает в себя УЗИ ОБП, определение уровня α-фетопротеина, амниоцентез с дальнейшим кариотипированием. Лечение хирургическое, предусматривает радикальное или поэтапное погружение содержимого грыжевого пешка обратно в брюшную полость с последующей пластикой передней брюшной стенки.
Омфалоцеле (эмбриональная грыжа, грыжа пупочного канатика) - аномалия развития, при которой происходит выпячивание органов брюшной полости, укрытых висцеральной брюшиной, сквозь переднюю брюшную стенку. Впервые данную патологию описал французский хирург А. Паре в 1634 году. В среднем заболеваемость составляет порядка 2,2:10000 новорожденных. Точную частоту, с которой встречается омфалоцеле, установить невозможно, поскольку в большинстве случаев такие беременности прерываются. У мальчиков данная патология возникает в 1,5 раза чаще, чем у девочек. Наибольшая склонность наблюдается у представителей европеоидной расы - 85% от всех случаев омфалоцеле. Для представителей негроидной расы этот показатель составляет 13%, монголоидной - 2%. Примерно 55% случаев патологии диагностируется при беременности у женщин в возрасте старше 35 лет. Общая летальность зависит от сопутствующих расстройств и колеблется от 9 до 60% новорожденных. При изолированной форме и адекватном лечении прогноз для жизни и здоровья ребенка благоприятный.
Причины омфалоцеле
Омфалоцеле - это гетерогенное заболевание, при котором нарушается процесс внутриутробного вправления физиологической пупочной грыжи. Патогенетически это может быть результатом пороков развития пупочного кольца и передней брюшной стенки, генетических аномалий, неполного погружения органов обратно в брюшную полость или дефектов строения кишечника.
При внутриутробном развитии кишечника плода, а именно - в процессе его трансформации от первичной кишечной трубки до зрелых петель происходит его физиологической разворот. Данный процесс начинается с 5 недели беременности. От этого момента и до 10 недели кишечник сильно увеличивается в объеме, из-за чего не помешается в брюшной полости. Петли давят на брюшную стенку, формируя физиологическую пупочную грыжу. К концу 10 недели абдоминальная полость стремительно прибавляет в объеме, на фоне чего происходит самостоятельное вправление эвентрации. Если данный механизм нарушается силу различных патологических изменений, возникает омфалоцеле.
Способствовать возникновению данной патологии могут вредные привычки матери (алкоголь, курение, наркотики), нерациональный прием медикаментов, беременность после 35 лет, при которой растет риск хромосомных аномалий - синдромов Патау, Эдвардса. Довольно часто омфалоцеле выступает в роли одного из симптомов таких патологий, как синдром Беквита-Видемана, пентада Кантрелла, синдром амниотических тяжей, порок развития стебля тела, OEIS комплекса. Крайне редко удается установить наследственную склонность, что свидетельствует о возможной генетической предрасположенности.
Классификация и симптомы омфалоцеле
В педиатрии в зависимости от размера дефекта и его содержания выделяют следующие формы омфалоцеле:
- Малая. Диаметр - до 5 см. Наиболее распространенная форма. Содержит 1-2 кишечные петли. В основном выступает в роли проявлений хромосомных аномалий.
- Средняя. Размер дефекта пупочного кольца - от 5 до 10 см. В составе грыжевого мешка содержатся 2-4 кишечные петли.
- Большая. Дефект передней брюшной стенки составляет более 10 см. Помимо петель кишечника через него выходит часть печени, желудок и другие органы.
По наличию сопутствующих патологий выделяют:
- Изолированное омфалоцеле. Грыжа пупочного канатика - единственная развившаяся внутриутробная патология.
- Сочетанная форма. Помимо дефекта пупочного кольца у ребенка присутствуют хромосомные мутации (25-35%), пороки развития сердечно-сосудистой (15-50%) и мочеполовой систем (до 15%). Характерны грыжи пищеводного отверстия диафрагмы и дисплазии тазобедренных суставов, другие скелетные аномалии.
Омфалоцеле является врожденной патологией, которая диагностируется еще в антенатальном периоде. После родов общее состояние ребенка зависит от сопутствующих заболеваний и срока гестации. При омфалоцеле характерны преждевременные роды, масса тела ребенка 1500г и меньше. Объективные признаки визуализируются уже с момента рождения. Определяется дефект передней брюшной стенки, который локализирован по срединной линии на уровне пупочного кольца. В этом месте находится образование, представленное петлями тонкого и толстого кишечника, возможно - желудком и печенью, покрытыми висцеральными листком брюшины. В 10-20% наблюдается анте- или интранатальный разрыв грыжевого мешка. Пуповина также входит в состав омфалоцеле. Абдоминальные мышцы развиты нормально. Другие возможные пороки развития зависят от сопутствующих патологий и могут включать в себя деформации позвоночного столба и конечностей, макроглоссию, макросомию, атрезию ануса и т. д.
Диагностика омфалоцеле
В современных условиях наличие омфалоцеле определяется еще в I триместре беременности благодаря инструментальным и лабораторным методам исследования. Ведущую роль играет УЗ-диагностика. В зависимости от аппарата установить наличие данной патологии можно уже на 11-14 неделе. Основной признак - эвентрация петель кишечника, печени, желудка за пределы брюшной полости в участке крепления пуповины к брюшной стенке. Все вышедшие органы покрыты мембраной, состоящей из брюшины, вартонового студня и амниотической оболочки. Наличие данной мембраны важно для проведения дифференциальной диагностики с гастрошизисом. При внутриутробном разрыве грыжевого мешка петли кишечника прикрывает только амнион. Также на потенциальное развитие омфалоцеле может указывать размер ворот физиологической грыжи, составляющий свыше 7 мм в диаметре. УЗИ позволяет выявить другие проявления присутствующих генетических патологий. Повторные исследования проводятся каждые 2-3 недели, т. к. возможно самостоятельно закрытие дефекта в более поздние сроки.
Лабораторная диагностика омфалоцеле осуществляется при помощи биохимического исследования крови с измерением уровня α-фетопротеина. При врожденных пороках развития этот показатель будет значительно выше нормы для имеющегося срока беременности. Для подтверждения генетических аномалий показано проведение амниоцентеза с дальнейшим кариотипированием.
Лечение омфалоцеле
При антенатальной постановке диагноза омфалоцеле роды проводятся в специализированном перинатальном центре в условиях развернутой операционной. При малых и средних размерах дефекта пупочного кольца и отсутствии угрожающих жизни матери и ребенка состояний родоразрешение может осуществляться через естественные родовые пути. Во всех других ситуациях показано кесарево сечение в связи с большим риском интранатального разрыва грыжевого мешка. Дальнейшая терапевтическая тактика зависит общего состояния ребенка, размеров пупочной грыжи и сопутствующих патологий.
Консервативная терапия используется при невозможности провести хирургическое вмешательство. Как правило, она применяется при больших формах омфалоцеле и комбинации с множественными тяжелыми аномалиями развития. Лечение заключается в формировании плотной корки и рубца, что трансформирует данную патологию в массивную вентральную грыжу, которую в дальнейшем оперируют. С этой целью применяют дубящие средства (5% перманганат калия, нитрат серебра), которые наносят на вертикально зафиксированный за пуповину грыжевой мешок 2-3 раза в день. Консервативное лечение используется крайне редко, т. к. при нем имеется большая вероятность инфицирования и сепсиса, риск разрыва оболочек, массивной спаечной болезни в дальнейшем. Предпочтение отдается раннему оперативному вмешательству.
Хирургическая тактика при омфалоцеле напрямую зависит от размеров дефекта брюшной стенки, операции могут проводиться в один или несколько этапов. Начинают такое лечение на протяжении первых 1-2 дней жизни ребенка. При одномоментном вмешательстве выполняется погружение содержимого грыжевого мешка в абдоминальную полость и послойное зашивание брюшной стенки с ее пластикой и формированием пупка. Такая тактика - метод выбора, при омфалоцеле малых и средних размеров с минимальной торакоабдоминальной диспропорцией. В других случаях прибегают к поэтапному лечению. Первый этап - подшивание силиконового мешка с силопластиковым покрытием и помещением в него содержимого грыжевого мешка. По мере постепенного погружения органов в абдоминальную полость данный мешок перевязывают, уменьшая его в объеме. На 5-15 день выполняется второй этап - удаление мешка и формирование минимальной вентральной грыжи посредством ушивания дефекта. В возрасте 5-7 месяцев эта грыжа удаляется, после чего осуществляется полноценная пластика брюшной стенки.
После первого этапа или одноэтапной операции ребенок помещается в кувез для поддержания температурного режима, применяются обезболивающие, антибиотики широкого спектра действия. Режим питания парентеральный. При необходимости выполняется декомпрессия желудка через назо- или орогастральный зонд, проводится инфузионная терапия и ИВЛ. После проведенного лечения следует длительный реабилитационный период, в течение которого осуществляется коррекция всех послеоперационных осложнений.
Прогноз и профилактика омфалоцеле
В целом прогноз для детей с омфалоцеле сомнительный. Исход зависит от срока гестации, сопутствующих хромосомных аномалий и анатомических пороков развития, диаметра дефекта пупочного кольца, объема и содержания грыжевого мешка, результатов проведенного лечения. Как правило, при адекватной терапии и отсутствии сопутствующих патологий, несовместимых с жизнью, вероятность благоприятного исхода достаточно велика. При изолированной форме омфалоцеле малого размера, несмотря возможные отдаленные осложнения хирургического лечения (ГЭРБ, спаечная болезнь, пупочная грыжа), дальнейший рост и развитие ребенка не будут отличаться от возрастной нормы. На протяжении всего периода реабилитации показано диспансерное наблюдение у лечащего педиатра, хирурга и семейного врача.
Профилактика заключается в медико-генетическом консультировании семейных пар, планировании беременности, полном отказе матери от вредных привычек. С целью ранней диагностики омфалоцеле необходимо регулярно посещать женскую консультацию и проходить соответствующие обследования: УЗИ и измерение α-фетопротеина крови.
Что такое омфалоцеле плода
Омфалоцеле плода - это особый вид грыжи, при которой внутренние органы выходят через пупочное кольцо. За пределы брюшной полости чаще всего выходят желудок и печень. Это тяжелая патология, которая часто сочетается с другими врожденными аномалиями развития. В этой статье мы поговорим о причинах развития омфалоцеле и эффективных методах борьбы.
Причины
Патология встречается не так часто. Из десяти тысяч новорожденных она диагностируется всего у двух детей. Наибольшее число заболеваний встречается у представителей европейской расы. Азиаты и африканцы гораздо реже сталкиваются с данной проблемой.
Точные причины возникновения внутриутробной аномалии до конца не выявлены. Специалисты выдвигают теорию, что предрасположенность к патологии развивается еще с первых недель беременности. Но есть провоцирующие факторы, на которые родители в силах повлиять:
- вредные привычки матери и отца. Сюда можно отнести курение, употребление алкоголя, наркотических веществ. Специалисты настоятельно рекомендуют воздерживаться от вредных привычек хотя бы за шесть месяцев до планируемого зачатия;
- некоторые медикаментозные средства. На полноценное развитие плода негативно влияет употребление Лития, Колхицина, Варфарина, Талидомида, Хинина. Данные препараты имеют способность накапливаться в организме. Перед планированием беременности возможно придется пройти лечебный курс по выведению этих лекарственных веществ. И также может понадобиться консультация генетика и эндокринолога;
- ранний токсикоз;
- хронические заболевания женщины в первом триместре беременности;
- гормональные отклонения матери;
- внутриутробная смерть в анамнезе;
- низкий рост будущей мамы;
- интоксикация;
- онкологические заболевания;
- угроза выкидыша;
- резус-конфликт;
- инфекции;
- радиационное облучение;
- сильные встряски, вибрации;
- воздействие шумов, резкие перепады температуры;
- слишком молодой или слишком зрелый возраст будущей мамы;
- синдром Дауна.
Послужить причиной омфалоцеле могут и экстрагенитальные патологии. Сюда можно отнести заболевания крови, сердца, эндокринной системы.
Симптомы
Патология проявляется в виде выхода внутренних органов через расширенное пупочное кольцо. В некоторых случаях его диаметр может превышать десять сантиметров. В грыжевом мешке находятся кровеносные сосуды, которые питают плод. На вершине этого образования пуповина имеет нормальное строение. Возможен разрыв мешка.
Иногда грыжа имеет незначительные размеры. Визуально это схоже с утолщением пуповины. В этом случае медицинские работники перевязывают ее на пять сантиметров выше. После этого делается рентген. Лишь после исключения омфалоцеле накладывают скобу. В противном случае можно нечаянно задеть петли кишечника, что приведет к опасным осложнениям, таким как перитонит и некроз.
Важно! Хромосомные заболевания, которыми сопровождается грыжа пупочного канатика, никак нельзя вылечить.
Первые признаки заболевания обычно появляются в первые месяцы жизни малыша. Невооруженным глазом заметно выпячивание в области пупка. При физическом напряжении ребенок начинает кашлять и плакать. При этом выпячивание становится более плотным и увеличивается в размерах. В состоянии покоя аномалия практически незаметна.
При больших размерах грыжевого мешка малыша могут беспокоить колики, боли в животе, нарушение стула. Выпячивание становится болезненным на ощупь. Огромную опасность представляет защемление грыжевого мешочка. В этом случае требуется экстренная хирургическая помощь. Патология чаще всего диагностируется у мальчиков. Треть всех случаев этой патологии приходится на недоношенных детей.
Примерно в половине всех случаев у новорожденных наблюдаются следующие отклонения:
- смещение сердца;
- внутриутробная задержка развития;
- гипоплазия легких;
- затрудненное дыхание;
- повреждение диафрагмы;
- нарушения в работе мочеполовой системы;
- гигантизм;
- гипогликемия;
- расстройства со стороны головного мозга.
Врачи могут рекомендовать прерывание беременности при наличии комплекса отклонений. Аномалии могут вызвать замирание плода. При несвоевременной чистки полости матки может развиться перитонит. Это грозит в будущем бесплодием и онкологией. При незначительных размерах грыжевого мешка и отсутствии сопутствующих патологий сохранить беременность возможно.
Однако женщина находится на учете у гинеколога. После рождения грыжа может самостоятельно затянуться. После активной работы желудка и укрепления брюшных стенок выпуклые ткани втягиваются назад в полость живота. Заболевание может вызвать разрыв оболочек пуповины. Если это происходит внутриутробно, развивается воспаление органов.
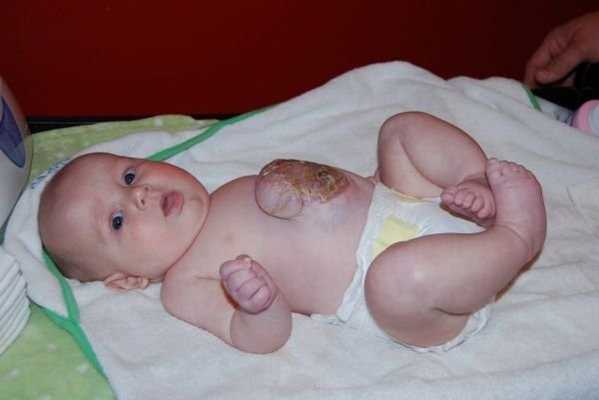
На фото видно, как выглядит омфалоцеле
После рождения разрыв будет сопровождаться присоединением патогенной микрофлоры. Еще одним опасным осложнением омфалоцеле является сепсис, для которого характерно тотальное распространение инфекции. При разрывах сосудов или травматизации стенки внутренних органов может развиться кровотечение.
При нарушении кровоснабжения и пересыхании кишечной стенки может происходить омертвение тканей. Омфалоцеле создает идеальные условия для развития кишечной спаечной непроходимости. Причинами летального исхода могут стать тяжелые пороки и аномалии органов.
Классификация
В зависимости от степени выпуклости выделяют три вида аномалии:
- шаровидная. Это сложная форма, при которой желудок и печень полностью находятся за пределами брюшной полости;
- полушаровидная. Происходит выпячивание петель кишечника. За пределами абдоминальной полости могут находиться лишь некоторые части внутренних органов;
- грибообразная. Грыжа визуально напоминает шляпку гриба с ножкой. Для этой формы характерно выпячивание кишечника.
По времени возникновения выделяют эмбриональную и фетальную формы омфалоцеле. Пупочная грыжа может быть осложненной и неосложненной. Размер дефекта в каждом случае может отличаться. При малом омфалоцеле размер грыжевого мешка не превышает пяти сантиметров.
В качестве его содержимого выступает петля кишки. Если же размер грыжевого мешка варьируется в пределах 5-10 см, в нем может содержаться доля печени. Такой дефект называют средним. И при больших грыжах размеры мешка превышают десять сантиметров. В нем могут находиться кишечные петли, желудок, печень.
Омфалоцеле может быть изолированной и сочетанной. В первом случае пупочная грыжа является единственной аномалией. При сочетанной типе омфалоцеле развивается наряду с хромосомными патологиями, а также пороками мочеполовой и сердечно-сосудистой систем.
Диагностика
Для подтверждения диагноза требуется проведение обзорной рентгенографии брюшной полости и ультразвуковая диагностика. Грыжа пупочного канатика диагностируется еще внутриутробно. Естественная ротация петель кишечника на 11 неделе может быть принята за омфалоцеле, поэтому через время назначается повторное обследование.
Брюшная стенка плода еще недостаточно сформирована и из-за недостатка места внутренние органы выходят через пупочное кольцо. Примерно к 12-14 неделе этот процесс завершается. Органы возвращаются в свое анатомически правильное положение, после чего завершается формирование брюшины.
Поставить точный диагноз врач не сможет на 10 неделе, так как ткани брюшной полости еще не до конца сформированы. Для исключения хромосомных отклонений проводится целый ряд анализов. Омфалоцеле может развиваться наряду с муковисцидозом. Это заболевание негативно отражается на функционировании жизненно важных органов и систем. Выявление патологии является показанием для прерывания беременности.
Лабораторная диагностика заболевания проводится с помощью биохимического анализа крови. Для подтверждения врожденных аномалий проводится амниоцентез. Процедура проводится акушером-гинекологом в специально оборудованном кабинете под контролем ультразвукового аппарата.
Через переднюю брюшную стенку делается пункция с последующим забором околоплодных вод. Процедура длится около пяти минут. Нет необходимости в госпитализации. Однако в течение последующих двух часов женщина должна соблюдать строгий постельный режим. Ее состояние контролируют специалисты.
Омфалоцеле часто путают с гастрошизисом. Обе патологии имеют одинаковые причины развития. Однако в первом случае грыжа покрыта оболочкой, состоящей из двух слоев. А при гастрошизисе такой оболочки нет. Внутренние органы самопроизвольно располагаются за пределами брюшной полости. Дефект расположен сбоку от пупочного канатика, почти всегда справа.
Для проведения сравнительного анализа специалистам потребуется провести тщательное обследование. При омфалоцеле всегда имеется грыжевой мешок. Патология практически всегда сочетается с другими аномалиями. А для гастрошизиса характерен выход петель, при этом внутренние органы пребывают в анатомически правильном положении.
Но это не все различия. Так, при омфалоцеле присутствует аномальное прикрепление пуповины (к оболочкам), чего не скажешь о гастрошизисе. В первом случае кишка имеет естественный внешний вид, а вот при второй патологии наблюдается отечность и утолщение стенок. Дети с диагностированным гастрошизисом рождаются с помощью кесарева сечения.
При естественных родах может произойти повреждение внутренних органов, что чревато ухудшением самочувствия. Во избежание воспаления и заражения младенца помещают в стерильный бокс. Для предотвращения подсыхания кишечных петель в нем поддерживается температурный режим. В биксе выдерживают температуру 37 градусов, а также максимальный уровень влажности.
Лечение
При диагностировании омфалоцеле женщине показаны искусственные роды. Кесарево сечение предотвратит травмирование выпуклых органов. Метод лечения подбирается в зависимости от размеров грыжи и сопутствующих аномалий. Возможно три варианта лечебной тактики:
- Первичная радикальная операция.
- Этапное хирургическое лечение.
- Консервативное лечение с последующей операцией.
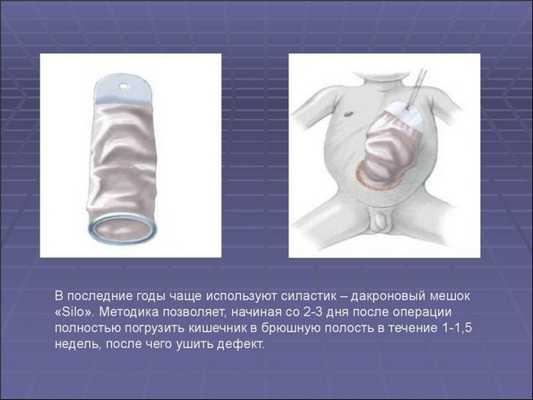
Главным методом лечения омфалоцеле является операция
Консервативные методы
Если диаметр омфалоцеле не превышает пяти миллиметров, есть шансы на самостоятельное устранение проблемы. В этом случае врачи назначают консервативную терапию. И также она показана при наличии противопоказаний к проведению операции. Некоторые дети находятся в настолько тяжелом состоянии, что операцию они перенести не смогут.
Обычно это недоношенные дети, а также новорожденные с пороками сердца и хромосомными аномалиями. Сразу же после рождения ребенка тепло укутывают и устанавливают зонд. Образование фиксируют в подвешенном состоянии. Его обрабатывают с помощью дубильных веществ.
Давно проверенным способом лечения грыжи пупочного канальца является массаж. Он способствует укреплению мышц живота, улучшает кровообращение, а также процессы пищеварения. После массирования малыш ведет себя спокойнее. У него нормализуется сон и улучшается общее состояние. Приступать к массажу можно после затягивания ранки.
В помещении должна быть комфортная для ребенка температура, чтобы он смог расслабиться. Заранее нужно проветрить комнату. Перед процедурой на животик нужно положить пеленку, проглаженную утюгом. У массажиста руки должны быть теплыми. Процедура проводится на кровати, пеленальном столике или коленях. Нет необходимости использовать специальное массажное масло.
Кожа у младенцев очень тонкая и чувствительная, лона можно отреагировать на синтетические компоненты, входящие в состав средства. После массажа малыша кладут на животик, слегка покачивая в разные стороны. Затем его нужно одеть и оставить отдыхать. Сразу же кормить ребенка не стоит. Массаж при пупочной грыже лучше доверить профессионалу.
Процедура запрещена в следующих случаях:
- несимметричное увеличение живота;
- волнообразное сокращение абдоминальных мышц;
- отсутствие выхода газов более 24 часов;
- бледность кожи, ребенок вялый и апатичный;
- кровавые выделения из прямой кишки;
- высокая температура.
Операция
При больших образованиях для устранения проблемы потребуется несколько хирургических вмешательств. Реабилитационный период может затянуться до года. После операции показано парентеральное питание - это введение питательных веществ через венозную систему. Ребёнку назначаются антибиотики, витамины, а также препараты для профилактики кровотечения.
При малых и средних размерах грыжи хирург выполняет погружение внутренних органов обратно в абдоминальную полость, после чего делается пластика передней брюшной стенки. Если же омфалоцеле достигает огромных размеров, грыжевой мешок фиксируют в вертикальном положении. Его обрабатывают дубящими веществами с целью образования плотной корки и эпителизации. В итоге формируется вентральная грыжа, которую оперируют в два-три года.
Промедления в лечении могут привести к развитию серьезных патологий:
- разрыв пуповины;
- инфицирование;
- кровотечение;
- заражение крови;
- омертвение тканей;
- непроходимость кишечника;
- инвалидизация.
Если не лечить омфалоцеле, может развиться сепсис
Подготовка к операции включает в себя такие этапы:
- Наложение согревающей повязки.
- Зондирование, помогающее снизить давление в области желудка.
- Помещение ребенка в кувез, в котором соблюдается постоянный температурный режим.
- Парентеральное введение физиологического раствора для нормализации жидкостного баланса.
- Для профилактики инфицирования проводится антибиотикотерапия.
При небольших или средних размерах грыжевого мешка может быть проведена радикальная пластика. Грыжевой мешок иссекают, после чего проводят ревизию брюшной стенки. Далее хирург производит деликатное мануальное растяжение абдоминальной стенки, после чего ушивает ее. В последнее время все большую популярность набирает силопластика, или подшивание силастикового мешка.
Далее требуется проведение пластической операции по восстановлению формы пупка. После оперативного вмешательства дети находятся в интенсивной терапии. При больших грыжах требуется даже проведение искусственной вентиляции легких. Предотвратить развитие омфалоцеле возможно при устранении всех негативных факторов, которые могли бы привести к патологии.
Это означает, что все необходимые меры необходимо предпринимать еще на этапе планирования беременности. Женщина должна сначала вылечить имеющиеся патологии и отказаться от вредных привычек. В период вынашивания ребенка она должна следить за собой, избегать стрессовых ситуаций, а также защищаться от инфекционных заболеваний и вредного воздействия окружающей среды.
Женщина должна принимать только те препараты, которые ей прописал врач. Ей нужно следить за рационом, вести активный образ жизни, избегать травм живота. Если в семейном анамнезе присутствует грыжа, семейной паре показана консультация генетика.
Ключевые моменты
Омфалоцеле - это заболевание, характеризующееся слабостью передней брюшной стенки, из-за чего внутренние органы выпадают в сформированный грыжевой мешок. Предпосылки к формированию патологии появляются еще на эмбриональной стадии течения беременности. Причины могут быть связаны со здоровьем будущей мамы.
Спровоцировать омфалоцеле могут вредные привычки, радиационное облучение, прием некоторых медицинских препаратов, инфекционные заболевания. Наиболее эффективным методом лечения является хирургическое вмешательство. При невозможности проведения операции назначается консервативная терапия. Эффективным методом лечения считается массаж, который должен проводиться профессионалом.
Омфалоцеле у плода: что это такое, причины и классификация
Омфалоцеле у плода - врожденное патологическое грыжевое выпячивание за пределы передней стенки живота, состоящее из покрытых висцеральной брюшиной внутренних органов. Есть еще и другие названия этой патологии: «грыжа пупочного канатика» и «эмбриональная грыжа». Эта аномалия развития проявляется выходом через ворота грыжи в области пупка петель кишечника, печени, желудка или других органов. Ее развитие может провоцироваться разными факторами, а само отклонение в развитии передней стенки живота может диагностироваться еще во время проведения УЗИ плода. Клинические рекомендации по лечению этой врожденной аномалии всегда однозначны - коррекция проводится исключительно хирургически. Она заключается в поэтапном погружении компонентов грыжи (то есть находящихся в ней органов) обратно в брюшную полость. Впоследствии обязательно выполняется пластика самой передней стенки.

Омфалоцеле у плода - врожденная патологи, нуждающаяся в обязательной хирургической коррекции.
Общие сведения об аномалии
Впервые омфалоцеле описал хирург А. Паре (Франция) еще в 1634 году. Он характеризовал аномалию как грыжу пупочного кольца. Сейчас ученые не могут с точностью установить частоту возникновения этой аномалии, так как в подавляющем большинстве случаев подобные гестации закачиваются выкидышами или преждевременными родами. Омфалоцеле выявляется у 2 новорожденных из 10000.
По наблюдениям специалистов, чаще омфалоцеле выявляется среди представителей европеоидной расы - до 85%. У негроидной - около 13%, около 2% у монголоидной. Чаще грыжа формируется у плодов тех беременных, которым уже исполнилось 35 лет. Особенно часто грыжа появляется у плодов мужского пола - в 1, 5 раза, чем среди девочек.
Прогноз исхода данной аномалии во многом зависит от клинического случая. При изолированной форме грыжи и правильном своевременном лечении прогноз обычно положительный.
Основная причина формирования рассматриваемой аномалии кроется в том, что физиологическая грыжа во время развития плода в утробе матери вправляется неправильно. Этот процесс может вызываться рядом факторов:
- неправильное формирование передней стенки живота или кольца пупка;
- дефекты кишечника;
- генетические нарушения;
- частичное погружение органов в брюшную полость.
В норме физиологическая пупочная грыжа вправляется до 2,5 месяцев гестации. Если механизм ее самовправления нарушается, то у плода развивается омфалоцеле.
Наследственную предрасположенность к формированию омфалоцеле установить получается редко, но этот факт указывает на возможную генетическую причину данной патологии.
Повышать риск развития этой аномалии могут такие сопутствующие факторы:
- пагубные привычки матери;
- возраст после 35 лет, повышающий риск возникновения таких хромосомный аномалий, как синдромы Эдвардса и Патау;
- OEIS комплекс;
- пентада Кантрелла;
- неправильный прием лекарств;
- синдром амниотических тяжей;
- синдром Беквита - Видемана.
Нередко способствовать развитию аномалии может не один, а сразу несколько предрасполагающих факторов.
Детские хирурги в зависимости от размера омфалоцеле выделяют такие формы аномалии:
- большая - диаметр дефекта стенки живота более 10 см, в грыжевом мешке расположены не только кишечные петли, но и внутренние органы (печень, желудок и пр.);
- средняя - диаметр около 5-10 см, в мешке присутствует 2-4 кишечные петли;
- малая - диаметр не превышает 5 см, в составе грыжи 1-2 кишечные петли.
Чаще всего обнаруживается малая эмбриональная грыжа. Как правило, она становится следствием хромосомных нарушений.
Омфалоцеле у плода может быть:
- изолированное - у будущего малыша существует лишь грыжа пупочного кольца, а других внутриутробных аномалий нет;
- сочетанная - кроме омфалоцеле, у будущего малыша есть другие хромосомные мутации, аномалии развития мочеполовой или сердечно-сосудистой системы (обычно это какие-либо скелетные пороки, дисплазии тазобедренных суставов или грыжи пищеводного отверстия диафрагмы).
Чаще всего омфалоцеле обнаруживается еще вовремя УЗИ, которое проводится во время гестации.
Проявления
Состояние у новорожденного с омфалоцеле после рождения зависит от степени выраженности эмбриональной грыжи, сопутствующих проблем гестации и состояния здоровья. Нередко роды при этой аномалии происходят преждевременно, и новорожденный появляется на свет с весом от 1,5 кг или меньше.
Признаки омфалоцеле заметны уже сразу после родоразрешения. Дефект визуализируется по средней линии пупочного кольца. Он выглядит, как мешкообразное выпячивание, в котором располагаются покрытые висцеральной брюшиной кишечные петли, желудок или другие органы.
Размеры омфалоцеле вариабельны. В 10-20% случаев возможен разрыв грыжи еще в утробе или после рождения малыша.
Пуповина также включена в состав грыжи. При осмотре мышц передней стенки живота отмечается их нормальное развитие.
Нередко это нарушение развития сочетается с другими дополнительными пороками. Это могут быть деформации позвоночника или других костных структур, отсутствие заднепроходного канала, ануса и др.
Данные сочетанные патологии влияют на рекомендации доктора относительно хирургической коррекции. Именно поэтому решение о том, что делать для устранения существующих аномалий, принимается только индивидуально после проведения детального обследования малыша.
Если омфалоцеле обнаруживается еще до родов, то родоразрешение проводится в перинатальном центре в условиях развернутой операционной. Метод ведения родов определяется размерами выявленной эмбриональной грыжи. Если она малая или средняя, то роды проводятся естественным путем. При больших размерах выполняется кесарево сечение, снижающее риски и для матери, и для малыша.
После появления ребенка с омфалоцеле на свет тактика лечения определяется клиническим случаем.
Если хирургическая коррекция не может проводиться сразу, то используются консервативные методики. Обычно подобная тактика избирается при больших грыжах или их комбинациях с другими пороками.

Эмбриональная грыжа может оперироваться не сразу.
Терапия направляется на создание уплотненной корки и рубца. Подобная тактика иногда способна трансформировать омфалоцеле в массивную грыжу, которая позднее подвергается устранению при помощи операции. Для терапии используют дубящие препараты. Их наносят 2-3 раза на протяжении дня на зафиксированную на пуповину грыжу.
Консервативная терапия при омфалоцеле назначается в крайне редких случаях, так как на ее фоне высок риск развития заражения крови, разрыва оболочек и спаек.
Хирургическая коррекция может проводиться на 1-2 день жизни малыша. Тактика операции определяется клиническим случаем. Иногда бывает достаточно одного вмешательства. Однако в некоторых случаях операции проводятся поэтапно, и для устранения дефекта их выполняется несколько. Примерно в 5-7 месяцев грыжа удаляется и проводится пластика передней стенки живота.
После операции малыша помещают в кувез, в котором создается оптимальный температурный режим. Ребенку назначается медикаментозная терапия, вводится зонд в желудок через нос или рот, выполняется искусственная вентиляция легких. После длительного лечения назначается курс реабилитации.
Понять, что это такое - омфалоцеле можно по видео, предоставленному в этой публикации. Это грыжевое образование состоит из петель кишечника и может содержать внутренние органы. Его лечение проводится хирургическим путем. Иногда для получения желаемого результата выполняется несколько поэтапных операций.
Видео

* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Жизнь измеряется не количеством вдохов, которые мы делаем, а моментами, от которых у нас перехватывает дыхание
Пороки развития передней брюшной стенки
Гастрошизис - порок развития, представляющий собой незаращение передней брюшной стенки в околопупочной области (но не затрагивающий пупочное кольцо), при котором происходит выпадение наружу петель кишечника.
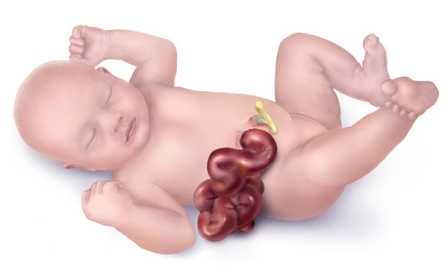
Омфалоцеле - порок развития передней брюшной стенки, при которой органы брюшной полости выходят за ее пределы в составе грыжевого мешка через грыжевые ворота расширенного пупочного кольца.
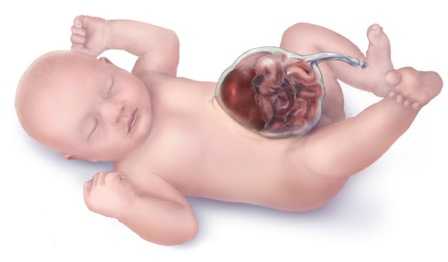
Гастрошизис и омфалоцеле - пороки развития, относящиеся к полностью корригируемым порокам при отсутствии сопутствующей патологии. в настоящий момент техника оперативного вмешательства позволяет полностью решить данную проблему максимально косметично, что позволяет этим детям вести обычный образ жизни.
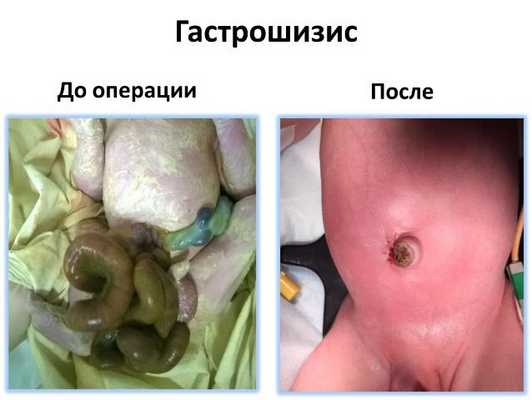
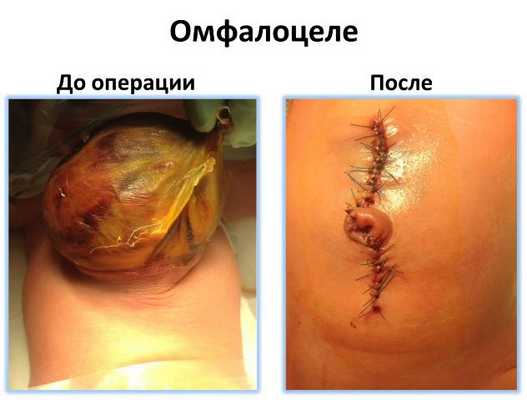
Если при ультразвуковом исследовании у плода заподозрили пороки развития передней брюшной стенки, обращайтесь к нам, присылайте результаты ультразвукового исследования. Врачи отделения обязательно ответят на Ваши вопросы.
Помимо медицинской помощи будущим родителям необходима поддержка со стороны людей, уже прошедших этот путь. Такую психологическую и дружескую поддержку Вы получите в группе «Гастрошизис и омфалоцеле - не приговор». Вы узнаете истории родителей и детей, которые имели данные пороки развития.
Читайте также:
- Урчание в животе
- Лапароскопия. Показания к лапароскопии. Показания к экстренной диагностической лапароскопии. Противопоказания к лапароскопии. Абсолютные и относительные противопоказания к лапароскопии.
- Вегетативная реакция человека. Невровегетативная чувствительность
- Строение пили, жгутиков бактерий и их участие в хемотаксисе
- Временное пломбирование баллоном без дренирования при отслойке сетчатки. Преимущества
