Рак мочевого пузыря - симптомы, лечение, причины, рекомендации
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Карцинома мочевого пузыря - что это такое и сколько проживёт человек? Карцинома является разновидностью рака мочевого пузыря. У мужчин рак злокачественная опухоль возникает чаще, чем у женщин. Преимущественно карцинома встречается в возрасте от 40 до 60 лет. Для лечения больных карциномой созданы все условия в Юсуповской больнице:
- Палаты любого типа и степени комфортности;
- Диагностическая аппаратура ведущих фирм США и западноевропейских стран;
- Высокая квалификация врачей;
- Профессионализм и внимательное отношение персонала к пожеланиям пациентов;
- Диетическое питание, которое по качеству не отличается от домашней кухни.
Пациенты Юсуповской больницы имеют возможность проходить сложные диагностические и лечебные процедуры в клиниках-партнёрах и на кафедрах медицинских институтов. Благодаря программам исследований, которые проводятся на базе Юсуповской больницы, пациенты могут получать лекарственные препараты, которые отсутствуют в других онкологических клиниках.
Прогноз пятилетней выживаемости улучшается при ранней диагностике заболевания. К неблагоприятным факторам прогноза инвазивных карцином относят множественность поражения, размеры опухоли более трёх сантиметров, наличие фоновых изменений в виде карциномы ин ситу мочевого пузыря, что повышает риск развития рецидива. Урогенитальный рак мочевого пузыря характеризуется инфильтративным ростом уже на стадии выявления заболевания. В таком случае прогноз особенно неблагоприятный.

Причины
Карцинома мочевого пузыря возникает под воздействием следующих повреждающих факторов:
- Канцерогенов (никотина, бензола или анилиновых красителей);
- Отягощённой наследственностью;
- Онкогенными вирусами.
У женщин происходит инфицирование мочевого пузыря вследствие короткой уретры, вследствие чего развивается урогенитальная карцинома мочевого пузыря.
Стадии и виды
Различают 4 стадии карциномы мочевого пузыря. О нулевой стадии онкологи говорят в том случае, когда в мочевом пузыре обнаруживаются раковые клетки, которые не фиксировались в слизистой оболочке органа. На первой стадии опухоль проникает в глубину слоёв стенки органа, но не затрагивает мышечный слой. При второй стадии новообразование поражает мышечный слой, но не прорастает в него. Третья стадия заболевания характеризуется прорастанием стенки мочевого пузыря. На четвёртой стадии карциномы опухоль прорастает все слои стенки мочевого пузыря, распространяется в окружающую орган жировую клетчатку, метастазирует в лимфатические узлы и внутренние органы.
Различают 3 степени карциномы мочевого пузыря:
- Уротелиальная карцинома мочевого пузыря g1 (прогноз оптимистичный) характеризируется тем, что клетки опухоли почти ничем не отличаются от здоровых. клеток, и именно поэтому она является уротелиальной карциномой мочевого пузыря. Опухоль низкой степени злокачественности. Она обладает небольшим уровнем роста и не имеет тенденции к распространению;
- Инвазивная уротелиальная карцинома мочевого пузыря g2 - клетки опухоли отличаются от здоровых, опухоль быстро растёт и распространяется по организму;
- Уротелиальная карцинома мочевого пузыря g3 является наиболее опасным видом злокачественной опухоли, быстро прогрессирует и даёт метастазы.
Папиллярная уротелиальная карцинома мочевого пузыря образуется из доброкачественных опухолей с высоким потенциалом малигнизации. Плоскоклеточная метаплазия часто встречается в карциномах высокой степени анаплазии. При веретеноклеточном варианте онкологи нередко выявляют регионарные и отдаленные метастазы. В случае превалирования лимфоэпителиомоподобного варианта прогноз относительно благоприятен. Такие варианты уротелиальной карциномы, как микропапиллярная, саркомоподобная, с железистой дифференцировкой, имеют худший прогноз.
Переходно-клеточная карцинома - наиболее часто встречающийся вид рака мочевого пузыря. Опухоль развивается из клеток переходного эпителия. Агрессивным клиническим течением отличаются мелкоклеточная, перстневидноклеточная, плоскоклеточная карциномы. Инвазивная уротелиальная карцинома мочевого пузыря буквально прорастает стенку органа.
Оценку степени распространённости опухоли онкологи Юсуповской больницы проводят в соответствии с классификацией по системе TNM. Чаще всего предварительную клиническую стадию устанавливают по данным цистоскопии, ультразвукового и гистологического исследования биопсийного материала.
При неинвазивных поражениях слизистой мочевого пузыря базальный слой уротелия сохраняет ровный чёткий контур. Под ним находится непрерывная базальная мембрана. В участках инвазии контур утрачивается. В области последней отмечаются явления фиброза и воспалительная инфильтрация.
Злокачественная опухоль, инфильтрирующая строму «широким фронтом», менее агрессивна, чем та, которая имеет «щупальцеобразный» рост. Выделяют и другие других формы инвазивного роста злокачественного новообразования:
- Микропапиллярный;
- Микрокистозный;
- Гнёздный.
Уротелиальная карцинома мочевого пузыря принципиально отличается от прогрессирующих поверхностных карцином по своим молекулярно-патогенетическим механизмам развития.
Симптомы и диагностика
Длительное время карцинома мочевого пузыря протекает бессимптомно. Типичными признаками рака мочевого пузыря являются появление крови в моче и боль при мочеиспускании. Если опухоль препятствует прохождению мочи из почек в мочевой пузырь, развивается дисфункция почек. Она выражается болью в поясничной области. Если новообразование блокирует уретру, процесс мочеиспускания становится весьма затруднительным.
Гематурия (появление крови в моче) бывает первой жалобой у 90% пациентов. Гематурия характеризуется наличием эритроцитов в моче. Микрогематурию обнаруживают только при проведении микроскопического исследования. Макрогематурию можно увидеть, поскольку моча приобретает красный или ржавый цвет.
Учащённое, болезненное мочеиспускание, затруднённое начало, неприятные ощущения после мочеиспускания встречаются у 25% пациентов. Отёк наружных половых органов, ног возникает при сдавливании вен лимфатических сосудов. Боль в тазу и животе наблюдается при запущенной опухоли.
Симптомы карциномы мочевого пузыря неспецифичные и встречаются при других болезнях мочевыводящих путей. Только опытный специалист определит настоящую причину присутствия крови в моче и назначит адекватное лечение. Юсуповская больница оснащена современной аппаратурой для проведения качественной диагностики. Чем раньше обнаружена болезнь, тем эффективнее будет лечение карциномы мочевого пузыря и тем лучше прогноз.
При подозрении на карциному мочевого пузыря онкологи проводят комплексное обследование пациента с помощью следующих методов:
- Цитологического исследования мочи;
- Компьютерной томографии брюшной полости;
- Ультразвукового исследования.
Для оценки распространения заболевания проводят дополнительные диагностические процедуры: остеосцинтиграфию, рентгенологическое исследование органов грудной клетки. В Юсуповской больнице существует возможность проведения всех диагностических исследований для достоверного выявления патологии мочевого пузыря с помощью новейшей аппаратуры с высокой разрешающей способностью.
Лечение
Онкологи Юсуповской больницы проводят комплексное лечение карциномы мочевого пузыря. Оно включает хирургические, медикаментозные и лучевые методы. Лечебную тактику определяют на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Основным оперативным вмешательством является трансуретральная резекция мочевого пузыря. Его выполняют на ранней стадии заболевания. В последующем проводят иммунотерапию или лучевое лечение.
Если опухоль прорастает в большую часть стенки мочевого пузыря, хирурги выполняют радикальную цистэктомию (удаление мочевого пузыря) с последующей пластикой (формированием искусственного мочевого пузыря из толстой или тонкой кишки). Пластическая операция позволяет восстановить мочеиспускание естественным путем. Лучевое и химиотерапевтическое лечение используют дополнительно к оперативному вмешательству для предотвращения возврата заболевания.
Внутрипузырная химиотерапия снижает риск возникновения местных рецидивов. Химиотерапевты назначают пациентам цитостатические препараты до и после оперативного вмешательства, что увеличивает безрецидивный период и является наиболее эффективным методом лечения распространённой карциномы мочевого пузыря. Стандартный индукционный курс БЦЖ состоит из 6 еженедельных инстилляций. У 40-60 % больных возникает необходимость в проведении повторного курса
Лучевая терапия помогает уменьшить размеры опухоли. Это облегчает оперативное вмешательство. Облучение опухоли выполняют при кровотечении. Радиотерапия заметно снижает боль при метастазах в костях.
По окончании лечения пациенты находятся под наблюдением онколога Юсуповской больницы. Это позволяет своевременного выявить возможный рецидив заболевания. После осмотра пациента онколог назначает общий анализ и цитологическое исследование мочи, анализ крови. При наличии показаний выполняет цистоскопию и применяет рентгенологические методы диагностики.
Профилактика
Профилактика рака мочевого пузыря включает:
- Устранение профессиональных вредностей;
- Защиту от промышленных канцерогенов (ношение защитной одежды, исключение непосредственного контакта с химикатами);
- Радикальное лечение всех доброкачественных папиллом мочевого пузыря;
- Адекватная терапия цистита;
- Отказ от курения;
- Употребление достаточного количества жидкости;
Получить ответы на вопросы, касающиеся диагностики и лечения карциномы мочевого пузыря, уточнить стоимость операции вы можете по телефону. Контакт центр Юсуповской больницы работает круглосуточно 7 дней в неделю.
Рак уретры - симптомы и лечение
Что такое рак уретры? Причины возникновения, диагностику и методы лечения разберем в статье доктора Елкина Антона Вадимовича, онколога со стажем в 9 лет.
Над статьей доктора Елкина Антона Вадимовича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Рак уретры — это злокачественная опухоль, которая локализуется в мочеиспускательном канале. Это довольно редкая патология, которая составляет менее 1 % от всех злокачественных новообразований [1] . Частота встречаемости — четыре случая на 1 млн человек в год [2] . У женщин встречается в пять раз чаще, чем у мужчин [3] . Выживаемость составляет 83 % при поверхностной локализации и 36 % — при прорастании в мышечный слой и окружающие ткани [4] .
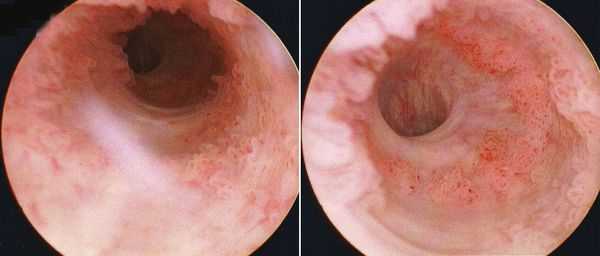
В абсолютном большинстве случаев встречается переходный тип и плоскоклеточный рак, и лишь менее, чем в 5 % случаев — аденокарцинома (непереходноклеточный рак) [5] . Гистологический тип опухоли определяет тактику медикаментозной противоопухолевой терапии. Непереходноклеточный рак является предвестником неблагоприятного прогноза, так как плохо отвечает на химио- и лучевую терапию.
Чаще всего (около 60 % случаев) первичный очаг локализуется в бульбо-мембранозном отделе (в том месте, где уретра проходит через мочеполовую диафрагму таза — от простаты к луковице полового члена), у 30 % пациентов — в пенильном отделе (отдел уретры, проходящий внутри полового члена), у 10 % в простатическом отделе уретры [6] .
Причины развития рака уретры досконально неизвестны. Однако имеются факторы риска, при наличии которых увеличивается вероятность возникновения опухоли. К ним относятся:
- хронические уретриты, которые могут быть вызваны инфекциями, передающимися половым путем (ВПЧ, хламидиоз, микоплазмоз, венерические заболевания), кишечной палочкой, грибковыми и вирусными инфекциями [4] ;
- хроническая травматизация уретры — такие состояния возникают при частой катетеризации мочевого пузыря или при мочекаменной болезни, когда происходит постоянное выделение с мочой кристаллов солей, которые травмируют слизистую мочеиспускательного канала;
- наличие в анамнезе рака мочевого пузыря или простаты;
- наличие дивертикулов (выпячивания стенки) мочевого пузыря;
- курение табака;
- наличие предраковых заболеваний, например, лейкоплакии (локального патологического изменения слизистой, или плоскоклеточная метаплазия уротелия), полипы уретры;
- профессиональная деятельность, связанная с воздействием на организм химических веществ, обладающих канцерогенным эффектом (например, ароматических аминов) [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рака уретры
Симптомы рака уретры неспецифичны и могут присутствовать при других заболеваниях мочевыделительной системы. Также имеются особенности в зависимости от пола больного.
У мужчин могут быть следующие признаки [7] :
- затруднение мочеиспускания, вплоть до полной задержки мочи. Этот симптом обусловлен тем, что опухоль перекрывает просвет уретры. В результате сначала пациенты отмечают ослабление струи мочи и необходимость прикладывания усилий для полного опорожнения мочевого пузыря. При увеличении размера новообразования моча может выделяться капельно, а при полном перекрытие просвета самостоятельно произвести мочеиспускание невозможно.
- выделение гноя из уретры и/или кровотечение;
- гематурия — примеси крови в моче;
- пальпируемые новообразования в области уретры;
- боли в мочеиспускательном канале, которые могут иррадиировать в промежность и пах;
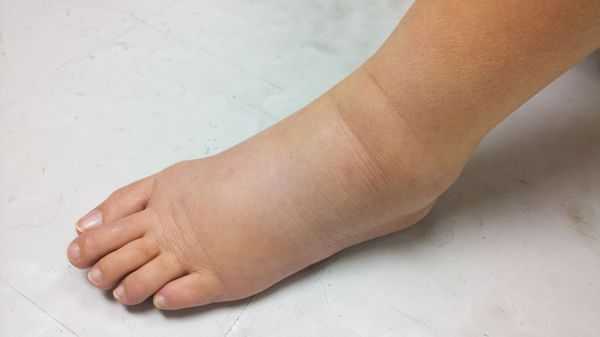
- увеличение паховых узлов, размеров мошонки и полового члена. Это связано с нарушением лимфооттока и развитием отёка;
- образование периуретральных абсцессов и свищей;
- приапизм — возникновение длительный болезненных эрекций, которые не связаны с сексуальным возбуждением;
- при меланоме уретры на головке полового члена могут обнаруживаться пигментные пятна.
У женщин могут наблюдаться следующие симптомы:
- рези, жжение и боли в уретре, которые усиливаются при мочеиспускании;
- гематурия;
- боли при половом акте;
- контактные и спонтанные кровотечения из уретры;
- недержание мочи;
- если опухоль переходит на стенки влагалища, могут развиваться вагинальные кровотечения и свищи;
- при переходе рака на вульву могут появится язвы;
- при распространении рака на стенку мочевого пузыря характерно развитие макрогематурии (выраженной степени гематурии), при которой моча приобретает красный цвет;
- если опухоль локализуется в области наружного отверстия уретры, ее легко обнаружить визуально и пальпаторно, в том числе при проведении гинекологического осмотра;
- при поражении паховых и тазовых лимфатических узлов может развиться нарушение лимфооттока с образованием лимфостаза, отёка и лимфедемы нижней половины тела.
Патогенез рака уретры
Развитие рака уретры — это многоступенчатый процесс, который может занимать несколько лет. Как правило, ему предшествуют другие патологические образования. Чаще всего это наличие хронической инфекции, под влиянием которой возникает дисплазия эпителия мочеиспускательного канала — клетки приобретают признаки атипизма. По мере прогрессирования процесса клетки становятся злокачественными и получают возможность бесконтрольно делиться. Опухоль начинает увеличиваться в размерах, инфильтрируя ближайшие органы и ткани.
Ещё одним свойством злокачественных клеток является способность к миграции — клетка отщепляется от первичного очага и с током лимфы доставляется в регионарные лимфоузлы. В них на некоторое время процесс сдерживается, но опухоль прорывает иммунный барьер и распространяется дальше. Гематогенный путь метастазирования (распространение по кровеносным сосудам) при раке уретры встречается редко [8] .
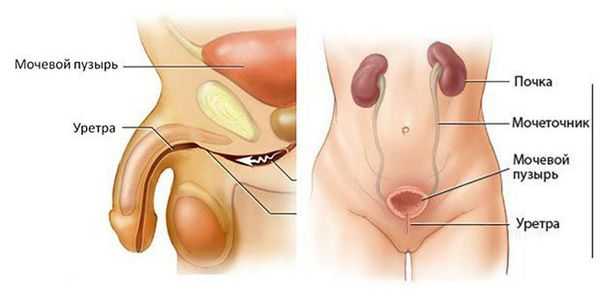
Классификация и стадии развития рака уретры
По происхождению выделяют первичный и вторичный рак уретры. Первичные опухоли возникают из эпителия мочеиспускательного канала. Вторичный рак является результатом распространения опухолей мочевого пузыря, предстательной железы или рака вульвы.
Гистологический вариант рака уретры обусловлен тем, в каком отделе органа развилась опухоль. Дистальный отдел уретры покрыт плоским эпителием, поэтому здесь развивается плоскоклеточный рак. Проксимальный отдел выстлан переходно-клеточным эпителием, соответственно в этой части образуется переходно-клеточный рак. Крайне редко в уретре образуются аденокарциномы, которые произрастают у мужчин из ткани предстательной железы, а у женщин из парауретральных желез. Ещё реже отмечается образование сарком и меланом. У мужчин меланома уретры чаще всего возникает в ладьевидной ямке.
Что касается макроскопической характеристики, выделяют следующие формы рака уретры [9] :
- экзофитная форма (основная масса опухоли растет внутрь просвета полого органа);
- полиповидная;
- язвенная;
- инфильтративная.
По степени дифференцировки (злокачественности) выделяют:
- высокодифференцированные опухоли;
- умеренно дифференцированные;
- низкодифференцированные;
- недифференцированные.
Чем менее дифференцировано новообразование, тем более неблагоприятен прогноз его течения. Иными словами, недифференцированные опухоли самые агрессивные. Они быстро распространяются в окружающие ткани и рано дают метастазы.
Стадия рака уретры определяется согласно классификации TNM, которая учитывает распространение первичного очага и наличие регионарных и отдаленных метастазов, где Т — это особенности распространения опухоли, N — поражение лимфатических узлов, а М — наличие отдаленных метастазов [7] :
- Т1 — рак не выходит за пределы эпителиального слоя уретры;
- Т2 — опухоль выходит за пределы стенки мочеиспускательного канала и затрагивает периуретральные мышцы и губчатое тело;
- Т3 — рак прорастает в пещеристое тело полового члена или клитора, в процесс вовлекается предстательная железа и шейка мочевого пузыря;
- Т4 — опухоль прорастает в смежные органы;
- N0 — нет поражения лимфатических узлов;
- N2 — имеется поражение 1 лимфатического узла;
- N3 — поражены 2 и более регионарных лимфатических узла;
- М0 — нет отдаленных метастазов;
- М1 — есть отдаленные метастазы.
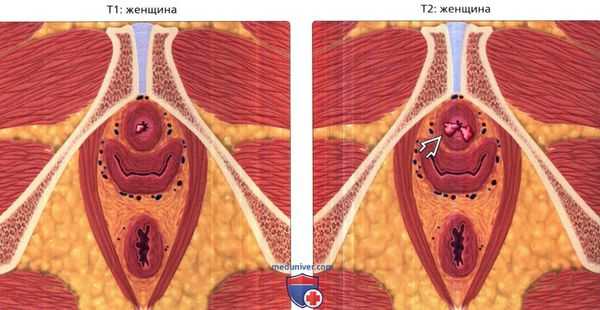
Осложнения рака уретры
Осложнения рака уретры, как правило, развиваются на распространённых стадиях (опухоль даёт метастазы), когда в процесс вовлекаются смежные и отдалённые органы.
Наиболее частое осложнение — это кровотечение из опухоли, которое приводит к развитию анемии. Микрогематурия (обнаруживается лабораторно) характерна для язвенной формы рака уретры. Макрогематурия, когда примеси крови в моче видны невооруженным глазом, отмечается при распаде опухоли или её прорастании в кровеносные сосуды.
Помимо этого, возможно развитие следующих осложнений:
Диагностика рака уретры
Для диагностики рака уретры проводят следующие процедуры [7] :
- Изучение анамнеза и жалоб пациента. Доктор обращает внимание на наличие патологических симптомов (кровь в моче, патологические выделения из уретры), а также на перенесенные ранее заболевания (ИППП, инфекции мочевыделительной системы).
- Медицинский осмотр. Проводится осмотр наружной части уретры и пальпация мочеиспускательного канала на всем его протяжении. У женщин эта процедура сопутствует вагинальному исследованию, у мужчин уретру пальпируют по нижнему краю пениса, а скрытую часть через прямую кишку. В норме мочеиспускательный канал мягкий, без каких-либо утолщений или уплотнений.
- Уретроскопия — осмотр мочеиспускательного канала на всем его протяжении с помощью эндоскопического оборудования. При этом можно визуализировать опухоль, определить ее локализацию, размеры, тип роста и другие морфологические особенности. Дифференцировать злокачественную опухоль от доброкачественной можно по следующим признакам: рак имеет более высокую плотность, склонен к кровоточивости при контакте, инфильтрирует подлежащие ткани.
- Уретрография — рентгенологическое исследование мочеиспускательного канала после его заполнения контрастным веществом. Помогает определить стриктуры (сужения) мочевого пузыря, опухоли и наличие инородных тел в уретре. Применяется при невозможности уретроскопии или её недостаточной информативности.
- Магнитно-резонансная томография. Выполняется с контрастным усилением, или без него. Позволяет визуализировать мельчайшие новообразования вплоть до нескольких миллиметров.
- Вспомогательным методом обнаружения рака уретры является цитологическое исследование мазков-отпечатков, взятых из мочеиспускательного канала. Их исследуют на предмет обнаружения атипичных клеток.
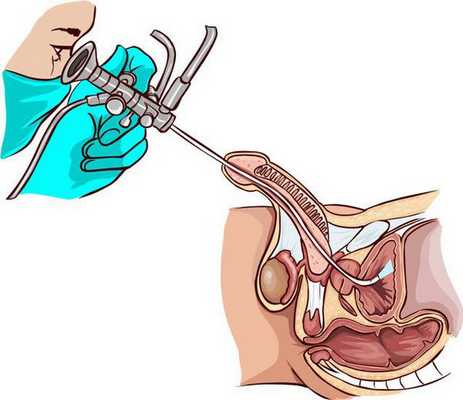
Главным методом диагностики является морфологическое исследование, которое позволяет подтвердить диагноз и определить вариант опухоли. Для этого проводят пункционную биопсию через уретроскоп. В некоторых случаях материал получают при трансуретральной резекции опухоли.
После постановки диагноза выполняют исследования, направленные на определение стадии развития заболевания. В частности определяют, распространилась ли опухоль на соседние ткани и структуры. С этой целью проводят цистоскопию (эндоскопическое исследование мочевого пузыря) и кавернозографию (рентгеноконтрастное исследование сосудов полового члена в состоянии эрекции). Если есть свищи, обязательно проводится фистулография.
Для выявления метастазов проводят лимфангиоаденографию, УЗИ лимфатических узлов и внутренних органов, КТ и/или МРТ. При подозрении на вовлечение в процесс костной системы назначается сцинтиграфия.
Лечение рака уретры
Так как рак мочеиспускательного канала встречается очень редко, для болезни не разработана стандартная тактика лечения. Большинство исследователей этой проблемы располагают лишь единичными случаями наблюдения.
Тем не менее можно с уверенностью утверждать, что большей эффективностью обладает комбинированное лечение, при котором применяется неоадъювантная химио- или лучевая терапия с хирургическим удалением опухоли.
Операции
Оптимальные объемы хирургического вмешательства остаются дискутабельными. Одни авторы считают, что при инвазивных опухолях необходимо проведение цистуретерэктомии (удаления мочевого пузыря, уретры и части окружающих тканей, например, влагалища или мошонки). Другие считают, что к этому вопросу следует подходить дифференцированно, и в некоторых случаях возможно проведение органосохраняющих вмешательств.
Открытым остается вопрос о необходимости удаления регионарных лимфатических узлов. Считается, что если регионарные лимфоузлы не увеличены в размерах, вероятность наличия в них микрометастазов низка, поэтому их превентивное удаление не требуется. Но бывает, что в при такой картине только консервативных методов лечения недостаточно, поэтому ряд исследователей считают, что лимфодиссекция обязательна во всех случаях.
Объём операции и техника её проведения зависят от стадии заболевания и пола пациента.
При неинвазивных формах рака мочеиспускательного канала могут применяться следующие техники [10] :
- Трансуретральная резекция — опухоль удаляется с помощью эндоскопа. Применяется при неинвазивном раке без обширного распространения.
- Трансуретральная фульгурация — опухоль прижигается переменным током высокой частоты. Используется для устранения новообразований, локализованных в верхних слоях слизистой оболочки.
- Лазерная хирургия — деструкция опухоли с помощью лазерного излучения.
- Если рак располагается в области наружного отверстия мочеиспускательного канала, может быть проведена циркулярная резекция уретры в пределах здоровых тканей.
При распространенных вариантах опухоли, когда имеется её прорастание в подлежащие ткани, требуется проведение расширенных вмешательств. Техника операции и объём удаляемых тканей зависит от пола пациента.
У женщин, если опухоль поразила большую часть уретры, удаляют весь мочеиспускательный канал, шейку мочевого пузыря, переднюю стенку влагалища и вульву. Для отведения мочи накладывают эпицистостому — выводят искусственное отверстие от мочевого пузыря на кожу передней брюшной стенки. Если требуется удаление всего мочевого пузыря, то производят выведение мочеточников на кожу или в прямую кишку.
У мужчин возможны следующие варианты проведения операции [11] :
- Открытая резекция уретры в пределах здоровых тканей. Производится при прорастании опухоли в губчатую часть мочеиспускательного канала.
- Частичная ампутация полового члена — показана при прорастании опухоли в кавернозные тела пениса.
- Полная ампутация полового члена выполняется при локализации рака в задней части уретры. В этом случае операция может быть расширена удалением мочевого пузыря. Для обеспечения оттока мочи производят наложение мочеточниковых свищей.
Лучевая терапия
При раке уретры может использоваться 2 вида лучевой терапии — дистанционная и внутритканевая (брахитерапия) [11] .
При дистанционной лучевой терапии ионизирующее излучение генерируется в специальных аппаратах — линейных ускорителях и направляется на облучаемую зону.
При брахитерапии в пораженную ткань вводится катетер, с помощью которого радиоизотопы доставляются непосредственно к опухоли. Это позволяет прицельно облучать злокачественную опухоль, минимально воздействуя на окружающие структуры. Этот способ даёт меньше осложнений и легче переносится пациентами, но его применение во многом зависит от особенностей опухоли.
Как правило, лучевая терапия применяется в комбинации с хирургическим вмешательством, но может использоваться и как самостоятельный метод лечения при обширных опухолях или категорическим отказом пациента от калечащей операции.
Химиотерапия
В настоящее время имеются различные стандартные схемы проведения химиотерапии. В большинстве случаев придерживаются следующей тактики:
- при переходноклеточном раке назначают схемы, содержащие метотрексат, винбластин, доксорубицин или цисплатин;
- при плоскоклеточном раке используется фторурацил, лейковорин, цисплатин;
- при аденокарциноме используется цисплатин и 5-фторурацил;
- при меланомах химиотерапия малоэффективна, поэтому ведутся исследования в применении таргетных препаратов.
Прогноз. Профилактика
Несмотря на агрессивные методы лечения, пятилетняя выживаемость при раке уретры колеблется в пределах 35-47 %. Это связано с поздним выявлением заболевания, его редкостью и невозможностью проведения полномасштабных клинических исследований эффективности методов лечения. Улучшают прогноз неинвазивность опухоли, радикальное лечение, молодой возраст, малый размер первичного очага и отсутствие регионарных метастазов [10] .
В рамках профилактики рака уретры предлагаются следующие мероприятия:
- Своевременное лечение заболеваний мочеполовой системы — воспалительные процессы, инфекции, передающиеся половым путем, мочекаменная болезнь.
- Незамедлительное обращение к урологам при возникновении патологических признаков.
- Регулярное прохождение профосмотров лицами, чья работа связана с профессиональными вредностями (контакт с химическими веществами на красильных, резиновых, каучуковых, нефтяных, алюминиевых и текстильных производствах) .
Кроме того, в рамках профилактики рака уретры актуальны рекомендации по ведению здорового образа жизни и отказа от вредных привычек.
Рак мочевого пузыря
Рак мочевого пузыря - это злокачественная опухоль слизистой оболочки или стенки мочевого пузыря. Проявлениями патологии служат гематурия, дизурия, боли над лобком. Диагностика требует проведения цитологического исследования мочи, ТУР-биопсии, цистографии, УЗИ мочевого пузыря, томографии. Программа лечения заболевания может включать хирургический подход (ТУР мочевого пузыря, цистэктомию, лазерную en-bloc резекцию) или консервативную тактику (системную химиотерапию, лучевую терапию). С целью профилактики рецидивов используется внутрипузырная химиотерапия и БЦЖ-терапия.
МКБ-10


Общие сведения
Рак мочевого пузыря встречается в 70% случаев всех новообразований мочевыводящих органов, с которыми сталкиваются специалисты в сфере клинической онкоурологии. В структуре общей онкопатологии доля неоплазий данного органа составляет 2-4%. Среди злокачественных опухолей различных локализаций по частоте развития рак мочевого пузыря занимает 11-е место у женщин и 5-е у мужчин. Патология чаще встречается у жителей индустриально развитых стран; возраст заболевших преимущественно старше 65-70 лет.
Общепризнанной гипотезы в отношении этиологии рака мочевого пузыря не существует. Однако известны отдельные факторы риска, которые в значительной степени способствуют развитию злокачественной опухоли:
- Редкое мочеиспускание. Ряд исследований указывает на повышенную вероятность возникновения неоплазии при длительном стазе мочи в мочевом пузыре. Различные метаболиты, содержащиеся в моче в высоких концентрациях, обладают опухолегенным действием и вызывают злокачественную трансформацию уротелия.
- Заболевания мочеполовой сферы. Длительной задержке мочи в мочевом пузыре может способствовать различная урогенитальная патология: простатит, аденома и рак простаты, дивертикулы мочевого пузыря, уролитиаз, хронический цистит, стриктуры уретры и др.
- Инфекции. Вопрос о роли папилломавирусной инфекции в этиологии новообразования остается дискуссионным. Паразитарная инфекция - мочеполовой шистосомоз в значительной мере способствует канцерогенезу.
- Профвредности. Доказана корреляция между частотой случаев рака мочевого пузыря и профессиональными вредностями, в частности, длительным контактом с ароматическими аминами, фенолами, фталатами, противоопухолевыми препаратами. В группе находятся риска водители, маляры, дизайнеры, художники, работники кожевенной, текстильной, химической, лакокрасочной, нефтеперерабатывающей промышленности, медработники.
- Прочие канцерогены. Высоким канцерогенным потенциалом обладает курение табака: курильщики страдают от оухолей мочевого пузыря в 2-3 раза чаще, чем некурящие. Неблагоприятное воздействие на уротелий оказывает употребление хлорированной питьевой воды, увеличивающее вероятность возникновения новообразований в 1,6-1,8 раз.
- Наследственность. В некоторых случаях неоплазия может быть детерминирована генетически и связана с семейной предрасположенностью.
Классификация
Рак мочевого пузыря различается по гистологическому типу, степени дифференцировки клеток, характеру роста, склонности к метастазированию. Учет этих характеристик чрезвычайно важен при планировании лечебной тактики. По морфологическим признакам наиболее часто встречаются переходно-клеточные (80-90%) и плоскоклеточные опухоли (3%), аденокарцинома (3%), папиллома (1%), саркома (3%). По степени анаплазии клеточных элементов различают низко-, умеренно- и высокодифференцированные неоплазии.
Практическое значение имеет степень вовлеченности в опухолевый процесс различных слоев стенки органа, в связи с чем говорят о поверхностном раке низкой стадии или высокостадийном инвазивном раке. Новообразование может иметь папиллярный, инфильтративный, плоский, узелковый, внутриэпителиальный, смешанный характер роста. Согласно международной системе ТNМ различают следующие стадии неоплазии:
- Та - неинвазивная папиллярная карцинома
- Tis - плоская карцинома in situ
- Т1 - опухолевая инвазия затрагивает субэпителиальную ткань
- Т2 - рак распространяется на мышечный слой (Т2а - поверхностный, Т2b - глубокий)
- Т3 - в процесс вовлекается паравезикальная клетчатка
- Т4 - инвазия затрагивает прилежащие органы (влагалище, матку, предстательную железу, брюшную стенку)
- N1-3 - выявляется метастазирование в одном (N1) или многих (N2) регионарных лимфоузлах либо в общих подвздошных лимфатических узлах (N3).
- М1 - обнаруживается метастазирование в отдаленные органы
Симптомы
Ранним проявлением рака мочевого пузыря служит выделение крови с мочой - микрогематурия или макрогематурия. Незначительная гематурия приводит к окрашиванию мочи в розоватый цвет, может быть эпизодической и не повторяться длительное время. В других случаях сразу же развивается тотальная гематурия: при этом моча становится кровавого цвета, могут выделяться сгустки крови. Длительная или массивная гематурия иногда вызывает развитие тампонады мочевого пузыря и острой задержки мочи, происходит прогрессирующее снижение гемоглобина и анемизация пациента.
По мере разрастания опухоли больных начинают беспокоить дизурические симптомы и боли. Мочеиспускание, как правило, становится болезненным и учащенным, с императивными позывами, иногда - затрудненным. Отмечаются боли в области лона, в паху, в крестце. Вначале болевые ощущения возникают только на фоне наполненного мочевого пузыря, затем, при прорастании мышечной стенки и прилежащих органов, становятся постоянными.
Многие симптомы рака мочевого пузыря не являются специфичными и могут встречаться при других урологических заболеваниях: цистите, простатите, мочекаменной болезни, туберкулезе, аденоме простаты, склерозе шейки мочевого пузыря и т. д. Поэтому зачастую пациенты на ранних стадиях длительно и неэффективно лечатся консервативно. В свою очередь, это затягивает своевременную диагностику и начало лечения, ухудшая прогноз.
Осложнения
Сдавление устья мочеточника вызывает нарушение оттока мочи из соответствующей почки. Развивается гидронефроз, острый болевой приступ по типу почечной колики. При сдавливании обоих устьев нарастает почечная недостаточность, которая может закончиться уремией. Некоторые виды рака с инфильтрирующим ростом склонны к распаду и изъязвлению пузырной стенки. На этом фоне легко возникают мочевые инфекции (цистит, пиелонефрит), моча приобретает гнойный характер и зловонный запах. Прорастание неоплазии в прямую кишку или во влагалище приводит к образованию пузырно-прямокишечных и пузырно-влагалищных свищей, сопровождающихся соответствующей симптоматикой.
Диагностика
Для выявления рака и определения стадии онкопроцесса требуется проведение комплексного клинико-лабораторного и инструментального обследования. Стандарт лабораторной диагностики включает проведение общего анализа мочи для определения гематурии, цитологического исследования осадка для обнаружения атипичных клеток, бактериологического посева мочи для исключения инфекции, теста на специфический антиген ВТА. Исследование крови обычно подтверждает анемию различной степени, указывающую на кровотечение.
- УЗИ мочевого пузыря. Выявляет опухолевые образования диаметром более 0,5 см, расположенные преимущественно в области боковых пузырных стенок. Для обнаружения неоплазии в зоне шейки наиболее информативно трансректальное сканирование. Иногда используется трансуретральная эндолюминальная эхография, проводимая с помощью датчика, введенного в полость мочевого пузыря.
- Томографическая диагностика. Наиболее ценные и информативные методы - КТ и МРТ мочевого пузыря. Позволяют оценить глубину распространения опухолевого процесса, выявить опухоли незначительных размеров, которые не доступны эхографической визуализации.
- Эндоскопия мочевого пузыря. Обязательным визуализирующим методом диагностики служит цистоскопия, при которой производится уточнение локализации, размеров, внешнего вида опухоли, состояния устьев мочеточников. Эндоскопическое исследование может дополняться биопсией, позволяющей провести морфологическую верификацию новообразования.
- Рентгенодиагностика. Из методов лучевой диагностики при раке мочевого пузыря проводится цистография, выявляющие дефект наполнения и деформацию контуров пузырной стенки и позволяющие судить о характере роста опухоли. Тазовую венографию и лимфангиоаденографию проводят для выявления вовлеченности тазовых вен и лимфатического аппарата.
Для выявления местных и отдаленных метастазов рака мочевого пузыря прибегают к проведению УЗИ органов брюшной полости, рентгенографии грудной клетки, УЗИ малого таза, сцинтиграфии костей скелета.

Лечение рака мочевого пузыря
Радикальное лечение может быть выполнено только хирургическими способами. При этом способ и вид операции коррелирует со стадией онкопроцесса. Виды оперативных вмешательств при раке мочевого пузыря:
- ТУР мочевого пузыря. При мышечно неинвазивном раке выполняется эндоскопическая операция - трансуретральная резекция стенки мочевого пузыря с опухолью. В ходе ТУР опухоль удаляется с помощью резектоскопа через мочеиспускательный канал.
- Лазерная en-bloc резекция. Наиболее современный метод - лазерная тулиевая en-bloc резекция. Данный метод позволяет убрать опухоль единым блоком вместе с мышечным слоем, что очень важно при гистологическом исследовании для оценки степени инвазии.
- Цистэктомия. К резекции мочевого пузыря (открытой, лапароскопической, робот-ассистированной) в последние годы прибегают все реже ввиду высокого процента рецидивов, осложнений и низкой выживаемости. В большинстве случаев при инвазивном раке мочевого пузыря показана радикальная цистэктомия. При проведении данной операции мочевой пузырь удаляют единым блоком с предстательной железой и семенными пузырьками у мужчин; придатками и маткой у женщин. Одновременно производится удаление части или всей уретры, тазовых лимфоузлов.
Для замещения удаленного органа используются следующие способы:
- имплантация мочеточников в кожу - уретерокутанеостомия
- отведение мочи в сигмовидную кишку - способ деривации мочи по Брикеру
- формирование кишечного резервуара по Штудеру (ортотопического мочевого пузыря) из тканей тонкой кишки, желудка, толстой кишки. Радикальная цистэктомия с кишечной пластикой является оптимальной, поскольку позволяет сохранить возможность удержания мочи и мочеиспускания.
Хирургическое лечение может дополняться дистанционной или контактной лучевой терапией, системной или внутрипузырной иммунотерапией.
Прогноз и профилактика
При неинвазивном раке показатель 5-летней выживаемости составляет около 85%. Гораздо менее благоприятен прогноз для инвазивно растущих и рецидивирующих опухолей, а также рака мочевого пузыря, дающего отдаленные метастазы. Снизить вероятность развития опухоли поможет отказ от курения, исключение профессиональных вредностей, употребление очищенной питьевой воды, ликвидация уростаза. Необходимо проведение профилактического УЗИ, исследования мочи, своевременного обследования и лечения у врача-уролога при симптомах дисфункции мочевых путей.
Доброкачественные опухоли мочевого пузыря ( Доброкачественные новообразования мочевого пузыря )
Доброкачественные опухоли мочевого пузыря - это группа эпителиальных и неэпителиальных новообразований, исходящих из различных слоев стенки мочевого пузыря и растущих внутрь его полости. Неоплазии могут проявляться гематурией различной интенсивности, учащенным мочеиспусканием и ложными позывами, болезненностью. Диагностика требует проведения УЗИ, цистоскопии с биопсией, нисходящей цистографии. Лечение при доброкачественных опухолях хирургическое - трансуретральное удаление новообразований, резекция мочевого пузыря.
Группа доброкачественных опухолей мочевого пузыря включают в себя эпителиальные (полипы, папилломы) и неэпителиальные (фибромы, лейомиомы, рабдомиомы, гемангиомы, невриномы, фибромиксомы) новообразования. Новообразования мочевого пузыря составляют около 4-6% всех опухолевых поражений и 10% среди прочих заболеваний, диагностикой и лечением которых занимаются специалисты в сфере клинической урологии. Опухолевые процессы в мочевом пузыре диагностируются преимущественно у лиц старше 50 лет. У мужчин опухоли мочевого пузыря развиваются в 4 раза чаще, чем у женщин.
Причины развития опухолей мочевого пузыря достоверно не выяснены. Большая значимость в вопросах этиологии отводится воздействию производственных вредностей, в частности, ароматических аминов (бензидина, нафтиламина и др.), поскольку высокий процент новообразований диагностируется у рабочих, занятых в лакокрасочной, бумажной, резиновой, химической промышленности.
Провоцировать образование опухолей может длительный застой (стаз) мочи. Содержащиеся в моче ортоаминофенолы (продукты конечного обмена аминокислоты триптофана) вызывают пролиферацию эпителия (уротелия), выстилающего мочевыводящий тракт. Чем дольше моча задерживается в мочевом пузыре и чем выше ее концентрация, тем более выражено опухолегенное действие содержащихся в ней химических соединений на уротелий. Поэтому в мочевом пузыре, где моча находится сравнительно долго, чаще, чем в почках или мочеточниках, развиваются различного рода опухоли.
У мужчин в связи с анатомическими особенностями строения мочеполового тракта довольно часто возникают заболевания, нарушающие отток мочи (простатит, стриктуры и дивертикулы мочеиспускательного канала, аденома простаты, рак предстательной железы, мочекаменная болезнь) и существует большая вероятность развития опухолей мочевого пузыря. В некоторых случаях возникновению опухолей в мочевом пузыре способствуют циститы вирусной этиологии, трофические, язвенные поражения, паразитарные инфекции (шистосомоз).
Патанатомия
Полипы мочевого пузыря - папиллярные образования на тонком или широком фиброваскулярном основании, покрытые неизмененным уротелием и обращенные в просвет органа. Папилломы мочевого пузыря - зрелые опухоли с экзофитным ростом, развивающиеся из покровного эпителия. Макроскопически папиллома имеет сосочковую бархатистую поверхностью, мягкую консистенцию, розовато-беловатый цвет. Иногда в мочевом пузыре выявляются множественные папилломы, реже - диффузный папилломатоз.
По морфологическому критерию все доброкачественные опухоли мочевого пузыря делятся на эпителиальные и неэпителиальные. Подавляющая часть новообразований (95%) - эпителиальные. К доброкачественным эпителиальным неоплазиям относятся папилломы и полипы. Эти типы опухолей имеют много переходных форм и довольно часто малигнизируются. Кроме того, группа доброкачественных неэпителиальных новообразований мочевого пузыря представлена фибромами, миомами, фибромиксомами, гемангиомами, невриномами, которые в урологической практике встречаются относительно редко.
Опухоли мочевого пузыря часто развиваются незаметно. Наиболее характерными клиническими проявлениями служат гематурия и дизурические расстройства. Наличие крови в моче может выявляться лабораторно (микрогематурия) или быть видимым глазом (макрогематурия). Гематурия может быть однократной, периодической или длительной, но всегда должна являться поводом для незамедлительного обращения к урологу.
Дизурические явления обычно возникают при присоединении цистита и выражаются в учащении позывов на мочеиспускание, тенезмах, развитии странгурии (затрудненного мочеиспускания), ишурии (острой задержке мочеиспускания). Боли при опухолях мочевого пузыря, как правило, ощущаются над лобком и в промежности и усиливаются в конце мочеиспускания.
Большие опухоли мочевого пузыря или полипы на длинной подвижной ножке, расположенные поблизости от мочеточника или уретры, могут перекрывать их просвет и вызывать нарушение опорожнения мочевых путей. Со временем это может привести к развитию пиелонефрита, гидронефроза, хронической почечной недостаточности, уросепсису, уремии. Полипы и папилломы могут перекручиваться, сопровождаясь острым нарушением кровообращения и инфарктом опухоли. При отрыве опухоли отмечается усиление гематурии.
Новообразования являются фактором, поддерживающим рецидивирующие воспаления мочевых путей - циститы, восходящие уретеро-пиелонефриты. Вероятность озлокачествления папиллом особенно велика у курильщиков. Папилломы мочевого пузыря склонны к рецидивированию через различные периоды времени, при этом рецидивы отличаются большей злокачественностью, чем ранее удаленные эпителиальные неоплазии.
Для выявления и верификации опухолей мочевого пузыря производится цистоскопия, эндоскопическая биопсия с морфологическим исследованием биоптата, цистография, КТ. УЗИ мочевого пузыря является неинвазивным скрининговым методом для диагностики новообразований, выяснения их расположения и размеров. Для уточнения характера процесса эхографические данные целесообразно дополнять компьютерной или магнитно-резонансной томографией органов малого таза с контрастированием.
Основная роль среди визуализирующих исследований мочевого пузыря отводится цистоскопии - эндоскопическому осмотру полости пузыря. Цистоскопия позволяет осмотреть стенки мочевого пузыря изнутри, выявить локализацию опухоли, размеры и распространенность, выполнить трансуретральную биопсию выявленного новообразования. При невозможности забора биоптата прибегают к выполнению цитологического исследования мочи на атипические клетки.
Среди лучевых исследований наибольшее диагностическое значение придается экскреторной урографии с нисходящей цистографией, позволяющим дополнительно оценить состояние верхних мочевыводящих путей. В процессе диагностики опухолевые процессы следует дифференцировать с язвами мочевого пузыря при туберкулезе и сифилисе, эндометриозом, метастазами рака матки и прямой кишки.
Лечение опухолей мочевого пузыря
Лечения бессимптомных неэпителиальных опухолей обычно не требуется. Пациентам рекомендуется наблюдение врача-уролога с выполнением динамического УЗИ и цистоскопии. При полипах и папилломах мочевого пузыря выполняется операционная цистоскопия с трансуретральной электрорезекцией или электрокоагуляцией опухоли. После вмешательства производится катетеризация мочевого пузыря на 1-5 суток в зависимости от обширности операционной травмы, назначение антибиотиков, анальгетиков, спазмолитиков. Современной малоинвазивной методикой является лазерная en-bloc резекция, позволяющая удалять образование с захватом мышечного слоя, что чрезвычайно важно для последующего гистологического исследования.
Реже (при язвах, пограничных новообразованиях) возникает необходимость в трансвезикальной (на открытом мочевом пузыре) электроэксцизии опухоли, частичной цистэктомии (открытой резекции стенки мочевого пузыря) или трансуретральной резекции (ТУР) мочевого пузыря.
После резекции опухолей мочевого пузыря цистоскопический контроль выполняется каждые 3-4 месяца в течение года, в течение последующих 3-х лет - 1 раз в год. Выявление папилломы мочевого пузыря служит противопоказанием к работе во вредных отраслях промышленности. К стандартным мерам профилактики относится соблюдение питьевого режима с употребление не менее 1,5 - 2 л жидкости в сутки; своевременное опорожнение мочевого пузыря при позывах к мочеиспусканию, отказ от курения.
Симптомы, лечение и удаление опухолей мочевого пузыря
Опухоль мочевого пузыря - новообразование, которое возникает в полости или на стенке органа. Болезнь может протекать как с яркими симптомами, так и без особых признаков, что часто приводит к поздней диагностике. По основной классификации опухоли бывают доброкачественными и злокачественными. Именно тип образования, его размеры и место определяют схему лечения опухоли мочевого пузыря и прогноз выздоровления.
Причины появления опухоли
Механизм развития опухолей заключается в активном делении клеток. Такие процессы могут быть запущены разными факторами, которые провоцируют мутацию генетического клеточного материала. В случае с мочевым пузырем особенно опасны курение, неблагоприятная экология и работа, связанная с химическими веществами. Эти факторы могут вызывать разные виды опухолей мочевого пузыря:
- Доброкачественные: полипы, папилломы, миомы, гемангиомы, фибромы.
- Злокачественные: солидный, переходноклеточный, папиллярный и плоскоклеточный рак, аденокарцинома, а также поверхностный (неинвазивный) и инвазивный рак.
Доброкачественные опухоли часто диагностируются у рабочих, занятых в лакокрасочной, бумажной, химической и резиновой промышленности. Провоцировать заболевание может застой мочи. Чем выше ее концентрация и чем дольше она задерживается в пузыре, тем более сильным оказывается опухолегенное действие веществ в ее составе. У мужчин причинами опухолей выступают заболевания мочеполового тракта:
- ;
- простатит;
- камни в органах мочевыделительной системы; и дивертикулы мочеиспускательного канала.
Ввиду особенностей анатомического строения мужчины больше подвержены риску возникновения новообразований. Злокачественные опухоли мочевого пузыря могут развиваться по тем же причинам:
- из-за работы на вредном производстве;
- паразитарных инфекций;
- длительной задержки мочи;
- инфекций и воспаления урогенитального тракта.
Симптомы опухолевых заболеваний
Рассматривая симптомы опухоли мочевого пузыря, стоит отметить, что на раннем этапе она никак себя не проявляет. Признаки возникают, когда новообразование достигает таких размеров, при которых оно может раздражать стенки органа. В такой ситуации у человека могут быть следующие жалобы:
- изменение цвета мочи;
- спазмы и боль внизу живота;
- ощущение не полностью опорожненного мочевого пузыря;
- выделение мочи небольшими порциями;
- частые позывы к мочеиспусканию;
- нарушение менструального цикла и выделения из половых путей (у женщин);
- отечность в ногах, области промежности;
- нарушения работы органов пищеварения.
Методы диагностики опухоли мочевого пузыря
Поскольку опухоль может носить доброкачественный или злокачественный характер, особое значение приобретает дифференциальная диагностика. Она направлена на то, чтобы определить тип новообразования, поскольку от этого зависит схема лечения. Исходя из этого, в инструментальную и лабораторную диагностику опухоли мочевого пузыря включают:
- Ультразвуковое исследование (УЗИ) органов малого таза.
- Магнитно-резонансную или компьютерную томографию (МРТ или КТ) малого таза.
- Цистоскопию с биопсией новообразования для определения его типа.
- Экскреторную урографию и цистографию.
- Цитологическое тестирование мочи.
Опухоль мочевого пузыря — это новообразование, возникающее на слизистой оболочке органа и распространяется вглубь, в мышечный слой. Инвазивный рак мочевого пузыря может распространяться в лимфатические узлы и другие органы малого таза или всего тела. Может быть как доброкачественного, так и злокачественного характера.
К факторам риска способствующим развитию рака мочевого пузыря относят:
- Возраст (наибольшая частота 40-60 лет)
- Профессиональный контакт с анилиновыми красителями и ароматическими аминами
- Курение (повышает риск развития заболевания в 4 раза)
- Злоупотребление фенацетином
- Лечение циклофосфамидом
Как выявить опухоль мочевого пузыря?
Для диагностики необходимо проведение УЗИ, МРТ или КТ малого таза, цистоскопии с биопсией образования.
Какие существуют методы лечения рака мочевого пузыря? Где лучше лечить рак мочевого пузыря?
Лечение больных раком мочевого пузыря должно осуществляться в специализированном уроонкологическом стационаре.
Лечение рака мочевого пузыря у мужчин и женщин
Как удаляют опухоль мочевого пузыря? Поверхностные новообразования удаляют с помощью трансуретральной резекции стенки мочевого пузыря или единым блоком с помощью лазера. При высокой степени дифференцировки (I и II степени) и стадией Та достаточно выполнения контрольных цистоскопических исследований с повторной биопсией зоны резекции. У больных с множественными и частыми рецидивами, а также при III степени или стадии Т1, установленных во время первичной диагностики, обычно проводят внутрипузырную иммунотерапию или химиотерапию.
Трансуретральная резекция поверхностно расположенного новообразования петлей
Опыт показывает, что в процессе лечения рака мочевого пузыря необходимо выполнять контрольные цистоскопические исследования каждые 3 мес в течение первых 2 лет, затем каждые 6 мес в течение 1-2 лет, затем один раз в год. В этих случаях на помощь приходит так называемая фотодинамическая диагностика (ФДД). В мочевой пузырь вводится специальный препарат, который избирательно накапливается в ткани опухоли. Затем производится осмотр мочевого пузыря изнутри (цистоскопия) в которой в качестве источника света используется особая лампа. Свет такой лампы заставляет накапливающие препарат участки опухоли отличаться по цвету от здоровых участков стенки мочевого пузыря.
Фотодинамическая диагностика может использоваться и в ходе первичного удаления опухоли мочевого пузыря для выявления дополнительных, невидимых в обычном свете, опухолевых очагов.
Препараты для внутрипузырных инъекций
Иммунотерапия бациллами Кальметта-Герена (БЦЖ) является наиболее эффективным методом лечения неинвазивного рака мочевого пузыря у мужчин и женщин. Митомицин С — это самый активный химиотерапевтический препарат.
При лечении инвазивного рака мочевого пузыря применяется агрессивная и радикальная операция - удаление мочевого пузыря (цистэктомия). Возможно проведение как открытым, так и лапароскопическим доступом. Для лечения пациентов с метастазами применяется комбинированная химиотерапия.
После удаления мочевого пузыря необходимо создать новые пути отведения мочи из организма. Этого можно добиться с помощью трех основных способов. Все методики включают использование сегментов кишечника, которые сохраняют свое кровоснабжение, однако отсекаются от остальных отделов желудочно-кишечного тракта.
Читайте также:
