Рак желудка: причины, симптомы и лечение
Добавил пользователь Владимир З. Обновлено: 22.01.2026
Рак желудка (РЖ) является одним из самых распространенных онкологических заболеваний. Как и большинство других злокачественных опухолей, он подразделяется на несколько подтипов. Одним из них является рак желудка с тотальным поражением, при котором поражаются все отделы органа. Данная форма считается достаточно редкой и выявляется всего у 3% пациентов с РЖ.
Особенности рака желудка с тотальным поражением
Несмотря на относительно небольшую распространенность, заболевание остается достаточно актуальной проблемой для современной онкологии. Это объясняется тем, что в подавляющем большинстве случаев рак желудка с тотальным поражением имеет неблагоприятный прогноз. Кроме того, такое поражение органа приводит к уменьшению его объема, сужению просвета, уплотнению стенок и, как результат, полной утрате функций.
При раке желудка с тотальным поражением опухолевый процесс может распространяться и на соседние структуры, например, пищевод и привратник. Эта особенность усложняет лечение и ухудшает дальнейший прогноз для жизни пациента.
Причины возникновения и профилактика
Факторы риска, при которых увеличивается вероятность развития рака желудка с тотальным поражением, являются общими и для других злокачественных новообразований данной локализации. Среди них отмечаются:
- Наследственная предрасположенность.
- Погрешности в питании (употребление большого количества соли, нитратов, а также копченых и маринованных продуктов).
- Вредные привычки, в частности курение. У курильщиков вероятность развития рака желудка увеличивается вдвое, по сравнению с людьми, которые не курят.
- Инфицирование бактерией Хеликобактер пилори.
- Сопутствующие заболевания желудка — язвенная болезнь, полипы, гипертрофическая гастропатия и др.
- Работа во вредных условиях.
- Хирургические вмешательства на желудке.
- Иммунодефицитные состояния и др.
Если знать причины, которые могут приводить к развитию рака желудка, то можно разработать эффективную программу профилактики. Среди самых простых рекомендаций, которые может соблюдать любой человек, можно отметить соблюдение принципов здорового образа жизни, своевременное выявление и лечение заболеваний ЖКТ, правильное сбалансированное питание. Более точный план профилактики составляется индивидуально, с учетом анамнеза и особенность здоровья конкретного пациента.
Как проявляется рак желудка с тотальным поражением
Современные клинические классификации не выделяют характерных симптомов, которые свойственны именно для рака желудка с тотальным поражением. Стадия опухолевого процесса, объем поражения, гистологический тип и другие особенности выявляются в ходе комплексного обследования. Поставить точный диагноз исходя из степени выраженности и набора клинических проявлений невозможно. Однако при этом специалист может назначить необходимые исследования, которые помогут установить точную причину данных симптомов.
Клинические проявления, которые могут говорить о развитии рака желудка:
- Неприятные ощущения и боль в области желудка.
- Нарушение глотания (дисфагия).
- Рвота непереваренной пищей.
- Постоянная сильная изжога.
- Увеличение живота в объеме за счет скопления жидкости.
- Снижение массы тела.
- Быстрая утомляемость, снижение работоспособности.
Дополнительно в клинической картине могут отмечаться симптомы, которые свидетельствуют о развитии осложнений. Например, при распаде опухоли и развитии желудочного кровотечения пациента будет беспокоить рвота по типу «кофейной гущи» и темный дегтеобразный стул. Характерные симптомы отмечаются и при распространении опухолевого процесса за пределы желудка.
Классификация
Рак желудка с тотальным поражением классифицируется по нескольким признакам. Наиболее важное значение имеет морфология, особенности роста опухоли и стадия процесса. По морфологической классификации выделяют аденокарциному, плоскоклеточный и перстневидноклеточный рак и смешанные формы. По типу роста рак желудка с тотальным поражением может быть:
- Экзофитным — опухоль растет в просвет желудка и тем самым уменьшает его.
- Эндофитным — новообразование распространяется в толщу стенки желудка.
- Смешанным — одновременно отмечается рост опухоли и в просвет, и в стенку органа.
Стадия рака желудка определяется исходя из глубины проникновения в стенку желудка, наличия или отсутствия метастазов в близлежащих лимфоузлах и отдаленных органах. Как и при других видах рака, первой стадии соответствует наиболее ранний и благоприятный по прогнозу процесс, в то время как четвертая стадия характеризуется тяжелым поражением всего организма.
Методы диагностики
- Рентгенография желудка с контрастом.
- КТ, МРТ или ПЭТ-КТ.
- Трансабдоминальное и эндоУЗИ.
Согласно клиническим рекомендациям, всем пациентам с тотальным поражением раком желудка обязательно должна проводиться диагностическая лапароскопия. Операция позволяет визуально оценить состояние органов брюшной полости и объективно определить степень прогрессирования опухоли.
Среди других диагностических методов, которые назначаются не столько с целью выявления рака, сколько с целью определения общего состояния пациента и подготовки к лечению, назначаются остеосцинтиграфия, анализ на онкомаркеры, стернальная пункция и др.

Методы лечения рака желудка с тотальным поражением
Ввиду полного поражения органа, врач ограничен в выборе методов лечения. Малотравматичные эндоскопические методики и органосохраняющие операции на подобие субтотальной резекции желудка провести невозможно. Единственным возможным вариантом хирургического лечения является полное удаление органа (гастрэктомия) с последующим формированием пищеводно-кишечного соустья. Кроме непосредственного удаления опухоли хирург может удалять лимфатические узлы и селезенку с целью предупреждения дальнейшего метастазирования.
Среди других методов лечения применяется химиотерапия, лучевая терапия, таргетная терапия. Существует множество схем лекарственного лечения, которые всегда подбираются индивидуально и только после комплексной диагностики.
Кроме того, лечение рака желудка осуществляется комбинированными способами, которые подразумевают сочетание хирургических и лекарственных методик.
| Подробнее о лечении рака желудка в «Евроонко»: | |
| Лечение рака желудка в «Евроонко» | |
| Онколог-гастроэнтеролог | 5 100 руб |
| Приём химиотерапевта | 6 900 руб |
| Скорая помощь для онкологических больных | от 12 100 руб |
| Консультация радиолога | 11 500 руб |
Реабилитация
Одним из важнейших вопросов после лечения рака желудка является организация питания для пациента. Все пациенты, которые перенесли гастрэктомию, обязательно должны придерживаться определенных правил, среди которых:
- Дробное питание (5-8 раз в сутки) небольшими порциями.
- Исключение жирной, жареной, острой, грубой пищи.
- Предпочтение следует отдавать легкоусвояемым блюдам, при необходимости протирать их.
- В рационе обязательно должно присутствовать достаточное количество овощей, фруктов и зелени.
- Для поддержания витаминного баланса врач может назначить комплексные препараты, которые содержат витамины группы В, С, фолиевую кислоту и др.
- С целью восстановления моторики и секреторной функции ЖКТ во время реабилитации может быть назначена лечебная физкультура и физиопроцедуры.
Необходимо понимать, что даже после полного удаления желудка нельзя исключить рецидив рака. Поэтому все пациенты должны регулярно посещать онколога и проходить контрольное обследование.
Кроме того, необходимо понимать, что помочь онкологическому пациенту можно и нужно при любом диагнозе. В одних случаях помощь будет заключаться в полном излечении, в других — в улучшении качества жизни, уменьшении болевого синдрома.
Аденокарцинома желудка - симптомы и лечение
Что такое аденокарцинома желудка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бондаренко Юлии Сергеевны, хирурга со стажем в 16 лет.
Над статьей доктора Бондаренко Юлии Сергеевны работали литературный редактор Юлия Липовская , научный редактор Вячеслав Михайличенко и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Аденокарцинома желудка (Gastric adenocarcinoma) — это злокачественная опухоль, которая развивается из железистых клеток внутренней стенки желудка — эпителиального слоя. На её долю приходится 90-95 % от всех типов рака желудка [1] .
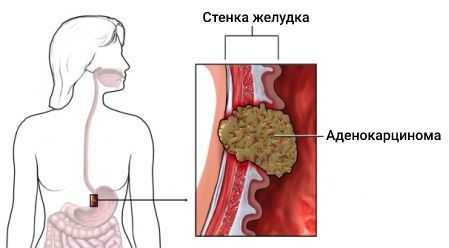
К основным симптомам аденокарциномы относятся: боль в верхних отделах живота («под ложечкой»), снижение веса, тошнота, рвота и потеря аппетита.
Причины аденокарциномы желудка
Причины заболевания окончательно не изучены. Известны только факторы риска, которые могут привести к развитию болезни. Их наличие не гарантирует, что со временем у человека сформируется рак желудка.
Различают внешние и внутренние факторы риска аденокарциномы.
Внешние факторы риска:
- нездоровый образ жизни и нерациональное питание: курение, употребление алкоголя, большого количества копчёностей, консервантов и нитритов, диета с низким содержанием овощей и фруктов; ;
- операции на желудке: ушивание прободной язвы и резекция желудка — удаление его части;
- профессиональные вредности: вдыхание угольной пыли, лаков и красок, производство резины, металлургические работы;
- инфекции, например вирус Эпштейна — Барр и Helicobacter pylori.
Внутренние факторы риска:
- , которая развивается из-за дефицита витамина В12; ;
- аденоматозные полипы желудка;
- болезнь Мене́трие — переразвитие слизистой оболочки желудка с её последующим утолщением, появлением аденом и кист;
- наследственные факторы: мутация гена CDH1 и/или развитие рака желудка у родственника повышает вероятность образования опухоли на 80 % [1][2] .
Под влиянием этих факторов железистые клетки желудка начинают мутировать и бесконтрольно делиться, «ускользая» от иммунной системы.
Эпидемиология
Аденокарцинома желудка — наиболее распространённая злокачественная опухоль. В структуре смертности среди онкозаболеваний она занимает второе место.
Ежегодно в России регистрируют около 36 тысяч новых случаев рака желудка и более 34 тысяч человек умирают от этой болезни. Высокая смертность связана с тем, что больные обращаются за медицинской помощью уже на поздних стадиях рака.
Мужчины заболевают аденокарциномой в 1,3 раза чаще женщин. Возможно, это связано с тем, что женщины внимательней относятся к своему здоровью и раньше обращаются к врачу.
Чаще всего болезнь выявляют у людей старше 50 лет [3] . Но аденокарцинома, вызванная наследственными причинами, чаще возникает до 40 лет.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы аденокарциномы желудка
- На ранних стадиях — дискомфорт в животе, изжога, чувство переполнения и распирания вскоре после еды, иногда даже после небольшого перекуса.
- На более поздних стадиях — тошнота и боли в верхней части живота.
- Рвота съеденной пищей из-за поражения выходного отдела желудка.
- Дискомфорт за грудиной при продвижении пищи из-за поражения пищеводно- желудочного перехода.
- Рвота «кофейной гущей» и «чёрный стул» при кровотечении из опухоли желудка.
- Снижение веса, анемия, слабость и кахексия (истощение) из-за проблем с проходимостью пищи, плохого аппетита и быстрой насыщаемости на фоне растущей опухоли.
- Бледность кожи из-за присоединения анемии [2] .
Аденокарцинома желудка проявляет себя не сразу. Первым симптомом чаще всего становится быстрая насыщаемость, дискомфорт и тяжесть в верхних отделах живота. Постепенно болевой синдром прогрессирует, из-за чего снижается аппетит и вес. Признаки кровотечения и рвота также характерны для более поздних стадий болезни.
Патогенез аденокарциномы желудка
Патогенез аденокарциномы желудка до конца не изучен. Существует теория, что под воздействием агрессивных внешних факторов на слизистую оболочку желудка повреждается структура ДНК железистых клеток, которые выстилают желудочные ямки, вырабатывают слизь и гормоны простагландины. Это повреждение приводит к различным мутациям, из-за которых здоровая клетка становится злокачественной [4] .
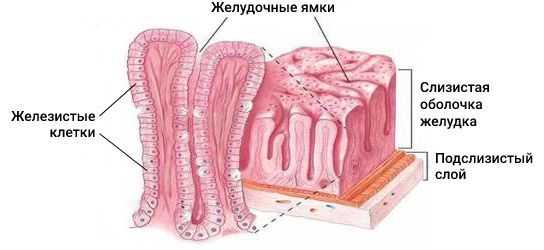
Изначально агрессивные факторы вызывают воспаление в стенке желудка, которое затем приводит к дисплазии и метаплазии. Клетки начинают быстро делиться, становятся атипичными, из-за чего меняется структура слизистой оболочки желудка. По сути дисплазия — это предраковое состояние.
После образования аденокарцинома начинает расти либо в просвет желудка, либо прорастать во все слои его стенки, соседние ткани и органы, например в поджелудочную железу, печень, переднюю брюшную стенку и поперечный отдел толстой кишки с её брыжейкой. Также опухоль может расти вдоль пищеварительной трубки, распространяясь на пищевод и двенадцатиперстную кишку.
С током лимфы, а на поздних стадиях через кровоток, раковые клетки распространяются в организме и становятся причиной метастазов — образования вторичных очагов опухоли в других органах. Чаще всего аденокарцинома метастазирует в печень, лёгкие, головной мозг и брюшину.
Классификация и стадии развития аденокарциномы желудка
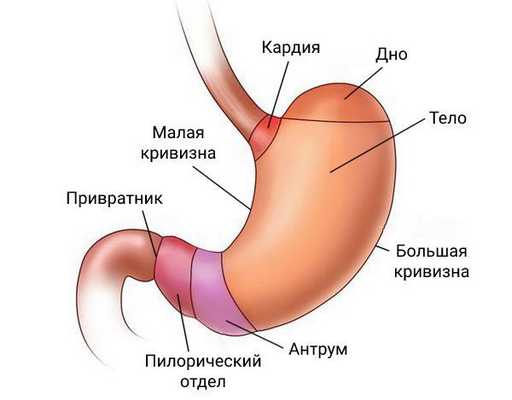
Аденокарцинома может образоваться в любой части желудка. Чаще всего её обнаруживают в пилорическом отделе, чуть реже — в кардиальном.
У каждой локализации есть свой шифр:
- C16.0 — опухоль находится в кардиальном отделе желудка;
- C16.1 — в дне желудка;
- C16.2 — в теле желудка;
- C16.3 — в антральном отделе желудка;
- C16.4 — в пилорическом отделе желудка;
- C16.5 — на малой кривизне желудка;
- C16.8 — на большой кривизне желудка;
- C16.8 — выходит за пределы перечисленных областей;
- C16.9 — опухоль неуточнённой локализации [16] .
В медицинском международном сообществе наиболее признана классификация по TNM, где:
- «T» обозначает «tumor», т. е. глубину прорастания опухоли в стенке желудка;
- «N» — «nodus», т. е. количество поражённых лимфоузлов;
- «М» — «metastasis», т. е. наличие метастазов.
Стадии аденокарциномы желудка по классификации TNM 2018 года представлены ниже в таблице [18] .
В зависимости от того, насколько опухолевые клетки похожи на здоровые, выделяют три формы опухоли:
- высокодифференцированная аденокарцинома желудка (G1) — клетки опухоли похожи на здоровую ткань, сама опухоль обычно растёт медленно, при своевременной диагностике хорошо поддаётся лечению;
- умеренно дифференцированная аденокарцинома (G2) — скорость роста и злокачественность клеток опухоли умеренные;
- низкодифференцированная аденокарцинома (G3) — клетки опухоли не похожи на какую-либо здоровую ткань, сама опухоль наиболее злокачественная, отличается быстрым ростом и метастазированием.
Отдельно стоит сказать о перстневидноклеточной аденокарциноме желудка. Это редкая низкодифференцированная опухоль, одна из самых агрессивных форм рака желудка [19] [21] . Фактически она не поддаётся химио- и лучевой терапии, наиболее эффективным методом лечения на ранних стадиях является операция. Поэтому крайне важно обращаться к врачу при появлении первых симптомов, похожих на признаки гастрита или язвы желудка, особенно если есть предрасположенность к раку желудка.
Осложнения аденокарциномы желудка
Чаще возникает кровотечение и опухолевый стеноз, реже — асцит.
Диагностика аденокарциномы желудка
Обычно пациент с аденокарциномой желудка жалуется на боли в верхней части живота (под «ложечкой»), снижение веса, непроходимость пищи, отвращение к еде, потерю аппетита, рвоту съеденной накануне пищей или кровью.
При подозрении на аденокарциному желудка назначают инструментальное обследование:
- ФГДС с биопсией — обследование пищевода, желудка и двенадцатиперстной кишки с забором и исследованием фрагмента опухоли. Выполняется в первую очередь. Позволяет отличить аденокарциному от других видов опухоли.
- КТ органов брюшной полости, грудной клетки и головы с внутривенным контрастированием — онкопоиск. Позволяет уточнить, поражены ли лимфоузлы, есть ли метастазы в других органах.
- Лапароскопия — обследование желудка с помощью видеолапароскопа. Показано пациентам, у которых по данным эндоУЗИ или КТ есть подозрение на прорастание опухоли в серозную оболочку желудка. Обязательна при тотальном и субтотальном поражении органа. Если местное распространение опухоли подтвердилось, меняется тактика лечения: таким больным сначала будет показана химиотерапия, а затем (при уменьшении опухоли) — хирургическое лечение. В сомнительных случаях в ходе лапароскопии берут смывы с желудка и брюшной полости. Это помогает обнаружить опухолевые клетки и выставить стадию рака перед началом химиотерапии.
- УЗИ брюшной полости и надключичных лимфоузлов — позволяет выявить метастазы печени, асцит и увеличение лимфоузлов (зачастую поражаются лимфоузлы над ключицами, в области яичников, прямой кишки и пупка).
Чаще всего выполняют УЗИ, КТ и ФГДС с биопсией, реже — эндоскопическое УЗИ, так как не все специалисты могут его провести. В крупных онкологических стационарах пациенты проходят все перечисленные исследования и ПЭТ КТ, так как они помогают верно подобрать тактику лечения.
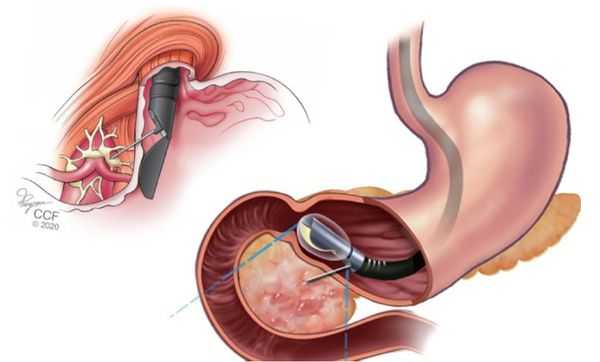
При подготовке к операции обязательно назначают консультацию кардиолога. Чтобы оценить функцию сердца, по показаниям дополнительно проводят эхокардиографию и холтеровское мониторирование. Также выполняют исследование ФВД (функции внешнего дыхания) и УЗДГ вен нижних конечностей, чтобы исключить тромбозы. Иногда может потребоваться консультация эндокринолога, невролога и других врачей [6] .
Лабораторная диагностика включает:
- развёрнутый клинический и биохимический анализ крови;
- коагулограмма — исследование свёртывающей системы крови;
- определение группы крови и резус-фактора с фенотипированием;
- анализ крови на гепатиты В, С, ВИЧ-инфекцию и сифилис;
- общий анализ мочи;
- анализ крови на онкомаркеры (Са 19-9, Са 72-4 и РЭА — раковый эмбриональный антиген).
Все эти анализы также нужны для предоперационной подготовки. Если есть подозрение на аденокарциному желудка, нужно обратить внимание на количество эритроцитов и гемоглобина в общем анализе крови: их снижение может указывать на развитие анемии и внутрижелудочное кровотечение.
Лечение аденокарциномы желудка
Хирургическое лечение на ранней стадии
При выявлении ранних форм рака, т. е. при раке in situ, показано эндоскопическое лечение:
- резекция слизистой (EMR) — удаление опухоли вместе с частью слизистой оболочки желудка;
- диссекция в подслизистом слое (ESD) — удаление опухоли вместе с частью подслизистого слоя. Проводится при аденокарциноме до 2 см, позволяет удалить её единым блоком, без разрезов [8] .
Эти операции проводят под общим обезболиванием. Вначале определяют границы опухоли и с помощью электрокоагуляции «маркируют» (прижигают) края резекции, отступая на 3 мм от границы опухоли. Затем в подслизистый слой вводят инъекцию физраствора и Волювена (Гидроксиэтилкрахмала), чтобы отделить опухоль от мышечного слоя. Потом аденокарциному удаляют и смотрят на её «ложе»: нет ли кровотечения или перфорации, удалось ли полностью удалить опухоль. После чего удалённый фрагмент извлекают и отправляют на гистологическое исследование.
![Резекция слизистой желудка [17]](/pimg3/rak-zheludka-prichini-3E44D93.jpg)
После операции пациентов выписывают на 3-4 сутки. Эффективность лечения при соблюдении всех стандартов составляет 98 %. Рекомендуется:
- через месяц после операции, а затем каждые 3 месяца делать ФГДС;
- через полгода после операции — КТ;
- в течение месяца строго соблюдать диету — питаться жидкой протёртой пищей, исключить алкоголь и горячую еду.
Хирургическое лечение на поздних стадиях
Операция при аденокарциноме желудка проводится в несколько этапов: сначала удаляется сама опухоль, затем восстанавливается пассаж пищи [9] .
Основные радикальные операции при аденокарциноме желудка:
- гастрэктомия — полное удаление желудка;
- субтотальная проксимальная резекция — удаление верхней части желудка вместе с кардиальным отделом;
- субтотальная дистальная резекция — удаление нижних 2/3 или 3/4 желудка.
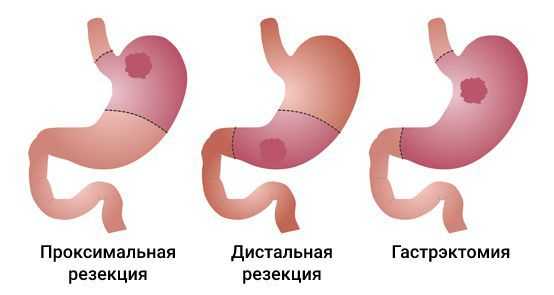
Все виды операций выполняются как «открытым» способом (лапаротомически), так и через небольшие разрезы (лапароскопически), в том числе с помощью робототехники. Выбор хирургического доступа и объёма операции зависит от распространённости процесса: степени поражения стенок желудка, вовлечения пищевода, двенадцатиперстной кишки и наличия метастазов.
После удаления опухоли часто выполняют лимфодиссекцию. Это стандартная операция по удалению лимфоузлов при раке желудка. Она проводится, чтобы снизить риск рецидива, так как аденокарцинома очень часто метастазирует лимфогенным путём , т. е. с током лимфы.
При единичных метастазах в других органах выполняют симультанные операции, т. е. сразу несколько вмешательств.
Если у пациента много отдалённых метастазов, то оперативное лечение, как правило, не проводится. Но при развитии экстренных жизнеугрожающих состояний, таких как перфорация стенки желудка, кровотечение или стеноз, операция выполняется, чтобы спасти жизнь пациента. Объём оперативного вмешательства при этом должен быть минимальным.
Химиотерапия
Основным методом лечения опухоли, которую невозможно удалить, является химиотерапия [12] . Она нужна для того, чтобы убить опухолевые клетки или значительно замедлить их рост.
Доктор может назначить монотерапию, т. е. лечение одним препаратом, или комбинированную химиотерапию с применением нескольких лекарств. Комбинированная химиотерапия позволяет усилить противоопухолевый эффект.
Комбинированные методы лечения включают:
- периоперационную химиотерапию — предпочтительный метод, проводится перед операцией, чтобы уменьшить опухоль, и после операции для борьбы с оставшимися раковыми клетками [10][11] ;
- адъювантную химиотерапию — выполняется после операции;
- адъювантную химиолучевую терапию — проводится после нерадикального удаления опухоли, т. е. когда раковые клетки остаются по краям резекции и продолжают расти.
Выбор конкретной комбинации зависит от состояния пациента, его возраста, а также тяжести и характера сопутствующих заболеваний.
Показания к химиотерапии:
- распространение аденокарциномы за пределы слизистого слоя;
- поражение лимфоузлов;
- наличие метастазов.
Пациент может отказаться от химиотерапии, но он должен понимать, что без лечения опухоль может быстро возникнуть снова и метастазировать.
Симптоматическое лечение (паллиативная помощь)
Симптоматическая терапия проводится на IV стадии рака, когда специальные методы лечения противопоказаны. Она помогает облегчить симптомы болезни с помощью адекватного обезболивания.
Рекомендуется постепенно переходить от слабых обезболивающих (например, Кетопрофена) к более сильным препаратам, вплоть до наркотических (Трамадола или Морфина). При выраженном болевом синдроме их можно использовать в среднем каждые 4 часа.
Прогноз. Профилактика
Прогноз при аденокарциноме желудка зависит от морфологического вида опухоли (дифференцированности), её размеров, наличия и количества метастазов, а также от инвазии в окружающие органы.
Зачастую пациенты с аденокарциномой обращаются к врачу уже на поздних стадиях болезни, когда опухоль проявляет себя осложнениями и её уже нельзя удалить [16] . Всё дело в том, что на ранних стадиях симптомы рака похожи на симптомы гастрита или язвы желудка. При таких проявлениях пациентам не хочется срочно делать гастроскопию. Вместо этого они идут в аптеку и покупают лекарства, после приёма которых жалобы на время стихают, однако опухоль продолжает расти. Поэтому чаще всего при аденокарциноме желудка прогноз неблагоприятный.
У пациентов, которым полностью удалили опухоль, более благоприятный прогноз:
- при первой стадии рака пятилетняя выживаемость отмечается у 80-90 % пациентов;
- при второй стадии рака — у 50-60 % пациентов;
- при третьей стадии рака — у 10-30 % пациентов [13][14] .
Пятилетняя выживаемость — это условный срок. Именно в это время зачастую развиваются рецидивы. Если в течение пяти лет после лечения опухоль не развилась повторно, то прогноз можно считать благоприятным.
Профилактика аденокарциномы желудка
Чт обы предотвратить развитие аденокарциномы, необходимо:
- правильно питаться: меньше употреблять солёных, копчёных и вяленых продуктов, больше — сезонных овощей и фруктов;
- избавиться от вредных привычек: алкоголя и курения;
- при наличии факторов риска регулярно проходить скрининг — 1 раз в год делать ФГДС;
- при появлении жалоб как можно скорее обращаться к врачу и лечить хронические заболевания желудка.
После 45-50 лет профилактически обследовать желудок нужно абсолютно всем: статистически доказано, что с возрастом риск развития аденокарциномы желудка увеличивается [15] .
Карцинома желудка
Карцинома желудка — это рак и второй по частоте из всех злокачественных опухолей, ежегодно он поражает почти 36 тысяч россиян. За последнее десятилетие заболеваемость существенно снизилась, но доля женщин возросла. Сегодня на четырёх больных мужчин приходится три женщины. В большинстве случаев болезнь развивается у переживших 50-летие.
Причины возникновения и факторы риска
Причины злокачественного новообразования слизистой желудка окончательно не выяснены.
Несомненна роль генетической предрасположенности в сочетании с определённой моделью питания, поскольку опухолевый процесс часто поражает целые народы: японцев, чилийцев, китайцев и корейцев. Американцы и австралийцы, наоборот, болеют нечасто. Россияне тяготеют к группе часто болеющих.
Замечено повышение частоты желудочной карциномы у долго страдающих атрофическим или гиперпластическим гастритом и некоторыми видами полипов, в инициации которых замечена хеликобактерная инфекция — заражение бактерией H.Pylori.
К несомненным факторам риска рака отнесена резекция желудка по поводу любого заболевания. Связь карциномы с язвой желудка совсем не очевидна. Пока больше данных за то, что язва не перерождается в рак, а на ранних этапах един механизм образования патологии слизистой оболочки и некоторые формы рака внешне неотличимы от язвы, поэтому разобраться «что есть что» можно только с помощью биопсии.
Часто новообразование развивается при длительном дефиците витамина В12, как правило, проявляющемся специфической пернициозной анемией и гастритом.
Не доказана пагубная роль вредных привычек — курения и употребления алкоголя, но они способствуют развитию фоновых процессов, к коим причислены все выше описанные заболевания желудочной слизистой.

Симптомы желудочной карциномы
Ранние стадии рака вызывают такие же симптомы, что и любая доброкачественная или воспалительная патология желудочно-кишечного тракта, не вынуждая испытывающего дискомфорт человека обратиться к врачу.
Зачастую вообще нет ни единого признака недуга, поэтому так важно при фоновых процессах регулярно выполнять эндоскопическое обследование ЖКТ.
Желудок растягивается, маскируя уменьшение своей вместимости растущей опухолью, а симптомы не отличаются от банального обострения хронического гастрита, насторожить может только прогрессирующая потеря массы тела при увеличении объёма живота — свидетельство канцероматозного обсеменения брюшной полости с образованием асцита.
Боли типичны для язвы, при раке желудка боли возникают, когда в опухолевый конгломерат запаиваются нервные стволы брюшной полости или вовлекаются соседние органы. Больше половины больных замечают признаки распространённого злокачественного процесса:
- снижение веса,
- увеличение размера живота,
- рвоту после еды,
- появление лимфатических узлов над ключицей или прощупывая уплотнение в подложечной области.
Классификация и разновидности
По клеточному строению подавляющая доля новообразований желудка представлена аденокарциномой, что характерно для всего желудочно-кишечного тракта. Возможны морфологические варианты в виде папиллярной или тубулярной, муцинозной или перстневидно-клеточной аденокарциномы.

Выбор оптимального метода лечения базируется не столько на клеточной разновидности, сколь на степени её агрессивности, то есть дифференцировке, где минимальная обозначается как «высокодифференцированная». Высокая злокачественность присуща низкодифференцированной форме.
Инвазивная карцинома желудка не отдельная болезнь, это естественный процесс развития опухоли, когда она уже не изолированная колония раковых клеток на отдельном участке слизистой оболочки, а внедряется в окружающие ткани, разрушая всё мешающее для её продвижения вглубь и вширь, и обрела способность к метастазированию.
Стадии развития карциномы желудка
Стандартно рак градуируют по стадиям TNM — от первой до четвёртой. Каждой стадии присущ определённый размер первичного очага, который обозначают литерой «Т», и степень вовлечения лимфатических узлов брюшной полости — литера «N». С I по III стадии включительно метастазы в другие органы исключены, то есть «М» всегда только 0.

Схематично и упрощённо стадии трактуются следующим образом:
- Начальные этапы развития, когда раковые клетки не проникли дальше слизистой оболочки, обозначают как ранний рак желудка, то есть карцинома первой стадии или меньше — in situ.
- Метастазы в лимфатические узлы даже при крошечной опухоли, как минимум, вторая стадия.
- Выход карциномы через желудочную стенку в брюшную полость — третья стадия.
- Метастазы рака в другие органы — четвертая.
Профилактика
Профилактика возможна только при ясности причин, приводящих к карциноме. Сегодня онкологам известен список заболеваний, при которых повышена вероятность развития новообразования в слизистой оболочке, но сама первопричина злокачественного перерождения неизвестна.
Профилактика ограничена лечением фоновых болезней желудка и регулярным наблюдением за течением доброкачественных процессов. Ведущий способ скрининга — гастроскопия, позволяющая оценить состояние слизистой оболочки и взять её на анализ.
Для пациентов, перенесших первичное лечение желудочной карциномы, профилактика — это регулярное обследование для раннего обнаружения рецидива опухоли и метастазов.
Диагностика
- Наиболее информативна эндоскопия — эзофагогастроскопия, позволяющая сразу взять для исследования не менее 6 кусочков повреждённой ткани.
- Дополнение гастроскопии УЗИ-исследованием — эндосонография достаточно чётко определит глубину проникновения ракового процесса в желудочную стенку.
- Протяженность поражения стенок органа выясняется при полипозиционном рентгеноконтрастном исследовании.
- КТ брюшной полости выявит метастазы в лимфатической системе и уточнит вовлечение в злокачественный процесс окружающих тканей и органов.
- Обязательное исследование перед операцией — лапароскопия, при которой выявляют канцероматоз брюшины.
Методы лечения и прогнозы
Хирургическое вмешательство при желудочной карциноме — единственный метод радикального лечения. Сегодня предпочтение отдано операциям, позволяющим максимально сохранить органы при безоговорочном удалении всех очагов рака.
Лапароскопические вмешательства по результатам равноценны классическому подходу и позволяют сократить период восстановления.
При раннем раке проводится небольшая эндоскопическая операция, 99% пациентов живут долго и без онкологических проблем.
При первой-второй стадии выполняется резекция. Подавляющее большинство больных с маленькой опухолью проживёт 5 — 10 лет без рецидива заболевания, при второй стадии 5 лет переживает почти две трети оперированных.
При распространении рака за пределы желудка и возможности удаления всего ракового конгломерата проводятся комбинированные операции, включающие резекцию части органа или полное удаление — гастрэктомию. К сожалению, вероятность развития рецидива в этой стадии болезни достаточно высока, поэтому через месяц-полтора после операции начинается профилактическая химиотерапия, длящаяся не менее полугода.
При отсутствии отдалённых метастазов, но технически невозможном удалении опухолевого конгломерата, на первом этапе около 9 недель делают химиотерапию, что в части случаев позволяет выполнить отсроченную операцию, дополняемую в дальнейшем профилактической ХТ. При отсутствии позитивных изменений на фоне лекарственной терапии возможна локальная лучевая терапия, как правило, вместе с изменением схемы химиотерапии.
При метастазах в другие органы операция не показана, хирургическая помощь оказывается только при опасных для жизни осложнениях: кровотечении, фатальном сужении выхода из желудка или перфорации с развитием перитонита. Основной метод лечения — химиотерапия.
При карциноме желудка, как ни при каких других процессах, несомненна высока потребность в паллиативной помощи, в том числе и хирургического плана. Симптоматическая терапия повышает скорость восстановления после операции и химиотерапии, значимо улучшает самочувствие и помогает пациенту с метастазами жить дольше и активнее. В «Евроонко» каждый больной получает не просто оптимальную помощь, но лечение класса «всё самое лучшее из известного».
Опухоли желудка
Опухоли желудка - полиморфная группа новообразований, поражающих все слои желудка, имеющих различную степень пролиферативной активности и влияния на здоровье и жизнь пациента. К основным признакам онкопатологии желудка относят слабость, исхудание, дискомфорт пищеварения, потерю аппетита, анемию, депрессию и утрату интереса к жизни. Для выявления опухолей используют рентгенологические и эндоскопические методики, УЗИ, КТ и МРТ органов брюшной полости. Лечение данной патологии в основном хирургическое, при выявлении злокачественного новообразования терапия комбинированная, включает также лучевую и полихимиотерапию.


Общие сведения
Опухоли желудка могут отличаться характером опухолевого роста, происхождением, степенью дифференцировки. Среди всех новообразований желудка доброкачественные опухоли встречаются не более чем в 4% случаев, подавляющее большинство из них - полипы желудка. Среди злокачественных опухолей чаще всего выявляют рак желудка; другие виды злокачественных новообразований составляют не более 5%.
Соотношение мужчин и женщин среди пациентов с онкопатологией желудка 3:2. Возрастная планка смещена в сторону пожилых людей: более двух третей - пациенты старше 50 лет. В последние годы заболеваемость раком желудка значительно снизилась, и гастроэнтерологи связывают это со своевременным выявлением и эрадикацией хеликобактерной инфекции. Известно, что именно H.pylori принадлежит ведущая роль в формировании язвенной болезни желудка и ДПК, а длительно существующая язва способна малигнизироваться и приводить к развитию рака желудка.

Классификация опухолей желудка
По степени дифференцировки опухоли желудка делятся на доброкачественные и злокачественные. Дальнейшее разделение внутри этих групп осуществляется по типу ткани, из которой происходит данное опухолевое образование. Среди доброкачественных гастральных опухолей большая часть представлена полипами - железистыми новообразованиями, растущими в просвет желудка, имеющими округлую форму, тонкую ножку или широкое основание. По количественному критерию выделяют одиночный полип, множественные полипы, полипоз желудка (наследственное заболевание, характеризующееся поражением слизистой оболочки органов ЖКТ).
По строению полипы бывают аденоматозные (происходят из железистого эпителия желудка, в 20% случаев трансформируются в рак, особенно при размерах полипа более 15 мм); гиперпластические (развиваются на фоне атрофического гастрита, составляют более 80% всех полипов, очень редко малигнизируются); воспалительно-соединительнотканные (инфильтрированы эозинофилами, не являются истинными опухолями, но внешне очень напоминают онкологический процесс). Отдельно выделяют болезнь Менетрие - предраковое состояние, которое описывается как полиаденоматозный гастрит. Доброкачественные опухоли желудка могут происходить из различных тканей: мышечной (лейомиома), подслизистого слоя (липома), сосудов (ангиома), нервных волокон (невринома), соединительной ткани (фиброма) и др.
Большинство злокачественных опухолей желудка (более 95% случаев) представлены аденокарциномой (рак желудка эпителиального происхождения). Среди других опухолей выделяют карциноид (имеет нейроэндокринный генез, опухоль способна продуцировать гормоны), лейомиобластому (содержит в себе клетки, напоминающие как эпителиоидные, так и гладкомышечные), лейомиосаркому (состоит из трансформировавшихся гладкомышечных клеток), злокачественную лимфому (происходит из переродившейся лимфоидной ткани). Реже могут выявляться такие опухоли желудка, как фибропластическая и ангиопластическая саркома, ретиносаркома, злокачественная невринома.
Причины опухолей желудка
На сегодняшний день еще не выявлены точные причины трансформации нормальных тканей в опухоль желудка. Однако в гастроэнтерологии выделены основные предрасполагающие факторы и состояния, которые с большой вероятностью приводят к формированию онкопатологии.
Предрасполагающие факторы в основе своей одинаковы как для злокачественных, так и для доброкачественных новообразований. К ним относят хроническую хеликобактерную инфекцию, атрофический гастрит, генетическую предрасположенность (наличие онкопатологии желудка у родственников, выявление гена ИЛ-1), неправильное питание, курение и алкоголизм, проживание в зоне экологического бедствия, иммуносупрессию. К злокачественной трансформации также предрасполагает наличие полипов желудка (аденоматозных), резекция части желудка, злокачественная анемия, болезнь Менетрие.
Симптомы опухолей желудка
Доброкачественные опухоли желудка чаще всего никак не проявляются и обнаруживаются случайно во время обследования по поводу другой патологии. Полипы больших размеров могут манифестировать ноющей болью в эпигастральной области после приема пищи; тошнотой и рвотой с прожилками крови; изжогой и отрыжкой; слабостью; головокружениями (на фоне анемии, желудочного кровотечения); частой сменой запоров и поносов. Симптомы лейомиом появляются в случае некроза опухолевого узла и внутреннего кровотечения. В этой ситуации пациента беспокоят слабость, бледность, головокружения.
Признаки злокачественных опухолей желудка могут возникнуть как на фоне полного здоровья, так и сопровождать симптоматику язвенной болезни, хронического гастрита. На ранних стадиях рака желудка пациент отмечает снижение аппетита, боли и чувство перенаполнения желудка после еды, прогрессирующее исхудание, извращение вкуса и отказ от некоторых продуктов из-за этого. На поздних стадиях болезни развивается раковая интоксикация; отмечается усиление болей в животе на фоне прорастания опухолью соседних органов; рвота пищей, съеденной накануне; мелена (стул с измененной кровью); увеличение регионарных лимфоузлов.
К осложнениям доброкачественного онкопроцесса относят малигнизацию; прорастание опухолью стенки желудка с перфорацией и развитием перитонита; перекрытие просвета желудка опухолевым конгломератом с нарушением пассажа пищевого комка; изъязвление опухоли с распадом и кровотечением из опухолевого узла; миграцию полипа на ножке в двенадцатиперстную кишку с ущемлением и некрозом полипа.
Злокачественные опухоли желудка также осложняются сужением полости желудка, изъязвлением и кровотечением, перфорацией желудка. Кроме того, для злокачественных опухолей характерны метастазирование, быстрое исхудание с развитием раковой кахексии.
Диагностика опухолей желудка
В прежние годы основным методом диагностики опухоли желудка являлась рентгенография, однако сегодня на первый план выходят эндоскопические исследования. Тем не менее, нельзя отрицать информативность и широкие возможности рентгенографии - в некоторых клиниках она до сих пор остается главной диагностической методикой.
Обзорная рентгенография органов брюшной полости позволяет заподозрить опухоль благодаря деформации контуров желудка, смещению соседних органов. Для более точной диагностики используются контрастные исследования (рентгенография желудка с двойным контрастированием) - во время такого исследования выявляются различные дефекты заполнения, свидетельствующие о наличии растущей в полость органа опухоли, либо дефекты слизистой оболочки, указывающие на озлокачествление и распад новообразования.
Консультация врача-эндоскописта нужна для визуализации опухолевого процесса и назначения эзофагогастродуоденоскопии и эндоскопической биопсии. Проведение морфологического исследования позволяет установить правильный диагноз и начать своевременное лечение в 95% случаев. Для уточнения распространенности опухолевого конгломерата, степени задействованности окружающих органов и наличия метастазов возможно проведение УЗИ, КТ и МСКТ органов брюшной полости. Клинические и биохимические анализы дают возможность оценить общее состояние пациента, степень опухолевой интоксикации.

Лечение опухолей желудка
Тактика в отношении лечения доброкачественных и злокачественных опухолей желудка несколько отличается. Удаление доброкачественных опухолей желудка обычно осуществляется хирургическим путем. В отношении полипов желудка гастроэнтерологи могут занимать выжидательную тактику, хотя чаще принимается решение об удалении полипов желудка при ЭГДС с одновременным проведением интраоперационного гистологического исследования.
Выяснение морфологических характеристик удаленной доброкачественной опухоли позволяет принять решение - произвести резекцию только полипа или также прилегающей слизистой. Если во время эндоскопического исследования выявляется тотальный полипоз желудка, производится гастрэктомия. После удаления доброкачественной опухоли назначается курс лечения ингибиторами протонной помпы, антихеликобактерными препаратами.
Лечение злокачественных новообразований желудка обычно комплексное, включает оперативное вмешательство, лучевую и полихимиотерапию. На сегодняшний день наиболее эффективным методом терапии считается операция. Объем оперативного вмешательства зависит от многих факторов: типа и размеров опухоли, распространенности онкологического процесса, наличия и количества метастазов, вовлечения окружающих органов, общего состояния пациента.
При наличии злокачественного новообразования может выполняться радикальная операция либо же паллиативное вмешательство. Радикальная операция подразумевает под собой удаление опухоли, тотальную гастрэктомию, резекцию сальника (оментэктомию) и вовлеченных в процесс окружающих органов, лимфоузлов. Паллиативные операции направлены на облегчение общего состояния и обеспечение энтерального питания пациента. В комплекс лечения злокачественных новообразований обычно включают лучевую, химиотерапию для достижения наилучшего результата, предупреждения рецидивов опухоли.
Прогноз при опухолях желудка
Прогноз при выявлении доброкачественных новообразований благоприятный; однако, поскольку эти опухоли склонны к рецидивированию, пациенты находятся на диспансерном наблюдении в течение всей жизни. Установление злокачественного характера опухоли значительно ухудшает прогноз. Шансы на выздоровление намного выше при своевременной диагностике и начале лечения злокачественной опухоли. При выявлении метастазов, прорастании соседних органов прогноз для жизни значительно ухудшается.
Специфической профилактики опухолей желудка не существует. Для предупреждения формирования онкопроцесса следует исключить провоцирующие факторы: наладить режим питания, отказаться от вредных привычек, своевременно выявлять и лечить воспалительные заболевания желудка, регулярно проходить эндоскопическое обследование при наличии семейной предрасположенности к онкопатологии. По достижении 50-летнего возраста следует ежегодно проходить обследование у гастроэнтеролога.
Рак желудка
Рак желудка - это злокачественная эпителиальная опухоль слизистой оболочки желудка. Признаками рака желудка служат снижение аппетита, похудание, слабость, боль в эпигастрии, тошнота, дисфагия и рвота, быстрое насыщение при приеме пищи, вздутие живота, мелена. Установлению диагноза способствует проведение гастроскопии с биопсией, рентгенографии желудка, УЗИ органов брюшной полости, эндосонографии, определение опухолевых маркеров, исследование кала на скрытую кровь. В зависимости от распространенности рака желудка производится частичная или тотальная резекция желудка; возможно проведение химиотерапии и лучевой терапии.


Рак желудка - злокачественное новообразование, в большинстве случаев исходящее из железистых эпителиальных клеток желудка. Среди злокачественных опухолей желудка в 95% выявляются аденокарциномы, реже - другие гистологические формы - лимфомы, плоскоклеточный рак, лейомиосаркомы, карциноид, аденоакантомы. Мужчины болеют раком желудка в 1,7 раза чаще женщин; обычно заболевание развивается в возрасте 40-70 лет (средний возраст 65 лет). Рак желудка склонен к быстрому метастазированию в органы пищеварительного тракта, часто прорастает в соседние ткани и органы через стенку желудка (в поджелудочную железу, тонкий кишечник), часто осложняется некрозом и кровотечением. С током крови метастазирует преимущественно в легкие, печень; по сосудам лимфатической системе - в лимфоузлы.
Причины рака желудка
В настоящее время гастроэнтерология недостаточно знает о механизмах развития и причинах возникновения рака желудка. Современная теория развития рака желудка предполагает, что заметную роль в его возникновении играет инфицированность Helicobacter Pylori. Среди факторов риска отмечают следующие: курение, хронический гастрит, операции на желудке, пернициозная анемия, генетическая предрасположенность. Состояниями с высоким риском развития рака является аденома желудка, атрофический гастрит, хроническая язва желудка.
Чаще всего рак развивается у лиц среднего возраста и старше, заболевают чаще мужчины. Однако отсутствие факторов риска не гарантирует полностью избегания рака желудка. Равно как и у людей с сочетанием нескольких канцерогенных факторов рак желудка возникает далеко не всегда.
Классификация рака желудка
Рак желудка классифицируется по стадиям согласно международной классификации злокачественных новообразований: классификация TNM, где T - состояние (стадия развития) первичной опухоли (от нулевой стадии предрака до четвертой стадии прорастания опухоли в соседние ткани и органы), N - присутствие метастазов в региональных лимфоузлах (от N0- отсутствия метастазов, до N3 - заражения метастазами более 15 региональных лимфоузлов), M - наличие метастазов в отдаленных органах и тканях (М0 - нет, М1 - есть).
Симптомы рака желудка
Ранняя стадия развития рака желудка часто протекает без клинических проявлений, симптоматика начинает развиваться, как правило, уже при опухоли второй-третьей стадии (прорастание в подслизистые слои и далее).
С развитием заболевания выявляются следующие симптомы: боль в эпигастрии (первоначально умеренная), тяжесть в желудке после приема пищи, снижение аппетита и похудание, тошнота вплоть до рвоты (рвота, как правило, сигнализирует о снижении проходимости желудка - закупорке опухолью привратникового отдела). При развитии рака в области кардии возможна дисфагия (нарушение глотания).
На третьей стадии рака (когда опухоль поражает все слои стенки желудка вплоть до мышечного и серозного) возникает синдром раннего насыщения. Это связано со снижением растяжимости желудка.
При прорастании опухли в кровеносные сосуды могут возникать желудочные кровотечения. Следствия рака: анемия, снижение питания, раковая интоксикация приводят к развитию общей слабости, высокой утомляемости. Присутствие каких либо из вышеперечисленных симптомов не является достаточным для диагностирования рака желудка, таким образом могут проявляться и другие заболевания желудка и органов пищеварения. Диагноз «рак желудка» устанавливают только на основании данных исследования биоптата.
Однако выявления подобных симптомов требует немедленного обращения к врачу-гастроэнтерологу для прохождения обследования и максимально раннего обнаружения злокачественного новообразования.
Диагностика рака желудка
Единственным основанием для установления диагноза «рак желудка» является результаты гистологического исследования новообразования. Но для выявления опухоли, выяснения ее размеров, характеристики поверхности, локализации и осуществления эндоскопической биопсии проводят гастроскопию.
Наличие увеличенных лимфоузлов средостения и метастазов в легких можно выявить при рентгенографии легких. Контрастная рентгенография желудка визуализирует присутствие новообразования в желудке.
УЗИ органов брюшной полости проводят для выяснения распространения опухолевого процесса. С теми же целями (детальная визуализация новообразования) проводят мультиспиральную компьютерную томографию (МСКТ). В определении распространения злокачественного процесса помогает ПЭТ - позитронно-эмиссионная томография (вводимая в организм радиоактивная глюкоза собирается в тканях опухоли, визуализируя вышедший за пределы желудка злокачественный процесс).

При лабораторном исследовании крови выявляют специфические онкомаркеры. Кал проверяют на присутствие скрытой крови. Детальное исследование опухоли, возможность ее хирургического удаления определяют при диагностической лапароскопии, при этом также возможен забор биоптата для исследования.
Лечение рака желудка
Тактика лечебных мероприятий зависит от стадии развития рака желудка, размера опухоли, прорастания в соседние области, степени заселения злокачественными клетками лимфоузлов, поражения метастазами других органов, общего состояния организма, сопутствующих заболеваний органов и систем.
При раке желудка могут применять три основных методики лечения злокачественных образований: хирургическое удаление, химиотерапию и лучевую терапию. В большинстве случаев используется сочетание методик. Тактика лечения определяется специалистом-онкологом, после комплексного обследования пациента, получения рекомендаций смежных специалистов.
В случаях раннего выявления опухоли (на стадиях 0 и 1), когда метастазы отсутствуют, прорастание в стенку не достигает подслизистых слоев, возможно полное хирургическое удаление рака. Проводится удаление участка стенки желудка, пораженного раком, часть окружающих тканей, близлежащие лимфоузлы. Иногда, в зависимости от степени поражения желудка опухолью, производится частичная или тотальная резекция желудка.
После такого рода операций общий объем желудка заметно уменьшается, либо, если желудок полностью удален, пищевод соединяется с тонким кишечником напрямую. Поэтому пациенты после резекции желудка могут употреблять ограниченное количество пищи за один прием.
Лучевую терапию (облучение пораженных опухолью органов и тканей ионизирующим излучением) производят для остановки роста и уменьшения опухоли в предоперационном периоде и в качестве средства, подавляющего активность раковых клеток и уничтожения вероятных очагов рака после удаления опухоли.
Химиотерапия - медикаментозное подавление роста злокачественных образований. Комплекс химиотерапевтических препаратов включает в себя высокотоксичные средства, разрушающие опухолевые клетки. После операции по удалению злокачественного новообразования химиотерапию применяют для подавления активности оставшихся раковых клеток, чтобы исключить вероятность рецидива рака желудка. Зачастую химиотерапия комбинируется с лучевой терапией для усиления эффекта. Хирургическое лечения также, как правило, сочетается с тем или иным способом подавления активности раковых клеток.
Пациенты, страдающие раком желудка, должны хорошо, полноценно питаться на протяжении всего лечения. Организму, борющемуся со злокачественной опухолью, требуется большое количество белка, витаминов, микроэлементов, необходима достаточная калорийность суточного рациона. Трудности возникают в случае выраженного угнетения психики (апатии, депрессии) и отказа от пищи. Иногда возникает необходимость в парентеральном введении питательных смесей.
Осложнения рака желудка и побочные эффекты терапии
Тяжелые осложнения, значительно ухудшающие течение заболевания, могут быть как непосредственным результатом наличия злокачественной опухоли, так и стать следствием весьма тяжелопереносимых методов противоопухолевой терапии. При раке желудка зачастую возникают кровотечения из сосудов поврежденной стенки, что способствует развитию анемии. Крупные опухоли могут некротизироваться, ухудшая общее состояние организма выделением в кровь продуктов некротического распада. Потеря аппетита и усиленное потребление опухолевой тканью питательных веществ способствует развитию общей дистрофии.
Продолжительная лучевая терапия может способствовать развитию выраженного лучевого ожога, а так же лучевого дерматита и лучевой болезни. Побочными эффектами химиотерапии является общая слабость, тошнота (вплоть до регулярной рвоты), диарея, алопеция (облысение), сухость кожи, дерматиты, экзема, ломкость ногтей, деформация ногтевых пластин, расстройства половой сферы.
Одним из распространенных осложнений может быть присоединившаяся инфекция. Вследствие подавленного иммунитета течение инфекционного процесса может быть весьма тяжелым.
Прогноз и профилактика рака желудка
Рак желудка диагностируется, как правило, уже на стадии неизлечиваемой опухоли. Только в сорока процентах случаев выявляется новообразование, при котором есть вероятность излечения (рак на ранней стадии без метастазирования либо с метастазами в близлежащих лимфоузлах). Таким образом, при выявлении рака третьей и четвертой стадии, при его склонности к быстрому течению и осложнениям прогноз кране неблагоприятен.
Оперативное лечение в сочетании с тем или иным методом противоопухолевой терапии дает пятилетнюю выживаемость после операции у 12% пациентов. В случае раннего обнаружения рака (поверхностное распространение без прорастания в подслизистые слои стенки желудка) выживаемость увеличивается до 70% случаев. При озлокачествленной язве желудка вероятность выживаемости - от 30 до 50%.
Наименее благоприятный прогноз у неоперабельных опухолей, поразивших насквозь все слои желудочной стенки и проникших в окружающие ткани. Неблагоприятно течение рака, если выявлены метастазы в легких и печени. При неоперабельных опухолях желудка терапия направлена на облегчение симптомов и максимально возможное снижение скорости прогрессирования заболевания.
Основными мерами профилактики рака желудка являются: своевременное лечение заболеваний, которые являются предраковыми состояниями, регулярное правильное питание, отказ от курения. Значимой мерой в профилактике развития злокачественных новообразований является контроль состояния слизистой желудка и своевременное выявление зарождающихся опухолевых процессов.
Читайте также:
