Раннее выявление рака яичек Скрининг населения на рак яичек.
Добавил пользователь Евгений Кузнецов Обновлено: 01.02.2026
Какие нужны обследования перед назначением лечения?
Физикальное обследование
Физикальное обследование - осмотр всего тела для обнаружения внешних признаков заболевания. Также выполняется обследование яичек, при котором обращают внимание на болезненность, наличие самой опухоли, ее консистенцию, положение и размеры.
Ультразвуковое исследование.
Его выполняют для уточнения наличия опухоли в самом яичке (УЗИ органов мошонки), а при несомненном диагнозе опухоли яичка - для выявления метастазов (УЗИ органов брюшной полости и забрюшинного пространства).
Определение опухолевых маркеров в сыворотке крови
Это анализ, при котором определяется количество веществ, выделяемых в сыворотку крови органами, тканями или опухолевыми клетками. Повышенное содержание определенных веществ в сыворотке крови наблюдается при некоторых опухолях. Такие вещества называют опухолевыми маркерами.
Для опухолей яичка определяют следующие маркеры:
- альфа-фетопротеин (АФП)
- бета-хорионический гонадотропин (β-ХГТ)
- лактатдегидрогеназа (ЛДГ)
Уровень маркеров определяется до операции по удалению яичка для подтверждения диагноза рака яичка.
В процессе лечения определение уровня маркеров помогает оценивать эффективность лечения. Определение уровня маркеров при наблюдении после излечения может помочь выявить рецидив (возврат) опухоли.
Онкоскрининг для мужчин
Рак среди мужской половины населения «молодеет». Если раньше онкологические заболевания половой сферы выявлялись у мужчин преимущественно старше 55 лет, то сейчас к специалистам все чаще обращаются молодые люди до 40. Причем, с запущенными формами рака, требующими срочного оперативного лечения. Поэтому врачи настоятельно рекомендуют пациентам соблюдать онкологическую настороженность, а именно, своевременно проходить обследование на онкомаркеры.
У мужчин чаще других встречаются:
- рак простаты,
- рак легких,
- рак толстой кишки и кожи.
Вероятность заболеть раком простаты возрастает после 65 лет. Наличие близких родственников с раком простаты также увеличивает риск. При наличии факторов риска анализ крови на ПСА нужно проводить начиная с 45 лет.
Факторами риска рака толстой и прямо кишки являются: полипы, воспалительные заболевания кишечника, избыточный вес, употребление продуктов с высоким содержанием жиров, курение и малоподвижный образ жизни. При наличии этих факторов онкоскрининг следует регулярно проводить с 45 лет
Считается, 8 из 10 случаев смерти от рака легких являются результатом курения. Но у людей, которые не курят, также может быть рак легких.
Любой, кто проводит много времени на солнце, может заболеть раком кожи. Люди со светлой кожей, особенно со светлыми или рыжими волосами, с большей вероятностью заболеют раком кожи, чем люди с темной кожей 1 .
Зачем делать онкоскрининг
Онкомаркеры - это биологически активные вещества (белки, гормоны, ферменты), которые вырабатываются в организме или собственно злокачественными клетками, или здоровой тканью, но на фоне протекающих патологических процессов. К последним относятся воспалительные, аутоиммунные, эндокринные, неврологические и др. нарушения.
Замечено, что концентрация большинства онкомаркеров напрямую коррелирует со стадией заболевания. Это дает возможность специалистам установить не только сам факт наличия опухоли, но и определить степень тяжести и агрессивности ракового процесса. Момент начала экспрессии (выработки) раковых белков фиксируется задолго (за несколько месяцев) до появления первых симптомов, что является основой ранней диагностики рака. Чем раньше выявлена опухоль, тем проще и быстрее проходит процесс ее лечения.
Кроме того, результаты анализа на онкомаркеры отражают степень эффективности проводимого курса терапии. Если концентрация белков медленно, но стабильно снижается, значит, выбранная схема лечения более чем верна и результативна. Если же после снижения показатели вновь ползут вверх, то это свидетельствует о приближающемся обострении (рецидиве) заболевания. И наконец, стойкое повышение значений до высоких цифр характерно для метастатического рака, т. е. опухоли, уже давшей метастазы в соседние органы и ткани.
Но не всегда положительный результат онкоскрининга обусловлен злокачественным процессом. Некоторые доброкачественные заболевания также могут провоцировать повышение значений. Поэтому, чтобы избежать врачебной ошибки при трактовке результатов и постановке диагноза, назначаются дополнительные инструментальные, клинические и аппаратные исследования.
Показания к онкоскринингу
Онкоскрининг желательно проводить мужчинам старше 50 лет раз в 2 года. Люди более младшего возраста могут обследоваться по собственному желанию или по показаниям.
- Принадлежность к группам риска по онкологии:
- генетическая предрасположенность (зафиксированные случаи рака у близких родственников);
- ранее диагностированный рак независимо от формы и локализации;
- выявленное и стойкое превышение допустимых норм уровня тестостерона;
- вредные условия труда;
- экологически неблагополучная обстановка в месте проживания;
- никотиновая и/или алкогольная зависимость;
- хронический стресс и перенапряжение; ;
- сексуальную дисфункцию (снижение эрекции, импотенцию, уменьшение объема эякулята);
- болезненные ощущения в нижней части живота;
- нарушение мочеиспускания (учащение/урежение, жжение в процессе выделения мочи, чувство не полностью опорожненного мочевого пузыря и пр.);
- присутствие крови в моче или каловых массах;
- нарушение пищеварения (изжога, отрыжка, боль);
- кашель в течение длительного времени;
- изменение внешнего вида кожных покровов;
- хроническую усталость, потерю веса, повышение температуры тела и т. д.
Панель онкомаркеров для мужчин
Перечень показателей, являющихся маркерами рака простаты (предстательной железы), легких, щитовидной железы, органов желудочно-кишечного тракта (ЖКТ) т. д., определяется врачом индивидуально с учетом причин обращения пациента, данных визуального осмотра и результатов других исследований.
Важно! Нормы различаются в зависимости от реактивов и оборудования, используемого в каждой конкретной лаборатории. Поэтому при интерпретации результатов необходимо пользоваться стандартами, принятыми именно в той лаборатории, где сдавался анализ. Также необходимо обращать внимание на единицы измерения.
В таблице ниже представлены усредненные референсные диапазоны.
Название онкомаркера
Как было сказано выше, положительный результат онкоскрининга не может быть стопроцентным свидетельством злокачественного заболевания. Не корректные данные очень часто являются следствием других патологических процессов в организме, нарушений правил подготовки к исследованию, сильного эмоционального потрясения, чрезмерной физической нагрузки, приема некоторых лекарственных средств.
Примечание: анализ на онкомаркеры может назначаться как блоками из нескольких тестов, так и каждый показатель по отдельности.
Только комплексное обследование (сочетание лабораторных и визуальных методов диагностики) предоставит наиболее полную картину состояния пациента на момент обращения. Поэтому в случае получения положительного результата онкоскрининга не нужно впадать в панику, а следует обратиться к грамотному врачу, который спланирует тактику дальнейшего обследования и, при необходимости, лечения.
Также онкоскрининг включает в себя:
- базовые лабораторные исследования (общий анализ крови, мочи, биохимические тесты по показаниям); .
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Диагностика рака яичек: современные подходы и методы
Если в процессе гигиенических процедур или целенаправленного самоосмотра возникает подозрение, что с одним из парных органов не все в порядке, не нужно искать вопрос на ответ «Как распознать рак яичек» в медицинской литературе или в интернете: при обнаружении узла или отека необходимо полноценное профессиональное обследование. Несмотря на то, что большинство опухолей мужских половых желез не относятся к раковым, определить характер проблемы должен специалист.
Своевременная и точная диагностика рака яичек чрезвычайно важна: если новообразование обнаружено на ранних стадиях и диагноз поставлен правильно, в 96% случаев больного удается полностью вылечить.
Как определить рак яичек у мужчин во время физикального осмотра
Уже в процессе первичной консультации врач способен заподозрить наличие злокачественной опухоли по результатам осмотра, пальпации (прощупывания), а также просвечивания проблемной области.
Поднеся к мошонке небольшой источник света, специалист может увидеть, что лучи проникают через пораженный орган неравномерно: плотные раковые уплотнения будут выглядеть темными пятнами на фоне окружающих здоровых тканей.
Диагностика рака яичек у мужчин: основные методы исследования
Если по результатам первичного осмотра у онкоуролога появляются основания для проведения дальнейшего обследования, он назначает комплексную диагностику, включающую визуализацию проблемного очага и лабораторные анализы.
УЗИ мошонки
В процессе данного обследования рак яичек диагностируют с помощью изображений, получаемых путем сканирования мошонки звуковыми волнами высокой частоты.
Эта абсолютно безболезненная процедура - один из основных методов, позволяющих врачу определить, является узел злокачественным или доброкачественным. Исследование дает четкое представление о структуре новообразования:
- уплотнения с полостями, заполненными жидким содержимым (кисты), обычно безвредны;
- плотная структура опухоли может быть признаком рака.
Кроме того, во время ультразвукового исследования мошонки специалист определяет положение очага и его размер.
Как определить рак яичек по анализам крови
Для подтверждения диагноза могут быть назначены анализы крови с целью измерения уровня так называемых онкомаркеров - специфических веществ, содержание которых у больных раком яичка бывает повышенным.
Наиболее часто определяемые онкомаркеры при раке яичка:
- AFP (альфа-фетопротеин)
- ХГЧ (хорионический гонадотропин человека)
- ЛДГ (лактатдегидрогеназа)
Уровень этих маркеров повышается не при всех формах заболевания, поэтому нормальные результаты анализов крови не позволяют полностью исключить злокачественную природу новообразования.
Руководитель Научно-клинического центра онкурологии, к.м.н., хирург-онкоуролог О. А. Диланян рекомендует обращаться к урологу при появлении малейших подозрений на злокачественный процесс: «… не нужно надеяться, что это киста… не нужно убеждать себя, что это было всю жизнь… УЗИ стоит копейки, зато если это не дай бог рак, то возможно будет на ранней стадии его вылечить».
Биопсия
Подтвердить наличие рака, а также точно установить его тип можно только при исследовании клеток, полученных из проблемного участка.
В большинстве случаев единственный безопасный способ провести биопсию опухоли яичка - взять фрагмент ткани из полностью удаленной железы. Такая операция называется лечебно-диагностической и рекомендуется в том случае, если результаты других исследований позволяют заподозрить онкологию.
Полное удаление яичка (орхидэктомия) снижает риск распространения злокачественных клеток после процедуры, тогда как при проведении стандартной биопсии этот риск очень высок. Нужно добавить, что односторонняя орхидэктомия не влечет за собой нарушения половой функции - восстановившись после операции, мужчина возвращается к нормальной жизни.
Необходимо добавить, что примерно в 30% случаев после орхидэктомии врачи приходят к выводу, что в ней не было необходимости: опухоль оказывается доброкачественной. В некоторых российских специализированных онкоцентрах сегодня доступна экспресс-диагностика биопсийного материала. Исследование занимает порядка 20 минут и позволяет сохранить орган при условии, что образование носит доброкачественный характер.
В данном случае хирургическое вмешательство проходит следующим образом:
- хирург-онкоуролог иссекает опухоль и отправляет ее в гистологическую лабораторию;
- если под микроскопом обнаруживаются злокачественные клетки, операция продолжается, и яичко удаляют полностью;
- если злокачественных клеток в биопсийном материале нет, операция завершается.
Другие виды исследований
При необходимости, больному проводятся дополнительные исследования, задача которых - выявить, как далеко распространился рак.
Чаще всего раковые клетки мигрируют в лимфатические узлы и легкие. Чтобы проверить наличие признаков вторичных опухолей в легких, пациент может быть отправлен на рентген грудной клетки. Для этих целей, а также для поиска вторичных опухолей в других частях тела, в современных онкоцентрах назначают сканирование методами компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
Важно понимать: чем раньше будет поставлен диагноз рак яичек, тем проще и эффективнее будет лечение. Поэтому при появлении первых признаков болезни нужно записаться на прием к врачу и пройти назначенное им обследование.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
Профилактика и раннее выявление (скрининг) рака яичка
Не существует доказанных способов предотвращения развития рака яичка. Однако, для пациентов, имеющих факторы риска, следующие советы могут помочь обнаружить рак яичка в ранней стадии, при которой можно добиться полного излечения:
- выполняйте регулярное самообследование яичек (один раз в месяц);
- при наличии ощущения тяжести, боли или дискомфорта в области мошонки, таза или внизу спины проконсультируйтесь с врачом.
Раннее выявление рака яичка
Большинство опухолей яичка выявляются при самообследовании или рутинном обследовании во время визита к врачу.
Регулярное самообследование яичек поможет раньше обнаружить любые изменения его консистенции и размеров. Удобнее всего проводить самообследование после теплой ванны или душа. Теплая вода приводит к расслаблению мошонки и максимальному опущению яичек в мошонку, что позволяет обнаружить какие-либо необычные изменения.
Самообследование выполняется следующим образом
- встаньте перед зеркалом, обратите внимание, на отсутствие припухлости в области мошонки;
- исследуйте каждое яичко двумя руками, поместите указательный и средний пальцы снизу, а большие сверху яичка;
- осторожно поворачивайте яичко между большим и двумя другими пальцами.
В норме яичко овальной формы и имеет мягкую консистенцию. Одно яичко может быть немного больше другого.
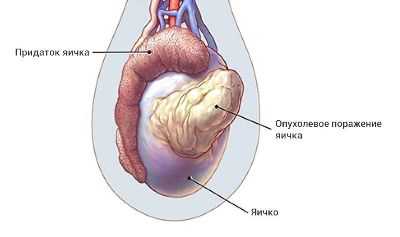
В верхней части яичка по задней поверхности можно нащупать тяж, поднимающийся кверху - это придаток яичка. При обнаружении любых изменений следует немедленно обратиться к врачу!
Рак яичка: лечение и диагностика
Злокачественные опухоли яичка лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Содержание:
Общие сведения о злокачественных опухолях яичка
Рак яичка лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Яички (тестикулы) - две мужские половые железы расположенные в мошонке. Их функцией является образование сперматозоидов, а также мужского полового гормона (тестостерон).
Семенная жидкость, образующаяся в яичке, вначале содержит незрелые сперматозоиды, которые после прохождения через сеть трубочек попадают в придаток яичка, где они созревают и сохраняются.
Виды рака яичка
![лечение рака яичка]()
Большинство опухолей яичка развиваются из герминогенных клеток (из которых развиваются сперматозоиды) и называются герминоклеточными опухолями.
Герминоклеточные опухоли
Герминоклеточные опухоли разделяют на два основных типа: семиному и несеминомные опухоли, которые имеют различные биологические характеристики, и отличаются по способности к распространению и применяемым методам лечения.
Семинома, при которой герминогенные клетки превращаются в злокачественные на ранней стадии своего развития, более чувствительна к лучевой терапии.
Несеминомные опухоли растут и распространяются быстрее, чем семинома и бывают нескольких типов:
- эмбриональный рак (развивается из зрелых герминогенных клеток);
- тератома, когда герминогенные клетки дифференцируются в различные ткани хрящевую, нервную, мышечную внутри яичка (в норме это происходит после слияния мужской и женской половой клетки, т.е. оплодотворения);
- опухоль желточного мешка, при которой опухоль развивается из желточного мешка, обычно присутствующего у эмбриона хориокарцинома, редкая, но высокозлокачественная опухоль, по структуре похожая на плаценту.
Несеминомные опухоли могут включать несколько вышеуказанных типов клеток, а иногда и все типы клеток одновременно. В случае если опухоль состоит из клеток семиномы и несеминомной опухоли, то ее необходимо лечить как несеминомную.
У кого чаще развиваются опухоли яичка?
Рак яичка - одна из самых "молодых" опухолей и является самой частой злокачественной опухолью у мужчин в возрасте 20-35 лет.
Какие факторы предрасполагают к развитию рака яичка?
Факторы, повышающие вероятность развития опухоли, называются факторами риска. Наличие факторов риска не обязательно приводит к развитию опухоли, так же как их отсутствие не гарантирует, того что опухоль не возникнет.
Для опухолей яичка факторы риска включают Крипторхизм (задержка опущения яичка в мошонку). При наличии крипторхизма риск развития опухоли яичка повышается в 4-6 раз, но если до начала полового созревания выполнена операция по низведению (опусканию) яичка в мошонку, то риск повышается только в 2 раза.
Аномалии развития яичка
Как часто встречается рак яичка?
Опухоли яичка составляют примерно 2 % от всех злокачественных новообразований у мужчин. В 2010 году в Республике Беларусь было выявлено 1833 новых случаев этого заболевания, а заболеваемость составила 19 на 100 000 жителей.
Как проявляются опухоли яичка?
Наиболее частыми клиническими проявлениями опухоли яичка являются: появление безболезненного уплотнения в яичке увеличение яичка в размере боль или дискомфорт в яичке или мошонке чувство тяжести внизу живота или в мошонке.
Эти симптомы не являются специфическими для опухоли яичка и могут наблюдаться при других заболеваниях, поэтому при появлении вышеуказанных симптомов для исключения опухоли яичка необходима консультация специалиста.
В 10 % случаев первыми признаками заболевания являются симптомы, связанные с наличием метастазов. В этом случае симптомы зависят от места локализации метастазов.
Чаще всего опухоли яичка метастазируют в лимфоузлы, находящиеся в забрюшинном пространстве, на уровне почек, и первым проявлением опухоли может быть ноющая боль в поясничной области. При наличии метастазов в легких могут наблюдаться кашель, одышка.
Диагностика рака яичка
Опухоли яичка чаще всего выявляются самими пациентами. Иногда опухоль обнаруживают при обследовании по поводу бесплодия или других урологических жалоб.
Следует отметить, что рак яичка характеризуется относительно благоприятным течением и полностью излечим в 90 % случаев при выявлении на ранней стадии и правильно проводимом и вовремя начатом лечении.
Тем не менее, рак яичка является опасным заболеванием, при котором в течение нескольких месяцев может наблюдаться прогрессирование и переход опухоли из стадии I (опухоль ограничена тканью яичка) в стадию III (распространение опухоли в другие органы). Но даже при наличии отдаленных метастазов рака яичка современные схемы лечения с использованием химиотерапии позволяют добиться полного излечения.
Прогноз, т.е. вероятность выздоровления, и выбор метода лечения зависят от нескольких факторов:
- стадия заболевания (опухоль ограничена яичком или имеется распространение в другие органы, а также уровень опухолевых маркеров);
- тип опухоли (семинома или несеминомная опухоль);
- размер опухоли;
- количество и размер пораженных забрюшинных лимфоузлов.
Следует знать, что методы лечения, применяемые при раке яичка (химиотерапия, лучевая терапия, забрюшинная лимфаденэктомия), могут привести к бесплодию.
Поэтому пациентам, которые планируют в будущем иметь детей, следует до начала лечения обратиться в центр вспомогательной репродукции, осуществляющий консервацию и хранение спермы!
Хирургическое лечение рака яичка
1.1 Радикальная (паховая) орхэктомия
![операция рака яичка]()
На первом этапе лечения выполняется операция - радикальная (паховая) орхэктомия. В процессе операции через разрез в паховой области удаляется яичко вместе с семенным канатиком. Ткань удаленного яичка затем исследуется под микроскопом для определения наличия злокачественных клеток и определения типа опухоли (семинома или несеминомная опухоль).
Операция не должна выполняться через разрез в области мошонки, так как при наличии рака яичка это может привести к распространению опухоли в лимфоузлы или местному распространению.
После операции, для оценки распространенности опухоли и определения стадии заболевания проводится ряд обследований:
- рентгенография органов грудной клетки;
- компьютерная томография (КТ);
- определение уровня опухолевых маркеров (АФП, β-ХГТ и ЛДГ) после операции (чтобы убедиться, что вся опухоль удалена из организма или необходимо дополнительное лечение).
Окончательный диагноз, так же как и стадия заболевания устанавливается только после удаления яичка и проведения вышеуказанного обследования.
1.2 Забрюшинная лимфаденэктомия
После удаления яичка в некоторых случаях требуется выполнение еще одной операции - забрюшинной лимфаденэктомии. В процессе этой операции через срединный разрез передней брюшной стенки удаляются лимфоузлы, расположенные в забрюшинном пространстве, после чего они исследуются под микроскопом для выявления наличия в них опухоли.
При несеминомных опухолях удаление лимфоузлов, в которых могут содержаться опухолевые клетки, попавшие в них из яичка, позволяет предотвратить дальнейшее распространение опухоли. При семиноме с этой же целью проводится лучевая терапия, так как клетки семиномы высокочувствительны к действию радиоактивного излучения.
2. Лечение ранних стадий семиномы (I-II)
Для многих пациентов с ранней стадией семиномы хирургическое лечение в объеме радикальной орхэктомии является достаточным, но требует пристального пожизненного наблюдения для выявления возможного рецидива заболевания.
Дополнительное лечение после орхэктомии зависит от характеристик опухоли и потенциальной опасности ее распространения за пределы яичка. Дистанционная лучевая терапия (облучение забрюшинных лимфоузлов) в большинстве случаев позволяет добиться полного излечения. В этом случае наблюдение врача необходимо не только для выявления рецидива, а также для коррекции возможных осложнений лучевой терапии.
3. Лечение ранних стадий несеминомных опухолей (I-II)
Как и при семиноме лечение начинается с удаления пораженного яичка (радикальной орхэктомии). Если при исследовании ткани удаленного яичка под микроскопом патоморфолог не находит опухолевых клеток в просвете сосудов яичка, то может быть рекомендовано наблюдение. При наличии в просвете сосудов опухолевых клеток может потребоваться дополнительная операция по удалению забрюшинных лимфоузлов.
Преимуществом данной операции является возможность избежать химиотерапии и связанных ней побочных эффектов. Однако в ходе операции могут повреждаться нервы, ответственные за эякуляцию, что может привести к бесплодию. Для предотвращения этого используется специальная хирургическая техника операции, позволяющая сохранить данные нервные волокна.
После забрюшинной лимфаденэктомии, в ряде случаев может быть назначена химиотерапия (например, при сохранении высокого уровня опухолевых маркеров).
4. Лечение распространенного рака яичка (стадия IIB-III)
Химиотерапия является высокоэффективным методом лечения пациентов с несеминомными опухолями, даже при наличии отдаленных метастазов.
Стандартом лечения пациентов с несеминомными опухолями является комбинация блеомицина, этопозида и платины (схема BEP) или комбинация этопозида и платины (схема EP). Общая выживаемость при использовании этих схем достигает 90 %.
Какое наблюдение требуется после проведенного лечения?
После завершения лечения необходимо периодически проходить обследование для своевременного выявления рецидива или прогрессирования заболевания. Как часто следует проходить обследование, а также объем необходимых исследований определит Ваш врач в зависимости от стадии заболевания и проведенного лечения. При этом выполняется определение уровня опухолевых маркеров, рентгенография органов грудной клетки, УЗИ, компьютерная или магнито-резонансная томография органов брюшной полости и грудной клетки.
Читайте также:
- Примеры однородительских дисомий импринтированных участков. Синдром Беквитта-Видемана
- Влияние гипоксии на артериальное давление. Предсердные рефлексы регулирующие давление
- Восстановление слизистой верхнечелюстной пазухи. Ведение раны гайморовой пазухи
- Синдром Лери-Вейлля (Leri-Weill)
- Показания, подготовка к тотальному эндопротезированию коленного сустава в условиях вальгусной деформации