Редкие опухоли головного мозга: пинеальные опухоли, лимфомы, хордомы
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Герминома головного мозга — дисонтогенетическая опухоль чаще злокачественного характера, локализующаяся в глубинных структурах головного мозга. Герминома головного мозга может проявляться сочетанием клинических признаков гидроцефалии с нарушениями зрения, расстройствами психо-эмоциональной сферы и/или различными нейроэндокринными синдромами. Диагностируется герминома головного мозга путем комплексного сопоставления клинических данных, результатов КТ или МРТ головного мозга, анализа крови на наличие биохимических маркеров опухоли и гистологического исследования образца опухолевой ткани. Герминома головного мозга относится к рентген- и химиочувствительным опухолям, поэтому эти методы успешно применяются в ее лечении. Методом выбора является хирургическое удаление герминомы.
МКБ-10

Общие сведения
Герминома головного мозга составляет лишь 2% от всех внутримозговых опухолей, однако она является самой часто встречающейся опухолью глубинных структур головного мозга (пинеальной области, шишковидного тела, III желудочка и гипофизарной области). На долю гермином головного мозга, расположенных в пинеальной области, приходится около 56%. Герминомы головного мозга, локализующиеся в области гипофиза, составляют 25%. В 75% случаев герминома головного мозга представляет собой единичную опухоль, в 25% случаев она носит множественный характер.
Возникает герминомы головного мозга в основном в период от 10 до 20 лет жизни. По некоторым данным этот вид опухолей чаще отмечается у лиц мужского пола. Герминома головного мозга зачастую носит злокачественный характер и склонна к диссеминированному росту в окружающие ее мозговые ткани. Однако около ¼ гермином головного мозга являются доброкачественными новообразованиями.

Причины возникновения герминомы головного мозга
Наряду с тератомами, хориоидкарциномой, краниофарингиомой, коллоидной кистой III желудочка и др. новообразованиями герминома головного мозга относится к дизонтогенетическим опухолям, причиной возникновения которых являются различные нарушения эмбрионального развития. И хотя дизонтогенетическая теория возникновения гермином головного мозга окончательно не доказана, молодой возраст заболевших говорит в ее пользу. Согласно этой теории герминома головного мозга появляется вследствие нарушений тканевой дифференцировки и миграции тканей на начальных этапах развития эмбриона (I триместр беременности).
Факторами, вызывающими эмбриональные нарушения, являются различные неблагоприятные воздействия, влияющие на плод опосредованно через организм матери. Например, радиоактивное облучение, различные интоксикации, контакт с канцерогенными веществами, инфекционные заболевания (герпес, корь, тяжелый грипп, хламидиоз и пр.).
Симптомы герминомы головного мозга
Поскольку герминома головного мозга локализуется вблизи III желудочка и имеет тенденцию к разрастанию вдоль ликворных путей, значительно нарушая ликвороотток, в ее клинической картине на первый план зачастую выходят симптомы гидроцефалии. Как правило, пациенты жалуются на интенсивную головную боль распирающего характера, чувство давления в глазах, не связанную с едой тошноту и даже рвоту.
В связи со своим расположением вблизи хиазмы зрительных нервов герминома головного мозга часто проявляется зрительными нарушениями: снижением остроты зрения, двоением, дефектами полей зрения. Также герминома головного мозга может сопровождаться расстройствами психо-эмоциональной сфер и нарушениями памяти. Расположение опухоли в области гипофиза приводит к нарушению функционирования гипоталамо-гипофизарной системы и развитию различных нейроэндокринных синдромов: несахарного диабета, пангипопитуитаризма, нарушений менструального цикла, ановуляции и аменореи у женщин.
Диагностика герминомы головного мозга
Первый шаг в диагностике герминомы головного мозга — это тщательный опрос и неврологическое обследование пациента, которые позволяют неврологу выявить не только симптомы гидроцефалии, но и признаки поражения серединных структур. Диагностировать повышение внутричерепного давления помогает эхо-энцефалография, в случае большого размера опухоли при ее проведении определяются эхо-признаки смещения серединных структур мозга.
Следующим звеном в диагностике герминомы головного мозга является применение КТ и МРТ головного мозга. Томографические методы исследования позволяют установить опухолевый характер образования, его размеры и расположение. Примерно у 40% больных с герминомой головного мозга выявляется характерный для этой опухоли признак — опухолевая инфильтрация зрительных бугров и наличие расположенного в середине петрификата (симптом бабочки). В пользу герминомы могут говорить распространение опухолевого процесса по боковым желудочкам и метастазирование в инфундибулярную область III желудочка.
Вспомогательное значение в диагностике герминомы и в оценке состояния заболевания имеет определение в крови биохимических маркеров: хорионического гонадотропина (ХГЧ), альфа-фетопротеина (АФП) и плацентарной щелочной фосфатазы (ПЩФ).
Окончательный диагноз «герминома головного мозга» можно установить по результатам исследования материала опухоли, полученного путем проведения стереотаксической биопсии. Но из-за значительной неоднородности опухоли этот метод диагностики не всегда имеет достаточную достоверность. Более точные результаты дает тщательное морфологическое исследование различных участков опухоли после ее удаления. Однако, учитывая высокую радиочувствительность, которой обладает герминома головного мозга, и определенные сложности оперативных вмешательств на серединных структурах мозга, многие нейрохирурги считают целесообразным проведение стереотаксической биопсии при подозрении на герминому головного мозга.
Герминома головного мозга нуждается в дифференцировке от других опухолей головного мозга (астроцитомы, глиомы, ганглионевромы, гематобластомы, гломусной опухоли, медуллобластомы), а также от абсцесса головного мозга, внутримозговой гематомы, коллоидной кисты III желудочка.
Лечение герминомы головного мозга
Поскольку герминома головного мозга является радио- и химиочувствительной опухолью основной лечебной тактикой при ее диагностировании является проведение лучевой терапии. Облучение опухоли противопоказано в детском возрасте из-за негативного влияния ионизирующего излучения на развивающиеся мозговые ткани. Поэтому у детей и при невозможности радикальной лучевой терапии из-за обширного опухолевого процесса прибегают к проведению полихимиотерапии. Лучевая и химиотерапия применяются также как дополнение к хирургическому лечению в случае злокачественного характера герминомы.
Удаление гермином и других опухолей серединных структур до настоящего времени является одной из самых сложных задач неврологии и нейрохирургии. Основная проблема связана с осуществлением доступа к опухолям такой глубинной локализации. Оптимизация применяемых доступов, возможность спланировать ход операции с помощью нейровизуализирующих методов, появление более совершенных хирургических инструментов привели к тому, что в наше время для пациентов с диагнозом герминома головного мозга хирургическое лечение является методом выбора.
Герминома головного мозга удаляется различными операционными доступами, выбор которых осуществляется нейрохирургом после тщательного изучения локализации и размеров опухоли. При наличии показаний удаление герминомы сопровождается одним из видов шунтирующих операций: вентрикулоперинеостомией или вентрикулоцистерностомией. Хирургическое лечение противопоказано, если герминома головного мозга характеризуется диссеминированным ростом или неоперабельным расположением. Герминома головного мозга небольшого размера может быть эффективно удалена при помощи стереотаксической радиохирургии, заключающейся в однократном локальном облучении опухоли высокой дозой излучения.
Прогноз и профилактика герминомы головного мозга
Герминома головного мозга отличается относительно благоприятным прогнозом как лучевой терапии, так и оперативного лечения. Пятилетняя выживаемость пациентов достигает 95%, а десятилетняя — 88%.
К профилактическим мероприятиям, направленным на предупреждение возникновения герминомы, относится в первую очередь исключение различных неблагоприятных воздействий на организм матери. Ранняя постановка на учет и соответствующие разъяснения со стороны акушера-гинеколога, осуществляющего ведение беременности, могут помочь женщине уберечься от влияния различных тератогенных факторов (медикаментозных, производственных и т. п.).
Хордома
Хордома - это редко встречающееся новообразование, предположительно происходящее из остатков хорды. В настоящее время чаще рассматривается как злокачественное. Возникает вблизи позвоночника, может располагаться на любом уровне, от копчика до основания черепа. Обычно развивается в крестцово-копчиковом отделе или затылочно-базилярной части черепа. Симптомы хордомы определяются локализацией опухоли и степенью поражения различных нервов. Возможны боли, парезы, нарушения чувствительности и расстройства функций тазовых органов. Диагноз выставляют с учетом данных неврологического осмотра, рентгенографии, КТ, МРТ и биопсии. Лечение - операция, лучевая терапия.

Хордома - опухоль различной степени злокачественности, предположительно возникающая из эмбрионального предшественника позвоночника. Всегда располагается рядом с позвоночным столбом. Обычно локализуется в области крестца или основания черепа, но может поражать и другие отделы. Может встречаться в любом возрасте. Хордомы в области основания черепа чаще диагностируются в возрасте 20-40 лет, опухоли крестцового отдела - в возрасте 40-60 лет. Мужчины страдают вдвое чаще женщин. Распространенность заболевания - 1-3 новых случая хордомы в год на 1 млн. населения. Лечение проводят специалисты в области онкологии, неврологии и вертебрологии.
Причины хордомы
Причины и предрасполагающие факторы, влияющие на вероятность развития онкологического процесса, пока остаются невыясненными. Предполагается, что факторами риска являются клеточный иммунодефицит, контакты с радиоактивными и химическими канцерогенами в анамнезе.
Патанатомия
Вопрос злокачественности новообразования остается дискутабельным. Одни исследователи выделяют доброкачественные и злокачественные формы хордом, другие расценивают такие опухоли как относительно доброкачественные из-за их медленного роста и редкого метастазирования. Вместе с тем, из-за высокой склонности к рецидивированию и большого количества неблагоприятных исходов современные специалисты склонны рассматривать хордому как злокачественный процесс.
Хордома представляет собой мягкий одиночный узел, покрытый хорошо выраженной капсулой. При злокачественном течении инкапсуляция просматривается слабо. Новообразование имеет дольчатое строение, на разрезе хордома полупрозрачная, светло-серая, в ткани видны участки некроза. При микроскопии выявляется полиморфизм клеток. Клеточные ядра мелкие, гиперхромные. В клетках видны крупные вакуоли. В злокачественных хордомах выявляются клеточная анаплазия и атипичные фигуры митоза.
Симптомы хордомы
Симптомы зависят от локализации, размеров и направления роста опухоли. На первый план в клинической картине обычно выходят признаки поражения тех или иных нервов. Хордомы, расположенные в зоне основания черепа, могут распространяться в область турецкого седла, расти вглубь черепа, в направлении носоглотки или орбиты. При сдавлении гипофиза могут возникать гормональные нарушения. Характерны бульбарные расстройства, возникающие в результате поражения блуждающего, подъязычного и языкоглоточного нерва.
У пациентов, страдающих хордомой основания черепа, могут выявляться дизартрия, нарушения глотания и изменения голоса (слабость, гнусавость) вплоть до афонии. При распространенных хордомах наблюдаются нарушения ритма дыхания и сердечной деятельности, обусловленные вовлечением дыхательного и сердечно-сосудистого центров, расположенных в продолговатом мозге. Возможны нарушения зрения вследствие сдавления зрительного нерва. При распространении процесса может наблюдаться прорастание орбиты или носоглотки.
Хордомы крестца могут распространяться как поверхностно, так и в направлении брюшной полости или малого таза. При сдавлении спинного мозга и нервных корешков возникают боли, слабость нижних конечностей, расстройства чувствительности и движений, парезы и нарушения деятельности тазовых органов. При расположении хордомы в нетипичном месте (в области шейного, грудного или поясничного отдела позвоночника) наблюдаются боли и неврологические расстройства, соответствующие уровню поражения.
Осложнения
При злокачественном течении отмечается быстрый рост новообразования. Хордома прорастает позвонки или кости черепа, дает метастазы в регионарные лимфоузлы, печень и легкие. На поздних стадиях выявляется картина раковой интоксикации. Больные хордомой теряют вес и аппетит, чувствуют постоянную слабость. Наблюдаются колебания настроения, депрессивные расстройства, анемия и гипертермия. При метастазах в легкие возникают одышка и кашель с кровью, при метастазах в печень - гепатомегалия, желтуха и асцит.
Диагностика
Диагноз выставляют с учетом анамнеза, жалоб больного, данных общего и неврологического осмотра и результатов обследования. Необходимые исследования:
- Рентгенография. Пациентам с подозрением на хордому назначают рентгенографию черепа или рентгенографию крестцово-копчикового отдела позвоночника (в зависимости от локализации новообразования). На рентгенограммах обнаруживаются крупные участки разрушения костной ткани. Иногда в области костного дефекта просматриваются тонкие перегородки, разделяющие полость на несколько камер. При расположении хордомы в крестцовом отделе выявляется увеличение переднезаднего размера крестца. При локализации опухоли в области черепа отмечается рассасывание клиновидной кости. Для определения вовлеченности сосудов проводят ангиографию.
- Томографическая диагностика. Для более точного определения размера, структуры и распространенности хордомы назначают КТ головного мозга, МРТ головного мозга, КТ позвоночника и МРТ позвоночника.
- Биопсия опухоли. Окончательный диагноз хордомы устанавливают на основании биопсии и последующего гистологического исследования образца тканей. Забор материала производят под рентген-контролем. Состояние регионарных лимфоузлов оценивают с учетом данных УЗИ пораженной области.
Для выявления метастазов в легких проводят рентгенографию грудной клетки и КТ легких, для обнаружения вторичных очагов в печени - КТ органов брюшной полости и МРТ печени. Для оценки общего состояния организма пациентам, страдающим хордомой, назначают общий анализ крови, общий анализ мочи и биохимический анализ крови. В ходе предоперационной подготовки определяют группу крови и резус-фактор. При наличии соматической патологии больного направляют на консультацию к врачам соответствующего профиля (кардиологу, гастроэнтерологу, эндокринологу и т. д.).
Дифференциальную диагностику хордомы осуществляют с новообразованиями спинного и головного мозга, хондросаркомой крестца, а также опухолями женских половых органов и раком толстого кишечника, распространяющимися на область позвоночника.
Лечение хордомы
Основным методом лечения хордомы является хирургическое вмешательство. Из-за особенностей расположения и роста опухоли радикальное удаление возможно только у незначительной части пациентов. При возможности радикального оперативного вмешательства осуществляют полную резекцию хордомы вместе с капсулой. В остальных случаях проводят паллиативные операции. Частичное иссечение хордомы позволяет уменьшить сдавление нервных структур и существенно улучшить качество жизни пациентов.
Лучевая терапия при хордомах малоэффективна, однако из-за больших технических затруднений при проведении оперативного вмешательства этот метод нередко приобретает существенное значение в процессе паллиативной терапии. Радиотерапия обеспечивает снижение интенсивности болевого синдрома и некоторое уменьшение размеров хордомы. Облучение проводят, используя рентгеновский аппарат или гамма-установку.
Наряду с традиционными методами лучевой терапии применяют стереотаксическую хирургию, в ходе которой осуществляется прицельное воздействие тонкими пучками гамма-лучей на область хордомы. Химиотерапия в лечении данной патологии не применяется из-за устойчивости опухоли к действию химиопрепаратов. Из-за частого рецидивирования многим больным требуются повторные операции и курсы лучевой терапии.
Прогноз
Прогноз при хордомах определяется уровнем злокачественности новообразования, распространенностью онкологического процесса и успешностью первого хирургического вмешательства. Средняя пятилетняя выживаемость при злокачественных формах хордомы составляет около 30% Средняя продолжительность жизни пациентов, страдающих данной патологией, колеблется от 5 до 10 лет. Рецидив хордомы рассматривается как прогностически неблагоприятный признак.
Лимфома ЦНС
Лимфома центральной нервной системы — редкое новообразование, поражающее ткани головного и спинного мозга, заднюю стенку глаза. Клиническая картина зависит от локализации процесса, включает общемозговые симптомы, парезы, нарушения координации, расстройства зрения. Диагностика осуществляется с применением методов нейровизуализации, анализа спинномозговой жидкости, гистологического исследования биоптата. В лечении активно используется терапия химиопрепаратами, облучение мозга и их сочетание. При одиночном характере опухоли возможно нейрохирургическое вмешательство.



Лимфома ЦНС впервые выделена в отдельную нозологию в 1974 г. Относится к злокачественным новообразованиям, составляет около 4% опухолей центральных органов нервной системы. По статистическим данным, распространенность патологии находится на уровне 0,5-0,75 случая на 100 тысяч пациентов. Последнее время наблюдается увеличение заболеваемости, связанное с ростом иммуносупрессивных состояний. Риск возникновения лимфомы ЦНС у больных СПИДом составляет 4-6%, при врожденном иммунодефиците — 4%. Средний возраст заболевших среди иммунокомпетентных лиц — 62 года. Возрастная медиана у пациентов с врожденным иммунодефицитом составляет 10 лет. Гендерная предрасположенность не наблюдается.

Причины
Этиология возникающих в ЦНС лимфом не определена. У иммунокомпрометированных пациентов выявляют следы вируса Эпштейна-Барр и герпеса VI типа, также характерных для лимфоидных опухолей другой локализации. Однако роль данных вирусов в возникновении заболевания не доказана. Ведется дальнейший поиск триггеров, обуславливающих появление патологических, активно делящихся лимфоцитов. Среди установленных факторов риска выделяют следующие иммуносупрессивные состояния:
- Наследственные иммунодефициты: синдром Луи-Бар, синдром Вискотта-Олдрича, селективный дефицита Ig A и другие.
- ВИЧ-инфекция: у больных поражается Т-клеточная составляющая иммунитета.
- Аутоиммунная патология: системная красная волчанка, ревматоидный артрит.
- Состояния после трансплантации: иммуносупрессия создается медикаментозно для предотвращения реакции отторжения трансплантата.
Патогенез
Большинство лимфом ЦНС являются экстранодулярными, первично развивающимися в церебральных тканях без предварительного образования в лимфатическом узле. С целью объяснения их возникновения в нервной ткани, не имеющей лимфоидных образований, были выдвинуты 2 гипотезы. Первая предполагает проникновение лимфоцитов в мозговые структуры под действием неких триггеров, которыми могут служить вирусные инфекции. Попадая в нервные структуры, лимфоциты изменяют свои свойства и дают начало патологическому клеточному клону. Вторая гипотеза предполагает формирование опухолевого лимфоцитарного клона в отдалении, с последующей миграцией в ЦНС.
90% лимфом ЦНС состоят из трансформированных В-лимфоцитов. В большинстве случаев предшественниками опухолевых клеток являются В-лимфоциты герминогенного центра, реже — постгерминогенные активированные лимфоциты. В ряде случаев патологические лимфоциты пропитывают стенки церебральных сосудов, давая картину васкулита.

Классификация
Единая классификация лимфом ЦНС не разработана. В современной клинической нейроонкологии новообразования разделяют морфологически, по характеру распространения и расположению.
- По иммунофенотипу подавляющее большинство образований представляют собой неходжкинские лимфомы. Лимфома Ходжкина, лимфобластные и Т-клеточные лимфомы наблюдаются значительно реже.
- По распространенности процесса в ЦНС образования могут быть одиночными, инфильтративными и множественными.
- По локализации различают церебральные и спинномозговые лимфомы. Первые составляют подавляющее большинство и классифицируются на полушарные, лептоменингеальные, лимфомы мозолистого тела. Поражения спинного мозга составляют менее 1%.
Симптомы лимфомы ЦНС
Клиническими проявлениями выступают неспецифические общемозговые и очаговые симптомы. У большинства больных заболевание манифестирует признаками поражения ЦНС в виде головных болей, психоневрологических изменений, сонливости и расстройств сознания. Возможны когнитивные нарушения, дискоординация. Эписиндром возникает в 10% случаев. У трети больных отмечаются симптомы интракраниальной гипертензии: интенсивные цефалгии, тошнота, чувство «тяжести» на глазах. Расположение очагов в задних отделах глазного яблока сопровождается зрительной дисфункцией, экзофтальмом, офтальмоплегией.
Спинномозговая форма проявляется мышечной слабостью, выпадением двигательной функции с последующим присоединением сенсорных нарушений и болевого синдрома. Лептоменингеальное поражение протекает с сенсомоторными расстройствами лицевой области, корешковым синдромом с локализацией в люмбосакральном отделе. Наблюдается нижний парапарез, расстройство мочеиспускания, гидроцефалия. Типичные для лимфом другой локализации подъемы температуры тела, потливость, снижение массы тела не наблюдаются.
Являясь объемным образованием, лимфома ЦНС по мере роста приводит к масс-эфекту с повышением ликворного давления и гидроцефалией. Последняя опасна дислокацией мозга с ущемлением его тканей. Локализуясь по ходу мозговых сосудов и прорастая их, опухоль может приводить к нарушению целостности сосудистой стенки и геморрагическому инсульту. Возможна диссеминация опухолевых клеток с образованием вторичных очагов в ЦНС.
Выявление общемозговых симптомов и очаговых выпадений в неврологическом статусе позволяет врачу-неврологу заподозрить новообразование ЦНС и его предположительную локализацию. Подтверждение диагноза возможно по результатам нейровизуализирующих обследований, для верификации опухоли требуется морфологическое исследование. В перечень необходимых обследований при подозрении на лимфому входит:
- Нейровизуализация. Церебральная КТ или МРТ позволяют оценить размер и расположение новообразования, степень дислокации серединных структур. В пользу лимфомы ЦНС говорит многоочаговость процесса, кольцевидное контрастирование, значительный перифокальный отек.
- Офтальмологическое обследование. Необходимо больным, имеющим зрительные расстройства. Выявляет экзофтальм, повышенное внутриглазное давление, застойные явления при офтальмоскопии.
- КТ всего тела. Необходимо для поиска первичного очага, локализующегося вне ЦНС. Его обнаружение свидетельствует о вторичном характере мозговой лимфомы.
- Исследование цереброспинальной жидкости. Забор материала производиться путем спинномозговой пункции. В половине случаев в ликворе определяется повышение белка, плеоцитоз с большим количеством реактивных лимфоцитов, наличием опухолевых клеточных элементов.
- Гистологическое исследование. Забор тканей опухоли предпочтительно производить путем стереотаксической биопсии, позволяющей минимизировать опасность диссеминации. При микроскопии типичная цитологическая картина представлена скоплением патологически трансформированных лимфоидных клеток со светлыми ядрами, окруженных зрелыми лимфоцитами. Иммунофенотипирование лимфомы ЦНС позволяет установить ее гистологический тип, степень зрелости клеток, спрогнозировать развитие заболевания.
Дифференциальная диагностика
Необходимо дифференцировать лимфому ЦНС с другими объемными образованиями:
- глиобластомой;
- абсцессом;
- церебральными метастазами.
Дифференцировка осуществляется по характерным особенностям МРТ. Для глиобластомы типичны некротические очаги центральной локализации, отсутствующие у лимфомы. С целью исключения метастатического характера новообразования производится поиск первичной опухоли экстраневральной локализации. Церебральный абсцесс характеризуется четким контуром. Лимфому ЦНС следует также отличать от нейросаркоидоза, лейкоэнцефалопатии, демиелинизирующих заболеваний, в пользу которых будет свидетельствовать диффузно-многоочаговый характер поражения.

Лечение лимфомы ЦНС
Консервативная терапия
Лимфомы чувствительны к химиотерапии и облучению. Текущие рекомендации по лечению основаны на нескольких проспективных исследованиях, однако в связи с редкой встречаемостью опухоли последние имеют небольшой размер выборки. Терапия осуществляется индивидуально в соответствии с характером поражения, возрастом пациента, преморбидным фоном. К наиболее популярным методикам относятся:
- Монотерапия цитостатиками. Проводится одним цитостатическим препаратом. Приводит к полной ремиссии у 30-40% больных. Побочными эффектами выступает почечная, печеночная недостаточность, гематологические нарушения, пневмонит.
- Комбинированная химиотерапия. Применение сочетания двух цитостатиков, способных проникать через гематоэнцефалический барьер, дает лучший ответ на терапию. К недостаткам метода относится его высокая токсичность.
- Лучевая терапия. Фракционное облучение мозга у большинства больных приводит к быстрой ремиссии. Однако, характерно раннее возникновение рецидивов. Средняя продолжительность жизни пациентов составляет 1-1,5 года.
- Сочетанная терапия. Лечение включает химио- и радиотерапию. Данное сочетание позволяет продлить жизнь пациента, но обладает высокой нейротоксичностью, приводящей к лейкоэнцефалопатии с кортикальной атрофией. В таких случаях наблюдаются тяжелые когнитивные нарушения, нарушения походки, недержание мочи, возникает необходимость ухода за больным.
Хирургическое лечение
Резекция может улучшить выживаемость без прогрессирования у пациентов с одиночными поражениями. Диффузное прорастание лимфомы ЦНС в окружающие ткани, ее локализация в глубинных церебральных структурах делает нейрохирургическое лечение малоэффективным. Оперативное вмешательство может способствовать распространению опухолевых лимфоцитов с возникновением множественных рецидивов. Медиана выживаемости таких больных после оперативного лечения без применения других методов не превышает 4 месяца.
Экспериментальное лечение
Возможно применение иммунотерапии ингибиторами контрольных точек. В современной нейроонкологии рассматривается использование препаратов, препятствующих передаче сигналов В-клеточного рецептора и таким образом влияющих на пролиферацию клеток лимфомы, Препараты первой группы были связаны со значительной токсичностью у некоторых пациентов. Пришедшие им на смену средства менее токсичны, но и менее активны. В настоящее время ведется поиск способов повышения их активности.
Прогноз и профилактика
Лимфома ЦНС представляет собой высокозлокачественное новообразование со средней выживаемостью от недель до месяцев, если лечение является только симптоматическим. При противоопухолевой терапии 5-летняя выживаемость составляет 31%. Пожилой возраст, плохое клиническое состояние, повышенный уровень белка в спинномозговой жидкости, вовлечение глубоких церебральных отделов, спинальное поражение связаны с более неблагоприятным прогнозом. Профилактика сводится к предупреждению и своевременному лечению приводящих к иммунодефициту заболеваний.
1. Первичные лимфопролиферативные заболевания центральной нервной системы/ Губкин А.В., Звонков Е.Е., Кременецкая В.А. и др.// Клиническая онкогематология. - 2008. - 4(1).
2. Современные представления об этиологии, патогенезе, диагностике и методах лечения первичной диффузной В-клеточной крупноклеточной лимфомы центральной нервной системы/ С.В. Волошин, Ю.А. Криволапов, А.В. Шмидт, В.А. Шуваев, М.С. Фоминых, К.М. Абдулкадыров// Онкогематология. - 2013. - 2.
3. The Diagnosis and Treatment of Primary CNS Lymphoma/ von Baumgarten L, Illerhaus G, Korfel A, Schlegel U, Deckert M, Dreyling M.// Deutsches Arzteblatt international. - 2018. - 115(25).
4. Primary CNS Lymphoma/ Grommes, C., DeAngelis, L. M.// Journal of clinical oncology : official journal of the American Society of Clinical Oncology. - 2017. - 35(21).
Герминома — редкая опухоль пениальной области головного мозга
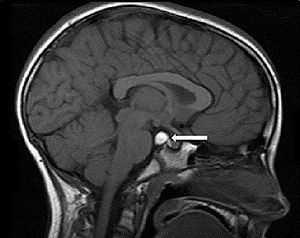
Герминома головного мозга - редкая опухоль, возникающая при внутриутробном развитии плода. Она возникает из зародышевых листочков, из которых происходит формирование органов и тканей ребеночка.
Образование состоит из разных тканей и может находиться не только в головном мозге, но и в половой системе и позвоночнике.
Эта разновидность опухоли составляет лишь 2% всех случаев, но это новообразование самое распространенное среди глубинных.
В основном опухоль содержится в глубинных структурах мозга и относится к трудно операбельной. Новообразование может быть доброкачественное, а также злокачественное, прогрессирует вместе тем, как организм ребенка растет, а в раннем возрасте может не проявлять никаких признаков.
Первые признаки заболевания проявляются в 12-13 летнем возрасте. Но если новообразование злокачественное, то симптомы проявляются гораздо раньше.
Также опухоль может прогрессировать очень медленно, и только проявиться в 25-30 годам. Статистика показывает, что данная патология чаще встречается у мужской половины населения. В случае если опухоль злокачественная, то она прогрессирует и охватывает близ находящиеся ткани и структуры головного мозга.
Располагается возле третьего желудочка. По статистике, герминома в четверти всех случаев является доброкачественной опухолью.
Причины и симптоматика опухолевого процесса
Герминома мозга, относится к опухолям, которые появляются при нарушении внутриутробного развития. Существует теория, что опухоль

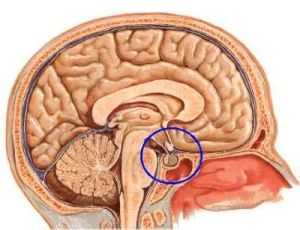
Пинеальная область головного мозга — основное место расположения герминомы
возникает из-за поражения тканевой дифференцировки и переселения тканей на начальном этапе развития плода.
Причинами возникновения внутриутробных изменений являются многие неблагоприятные воздействия, которые влияют на эмбрион через материнский организм.
Чаще всего расположение новообразования — пинеальная область головного мозга, в связи с чем очень часто герминома провоцирует развитие гидроцефалии, когда лишняя жидкость скапливается в мозге, на этом фоне возникают перечисленные симптомы:
- мучительная головная боль, которая не проходит при принятии медицинских препаратов;
- ощущается внутриглазное давление;
- возникают тошнота и рвота, которые не зависят от приема пищи;
- возникают головокружение или обмороки;
- теряется дееспособность и слабость;
- возникает нарушение зрения: возникает двоение в глазах и изъяны зрительных полей, уменьшается острота.
Если у больного злокачественное новообразование, то возникают общие симптомы:
- теряется аппетит;
- возникает анемия и симптомы, которые связаны с ней;
- редко уменьшается вес;
- проявление депрессии, а также теряется интерес к жизни.
Диагностические критерии
Герминома головного мозга - очень страшная и плохо поддающаяся лечению патология, поэтому нужно применять специальные своевременные диагностические меры и назначать неотложную терапию.
Самое сложное вовремя диагностировать эту опухоль, так как ее расположение находится в глубоких участках мозга. Поэтому это усложняет диагностику, а также лечение.
На первых этапах жизни обследовать и выявить эту патологию очень сложно, потому что новообразование имеет изначально скрытый характер.
Диагностику можно провести только по достижению больным 10 летнего возраста. Главным первичным фактором, указывающим на наличие герминомы является повышенное внутричерепное давление, поэтому выявить образование на этом этапе можно с помощью электроэнцефалографии.
Следующим этапом обследования является проведение КТ (компьютерной томографии) и МРТ (магниторезонансной томографии) головного мозга. На этой стадии устанавливаются размеры, расположение и характер новообразования.
Затем пациент сдает анализ крови. При лабораторном исследовании следует обнаружить в крови содержимое маркеров новообразования (ХГЧ, АФП, ПЩФ).
Самый эффективный и точный способ определения опухоли является биопсия. Хотя при данной патологии этот метод не всегда оправдан. Так как из-за того, что структура новообразования неравномерная, нельзя точно поставить диагноз, а из-за глубокого расположения опухоли, проведение этой процедуры усложняется. Поэтому доктора во многих случаях этот метод диагностики исключают.
Также требуется дифференцировка от иных новообразований головного мозга, а также от скопления гноя и крови в головном мозге и коллоидной кисты 3 желудочка.
Золотой стандарт терапии — применение трех методик
При лечении/удалении опухоли используются следующие методы терапии:
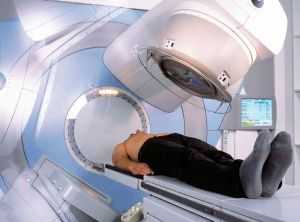
- Лучевая терапия. Несмотря на то, что у данной опухоли повышена чувствительность к радиоактивному и химическому облучению, все равно основной способ лечения лучевая терапия. Использовать данную методику не всегда разрешается. Сложности появляются при облучении больных малого возраста, которым лучевую терапию противопоказано делать, так как лучи отрицательно сказываются на формировании и развитии маленького организма.
- Полихимиотерапия. Вместо лучевой терапии малышам при лечении герминомы головного мозга назначают полихимиотерапию. Этот способ оказывает воздействие на новообразование, с помощью специальных медикаментов. В таком случае выписывают комплекс лекарств, которые совместно могут уменьшить распространение образования или приостанавливают его дальнейшее развитие. Это именно то, что необходимо для малышей, так как следует выиграть время, чтобы ребенок вырос.
- Операционный метод лечения. Самая труднореализуемая задача на сегодняшний день в нейрохирургии это хирургическое вмешательство на герминому головного мозга. Основной проблемой является труднодоступность к глубоким участкам коры мозга, так как она чаще всего там расположена. Несмотря на данную сложность, операцию все-таки возможно сделать. Это делается в том случае, когда другие способы лечения не приносят необходимого результата. В случае если нейрохирург решит делать операцию, то решение операционного вмешательства разрешается после тщательного исследования и изучение размеров и расположения опухоли. Для удаления новообразования головного мозга используют такой метод как шунтирование. Существует единственное противопоказание для проведения операции это неясный и быстрый рост герминомы или ее расположение в той зоне, к которой не подобраться.
Удаление пинеальной опухоли головного мозга:
Комплексная терапия
В особых случаях используется комплексная терапия лучевой и полихимиотерапии, и дополнительное оперативное вмешательство при лечении новообразования.
Для детей данный метод не следует использовать из-за того, что возникает сильная интоксикация всего организма. Но если нет эффективного результата от каждого из вышеперечисленных методов по отдельности, остается применять только комплексную терапию.
Процент выживаемости пациентов после удаления герминомы довольно высок и составляет 85%.
Профилактика до и после операции
Основным способом профилактики этого и многих других новообразований головного мозга является исключение неблагоприятного воздействия негативных факторов на организм беременной матери.
Будущая мать должна отказаться от вредных привычек и не допускать контакта с ядовитыми и радиоактивными веществами.
Эта опухоль, выявленная на начальном этапе, хорошо поддается лучевому методу терапии и химиотерапии. Пациентам, чтобы контролировать свое состояние и течение болезни после лечения следует проходить и консультироваться у невропатолога единожды в год.
Глиома головного мозга — надежда только на хирурга и Бога
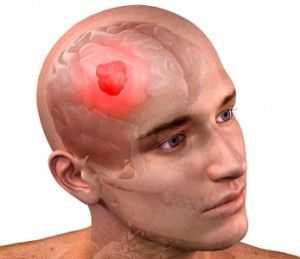
Глиома — самый распространенный вид опухолей головного мозга. Такое опухолевое образование составляет больше половины подобных заболеваний.
Причиной развития злокачественного образования являются глиальные клетки.
Глиома - это опухоль без точной классификации.
Для точного диагностирования применяется код по МКБ10, который устанавливает источник развития новообразования, признаки и этапы.
Причины возникновения опухоли
Ученые выяснили, что новообразования появляются из-за бурного размножения незрелых глиальных клеток. Так появляются доброкачественные и раковые глиомы.
Опухоли формируются в сером или белом веществе вокруг центрального канала, в задней части гипофиза, клетках мозжечка или в сетчатке глаза. Глиома развивается медленно от объема небольшой крупинки до округлого тела диаметром 10 см. Метастазы распространяются в редких случаях.
Точные причины роста раковой глиомы не определены, но ученые склоняются к мнению, что они кроются на генетическом уровне, когда нарушается структура гена ТР53.
Лечить это заболевание трудно именно по причине его малой изученности. Эта опухоль имеет четкие контуры и затрагивает один участок головного мозга. Метастазы почти никогда не развиваются.
Клиническая картина шаг за шагом
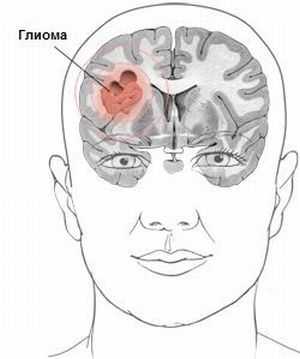
Для новообразования в черепной коробке свойственны проявления неврологического характера. Их сила и форма соответствует стадии развития заболевания. .
Первоначальная симптоматика глиомы:
- боли в голове;
- позывы на рвоту;
- приступы эпилептического характера;
- несвязная речь;
- падение качества зрения;
- временная амнезия, неспособность к логическому мышлению;
- полная слепота.
С ростом объема новообразования в мозге происходят изменения, в связи с чем меняется поведение человека. Он становится неуправляемым, раздражительным, агрессивным. Прогрессирующая болезнь обостряет эти симптомы.
От того, какой вид глиомы головного мозга развивается, будет зависеть симптоматика и проявления опухоли:

- Диффузная глиома в лобной области характеризуется болями с одной стороны, возможны судорожные проявления при резком движении головой. Часто атрофируется зрительный нерв.
- Для диффузной глиомы продолговатого мозга характерны неадекватные проявления психического состояния, связанные с повышением внутричерепного давления. Человека мучают рвоты, охриплость, нарушение двигательных функций. Возможны галлюцинации.
- Опухоль среднего мозга нарушает проводимость сигналов мозга. На крайних стадиях может наступить паралич рук или ног.
- Диффузная глиома среднего мозга вызывает сбой в работе двигательного аппарата организма. Человек теряет ориентацию в пространстве. Начальным симптомом служит головокружение.
- Опухоль мозолистого тела - ухудшается согласованность движений. Руки не слушаются. Больной не может выполнять простейших операций - писать, умываться. На этой почве нарушается психика.
Своевременное выявление и лечение опухоли дает возможность человеку прожить более 5 лет.
Родственные опухолевые образования
Глиомы — это опухоли разных видов в зависимости от типа клеток, подвергшихся болезненным изменениям. Разновидности опухолевых образований:
- диффузная астроцитома - 50% заболеваний, она образуется в белом веществе, — это глиома ствола головного мозга;
- эпендимома возникает в желудочках - 8%;
- олигодендроглиома - 10%;
- смешанные опухоли возникают в любом отделе мозгового пространства;
- опухоли в сосудах головного мозга встречаются нечасто, поражают стенки кровеносного сосуда;
- невринома - доброкачественное образование, способное переродиться в злокачественную опухоль, поражает зрительный нерв;
- редкий вид заболевания — нейронально-глиальная опухоль.
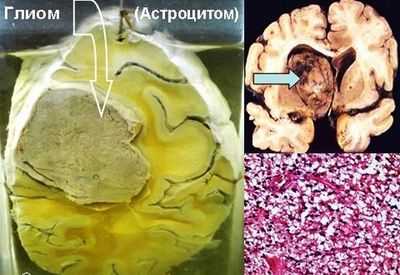
Как прогрессирует и растет опухоль
Стадии развития заболевания:
- Первая стадия - незлокачественное медленно развивающееся уплотнение. Оно может быть и природной доброкачественной глиомой. При успешной терапии больной живет 7-9 лет.
- Вторая стадия - медленное увеличение новообразования и перерождение в злокачественную опухоль. Наблюдаются специфические признаки болезни неврологического характера.
- Третья стадия - анапластическая глиома. Симптоматика подтверждает наличие онкологии. Даже при отсутствии метастаз разрастание опухоли задевает соседние отделы обоих полушарий мозга. Прогноз на выживаемость — от 2 до 5 лет.
- Четвертая стадия - быстрорастущая опухоль. Пациент обычно живет не больше 1 года. Эта опухоль не поддается оперативному излечению.
Диффузную глиому у маленьких пациентов лечат радиологическим методом. После кратковременного улучшения болезнь возвращается в более тяжелой форме.
Глиома - неизлечимое заболевание, прогноз в любом случае неутешительный. Иссечение опухоли путем оперативного вмешательства дает временное улучшение. Затем опухоль появляется вновь. Все лечение имеет цель - уменьшить боль и страдание пациента, улучшить качество его жизни. В среднем удается продлить ее на 5-10 лет.
Постановка диагноза

Для каждого больного врач подбирает индивидуальную стратегию лечения.
Она связана с местом расположения образования, с интенсивностью роста опухоли, со степенью ее злокачественности. Обследование и лечение назначает нейрохирург.
Для определения диагноза проводятся следующие аппаратные обследования:
- Самым информативным методом изучения опухолевых процессов является магнитно - резонансная томография. Она позволяет точно определить положение опухоли и ее размер даже в начале заболевания. Таким методом обследуют головной мозг младенца в утробе матери, чтобы выявить возможные изменения.
- Компьютерная томография позволяет выяснить природу новообразования. В ткани вводится маркер. Здоровыми клетками он выводится, а опухолевые ткани его накапливают.
- Спектроскопия исследует опухоль на предмет необходимости в повторном хирургическом вмешательстве.
Вылечить нельзя, продлить жизнь можно
Хирургическая операция — самый эффективный способ помощи больным с глиомой. Операцию проводит нейрохирург. Это очень сложное вмешательство, требующее предельной точности и мастерства врача. Ошибка врача может привести к нарушению многих жизненных функций, параличу, смерти пациента.
Опухоль удаляется несколькими методами:
- Хирургический. С помощью эндоскопа в черепное пространство вводятся видеокамера и хирургические инструменты. Применяя их, нейрохирург удаляет опухоль. После операции проводится курс химических препаратов. Больше половины случаев заканчиваются повторным вмешательством.
- Радиотерапия - облучение применяют на начальных стадиях рака или после операций как профилактическую меру.
Глиома имеет генетические причины образования. Поэтому после операции опухоль может образоваться вновь. Использование препаратов генной инженерии позволяют сократить размеры злокачественного образования и облегчить операцию.
Эти новейшие препараты воздействуют на раковые клетки, убивая. Размеры опухоли не изменяются, пациент может жить дольше без болей. Препараты генной инженерии позволяют избежать повторной операции.
Осторожно, видео операции! Кликните, чтобы открыть
Как последняя надежда — нетрадиционная медицина
Жизнь пациента при диффузной глиоме доставляет страдания больному и его родным. Иногда народные нетрадиционные методы помогают продлить жизнь и улучшить ее качество.
Оперативное вмешательство - крайне опасное и непредсказуемое лечебное мероприятие. Возможность отложить его на позднее время дают народные рецепты. Они не отменяют медицинских предписаний, но могут облегчить состояние пациента.
Могут помочь следующие методы:
- Отвары и настои целебных трав - сборы из шалфея, болиголова, дискореима кавказского улучшают кровоснабжение головного мозга, делают более интенсивными обменные процессы, восстанавливая функции клеток.
- Зеленый кофе - удаляет из клеток свободные радикалы , которые способствуют развитию раковых леток. Его используют в профилактических целях, для уменьшения доброкачественных образований.
- БАДы.
Рацион питания
Крайне неблагоприятно сказываются на составе крови продукты, изобилующие канцерогенами. Это жирная, жареная и копченая пища. Канцерогены ухудшают кровоток.
К здоровым продуктам относятся свежие овощи и фрукты, продукты моря. Питаться следует умеренно. Под запретом — курение и алкоголь.
Все очень плохо
Глиома - врожденное заболевание, которое возникает на генном уровне, поэтому прогноз жизни неутешителен. Полное удаление опухоли невозможно. После операции она вновь увеличивается.
Повторная операция может лишь продлить жизнь пациента и облегчить страдания. Если глиома злокачественная и быстро растет, пациент не живет больше года. Если, все же удается иссечь опухоль полностью с максимальным сохранением тканей мозга, то почти 80% пациентов живут более 5 лет.
Хирургическая операция в случаях онкологии неизбежна и является преимущественным методом лечения. Открытые операции предполагают трепанацию черепной коробки. Успех зависит от того, насколько доступна опухоль. Если есть возможность удалить ее, не повредив соседние участки мозга, то эффективность лечения доходит до 90%.
Если в тканях остаются раковые клетки, после операции пациент проходит курс химической и лучевой терапии.
Читайте также:
- Магнитно-резонансная томография височной кости в норме
- Веллусные волосяные кисты у ребенка
- Эндотелий сосудов. Роль ( значение ) эндотелия в регуляции просвета сосудов.
- Осложнения кератопротезирования. Группы заболеваний
- Задняя фораминотомия. Задний доступ при эндоскопической дискэктомии на шейном отделе.
