Рентген органов грудной клетки в задне-передней проекции: укладка, коллимация
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Рентгенография грудной клетки - это метод диагностики, позволяющий получить изображение органов грудной полости с помощью облучения рентгеновыми лучами. Различные ткани организма в зависимости от своей плотности по-разному пропускают рентгеновы лучи, а значит, по-разному отображаются на снимке (рентгенограмме).
Рентген грудной клетки дает возможность изучить костные структуры (ребра, грудину, позвоночник), легкие, плевру, бронхи и трахею, сердце и средостение, а также оценить состояние мягких тканей этой области.
Прежде всего, рентген грудной клетки используется для диагностики заболеваний легких.
Часто возникает вопрос, что лучше сделать рентген легких или флюорографию? Свои преимущества есть у каждого метода. Обычно флюорография используется для общей оценки состояния легких: есть ли признаки патологии или нет. Рентген легких позволяет получить более качественное изображение, а значит его диагностическая ценность выше. Зато флюорография дешевле.
Что показывает рентген грудной клетки?
Рентген грудной клетки способен выявить:
- присутствие в легких очагов воспаления, в том числе характерных для таких заболеваний как пневмония и туберкулёз;
- наличие опухолевых образований и отеков, которые могут быть следствием сердечной недостаточности;
- наличие патологических скоплений газов и жидкостей;
- скопление жидкости в околосердечной сумке, увеличение размера сердца, аорты и лимфатических узлов;
- инородные предметы в легких, пищеводе и дыхательных путях.
Какие заболевания помогает диагностировать рентген грудной клетки?
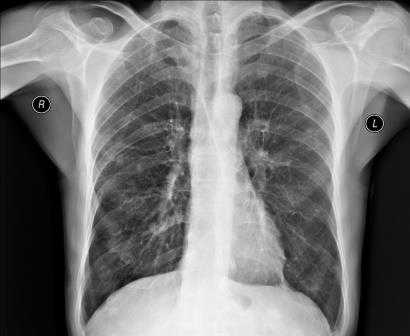
Рентген грудной клетки
Рентген грудной клетки назначается в целях диагностики и оценки состояния при таких заболеваниях, как:
- пневмония. В сложных случаях данные рентгена легких являются базовыми для постановки диагноза острой пневмонии;
- туберкулёз;
- воспалительные заболевания плевры (плеврит, эмпиема плевры);
- опухолевые заболевания легких, бронхов, трахеи;
- тромбоэмболия легочной артерии;
- профессиональные заболевания легких, вызванные длительным вдыханием пыли и других мелких частиц;
- пневмотракс (механический разрыв легочной ткани);
- паразитарные заболевания грудной клетки (эхинококкоз);
- заболевания грудного отдела позвоночника.
Показания к назначению рентгена легких (рентгена грудной клетки)
Показаниями к рентгену легких являются:
- длительный кашель;
- отхаркивание большого количества мокроты;
- кровь в мокроте;
- одышка;
- систематические боли в груди или боли в области спины;
- длительное повышение температуры тела.
Как делается рентген легких (рентген грудной клетки)
В большинстве случаев специальной подготовки к рентгену грудной клетки не требуется.
Необходимо будет раздеться до пояса, а также снять все металлические предметы и украшения. Рентгенография обычно делается в передней или задней проекции в положении стоя. В некоторых случаях рентген делается в боковой проекции, в том числе в положении лежа. В момент, когда делается снимок, нельзя двигаться. Надо быть готовым на некоторое время задержать дыхание.
Где сделать рентген грудной клетки в Москве?
Сделать рентген легких(обзорную рентгенографию грудной клетки) вы можете в рентгенологическом отделении любой из поликлиник «Семейного доктора».
Оставьте телефон -
и мы Вам перезвоним
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Рентгенография грудной клетки
Для выявления патологических изменений сердца и оценки их влияния на сосудистое русло легких наиболее часто применяют рентгенографическое исследование грудной клетки, позволяющее получить изображение средостения, сердца и легких.
Снимки обычно делаются в заднепередней и левой боковой проекциях. В заднепередней проекции благодаря уменьшению расстояния между сердцем и рентгеновской пленкой изображение сердца получается более четким и менее искаженным, чем в переднезадней. У лежачего пациента можно воспользоваться передвижным рентгеновским аппаратом, но он позволяет делать снимки только в переднезадней проекции.
- Диагностировать сердечные заболевания, сопровождающиеся изменением размера, формы или внешнего вида сердца и легких.
- Контролировать расположение катетера в легочной артерии или полостях сердца, а также электродов электрокардиостимулятора.
Подготовка
- Следует объяснить пациенту, что исследование позволяет оценить размер и форму сердца, и сообщить ему, кто и где будет проводить исследование. Необходимо заверить пациента в том, что лучевая нагрузка будет небольшой и безвредной.
- Пациенту следует снять украшения, металлические предметы, раздеться до пояса и надеть халат без металлических застежек.
Процедура и последующий уход
Заднепередняя проекция
- Пациент стоит на расстоянии около 2 м от рентгеновского аппарата спиной к нему, положив подбородок на держатель кассеты.
- Высота последнего регулируется таким образом, чтобы шея пациента была слегка разогнута. Пациент кладет руки на бедра и прислоняется плечами и грудью к держателю кассеты по центру.
- Во время экспонирования снимков пациента просят сделать глубокий вдох и задержать дыхание.
Левая боковая проекция
- Руки пациента сцеплены над головой, левый бок прислонен к кассете.
- Во время экспонирования пациента просят сделать глубокий вдох и задержать дыхание.
Передпезадпяя проекция у лежачего пациента
- Головной конец кровати максимально приподнят.
- Для уменьшения давления органов брюшной полости на диафрагму пациента усаживают в кровати.
- Кассету подкладывают под спину пациента. Расстояние от пациента до рентгеновского аппарата может незначительно варьировать, но во всех случаях между ними не должно быть никаких предметов.
- Во время экспонирования пациента просят сделать глубокий вдох и задержать дыхание.
Меры предосторожности
- Рентгенография грудной клетки обычно противопоказана в I триместре беременности. При необходимости ее проведения во время экспонирования живот и область малого таза пациентки должны быть защищены свинцовым экраном или фартуком.
- Амбулаторному пациенту следует производить рентгенографию в заднепередней, а не переднезадней проекции. Кроме показаний к рентгеновскому исследованию грудной клетки, в направлении должны быть указаны все изменения, выявленные во время предыдущих исследований.
- При обследовании лежачего пациента необходимо обеспечить защиту всех присутствующих в палате с помощью свинцового экрана, ширмы или удаления на возможно большее расстояние от рентгеновского аппарата.
Нормальная картина
В норме на снимках, выполненных в заднепередней проекции, ширина грудной клетки по меньшей мере в 2 раза превышает поперечный размер сердца. В то же время в переднезадней проекции относительные размеры и положение сердца могут быть другими; возможно усиление тени сердца и дуги аорты. Когда исследование проводится с контрольной целью, рентгенограммы грудной клетки должны подтверждать правильное положение катетеров и водителей ритма.
Отклонение от нормы
Для диагностики заболеваний сердца необходимо оценивать рентгенограммы грудной клетки с учетом данных анамнеза, физикального обследования, ЭКГ и предыдущих рентгенологических исследований.
Изменение формы сердца обычно заключается в увеличении левого или правого желудочка, левого предсердия или даже нескольких полостей. При увеличении левого желудочка в заднепередней проекции левая граница сердца становится круглой и выпуклой с боковым расширением в своей нижней части, а в боковой проекции определяется выбухание левого желудочка кзади. При увеличении правого желудочка в заднепередней проекции наблюдается вторичное изменение левой границы сердца за счет расширения тени легочной артерии, а в боковой - расширение тени выносящего тракта правого желудочка. При увеличении левого предсердия его плотность на рентгенограмме в заднепередней проекции увеличивается вдвое, левая граница сердца сглаживается, левый главный бронх смещается кверху. В редких случаях правая граница сердца над проекцией правого желудочка расширяется кнаружи. В боковой проекции определяется выбухание левого предсердия кзади. Начальными признаками застоя в малом круге кровообращения на снимках, сделанных в заднепередней проекции, являются расширение тени легочных вен в верхнебоковой части корней легких и сосудистые тени, расположенные горизонтально вдоль нижней части правой границы сердца. Хроническая легочная венозная гипертензия приводит к формированию рисунка по типу оленьих рогов (из расширенных верхних и нормальных или суженных нижних легочных вен). При остром отеке легких увеличение плотности в центре легочных полей может по форме напоминать бабочку. Интерстициальный отек легких может напоминать снежные хлопья на фоне легочных полей.
Рентген грудины в 2 проекциях
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Как правило, в диагностических целях проводят рентгенографию грудной клетки, но может потребоваться целенаправленная визуализация плоской грудной кости посередине ее передней стенки - рентген грудины.
Показания
Показания к рентгенографии грудины включают:
- перелом грудины, связанный с травмами, в том числе, при интенсивном компрессионном воздействии на грудную клетку во время сердечно-легочной реанимации;
- послеоперационное расхождение (несращение) грудины - после проведения стернотомии в ходе аортокоронарного шунтирования;
- деформации грудной клетки - воронкообразную грудную клетку, расщелину грудины, синдром Поланда;
- аномалию развития в виде отсутствия нижней части грудины (мечевидного отростка) - аксифоидии;
- синдром передней грудной стенки - реберно-грудинный синдром (воспаление реберно-грудинных соединений);
- подозрение на хондро- или остеосаркому грудины.
Что показывает рентген грудины? На рентгеновском снимке грудина (sternum) - начинающаяся ниже яремной выемки рукоятка (manubrium sterni), тело (corpus sterni) и мечевидный отросток (processus xiphoideus) - видна вдоль позвоночника без наложения позвонков, также над тенью сердца просматриваются кортикальные контуры кости; визуализируются и грудино-ключичные суставы (articulatio sternoclavicularis).
Подготовка, как при любом рентгене костных структур, ограничивается тем, что пациент должен снять все содержащие металл аксессуары - где бы они ни были. [1]
Расположение или укладка пациента при рентгене грудины производится согласно Атласу рентгенологических укладок и зависит от рентгенологического позиционирования, то есть, от того, в какой проекции нужно сделать снимок данной кости.
Техника проведения рентгена грудины
По стандарту, делают рентген грудины в 2 проекциях: в латеральной (боковой) и передней косой.
Рентген грудины в боковой проекции - наиболее информативный в случаях перелома грудины и определения степени смещения, а также выявления метастазов - проводится в вертикальном положении пациента (сидя или стоя). При этом одна из сторон грудной клетки пациента должна прилегать к рентгеновской кассете, его руки заводятся за спину, отводя плечи кзади (чтобы грудная клетка выдвигалась вперед), а подбородок приподнимается. По команде техника-рентгенолог пациенту нужно на несколько секунд затаить дыхание.
Если занять данную позу пациенту не позволяет сильная боль, используют параллельно идущий тонкий поток излучения (коллимацию), что позволяет получить удовлетворительное изображение. При тяжелых травмах процедуру проводят лежа - на боку или на спине, изменяя соответствующим образом фокусировку рентгеновского луча.
Часто боковую проекцию дополняет правая передняя косая проекция, при которой пациент наклоняется вперед на 15-25°, а центральный луч направляется перпендикулярно пленке - чуть левее позвоночного столба, посередине между яремной выемкой и мечевидным отростком. При наличии тяжелой травмы рентген проводится лежа - в левой задней косой проекции.
Рентген-признаки перелома грудины
Рентгенограммы грудной клетки обычно являются первичной визуализацией у пациентов с подозрением на травмы грудины. Было показано, что переднезадняя рентгенограмма имеет только 50% чувствительность для выявления переломов грудины. Боковой рентгенологический снимок увеличивает чувствительность и обычно является диагностическим, так как большинство переломов грудины являются поперечными, и любое смещение происходит в сагиттальной плоскости.
И их рентген-признак - появление темных промежутков на светлом фоне плоской грудной кости, что является отображением линий переломов. Убедительным подтверждением перелома является видимое на снимке смещение отломков. [2]
На сегодняшний день предпочтительным методом визуализации при подозрении на стернальный перелом признана КТ, которая, кроме демонстрации нарушения целостности кости, способна показать возможные загрудинные гематомы и отек мягких тканей.
Деформация грудины на рентгене
При воронкообразной деформации грудной клетки (Pectus excatum) на рентгене в боковой проекции видно проникновения (прогиб) грудины в средостение; нередко наблюдается прогиб грудного отдела позвоночника кпереди (кифоз), торсия грудины в аксиальной плоскости и заметное увеличение ее толщины.
Кроме того, оценка состояния органов средостения, костей и соединительных тканей грудной клетки поводится с помощью ультразвукового исследования и компьютерной томографии.
К числу рентгенологических признаков килевидной грудной клетки (Pectus carinatum) относится хондрогладиолярная или хондроманубриальная протрузия грудины. В первом случае кпереди выпячивается ее средняя и нижняя части, во втором - происходит выпячивание рукоятки грудины (известное как синдром Куррарино-Сильвермана).
У пациентов с синдромом Поланда II степени деформация грудины на рентгене видна в виде ее небольшого бокового разворота, который при IV степени деформации выражен намного сильнее.
Рентген-признаки саркомы грудины
На рентгене остеосаркома грудины выглядит как не имеющее четких границ образование с неровными краями, состоящее из костной и мягких тканей с наличием областей остеолитической деструкции (разрушения медуллярного и кортикального слоев костной ткани), кальцификации (зон обызвествленния), а также включением остеоидного матрикса (секретируемых остеобластами неминерализованных белков).
На снимках в латеральной проекции может визуализироваться результат опухолевой периостальной реакции - минерализация хондроидной матрицы (надкостницы) в виде костных выступов (которые специалисты называют спикулами).
на предмет их локализации, характера разрушения кости, минерализации матрикса, периостальной реакции и связанного с ней компонента мягких тканей. Однако при оценке опухолей плоских костей, особенно грудины, рентген имеет ограничения: поражение может полностью не проецироваться из-за наложения окружающих легких. Боковые рентгенограммы могут помочь, особенно в различении внутри- и внегрудных поражений. Простая рентгенография имеет ограниченное применение для диагностики небольших поражений, а также для оценки внутригрудной протяженности, что требует использования изображений поперечного сечения. [3]
И методом выбора инструментальной диагностики поражений грудины является компьютерная томография (КТ). А для локального определения стадии саркомы грудины (оценки ее внутрикостного распространения и поражения мягких тканей) используется МРТ.
Противопоказания к проведению
Рентгенография противопоказана при тяжелых состояниях пациентов, при острой фазе инфекционных заболеваний и внутренних кровотечениях, беременным и кормящим грудью женщинам.
Детям до 15-ти лет рентген, по возможности, следует заменять ультрасонографией (УЗИ) или МРТ.
Рентген ребер
Среди многочисленных диагностических исследований рентген ребер по распространенности занимает одно из ведущих мест. Чаще всего процедура назначается при подозрении реберного перелома. Если обнаруживается множественная травма, то врач может настаивать на проведении обзорной рентгенографии, что необходимо для получения более объективной и полной информации о повреждении. Обзорный рентген показывает имеющиеся повреждения внутренних органов и в целом грудной клетки.
При рентгене ребер визуализируется состояние костного механизма, частично можно увидеть и позвоночник. Степень ионизирующего облучения не считается опасной для человеческого здоровья, поэтому рентген можно считать хорошей альтернативой ультразвуковому исследованию, [1] компьютерной и магнитно-резонансной томографии. [2]
Грудной скелетный каркас является надежной защитой внутренних органов. Рентген ребер - это, по сути, тот же рентген грудной клетки, в ходе которого можно рассмотреть не только костные структуры, но и сердце, легкие, дыхательные пути, позвоночный столб. Во время исследования врач может увидеть повреждение или нарушение формы костей, либо развитие какого-либо патологического процесса.
Рентген ребер необходим, если специалист подозревает наличие таких заболеваний и состояний:
- травматические повреждения грудной клетки;
- нарушение целостности ребер;
- опухолевые процессы в органах грудной клетки;
- инородные тела в зоне груди;
- легочные патологии;
- костный туберкулез;
- нарушенное формирование костей, рахит;
- заболевания позвоночного столба;
- грыжи диафрагмы.
Рентген ребер часто назначают не только в рамках диагностики заболевания, но и для изучения динамики патологии, определения лечебной тактики. [3]
Предварительной подготовки для пациента практически не требуется. За сутки до планового исследования желательно исключить продукты, вызывающие повышенное газообразование в кишечнике (горох, белокочанная капуста, газированные напитки), поскольку избыток газов будет приподнимать диафрагму, оказывая давление на легкие и ребра.
Непосредственно перед проведением рентгена пациента просят снять верхнюю одежду, раздеться до пояса. Если в области шеи или груди имеются какие-либо украшения, то их необходимо снять. Если у человека длинные волосы, то их нужно собрать кверху: они не должны попасть в зону изображения.
Перед началом исследования пациенту следует проинформировать врача-рентгенолога о перенесенных патологиях, оперативных вмешательствах на органах грудной клетки, о присутствии инородных предметов, имплантатов в исследуемой области. Женщины обязательно должны сообщить о наличии беременности.
Рекомендовано взять все медицинские документы, которые могут потребоваться врачу: результаты ранее проведенных обследований, установленные диагнозы, листы с назначенным лечением и пр. Все это может помочь специалисту, расшифровывающему рентгенограмму, выдать более информативное заключение. [4]
К кому обратиться?
Техника проведения рентгена ребер
В большинстве случаев рентген ребер выполняется в прямой и боковой проекции. Такой подход позволяет оценить общее состояние груди. Если же речь заведомо идет о каком-либо участке грудной клетки, то выполняют прицельный рентген пораженных ребер.
Пациент раздевается до пояса, прижимается грудью к экрану и глубоко вдыхает (чтобы грудная клетка расправилась), задерживает дыхание. В момент расширения межреберных промежутков реберные контуры приобретают большую отчетливость: именно тогда специалист делает снимок.
Укладка пациента при рентгене ребер может быть разной, что зависит от исследуемой зоны и характера патологии. К примеру, при выполнении прямого заднего снимка нижних ребер человека укладывают горизонтально на спину. При этом среднеключичная линия диагностируемой стороны должна располагаться по средней продольной линии кушетки. Верхняя конечность вытягивается вдоль туловища, ноги сгибаются в коленях. По фронтальной плоскости туловище должно находиться параллельно плоскости кушетки. Такая позиция позволяет хорошо рассмотреть нижние ребра, особенно на фоне интенсивного затемнения печени. [5]
Если необходимо выполнить прямой передний снимок ребер, то пациента укладывают на живот, под голову кладут небольшое возвышение и поворачивают лицо на сторону, противоположную стороне диагностики. Руки должны быть вытянутыми вдоль тела, предплечье и кисти тыльной частью прилегают к столу.
При выполнении бокового снимка ребер больного укладывают на диагностируемый бок, с поднятыми и заведенными за голову верхними конечностями. Фронтальная плоскость тела находится параллельно, а сагиттальная - перпендикулярно плоскости кушетки.
Для получения переднего косого снимка, необходимого для изучения состояния переднебоковых реберных отделов, человека укладывают на область живота. Диагностируемая половина груди должна плотно прилегать к поверхности кушетки, а противоположная - немного приподнята. Фронтальная плоскость тела должна пересекаться с плоскостью кушетки под углом 40-45 градусов. Верхняя конечность со стороны исследования вытягивается вдоль тела, прилегая тыльной поверхностью к кушетке. Другую руку сгибают в локте, ладонь упирается в стол. Критерием адекватной укладки является получение четкого изображения переднебоковых отделов ребер. [6]
Для получения заднего косого снимка, необходимого для изучения состояния заднебоковых отделов ребер, пациента укладывают горизонтально на спину, поворачивая по продольной оси туловища вправо или влево (смотря какую из сторон нужно исследовать), пока угол в области пересечения фронтальной плоскости тела и плоскости кушетки не достигнет 40-45 градусов. Под область спины, таз, бедро и колено можно подложить возвышения. Верхняя конечность с исследуемой стороны вытягивается вдоль тела, а другая отводится кзади, с упором в край кушетки.
Кроме обзорного снимка в разных проекциях, иногда требуется проведение прицельного рентгена. Для этого стараются вывести часть ребра с подозрением на патологию в центральную или краеобразующую позицию.
Рентгенография брюшной полости
Рентген активно используется для диагностики заболеваний органов брюшной полости. Широко распространена обзорная рентгенография брюшной полости - рентгенографическое исследование без введения контрастного вещества, позволяющая получить общую картину состояния брюшной полости.
Органы брюшной полости: общая информация
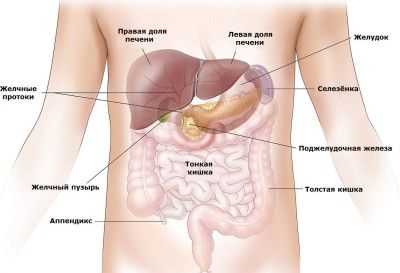
Органы брюшной полости
Брюшная полость - это полость живота, которая ограничена сверху диафрагмой, спереди - брюшной стенкой, сзади - поясничной частью позвоночника, с боков - мышцами живота, снизу - подвздошными костями и диафрагмой таза. Внутри брюшной полости находятся органы пищеварительной системы - желудок, желчный пузырь, печень, кишечник, поджелудочная железа а также селезенка и органы мочевыделительной системы - почки и мочеточники.
Исследование поджелудочной железы, желчного пузыря, печени и селезенки обычно проводится с помощью методов ультразвуковой диагностики, которая оказывается в отношении этих органов наиболее информативной. Для исследования остальных органов брюшной полости применяются преимущественно иные методы диагностики, в том числе рентгенография.
Что показывает рентген брюшной полости?
Метод рентгендиагностики основан на том, что ткани различной плотности по-разному поглощают рентгеновские лучи. Более плотная, например, костная ткань хуже пропускает лучи, поэтому на снимке такая ткань оказывается светлее. Метод позволяет определить местоположение органов, их целостность, наличие инородных тел и новообразований.
Рентгенография брюшной полости показывает:
- как распределены газ и жидкость в брюшной полости, присутствует ли в брюшной полости свободная жидкость;
- присутствуют ли в брюшной полости инородные тела (проглоченные предметы в кишечнике, камни в желчном пузыре, камни в почках);
- имеются ли повреждения внутренних органов;
- имеет ли место внутрибрюшное кровотечение.
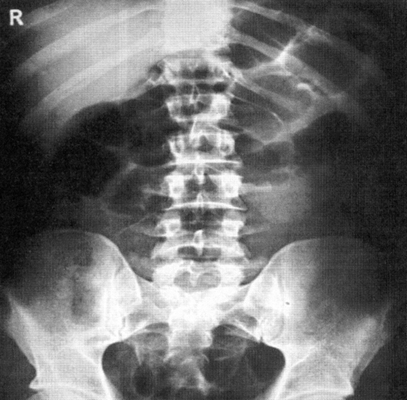
Рентген брюшной полости
С точки зрения оценки состояния конкретных органов обзорная рентгенография брюшной полости не очень информативна, однако она позволяет быстро определить, является ли картина патологической или нет. При разрыве стенки желудка или кишечника (прободение язвы или разрушении стенки опухолью) рентген покажет выходящий в свободную брюшную полость газ. С помощью рентгена брюшной полости можно диагностировать непроходимость кишечника и даже определить примерное место локализации проблемы.
Когда назначается рентген брюшной полости?
Обзорная рентгенография брюшной полости назначается при наличии жалоб на сильные боли в животе. Подобные боли могут наблюдаться при следующих заболеваниях:
- ; ; ;
- аппендицит;
- абсцессы и воспалительные заболевания органов брюшной полости;
- опухолевые процессы;
- ишемия кишечника; ;
- заворот кишечника.
Также обзорная рентгенография брюшной полости назначается при травмах живота.
Как проводится рентгенография брюшной полости?
Для обзорной рентгенографии брюшной полости специальной подготовки не требуется.
Рентгенография может быть выполнена как в одной, так и в двух проекциях (в положениях стоя и лежа). Иногда достаточно сделать рентген только в положении стоя (такая позиция позволяет лучше локализовать проблему при непроходимости кишечника, а также увидеть прободение желудка или кишечника).
Перед исследованием необходимо снять металлические предметы (украшения). Одежду снимать не надо. Во время рентгенографии надо будет какое-то время стоять неподвижно, а в момент, когда делается снимок, задержать дыхание.
Сделать рентген органов брюшной полости в Москве можно в рентгенологическом отделении любой из поликлиник АО «Семейный доктор».
Читайте также:
- Синдром Ганзера (Ganser)
- УЗИ печени при кавернозной гемангиоме
- Пищеварение в тонком кишечнике. Секреторная функция тонкой кишки. Бруннеровы железы. Либеркюновы железы. Полостное и мембранное пищеварение.
- Флегмона подчелюстной области. Флегмона окологлоточного пространства
- Механизмы развития холеры. Клиника и проявления холеры
