Рентгенограмма, КТ, МРТ при гиперэкстензионной травме шейного отдела позвоночника
Добавил пользователь Alex Обновлено: 21.01.2026

КТ и МРТ позвоночника - это на данный момент два самых информативных метода обследования спины. Они позволяют с наибольшей точностью определить костные деформации, размеры грыжевых выпячиваний межпозвонковых дисков, патологии спинного мозга, дегенеративно-дистрофические изменения. На современной компьютерной и магнитно-резонансной томографии диагносты могут добиться срезов в 1-2 мм. Такой мелкий шаг исследования многократно увеличивает шанс на то, чтобы ни одно новообразование не осталось незамеченным. Однако в силу принципиально разной физики появления изображений, магнитно-резонансная томография лучше визуализирует мягкие ткани - мышцы, нервные окончания, межпозвоночные диски, спинной мозг, а КТ - костные структуры позвонков. В ситуации сложных травм врач может выписать направление на оба вида обследования, чтобы безошибочно определить заболевание. КТ и МРТ позвоночника не исключают, а дополняют друг друга.
Разница между КТ и МРТ позвоночника
- диагностика, позволяющая получить четкие трехмерные изображения позвонков;
- безболезненная, неинвазивная и чрезвычайно точная методика;
- не столь чувствительна к движениям пациента при проведении обследования в отличие от магнитно-резонансной томографии;
- в отличие от МРТ, пациенты с имплантированными электронными или металлическими устройствами могут проходить КТ позвоночника;
- позволяет лучше всего оценить состояние позвонков;
- применяется в экстренных случаях при посттравматических нарушениях, поскольку не требует больших временных затрат.
| КТ позвоночника | МРТ позвоночника |
- не является лучевой диагностикой, поэтому более безопасная, чем КТ;
- лучше всего покажет состояние межпозвоночных дисков, наличие грыж и протрузий;
- не требует обязательного применения контраста для МРТ спинного мозга;
- доступна широкому кругу пациентов, включая маленьких детей и беременных женщин.
Несмотря на положительные характеристики и сильные стороны МРТ и КТ позвоночника, решение о назначении способа диагностики, который лучше всего подойдет в Вашем случае, должен принимать лечащий врач.

МРТ и КТ позвоночника - разница в стоимости
| Вид исследования | Минимальная Цена | Цена на 3 Тесла |
|---|---|---|
| МРТ шейного отдела позвоночника | от 2800 руб. + бесплатный прием невролога | от 6200 руб. |
| МРТ грудного отдела позвоночника | от 2800 руб. + бесплатный прием невролога | от 6200 руб. |
| МРТ пояснично-крестцового отдела позвоночника | от 2800 руб. + бесплатный прием невролога | от 6200 руб. |
| МРТ крестцово-копчикового отдела позвоночника | от 2800 руб. + бесплатный прием невролога | от 6200 руб. |
| МРТ шейного отдела и краниовертебрального перехода | от 2800 руб. + бесплатный прием невролога | от 6200 руб. |
| МРТ крестцово-подвздошных суставов | от 2800 руб. + бесплатный прием невролога | от 6200 руб. |
| МРТ всего позвоночника | от 7200 руб. + бесплатный прием невролога | от 19500 руб. |
| МРТ ЦНС ( МРТ трех отделов позвоночника и МРТ головного мозга) | от 9000 руб. + бесплатный прием невролога | от 24700 руб. |
| Стоимость введения контрастного вещества | от 3500 руб. | от 3300 руб. |
| Вид исследования | Цена |
|---|---|
| МСКТ / КТ шейного отдела позвоночника | от 2500 руб. |
| МСКТ / КТ грудного отдела позвоночника | от 2500 руб. |
| МСКТ / КТ поясничного отдела позвоночника | от 2500 руб. |
| МСКТ / КТ крестцово-копчикового отдела позвоночника | от 2500 руб. |
| МСКТ / КТ шейного отдела и краниовертебрального перехода | от 2800 руб. |
| МСКТ / КТ крестцово-подвздошных суставов | от 2800 руб. |
| МСКТ / КТ всего позвоночника | от 6300 руб. |
Когда МРТ позвоночника лучше, чем КТ
МРТ позвоночника дает возможность хорошо выявить грыжи межпозвонковых дисков и их точное месторасположение, оценить состояние межпозвонковых дисков и спинного мозга, выявлять даже небольшие повреждения позвонков, которые сложно определить на рентгеновском снимке. На изображениях, полученных при помощи магнитно-резонансной томографии, можно увидеть нервные корешки, белое и серое вещество, строение позвоночного канала, которые нельзя рассмотреть при проведении других диагностических обследований.
Томография позвоночника имеет важное значение при диагностике онкологических заболеваний. Обычно с помощью сканирования по протоколу онкопоиск удается быстро выявить метастазическое поражение позвонков и разглядеть раковые образования на самых ранних стадиях, когда их размеры не превышают нескольких миллиметров.
Рекомендацию врача-невролога пройти МРТ позвоночника пациент может получить при остеохондрозе, сопровождающимся грыжеобразованием, травмах позвоночника. Помимо этого МР-томографию часто назначают при рассеянном склерозе и для оценки степени поражения спинного мозга в результате сжатия или воспалительного процесса.
Еще данное МР-сканирование незаменимо при подготовке к хирургическому вмешательству, когда нейрохирургам надо составить точный план операции.
Что КТ позвоночника покажет лучше, чем МРТ
КТ позвоночника - это незаменимый способ диагностики травматических повреждений позвоночного столба. Буквально за 2-3 минуты врач может отсканировать всю спину и выявить последствия травматических повреждений:
- переломы, их вид и степень;
- гематомы;
- вывихи и подвывихи.
Данные компьютерной томографии играют важную роль в дифференциальной диагностике следующих костных поражений позвонков:
- остеоартроз;
- остеонекроз;
- остеомиелит;
- остеоартроз;
- метастазы в костях.
Если Вы не уверены, что лучше сделать - МРТ или КТ позвоночника, обращайтесь за бесплатной консультацией в наш Центр записи. Мы подскажем, какое обследование наиболее подходит по Вашему диагностическому запросу.
Травма шейного отдела позвоночника
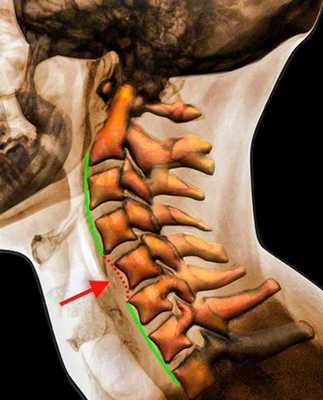
Рентгенограмма. Подвывих в шейном отделе позвоночника. Цветовая обработка изображения.
Половина всех случаев переломов позвоночника приходится на шейный отдел. Многие травмы шейного отдела позвоночника угрожают жизни пациента для жизни пациента. Поэтому они требуют неотложных мероприятий.
Классификация
Переломы верхнешейного отдела:
- перелом кольца С1, вызванный падением
- боковое смещение боковых масс свыше 7 мм, разрыв поперечной связки и нестабильность
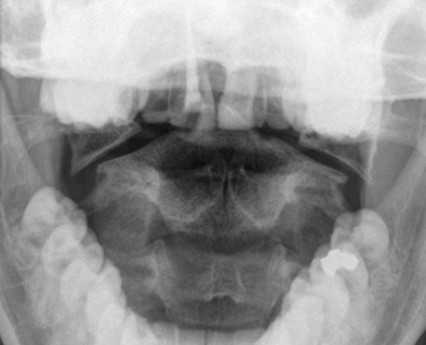
Перелом С1 Джефферсона. Рентгенография через открытый рот. С обеих сторон расширено расстояние от нижних площадок ножек С2 до боковых масс С1. Боковые массы С1 смещены латерально и перестают быть в линию с боковыми массами С1.
Перелом зуба может симулировать аномалия развития, известная как третий мыщелок.
аномалия развития - третий мыщелок
- в сагиттальной плоскости: передне-заднее расстояние больше 4 мм, что обусловлено повреждением поперечной связки
- ротационная: асимметрия зубовидного отростка по отношению к боковым массам С1 и уменьшение расстояния в суставах между боковыми массами С1 и С2
Переломы зубовидного отростка:
- Тип I - выше основания отростка (встречаются редко, стабильны)
- Тип II - в основании отростка (обычно нестабильны). У детей до 6 лет эпифизарная линия может напоминать перелом.
- Тип III - распространение перелома на тело
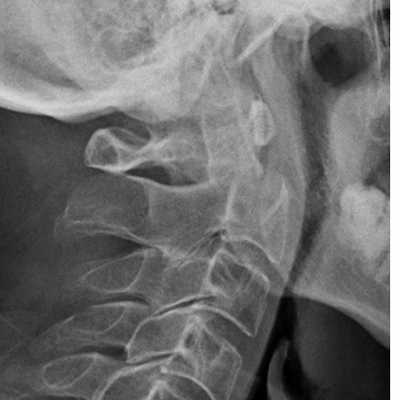
Перелом С2. Рентгенограмма в боковой проекции. Кольцо незамкнуто вследствие смещения зубовидного отростка назад.
Перелом повешенного (нестабильны)
- Травматический спондилолистез С2-С3
- Перелом обеих ножек С2 со смещением тела С2 на С3
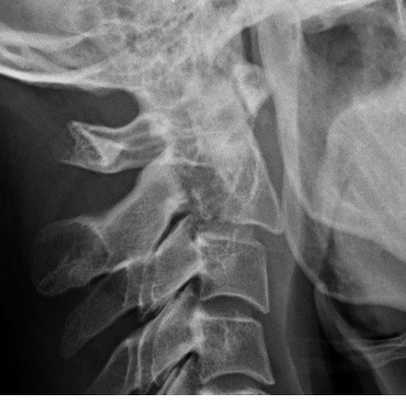
Перелом С2 «повешенного». Рентгенограмма в боковой проекции. Смещение тела С2 вперед, отрыв задних элементов.
Переломы нижнешейного отдела:
По сгибательному механизму
- Компрессионный перелом тел позвонков
- Повреждение
Все диагностические исследования проводятся после иммобилизации и первичного клинического обследования. Показаниям к лучевой диагностике служат боли, неврологическая симптоматика, сопутствующая травма головы и дизориентированность пациента. Выявление у пациента плегии и полного выпадения чувствительности, либо выявление синдрома Броун-Секара указывает на тяжелое повреждение спинного мозга костными элементами.
Обследование начинается со стандартной рентгенографии в 3 проекциях - боковой, передне-задней (прямой) и через рот.
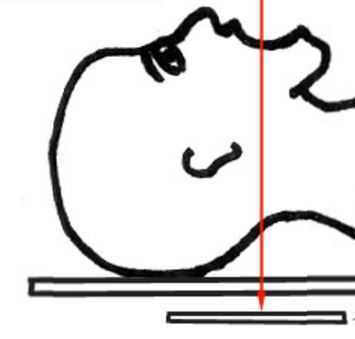
Схема. Ход рентгеновского луча и расположение кассеты с пленкой при снимке через рот.
Если пациент находится в бессознательном состоянии, то рентгенография через рот невыполнима и заменяется КТ.
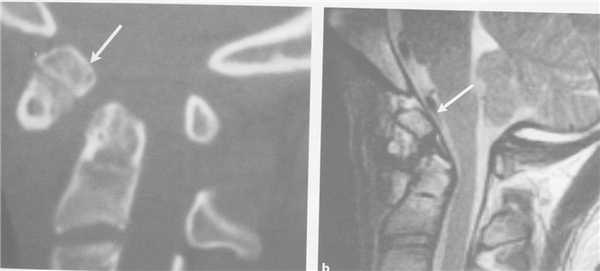
КТ является методом выбора для оценки костного повреждения. Однако более полную информацию о состоянии спинного мозга даёт МРТ.
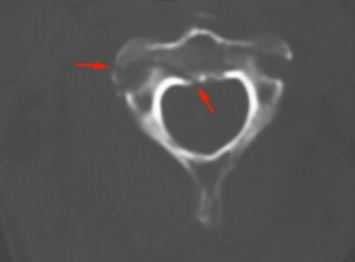
КТ. Перелом тела С2 (красные стрелки).
Особую категорию составляют пациенты, у которых, несмотря на наличие неврологической симптоматики, не выявляется изменений при рентгенографии или КТ. Число таких пациентов составляет около 10%. Среди различных механизмов подобных травм наиболее вероятна кратковременная компрессия спинного мозга задней продольной связкой и дисками, либо, жёлтой связкой и пластиной дуги. Посколько резкие сгибания и разгибания наблюдаются при высокой подвижности в сегментах, такие травмы более вероятны в шейном отделе позвоночника. Спондилолиз усугубляет эту ситуацию, приводя к центральному синдрому спинного мозга. В этих случаях необходимой является МРТ позвоночника. Характерными находками, которые мы часто видим при травмах при МРТ в СПб, являются отёк спинного мозга и гематома, причём последняя при МРТ позвоночника плохим прогностическим фактором в отношении восстановления неврологического дефицита. К наиболее тяжелым осложнениям шейной травмы относится расслоение магистральных артерий, определяемое по МРТ, МРА или КТ и КТА. В высоком поле такой вид травм лучше виден чем в открытом МРТ. МРТ СПб позволяет выбирать место МРТ, однако, острая травма шейного отдела позвоночника требует высокоспециализированного нейрохирургического отделения
МРТ шейного отдела позвоночника. Острая травма. Компрессия спинного мозга, отек и контузия. Сагиттальная Т2-взвешенная МРТ.
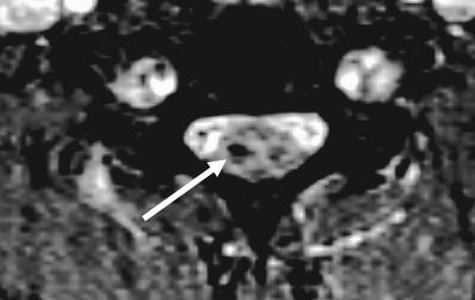
МРТ шейного отдела позвоночника. Аксиальная Т2-взвешенная МРТ. Кровоизлияние в спинной мозг.
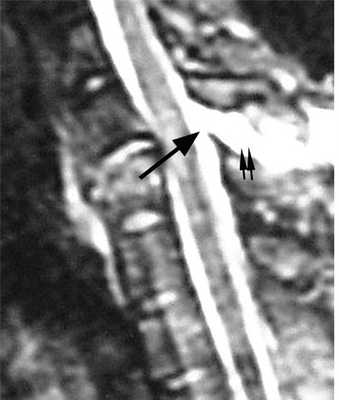
МРТ шейного отдела позвоночника. Т2-взвешенная сагитальная МРТ. Острая травма с повреждением задних элементов позвонков и отеком спинного мозга.
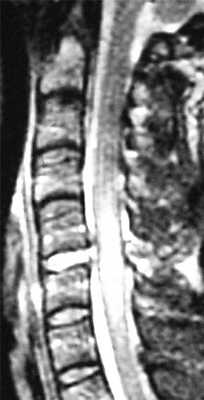
МРТ шейного отдела позвоночника. Острая травма. Отёк спинного мозга. Сагиттальная Т2-взвешенная МРТ.
Чем МРТ отличается от рентгена?
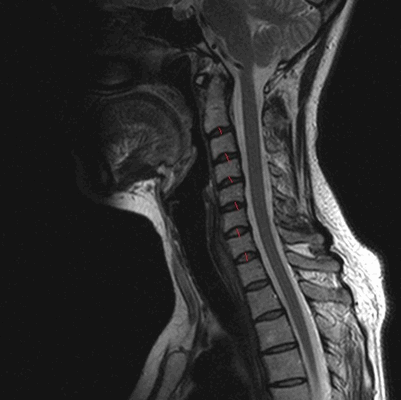
МРТ позвоночника в шейном отделе, оценка высоты дисков (указана красными линиями)
Среди всех заболеваний опорно-двигательного аппарата лидируют патологии позвоночного столба. Вариативность проявлений затрудняет диагностику. Чтобы правильно определить болезнь, врачам необходимо изучить структуру костей и мягких тканей позвоночника. Часто с указанной целью применяют визуализационные методы диагностики — рентгенографию и МР-сканирование. Однако исследования нельзя назвать взаимозаменяемыми. Что лучше, рентген или МРТ позвоночника, определяет врач, исходя из клинической ситуации и целей, поставленных перед диагностикой. По описанной выше причине нельзя проводить какое-либо исследование по собственной инициативе или самостоятельно заменять назначенную доктором процедуру.
Чем отличается МРТ от рентгена позвоночника?
Главное различие между методами заключается в сути воздействия на исследуемую область. Рентгенография основана на способности Х-лучей проходить сквозь ткани организма и задерживаться в местах с высокой плотностью. Описанным обусловлена хорошая информативность процедуры в отношении состояния костных элементов позвоночника.
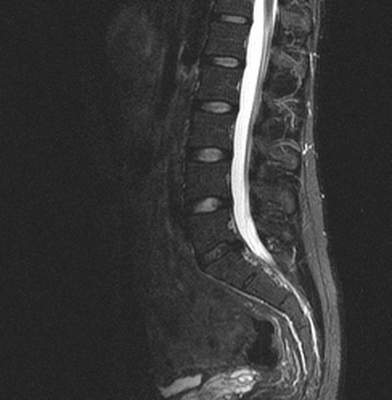
Грыжа диска между телами 4 и 5 поясничных позвонков на МРТ
МР-сканирование основано на воздействии магнитного поля. Последнее изменяет поведение атомов водорода в структуре молекул воды, которая в том или ином количестве присутствует во всех тканях. Аппарат улавливает импульсы и на основании силы последних выстраивает картинку (называемую снимком или срезом).
Основной областью применения рентгенографии является диагностика патологий позвонков. Рентген чаще используют как экспресс-метод для выявления травм и связанных с ними патологических изменений при недоступности других методов. МРТ хорошо отражает состояние мягких тканей (межпозвонковых дисков, спинного мозга, сосудов, мышц, нервов, связок).
Рентген обычно назначают в качестве рутинного метода диагностики ряда заболеваний и при выполнении некоторых хирургических манипуляций. Показаниями для проведения процедуры являются:
- повреждения спины;
- болезнь Бехтерева (если нет иных способов визуализации);
- предоперационная разметка при вмешательствах по поводу грыж дисков;
- опухоли костной ткани позвоночника при недоступности КТ или МРТ;
- контроль постановки транспедикулярных винтов;
- рентгеноскопия показана при проведении люмбальной пункции на фоне заболеваний позвоночника.
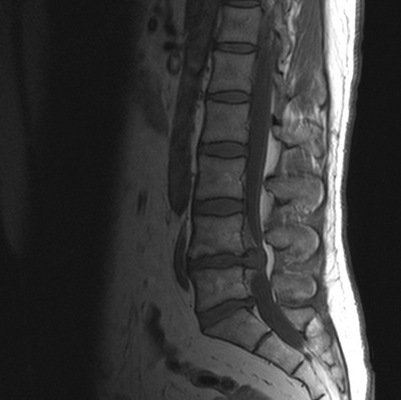
Гигантская грыжа поясничного отдела позвоночника на МРТ
МРТ активно используют для уточнения природы заболевания, обнаружения изменений в позвоночном канале. Метод позволяет выявить опухоли, грыжи дисков, образование секвестров, компрессию спинного мозга или нервных корешков. Показаниями для проведения МР-сканирования являются:
- остеохондроз позвоночника;
- подозрения на поражения спинного мозга, оболочек и корешков последнего;
- воспалительные изменения;
- врожденные аномалии развития структур позвоночника;
- опухолевые заболевания;
- миелоишемия;
- травмы межпозвонковых суставов, связочного аппарата и нервных структур.
Отличием между процедурами являются особенности их проведения. Рентген можно сделать в любой клинике. Это экономичный и быстрый способ диагностики. Снимки делают обычно в двух проекциях (при необходимости и в других).
МРТ требует специализированного дорогостоящего оборудования, которое есть не во всех медучреждениях. Сканирование занимает около получаса, на протяжении которого пациент неподвижно лежит в туннеле томографа.
Что лучше, рентген или томография позвоночника, нельзя ответить однозначно. У каждого метода есть свои плюсы и минусы.
- низкая цена;
- установки для проведения есть в каждой клинике;
- занимает мало времени;
- часто применяют в экстренных ситуациях из-за доступности и быстроты выполнения;
- исследование информативно относительно состояния костей.
- точные результаты;
- показывает мягкие ткани, нервные структуры и кости;
- можно повысить информативность использованием контрастирования;
- не требует подготовки;
- метод безопасен (разрешен детям с месячного возраста и беременным со второго триместра).
- сравнительно небольшая информативность;
- ограничения по кратности и частоте проведения;
- лучевая нагрузка;
- не показывает мышцы, связки, сосуды, нервы и т.п.
- высокая цена;
- оборудование есть не во всех медицинских центрах;
- занимает много времени;
- во ходе процедуры нужно лежать неподвижно в замкнутом пространстве;
- есть ограничения по весу пациента.
Что точнее: МРТ или рентген позвоночника?
Четкость и подробность изображений, полученных при МР-сканировании, считают одним из главных преимуществ исследования.
Рентген дает снимок, выполненный только в 2 направлениях (в прямой и боковой проекциях). Но при необходимости могут использоваться специальные укладки. МР-томограф делает множество послойных снимков в трех плоскостях, расположенных перпендикулярно по отношению друг к другу.
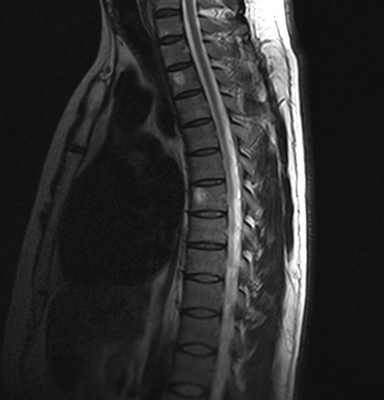
Множественные (2) гемангиомы на МРТ грудного отдела позвоночника
Результатом рентгенографии являются снимки конкретного отдела позвоночника. На них врач изучает структуру костной ткани и позвонков в целом. Увеличить детализацию снимка возможности нет. На фотографиях отдельные тени накладываются друг на друга.
При получении результатов МРТ рентгенолог имеет доступ к изображениям любого отрезка исследуемой области. Можно рассмотреть каждую связку или спинномозговой корешок, в том числе в разрезе. Цифровые технологии упрощают работу со снимками для врача. При необходимости доктор может изучить один и тот же отрезок с разных ракурсов, увеличить или уменьшить картинку.
При наличии специального программного обеспечения для МРТ и клинической необходимости можно получить трехмерное изображение (в 3D) позвоночника и оценить структуру последнего комплексно. Рентген такой возможности не предоставляет.
Информативность МРТ расширяет применение контрастных веществ. С помощью индикатора можно более подробно изучить особенности кровообращения, состояние сосудов, воспалительные изменения в тканях.
Таким образом, МР-сканирование является более точной процедурой. Его можно пройти в нашем ДЦ «Магнит» в любое время суток. Однако: что лучше в конкретном случае, МРТ или рентген — может решить только врач.
Что вреднее: МРТ или рентген позвоночника?
Рентгенография сопровождается лучевой нагрузкой на организм. Последняя может спровоцировать повреждение клеток, запустить патологические изменения в тканях. Указанное обстоятельство ограничивает возможность проведения повторных исследований до 2 раз в год. Рентген противопоказан маленьким детям и беременным женщинам.
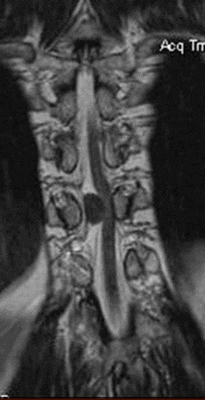
Опухоль (предположительно менингиома) на МРТ шейного отдела позвоночника
МРТ не несет вреда организму. Магнитное поле не меняют работу клеток и не может спровоцировать гибель последних. Сканирование назначают и проводят столько раз, сколько требует наблюдение за состоянием больного. С помощью МРТ врачи могут отследить динамику развития заболевания, оценить результаты лечения или проконтролировать исход хирургического вмешательства. При острой необходимости исследование проводят беременным женщинам и маленьким детям. Однако для томографии есть противопоказания:
- наличие в теле металлических имплантов;
- присутствие в организме кардиостимулятора;
- установленная инсулиновая помпа;
- стенты или кровоостанавливающие клипсы.
В перечисленных случаях сканирование может быть небезопасно для больного, поэтому лучевые методы предпочтительны. Что лучше, рентген или МРТ позвоночника — скажет лечащий врач.
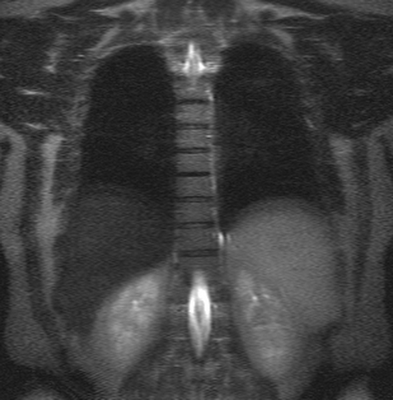
Грудной отдел позвоночника на МРТ в коронарной проекции
Можно ли делать МРТ после рентгена позвоночника?
Иногда диагностика заболевания затруднительна. На начальных этапах обследования часто проводят рентгенографию, но ее результатов оказывается недостаточно, чтобы выявить патологию или подобрать лечение. МРТ может быть назначена после рентгена с целью:
- сбора более подробных сведений;
- уточнения характера, локализации и объема патологических изменений в тканях;
- планирования операции;
- изучения влияния костной патологии на окружающие ткани и нервные структуры.
Поскольку МР-сканирование не несет лучевой нагрузки, исследование можно делать сразу после рентгена.
КТ и МРТ травме шейного отдела позвоночника - что покажет
МРТ и КТ шейного отдела позвоночника являются аппаратными методами диагностики травмы шеи. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач невролог или вертебролог назначает необходимые способы обследования. В большинстве случаев, МРТ шейного отдела позвоночника выбирается как первичный метод диагностики. Если травма носит костный характер назначается КТ шейного отдела позвоночника или рентген шейного отдела.
КТ или МРТ травме шейного отдела позвоночника - что лучше выбрать?
КТ и МРТ - это два основных метода экспертной диагностики повреждений в зоне шеи. Магнитно-резонансная томография хорошо визуализирует мягкие ткани, поэтому будет являться приоритетным методом диагностики травм спинного мозга, мышц, суставов, межпозвоночных дисков. КТ позволяет очень точно оценить состояние костной ткани, поэтому она будет предпочтительным методом диагностики переломов позвонков. Дополнительными преимуществами КТ в диагностике травмы шеи:
- продолжительность процедуры всего 2-3 минуты;
- проведение точного сканирования без хирургического вмешательства;
- отсутствие дискомфорта во время КТ;
- никаких требований к предварительной подготовке пациента;
- быстрая доступность результатов сканирования.
По этой причине компьютерная томография является предпочтительной формой исследования в экстренных ситуациях, когда хирургу необходимо принимать быстрые меры.
Дополнительными преимуществами МРТ в диагностике травмы шейного отдела позвоночника являются:
- высокая детализация мягких тканей;
- отсутствие лучевой нагрузки на организм;
- возможность неоднократного проведения обследования для оценки динамики восстановления структур позвоночника после травмы;
- быстрая доступность результатов сканирования.
Если произошла травма позвоночника, есть подозрение на перелом, то травматологи назначают сделать КТ. Компьютерная томография позволяет хорошо визуализировать повреждения позвонков. Если у пациента есть жалобы на боль в спине, опухоль и воспаление тканей, это может быть связано с суставами, межпозвонковыми дисками, перенапряжением мышц, нервными окончаниями. Данные структуры хорошо визуализирует МРТ.
Какое обследование лучше выбрать при травме шейного отдела позвоночника?
Виды травмы шейного отдела позвоночника
Предпочтительная форма диагностики
Травматические ушибы шеи
Растяжения связочного аппарата
Вывихи и подвывихи шейных позвонков
Магнитно-резонансная томография или Компьютерная томография
Хлыстовая травма шеи
Переломы дуг,поперечных, остистых отростков позвонков
Переломы тел позвонков
Сотрясение спинного мозга
Ушиб спинного мозга
Разница между МРТ и КТ
Компьютерная томография и магнитно-резонансная томография используются для получения изображений органов и тканей в трехмерной проекции. Разница в томографии заключается в том, что при МРТ используются радиоволны, а при КТ - рентгеновские лучи для получения изображения. Хотя оба томографических метода имеют высокую информативность, есть диагностические различия, которые могут сделать каждый из них более подходящим вариантом в зависимости от обстоятельств.
КТ-сканирование более быстрая форма диагностики, чем магнитно-резонансная томография, и обычно используется для экстренного обследования. При использовании как КТ, так и МРТ существуют определенные риски. Они зависят от типа визуализации, а также от способа ее проведения. К рискам КТ относятся: вред для внутриутробного ребенка при беременности и доза радиации. Риски МРТ включают реакции на металлические импланты в теле из-за сильного магнитного поля, громкий шум от аппарата, повышенная, клаустрофобические риски.
Если врачу нужны более детальные изображения мягких тканей, связок или органов высоким состоянием воды, обычно назначается магнитно-резонансная томография. Если необходимо получить хорошие изображение костных структур и полых органов, обычно рекомендуется компьютерная томография.
МРТ и КТ при спондилезе шейного отдела позвоночника - что покажет

МРТ шейного отдела позвоночника, КТ шейного отдела позвоночника являются аппаратными методами диагностики спондилеза шейного отдела позвоночника. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач невролог или вертебролог назначает необходимые способы обследования.
В большинстве случаев, МРТ шейного отдела позвоночника выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
Шейный спондилез - это общий термин для обозначения возрастного износа позвоночных дисков в шее. По мере обезвоживания и уменьшения размеров дисков появляются признаки остеоартрита, в том числе костные шпоры. Шейный спондилез очень распространен и усугубляется с возрастом. Более 85% людей старше 60 лет страдают этим заболеванием. У большинства людей спондилез шейного отдела позвоночника не вызывает никаких симптомов. Когда признаки появляются, нехирургические методы лечения часто оказываются эффективными.
Симптомы спондилёза шейного отдела позвоночника
У большинства пациентов с шейным спондилезом нет выраженных симптомов. Если признаки все же появляются, они варьируются от легких до тяжелых, и могут развиваться постепенно или возникать внезапно. Когда симптомы появляются, они обычно включают боль и скованность в шее. Иногда шейный спондилез приводит к сужению позвоночного канала в костях позвоночника. Спинномозговой канал - это пространство внутри позвонков, через которое проходит спинной мозг и нервные корешки, чтобы добраться до остального тела. Если спинной мозг или нервные корешки защемлены, вы можете испытывать:
- покалывание, онемение и слабость в руках, кистях, ногах или стопах
- отсутствие координации и трудности при ходьбе
- потеря контроля над мочевым пузырем или кишечником.
Одним из распространенных симптомов является боль вокруг лопатки. Некоторые пациенты жалуются на боль вдоль руки и в пальцах. Боль в шее усиливается стоя, сидя, при чихании, в момент кашлянья, при наклоне шеи назад.
Другим распространенным симптомом является мышечная шейная слабость. При этом трудно поднять руки или крепко схватить предметы. К другим распространенным признакам относятся: скованность шеи, которая усиливается, головные боли, возникающие преимущественно в затылке, покалывание или онемение, которое в основном затрагивает плечи и руки. Симптомы, которые возникают реже, включают потерю равновесия и потерю контроля над мочевым пузырем или кишечником. Эти признаки требуют немедленной медицинской помощи.
Первичная диагностика спондилеза шейного отдела позвоночника
Обратитесь к неврологу и сделайте МРТ шейного отдела , если заметили внезапный приступ онемения или слабости, а также потерю контроля над мочевым пузырем или кишечником.
Причины спондилеза шейного отдела позвоночника
С возрастом структуры, составляющие позвоночник и шею, постепенно изнашиваются. Эти изменения могут включать в себя:
обезвоживание дисков. Диски действуют как подушки между позвонками позвоночника. К 40 годам у большинства людей позвоночные диски начинают уменьшаться. Когда они становятся меньше, между позвонками происходит большее соприкосновение костей
грыжи межпозвоночных дисков. На внешней стороне позвоночных дисков появляются трещины. Мягкая внутренняя часть диска может протискиваться через них. Иногда он давит на спинной мозг и нервные корешки
костные шпоры. По мере разрушения дисков организм может вырабатывать дополнительное количество костной ткани, пытаясь укрепить позвоночник. Эти костные шпоры иногда могут ущемлять спинной мозг и нервные корешки
тугоподвижность связок. С возрастом связки позвоночника окостеневают, что делает шею менее гибкой
Факторы риска
К факторам риска развития шейного спондилеза относятся:
возраст. Шейный спондилез обычно возникает в процессе старения
профессия. Работа, связанная с повторяющимися движениями шеи, неудобным положением или большим количеством работы над головой, создает дополнительную нагрузку на шею
травмы шеи. Предыдущие травмы шеи повышают риск развития шейного спондилеза
генетические факторы. У некоторых людей в определенных семьях со временем происходит больше таких изменений
курение. Курение связано с усилением боли в шее
МРТ или КТ при спондилезе шейного отдела позвоночника - что лучше выбрать
Невролог начнет диагностику с неврологического обследования, которое включает в себя:
- проверку диапазона движений в шее
- проверку рефлексов и силы мышц
- наблюдение за тем, как пациент ходит, чтобы определить, не влияет ли компрессия позвоночника на походку.
МРТ и КТ шейного отдела могут предоставить подробную информацию для диагностики и лечения спондилеза шейного отдела позвоночника.
- Компьютерная томография шейного отдела позвоночника. КТ может показать изменения в позвоночнике, например, костные шпоры, которые указывают на шейный спондилез. Томография шеи исключает редкие и более серьезные причины боли и скованности в шее, такие как опухоли, рак, инфекции или переломы.
- МРТ шейного отдела позвоночника. МРТ позволяет получить детальные изображения места возможного защемления нервов, детали спинного мозга, позвоночного канала и нервных корешков.
Иногда могут понадобиться тесты, чтобы определить, правильно ли поступают нервные сигналы к мышцам. К тестам функции нервов относятся:
Признаки шейного спондилеза на КТ
- Протрузия комплекса из межпозвонковых дисков и спондилофитов в спинномозговой канал и компрессия дурального мешка и спинного мозга
- Гипертрофические изменения унковертебральных и дугоотростчатых суставов
- Стеноз межпозвонковых отверстий.
Признаки шейного спондилеза на МРТ
- Полная окклюзия субарахноидального пространства на уровне межпозвонковых дисков шейного отдела позвоночника
- Позвоночник в виде «стиральной доски»
- Различная степень сдавления спинного мозга
- Изменения межпозвонковых дисков: грыжи дисков, спондилофиты, пролабирование
- Сужение субарахноидального пространства на фоне вентральной и дорзальной эпидуральной патологии:
- Гипертрофия унковертебральных и дугоотростчатых суставов
- Стеноз межпозвонковых отверстий
- Очаги миеломаляции или контузии спинного мозга после введения гадолиния могут усиливать сигнал
- Типичен горизонтальный линейный характер усиления центральной и периферической областей спинного мозга.
Читайте также:
